–Γ–Ψ–≤―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ–Β ―¹–Ψ―Ü–Η–Α–Μ―¨–Ϋ–Ψ–―ç–Κ–Ψ–Ϋ–Ψ–Φ–Η―΅–Β―¹–Κ–Ψ–Β –Ω–Ψ–Μ–Ψ–Ε–Β–Ϋ–Η–Β –≤ –Ϋ–Α―à–Β–Ι ―¹―²―Ä–Α–Ϋ–Β –Ω―Ä–Η–≤–Β–Μ–Ψ –Κ ―¹―É―â–Β―¹―²–≤–Β–Ϋ–Ϋ–Ψ–Φ―É ―¹–Ϋ–Η–Ε–Β–Ϋ–Η―é ―Ä–Ψ–Ε–¥–Α–Β–Φ–Ψ―¹―²–Η –Η –≤―΄―¹–Ψ–Κ–Ψ–Φ―É ―É―Ä–Ψ–≤–Ϋ―é ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²–Η –Ϋ–Α―¹–Β–Μ–Β–Ϋ–Η―è. –£ 2002 –≥–Ψ–¥―É ―Ä–Ψ–Ε–¥–Α–Β–Φ–Ψ―¹―²―¨ –Ω–Ψ ―¹―Ä–Α–≤–Ϋ–Β–Ϋ–Η―é ―¹ 2001 –≥. –Ϋ–Β―¹–Κ–Ψ–Μ―¨–Κ–Ψ –Ω–Ψ–≤―΄―¹–Η–Μ–Α―¹―¨ – ―¹ 9,1% –¥–Ψ 9,8%. –û–¥–Ϋ–Α–Κ–Ψ –Ψ–±―â–Α―è ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²―¨ ―²–Α–Κ–Ε–Β ―É–≤–Β–Μ–Η―΅–Η–Μ–Α―¹―¨, –≤―¹–Μ–Β–¥―¹―²–≤–Η–Β ―΅–Β–≥–Ψ ―¹–Ψ―Ö―Ä–Α–Ϋ–Η–Μ―¹―è –Ψ―²―Ä–Η―Ü–Α―²–Β–Μ―¨–Ϋ―΄–Ι –±–Α–Μ–Α–Ϋ―¹ –Ϋ–Α―Ä–Ψ–¥–Ψ–Ϋ–Α―¹–Β–Μ–Β–Ϋ–Η―è. –Γ–Μ–Ψ–Ε–Η–≤―à–Β–Β―¹―è –Ω–Ψ–Μ–Ψ–Ε–Β–Ϋ–Η–Β –Ζ–Α―¹―²–Α–≤–Μ―è–Β―² –Ψ–±―Ä–Α―â–Α―²―¨ –Ψ―¹–Ψ–±–Ψ–Β –≤–Ϋ–Η–Φ–Α–Ϋ–Η–Β –Ϋ–Α ―¹–Ψ―Ö―Ä–Α–Ϋ–Β–Ϋ–Η–Β ―Ä–Β–Ω―Ä–Ψ–¥―É–Κ―²–Η–≤–Ϋ–Ψ–≥–Ψ –Ζ–¥–Ψ―Ä–Ψ–≤―¨―è –Ϋ–Α―¹–Β–Μ–Β–Ϋ–Η―è ―¹―²―Ä–Α–Ϋ―΄, ―É–Μ―É―΅―à–Β–Ϋ–Η–Β ―¹–Ψ―Ü–Η–Α–Μ―¨–Ϋ–Ψ–Ι –Η –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Ψ–Ι –Ω–Ψ–Φ–Ψ―â–Η –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ―΄–Φ –Η –¥–Β―²―è–Φ.
–ü―Ä–Η–Ψ―Ä–Η―²–Β―²–Ϋ–Ψ―¹―²―¨ –Φ–Α―²–Β―Ä–Η–Ϋ―¹―²–≤–Α –Η –¥–Β―²―¹―²–≤–Α –≤ –Ϋ–Α―à–Β–Ι ―¹―²―Ä–Α–Ϋ–Β –¥–Β–Κ–Μ–Α―Ä–Η―Ä―É–Β―²―¹―è, –Ω–Ψ –Κ―Ä–Α–Ι–Ϋ–Β–Ι –Φ–Β―Ä–Β, –Ω–Ψ―¹–Μ–Β–¥–Ϋ–Η–Β 30 –Μ–Β―². –Γ–Μ–Β–¥―É–Β―² –Ϋ–Α–Ω–Ψ–Φ–Ϋ–Η―²―¨: ―Ä–Ψ–Ε–¥–Α–Β–Φ–Ψ―¹―²―¨ –≤ –†–Ψ―¹―¹–Η–Η ―¹–Ϋ–Η–Ε–Α–Μ–Α―¹―¨ –≤―¹–Β –≥–Ψ–¥―΄ –Γ–Ψ–≤–Β―²―¹–Κ–Ψ–Ι –≤–Μ–Α―¹―²–Η, –Η ―¹–Ψ–Ζ–¥–Α–≤―à–Β–Β―¹―è –Ω–Ψ–Μ–Ψ–Ε–Β–Ϋ–Η–Β –Ϋ–Β ―è–≤–Μ―è–Β―²―¹―è ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Ψ–Φ ―²–Ψ–Μ―¨–Κ–Ψ –Ω–Ψ―¹–Μ–Β–¥–Ϋ–Η―Ö –Μ–Β―², ―ç―²–Ψ –¥–Α–≤–Ϋ―è―è –Η ―¹–Μ–Ψ–Ε–Ϋ–Α―è –Ω―Ä–Ψ–±–Μ–Β–Φ–Α. –ü―Ä–Ψ–±–Μ–Β–Φ–Α –Ϋ–Α―Ä–Ψ–¥–Ψ–Ϋ–Α―¹–Β–Μ–Β–Ϋ–Η―è –≤ –†–Ψ―¹―¹–Η–Η ―¹―²–Α–Μ–Α –Ψ―¹–Ψ–±–Β–Ϋ–Ϋ–Ψ –Ψ―¹―²―Ä–Ψ–Ι –Ω–Ψ―¹–Μ–Β ―Ä–Α―¹–Ω–Α–¥–Α ―¹―²―Ä–Α–Ϋ―΄ –Η –Ψ―²–¥–Β–Μ–Β–Ϋ–Η―è –Α–Ζ–Η–Α―²―¹–Κ–Η―Ö ―Ä–Β―¹–Ω―É–±–Μ–Η–Κ, –≤ –Κ–Ψ―²–Ψ―Ä―΄―Ö ―Ä–Ψ–Ε–¥–Α–Β–Φ–Ψ―¹―²―¨ –±―΄–Μ–Α –Ψ―²–Ϋ–Ψ―¹–Η―²–Β–Μ―¨–Ϋ–Ψ –≤―΄―¹–Ψ–Κ–Ψ–Ι.
–ê–Κ―É―à–Β―Ä―΄––≥–Η–Ϋ–Β–Κ–Ψ–Μ–Ψ–≥–Η –Ω―Ä–Η–Μ–Α–≥–Α―é―² ―¹–Β―Ä―¨–Β–Ζ–Ϋ―΄–Β ―É―¹–Η–Μ–Η―è –¥–Μ―è ―Ä–Β―à–Β–Ϋ–Η―è –Ϋ–Α–Ζ―Ä–Β–≤―à–Η―Ö –Ω―Ä–Ψ–±–Μ–Β–Φ. –ü–Ψ–Ϋ–Η–Φ–Α―è –≥―É–±–Η―²–Β–Μ―¨–Ϋ―É―é ―Ä–Ψ–Μ―¨ –Ω–Ψ―¹–Μ–Β–¥―¹―²–≤–Η–Ι –Α–±–Ψ―Ä―²–Ψ–≤ –¥–Μ―è –Ζ–¥–Ψ―Ä–Ψ–≤―¨―è –Ε–Β–Ϋ―â–Η–Ϋ –Η –Φ–Ψ―Ä–Α–Μ―¨–Ϋ–Ψ–≥–Ψ ―É―Ä–Ψ–≤–Ϋ―è –Ψ–±―â–Β―¹―²–≤, –±―΄–Μ–Α ―Ä–Α–Ζ―Ä–Α–±–Ψ―²–Α–Ϋ–Α –Η –Α–Κ―²–Η–≤–Ϋ–Ψ –≤―΄–Ω–Ψ–Μ–Ϋ―è–Μ–Α―¹―¨ ―Ä–Β―¹–Ω―É–±–Μ–Η–Κ–Α–Ϋ―¹–Κ–Α―è –Ω―Ä–Ψ–≥―Ä–Α–Φ–Φ–Α –Ω–Ψ –Ω–Μ–Α–Ϋ–Η―Ä–Ψ–≤–Α–Ϋ–Η―é ―¹–Β–Φ―¨–Η. –£ ―¹―²―Ä–Α–Ϋ–Β –±―΄–Μ–Η ―¹–Ψ–Ζ–¥–Α–Ϋ―΄ –Η ―³―É–Ϋ–Κ―Ü–Η–Ψ–Ϋ–Η―Ä―É―é―² –±–Ψ–Μ–Β–Β 400 ―Ü–Β–Ϋ―²―Ä–Ψ–≤, –Ζ–Α–¥–Α―΅–Β–Ι –Κ–Ψ―²–Ψ―Ä―΄―Ö ―è–≤–Μ―è–Β―²―¹―è –Ω―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η–Κ–Α –Α–±–Ψ―Ä―²–Ψ–≤ –Η –Ω―Ä–Ψ–Ω–Α–≥–Α–Ϋ–¥–Α –Ζ–¥–Ψ―Ä–Ψ–≤–Ψ–≥–Ψ –Ψ–±―Ä–Α–Ζ–Α –Ε–Η–Ζ–Ϋ–Η. –ü–Α―Ä–Α–Μ–Μ–Β–Μ―¨–Ϋ–Ψ ―¹ ―Ä–Α―¹―à–Η―Ä–Β–Ϋ–Η–Β–Φ –Η―¹–Ω–Ψ–Μ―¨–Ζ–Ψ–≤–Α–Ϋ–Η―è ―¹–Ψ–≤―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö ―¹―Ä–Β–¥―¹―²–≤ ―΅–Η―¹–Μ–Ψ –Α–±–Ψ―Ä―²–Ψ–≤ ―É–Φ–Β–Ϋ―¨―à–Η–Μ–Ψ―¹―¨ –Ϋ–Α 30–35%. –û–¥–Ϋ–Α–Κ–Ψ –Α–±–Ψ―Ä―² –Ψ―¹―²–Α–Β―²―¹―è ―¹–Α–Φ―΄–Φ ―΅–Α―¹―²―΄–Φ –Φ–Β―²–Ψ–¥–Ψ–Φ ―Ä–Β–≥―É–Μ―è―Ü–Η–Η ―Ä–Ψ–Ε–¥–Α–Β–Φ–Ψ―¹―²–Η –≤ ―¹―²―Ä–Α–Ϋ–Β (–≤ 2002 –≥. –±―΄–Μ–Ψ 1 –Φ–Μ–Ϋ. 782 ―²―΄―¹. –Α–±–Ψ―Ä―²–Ψ–≤). –†–Ψ―¹―¹–Η―è –Ω―Ä–Ψ–¥–Ψ–Μ–Ε–Α–Β―² –Ζ–Α–Ϋ–Η–Φ–Α―²―¨ –Ω–Β―Ä–≤–Ψ–Β –Φ–Β―¹―²–Ψ ―¹―Ä–Β–¥–Η ―¹―²―Ä–Α–Ϋ –ï–≤―Ä–Ψ–Ω―΄ –Ω–Ψ ―΅–Η―¹–Μ―É –Α–±–Ψ―Ä―²–Ψ–≤, ―²–Ψ–Μ―¨–Κ–Ψ –†―É–Φ―΄–Ϋ–Η―è –Ψ–Ω–Β―Ä–Β–Ε–Α–Β―² –Ϋ–Α―¹.
–£―²–Ψ―Ä―΄–Φ –Ϋ–Α–Η–±–Ψ–Μ–Β–Β ―¹―É―â–Β―¹―²–≤–Β–Ϋ–Ϋ―΄–Φ ―³–Α–Κ―²–Ψ―Ä–Ψ–Φ, –Ϋ–Β–≥–Α―²–Η–≤–Ϋ–Ψ –≤–Μ–Η―è―é―â–Η–Φ –Ϋ–Α ―Ä–Β–Ω―Ä–Ψ–¥―É–Κ―²–Η–≤–Ϋ―É―é ―¹–Η―¹―²–Β–Φ―É, ―è–≤–Μ―è―é―²―¹―è –Η–Ϋ―³–Β–Κ―Ü–Η–Η, –Ω–Β―Ä–Β–¥–Α―é―â–Η–Β―¹―è –Ω–Ψ–Μ–Ψ–≤―΄–Φ –Ω―É―²–Β–Φ.
–û―²―¹―É―²―¹―²–≤–Η–Β, –≤ –¥–Ψ―¹―²–Α―²–Ψ―΅–Ϋ–Ψ–Ι –Φ–Β―Ä–Β, –Ζ–Ϋ–Α–Ϋ–Η–Ι –Ω–Ψ ―ç―²–Ψ–Ι –Ω―Ä–Ψ–±–Μ–Β–Φ–Β –≤ –Ψ–±―â–Β―¹―²–≤–Β, –Ω–Ψ―΅―²–Η –Ω–Ψ–Μ–Ϋ–Α―è –Ϋ–Β–Η–Ϋ―³–Ψ―Ä–Φ–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ–Ψ―¹―²―¨ –Φ–Ψ–Μ–Ψ–¥–Β–Ε–Η ―¹–Ψ–Ζ–¥–Α―é―² –±–Μ–Α–≥–Ψ–Ω―Ä–Η―è―²–Ϋ―É―é –Ω–Ψ―΅–≤―É –¥–Μ―è ―Ä–Α―¹–Ω―Ä–Ψ―¹―²―Ä–Α–Ϋ–Β–Ϋ–Η―è –Η–Ϋ―³–Β–Κ―Ü–Η–Ι, –Ω–Β―Ä–Β–¥–Α―é―â–Η―Ö―¹―è –Ω–Ψ–Μ–Ψ–≤―΄–Φ –Ω―É―²–Β–Φ. –£ –Ψ–±―â–Β―¹―²–≤–Β –Ϋ–Β –Ω―Ä–Β–Κ―Ä–Α―â–Α―é―²―¹―è ―¹–Ω–Ψ―Ä―΄ –Ψ –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ–Ψ―¹―²–Η –Ω–Ψ–Μ–Ψ–≤–Ψ–≥–Ψ –≤–Ψ―¹–Ω–Η―²–Α–Ϋ–Η―è ―à–Κ–Ψ–Μ―¨–Ϋ–Η–Κ–Ψ–≤ –Η –Φ–Ψ–Μ–Ψ–¥–Β–Ε–Η. –€–Ϋ–Ψ–≥–Η–Β –Ψ–±―â–Β―¹―²–≤–Β–Ϋ–Ϋ―΄–Β –¥–Β―è―²–Β–Μ–Η –Ψ―²―¹―²–Α–Η–≤–Α―é―² –Ψ―¹–Ψ–±–Β–Ϋ–Ϋ―΄–Β –Ϋ―Ä–Α–≤―¹―²–≤–Β–Ϋ–Ϋ―΄–Β ―É―¹―²–Ψ–Η –Ϋ–Α―à–Β–≥–Ψ –Ψ–±―â–Β―¹―²–≤–Α, –Κ–Ψ―²–Ψ―Ä―΄–Β –Φ–Ψ–≥―É―² –Ω–Ψ―¹―²―Ä–Α–¥–Α―²―¨ –Ψ―² –Ψ–±―¹―É–Ε–¥–Β–Ϋ–Η―è –Ω―Ä–Ψ–±–Μ–Β–Φ―΄ –Ω–Ψ–Μ–Ψ–≤–Ψ–≥–Ψ –≤–Ψ―¹–Ω–Η―²–Α–Ϋ–Η―è. –û–¥–Ϋ–Α–Κ–Ψ ―É―¹―²―Ä–Α―à–Α―é―â–Β–Β ―΅–Η―¹–Μ–Ψ –Α–±–Ψ―Ä―²–Ψ–≤, –≤ –Ω–Β―Ä–≤―É―é –Ψ―΅–Β―Ä–Β–¥―¨ –≤ –Φ–Ψ–Μ–Ψ–¥–Β–Ε–Ϋ–Ψ–Ι ―¹―Ä–Β–¥–Β, ―Ä–Ψ―¹―² ―¹–Η―³–Η–Μ–Η―¹–Α –≤ 50 ―Ä–Α–Ζ ―¹―Ä–Β–¥–Η –Φ–Ψ–Μ–Ψ–¥―΄―Ö –Μ―é–¥–Β–Ι, –Κ―Ä–Α–Ι–Ϋ–Β –Ϋ–Η–Ζ–Κ–Α―è –Η–Ϋ―³–Ψ―Ä–Φ–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ–Ψ―¹―²―¨ –Ω–Ψ –≤–Ψ–Ω―Ä–Ψ―¹–Α–Φ –Ω―Ä–Β–¥―É–Ω―Ä–Β–Ε–¥–Β–Ϋ–Η―è –Ϋ–Β–Ε–Β–Μ–Α―²–Β–Μ―¨–Ϋ–Ψ–Ι –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η, –Ζ–Α―â–Η―²―΄ –Ψ―² –Η–Ϋ―³–Β–Κ―Ü–Η–Ι, –Ω–Β―Ä–Β–¥–Α―é―â–Η―Ö―¹―è –Ω–Ψ–Μ–Ψ–≤―΄–Φ –Ω―É―²–Β–Φ, ―¹–≤–Η–¥–Β―²–Β–Μ―¨―¹―²–≤―É―é―² –Ψ –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ–Ψ―¹―²–Η ―Ä–Α–Ζ―Ä–Α–±–Ψ―²–Κ–Η –Η –≤―΄–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η―è –Ω―Ä–Ψ–≥―Ä–Α–Φ–Φ―΄ –Ω–Ψ –Ω–Ψ–≤―΄―à–Β–Ϋ–Η―é ―¹–Ω–Β―Ü–Η–Α–Μ―¨–Ϋ―΄―Ö –Ζ–Ϋ–Α–Ϋ–Η–Ι –Ω–Ψ –Ω―Ä–Ψ–±–Μ–Β–Φ–Α–Φ ―¹–Β–Κ―¹―É–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –Ω–Ψ–≤–Β–¥–Β–Ϋ–Η―è, –±–Β–Ζ–Ψ–Ω–Α―¹–Ϋ–Ψ–≥–Ψ ―¹–Β–Κ―¹–Α, –Ω―Ä–Β–¥―É–Ω―Ä–Β–Ε–¥–Β–Ϋ–Η―è ―³–Η–Ζ–Η―΅–Β―¹–Κ–Η―Ö –Η –Φ–Ψ―Ä–Α–Μ―¨–Ϋ―΄―Ö –Ω–Ψ―¹–Μ–Β–¥―¹―²–≤–Η–Ι –≤―¹–Β–¥–Ψ–Ζ–≤–Ψ–Μ–Β–Ϋ–Ϋ–Ψ―¹―²–Η –Η –±–Β–Ζ–¥―É–Φ–Ϋ–Ψ―¹―²–Η.
–½–Α–¥–Α―΅–Α ―à–Κ–Ψ–Μ―΄ – –Ϋ–Β ―¹―²–Ψ–Μ―¨–Κ–Ψ –≤ –≤–Ψ―¹–Ω–Η―²–Α–Ϋ–Η–Η (―ç―²–Η–Φ –¥–Ψ–Μ–Ε–Ϋ–Α –Ζ–Α–Ϋ–Η–Φ–Α―²―¨―¹―è ―¹–Β–Φ―¨―è), ―¹–Κ–Ψ–Μ―¨–Κ–Ψ –≤ –Ϋ–Α–Ω―Ä–Α–≤–Μ–Β–Ϋ–Ϋ–Ψ–Ι –Η–Ϋ―³–Ψ―Ä–Φ–Α―Ü–Η–Η. –€–Ϋ–Ψ–≥–Η–Β –Μ―é–¥–Η, –≤–Ψ–Ζ―Ä–Α–Ε–Α―é―â–Η–Β –Ω―Ä–Ψ―²–Η–≤ ―¹–Β–Κ―¹―É–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –Ω―Ä–Ψ―¹–≤–Β―â–Β–Ϋ–Η―è, –Ψ―¹―²–Α–≤–Μ―è―é―² –Φ–Ψ–Μ–Ψ–¥–Β–Ε―¨ –Ϋ–Α –Ω–Ψ–Μ–Ψ–Ε–Β–Ϋ–Η–Η ―΅–Β–Μ–Ψ–≤–Β–Κ–Α, –Ψ–±―É―΅–Α―é―â–Β–≥–Ψ―¹―è –Ϋ–Α ―¹–≤–Ψ–Η―Ö –Ψ―à–Η–±–Κ–Α―Ö, –Κ–Ψ―²–Ψ―Ä―΄–Β –Κ―Ä–Α–Ι–Ϋ–Β –Ϋ–Β–≥–Α―²–Η–≤–Ϋ–Ψ –Ψ―²―Ä–Α–Ε–Α―é―²―¹―è –Ϋ–Β ―²–Ψ–Μ―¨–Κ–Ψ –Ϋ–Α –Κ–Ψ–Ϋ–Κ―Ä–Β―²–Ϋ–Ψ–Φ ―΅–Β–Μ–Ψ–≤–Β–Κ–Β, –Ϋ–Ψ –Η –Ϋ–Α –≤―¹–Β–Φ –Ψ–±―â–Β―¹―²–≤–Β.
–ü–Ψ–Μ–Ψ–Ε–Β–Ϋ–Η–Β –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö –Ψ―²―è–≥–Ψ―â–Β–Ϋ–Ψ –Ψ–±―â–Η–Φ –Φ–Ψ―Ä–Α–Μ―¨–Ϋ―΄–Φ –Η –Φ–Α―²–Β―Ä–Η–Α–Μ―¨–Ϋ―΄–Φ ―¹–Ψ―¹―²–Ψ―è–Ϋ–Η–Β–Φ –Ψ–±―â–Β―¹―²–≤–Α. –ù–Α –Κ–Α–Ε–¥―É―é –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²―¨, –Ζ–Α–Κ–Α–Ϋ―΅–Η–≤–Α―é―â―É―é―¹―è ―Ä–Ψ–¥–Α–Φ–Η, 1,5 –Ω―Ä–Β―Ä―΄–≤–Α―é―²―¹―è –Α–±–Ψ―Ä―²–Ψ–Φ. –ß–Α―¹―²―΄–Β –Α–±–Ψ―Ä―²―΄ –≤–Β–¥―É―² –≤–Ω–Ψ―¹–Μ–Β–¥―¹―²–≤–Η–Η –Κ ―¹–Α–Φ–Ψ–Ω―Ä–Ψ–Η–Ζ–≤–Ψ–Μ―¨–Ϋ–Ψ–Φ―É –Ω―Ä–Β―Ä―΄–≤–Α–Ϋ–Η―é –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η. –ï–Ε–Β–≥–Ψ–¥–Ϋ–Ψ ―¹–Α–Φ–Ψ–Ω―Ä–Ψ–Η–Ζ–≤–Ψ–Μ―¨–Ϋ–Ψ –Ω―Ä–Β―Ä―΄–≤–Α–Β―²―¹―è –Ψ–Κ–Ψ–Μ–Ψ 17000 –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Β–Ι, 5–6% ―Ä–Ψ–¥–Ψ–≤ –Ω―Ä–Ψ–Η―¹―Ö–Ψ–¥―è―² –¥–Ψ―¹―Ä–Ψ―΅–Ϋ–Ψ. –†–Ψ–Ε–¥–Α–Β―²―¹―è –Ψ–Κ–Ψ–Μ–Ψ 11000 –Ϋ–Β–¥–Ψ–Ϋ–Ψ―à–Β–Ϋ–Ϋ―΄―Ö –¥–Β―²–Β–Ι, –Ζ–¥–Ψ―Ä–Ψ–≤―¨–Β –Κ–Ψ―²–Ψ―Ä―΄―Ö –Ζ–Α–≤–Η―¹–Η―² –Ψ―² –Ψ–Κ–Α–Ζ–Α–Ϋ–Η―è –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Ψ–Ι –Ω–Ψ–Φ–Ψ―â–Η –≤ –Ω–Β―Ä–≤―΄–Β –¥–Ϋ–Η –Η –Φ–Β―¹―è―Ü―΄ –Ε–Η–Ζ–Ϋ–Η. –™–Μ―É–±–Ψ–Κ–Ψ–Ϋ–Β–¥–Ψ–Ϋ–Ψ―à–Β–Ϋ–Ϋ―΄–Ι ―Ä–Β–±–Β–Ϋ–Ψ–Κ –Ϋ―É–Ε–¥–Α–Β―²―¹―è –≤ –¥–Ψ―Ä–Ψ–≥–Ψ―¹―²–Ψ―è―â–Β–Ι –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Ψ–Ι –Ω–Ψ–Φ–Ψ―â–Η. –‰–Ζ–≤–Β―¹―²–Ϋ–Ψ, ―΅―²–Ψ –¥–Μ―è –≤―΄―Ö–Α–Ε–Η–≤–Α–Ϋ–Η―è ―²–Α–Κ–Η―Ö –Ϋ–Ψ–≤–Ψ―Ä–Ψ–Ε–¥–Β–Ϋ–Ϋ―΄―Ö, –Ω–Ψ–Φ–Η–Φ–Ψ –≤―΄―¹–Ψ―΅–Α–Ι―à–Β–Ι –Κ–≤–Α–Μ–Η―³–Η–Κ–Α―Ü–Η–Η –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Ψ–≥–Ψ –Ω–Β―Ä―¹–Ψ–Ϋ–Α–Μ–Α, ―²―Ä–Β–±―É―é―²―¹―è –Ψ―΅–Β–Ϋ―¨ –±–Ψ–Μ―¨―à–Η–Β –Φ–Α―²–Β―Ä–Η–Α–Μ―¨–Ϋ―΄–Β ―Ä–Β―¹―É―Ä―¹―΄, –Ω―Ä–Η–Φ–Β–Ϋ–Β–Ϋ–Η–Β ―¹–Α–Φ―΄―Ö ―¹–Ψ–≤―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö –Φ–Β―²–Ψ–¥–Ψ–≤ –Η ―²–Β―Ö–Ϋ–Ψ–Μ–Ψ–≥–Η–Ι. –î–Ψ―¹―²–Α―²–Ψ―΅–Ϋ–Ψ ―¹–Κ–Α–Ζ–Α―²―¨, ―΅―²–Ψ –Ψ–Ω–Β―Ä–Α―Ü–Η–Η –Ϋ–Α ―¹–Β―Ä–¥―Ü–Β, –Ω–Β―Ä–Β―¹–Α–¥–Κ–Α –Ψ―Ä–≥–Α–Ϋ–Ψ–≤, –Μ–Β―΅–Β–Ϋ–Η–Β ―Ä–Α–Κ–Ψ–≤―΄―Ö –±–Ψ–Μ–Β–Ζ–Ϋ–Β–Ι –Η –¥―Ä. –Ω–Ψ ―¹–≤–Ψ–Β–Ι ―¹―²–Ψ–Η–Φ–Ψ―¹―²–Η ―É―¹―²―É–Ω–Α―é―² –Ζ–Α―²―Ä–Α―²–Α–Φ –Ϋ–Α –≤―΄―Ö–Α–Ε–Η–≤–Α–Ϋ–Η–Β –Η –Μ–Β―΅–Β–Ϋ–Η–Β –≥–Μ―É–±–Ψ–Κ–Ψ–Ϋ–Β–¥–Ψ–Ϋ–Ψ―à–Β–Ϋ–Ϋ–Ψ–≥–Ψ ―Ä–Β–±–Β–Ϋ–Κ–Α. –ö―Ä–Ψ–Φ–Β ―²–Ψ–≥–Ψ, –Ϋ–Η–Κ–Ψ–≥–¥–Α –Ϋ–Β―² ―É–≤–Β―Ä–Β–Ϋ–Ϋ–Ψ―¹―²–Η –≤ ―²–Ψ–Φ, ―΅―²–Ψ –≤ –±―É–¥―É―â–Β–Φ ―Ä–Β–±–Β–Ϋ–Ψ–Κ –±―É–¥–Β―² –Ζ–¥–Ψ―Ä–Ψ–≤. –£–Φ–Β―¹―²–Β ―¹ ―²–Β–Φ –Ζ–¥–Ψ―Ä–Ψ–≤―¨–Β –Ϋ–Ψ–≤–Ψ―Ä–Ψ–Ε–¥–Β–Ϋ–Ϋ–Ψ–≥–Ψ –Φ–Ψ–Ε–Ϋ–Ψ ―¹–Ψ―Ö―Ä–Α–Ϋ–Η―²―¨, –Ψ–±―Ä–Α―â–Α―è –Ψ―¹–Ψ–±–Ψ–Β –≤–Ϋ–Η–Φ–Α–Ϋ–Η–Β –Ϋ–Α –Ω―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η―΅–Β―¹–Κ–Η–Β –Φ–Β―Ä–Ψ–Ω―Ä–Η―è―²–Η―è –≤–Ψ –≤―Ä–Β–Φ―è –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η.
–£ –Ψ–±―â–Β―¹―²–≤–Β ―Ä–Α―¹–Ω―Ä–Ψ―¹―²―Ä–Α–Ϋ–Β–Ϋ–Ψ –Φ–Ϋ–Β–Ϋ–Η–Β, ―΅―²–Ψ –Φ–Ϋ–Ψ–≥–Η–Β –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ―΄–Β –±–Ψ–Μ―¨–Ϋ―΄, –Ζ–¥–Ψ―Ä–Ψ–≤―΄―Ö –¥–Β―²–Β–Ι –Ω―Ä–Α–Κ―²–Η―΅–Β―¹–Κ–Η –Ϋ–Β ―Ä–Ψ–Ε–¥–Α–Β―²―¹―è, –Α –Ϋ–Ψ―Ä–Φ–Α–Μ―¨–Ϋ―΄―Ö ―Ä–Ψ–¥–Ψ–≤ –Ψ―΅–Β–Ϋ―¨ –Φ–Α–Μ–Ψ. –Γ–Μ–Β–¥―É–Β―² –Ψ―²–Φ–Β―²–Η―²―¨, ―΅―²–Ψ –Ω–Ψ–¥–Ψ–±–Ϋ―É―é ―²–Ψ―΅–Κ―É –Ζ―Ä–Β–Ϋ–Η―è –Ω–Ψ–¥–¥–Β―Ä–Ε–Η–≤–Α―é―² –Η –Ϋ–Β–Κ–Ψ―²–Ψ―Ä―΄–Β –Α–Κ―É―à–Β―Ä―΄––≥–Η–Ϋ–Β–Κ–Ψ–Μ–Ψ–≥–Η, –Ψ–±―ä―è―¹–Ϋ―è―è –≤–Ψ–Ζ–Φ–Ψ–Ε–Ϋ―΄–Β –Ψ―¹–Μ–Ψ–Ε–Ϋ–Β–Ϋ–Η―è –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η –Η ―Ä–Ψ–¥–Ψ–≤ –Ϋ–Β–Ζ–¥–Ψ―Ä–Ψ–≤―¨–Β–Φ –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö.
–Γ―Ä–Β–¥―¹―²–≤–Α –Φ–Α―¹―¹–Ψ–≤–Ψ–Ι –Η–Ϋ―³–Ψ―Ä–Φ–Α―Ü–Η–Η –Α–Κ―²–Η–≤–Ϋ–Ψ –Ψ–±―¹―É–Ε–¥–Α―é―² –Ϋ–Η–Ζ–Κ―É―é ―Ä–Ψ–Ε–¥–Α–Β–Φ–Ψ―¹―²―¨, –≤―΄―¹–Ψ–Κ―É―é ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²―¨, –Ω―Ä–Η–¥–Α–≤–Α―è –Η–Ζ–≤–Β―¹―²–Ϋ―΄–Φ ―³–Α–Κ―²–Α–Φ –Ω–Ψ–Μ–Η―²–Η―΅–Β―¹–Κ―É―é –Ψ–Κ―Ä–Α―à–Β–Ϋ–Ϋ–Ψ―¹―²―¨.
–¦–Β–≥–Κ–Ψ –Φ–Ψ–Ε–Ϋ–Ψ –Ω–Ψ–Ϋ―è―²―¨ ―²―Ä–Β–≤–Ψ–≥―É –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö –Η ―Ä–Ψ–¥―¹―²–≤–Β–Ϋ–Ϋ–Η–Κ–Ψ–≤. –•–Β–Ϋ―â–Η–Ϋ―΄ ―²–Β―Ä―è―é―² –≤–Β―Ä―É –≤–Ψ –≤―Ä–Α―΅–Β–Ι, ―¹―²―Ä–Β–Φ―è―²―¹―è ―É–Ι―²–Η –Η–Ζ––Ω–Ψ–¥ –≤―Ä–Α―΅–Β–±–Ϋ–Ψ–≥–Ψ –Ϋ–Α–±–Μ―é–¥–Β–Ϋ–Η―è, –Ϋ–Α―΅–Η–Ϋ–Α―é―² –Η―¹–Κ–Α―²―¨ –Ψ–Κ–Ψ–Μ–Ψ–Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ―É―é –Ω–Ψ–Φ–Ψ―â―¨ –Η –Ψ–±―Ä–Α―â–Α―é―²―¹―è –Κ ―²–Α–Κ –Ϋ–Α–Ζ―΄–≤–Α–Β–Φ―΄–Φ –Ϋ–Α―Ä–Ψ–¥–Ϋ―΄–Φ ―Ü–Β–Μ–Η―²–Β–Μ―è–Φ, –Ω―Ä–Ψ–Ω–Α–≥–Α–Ϋ–¥–Η―Ä―É―é―â–Η–Φ ―Ä–Ψ–¥―΄ –≤ –≤–Ψ–¥–Β, –¥–Ψ–Φ–Α―à–Ϋ–Η–Β ―Ä–Ψ–¥―΄ –Η –¥―Ä.
–ö―¹―²–Α―²–Η, ―²–Ψ–Μ―¨–Κ–Ψ –≤ –€–Ψ―¹–Κ–≤–Β –Ω–Ψ–¥–≥–Ψ―²–Ψ–≤–Κ–Ψ–Ι –Κ ―Ä–Ψ–¥–Ψ―Ä–Α–Ζ―Ä–Β―à–Β–Ϋ–Η―é, –Ω–Ψ–Φ–Η–Φ–Ψ –≥–Ψ―¹―É–¥–Α―Ä―¹―²–≤–Β–Ϋ–Ϋ―΄―Ö ―É―΅―Ä–Β–Ε–¥–Β–Ϋ–Η–Ι, –Ζ–Α–Ϋ–Η–Φ–Α―é―²―¹―è –Ψ–Κ–Ψ–Μ–Ψ 50 –≥―Ä―É–Ω–Ω, –≤ –Κ–Ψ―²–Ψ―Ä―΄–Β –≤―Ö–Ψ–¥―è―² –Ω–Β–¥–Α–≥–Ψ–≥–Η, –Ω―¹–Η―Ö–Ψ–Μ–Ψ–≥–Η, –Ϋ–Ψ ―΅–Α―â–Β –≤―¹–Β–≥–Ψ ―ç―²–Η –≥―Ä―É–Ω–Ω―΄ –Ψ–±―Ö–Ψ–¥―è―²―¹―è –±–Β–Ζ –Α–Κ―É―à–Β―Ä–Ψ–≤––≥–Η–Ϋ–Β–Κ–Ψ–Μ–Ψ–≥–Ψ–≤.
–û―²―¹―É―²―¹―²–≤–Η–Β –Η–Μ–Η –Ϋ–Β–¥–Ψ―¹―²–Α―²–Ψ―΅–Ϋ–Ψ–Β –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Ψ–Β –Ϋ–Α–±–Μ―é–¥–Β–Ϋ–Η–Β –≤–Ψ –≤―Ä–Β–Φ―è –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η –Ω―Ä–Η–≤–Ψ–¥―è―² –Κ –Ϋ–Β–Ψ–±–Ψ―¹–Ϋ–Ψ–≤–Α–Ϋ–Ϋ―΄–Φ –Ψ―¹–Μ–Ψ–Ε–Ϋ–Β–Ϋ–Η―è–Φ. –£ ―²–Ψ –Ε–Β –≤―Ä–Β–Φ―è –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²―¨ – –Ϋ–Β –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Β, –Η, –Φ–Ψ–Ε–Β―² –±―΄―²―¨, –Ϋ–Β ―¹–Μ–Β–¥―É–Β―² –Ϋ–Α―¹―²–Α–Η–≤–Α―²―¨ –Ϋ–Α –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Ψ–Φ –Ϋ–Α–±–Μ―é–¥–Β–Ϋ–Η–Η, –≤–Φ–Β―à–Α―²–Β–Μ―¨―¹―²–≤–Β –≤ ―³–Η–Ζ–Η–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Η–Ι –Ω―Ä–Ψ―Ü–Β―¹―¹. –û–¥–Ϋ–Α–Κ–Ψ –Ϋ–Α―É―΅–Ϋ–Ψ–Β –Η –Ω―Ä–Α–Κ―²–Η―΅–Β―¹–Κ–Ψ–Β –Α–Κ―É―à–Β―Ä―¹―²–≤–Ψ –≤ –Ω–Ψ―¹–Μ–Β–¥–Ϋ–Η–Β 35–40 –Μ–Β―² –≤ ―Ä–Α–Ζ–≤–Η―²―΄―Ö ―¹―²―Ä–Α–Ϋ–Α―Ö –¥–Ψ―¹―²–Η–≥–Μ–Ψ –Ψ―²–Μ–Η―΅–Ϋ―΄―Ö ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Ψ–≤. –€–Α―²–Β―Ä–Η–Ϋ―¹–Κ–Α―è –Η –Φ–Μ–Α–¥–Β–Ϋ―΅–Β―¹–Κ–Α―è ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²―¨ ―¹―²–Α–Μ–Η –Φ–Η–Ϋ–Η–Φ–Α–Μ―¨–Ϋ―΄–Φ–Η. –£ ―Ä–Α–Ζ–≤–Η–≤–Α―é―â–Η―Ö―¹―è ―¹―²―Ä–Α–Ϋ–Α―Ö, –Ω―Ä–Η –Ϋ–Β–¥–Ψ―¹―²–Α―²–Ψ―΅–Ϋ–Ψ–Ι –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Ψ–Ι –Ω–Ψ–Φ–Ψ―â–Η, –Φ–Α―²–Β―Ä–Η–Ϋ―¹–Κ–Α―è –Η –Φ–Μ–Α–¥–Β–Ϋ―΅–Β―¹–Κ–Α―è –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Β–Φ–Ψ―¹―²―¨ –Η ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²―¨ –≤ –¥–Β―¹―è―²–Κ–Η ―Ä–Α–Ζ –≤―΄―à–Β ―Ä–Α–Ζ–≤–Η―²―΄―Ö ―¹―²―Ä–Α–Ϋ. –ï―¹–Μ–Η –≤ –ï–≤―Ä–Ψ–Ω–Β ―¹―Ä–Β–¥–Ϋ–Η–Ι ―É―Ä–Ψ–≤–Β–Ϋ―¨ –Φ–Α―²–Β―Ä–Η–Ϋ―¹–Κ–Ψ–Ι ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²–Η 25–26 –Ϋ–Α 100 ―²―΄―¹. –Ε–Η–≤–Ψ―Ä–Ψ–Ε–¥–Β–Ϋ–Η–Ι, –Ϋ–Α –ê―³―Ä–Η–Κ–Α–Ϋ―¹–Κ–Ψ–Φ –Κ–Ψ–Ϋ―²–Η–Ϋ–Β–Ϋ―²–Β – 600. –£ –†–Ψ―¹―¹–Η–Η –Φ–Α―²–Β―Ä–Η–Ϋ―¹–Κ–Α―è ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²―¨ 33–34 –Ϋ–Α 100 ―²―΄―¹. –Ε–Η–≤–Ψ―Ä–Ψ–Ε–¥–Β–Ϋ–Η–Ι (0,033%). –£ –Ω–Ψ―¹–Μ–Β–¥–Ϋ–Η–Β –≥–Ψ–¥―΄ –Η –Φ–Α―²–Β―Ä–Η–Ϋ―¹–Κ–Α―è, –Η –Φ–Μ–Α–¥–Β–Ϋ―΅–Β―¹–Κ–Α―è ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²―¨ ―É–Φ–Β–Ϋ―¨―à–Α―é―²―¹―è, –Ϋ–Β―¹–Φ–Ψ―²―Ä―è –Ϋ–Α –Κ―Ä–Η–Ζ–Η―¹–Ϋ–Ψ–Β ―¹–Ψ―¹―²–Ψ―è–Ϋ–Η–Β –Ψ–±―â–Β―¹―²–≤–Α. –£ –Ω–Β―Ä–≤―É―é –Ψ―΅–Β―Ä–Β–¥―¨ ―ç―²–Ψ –Ζ–Α―¹–Μ―É–≥–Α –≤―Ä–Α―΅–Β–Ι –Η ―¹―Ä–Β–¥–Ϋ–Η―Ö –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Η―Ö ―Ä–Α–±–Ψ―²–Ϋ–Η–Κ–Ψ–≤, ―Ä–Α–±–Ψ―²–Α―é―â–Η―Ö –≤ ―²―Ä―É–¥–Ϋ―΄―Ö ―É―¹–Μ–Ψ–≤–Η―è―Ö.
–ù–Ψ–≤―΄–Β –Ϋ–Α―É―΅–Ϋ–Ψ –Ψ–±–Ψ―¹–Ϋ–Ψ–≤–Α–Ϋ–Ϋ―΄–Β ―²–Β―Ö–Ϋ–Ψ–Μ–Ψ–≥–Η–Η –Ω–Ψ –Ω―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η–Κ–Β –Ψ―¹–Μ–Ψ–Ε–Ϋ–Β–Ϋ–Η–Ι –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η –Ω–Ψ–Ζ–≤–Ψ–Μ―è―é―² –¥–Ψ–±–Η―²―¨―¹―è –Ϋ–Β–Ω–Μ–Ψ―Ö–Η―Ö ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Ψ–≤.
–û–¥–Ϋ–Ψ–Ι –Η–Ζ –≥–Μ–Α–≤–Ϋ―΄―Ö –Ζ–Α–¥–Α―΅ –Ζ–¥―Ä–Α–≤–Ψ–Ψ―Ö―Ä–Α–Ϋ–Β–Ϋ–Η―è ―è–≤–Μ―è–Β―²―¹―è ―Ä–Α–Ζ―Ä–Α–±–Ψ―²–Κ–Α –Η ―¹–Ψ–≤–Β―Ä―à–Β–Ϋ―¹―²–≤–Ψ–≤–Α–Ϋ–Η–Β –Φ–Β―²–Ψ–¥–Ψ–≤ –Κ–Ψ–Ϋ―²―Ä–Ψ–Μ―è, –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Η –Η –Ω―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η–Κ–Η –Ϋ–Α―Ä―É―à–Β–Ϋ–Η–Ι –Η –Ω–Ψ―Ä–Ψ–Κ–Ψ–≤ ―Ä–Α–Ζ–≤–Η―²–Η―è, ―Ä–Β–Α–Μ–Η–Ζ–Α―Ü–Η–Η –Ω―Ä–Α–≤–Α ―Ä–Β–±–Β–Ϋ–Κ–Α ―Ä–Ψ–¥–Η―²―¨―¹―è –Ζ–¥–Ψ―Ä–Ψ–≤―΄–Φ –Η –±―΄―²―¨ –Ζ–¥–Ψ―Ä–Ψ–≤―΄–Φ
–ü―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η–Κ–Α –Ϋ–Α―Ä―É―à–Β–Ϋ–Η―è ―Ä–Α–Ζ–≤–Η―²–Η―è –Ω–Μ–Ψ–¥–Α, –≤―Ä–Ψ–Ε–¥–Β–Ϋ–Ϋ―΄―Ö –Ω–Ψ―Ä–Ψ–Κ–Ψ–≤ ―Ä–Α–Ζ–≤–Η―²–Η―è ―è–≤–Μ―è–Β―²―¹―è –Α–Κ―²―É–Α–Μ―¨–Ϋ–Ψ–Ι –Ζ–Α–¥–Α―΅–Β–Ι –Ζ–¥―Ä–Α–≤–Ψ–Ψ―Ö―Ä–Α–Ϋ–Β–Ϋ–Η―è –Η –Ψ―¹–Ϋ–Ψ–≤–Ϋ―΄–Φ ―³–Α–Κ―²–Ψ―Ä–Ψ–Φ ―¹–Ϋ–Η–Ε–Β–Ϋ–Η―è –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Β–Φ–Ψ―¹―²–Η, –Η–Ϋ–≤–Α–Μ–Η–¥–Η–Ζ–Α―Ü–Η–Η –Η ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²–Η. –£–Ϋ―É―²―Ä–Η―É―²―Ä–Ψ–±–Ϋ–Ψ–Β –Ϋ–Α―Ä―É―à–Β–Ϋ–Η–Β ―Ä–Α–Ζ–≤–Η―²–Η―è –Ω–Μ–Ψ–¥–Α – ―΅–Α―¹―²–Ψ –≤―¹―²―Ä–Β―΅–Α―é―â–Α―è―¹―è –Ω–Α―²–Ψ–Μ–Ψ–≥–Η―è, –Ψ–Ω―Ä–Β–¥–Β–Μ―è–Β–Φ–Α―è, –Κ–Α–Κ –≤–Ϋ―É―²―Ä–Η―É―²―Ä–Ψ–±–Ϋ–Α―è –≥–Η–Ω–Ψ―²―Ä–Ψ―³–Η―è –Ω–Μ–Ψ–¥–Α.
–£―Ä–Ψ–Ε–¥–Β–Ϋ–Ϋ―΄–Β –Ω–Ψ―Ä–Ψ–Κ–Η ―Ä–Α–Ζ–≤–Η―²–Η―è (–£–ü–†) ―è–≤–Μ―è―é―²―¹―è –Ω―Ä–Η―΅–Η–Ϋ–Ψ–Ι –±–Ψ–Μ―¨―à–Ψ–≥–Ψ –Κ–Ψ–Μ–Η―΅–Β―¹―²–≤–Α ―ç–Φ–±―Ä–Η–Ψ–Ϋ–Α–Μ―¨–Ϋ―΄―Ö –Η –Ω–Μ–Ψ–¥–Ψ–≤―΄―Ö ―¹–Φ–Β―Ä―²–Β–Ι, ―΅―²–Ψ –≤―΄–≤–Ψ–¥–Η―² –Η―Ö –Ϋ–Α –Ψ–¥–Ϋ–Ψ –Η–Ζ –Ω–Β―Ä–≤―΄―Ö –Φ–Β―¹―² –Ω–Ψ –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Β–Φ–Ψ―¹―²–Η –Η ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²–Η.
–£ ―¹–Ψ–Ψ―²–≤–Β―²―¹―²–≤–Η–Η ―¹ –¥–Α–Ϋ–Ϋ―΄–Φ–Η –£–û–½ –Β–Ε–Β–≥–Ψ–¥–Ϋ–Ψ ―¹ –≤―Ä–Ψ–Ε–¥–Β–Ϋ–Ϋ―΄–Φ–Η –Ω–Ψ―Ä–Ψ–Κ–Α–Φ–Η ―¹–Β―Ä–¥―Ü–Α ―Ä–Ψ–Ε–¥–Α–Β―²―¹―è 4–6% –¥–Β―²–Β–Ι. –£ 50% ―¹–Μ―É―΅–Α–Β–≤ ―ç―²–Ψ –Μ–Β―²–Α–Μ―¨–Ϋ―΄–Β –Η–Μ–Η ―²―è–Ε–Β–Μ―΄–Β –Ω–Ψ―Ä–Ψ–Κ–Η ―Ä–Α–Ζ–≤–Η―²–Η―è, –Κ–Ψ―²–Ψ―Ä―΄–Β –≤ –¥–Α–Μ―¨–Ϋ–Β–Ι―à–Β–Φ –Ω―Ä–Η–≤–Ψ–¥―è―² –Κ ―É―Ö―É–¥―à–Β–Ϋ–Η―é –Κ–Α―΅–Β―¹―²–≤–Α –Ε–Η–Ζ–Ϋ–Η. –ù–Α–Η–±–Ψ–Μ–Β–Β ―΅–Α―¹―²―΄–Φ–Η –≤―Ä–Ψ–Ε–¥–Β–Ϋ–Ϋ―΄–Φ–Η –Ω–Ψ―Ä–Ψ–Κ–Α–Φ–Η ―Ä–Α–Ζ–≤–Η―²–Η―è ―è–≤–Μ―è―é―²―¹―è –Ω–Ψ―Ä–Ψ–Κ–Η –Ψ―Ä–≥–Α–Ϋ–Ψ–≤ –Κ―Ä–Ψ–≤–Ψ–Ψ–±―Ä–Α―â–Β–Ϋ–Η―è, –Ϋ–Β―Ä–≤–Ϋ–Ψ–Ι ―¹–Η―¹―²–Β–Φ―΄ –Η –Φ–Ϋ–Ψ–Ε–Β―¹―²–≤–Β–Ϋ–Ϋ―΄–Β –Ω–Ψ―Ä–Ψ–Κ–Η, –Κ–Ψ―²–Ψ―Ä―΄–Β –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η―Ä―É―é―²―¹―è –Ω–Β―Ä–Η–Ϋ–Α―²–Α–Μ―¨–Ϋ–Ψ ―É–Μ―¨―²―Ä–Α–Ζ–≤―É–Κ–Ψ–≤―΄–Φ –Φ–Β―²–Ψ–¥–Ψ–Φ.
–£ –†–Ψ―¹―¹–Η–Η –Β–Ε–Β–≥–Ψ–¥–Ϋ–Ψ ―Ä–Ψ–Ε–¥–Α–Β―²―¹―è –±–Ψ–Μ–Β–Β 50 ―²―΄―¹. –¥–Β―²–Β–Ι ―¹ –Ω–Ψ―Ä–Ψ–Κ–Α–Φ–Η ―Ä–Α–Ζ–≤–Η―²–Η―è, –Α ―΅–Η―¹–Μ–Ψ –±–Ψ–Μ―¨–Ϋ―΄―Ö –£–ü–† –¥–Ψ―¹―²–Η–≥–Α–Β―² 1,5 –Φ–Μ–Ϋ. ―΅–Β–Μ. –£–Ϋ―É―²―Ä–Η―É―²―Ä–Ψ–±–Ϋ–Α―è –≥–Η–Ω–Ψ―²―Ä–Ψ―³–Η―è –Ω–Μ–Ψ–¥–Α ―΅–Α―¹―²–Ψ ―¹―²–Α–Ϋ–Ψ–≤–Η―²―¹―è –Ω―Ä–Η―΅–Η–Ϋ–Ψ–Ι –Ω―¹–Η―Ö–Ψ―¹–Ψ–Φ–Α―²–Η―΅–Β―¹–Κ–Ψ–Ι –Η –Η–Ϋ―²–Β–Μ–Μ–Β–Κ―²―É–Α–Μ―¨–Ϋ–Ψ–Ι –Ζ–Α–¥–Β―Ä–Ε–Κ–Η ―Ä–Α–Ζ–≤–Η―²–Η―è ―Ä–Β–±–Β–Ϋ–Κ–Α –≤ –Ω–Ψ―¹–Μ–Β–¥―É―é―â–Η–Β –≥–Ψ–¥―΄ –Ε–Η–Ζ–Ϋ–Η.
–½–Α―²―Ä–Α―²―΄ –Ϋ–Α –Μ–Β―΅–Β–Ϋ–Η–Β –Η ―É―Ö–Ψ–¥ –Ζ–Α –¥–Β―²―¨–Φ–Η ―¹ –≤–Ϋ―É―²―Ä–Η―É―²―Ä–Ψ–±–Ϋ―΄–Φ –Ϋ–Α―Ä―É―à–Β–Ϋ–Η–Β–Φ ―Ä–Α–Ζ–≤–Η―²–Η―è –Η –£–ü–† –Ϋ–Β –Ψ–Ω―Ä–Α–≤–¥―΄–≤–Α―é―²―¹―è –≤ ―¹–Η–Μ―É ―²―è–Ε–Β―¹―²–Η –Ω–Ψ―¹–Μ–Β–¥―¹―²–≤–Η–Ι –¥–Μ―è –Ζ–¥–Ψ―Ä–Ψ–≤―¨―è –Η –Ε–Η–Ζ–Ϋ–Β―¹–Ω–Ψ―¹–Ψ–±–Ϋ–Ψ―¹―²–Η –Ω–Ψ―Ä–Α–Ε–Β–Ϋ–Ϋ–Ψ–≥–Ψ ―Ä–Β–±–Β–Ϋ–Κ–Α. –Π–Β–Μ–Β―¹–Ψ–Ψ–±―Ä–Α–Ζ–Ϋ–Α –Ω―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η–Κ–Α –Ω–Ψ―Ä–Ψ–Κ–Ψ–≤ ―Ä–Α–Ζ–≤–Η―²–Η―è.
–ù–Α ―¹–Ψ–≤―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ–Φ ―ç―²–Α–Ω–Β ―Ä–Α–Ζ–≤–Η―²–Η―è –Φ–Β–¥–Η―Ü–Η–Ϋ―΄ ―¹–Ψ–Ζ–¥–Α–Ϋ―΄ ―É―¹–Μ–Ψ–≤–Η―è –Ω―Ä–Β–¥―É–Ω―Ä–Β–Ε–¥–Β–Ϋ–Η―è –£–ü–† –Ω–Μ–Ψ–¥–Α, ―².–Κ. –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Α –Ω–Ψ―Ä–Ψ–Κ–Ψ–≤, –Ϋ–Β―¹–Ψ–≤–Φ–Β―¹―²–Η–Φ―΄―Ö ―¹ –Ε–Η–Ζ–Ϋ―¨―é –Η–Μ–Η –≤–Β–¥―É―â–Η―Ö –Κ –Η–Ϋ–≤–Α–Μ–Η–¥–Ϋ–Ψ―¹―²–Η ―¹ –¥–Β―²―¹―²–≤–Α, –Ω–Ψ–Ζ–≤–Ψ–Μ―è–Β―² –Ω―Ä–Β―Ä–≤–Α―²―¨ –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²―¨ –Η –Ϋ–Β –¥–Ψ–Ω―É―¹―²–Η―²―¨ ―Ä–Ψ–Ε–¥–Β–Ϋ–Η–Β ―²―è–Ε–Β–Μ–Ψ –±–Ψ–Μ―¨–Ϋ–Ψ–≥–Ψ ―Ä–Β–±–Β–Ϋ–Κ–Α. –Γ–Ψ–≤―Ä–Β–Φ–Β–Ϋ–Ϋ―΄–Β ―²–Β―Ö–Ϋ–Ψ–Μ–Ψ–≥–Η–Η –Ω–Ψ–Ζ–≤–Ψ–Μ―è―é―² –≤ –¥–Α–Μ―¨–Ϋ–Β–Ι―à–Β–Φ –Ψ–±–Β―¹–Ω–Β―΅–Η―²―¨ ―Ä–Ψ–Ε–¥–Β–Ϋ–Η–Β –Ζ–¥–Ψ―Ä–Ψ–≤–Ψ–≥–Ψ –Ω–Ψ―²–Ψ–Φ―¹―²–≤–Α.
–Γ–Η―¹―²–Β–Φ–Α –≤―΄―è–≤–Μ–Β–Ϋ–Η―è –Ω–Ψ―Ä–Ψ–Κ–Ψ–≤ ―Ä–Α–Ζ–≤–Η―²–Η―è –Ω–Μ–Ψ–¥–Α –Ψ―¹–Ϋ–Ψ–≤–Α–Ϋ–Α –Ϋ–Α –Η―¹–Ω–Ψ–Μ―¨–Ζ–Ψ–≤–Α–Ϋ–Η–Η ―É–Μ―¨―²―Ä–Α–Ζ–≤―É–Κ–Ψ–≤–Ψ–Ι –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Η, –±–Η–Ψ―Ö–Η–Φ–Η―΅–Β―¹–Κ–Ψ–Φ –Φ–Α―¹―¹–Ψ–≤–Ψ–Φ –Ψ–±―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Η –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö, –Α –Ω―Ä–Η –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ–Ψ―¹―²–Η –Ω―Ä–Η–Φ–Β–Ϋ–Β–Ϋ–Η–Η –≥–Β–Ϋ–Β―²–Η―΅–Β―¹–Κ–Η―Ö –Φ–Β―²–Ψ–¥–Ψ–≤ –Ψ–±―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è.
–ü―Ä–Η –≤―΄–Ω–Ψ–Μ–Ϋ–Β–Ϋ–Η–Η –≤―¹–Β―Ö ―¹―²–Α–Ϋ–¥–Α―Ä―²–Ψ–≤ –Ψ–±―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η―è –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö –Φ–Ψ–Ε–Ϋ–Ψ –Ω―Ä–Β–¥―É–Ω―Ä–Β–¥–Η―²―¨ –¥–Ψ 90% –≥–Β–Ϋ–Ϋ―΄―Ö –Η ―Ö―Ä–Ψ–Φ–Ψ―¹–Ψ–Φ–Ϋ―΄―Ö –Α–Ϋ–Ψ–Φ–Α–Μ–Η–Ι ―Ä–Α–Ζ–≤–Η―²–Η―è –Ω–Μ–Ψ–¥–Α.
–½–Α–¥–Β―Ä–Ε–Κ–Α ―Ä–Α–Ζ–≤–Η―²–Η―è –Ω–Μ–Ψ–¥–Α, ―³–Β―²–Ψ––Ω–Μ–Α―Ü–Β–Ϋ―²–Α―Ä–Ϋ–Α―è –Ϋ–Β–¥–Ψ―¹―²–Α―²–Ψ―΅–Ϋ–Ψ―¹―²―¨ –Φ–Ψ–≥―É―² –±―΄―²―¨ ―¹–≤―è–Ζ–Α–Ϋ―΄ ―¹ –Ψ―¹–Μ–Ψ–Ε–Ϋ–Β–Ϋ–Η―è–Φ–Η –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η – –≥–Β―¹―²–Ψ–Ζ–Ψ–Φ, –Ω–Η–Β–Μ–Ψ–Ϋ–Β―³―Ä–Η―²–Ψ–Φ, –≤–Ϋ―É―²―Ä–Η―É―²―Ä–Ψ–±–Ϋ–Ψ–Ι –Η–Ϋ―³–Β–Κ―Ü–Η–Β–Ι, –Α–Ϋ–Β–Φ–Η–Β–Ι, –Ϋ–Β―¹–±–Α–Μ–Α–Ϋ―¹–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ―΄–Φ –Ω–Η―²–Α–Ϋ–Η–Β–Φ –Η –¥―Ä. –Γ–Μ–Β–¥–Ψ–≤–Α―²–Β–Μ―¨–Ϋ–Ψ, –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ–Α ―¹–Η―¹―²–Β–Φ–Α –Ω―Ä–Β–¥―É–Ω―Ä–Β–Ε–¥–Β–Ϋ–Η―è –£–ü–† –Ω–Μ–Ψ–¥–Α, –Α ―²–Α–Κ–Ε–Β –Φ–Β–¥–Η–Κ–Α–Φ–Β–Ϋ―²–Ψ–Ζ–Ϋ–Α―è –Ω―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η–Κ–Α –Η ―²–Β―Ä–Α–Ω–Η―è –≤–Ψ–Ζ–Φ–Ψ–Ε–Ϋ–Ψ–Ι –Ζ–Α–¥–Β―Ä–Ε–Κ–Η ―Ä–Α–Ζ–≤–Η―²–Η―è –Ω–Μ–Ψ–¥–Α.
–ü―Ä–Β–Ϋ–Α―²–Α–Μ―¨–Ϋ–Α―è –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Α –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ–Α –¥–Μ―è –Κ–Α–Ε–¥–Ψ–Ι –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ–Ι. –Θ–Μ―¨―²―Ä–Α–Ζ–≤―É–Κ–Ψ–≤–Ψ–Β –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Β –Ω―Ä–Ψ–≤–Ψ–¥–Η―²―¹―è ―²―Ä–Η–Ε–¥―΄ – –≤ ―Ä–Α–Ϋ–Ϋ–Β–Φ ―¹―Ä–Ψ–Κ–Β –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η (6–8 –Ϋ–Β–¥–Β–Μ―¨) –≤–Ψ –≤―²–Ψ―Ä–Ψ–Ι –Ω–Ψ–Μ–Ψ–≤–Η–Ϋ–Β (19–22 –Ϋ–Β–¥–Β–Μ–Η), –Ϋ–Β–Ζ–Α–¥–Ψ–Μ–≥–Ψ –¥–Ψ ―Ä–Ψ–¥–Ψ–≤ (32–34 –Ϋ–Β–¥–Β–Μ–Η). –ï―¹–Μ–Η –Η–Φ–Β―é―²―¹―è –Ω–Ψ–Κ–Α–Ζ–Α–Ϋ–Η―è, ―É–Μ―¨―²―Ä–Α–Ζ–≤―É–Κ–Ψ–≤–Ψ–Β –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Β –Ω–Ψ–≤―²–Ψ―Ä―è–Β―²―¹―è. –£ 16–18 –Ϋ–Β–¥–Β–Μ―¨ –Ω―Ä–Ψ –≤–Ψ–¥–Η―²―¹―è –Η―¹―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Β –±–Η–Ψ―Ö–Η–Φ–Η―΅–Β―¹–Κ–Η―Ö –Φ–Α―Ä–Κ–Β―Ä–Ψ–≤ – ―Ö–Ψ―Ä–Η–Ψ–≥–Ψ–Ϋ–Η–Ϋ–Α, ―ç―¹―²―Ä–Η–Ψ–Μ–Α, a–―³–Β―²–Ψ–Ω―Ä–Ψ―²–Β–Η–Ϋ–Α, 17––Ψ–Κ―¹–Η–Ω―Ä–Ψ–≥–Β―¹―²–Β―Ä–Ψ–Ϋ–Α, –Ω–Ψ–Ζ–≤–Ψ–Μ―è―é―â–Β–Β –Ζ–Α–Ω–Ψ–¥–Ψ–Ζ―Ä–Η―²―¨ –Ϋ–Α–Μ–Η―΅–Η–Β –Ω–Α―²–Ψ–Μ–Ψ–≥–Η–Η –Ω–Μ–Ψ–¥–Α. –û―²–Κ–Μ–Ψ–Ϋ–Β–Ϋ–Η–Β –±–Η–Ψ―Ö–Η–Φ–Η―΅–Β―¹–Κ–Η―Ö –Φ–Α―Ä–Κ–Β―Ä–Ψ–≤ –Ψ―² –Ϋ–Ψ―Ä–Φ―΄ ―è–≤–Μ―è–Β―²―¹―è ―¹–Η–≥–Ϋ–Α–Μ–Ψ–Φ –¥–Μ―è –Η–Ϋ–≤–Α–Ζ–Η–≤–Ϋ–Ψ–Ι –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Η – –±–Η–Ψ–Ω―¹–Η–Η ―Ö–Ψ―Ä–Η–Ψ–Ϋ–Α, –Α–Φ–Ϋ–Η–Ψ―Ü–Β–Ϋ―²–Β–Ζ–Α. –ü―Ä–Η –≤―΄―è–≤–Μ–Β–Ϋ–Η–Η –£–ü–† ―Ä–Β―à–Α–Β―²―¹―è –≤–Ψ–Ω―Ä–Ψ―¹ –Ψ –≤–Ψ–Ζ–Φ–Ψ–Ε–Ϋ–Ψ―¹―²–Η –Ω―Ä–Ψ–¥–Ψ–Μ–Ε–Β–Ϋ–Η―è –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η. –ë–Ψ–Μ–Β–Β –Ω–Ψ–Μ–Ψ–≤–Η–Ϋ―΄ –£–ü–† –Ω–Ψ–¥–¥–Α―é―²―¹―è –Κ–Ψ―Ä―Ä–Β–Κ―Ü–Η–Η –≤ ―Ä–Α–Ϋ–Ϋ–Β–Φ –Ϋ–Β–Ψ–Ϋ–Α―²–Α–Μ―¨–Ϋ–Ψ–Φ –Ω–Β―Ä–Η–Ψ–¥–Β. –ü―Ä–Ψ–≤–Ψ–¥–Η―²―¹―è –Ω–Ψ–¥–≥–Ψ―²–Ψ–≤–Κ–Α –Κ ―Ö–Η―Ä―É―Ä–≥–Η―΅–Β―¹–Κ–Ψ–Ι –Κ–Ψ―Ä―Ä–Β–Κ―Ü–Η–Η –Ϋ–Β–Κ–Ψ―²–Ψ―Ä―΄―Ö –Ω–Ψ―Ä–Ψ–Κ–Ψ–≤ –≤–Ψ –≤―Ä–Β–Φ―è –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η. –ü―Ä–Η–Ϋ―Ü–Η–Ω–Η–Α–Μ―¨–Ϋ–Α―è –≤–Ψ–Ζ–Φ–Ψ–Ε–Ϋ–Ψ―¹―²―¨ –≤–Ϋ―É―²―Ä–Η―É―²―Ä–Ψ–±–Ϋ–Ψ–Ι ―Ö–Η―Ä―É―Ä–≥–Η–Η –Ω–Ψ–Κ–Α–Ζ–Α–Ϋ–Α –≤ ―Ä―è–¥–Β ―¹―²―Ä–Α–Ϋ, –≤ ―²–Ψ–Φ ―΅–Η―¹–Μ–Β –Η –≤ –Ϋ–Α―à–Β–Ι ―¹―²―Ä–Α–Ϋ–Β.
–™–Β–Ϋ–Β―²–Η―΅–Β―¹–Κ–Α―è –Η –Η–Ϋ–≤–Α–Ζ–Η–≤–Ϋ–Α―è –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Α –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ–Α –≤―¹–Β–Φ –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ―΄–Φ ―¹ 35––Μ–Β―²–Ϋ–Β–≥–Ψ –≤–Ψ–Ζ―Ä–Α―¹―²–Α, –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ―΄–Φ, ―É –Κ–Ψ―²–Ψ―Ä―΄―Ö ―Ä–Α–Ϋ–Β–Β –±―΄–Μ–Η ―Ä–Ψ–¥―΄ –Ω–Μ–Ψ–¥–Ψ–Φ ―¹ –£–ü–†, –Φ–Β―Ä―²–≤–Ψ―Ä–Ψ–Ε–¥–Β–Ϋ–Η―è, –Ω―Ä–Η–≤―΄―΅–Ϋ–Ψ–Β –Ϋ–Β–≤―΄–Ϋ–Α―à–Η–≤–Α–Ϋ–Η–Β –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η.
–Γ–Η―¹―²–Β–Φ–Α –Ω―Ä–Β–Ϋ–Α―²–Α–Μ―¨–Ϋ–Ψ–Ι –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Η –Ω–Ψ–Μ―É―΅–Η–Μ–Α ―à–Η―Ä–Ψ–Κ–Ψ–Β ―Ä–Α―¹–Ω―Ä–Ψ―¹―²―Ä–Α–Ϋ–Β–Ϋ–Η–Β –≤ ―¹―²―Ä–Α–Ϋ–Β –Ζ–Α –Ω–Ψ―¹–Μ–Β–¥–Ϋ–Η–Β 3 –≥–Ψ–¥–Α –Η –¥–Α–Β―² –Ψ―â―É―²–Η–Φ―΄–Β ―Ä–Β–Ζ―É–Μ―¨―²–Α―²―΄.
–ù–Α―Ä―è–¥―É ―¹ –Ω―Ä–Β–¥―É–Ω―Ä–Β–Ε–¥–Β–Ϋ–Η–Β–Φ –£–ü–† –Ω–Ψ–Μ―É―΅–Η–Μ–Α ―Ä–Α―¹–Ω―Ä–Ψ―¹―²―Ä–Α–Ϋ–Β–Ϋ–Η–Β –Ω―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η–Κ–Α –Ψ―¹–Μ–Ψ–Ε–Ϋ–Β–Ϋ–Η–Ι –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η – –Ζ–Α–¥–Β―Ä–Ε–Κ–Η ―Ä–Α–Ζ–≤–Η―²–Η―è –Ω–Μ–Ψ–¥–Α, –Α–Ϋ–Β–Φ–Η–Η, –≥–Β―¹―²–Ψ–Ζ–Ψ–≤ –Η –¥―Ä. –Δ―Ä―É–¥–Ϋ–Ψ ―¹–Β–±–Β –Ω―Ä–Β–¥―¹―²–Α–≤–Η―²―¨ –±–Μ–Α–≥–Ψ–Ω–Ψ–Μ―É―΅–Ϋ―É―é –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²―¨ ―É –Ε–Β–Ϋ―â–Η–Ϋ―΄, ―É–Ω–Ψ―²―Ä–Β–±–Μ―è―é―â–Β–Ι –Ϋ–Α―Ä–Κ–Ψ―²–Η–Κ–Η, –Α–Μ–Κ–Ψ–≥–Ψ–Μ―¨, –Φ–Ϋ–Ψ–≥–Ψ –Κ―É―Ä―è―â–Β–Ι. –£ ―²–Α–Κ–Η―Ö ―¹–Μ―É―΅–Α―è―Ö ―Ä–Β–±–Β–Ϋ–Ψ–Κ ―Ä–Ψ–Ε–¥–Α–Β―²―¹―è ―Ä–Β–Ζ–Κ–Ψ –Ψ―¹–Μ–Α–±–Μ–Β–Ϋ–Ϋ―΄–Φ, –≥–Η–Ω–Ψ―²―Ä–Ψ―³–Η―΅–Ϋ―΄–Φ, ―¹ –Ω–Ψ―Ä–Α–Ε–Β–Ϋ–Η―è–Φ–Η –≥–Ψ–Μ–Ψ–≤–Ϋ–Ψ–≥–Ψ –Φ–Ψ–Ζ–≥–Α, –Ω–Β―΅–Β–Ϋ–Η.
–ü―Ä–Η –Ψ―²―¹―É―²―¹―²–≤–Η–Η –≤―Ä–Β–¥–Ϋ―΄―Ö –Ω―Ä–Η–≤―΄―΅–Β–Κ ―Ä–Ψ–Ε–¥–Β–Ϋ–Η–Β –Ψ―¹–Μ–Α–±–Μ–Β–Ϋ–Ϋ–Ψ–≥–Ψ ―Ä–Β–±–Β–Ϋ–Κ–Α –≤–Ψ–Ζ–Φ–Ψ–Ε–Ϋ–Ψ –Ω―Ä–Η –Ϋ–Β–¥–Ψ―¹―²–Α―²–Ψ―΅–Ϋ–Ψ―¹―²–Η –Ω–Η―²–Α–Ϋ–Η―è, –≥–Η–Ω–Ψ–≤–Η―²–Α–Φ–Η–Ϋ–Ψ–Ζ–Β, –Α–Ϋ–Β–Φ–Η–Η.
–ù–Α―Ä―è–¥―É ―¹ –Ω―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η–Κ–Ψ–Ι –£–ü–† –≤–Ψ –≤―Ä–Β–Φ―è –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η ―Ü–Β–Μ–Β―¹–Ψ–Ψ–±―Ä–Α–Ζ–Ϋ–Ψ –Η―¹–Ω–Ψ–Μ―¨–Ζ–Ψ–≤–Α―²―¨ –≤–Η―²–Α–Φ–Η–Ϋ―΄ –Η –Ω―Ä–Β–Ω–Α―Ä–Α―²―΄ –Ε–Β–Μ–Β–Ζ–Α –¥–Μ―è –Ω―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η–Κ–Η –Η –Μ–Β―΅–Β–Ϋ–Η―è –Α–Ϋ–Β–Φ–Η–Η.
–Γ–Ψ–≥–Μ–Α―¹–Ϋ–Ψ ―Ä–Β–Κ–Ψ–Φ–Β–Ϋ–¥–Α―Ü–Η―è–Φ –£–û–½ –≤―¹–Β –Ε–Β–Ϋ―â–Η–Ϋ―΄ –Ϋ–Α –Ω―Ä–Ψ―²―è–Ε–Β–Ϋ–Η–Η 2 –Η 3 ―²―Ä–Η–Φ–Β―¹―²―Ä–Α –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η –Η –≤ –Ω–Β―Ä–≤―΄–Β 6 –Φ–Β―¹―è―Ü–Β–≤ –Μ–Α–Κ―²–Α―Ü–Η–Η –¥–Ψ–Μ–Ε–Ϋ―΄ –Ω―Ä–Η–Ϋ–Η–Φ–Α―²―¨ –Ω―Ä–Β–Ω–Α―Ä–Α―²―΄ –Ε–Β–Μ–Β–Ζ–Α [3]. –£ ―²–Ψ –Ε–Β –≤―Ä–Β–Φ―è –≤ –Ω―Ä–Ψ―Ü–Β―¹―¹–Β –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η ―É―¹–≤–Ψ–Β–Ϋ–Η–Β –≤–Η―²–Α–Φ–Η–Ϋ–Ψ–≤ –Η –Ε–Β–Μ–Β–Ζ–Α –Ϋ–Β―¹–Κ–Ψ–Μ―¨–Κ–Ψ –Ω–Ψ–≤―΄―à–Α–Β―²―¹―è, ―ç―²–Ψ–≥–Ψ –¥–Ψ―¹―²–Α―²–Ψ―΅–Ϋ–Ψ –¥–Μ―è –Ϋ–Α―¹―΄―â–Β–Ϋ–Η―è –Ψ―Ä–≥–Α–Ϋ–Η–Ζ–Φ–Α –≤–Η―²–Α–Φ–Η–Ϋ–Α–Φ–Η –Γ –Η –ê. –û–¥–Ϋ–Α–Κ–Ψ –≤–Η―²–Α–Φ–Η–Ϋ―΄ –≥―Ä―É–Ω–Ω―΄ –£ –Η–Ζ –Ω–Η―â–Η ―É―¹–≤–Α–Η–≤–Α―é―²―¹―è –≤ –Ϋ–Β–¥–Ψ―¹―²–Α―²–Ψ―΅–Ϋ–Ψ–Φ –Κ–Ψ–Μ–Η―΅–Β―¹―²–≤–Β, ―²–Α–Κ –Κ–Α–Κ –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ –Ψ―΅–Β–Ϋ―¨ –±–Ψ–Μ―¨―à–Ψ–Ι –Ψ–±―ä–Β–Φ –Ω–Η―â–Β–≤―΄―Ö –Ω―Ä–Ψ–¥―É–Κ―²–Ψ–≤. –ù–Α–Η–±–Ψ–Μ–Β–Β ―Ü–Β–Μ–Β―¹–Ψ–Ψ–±―Ä–Α–Ζ–Ϋ–Ψ –Ψ–±―ä–Β–¥–Η–Ϋ–Β–Ϋ–Η–Β –≤–Η―²–Α–Φ–Η–Ϋ–Ψ–≤ –Ε–Β–Μ–Β–Ζ–Α –≤ –Ψ–¥–Ϋ–Ψ–Φ –Ω―Ä–Β–Ω–Α―Ä–Α―²–Β.
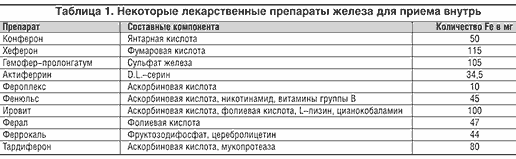
–ù–Η–Ε–Β –Φ―΄ –Ω―Ä–Η–≤–Ψ–¥–Η–Φ ―Ö–Α―Ä–Α–Κ―²–Β―Ä–Η―¹―²–Η–Κ–Η –Ϋ–Β–Κ–Ψ―²–Ψ―Ä―΄―Ö –Ω―Ä–Β–Ω–Α―Ä–Α―²–Ψ–≤ –Ε–Β–Μ–Β–Ζ–Α (―²–Α–±–Μ. 1) [2].
–ê–Κ―É―à–Β―Ä―¹–Κ–Η–Β –Κ―Ä–Ψ–≤–Ψ―²–Β―΅–Β–Ϋ–Η―è –≤–Ψ–Ζ–Ϋ–Η–Κ–Α―é―² ―É ―²–Α–Κ–Η―Ö –Ε–Β―â–Η–Ϋ –Ω―Ä–Η–Φ–Β―Ä–Ϋ–Ψ –≤ 1,5 ―Ä–Α–Ζ–Α ―΅–Α―â–Β. –û―΅–Β–Ϋ―¨ ―΅–Α―¹―²–Ψ –≤–Ψ–Ζ–Ϋ–Η–Κ–Α―é―² –Ω–Ψ―¹–Μ–Β―Ä–Ψ–¥–Ψ–≤―΄–Β –≥–Ϋ–Ψ–Ι–Ϋ―΄–Β –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è, ―¹–≤―è–Ζ–Α–Ϋ–Ϋ―΄–Β ―¹–Ψ ―¹–Ϋ–Η–Ε–Β–Ϋ–Η–Β–Φ –Η–Φ–Φ―É–Ϋ–Η―²–Β―²–Α.
–û―¹–Ϋ–Ψ–≤–Ϋ―΄–Β –Μ–Α–±–Ψ―Ä–Α―²–Ψ―Ä–Ϋ―΄–Β –Κ―Ä–Η―²–Β―Ä–Η–Η: –Ϋ–Η–Ζ–Κ–Η–Ι ―Ü–≤–Β―²–Ψ–≤–Ψ–Ι –Ω–Ψ–Κ–Α–Ζ–Α―²–Β–Μ―¨, –≥–Η–Ω–Ψ―Ö―Ä–Ψ–Φ–Η―è ―ç―Ä–Η―²―Ä–Ψ―Ü–Η―²–Ψ–≤, –Φ–Η–Κ―Ä–Ψ―Ü–Η―²–Ψ–Ζ, ―¹–Ϋ–Η–Ε–Β–Ϋ–Η–Β ―¹–Ψ–¥–Β―Ä–Ε–Α–Ϋ–Η―è ―¹―΄–≤–Ψ―Ä–Ψ―²–Ψ―΅–Ϋ–Ψ–≥–Ψ –Ε–Β–Μ–Β–Ζ–Α, –Ω–Ψ–≤―΄―à–Β–Ϋ–Η–Β –Ψ–±―â–Β–Ι –Ε–Β–Μ–Β–Ζ–Ψ―¹–≤―è–Ζ―΄–≤–Α―é―â–Β–Ι ―¹–Ω–Ψ―¹–Ψ–±–Ϋ–Ψ―¹―²–Η, ―¹–Ϋ–Η–Ε–Β–Ϋ–Η–Β ―¹–Ψ–¥–Β―Ä–Ε–Α–Ϋ–Η―è ―³–Β―Ä―Ä–Η―²–Η–Ϋ–Α.
–¦–Β―΅–Β–Ϋ–Η–Β –Ε–Β–Μ–Β–Ζ–Ψ–¥–Β―³–Η―Ü–Η―²–Ϋ–Ψ–Ι –Α–Ϋ–Β–Φ–Η–Η ―²–Ψ–Μ―¨–Κ–Ψ –Ω―Ä–Η –Ω–Ψ–Φ–Ψ―â–Η –¥–Η–Β―²―΄ –Ϋ–Β―ç―³―³–Β–Κ―²–Η–≤–Ϋ–Ψ. –‰–Ζ –Ω–Η―â–Η –≤ ―¹―É―²–Κ–Η –Φ–Α–Κ―¹–Η–Φ–Α–Μ―¨–Ϋ–Ψ ―É―¹–≤–Α–Η–≤–Α–Β―²―¹―è 2,5 –Φ–≥ –Ε–Β–Μ–Β–Ζ–Α, –≤ ―²–Ψ –≤―Ä–Β–Φ―è –Κ–Α–Κ –Η–Ζ –Μ–Β–Κ–Α―Ä―¹―²–≤ –≤ 15–20 ―Ä–Α–Ζ –±–Ψ–Μ―¨―à–Β. –¦–Β―΅–Β–Ϋ–Η–Β –¥–Ψ–Μ–Ε–Ϋ–Ψ –±―΄―²―¨ –¥–Μ–Η―²–Β–Μ―¨–Ϋ―΄–Φ, –¥–Ψ –Κ–Ψ–Ϋ―Ü–Α –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η. –≠―²–Ψ –Η–Φ–Β–Β―² –Ω―Ä–Η–Ϋ―Ü–Η–Ω–Η–Α–Μ―¨–Ϋ–Ψ–Β –Ζ–Ϋ–Α―΅–Β–Ϋ–Η–Β –¥–Μ―è –Ω―Ä–Β–¥―É–Ω―Ä–Β–Ε–¥–Β–Ϋ–Η―è –¥–Β―³–Η―Ü–Η―²–Α –Ε–Β–Μ–Β–Ζ–Α ―É –Ω–Μ–Ψ–¥–Α.
–†–Β–Κ–Ψ–Φ–Β–Ϋ–¥―É–Β―²―¹―è –Η―¹–Ω–Ψ–Μ―¨–Ζ–Ψ–≤–Α―²―¨ –Ω–Β―Ä–Ψ―Ä–Α–Μ―¨–Ϋ―΄–Β –Ω―Ä–Β–Ω–Α―Ä–Α―²―΄ (―É–¥–Ψ–±―¹―²–≤–Ψ –Ω―Ä–Η–Φ–Β–Ϋ–Β–Ϋ–Η―è, –Μ―É―΅―à–Α―è –Ω–Β―Ä–Β–Ϋ–Ψ―¹–Η–Φ–Ψ―¹―²―¨). –ù–Α–¥–Ψ ―É―΅–Η―²―΄–≤–Α―²―¨ –Ω―Ä–Η –≤―΄–±–Ψ―Ä–Β –¥–Ψ–Ζ―΄ –Ω―Ä–Β–Ω–Α―Ä–Α―²–Α, ―΅―²–Ψ –Ε–Β–Μ–Β–Ζ–Ψ ―è–≤–Μ―è–Β―²―¹―è –Ω―Ä–Ψ–Ψ–Κ―¹–Η–¥–Α–Ϋ―²–Ψ–Φ, ―².–Β. –Ψ–Ϋ–Ψ –Α–Κ―²–Η–≤–Η–Ζ–Η―Ä―É–Β―² –Ω―Ä–Ψ―Ü–Β―¹―¹ –Ω–Β―Ä–Β–Κ–Η―¹–Ϋ–Ψ–≥–Ψ –Ψ–Κ–Η―¹–Μ–Β–Ϋ–Η―è –Μ–Η–Ω–Η–¥–Ψ–≤, –Ω–Ψ―ç―²–Ψ–Φ―É –¥–Ψ–Ζ―É –Ω―Ä–Β–Ω–Α―Ä–Α―²–Α ―²―Ä–Β–±―É–Β―²―¹―è ―Ä–Β–Κ–Ψ–Φ–Β–Ϋ–¥–Ψ–≤–Α―²―¨ –≤ –Ζ–Α–≤–Η―¹–Η–Φ–Ψ―¹―²–Η –Ψ―² –≤―΄―Ä–Α–Ε–Β–Ϋ–Ϋ–Ψ―¹―²–Η –Ε–Β–Μ–Β–Ζ–Ψ–¥–Β―³–Η―Ü–Η―²–Ϋ–Ψ–≥–Ψ ―¹–Ψ―¹―²–Ψ―è–Ϋ–Η―è. –Γ―É―²–Ψ―΅–Ϋ–Α―è –¥–Ψ–Ζ–Α –¥–Μ―è –Ω―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η–Κ–Η –Α–Ϋ–Β–Φ–Η–Η –Η –Μ–Β―΅–Β–Ϋ–Η―è –Μ–Β–≥–Κ–Ψ–Ι ―³–Ψ―Ä–Φ―΄ –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è ―¹–Ψ―¹―²–Α–≤–Μ―è–Β―² 50–60 –Φ–≥ –¥–≤―É―Ö–≤–Α–Μ–Β–Ϋ―²–Ϋ–Ψ–≥–Ψ –Ε–Β–Μ–Β–Ζ–Α, –Α –¥–Μ―è –Μ–Β―΅–Β–Ϋ–Η―è –≤―΄―Ä–Α–Ε–Β–Ϋ–Ϋ–Ψ–Ι –Α–Ϋ–Β–Φ–Η–Η – 100–120 –Φ–≥.
–Θ―΅–Η―²―΄–≤–Α―è –≤–Α–Ε–Ϋ–Ψ―¹―²―¨ –Ω―Ä–Ψ–±–Μ–Β–Φ―΄, –Β–Β ―¹–Β―Ä―¨–Β–Ζ–Ϋ–Ψ–Β ―¹–Ψ―Ü–Η–Α–Μ―¨–Ϋ–Ψ–Β –Ζ–Ϋ–Α―΅–Β–Ϋ–Η–Β, –≤ ―¹–≤–Ψ–Β –≤―Ä–Β–Φ―è –Α–Κ―É―à–Β―Ä–Α–Φ–Η––≥–Η–Ϋ–Β–Κ–Ψ–Μ–Ψ–≥–Α–Φ–Η –±―΄–Μ–Α ―Ä–Α–Ζ―Ä–Α–±–Ψ―²–Α–Ϋ–Α ―³–Β–¥–Β―Ä–Α–Μ―¨–Ϋ–Α―è –Ω―Ä–Ψ–≥―Ä–Α–Φ–Φ–Α –¥–Μ―è ―¹―²―Ä–Α–Ϋ―΄, –≤ ―Ä–Α–Φ–Κ–Α―Ö –Κ–Ψ―²–Ψ―Ä–Ψ–Ι –Ω―Ä–Β–¥–Ω–Ψ–Μ–Α–≥–Α–Μ–Ψ―¹―¨ –Ψ–±–Β―¹–Ω–Β―΅–Η―²―¨ –Ε–Β–Μ–Β–Ζ–Ψ–Φ –Η –≤–Η―²–Α–Φ–Η–Ϋ–Α–Φ–Η –≤―¹–Β―Ö –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö. –≠―²–Α –Ω―Ä–Ψ–≥―Ä–Α–Φ–Φ–Α, –Κ–Ψ–Ϋ–Β―΅–Ϋ–Ψ, –Ϋ―É–Ε–¥–Α–Μ–Α―¹―¨ –≤ ―¹―É–±―¹–Η–¥–Η―è―Ö, –Ψ–¥–Ϋ–Α–Κ–Ψ, –Κ ―¹–Ψ–Ε–Α–Μ–Β–Ϋ–Η―é, ―¹―Ä–Β–¥―¹―²–≤ –≤ ―²–Ψ –≤―Ä–Β–Φ―è –Ϋ–Β –Ϋ–Α―à–Μ–Ψ―¹―¨. –ù–Ψ ―¹–Β–≥–Ψ–¥–Ϋ―è –≤–Ψ –Φ–Ϋ–Ψ–≥–Η―Ö ―Ä–Β–≥–Η–Ψ–Ϋ–Α―Ö ―É–Ε–Β ―¹–Ψ–Ζ–¥–Α–Ϋ―΄ ―¹–Ψ―Ü–Η–Α–Μ―¨–Ϋ–Ψ––Ψ–Ζ–¥–Ψ―Ä–Ψ–≤–Η―²–Β–Μ―¨–Ϋ―΄–Β –Ω―Ä–Ψ–≥―Ä–Α–Φ–Φ―΄ –Ω–Ψ –Ω―Ä–Ψ–±–Μ–Β–Φ–Β «–€–Α―²–Β―Ä–Η–Ϋ―¹―²–≤–Ψ –Η –¥–Β―²―¹―²–≤–Ψ».
–£ ―ç―²–Η―Ö –Ω―Ä–Ψ–≥―Ä–Α–Φ–Φ–Α―Ö –¥–Μ―è –Μ–Β―΅–Β–Ϋ–Η―è, –Η –Ψ―¹–Ψ–±–Β–Ϋ–Ϋ–Ψ –Ω―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η–Κ–Η –Ε–Β–Μ–Β–Ζ–Ψ–¥–Β―³–Η―Ü–Η―²–Ϋ―΄―Ö ―¹–Ψ―¹―²–Ψ―è–Ϋ–Η–Ι, ―à–Η―Ä–Ψ–Κ–Ψ –Η―¹–Ω–Ψ–Μ―¨–Ζ―É–Β―²―¹―è –Ω―Ä–Β–Ω–Α―Ä–Α―² –Λ–Β–Ϋ―é–Μ―¨―¹, –Ω―Ä–Β–¥―¹―²–Α–≤–Μ―è―é―â–Η–Ι ―¹–Ψ–±–Ψ–Ι –Κ–Ψ–Φ–±–Η–Ϋ–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ―΄–Ι –Ω―Ä–Β–Ω–Α―Ä–Α―² –Ω―Ä–Ψ–Μ–Ψ–Ϋ–≥–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ–Ψ–≥–Ψ –¥–Β–Ι―¹―²–≤–Η―è, ―¹–Ψ–¥–Β―Ä–Ε–Α―â–Η–Ι –Ε–Β–Μ–Β–Ζ–Ψ –≤ –Ψ–Ω―²–Η–Φ–Α–Μ―¨–Ϋ–Ψ–Ι –¥–Ψ–Ζ–Η―Ä–Ψ–≤–Κ–Β (45 –Φ–≥) –Η –≤–Η―²–Α–Φ–Η–Ϋ―΄ –Γ, –≥―Ä―É–Ω–Ω―΄ –£ –Η –Ϋ–Η–Κ–Ψ―²–Η–Ϋ–Α–Φ–Η–¥.
–£ ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Β ―¹–Ϋ–Η–Ε–Α―é―²―¹―è –Ψ―¹–Μ–Ψ–Ε–Ϋ–Β–Ϋ–Η―è –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η – –Ϋ–Β–≤―΄–Ϋ–Α―à–Η–≤–Α–Ϋ–Η–Β –Η –Ω―Ä–Β–Ε–¥–Β–≤―Ä–Β–Φ–Β–Ϋ–Ϋ―΄–Β ―Ä–Ψ–¥―΄ –≤ 1,5 ―Ä–Α–Ζ–Α, –Α–Κ―É―à–Β―Ä―¹–Κ–Η–Β –Κ―Ä–Ψ–≤–Ψ―²–Β―΅–Β–Ϋ–Η―è –Ϋ–Α 30%, –Ω–Ψ―¹–Μ–Β―Ä–Ψ–¥–Ψ–≤―΄–Β –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è –Ϋ–Α 25%. –Λ–Β–Ϋ―é–Μ―¨―¹ ―è–≤–Μ―è–Β―²―¹―è ―¹―Ä–Β–¥―¹―²–≤–Ψ–Φ –Ϋ–Β ―²–Ψ–Μ―¨–Κ–Ψ –Μ–Β―΅–Β–Ϋ–Η―è –Α–Ϋ–Β–Φ–Η–Η, –Ϋ–Ψ –Η –Ω―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η―΅–Β―¹–Κ–Η–Φ –Ω―Ä–Β–Ω–Α―Ä–Α―²–Ψ–Φ, –Ω–Ψ–Ζ–≤–Ψ–Μ―è―é―â–Η–Φ –Ω―Ä–Β–¥―É–Ω―Ä–Β–¥–Η―²―¨ ―Ä–Α–Ζ–≤–Η―²–Η–Β –Α–Ϋ–Β–Φ–Η–Η –≤–Ψ 2––Ι –Ω–Ψ–Μ–Ψ–≤–Η–Ϋ–Β –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η.
–‰–Ζ –Ε–Β–Μ―É–¥–Ψ―΅–Ϋ–Ψ––Κ–Η―à–Β―΅–Ϋ–Ψ–≥–Ψ ―²―Ä–Α–Κ―²–Α –Ε–Β–Μ–Β–Ζ–Ψ –Α–±―¹–Ψ―Ä–±–Η―Ä―É–Β―²―¹―è ―²–Ψ–Μ―¨–Κ–Ψ –≤ –¥–≤―É―Ö–≤–Α–Μ–Β–Ϋ―²–Ϋ–Ψ–Φ ―¹–Ψ―¹―²–Ψ―è–Ϋ–Η–Η, –Ω–Β―Ä–Β–≤–Ψ–¥ –≤ –Κ–Ψ―²–Ψ―Ä–Ψ–Β –Ψ–±–Β―¹–Ω–Β―΅–Η–≤–Α–Β―²―¹―è –Ψ―Ä–≥–Α–Ϋ–Η―΅–Β―¹–Κ–Η–Φ–Η –Κ–Η―¹–Μ–Ψ―²–Α–Φ–Η, –≤ ―΅–Α―¹―²–Ϋ–Ψ―¹―²–Η, –Α―¹–Κ–Ψ―Ä–±–Η–Ϋ–Ψ–≤–Ψ–Ι. –ö–Ψ–Φ–±–Η–Ϋ–Α―Ü–Η―è –Ε–Β–Μ–Β–Ζ–Α ―¹ –Α―¹–Κ–Ψ―Ä–±–Η–Ϋ–Ψ–≤–Ψ–Ι –Κ–Η―¹–Μ–Ψ―²–Ψ–Ι ―¹–Ω–Ψ―¹–Ψ–±―¹―²–≤―É–Β―² ―É–≤–Β–Μ–Η―΅–Β–Ϋ–Η―é –±–Η–Ψ–¥–Ψ―¹―²―É–Ω–Ϋ–Ψ―¹―²–Η –Ε–Β–Μ–Β–Ζ–Α, ―É–Μ―É―΅―à–Α–Β―² –≤―¹–Α―¹―΄–≤–Α–Β–Φ–Ψ―¹―²―¨ –Η–Ψ–Ϋ–Ψ–≤ –Ε–Β–Μ–Β–Ζ–Α –≤ –Κ–Η―à–Β―΅–Ϋ–Η–Κ–Β, –Ω―Ä–Β–¥–Ψ―²–≤―Ä–Α―â–Α―è –Ω–Β―Ä–Β―Ö–Ψ–¥ –Η–Ζ –¥–≤―É―Ö–≤–Α–Μ–Β–Ϋ―²–Ϋ–Ψ–Ι ―³–Ψ―Ä–Φ―΄ –≤ ―²―Ä–Β―Ö–≤–Α–Μ–Β–Ϋ―²–Ϋ―É―é, ―É―¹–Κ–Ψ―Ä―è–Β―² ―²―Ä–Α–Ϋ―¹–Ω–Ψ―Ä―²–Η―Ä–Ψ–≤–Κ―É –Ε–Β–Μ–Β–Ζ–Α –Η –Β–≥–Ψ –≤–Κ–Μ―é―΅–Β–Ϋ–Η–Β –≤ –≥–Β–Φ.
–£ –Ζ–Α–Κ–Μ―é―΅–Β–Ϋ–Η–Β ―¹–Μ–Β–¥―É–Β―² –Ψ―²–Φ–Β―²–Η―²―¨ –¥–≤–Α –Ω–Ψ–Μ–Ψ–Ε–Β–Ϋ–Η―è. –ü–Β―Ä–≤–Ψ–Β – –Κ–Α–Ε–¥–Ψ–Ι –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ–Ι –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ–Ψ –Ω―Ä–Ψ–≤–Β―¹―²–Η –Ω―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η–Κ―É –≤―Ä–Ψ–Ε–¥–Β–Ϋ–Ϋ―΄―Ö –Ω–Ψ―Ä–Ψ–Κ–Ψ–≤ ―Ä–Α–Ζ–≤–Η―²–Η―è –Ω–Μ–Ψ–¥–Α, –Η―¹–Ω–Ψ–Μ―¨–Ζ―É―è ―¹–Η―¹―²–Β–Φ―É –Ω―Ä–Β–Ϋ–Α―²–Α–Μ―¨–Ϋ–Ψ–Ι –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η–Κ–Η. –ü–Ψ―¹–Μ–Β–¥–Ϋ―è―è –Ϋ–Β –Φ–Ψ–Ε–Β―² –±―΄―²―¨ –Β–¥–Η–Ϋ–Ψ–Ψ–±―Ä–Α–Ζ–Ϋ–Ψ–Ι ―É –≤―¹–Β―Ö, ―².–Κ. –Φ–Ϋ–Ψ–≥–Η–Β ―³–Α–Κ―²–Ψ―Ä―΄ –¥–Ψ–Μ–Ε–Ϋ―΄ –±―΄―²―¨ –Ω―Ä–Η–Ϋ―è―²―΄ –≤–Ψ –≤–Ϋ–Η–Φ–Α–Ϋ–Η–Β: –≤–Ψ–Ζ―Ä–Α―¹―² –Ε–Β–Ϋ―â–Η–Ϋ―΄, –Β–Β ―¹–Β–Φ–Β–Ι–Ϋ―΄–Ι –Α–Ϋ–Α–Φ–Ϋ–Β–Ζ, ―¹–Ψ―¹―²–Ψ―è–Ϋ–Η–Β ―Ä–Β–Ω―Ä–Ψ–¥―É–Κ―²–Η–≤–Ϋ–Ψ–Ι ―¹–Η―¹―²–Β–Φ―΄ –Η –¥―Ä. –£ –Ω―Ä–Ψ―Ü–Β―¹―¹–Β –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ―¹―²–Η –Ψ–Ω―Ä–Α–≤–¥–Α–Ϋ–Ψ –Ω―Ä–Η–Φ–Β–Ϋ–Β–Ϋ–Η–Β –≤–Η―²–Α–Φ–Η–Ϋ–Ψ–≤ –Η –Ω―Ä–Β–Ω–Α―Ä–Α―²–Ψ–≤ –Ε–Β–Μ–Β–Ζ–Α –¥–Μ―è –Ω―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η–Κ–Η –Η –Μ–Β―΅–Β–Ϋ–Η―è –Α–Ϋ–Β–Φ–Η–Η, –Κ–Ψ―²–Ψ―Ä–Α―è –≤ –Ϋ–Α―à–Β–Ι ―¹―²―Ä–Α–Ϋ–Β –≤―΄―è–≤–Μ―è–Β―²―¹―è –Ω―Ä–Α–Κ―²–Η―΅–Β―¹–Κ–Η ―É –Κ–Α–Ε–¥–Ψ–Ι –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ–Ι –Η –Φ–Ψ–Ε–Β―² ―¹―²–Α―²―¨ –¥–Ψ–Ω–Ψ–Μ–Ϋ–Η―²–Β–Μ―¨–Ϋ―΄–Φ ―³–Α–Κ―²–Ψ―Ä–Ψ–Φ, ―¹–Ϋ–Η–Ε–Α―é―â–Η–Φ ―É―¹―²–Ψ–Ι―΅–Η–≤–Ψ―¹―²―¨ –Κ –≤–Ψ–Ζ–Φ–Ψ–Ε–Ϋ―΄–Φ –Ψ―¹–Μ–Ψ–Ε–Ϋ–Β–Ϋ–Η―è–Φ –Κ–Α–Κ ―É –Φ–Α―²–Β―Ä–Η, ―²–Α–Κ –Η ―É –Ω–Μ–Ψ–¥–Α.
1. –î–≤–Ψ―Ä–Β―Ü–Κ–Η–Ι –¦.–‰. – –•–Β–Μ–Β–Ζ–Ψ–¥–Β―³–Η―Ü–Η―²–Ϋ–Α―è –Α–Ϋ–Β–Φ–Η―è. – –†―É―¹―¹–Κ–Η–Ι –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Η–Ι –Ε―É―Ä–Ϋ–Α–Μ, 1977, 5 (19) –1234–42
2. –®–Β―Ö―²–Φ–Α–Ϋ –€.–€. – –•–Β–Μ–Β–Ζ–Ψ–¥–Β―³–Η―Ü–Η―²–Ϋ–Α―è –Α–Ϋ–Β–Φ–Η―è – –†―É–Κ–Ψ–≤–Ψ–¥―¹―²–≤–Ψ –Ω–Ψ ―ç–Κ―¹―²―Ä–Α–≥–Β–Ϋ–Η―²–Α–Μ―¨–Ϋ–Ψ–Ι –Ω–Α―²–Ψ–Μ–Ψ–≥–Η–Η ―É –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö – –€–Ψ―¹–Κ–≤–Α, «–Δ―Ä–Η–Α–¥–Α––Ξ» 1999–≥, 373–392
3. –™―Ä–Η―Ü–Η–Α–Ϋ―¹–Κ–Α―è –ê.–ù. – –ü―Ä–Η–Φ–Β–Ϋ–Β–Ϋ–Η–Β –Δ–Α―Ä–¥–Η―³–Β―Ä–Ψ–Ϋ–Α –≤ –Μ–Β―΅–Β–Ϋ–Η–Η –Η –Ω―Ä–Ψ―³–Η–Μ–Α–Κ―²–Η–Κ–Β –Ε–Β–Μ–Β–Ζ–Ψ–¥–Β―³–Η―Ü–Η―²–Ϋ―΄―Ö –Α–Ϋ–Β–Φ–Η–Ι.– –Λ–Α―Ä–Φ–Α―²–Β–Κ–Α – 02 (65) 2003, 3941












