–Р–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –≥—А—Г–њ–њ—Л —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –Є–Ј–≤–µ—Б—В–љ—Л –≤ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –і–∞–≤–љ–Њ. ¬Ђ–†–Њ–і–Њ—Б–ї–Њ–≤–љ–Њ–µ –і–µ—А–µ–≤–Њ¬ї —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –њ—А–Є–≤–µ–і–µ–љ–Њ –љ–∞ —А–Є—Б—Г–љ–Ї–µ 1. –Я—А–Њ—В–Њ—В–Є–њ–љ—Л–Љ —Б–Њ–µ–і–Є–љ–µ–љ–Є–µ–Љ –≤—Б–µ–є –≥—А—Г–њ–њ—Л —П–≤–ї—П–µ—В—Б—П —Е–ї–Њ—А–Њ—Е–Є–љ. –Я–µ—А–≤—Л–Љ –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї–µ–Љ —Н—В–Њ–є –≥—А—Г–њ–њ—Л, –≤–љ–µ–і—А–µ–љ–љ—Л–Љ –≤ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї—Г—О –њ—А–∞–Ї—В–Є–Ї—Г –≤ –Ї–∞—З–µ—Б—В–≤–µ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –≤ 1962 –≥., –±—Л–ї–∞ –љ–∞–ї–Є–і–Є–Ї—Б–Њ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞. –°–њ–µ–Ї—В—А –і–µ–є—Б—В–≤–Є—П –љ–∞–ї–Є–і–Є–Ї—Б–Њ–≤–Њ–є –Ї–Є—Б–ї–Њ—В—Л –Њ–≥—А–∞–љ–Є—З–Є–≤–∞–µ—В—Б—П –љ–µ–Ї–Њ—В–Њ—А—Л–Љ–Є –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л–Љ–Є –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–∞–Љ–Є, –∞ –Њ–±–ї–∞—Б—В—М –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П вАУ –Є–љ—Д–µ–Ї—Ж–Є—П–Љ–Є –Љ–Њ—З–µ–≤—Л–≤–Њ–і—П—Й–Є—Е –њ—Г—В–µ–є.

–†–Є—Б.1. –†–Њ–і–Њ—Б–ї–Њ–≤–љ–Њ–µ –і–µ—А–µ–≤–Њ —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤. –І–µ—А–љ—Л–Љ —Ж–≤–µ—В–Њ–Љ –≤—Л–і–µ–ї–µ–љ—Л –њ—А–µ–њ–∞—А–∞—В—Л, –Њ—В–Њ–Ј–≤–∞–љ–љ—Л–µ –Є–Ј –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–Є.
–Ґ–Њ–ї—З–Ї–Њ–Љ –Ї –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ–Љ—Г —А–∞–Ј–≤–Є—В–Є—О –≤—Б–µ–є –≥—А—Г–њ–њ—Л –њ–Њ—Б–ї—Г–ґ–Є–ї–Њ –≤–≤–µ–і–µ–љ–Є–µ –∞—В–Њ–Љ–∞ —Д—В–Њ—А–∞ –≤ 6вАУ–µ –њ–Њ–ї–Њ–ґ–µ–љ–Є–µ –Љ–Њ–ї–µ–Ї—Г–ї—Л —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤. –Я–µ—А–≤—Л–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –і–Њ—Б—В—Г–њ–љ—Л–Љ —Д—В–Њ—А–Є—А–Њ–≤–∞–љ–љ—Л–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–Љ —П–≤–Є–ї—Б—П –љ–Њ—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ. –Э–µ–Ї–Њ—В–Њ—А—Л–µ —Н—В–∞–њ—Л —А–∞–Ј–≤–Є—В–Є—П —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –њ—А–µ–і—Б—В–∞–≤–ї—П—О—В—Б—П –≤–µ—Б—М–Љ–∞ –і—А–∞–Љ–∞—В–Є—З–љ—Л–Љ. –†—П–і –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –њ—А–Њ—И–µ–і—И–Є—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –Є—Б–њ—Л—В–∞–љ–Є—П –Є –і–Њ–њ—Г—Й–µ–љ–љ—Л—Е –Ї –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–Љ—Г –њ—А–Є–Љ–µ–љ–µ–љ–Є—О, –±—Л–ї–Є –Њ—В–Њ–Ј–≤–∞–љ—Л –Є–ЈвАУ–Ј–∞ –Њ–±–љ–∞—А—Г–ґ–µ–љ–Є—П —Б–µ—А—М–µ–Ј–љ—Л—Е –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤ (—В–Њ—Б—Г—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, —В—А–Њ–≤–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, –≥—А–µ–њ–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ). –†–∞–Ј—А–∞–±–Њ—В–Ї–∞ –љ–µ–Ї–Њ—В–Њ—А—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –±—Л–ї–∞ –њ—А–µ–Ї—А–∞—Й–µ–љ–∞ –љ–∞ —А–∞–Ј–ї–Є—З–љ—Л—Е —Б—В–∞–і–Є—П—Е –і–Њ–Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Є–Ј—Г—З–µ–љ–Є—П (–≤ –Ї–∞—З–µ—Б—В–≤–µ –њ—А–Є–Љ–µ—А–∞ –Љ–Њ–ґ–љ–Њ –њ—А–Є–≤–µ—Б—В–Є –Њ–і–Є–љ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ –Є–љ—В–µ—А–µ—Б–љ—Л—Е –њ–Њ —Б–≤–Њ–Є–Љ –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ —Б–≤–Њ–є—Б—В–≤–∞–Љ –њ—А–µ–њ–∞—А–∞—В –Ї–ї–Є–љ–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ).–Э–µ—Б–Љ–Њ—В—А—П –љ–∞ —В–Њ, —З—В–Њ –≤ —В–µ—З–µ–љ–Є–µ –Љ–љ–Њ–≥–Є—Е –ї–µ—В –љ–∞–ї–Є—З–Є–µ –∞—В–Њ–Љ–∞ —Д—В–Њ—А–∞ —Б—З–Є—В–∞–ї–Њ—Б—М –Њ–±—П–Ј–∞—В–µ–ї—М–љ—Л–Љ —Г—Б–ї–Њ–≤–Є–µ–Љ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –≤—Л—Б–Њ–Ї–Њ–є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є, –≤ –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –њ–Њ—П–≤–Є–ї–Є—Б—М –∞–Ї—В–Є–≤–љ—Л–µ —Б–Њ–µ–і–Є–љ–µ–љ–Є—П, –љ–µ —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ —Д—В–Њ—А –≤ 6 –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є (–і–µ—Б—Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л). –Ю–і–Є–љ –Є–Ј –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї–µ–є —Н—В–Њ–є –≥—А—Г–њ–њ—Л –≥–∞—А–µ–љ–Њ–Ї—Б–∞—Ж–Є–љ –љ–∞—Е–Њ–і–Є—В—Б—П –љ–∞ –Ј–∞–≤–µ—А—И–∞—О—Й–Є—Е —Б—В–∞–і–Є—П—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б–њ—Л—В–∞–љ–Є–є.
–Ш–Ј–ї–Њ–ґ–µ–љ–Є–µ –Њ—Б–љ–Њ–≤–љ—Л—Е —Б–≤–Њ–є—Б—В–≤ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –Ј–∞—В—А—Г–і–љ—П–µ—В—Б—П –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ –Є—Е –Њ–±—Й–µ–њ—А–Є–љ—П—В–Њ–є –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є. –Я—А–µ–і–ї–∞–≥–∞–µ–Љ–Њ–µ –љ–µ–Ї–Њ—В–Њ—А—Л–Љ–Є –∞–≤—В–Њ—А–∞–Љ–Є —А–∞–Ј–і–µ–ї–µ–љ–Є–µ —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –љ–∞ –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –њ–Њ–Ї–Њ–ї–µ–љ–Є–є –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ –Њ–±–Њ—Б–љ–Њ–≤–∞–љ–љ—Л–Љ, –Є –љ–µ –љ–∞—И–ї–Њ –Њ–±—Й–µ–≥–Њ –њ—А–Є–Ј–љ–∞–љ–Є—П. –І–∞—Й–µ –≤—Б–µ–≥–Њ –і–ї—П –≥—А—Г–њ–њ—Л –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –≤–Њ—И–µ–і—И–Є—Е –≤ –њ—А–∞–Ї—В–Є–Ї—Г –њ–Њ—Б–ї–µ 1997 (–љ–∞—З–Є–љ–∞—П —Б –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞) –њ—А–Є–Љ–µ–љ—П—О—В —В–µ—А–Љ–Є–љ ¬Ђ–∞–љ—В–Є–њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤—Л–µ¬ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л.
–Ч–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ–љ—Л–µ –≤ –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –§–µ–і–µ—А–∞—Ж–Є–Є —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –њ—А–Є–≤–µ–і–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 1. –Ш–Љ–µ—О—В—Б—П –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л–µ –њ–µ—А—Б–њ–µ–Ї—В–Є–≤—Л —А–µ–≥–Є—Б—В—А–∞—Ж–Є–Є –≤ –Њ–±–Њ–Ј—А–Є–Љ–Њ–Љ –±—Г–і—Г—Й–µ–Љ –≤ –†–§ –≥–∞—В–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –Є –≥–µ–Љ–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞.

–Ь–µ—Е–∞–љ–Є–Ј–Љ –і–µ–є—Б—В–≤–Є—П —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –Є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤. –Ь–Є—И–µ–љ—М—О –і–µ–є—Б—В–≤–Є—П —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ —П–≤–ї—П—О—В—Б—П –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–µ —В–Њ–њ–Њ–Є–Ј–Њ–Љ–µ—А–∞–Ј—Л вАУ —В–Њ–њ–Њ–Є–Ј–Њ–Љ–µ—А–∞–Ј–∞ IV –Є –Ф–Э–ЪвАУ–≥–Є—А–∞–Ј–∞, —Д–µ—А–Љ–µ–љ—В—Л, –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—О—Й–Є–µ –Є–Ј–Љ–µ–љ–µ–љ–Є–µ –њ—А–Њ—Б—В—А–∞–љ—Б—В–≤–µ–љ–љ–Њ–є –Ї–Њ–љ—Д–Є–≥—Г—А–∞—Ж–Є–Є –Љ–Њ–ї–µ–Ї—Г–ї—Л –Ф–Э–Ъ –љ–∞ —А–∞–Ј–ї–Є—З–љ—Л—Е —Н—В–∞–њ–∞—Е –µ–µ —А–µ–њ–ї–Є–Ї–∞—Ж–Є–Є. –Ъ–∞–ґ–і—Л–є –Є–Ј —Д–µ—А–Љ–µ–љ—В–Њ–≤ —Б–Њ—Б—В–Њ–Є—В –Є–Ј —З–µ—В—Л—А–µ—Е —Б—Г–±—К–µ–і–Є–љ–Є—Ж. –Ґ–∞–Ї –Ф–Э–ЪвАУ–≥–Є—А–∞–Ј–∞ —Б–Њ—Б—В–Њ–Є—В –Є–Ј –і–≤—Г—Е —Б—Г–±—К–µ–і–Є–Є—Ж gyr–Р –Є –і–≤—Г—Е —Б—Г–±—К–µ–і–Є–љ–Є—Ж gyrB (—Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є–µ –≥–µ–љ—Л gyr–Р –Є gyrB). –Ґ–Њ–њ–Њ–Є–Ј–Њ–Љ–µ—А–∞–Ј–∞ IV вАУ –Є–Ј —Б—Г–±—К–µ–і–Є–љ–Є—Ж parC –Є parE (—Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є–µ –≥–µ–љ—Л parC –Є parE). –У–µ–љ—Л –Њ–±–Њ–Є—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤ –ї–Њ–Ї–∞–ї–Є–Ј–Њ–≤–∞–љ—Л –љ–∞ –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —Е—А–Њ–Љ–Њ—Б–Њ–Љ–µ. –Ґ–Њ–њ–Њ–Є–Ј–Њ–Љ–µ—А–∞–Ј–∞ IV –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–µ—В —А–∞–Ј—А–µ–Ј–∞–љ–Є–µ –љ–∞ –Њ—В–і–µ–ї—М–љ—Л–µ —Е—А–Њ–Љ–Њ—Б–Њ–Љ—Л —Д–Њ—А–Љ–Є—А—Г—О—Й—Г—О—Б—П –≤ —Е–Њ–і–µ —А–µ–њ–ї–Є–Ї–∞—Ж–Є–Є –ї–Є–љ–µ–є–љ—Г—О –Љ–Њ–ї–µ–Ї—Г–ї—Г –Ф–Э–Ъ. –Ю–і–љ–∞ –Є–Ј –Њ—Б–љ–Њ–≤–љ—Л—Е —Д—Г–љ–Ї—Ж–Є–є –Ф–Э–ЪвАУ–≥–Є—А–∞–Ј—Л –Ј–∞–Ї–ї—О—З–∞–µ—В—Б—П –≤ —Б–љ—П—В–Є–Є –љ–∞–њ—А—П–ґ–µ–љ–Є—П, –≤–Њ–Ј–љ–Є–Ї–∞—О—Й–µ–≥–Њ –≤–њ–µ—А–µ–і–Є —А–µ–њ–ї–Є–Ї–∞—Ж–Є–Њ–љ–љ–Њ–є –≤–Є–ї–Ї–Є –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ —А–∞—Б–њ–ї–µ—В–µ–љ–Є—П –і–≤–Њ–є–љ–Њ–є —Б–њ–Є—А–∞–ї–Є –Ф–Э–Ъ –≤ —Е–Њ–і–µ —А–µ–њ–ї–Є–Ї–∞—Ж–Є–Є. –Ъ–ї—О—З–µ–≤—Г—О —А–Њ–ї—М –≤ —Б–≤—П–Ј—Л–≤–∞–љ–Є–Є –Ф–Э–Ъ —Б –∞–Ї—В–Є–≤–љ—Л–Љ —Ж–µ–љ—В—А–Њ–Љ –Ф–Э–ЪвАУ–≥–Є—А–∞–Ј—Л –Є–≥—А–∞–µ—В –Љ–Њ–ї–µ–Ї—Г–ї–∞ —В–Є—А–Њ–Ј–Є–љ–∞ –≤ 122 –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є —Б—Г–±—К–µ–і–Є–љ–Є—Ж—Л –Р —Д–µ—А–Љ–µ–љ—В–∞. –Т –њ—А–Є—Б—Г—В—Б—В–≤–Є–Є –Р–Ґ–§ –Ф–Э–ЪвАУ–≥–Є—А–∞–Ј–∞ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–µ—В —А–∞–Ј—А—Л–≤ –і–≤—Г—Е—Ж–µ–њ–Њ—З–µ—З–љ–Њ–є –Љ–Њ–ї–µ–Ї—Г–ї—Л –Ф–Э–Ъ, –њ—А–Њ–њ—Г—Б–Ї–∞–µ—В —З–µ—А–µ–Ј –Њ–±—А–∞–Ј–Њ–≤–∞–≤—И–Є–є—Б—П –њ—А–Њ–Љ–µ–ґ—Г—В–Њ–Ї –і–≤–Њ–є–љ—Г—О —Б–њ–Є—А–∞–ї—М –Є –≤–љ–Њ–≤—М —Б—И–Є–≤–∞–µ—В —А–∞–Ј–і–µ–ї–µ–љ–љ—Л–µ –љ–Є—В–Є. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –≤ –Љ–Њ–ї–µ–Ї—Г–ї—Г –Ф–Э–Ъ –≤–≤–Њ–і–Є—В—Б—П –≤–Є—В–Њ–Ї –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ–Њ–є —Б—Г–њ–µ—А—Б–њ–Є—А–∞–ї–Є–Ј–∞—Ж–Є–Є –Є —Б–љ–Є–Љ–∞–µ—В—Б—П —В–Њ–њ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –љ–∞–њ—А—П–ґ–µ–љ–Є–µ, –≤–Њ–Ј–љ–Є–Ї–∞—О—Й–µ–µ –≤–њ–µ—А–µ–і–Є –і–≤–Є–ґ—Г—Й–µ–є—Б—П —А–µ–њ–ї–Є–Ї–∞—Ж–Є–Њ–љ–љ–Њ–є –≤–Є–ї–Ї–Є.
–Ь–Њ–і–µ–ї—М –і–µ–є—Б—В–≤–Є—П —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –љ–∞ –њ—А–Є–Љ–µ—А–µ —Б–≤—П–Ј—Л–≤–∞–љ–Є—П —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ —Б –Ї–Њ–Љ–њ–ї–µ–Ї—Б–Њ–Љ –Ф–Э–ЪвАУ–≥–Є—А–∞–Ј–∞ вАУ –Ф–Э–Ъ –њ—А–Є–≤–µ–і–µ–љ–∞ –љ–∞ —А–Є—Б—Г–љ–Ї–µ 2 [1]. –•–Є–љ–Њ–ї–Њ–љ—Л, –Њ–±–ї–∞–і–∞—П –љ–Є–Ј–Ї–Њ–є –∞—Д—Д–Є–љ–љ–Њ—Б—В—М—О –Ї —Б–≤–Њ–±–Њ–і–љ—Л–Љ –Љ–Њ–ї–µ–Ї—Г–ї–∞–Љ —В–Њ–њ–Њ–Є–Ј–Њ–Љ–µ—А–∞–Ј—Л –Є–ї–Є –Ф–Э–Ъ, –њ—А–Њ—П–≤–ї—П—О—В –≤—Л—Б–Њ–Ї–Њ–µ —Б—А–Њ–і—Б—В–≤–Њ –Ї –Ї–Њ–Љ–њ–ї–µ–Ї—Б—Г –Ф–Э–ЪвАУ—Д–µ—А–Љ–µ–љ—В. –£—З–∞—Б—В–Њ–Ї —Б–≤—П–Ј—Л–≤–∞–љ–Є—П —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ —Б –Ї–Њ–Љ–њ–ї–µ–Ї—Б–Њ–Љ –Ф–Э–Ъ вАУ —Д–µ—А–Љ–µ–љ—В –њ–Њ–ї—Г—З–Є–ї –љ–∞–Ј–≤–∞–љ–Є–µ ¬Ђ—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤—Л–є –Ї–∞—А–Љ–∞–љ–∞¬ї. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –≤–љ–Њ–≤—М –њ–Њ–і—З–µ—А–Ї–љ—Г—В—М, —З—В–Њ –≤ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–Є ¬Ђ—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤–Њ–≥–Њ –Ї–∞—А–Љ–∞–љ–∞¬ї –њ—А–Є–љ–Є–Љ–∞—О—В —Г—З–∞—Б—В–Є–µ –≤—Б–µ —Б—Г–±—К–µ–і–Є–љ–Є—Ж—Л —Д–µ—А–Љ–µ–љ—В–∞ –Љ–Њ–ї–µ–Ї—Г–ї–∞ –Ф–Э–Ъ. –Я–Њ—Б–ї–µ –њ–Њ–њ–∞–і–∞–љ–Є—П —Е–Є–љ–Њ–ї–Њ–љ–∞ –≤ –Ї–∞—А–Љ–∞–љ –њ—А–Њ–і–≤–Є–ґ–µ–љ–Є–µ –Ф–Э–ЪвАУ–≥–Є—А–∞–Ј—Л –≤–і–Њ–ї—М –Љ–Њ–ї–µ–Ї—Г–ї—Л –Њ—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–µ—В—Б—П, –∞ –Ј–∞—В–µ–Љ –Њ—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–µ—В—Б—П –Є –њ—А–Њ–і–≤–Є–ґ–µ–љ–Є–µ —А–µ–њ–ї–Є–Ї–∞—Ж–Є–Њ–љ–љ–Њ–є –≤–Є–ї–Ї–Є. –Т —А–µ–Ј—Г–ї—М—В–∞—В–µ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –Њ—Б—В–∞–љ–Њ–≤–Ї–∞ –≤—Б–µ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ —А–µ–њ–ї–Є–Ї–∞—Ж–Є–Є. –Ъ—А–Њ–Љ–µ –Њ—Б—В–∞–љ–Њ–≤–Ї–Є –њ—А–Њ—Ж–µ—Б—Б–∞ —А–µ–њ–ї–Є–Ї–∞—Ж–Є–Є –≤ —Б–Є–ї—Г –љ–µ —Б–Њ–≤—Б–µ–Љ —П—Б–љ–Њ–≥–Њ –Љ–µ—Е–∞–љ–Є–Ј–Љ–∞ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–µ —А–∞–Ј—А—Л–≤–Њ–≤ –і–≤—Г—Е—Ж–µ–њ–Њ—З–µ—З–љ–Њ–є –Љ–Њ–ї–µ–Ї—Г–ї—Л –Ф–Э–Ъ, —Б –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–µ–Љ —А–∞–Ј—А—Л–≤–Њ–≤ —Б–≤—П–Ј—Л–≤–∞—О—В –ї–µ—В–∞–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤.
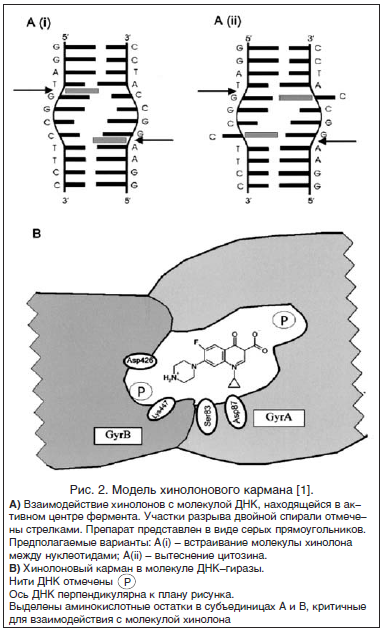
–†–Є—Б. 2. –Ь–Њ–і–µ–ї—М —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤–Њ–≥–Њ –Ї–∞—А–Љ–∞–љ–∞ [1].
–Р) –Т–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є–µ —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ —Б –Љ–Њ–ї–µ–Ї—Г–ї–Њ–є –Ф–Э–Ъ, –љ–∞—Е–Њ–і—П—Й–µ–є—Б—П –≤ –∞–Ї—В–Є–≤–љ–Њ–Љ —Ж–µ–љ—В—А–µ —Д–µ—А–Љ–µ–љ—В–∞. –£—З–∞—Б—В–Ї–Є —А–∞–Ј—А—Л–≤–∞ –і–≤–Њ–є–љ–Њ–є —Б–њ–Є—А–∞–ї–Є –Њ—В–Љ–µ—З–µ–љ—Л —Б—В—А–µ–ї–Ї–∞–Љ–Є. –Я—А–µ–њ–∞—А–∞—В –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ –≤ –≤–Є–і–µ —Б–µ—А—Л—Е –њ—А—П–Љ–Њ—Г–≥–Њ–ї—М–љ–Є–Ї–Њ–≤. –Я—А–µ–і–њ–Њ–ї–∞–≥–∞–µ–Љ—Л–µ –≤–∞—А–Є–∞–љ—В—Л: –Р(i) - –≤—Б—В—А–∞–Є–≤–∞–љ–Є–µ –Љ–Њ–ї–µ–Ї—Г–ї—Л —Е–Є–љ–Њ–ї–Њ–љ–∞ –Љ–µ–ґ–і—Г –љ—Г–Ї–ї–µ–Њ—В–Є–і–∞–Љ–Є; –Р(ii) - –≤—Л—В–µ—Б–љ–µ–љ–Є–µ —Ж–Є—В–Њ–Ј–Є–љ–∞.
–Т) –•–Є–љ–Њ–ї–Њ–љ–Њ–≤—Л–є –Ї–∞—А–Љ–∞–љ –≤ –Љ–Њ–ї–µ–Ї—Г–ї–µ –Ф–Э–Ъ-–≥–Є—А–∞–Ј—Л. –Э–Є—В–Є –Ф–Э–Ъ –Њ—В–Љ–µ—З–µ–љ—Л –Ю—Б—М –Ф–Э–Ъ –њ–µ—А–њ–µ–љ–і–Є–Ї—Г–ї—П—А–љ–∞ –Ї –њ–ї–∞–љ—Г —А–Є—Б—Г–љ–Ї–∞. –Т—Л–і–µ–ї–µ–љ—Л –∞–Љ–Є–љ–Њ–Ї–Є—Б–ї–Њ—В–љ—Л–µ –Њ—Б—В–∞—В–Ї–Є –≤ —Б—Г–±—К–µ–і–Є–љ–Є—Ж–∞—Е –Р –Є –Т, –Ї—А–Є—В–Є—З–љ—Л–µ –і–ї—П –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є—П —Б –Љ–Њ–ї–µ–Ї—Г–ї–Њ–є —Е–Є–љ–Њ–ї–Њ–љ–∞
–І–∞—Б—В–Њ—В–∞ –Љ—Г—В–∞—Ж–Є–є, —Б–Ї–Њ—А–µ–µ –≤—Б–µ–≥–Њ –љ–µ –Ј–∞–≤–Є—Б–Є—В –Њ—В –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –Є —Б–Њ—Б—В–∞–≤–ї—П–µ—В 10вАУ6вАУ10вАУ10. –Э–∞ —Д–Њ–љ–µ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ in vitro –Є–ї–Є in vivo –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –ї–Є—И—М —Б–µ–ї–µ–Ї—Ж–Є—П —Г—Б—В–Њ–є—З–Є–≤—Л—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤ –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –њ–Њ–і–∞–≤–ї–µ–љ–Є—П —А–∞–Ј–Љ–љ–Њ–ґ–µ–љ–Є—П —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ—Л—Е. –Т–њ–Њ–ї–љ–µ –Њ—З–µ–≤–Є–і–љ–Њ, —З—В–Њ –≤—Л–ґ–Є–≤–∞–љ–Є–µ –Љ—Г—В–∞–љ—В–љ—Л—Е —И—В–∞–Љ–Љ–Њ–≤ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –ї–Є—И—М –≤ —В–Њ–Љ —Б–ї—Г—З–∞–µ, –µ—Б–ї–Є —Г—А–Њ–≤–µ–љ—М –њ—А–Є–Њ–±—А–µ—В–µ–љ–љ–Њ–є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –Њ–Ї–∞–ґ–µ—В—Б—П –≤—Л—И–µ —В–Њ–є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –њ—А–µ–њ–∞—А–∞—В–∞, –љ–∞ —Д–Њ–љ–µ –Ї–Њ—В–Њ—А–Њ–є –≤–µ–ї–∞—Б—М —Б–µ–ї–µ–Ї—Ж–Є—П. –°–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, —З–µ–Љ –≤—Л—И–µ –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—П –њ—А–µ–њ–∞—А–∞—В–∞, –њ—А–Є –Ї–Њ—В–Њ—А–Њ–є –≤–µ–і–µ—В—Б—П —Б–µ–ї–µ–Ї—Ж–Є—П —В–µ–Љ –Љ–µ–љ–µ–µ –≤–µ—А–Њ—П—В–љ–Њ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є. –Я—А–Є –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л—Е –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—П—Е —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ —Б–µ–ї–µ–Ї—Ж–Є–Є —Г—Б—В–Њ–є—З–Є–≤—Л—Е –Љ—Г—В–∞–љ—В–Њ–≤ –≤–Њ–Њ–±—Й–µ –љ–µ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В. –Ґ–∞–Ї–Є–µ –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –њ–Њ–ї—Г—З–Є–ї–Є –љ–∞–Ј–≤–∞–љ–Є–µ ¬Ђ–Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є, –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞—О—Й–Є–µ –Љ—Г—В–∞—Ж–Є–Є¬ї (mutation prevention concentration вАУ M–Я–Ъ).
–Я–Њ—Б–Ї–Њ–ї—М–Ї—Г —В–Њ–њ–Њ–Є–Ј–Њ–Љ–µ—А–∞–Ј—Л –≤—Л–њ–Њ–ї–љ—П—О—В —А–∞–Ј–ї–Є—З–љ—Л–µ —Д—Г–љ–Ї—Ж–Є–Є, —В–Њ –і–ї—П –њ–Њ–і–∞–≤–ї–µ–љ–Є—П –ґ–Є–Ј–љ–µ–і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є –Љ–Є–Ї—А–Њ–±–љ–Њ–є –Ї–ї–µ—В–Ї–Є –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –Є–љ–≥–Є–±–Є—А–Њ–≤–∞—В—М –∞–Ї—В–Є–≤–љ–Њ—Б—В—М —В–Њ–ї—М–Ї–Њ –Њ–і–љ–Њ–≥–Њ —Д–µ—А–Љ–µ–љ—В–∞, –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –≤—В–Њ—А–Њ–≥–Њ –Љ–Њ–ґ–µ—В —Б–Њ—Е—А–∞–љ—П—В—М—Б—П. –≠—В–∞ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—М –Њ–±—К—П—Б–љ—П–µ—В —В–Њ—В —Д–∞–Ї—В, —З—В–Њ –і–ї—П –≤—Б–µ—Е —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Љ–Њ–ґ–љ–Њ –≤—Л–і–µ–ї–Є—В—М –њ–µ—А–≤–Є—З–љ—Г—О –Є –≤—В–Њ—А–Є—З–љ—Г—О –Љ–Є—И–µ–љ—М –і–µ–є—Б—В–≤–Є—П. –Я–µ—А–≤–Є—З–љ–Њ–є –Љ–Є—И–µ–љ—М—О —П–≤–ї—П–µ—В—Б—П —В–Њ—В —Д–µ—А–Љ–µ–љ—В, –Ї –Ї–Њ—В–Њ—А–Њ–Љ—Г –і–∞–љ–љ—Л–є —Е–Є–љ–Њ–ї–Њ–љ –њ—А–Њ—П–≤–ї—П–µ—В –љ–∞–Є–±–Њ–ї—М—И–µ–µ —Б—А–Њ–і—Б—В–≤–Њ.
–£ –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –±–∞–Ї—В–µ—А–Є–є –љ–∞–Є–±–Њ–ї—М—И–µ–µ —Б—А–Њ–і—Б—В–≤–Њ —Е–Є–љ–Њ–ї–Њ–љ—Л –њ—А–Њ—П–≤–ї—П—О—В –Ї –Ф–Э–ЪвАУ–≥–Є—А–∞–Ј–µ, –±–ї–∞–≥–Њ–і–∞—А—П —З–µ–Љ—Г –Є–Љ–µ–љ–љ–Њ —Н—В–Њ—В —Д–µ—А–Љ–µ–љ—В —П–≤–ї—П–µ—В—Б—П –њ–µ—А–≤–Є—З–љ–Њ–є –Љ–Є—И–µ–љ—М—О –Є—Е –і–µ–є—Б—В–≤–Є—П. –£ –≥—А–∞–Љ–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л—Е —Б–Є—В—Г–∞—Ж–Є—П –Љ–µ–љ–µ–µ –Њ–і–љ–Њ–Ј–љ–∞—З–љ–∞—П –Є–ЈвАУ–Ј–∞ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л—Е –њ—А–Њ—В–Є–≤–Њ—А–µ—З–Є–є –Љ–µ–ґ–і—Г —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ–Є, –њ–Њ–ї—Г—З–∞–µ–Љ—Л–Љ–Є –±–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Є–Љ–Є –Є –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–Љ–Є –Љ–µ—В–Њ–і–∞–Љ–Є. –Я—А–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є –±–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Є—Е –Љ–µ—В–Њ–і–Њ–≤ –Њ–Ї–∞–Ј—Л–≤–∞–µ—В—Б—П, —З—В–Њ —Г S.pneumoniae –і–ї—П –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –њ–µ—А–≤–Є—З–љ–Њ–є –Љ–Є—И–µ–љ—М—О –і–µ–є—Б—В–≤–Є—П —П–≤–ї—П–µ—В—Б—П —В–Њ–њ–Њ–Є–Ј–Њ–Љ–µ—А–∞–Ј–∞ IV, —Б–Є—В–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Є –Ї–ї–Є–љ–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Њ–±–ї–∞–і–∞—О—В –њ—А–Є–±–ї–Є–Ј–Є—В–µ–ї—М–љ–Њ –Њ–і–Є–љ–∞–Ї–Њ–≤–Њ–є –∞—Д—Д–Є–љ–љ–Њ—Б—В—М—О –Ї –Њ–±–Њ–Є–Љ —Д–µ—А–Љ–µ–љ—В–∞–Љ. –Я–Њ –і–∞–љ–љ—Л–Љ, –њ–Њ–ї—Г—З–µ–љ–љ—Л–Љ —Б –њ–Њ–Љ–Њ—Й—М—О –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є—Е –Љ–µ—В–Њ–і–Њ–≤, —Г —Б–њ–∞—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –Љ–Њ–Ї—Б–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –Є –≥–∞—В–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –њ–µ—А–≤–Є—З–љ–Њ–є –Љ–Є—И–µ–љ—М—О —П–≤–ї—П–µ—В—Б—П –Ф–Э–Ъ –≥–Є—А–∞–Ј–∞. –У–µ–Љ–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, —Б–Є—В–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Є –Ї–ї–Є–љ–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –≤–µ—А–Њ—П—В–љ–Њ, –Њ–±–ї–∞–і–∞—О—В –њ—А–Є–±–ї–Є–Ј–Є—В–µ–ї—М–љ–Њ –Њ–і–Є–љ–∞–Ї–Њ–≤—Л–Љ —Б—А–Њ–і—Б—В–≤–Њ–Љ –Ї –Њ–±–Њ–Є–Љ —Д–µ—А–Љ–µ–љ—В–∞–Љ [2вАУ11].
–Т —Б–≤—П–Ј–Є —Б –љ–∞–ї–Є—З–Є–µ–Љ —Г —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –і–≤—Г—Е –Љ–Є—И–µ–љ–µ–є –і–µ–є—Б—В–≤–Є—П —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –Ї –љ–Є–Љ —Д–Њ—А–Љ–Є—А—Г–µ—В—Б—П —Б—В—Г–њ–µ–љ–µ–Њ–±—А–∞–Ј–љ–Њ. –Я–Њ—Б–ї–µ –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –Є —Б–µ–ї–µ–Ї—Ж–Є–Є –Љ—Г—В–∞—Ж–Є–є –≤ –≥–µ–љ–∞—Е —Д–µ—А–Љ–µ–љ—В–∞, —П–≤–ї—П—О—Й–µ–≥–Њ—Б—П –њ–µ—А–≤–Є—З–љ–Њ–є –Љ–Є—И–µ–љ—М—О –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В –њ—А–Њ—П–≤–ї—П–µ—В—Б—П –Ј–∞ —Б—З–µ—В –њ–Њ–і–∞–≤–ї–µ–љ–Є—П –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Д–µ—А–Љ–µ–љ—В–∞, —П–≤–ї—П—О—Й–µ–≥–Њ—Б—П –≤—В–Њ—А–Є—З–љ–Њ–є –Љ–Є—И–µ–љ—М—О. –Х—Б–ї–Є –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –љ–∞ –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ –њ—А–Њ–і–Њ–ї–ґ–∞–µ—В—Б—П, —В–Њ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є–µ –Є —Б–µ–ї–µ–Ї—Ж–Є—П –Љ—Г—В–∞—Ж–Є–є –≤–Њ –≤—В–Њ—А–Є—З–љ–Њ–є –Љ–Є—И–µ–љ–Є –Є, –Ї–∞–Ї —Б–ї–µ–і—Б—В–≤–Є–µ, –і–∞–ї—М–љ–µ–є—И–µ–µ –њ–Њ–≤—Л—И–µ–љ–Є–µ –Ь–Я–Ъ. –£ —И—В–∞–Љ–Љ–Њ–≤ –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤ —Б –≤—Л—Б–Њ–Ї–Є–Љ —Г—А–Њ–≤–љ–µ–Љ —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Њ–±—Л—З–љ–Њ –Њ–±–љ–∞—А—Г–ґ–Є–≤–∞—О—В –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –Љ—Г—В–∞—Ж–Є–є –≤ –≥–µ–љ–∞—Е –Њ–±–µ–Є—Е —В–Њ–њ–Њ–Є–Ј–Њ–Љ–µ—А–∞–Ј.
–°—З–Є—В–∞–µ—В—Б—П, —З—В–Њ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л, –Њ–±–ї–∞–і–∞—О—Й–Є–µ –њ—А–Є–±–ї–Є–Ј–Є—В–µ–ї—М–љ–Њ –Њ–і–Є–љ–∞–Ї–Њ–≤—Л–Љ —Б—А–Њ–і—Б—В–≤–Њ–Љ –Ї –Њ–±–µ–Є–Љ —В–Њ–њ–Њ–Є–Ј–Њ–Љ–µ—А–∞–Ј–∞–Љ, –≤ –љ–∞–Є–Љ–µ–љ—М—И–µ–є —Б—В–µ–њ–µ–љ–Є —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—В —Б–µ–ї–µ–Ї—Ж–Є–Є —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є. –≠—В–Њ —Б–≤—П–Ј–∞–љ–Њ —Б —В–µ–Љ, —З—В–Њ –і–ї—П —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П —Г—Б—В–Њ–є—З–Є–≤–Њ–≥–Њ —И—В–∞–Љ–Љ–∞ –Љ—Г—В–∞—Ж–Є–Є –і–Њ–ї–ґ–љ—Л –њ—А–Њ–Є–Ј–Њ–є—В–Є –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ –≤ –≥–µ–љ–∞—Е –Њ–±–Њ–Є—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤, –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М –ґ–µ –і–≤–Њ–є–љ—Л—Е –Љ—Г—В–∞—Ж–Є–є —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –љ–Є–ґ–µ, —З–µ–Љ –Њ–і–Є–љ–Њ—З–љ—Л—Е.
–£—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ –Љ–Њ–ґ–µ—В –±—Л—В—М —В–∞–Ї–ґ–µ —Б–≤—П–Ј–∞–љ–љ–∞—П —Б –∞–Ї—В–Є–≤–љ—Л–Љ –≤—Л–≤–µ–і–µ–љ–Є–µ–Љ —Н—В–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Р–Ї—В–Є–≤–љ–Њ–µ –≤—Л–≤–µ–і–µ–љ–Є–µ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (–≤ —В–Њ–Љ —З–Є—Б–ї–µ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤) –Є–Ј –≤–љ—Г—В—А–µ–љ–љ–µ–є —Б—А–µ–і—Л –±–∞–Ї—В–µ—А–Є–є –Њ—Б—Г—Й–µ—Б—В–≤–ї—П—О—В —Б–ї–Њ–ґ–љ—Л–µ –±–µ–ї–Ї–Њ–≤—Л–µ —Б—В—А—Г–Ї—В—Г—А—Л (—В—А–∞–љ—Б–њ–Њ—А—В–љ—Л–µ —Б–Є—Б—В–µ–Љ—Л, —Н—Д—Д–ї—О–Ї—Б–љ—Л–µ –љ–∞—Б–Њ—Б—Л вАУ efflux pumps), –ї–Њ–Ї–∞–ї–Є–Ј–Њ–≤–∞–љ–љ—Л–µ –≤ —Ж–Є—В–Њ–њ–ї–∞–Ј–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є –Є –≤–љ–µ—И–љ–µ–є –Љ–µ–Љ–±—А–∞–љ–∞—Е –Љ–Є–Ї—А–Њ–±–љ–Њ–є –Ї–ї–µ—В–Ї–Є. –£—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М, —Б–≤—П–Ј–∞–љ–љ–∞—П —Б –∞–Ї—В–Є–≤–љ—Л–Љ –≤—Л–≤–µ–і–µ–љ–Є–µ–Љ –љ–∞–Є–±–Њ–ї–µ–µ —И–Є—А–Њ–Ї–Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–∞ —Б—А–µ–і–Є –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –±–∞–Ї—В–µ—А–Є–є. –£ –≥—А–∞–Љ–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л—Е –Њ–љ–∞ –≤—Б—В—А–µ—З–∞–µ—В—Б—П —А–µ–ґ–µ –Є, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –љ–µ –і–Њ—Б—В–Є–≥–∞–µ—В –≤—Л—Б–Њ–Ї–Њ–≥–Њ —Г—А–Њ–≤–љ—П. –Р–Ї—В–Є–≤–љ–Њ–Љ—Г –≤—Л–≤–µ–і–µ–љ–Є—О –≤ –љ–∞–Є–±–Њ–ї—М—И–µ–є —Б—В–µ–њ–µ–љ–Є –њ–Њ–і–≤–µ—А–ґ–µ–љ –љ–Њ—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, –≤ –Љ–µ–љ—М—И–µ–є —Б—В–µ–њ–µ–љ–Є вАУ —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Є –Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ. –Ы–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, —Б–њ–∞—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Є –і—А—Г–≥–Є–µ –љ–Њ–≤—Л–µ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –љ–µ –≤—Л–≤–Њ–і—П—В—Б—П.
–°–њ–µ–Ї—В—А –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤. –Ф–∞–љ–љ—Л–µ –Њ —Б–њ–µ–Ї—В—А–µ –Є —Г—А–Њ–≤–љ–µ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ —Б—Г–Љ–Љ–Є—А–Њ–≤–∞–љ—Л –Є–Ј —А—П–і–∞ —А–∞–±–Њ—В [12вАУ28]. –Я–µ—А–≤—Л–є —Е–Є–љ–Њ–ї–Њ–љ вАУ –љ–∞–ї–Є–і–Є–Ї—Б–Њ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞, –њ—А–Њ—П–≤–ї—П–µ—В –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –љ–µ–Ї–Њ—В–Њ—А—Л—Е –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї–µ–є —Б–µ–Љ–µ–є—Б—В–≤–∞ Enterobacteriaceae, –њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ –Ї–Є—И–µ—З–љ–Њ–є –њ–∞–ї–Њ—З–Ї–Є, –њ—А–Њ—В–µ—П, –Ї–ї–µ–±—Б–Є–µ–ї–ї. –°–њ–µ–Ї—В—А –Є —Г—А–Њ–≤–µ–љ—М –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –љ–Њ—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –≤—Л—И–µ.
–Я–µ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, –Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Є –ї–Њ–Љ–µ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—В—Б—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є –Њ–±—Й–љ–Њ—Б—В—М—О –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —Б–≤–Њ–є—Б—В–≤, –њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ —Б—Е–Њ–і–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤. –Ъ –њ—А–µ–њ–∞—А–∞—В–∞–Љ –≤—Л—Б–Њ–Ї–Њ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ—Л –≤—Б–µ –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї–Є —Б–µ–Љ–µ–є—Б—В–≤–∞ Enterobacteriaceae, Haemophilus spp., Moraxella spp., Legionella spp., Neisseria spp. (–Ь–Я–Ъ –Ї–Њ–ї–µ–±–ї–µ—В—Б—П –≤ –њ—А–µ–і–µ–ї–∞—Е 0,03вАУ0,5 –Љ–Ї–≥/–Љ–ї). –Ь–µ–љ–µ–µ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ—Л –њ—Б–µ–≤–і–Њ–Љ–Њ–љ–∞–і—Л –Є –і—А—Г–≥–Є–µ –љ–µ—Д–µ—А–Љ–µ–љ—В–Є—А—Г—О—Й–Є–µ –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ—Л (–Ь–Я–Ъ –≤ –њ—А–µ–і–µ–ї–∞—Е 2,0вАУ8,0 –Љ–Ї–≥/–Љ–ї). –Я—А–Є —Н—В–Њ–Љ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –њ–Њ —Г—А–Њ–≤–љ—О –∞–љ—В–Є–≥—А–∞–Љ–љ–µ–≥–∞—В–Є–≤–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –њ—А–µ–≤–Њ—Б—Е–Њ–і–Є—В –і—А—Г–≥–Є–µ, –і–∞–ґ–µ –љ–∞–Є–±–Њ–ї–µ–µ –љ–Њ–≤—Л–µ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л. –Р–Ї—В–Є–≤–љ–Њ—Б—В—М —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞–µ–Љ–Њ–є –≥—А—Г–њ–њ—Л —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –≥—А–∞–Љ–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –Љ–µ–љ—М—И–µ, —В–∞–Ї, –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —Б—В–∞—Д–Є–ї–Њ–Ї–Њ–Ї–Ї–Њ–≤ –Ь–Я–Ъ –Ї–Њ–ї–µ–±–ї–µ—В—Б—П –≤ –њ—А–µ–і–µ–ї–∞—Е 0,5вАУ1,0 –Љ–Ї–≥/–Љ–ї, –∞ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —Б—В—А–µ–њ—В–Њ–Ї–Њ–Ї–Ї–Њ–≤ (–њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤) –Є —Н–љ—В–µ—А–Њ–Ї–Њ–Ї–Ї–Њ–≤ –≤ –њ—А–µ–і–µ–ї–∞—Е 1,0вАУ2,0 –Љ–Ї–≥/–Љ–ї. –Ъ–∞–Ї –±—Г–і–µ—В —Г–Ї–∞–Ј–∞–љ–Њ –љ–Є–ґ–µ, —В–∞–Ї–Њ–є —Г—А–Њ–≤–µ–љ—М –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є–Љ–µ–µ—В –Њ–≥—А–∞–љ–Є—З–µ–љ–љ–Њ–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ. –Р—В–Є–њ–Є—З–љ—Л–µ –њ–∞—В–Њ–≥–µ–љ—Л (—Е–ї–∞–Љ–Є–і–Є–Є –Є –Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ—Л) –Є –∞–љ–∞—Н—А–Њ–±—Л –Љ–∞–ї–Њ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ—Л. –Э–µ–Ї–Њ—В–Њ—А–Њ–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Є–Љ–µ–µ—В –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є Chlamydia trachomatis.
–Э–∞–Є–±–Њ–ї–µ–µ –Є–љ—В–µ—А–µ—Б–љ–Њ–є –Є –њ–µ—А—Б–њ–µ–Ї—В–Є–≤–љ–Њ–є –≥—А—Г–њ–њ–Њ–є —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ —П–≤–ї—П—О—В—Б—П —В–∞–Ї –љ–∞–Ј—Л–≤–∞–µ–Љ—Л–µ ¬Ђ–∞–љ—В–Є–њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤—Л–µ¬ї –њ—А–µ–њ–∞—А–∞—В—Л. –Я—А–µ–њ–∞—А–∞—В—Л —Н—В–Њ–є –≥—А—Г–њ–њ—Л –≤ —Ж–µ–ї–Њ–Љ –Њ—В–ї–Є—З–∞—О—В—Б—П –њ–Њ–≤—Л—И–µ–љ–љ—Л–Љ —Б—А–Њ–і—Б—В–≤–Њ–Љ –Ї —В–Њ–њ–Њ–Є–Ј–Њ–Љ–µ—А–∞–Ј–∞–Љ –≥—А–∞–Љ–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л—Е –±–∞–Ї—В–µ—А–Є–є –Є, –Ї–∞–Ї —Б–ї–µ–і—Б—В–≤–Є–µ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –±–Њ–ї—М—И–µ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О. –Я—А–Є—З–µ–Љ –≤ —А—П–і—Г –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ вАУ —Б–њ–∞—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ вАУ –Љ–Њ–Ї—Б–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Њ—В–Љ–µ—З–∞–µ—В—Б—П –≤—Л—А–∞–ґ–µ–љ–љ–Њ–µ –њ–Њ–≤—Л—И–µ–љ–Є–µ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є. –Х—Б–ї–Є –Ь–Я–Ъ –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤ —В–Њ–ї—М–Ї–Њ –≤ 2 —А–∞–Ј–∞ –Љ–µ–љ—М—И–µ, —З–µ–Љ –Ь–Я–Ъ —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –Є –Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –Є –Ї–Њ–ї–µ–±–ї–µ—В—Б—П –≤ –њ—А–µ–і–µ–ї–∞—Е 0,5вАУ1,0 –Љ–Ї–≥/–Љ–ї, —В–Њ –і–ї—П —Б–њ–∞—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –Є –Љ–Њ–Ї—Б–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ —Н—В–Њ—В –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—М —Б–Њ—Б—В–∞–≤–ї—П–µ—В 0,25 –Љ–Ї–≥/–Љ–ї –Є –Љ–µ–љ—М—И–µ, –∞ –і–ї—П –Ї–ї–Є–љ–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ (–њ—А–µ–њ–∞—А–∞—В–∞, –љ–µ –≤–Њ—И–µ–і—И–µ–≥–Њ –≤ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї—Г—О –њ—А–∞–Ї—В–Є–Ї—Г) –Є –≥–µ–Љ–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ 0,06 –Љ–Ї–≥/–Љ–ї. –Т–∞–ґ–љ—Л–Љ —Б–≤–Њ–є—Б—В–≤–Њ–Љ ¬Ђ–∞–љ—В–Є–њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤—Л—Е¬ї —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ —П–≤–ї—П–µ—В—Б—П –Є—Е –≤—Л—Б–Њ–Ї–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –∞—В–Є–њ–Є—З–љ—Л—Е –њ–∞—В–Њ–≥–µ–љ–Њ–≤ (—Е–ї–∞–Љ–Є–і–Є–є –Є –Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ), –і–ї—П —Н—В–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —В–∞–Ї–ґ–µ —Е–∞—А–∞–Ї—В–µ—А–љ–Њ –њ–Њ—П–≤–ї–µ–љ–Є–µ –љ–µ–Ї–Њ—В–Њ—А–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –∞–љ–∞—Н—А–Њ–±–Њ–≤, –Њ–і–љ–∞–Ї–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ —Н—В–Њ–≥–Њ —Б–≤–Њ–є—Б—В–≤–∞ –љ–µ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ. –Т –Њ—В–љ–Њ—И–µ–љ–Є–Є –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤ ¬Ђ–∞–љ—В–Є–њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤—Л–µ¬ї –њ—А–µ–њ–∞—А–∞—В—Л –њ—А–Њ—П–≤–ї—П—О—В –њ—А–Є–±–ї–Є–Ј–Є—В–µ–ї—М–љ–Њ —В–∞–Ї—Г—О –ґ–µ –∞–Ї—В–Є–≤–љ–Њ—Б—В—М, –Ї–∞–Ї –Є –і—А—Г–≥–Є–µ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л.
–†–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є–µ –њ—А–Є–Њ–±—А–µ—В–µ–љ–љ–Њ–є —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є. –§–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ –њ—А–Є–Њ–±—А–µ—В–µ–љ–љ–Њ–є —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Ї —Е–Є–љ–Њ–ї–Њ–љ–∞–Љ –Њ–њ–Є—Б–∞–љ–Њ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є —Г –≤—Б–µ—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤, –Њ–±–ї–∞–і–∞—О—Й–Є—Е –њ—А–Є—А–Њ–і–љ–Њ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –Ї —Н—В–Є–Љ –њ—А–µ–њ–∞—А–∞—В–∞–Љ. –Ю–і–љ–∞–Ї–Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є–µ —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є —Б—А–µ–і–Є –љ–µ–Ї–Њ—В–Њ—А—Л—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤ –њ—А–Є–Њ–±—А–µ—В–∞–µ—В –Њ—Б–Њ–±–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ.
–£—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М —Б—А–µ–і–Є –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –±–∞–Ї—В–µ—А–Є–є. –£ –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –±–∞–Ї—В–µ—А–Є–є –Њ—Б–љ–Њ–≤–љ–Њ–є –Љ–Є—И–µ–љ—М—О –і–µ–є—Б—В–≤–Є—П –≤—Б–µ—Е —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ —П–≤–ї—П–µ—В—Б—П –Ф–Э–ЪвАУ–≥–Є—А–∞–Ј–∞; —В–Њ–њ–Њ–Є–Ј–Њ–Љ–µ—А–∞–Ј–∞ IV –Љ–µ–љ–µ–µ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–∞. –°–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ, –њ—А–Є —Б–µ–ї–µ–Ї—Ж–Є–Є —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Ї–∞–Ї in vitro, —В–∞–Ї –Є in vivo –≤–љ–∞—З–∞–ї–µ —Д–Њ—А–Љ–Є—А—Г—О—В—Б—П —И—В–∞–Љ–Љ—Л —Б –Љ—Г—В–∞—Ж–Є—П–Љ–Є –≤ –≥–µ–љ–∞—Е –Ф–Э–ЪвАУ–≥–Є—А–∞–Ј—Л, –∞ –Ј–∞—В–µ–Љ –Є –≤ –≥–µ–љ–∞—Е —В–Њ–њ–Њ–Є–Ј–Њ–Љ–µ—А–∞–Ј—Л IV. –°—А–µ–і–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —И—В–∞–Љ–Љ–Њ–≤ –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –±–∞–Ї—В–µ—А–Є–є (Enterobacteriaceae, Pseudomonas, Acinetobacter, Haemophilus, Neisseria –Є Moraxella), –њ—А–Њ—П–≤–ї—П—О—Й–Є—Е —Б–љ–Є–ґ–µ–љ–љ—Г—О —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ, —З–∞—Й–µ –≤—Б–µ–≥–Њ –≤—Л—П–≤–ї—П—О—В –Ј–∞–Љ–µ–љ—Г —Б–µ—А–Є–љ–∞, –љ–∞—Е–Њ–і—П—Й–µ–≥–Њ—Б—П –≤ 83вАУ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є –Ф–Э–ЪвАУ–≥–Є—А–∞–Ј—Л, –љ–∞ –Ї–∞–Ї—Г—ОвАУ–ї–Є–±–Њ –і—А—Г–≥—Г—О –∞–Љ–Є–љ–Њ–Ї–Є—Б–ї–Њ—В—Г (—В–Є—А–Њ–Ј–Є–љ, —Д–µ–љ–Є–ї–∞–ї–∞–љ–Є–љ, –Є–ї–Є –Є–Ј–Њ–ї–µ–є—Ж–Є–љ).
–£ –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –±–∞–Ї—В–µ—А–Є–є, –≤ –њ–Њ–і–∞–≤–ї—П—О—Й–µ–Љ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤, –≤—Л—П–≤–ї—П—О—В –њ–Њ–ї–љ—Г—О –њ–µ—А–µ–Ї—А–µ—Б—В–љ—Г—О —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М –Љ–µ–ґ–і—Г –њ–µ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ, –Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ, —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ, –ї–Њ–Љ–µ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ, –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ, —Б–њ–∞—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ, –≥–∞—В–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ –Є –Љ–Њ–Ї—Б–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–Њ–Љ. –Т –Њ—В–љ–Њ—И–µ–љ–Є–Є –љ–µ–±–Њ–ї—М—И–Њ–≥–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ —И—В–∞–Љ–Љ–Њ–≤ –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –±–∞–Ї—В–µ—А–Є–є, —Г—Б—В–Њ–є—З–Є–≤—Л—Е –Ї –њ–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л–Љ –њ—А–µ–њ–∞—А–∞—В–∞–Љ, –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Љ–Њ–≥—Г—В —Б–Њ—Е—А–∞–љ—П—В—М –Ї–ї–Є–љ–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, —Б–Є—В–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Є –≥–µ–Љ–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ [29]. –Э–µ–Ї–Њ—В–Њ—А—Л–µ —Г—А–Њ–њ–∞—В–Њ–≥–µ–љ–љ—Л–µ —Н–љ—В–µ—А–Њ–±–∞–Ї—В–µ—А–Є–Є –Љ–Њ–≥—Г—В –±—Л—В—М —Г—Б—В–Њ–є—З–Є–≤—Л–Љ–Є –Ї –љ–Њ—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г, –љ–Њ —Б–Њ—Е—А–∞–љ—П—В—М —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї–Њ –≤—Б–µ–Љ –і—А—Г–≥–Є–Љ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ.
–Я–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л–µ –Ј–∞–Ї–Њ–љ–Њ–Љ–µ—А–љ–Њ—Б—В–Є –≤ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–Є –њ–µ—А–µ–Ї—А–µ—Б—В–љ–Њ–є —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ —Б—А–µ–і–Є –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤ –≤–∞–ґ–љ—Л –і–ї—П –њ–ї–∞–љ–Є—А–Њ–≤–∞–љ–Є—П —А–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Є –Є–љ—В–µ—А–њ—А–µ—В–∞—Ж–Є–Є —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є.
–°—А–µ–і–Є –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –Є–љ—Д–µ–Ї—Ж–Є–є –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є (H.influenzae, M.catarrhalis) —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ –і–Њ –љ–∞—Б—В–Њ—П—Й–µ–≥–Њ –≤—А–µ–Љ–µ–љ–Є —П–≤–ї—П–µ—В—Б—П –Ї–∞–Ј—Г–Є—Б—В–Є–Ї–Њ–є –Є –љ–µ –Є–Љ–µ–µ—В –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Њ–≥–Њ –Ј–љ–∞—З–µ–љ–Є—П.
–Ф–ї—П –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤ вАУ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є –Љ–Њ—З–µ–≤—Л–≤–Њ–і—П—Й–Є—Е –њ—Г—В–µ–є —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ —В–∞–Ї–ґ–µ –љ–µ —Е–∞—А–∞–Ї—В–µ—А–љ–∞. –Ґ–∞–Ї, —Б—А–µ–і–Є —Г—А–Њ–њ–∞—В–Њ–≥–µ–љ–љ—Л—Е E.coli –≤ –†–Њ—Б—Б–Є–Є —З–∞—Б—В–Њ—В–∞ —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Ї –љ–∞–ї–Є–і–Є–Ї—Б–Њ–≤–Њ–є –Ї–Є—Б–ї–Њ—В–µ –љ–µ –њ—А–µ–≤—Л—И–∞–µ—В 5,5%, –∞ –Ї —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г вАУ 2,2%.
–£—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –Ї —Е–Є–љ–Њ–ї–Њ–љ–∞–Љ –Њ–њ–Є—Б–∞–љ–∞ —Б—А–µ–і–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –Ї–Є—И–µ—З–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є вАУ —Б–∞–ї—М–Љ–Њ–љ–µ–ї–ї, —И–Є–≥–µ–ї–ї –Є –Ї–∞–Љ–њ–Є–ї–Њ–±–∞–Ї—В–µ—А–Є–є, –Њ–і–љ–∞–Ї–Њ —З–∞—Б—В–Њ—В–∞ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –≤–∞—А—М–Є—А—Г–µ—В –≤ —А–∞–Ј–ї–Є—З–љ—Л—Е –≥–µ–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Є—Е —А–µ–≥–Є–Њ–љ–∞—Е.
–Т–∞–ґ–љ–Њ–є –њ—А–Њ–±–ї–µ–Љ–Њ–є –≤ –Ѓ–≥–ЊвАУ–Т–Њ—Б—В–Њ—З–љ–Њ–є –Р–Ј–Є–Є —П–≤–ї—П–µ—В—Б—П —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ N.gonorrhoeae, –і–Њ—Б—В–Є–≥–∞—О—Й–∞—П 30вАУ70% [32вАУ36]. –Э–∞ —В–µ—А—А–Є—В–Њ—А–Є–Є –†–Њ—Б—Б–Є–Є —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –≥–Њ–љ–Њ–Ї–Њ–Ї–Ї–Њ–≤ –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ –і–Њ –њ–Њ—Б–ї–µ–і–љ–µ–≥–Њ –≤—А–µ–Љ–µ–љ–Є –љ–µ —П–≤–ї—П–ї–∞—Б—М –Ј–љ–∞—З–Є–Љ–Њ–є –њ—А–Њ–±–ї–µ–Љ–Њ–є, –Њ–і–љ–∞–Ї–Њ –љ–µ–і–∞–≤–љ–Њ –≤ –Ь–Њ—Б–Ї–≤–µ –љ–∞—З–∞–ї–Є —А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞—В—М —И—В–∞–Љ–Љ—Л –≥–Њ–љ–Њ–Ї–Њ–Ї–Ї–Њ–≤ —Б–Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Б–љ–Є–ґ–µ–љ–љ–Њ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ (—Б–Њ–±—Б—В–≤–µ–љ–љ—Л–µ –љ–µ–Њ–њ—Г–±–ї–Є–Ї–Њ–≤–∞–љ–љ—Л–µ –і–∞–љ–љ—Л–µ). –≠—В–Є –љ–∞–±–ї—О–і–µ–љ–Є—П —В—А–µ–±—Г—О—В –њ–µ—А–µ—Б–Љ–Њ—В—А–∞ —Б—Г—Й–µ—Б—В–≤—Г—О—Й–µ–є –њ—А–∞–Ї—В–Є–Ї–Є –ї–µ—З–µ–љ–Є—П –≥–Њ–љ–Њ—А–µ–Є.
–Т –Њ—В–ї–Є—З–Є–µ –Њ—В –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є, —Б—А–µ–і–Є –љ–µ–Ї–Њ—В–Њ—А—Л—Е –≥–Њ—Б–њ–Є—В–∞–ї—М–љ—Л—Е –њ–∞—В–Њ–≥–µ–љ–Њ–≤ —З–∞—Б—В–Њ—В–∞ —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ –і–Њ—Б—В–Є–≥–∞–µ—В –Ј–љ–∞—З–Є–Љ–Њ–≥–Њ —Г—А–Њ–≤–љ—П, —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Б–Ї–∞–Ј—Л–≤–∞—О—Й–µ–≥–Њ—Б—П –љ–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —Н—В–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Т –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М, —А–µ—З—М –Є–і–µ—В –Њ P.aeruginosa. –Ґ–∞–Ї, –њ–Њ –і–∞–љ–љ—Л–Љ –Э–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –њ–Њ –Ї–Њ–љ—В—А–Њ–ї—О –Ј–∞ –љ–Њ–Ј–Њ–Ї–Њ–Љ–Є–∞–ї—М–љ—Л–Љ–Є –Є–љ—Д–µ–Ї—Ж–Є—П–Љ–Є (–°–®–Р) –≤ –Њ—В–і–µ–ї–µ–љ–Є—П—Е –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ —Б—А–µ–і–Є —Н—В–Є—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤ –≤ —Б—А–µ–і–љ–µ–Љ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 23% [30]. –Т—Л—Б–Њ–Ї–Є–є —Г—А–Њ–≤–µ–љ—М —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ —Е–∞—А–∞–Ї—В–µ—А–µ–љ –Є –і–ї—П –і—А—Г–≥–Є—Е –љ–µ—Д–µ—А–Љ–µ–љ—В–Є—А—Г—О—Й–Є—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤. –Э–∞ —В–µ—А—А–Є—В–Њ—А–Є–Є –†–Њ—Б—Б–Є–Є –≤ –Њ—В–і–µ–ї–µ–љ–Є—П—Е —А–µ–∞–љ–Є–Љ–∞—Ж–Є–Є —З–∞—Б—В–Њ—В–∞ —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Ї —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г —Б—А–µ–і–Є P.aeruginosa –Є Acinetobacter spp. –≤–∞—А—М–Є—А—Г–µ—В –Њ—В 13 –і–Њ 53% [31].
–†–Њ—Б—В —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ –≤ –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –љ–∞–±–ї—О–і–∞—О—В –Є —Б—А–µ–і–Є –і—А—Г–≥–Є—Е –≥—А–∞–Љ–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л—Е –љ–Њ–Ј–Њ–Ї–Њ–Љ–Є–∞–ї—М–љ—Л—Е –њ–∞—В–Њ–≥–µ–љ–Њ–≤. –Ф–Њ—Б—В–∞—В–Њ—З–љ–Њ —З–∞—Б—В–Њ —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ –∞—Б—Б–Њ—Ж–Є–Є—А—Г–µ—В—Б—П —Б —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М—О –Ї –і—А—Г–≥–Є–Љ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–∞–Љ (–∞–Љ–Є–љ–Њ–≥–ї–Є–Ї–Њ–Ј–Є–і–∞–Љ –Є bвАУ–ї–∞–Ї—В–∞–Љ–∞–Љ).
–£—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М —Б—А–µ–і–Є –≥—А–∞–Љ–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤. –Э–∞–Є–±–Њ–ї—М—И–µ–µ –Ј–љ–∞—З–µ–љ–Є–µ –≥—А–∞–Љ–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л—Е –Љ–Є–Ї—А–Њ–Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–≤ –Є–Љ–µ–µ—В —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ S.pneumoniae, —Б–≤—П–Ј–∞–љ–∞ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є —В–Њ–ї—М–Ї–Њ —Б –Љ—Г—В–∞—Ж–Є—П–Љ–Є –≤ –≥–µ–љ–∞—Е gyrA –Є parC. –Ь—Г—В–∞—Ж–Є–Є –≤ –≥–µ–љ–∞—Е gyrB –Є parE —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–≥–Њ –Ј–љ–∞—З–µ–љ–Є—П –љ–µ –Є–Љ–µ—О—В. –Я—А–Є—З–µ–Љ, —З–µ–Љ –±–Њ–ї—М—И–µ –Љ—Г—В–∞—Ж–Є–є –њ—А–Є—Б—Г—В—Б—В–≤—Г–µ—В –≤ –≥–µ–љ–∞—Е –Ф–Э–ЪвАУ–≥–Є—А–∞–Ј—Л –Є —В–Њ–њ–Њ–Є–Ј–Њ–Љ–µ—А–∞–Ј—Л IV, —В–µ–Љ –≤—Л—И–µ –Ј–љ–∞—З–µ–љ–Є—П –Ь–Я–Ъ –≤—Б–µ—Е —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤.
–Ю–і–љ–∞–Ї–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –њ–Њ–≤—Л—И–µ–љ–Є—П –Ь–Я–Ъ –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П –љ–µ —В–Њ–ї—М–Ї–Њ –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ–Є –њ–∞—А–∞–Љ–µ—В—А–∞–Љ–Є, –љ–Њ –Є —Д–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є–Ї–Њ–є –Є —Д–∞—А–Љ–∞–Ї–Њ–і–Є–љ–∞–Љ–Є–Ї–Њ–є –њ—А–µ–њ–∞—А–∞—В–Њ–≤ (–њ—А–Њ–±–ї–µ–Љ—Л —Д–∞—А–Љ–∞–Ї–Њ–і–Є–љ–∞–Љ–Є–Ї–Є –±—Г–і—Г—В —А–∞—Б—Б–Љ–Њ—В—А–µ–љ—Л –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–µ–Љ —А–∞–Ј–і–µ–ї–µ). –Я—А–Є –љ–Є–Ј–Ї–Є—Е –Є—Б—Е–Њ–і–љ—Л—Е –Ј–љ–∞—З–µ–љ–Є—П—Е –Ь–Я–Ъ –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–≥–Њ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞ –і–∞–ґ–µ –њ–Њ—Б–ї–µ –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е –Љ—Г—В–∞—Ж–Є–є –≤ –Љ–Є—И–µ–љ—П—Е –і–µ–є—Б—В–≤–Є—П –Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–Љ –њ–Њ–≤—Л—И–µ–љ–Є–Є –≤–µ–ї–Є—З–Є–љ—Л –Ь–Я–Ъ –њ—А–µ–њ–∞—А–∞—В –Љ–Њ–ґ–µ—В —Б–Њ—Е—А–∞–љ—П—В—М –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е –Љ—Г—В–∞—Ж–Є–є —И—В–∞–Љ–Љ –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤ –Љ–Њ–ґ–µ—В –њ—А–Є–Њ–±—А–µ—Б—В–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Г—О —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –Ї –Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г, –љ–Њ —Б–Њ—Е—А–∞–љ–Є—В—М —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї —Б–њ–∞—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г –Є –Љ–Њ–Ї—Б–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г, –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ –њ–Њ–≤—Л—И–µ–љ–Є–µ –Ь–Я–Ъ —Н—В–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Т–µ–ї–Є—З–Є–љ—Л –Ь–Я–Ъ —Г–Ї–∞–Ј–∞–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є S.pneumoniae, —Г—Б—В–Њ–є—З–Є–≤—Л—Е –Ї —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г –Є –Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –Љ–µ–љ–µ–µ 1 –Љ–Ї–≥/–Љ–ї.
–Ф–Њ –љ–µ–і–∞–≤–љ–µ–≥–Њ –≤—А–µ–Љ–µ–љ–Є –њ—А–Њ–±–ї–µ–Љ–∞ —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤ –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ –љ–µ —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞–ї–∞—Б—М –Ї–∞–Ї –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –∞–Ї—В—Г–∞–ї—М–љ–∞—П, –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ —Б–Њ–Њ–±—Й–µ–љ–Є—П –Є–Ј –Њ—В–і–µ–ї—М–љ—Л—Е –≥–µ–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Є—Е —А–µ–≥–Є–Њ–љ–Њ–≤ –Њ –≤—Л–і–µ–ї–µ–љ–Є–Є —Г—Б—В–Њ–є—З–Є–≤—Л—Е —И—В–∞–Љ–Љ–Њ–≤. –Ґ–∞–Ї –≤ –У–Њ–љ–Ї–Њ–љ–≥–µ –≤ 1998 –≥ 5,5% —И—В–∞–Љ–Љ–Њ–≤ –њ—А–Њ—П–≤–ї—П–ї–Є —Б–љ–Є–ґ–µ–љ–љ—Г—О —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г, –∞ 2,2% вАУ –Ї —В—А–Њ–≤–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г [37]. –Ю–і–љ–∞–Ї–Њ –љ–∞–Є–±–Њ–ї—М—И–Є–є —А–µ–Ј–Њ–љ–∞–љ—Б –≤—Л–Ј–≤–∞–ї–∞ –њ—Г–±–ї–Є–Ї–∞—Ж–Є—П –Є–Ј –Ъ–∞–љ–∞–і—Л –Њ —А–Њ—Б—В–µ —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –Ї —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г –Њ—В 0 –≤ 1993 –≥ –і–Њ 1,7% –≤ 1997вАУ1998 –≥–≥. –°—А–µ–і–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б—В–∞—А—И–µ 65 –ї–µ—В —З–∞—Б—В–Њ—В–∞ –≤—Л–і–µ–ї–µ–љ–Є—П —Г—Б—В–Њ–є—З–Є–≤—Л—Е —И—В–∞–Љ–Љ–Њ–≤ –і–Њ—Б—В–Є–≥–∞–µ—В 2,6%. –Р–≤—В–Њ—А—Л —Б–≤—П–Ј—Л–≤–∞—О—В —Н—В–Њ—В —А–Њ—Б—В —Б –Њ–±—Й–Є–Љ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –њ–Њ—В—А–µ–±–ї–µ–љ–Є—П —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –≤ —Б—В—А–∞–љ–µ –Њ—В 0,8 –і–Њ 5,5 –љ–∞–Ј–љ–∞—З–µ–љ–Є–є –љ–∞ 100 —З–µ–ї–Њ–≤–µ–Ї –љ–∞—Б–µ–ї–µ–љ–Є—П –≤ –≥–Њ–і [38].
–Ф–∞–љ–љ—Л—Е –Њ–± —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤ –Ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ –љ–∞ —В–µ—А—А–Є—В–Њ—А–Є–Є –†–Њ—Б—Б–Є–Є –Њ–≥—А–∞–љ–Є—З–µ–љ—Л, –Њ–і–љ–∞–Ї–Њ —Б–љ–Є–ґ–µ–љ–Є–µ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –Ї –Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г –љ–µ —П–≤–ї—П–µ—В—Б—П —А–µ–і–Ї–Њ—Б—В—М—О. –Ґ–∞–Ї –≤ –Ь–Њ—Б–Ї–≤–µ –≤ 1999вАУ2000 –≥–≥. —Б–љ–Є–ґ–µ–љ–Є–µ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –Ї –Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г –±—Л–ї–Њ –Њ–±–љ–∞—А—Г–ґ–µ–љ–Њ —Г 8%, –µ–і–Є–љ–Є—З–љ—Л–µ —И—В–∞–Љ–Љ—Л –њ—А–Њ—П–≤–ї—П—О—В —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –Ї –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г, —Б–њ–∞—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г –Є –Љ–Њ–Ї—Б–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г [39].
–Р–љ–∞–ї–Є–Ј–Є—А—Г—П —Б–Ї–ї–∞–і—Л–≤–∞—О—Й—Г—О—Б—П —Б–Є—В—Г–∞—Ж–Є—О, –њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ, —Б–ї–µ–і—Г–µ—В –љ–∞–њ–Њ–Љ–љ–Є—В—М, —З—В–Њ —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М –њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤ –Ї –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ—Г –љ–µ–ї—М–Ј—П —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М –Є–Ј–Њ–ї–Є—А–Њ–≤–∞–љ–љ–Њ –Њ—В —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Ї –і—А—Г–≥–Є–Љ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–∞–Љ. –°–µ–ї–µ–Ї—Ж–Є—П —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є, —Б–Ї–Њ—А–µ–µ –≤—Б–µ–≥–Њ, –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –љ–∞ —Д–Њ–љ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ —Б –љ–Є–Ј–Ї–Њ–є –∞–љ—В–Є–њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О. –Я—А–Є—З–µ–Љ –њ—А–Є–Љ–µ–љ—П—В—М—Б—П –Њ–љ–Є –Љ–Њ–≥—Г—В –њ–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ, –љ–µ —Б–≤—П–Ј–∞–љ–љ—Л–Љ —Б –Є–љ—Д–µ–Ї—Ж–Є—П–Љ–Є –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є. –Ю—Б–љ–Њ–≤–љ–Њ–є –њ—А–Є—З–Є–љ–Њ–є, –≤–µ—А–Њ—П—В–љ–Њ, —П–≤–ї—П–µ—В—Б—П —И–Є—А–Њ–Ї–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –њ—А–Є –Є–љ—Д–µ–Ї—Ж–Є—П—Е –Љ–Њ—З–µ–≤—Л–≤–Њ–і—П—Й–Є—Е –њ—Г—В–µ–є –Є –і—А—Г–≥–Њ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є.
–£—З–Є—В—Л–≤–∞—П –Є–Ј–ї–Њ–ґ–µ–љ–љ—Л–µ —Д–∞–Ї—В—Л, –≤–µ—Б—М–Љ–∞ –Њ–±–Њ—Б–љ–Њ–≤–∞–љ–љ—Л–Љ–Є –њ—А–µ–і—Б—В–∞–≤–ї—П—О—В—Б—П —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –Њ –Ј–∞–Љ–µ–љ–µ –њ—А–Є –Є–љ—Д–µ–Ї—Ж–Є—П—Е –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є ¬Ђ—Б—В–∞—А—Л—Е¬ї —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –љ–∞ –њ—А–µ–њ–∞—А–∞—В—Л, –Њ–±–ї–∞–і–∞—О—Й–Є–µ –њ–Њ–≤—Л—И–µ–љ–љ–Њ–є –∞–љ—В–Є–њ–љ–µ–≤–Љ–Њ–Ї–Њ–Ї–Ї–Њ–≤–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О –Є –љ–Є–Ј–Ї–Є–Љ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–Њ–Љ –Ї —Б–µ–ї–µ–Ї—Ж–Є–Є —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є, —В–∞–Ї–Є–µ –Ї–∞–Ї –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, —Б–њ–∞—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Є –Љ–Њ–Ї—Б–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ.
–§–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є–Ї–∞ —Е–Є–љ–Њ–ї–Њ–љ–Њ–≤. –§–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є—З–µ—Б–Ї–Є–µ —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–Є —П–≤–ї—П—О—В—Б—П –≤—В–Њ—А—Л–Љ–Є –њ–Њ –≤–∞–ґ–љ–Њ—Б—В–Є –њ–Њ—Б–ї–µ –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ–∞—А–∞–Љ–µ—В—А–∞–Љ–Є, –Њ–њ—А–µ–і–µ–ї—П—О—Й–Є–Љ–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –§—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л, –Ї–∞–Ї –≥—А—Г–њ–њ–∞ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—В—Б—П –≤—Л—Б–Њ–Ї–Њ–є –±–Є–Њ–і–Њ—Б—В—Г–њ–љ–Њ—Б—В—М—О, –±–Њ–ї—М—И–Є–Љ –Њ–±—К–µ–Љ–Њ–Љ —А–∞—Б–њ—А–µ–і–µ–ї–µ–љ–Є—П, —Е–Њ—А–Њ—И–Є–Љ –њ—А–Њ–љ–Є–Ї–љ–Њ–≤–µ–љ–Є–µ–Љ –≤ —В–Ї–∞–љ–Є –Є –љ–Є–Ј–Ї–Є–Љ —Б–≤—П–Ј—Л–≤–∞–љ–Є–µ–Љ —Б –±–µ–ї–Ї–∞–Љ–Є –њ–ї–∞–Ј–Љ—Л. –Ю—Б–љ–Њ–≤–љ—Л–µ —Д–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є—З–µ—Б–Ї–Є–µ –Ї–Њ–љ—Б—В–∞–љ—В—Л –љ–∞–Є–±–Њ–ї–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л—Е —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –њ—А–Є–≤–µ–і–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 2.

–Ъ–∞–Ї —Б–ї–µ–і—Г–µ—В –Є–Ј –і–∞–љ–љ—Л—Е —В–∞–±–ї–Є—Ж—Л, –±–Є–Њ–і–Њ—Б—В—Г–њ–љ–Њ—Б—В—М –≤—Б–µ—Е —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –њ—А–µ–≤–Њ—Б—Е–Њ–і–Є—В 70%. –Ь–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—П –≤ —Б—Л–≤–Њ—А–Њ—В–Ї–µ –Ї—А–Њ–≤–Є —Д–Њ—А–Љ–Є—А—Г–µ—В—Б—П —З–µ—А–µ–Ј 1вАУ2 —З, –ї–Є—И—М —Г —Б–њ–∞—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ —Н—В–Њ—В –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—М –і–Њ—Б—В–Є–≥–∞–µ—В 4вАУ5 —З, —З—В–Њ, —Б–Ї–Њ—А–µ–µ –≤—Б–µ–≥–Њ, —Б–≤—П–Ј–∞–љ–Њ —Б –љ–Є–Ј–Ї–Њ–є –≤–Њ–і–Њ—А–∞—Б—В–≤–Њ—А–Є–Љ–Њ—Б—В—М—О –њ—А–µ–њ–∞—А–∞—В–∞. –Ч–љ–∞—З–µ–љ–Є—П –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –≤ —Б—Л–≤–Њ—А–Њ—В–Ї–µ –Ї—А–Њ–≤–Є –Є –њ–ї–Њ—Й–∞–і–Є –њ–Њ–і —Д–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є—З–µ—Б–Ї–Њ–є –Ї—А–Є–≤–Њ–є –њ—А—П–Љ–Њ –њ—А–Њ–њ–Њ—А—Ж–Є–Њ–љ–∞–ї—М–љ–Њ –Ј–∞–≤–Є—Б—П—В –Њ—В –і–Њ–Ј—Л –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Т—Л—Б–Њ–Ї–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –Њ–±—К–µ–Љ–∞ —А–∞—Б–њ—А–µ–і–µ–ї–µ–љ–Є—П —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ —Е–Њ—А–Њ—И–µ–Љ –њ—А–Њ–љ–Є–Ї–љ–Њ–≤–µ–љ–Є–Є –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –≤–Њ –≤–љ–µ–Ї–ї–µ—В–Њ—З–љ—Л–µ –њ—А–Њ—Б—В—А–∞–љ—Б—В–≤–∞ –Є –≤–љ—Г—В—А—М –Ї–ї–µ—В–Њ–Ї —Е–Њ–Ј—П–Є–љ–∞. –Ъ–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –≤–љ—Г—В—А–Є –Ї–ї–µ—В–Њ–Ї, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –≤ –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —А–∞–Ј –≤—Л—И–µ, —З–µ–Љ –≤ –њ–ї–∞–Ј–Љ–µ –Ї—А–Њ–≤–Є. –°—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ –љ–µ–≤—Л—Б–Њ–Ї–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —Б–≤—П–Ј—Л–≤–∞–љ–Є—П —Б –±–µ–ї–Ї–∞–Љ–Є –њ–ї–∞–Ј–Љ—Л –љ–µ –Њ–Ї–∞–Ј—Л–≤–∞—О—В —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–≥–Њ –≤–ї–Є—П–љ–Є—П –љ–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–µ–њ–∞—А–∞—В–Њ–≤.
–Т—Б–µ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л –≤ —В–Њ–є –Є–ї–Є –Є–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –њ–Њ–і–≤–µ—А–≥–∞—О—В—Б—П –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ—Г –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ–µ —З–µ–ї–Њ–≤–µ–Ї–∞. –Т –љ–∞–Є–±–Њ–ї—М—И–µ–є —Б—В–µ–њ–µ–љ–Є –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ—Г –њ–Њ–і–≤–µ—А–≥–∞–µ—В—Б—П –њ–µ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ (–і–Њ 80%), –Њ–і–љ–∞–Ї–Њ –µ–≥–Њ –Њ—Б–љ–Њ–≤–љ–Њ–є –Љ–µ—В–∞–±–Њ–ї–Є—В вАУ –љ–Њ—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –≤ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є —Б—В–µ–њ–µ–љ–Є —Б–Њ—Е—А–∞–љ—П–µ—В –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М. –Ф—А—Г–≥–Є–µ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Є—А—Г—О—В—Б—П –≤ –Љ–µ–љ—М—И–µ–є —Б—В–µ–њ–µ–љ–Є, –љ–Њ –Є—Е –Љ–µ—В–∞–±–Њ–ї–Є—В—Л –Љ–∞–ї–Њ –∞–Ї—В–Є–≤–љ—Л. –Ь–Њ–Ї—Б–Є—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Є—А—Г–µ—В—Б—П –њ—Г—В–µ–Љ –Ї–Њ–љ—К—О–≥–∞—Ж–Є–Є.
–§—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л —А–∞–Ј–ї–Є—З–∞—О—В—Б—П –њ–Њ –Љ–µ—Е–∞–љ–Є–Ј–Љ–∞–Љ —Н–Ї—Б–Ї—А–µ—Ж–Є–Є вАУ –њ–Њ—З–µ—З–љ—Л–є –Є –≤–љ–µ–њ–Њ—З–µ—З–љ—Л–є. –Т –Ї–Њ—А—А–µ–Ї—В–Є—А–Њ–≤–Ї–µ –і–Њ–Ј –њ—А–Є –њ–Њ—З–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –љ—Г–ґ–і–∞—О—В—Б—П —Ж–Є–њ—А–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, —Б–њ–∞—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ, –Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –Є –ї–µ–≤–Њ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ.
–Я–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤. –§—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л, –≤ —Ж–µ–ї–Њ–Љ, –Њ—В–љ–Њ—Б—П—В—Б—П –Ї —Е–Њ—А–Њ—И–Њ –њ–µ—А–µ–љ–Њ—Б–Є–Љ—Л–Љ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–Љ –њ—А–µ–њ–∞—А–∞—В–∞–Љ. –Я—А–µ–Ї—А–∞—Й–µ–љ–Є–µ –ї–µ—З–µ–љ–Є—П, —Б–≤—П–Ј–∞–љ–љ–Њ–µ —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є, –Њ—В–Љ–µ—З–∞—О—В –љ–µ –±–Њ–ї–µ–µ —З–µ–Љ —Г 1вАУ3% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ [40]. –Я—А–µ–њ–∞—А–∞—В—Л –Њ—В–ї–Є—З–∞—О—В—Б—П –≤—Л—Б–Њ–Ї–Њ–є —Б–њ–µ—Ж–Є—Д–Є—З–љ–Њ—Б—В—М—О –Ї –њ—А–Њ–Ї–∞—А–Є–Њ—В–Є—З–µ—Б–Ї–Є–Љ —В–Њ–њ–Њ–Є–Ј–Њ–Љ–µ—А–∞–Ј–∞–Љ, –і–∞–љ–љ—Л—Е –Њ —Б–≤—П–Ј–Є –Њ—В–Љ–µ—З–∞–µ–Љ—Л—Е –њ—А–Є –њ—А–Є–µ–Љ–µ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤ —Б –Є–љ–≥–Є–±–Є—Ж–Є–µ–є —Н—Г–Ї–∞—А–Є–Њ—В–Є—З–µ—Б–Ї–Є—Е —В–Њ–њ–Њ–Є–Ј–Њ–Љ–µ—А–∞–Ј –љ–µ—В.
–°—А–µ–і–Є –њ–Њ–±–Њ—З–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є —З–∞—Й–µ –≤—Б–µ–≥–Њ –Њ—В–Љ–µ—З–∞—О—В –љ–µ–њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М —Б–Њ —Б—В–Њ—А–Њ–љ—Л –ґ–µ–ї—Г–і–Њ—З–љ–ЊвАУ–Ї–Є—И–µ—З–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ (3вАУ5%), –≤ 1вАУ3% –≤–ї–Є—П–љ–Є–µ –љ–∞ —Ж–µ–љ—В—А–∞–ї—М–љ—Г—О –љ–µ—А–≤–љ—Г—О —Б–Є—Б—В–µ–Љ—Г, –њ—А–Њ—П–≤–ї—П—О—Й–µ–µ—Б—П –≤ —И–Є—А–Њ–Ї–Њ–Љ –і–Є–∞–њ–∞–Ј–Њ–љ–µ –љ–∞—А—Г—И–µ–љ–Є–є (–Њ—В —Б–љ–Є–ґ–µ–љ–Є—П –≤–љ–Є–Љ–∞–љ–Є—П –і–Њ —Б—Г–і–Њ—А–Њ–ґ–љ—Л—Е –њ—А–Є–њ–∞–і–Ї–Њ–≤) –Є —Б–≤—П–Ј–∞–љ–љ–Њ–µ —Б –Є–љ–≥–Є–±–Є—Ж–Є–µ–є –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є—П gвАУ–∞–Љ–Є–љ–Њ–Љ–∞—Б–ї—П–љ–Њ–є –Ї–Є—Б–ї–Њ—В—Л —Б –µ–µ —А–µ—Ж–µ–њ—В–Њ—А–Њ–Љ [41вАУ43]. –†–µ–і–Ї–Њ –љ–∞–±–ї—О–і–∞—О—В –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є–µ —А–µ–∞–Ї—Ж–Є–Є, –њ—А–Њ—П–≤–ї—П—О—Й–Є–µ—Б—П –≤ —А–∞–Ј–≤–Є—В–Є–Є —Б—Л–њ–Є, –ї–Є—Е–Њ—А–∞–і–Ї–Є, –∞–љ–∞—Д–Є–ї–∞–Ї—Б–Є–Є, –Є–љ—В–µ—А—Б—В–Є—Ж–Є–∞–ї—М–љ–Њ–≥–Њ –љ–µ—Д—А–Є—В–∞ [40]. –Т —А–µ–і–Ї–Є—Е —Б–ї—Г—З–∞—П—Е –љ–∞ —Д–Њ–љ–µ –њ—А–Є–µ–Љ–∞ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –љ–∞–±–ї—О–і–∞—О—В —А–∞–Ј–≤–Є—В–Є–µ —Д–Њ—В–Њ–і–µ—А–Љ–∞—В–Є—В–Њ–≤, –Њ–±—Л—З–љ–Њ —Н—В–Њ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–µ —Б–≤—П–Ј–∞–љ–Њ —Б –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ–Љ —Б–Њ–ї–љ–µ—З–љ–Њ–≥–Њ —Б–≤–µ—В–∞ –Є–ї–Є –Є—Б–Ї—Г—Б—Б—В–≤–µ–љ–љ—Л–Љ —Г–ї—М—В—А–∞—Д–Є–Њ–ї–µ—В–Њ–≤—Л–Љ –Њ–±–ї—Г—З–µ–љ–Є–µ–Љ, –≤ –љ–∞–Є–±–Њ–ї—М—И–µ–є —Б—В–µ–њ–µ–љ–Є —Е–∞—А–∞–Ї—В–µ—А–љ–Њ –і–ї—П –ї–Њ–Љ–µ—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞ –Є —Б–њ–∞—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞.
–Ъ –Ї—А–∞–є–љ–µ —А–µ–і–Ї–Є–Љ –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л–Љ —А–µ–∞–Ї—Ж–Є—П–Љ –Њ—В–љ–Њ—Б—П—В —В–µ–љ–і–µ–љ–Є—В—Л –Є —А–∞–Ј—А—Л–≤—Л —Б—Г—Е–Њ–ґ–Є–ї–Є–є (–∞—Е–Є–ї–ї–Њ–≤—Л—Е). –Т —Н–Ї—Б–њ–µ—А–Є–Љ–µ–љ—В–µ, —Г –љ–µ–њ–Њ–ї–Њ–≤–Њ–Ј—А–µ–ї—Л—Е –ґ–Є–≤–Њ—В–љ—Л—Е –љ–∞–±–ї—О–і–∞—О—В –љ–∞—А—Г—И–µ–љ–Є—П —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П —Е—А—П—Й–µ–≤–Њ–є —В–Ї–∞–љ–Є. –Ю–і–љ–∞–Ї–Њ –∞–љ–∞–ї–Є–Ј —Б–ї—Г—З–∞–µ–≤ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ —Г –і–µ—В–µ–є –њ–Њ –ґ–Є–Ј–љ–µ–љ–љ—Л–Љ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ –Є –њ—А–Є –Љ—Г–Ї–Њ–≤–Є—Б—Ж–Є–і–Њ–Ј–µ –љ–µ –≤—Л—П–≤–Є–ї –љ–Є –≤ –Њ–і–љ–Њ–Љ —Б–ї—Г—З–∞–µ –њ–Њ–і–Њ–±–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ [44вАУ48]. –Э–µ–Ї–Њ—В–Њ—А—Л–µ —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л (—Б–њ–∞—А—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ –і–Њ 3%) –≤—Л–Ј—Л–≤–∞—О—В –∞—А–Є—В–Љ–Є–Є –Є –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ —Г–і–ї–Є–љ–µ–љ–Є–µ –Є–љ—В–µ—А–≤–∞–ї–∞ QT –љ–∞ —Н–ї–µ–Ї—В—А–Њ–Ї–∞—А–і–Є–Њ–≥—А–∞–Љ–Љ–µ [49,50]. –≠—В–Њ—В —Н—Д—Д–µ–Ї—В –Є, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, —Б–≤—П–Ј–∞–љ–љ—Л–µ —Б –љ–Є–Љ —Б–ї—Г—З–∞–Є –≤–љ–µ–Ј–∞–њ–љ–Њ–є —Б–Љ–µ—А—В–Є, –њ–Њ—Б–ї—Г–ґ–Є–ї–Є –Њ—Б–љ–Њ–≤–∞–љ–Є–µ–Љ –і–ї—П –Њ—В–Ј—Л–≤–∞ –Є–Ј –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–Є –≥—А–µ–њ–∞—Д–ї–Њ–Ї—Б–∞—Ж–Є–љ–∞.
–Ъ—А–∞–є–љ–µ —А–µ–і–Ї–Њ –Њ—В–Љ–µ—З–∞—О—В —Б–ї—Г—З–∞–Є –≥–µ–њ–∞—В–Њ—В–Њ–Ї—Б–Є—З–љ–Њ—Б—В–Є –Є –ї–µ–є–Ї–Њ–њ–µ–љ–Є–Є. –•–Њ—В—П –і–∞–љ–љ—Л—Е –Њ —В–µ—А–∞—В–Њ–≥–µ–љ–љ–Њ—Б—В–Є —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –љ–µ—В, –Є—Е –љ–∞–Ј–љ–∞—З–µ–љ–Є—П —Г –±–µ—А–µ–Љ–µ–љ–љ—Л—Е —Б–ї–µ–і—Г–µ—В –Є–Ј–±–µ–≥–∞—В—М.
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ. –Я–Њ –Ї–Њ–Љ–њ–ї–µ–Ї—Б—Г –Њ—Б–љ–Њ–≤–љ—Л—Е —Б–≤–Њ–є—Б—В–≤ (—Г—А–Њ–≤–љ—О –Є —Б–њ–µ–Ї—В—А—Г –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є, —Д–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є–Ї–µ –Є –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є) —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л —Б–ї–µ–і—Г–µ—В —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М –Ї–∞–Ї –њ—А–µ–њ–∞—А–∞—В—Л, –њ—А–Є–≥–Њ–і–љ—Л–µ –і–ї—П –ї–µ—З–µ–љ–Є—П —И–Є—А–Њ–Ї–Њ–≥–Њ –Ї—А—Г–≥–∞ –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ—Л—Е –Є –≥–Њ—Б–њ–Є—В–∞–ї—М–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є. –†–µ–Ј—Г–ї—М—В–∞—В—Л –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Д–∞—А–Љ–∞–Ї–Њ–і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Є—Е –Љ–µ—В–Њ–і–Њ–≤ –і–ї—П —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ–є –Њ—Ж–µ–љ–Ї–Є –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —А–∞–Ј–ї–Є—З–љ—Л—Е –Ї–ї–∞—Б—Б–Њ–≤, –∞ —В–∞–Ї–ґ–µ –Њ–њ—Л—В –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ–Њ–≤ –±—Г–і—Г—В —А–∞—Б—Б–Љ–Њ—В—А–µ–љ—Л –≤ —Б–ї–µ–і—Г—О—Й–µ–є –њ—Г–±–ї–Є–Ї–∞—Ж–Є–Є.
1. QuinoloneвАУBinding Pocket of DNA Gyrase: Role of GyrB. Antimicrob. Agents Chemother. 2002, 46, 1805вАУ1815.
2. Pan, X. & Fisher, L. M. (1999). Streptococcus pneumoniae DNA gyrase and topoisomerase IV: overexpression, purification, and differential inhibition by fluoroquinolones. Antimicrobial Agents and Chemotherapy 43, 1129вАУ36.
3. Morrissey, I. & George, J. T. (2000). Purification of pneumococcal type II topoisomerases and inhibition by gemifloxacin and other quinolones. Journal of Antimicrobial Chemotherapy 45, Suppl. S1, 101вАУ6.
4. Onodera, Y., Uchida, Y., Tanaka, M. & Sato, K. (1999). Dual inhibitory activity of sitafloxacin (DUвАУ6859a) against DNA gyrase and topoisomerase IV of Streptococcus pneumoniae. Journal of Antimicrobial Chemotherapy 44, 533вАУ6.
5. Yamada, H., Hisada, H., Mitsuyama, M., Takahata, M., Todo, Y., Minami, S. et al. (2000). BMSвАУ284756 (TвАУ3811ME), a desвАУF(6)вАУquinolone: selectivity between bacterial and human type II DNA toposiomerases. In Program and Abstracts of the Fortieth Interscience Conference on Antimicrobial Agents and Chemotherapy, Toronto, Canada, 2000. Abstract 753, p. 82. American Society for Microbiology, Washington, DC.
6. Morrissey, I. & George, J. (1999). Activities of fluoroquinolones against Streptococcus pneumoniae type II topoisomerases purified as recombinant proteins. Antimicrobial Agents and Chemotherapy 43, 2579вАУ85 9. Morrissey, I. & George, J. (1999). Activities of fluoroquinolones against Streptococcus pneumoniae type II topoisomerases purified as recombinant proteins. Antimicrobial Agents and Chemotherapy 43, 2579вАУ85.
7. Heaton, V. J., Ambler, J. E. & Fisher, L. M. (2000). Potent antipneumococcal activity of gemifloxacin is associated with dual targeting of gyrase and topoisomerase IV, and in vivo target preference for gyrase, and enhanced stabilization of cleavable complexes in vitro. Antimicrobial Agents and Chemotherapy 44, 3112вАУ7
8. Fukuda, H., Kishii, R., Takei, M. & Hosaka, M. (2001). Contributions of the 8вАУmethoxy group of gatifloxacin to resistance selectivity, target preference, and antibacterial activity against Streptococcus pneumoniae. Antimicrobial Agents and Chemotherapy 45, 1649вАУ53
9. Pestova, E., Millichap, J. J., Noskin, G. A. & Peterson, L. R. Intracellular targets of moxifloxacin: a comparison with other fluoroquinolones. J. Antimicrob. Chemother. 2000, 45, 583вАУ90
10. Bush, K. & Goldschmidt, R. Effectiveness of fluoroquinolones against GramвАУpositive bacteria. Current Opinion in Investigational Drugs. 2000, 1, 22вАУ30
11. Alovero, F. L., Pan, X., Morris, J. E., Manzo, R. H. & Fisher, L. M. Engineering the specificity of antibacterial fluoroquinolones: benzenesulfonamide modifications at CвАУ7 of ciprofloxacin change its primary target in Streptococcus pneumoniae from topoisomerase IV to gyrase. Antimicrob. Agents Chemother. 2000. 44, 320вАУ5.
12. Rolstore KVI, Ho DH, LeBlanc B, Streeter H, Dvorak T. In vitro activity of trovafloxacin against clinical bacterial isolates from patients with cancer. J Antimicrob Chemother 1997;39:S15вАУ22.
13. Bauernfeind A. Comparison of the antimicrobial activities of the quinolones Bay 12вАУ8039, gatifloxacin (AMвАУ1155), trovafloxacin, clinafloxacin, levofloxacin, and ciprofloxacin. J Antimicrob Chemother 1997;40:639вАУ51.
14. Canton E, Peman J, Jimenez MT, Ramon MS, Gobernado M. In vitro activity of sparfloxacin compared with those of five other quinolones. Antimicrob Agents Chemother 1992;36:558вАУ65.
15. Fu KP, Lafredo SC, Foleno B, et al. In vitro and in vivo antibacterial activities of levofloxacin, an optically active ofloxacin. Antimicrob Agents Chemother 1992;36:860вАУ6.
16. Neu HC, Chin NX. In vitro activity of the new fluoroquinolone CP 99вАУ219. Antimicrob Agents Chemother 1994;38:2615вАУ22.
17. Woodcock JM, Andrews JM, Boswell FJ, Brenwald NP, Wise R. In vitro activity of Bay 12вАУ8039, a new fluoroquinolone. Antimicrob Agents Chemother 1997;41:101вАУ6.
18. Fuchs PC, Barry AL, Pfaller MA, Allen SD, Gerlach EH. Multicenter evaluation of the in vitro activities of 3 new quinolones, sparfloxacin, CIвАУ960, and PD 131вАУ628, compared with the activity of ciprofloxacin against 5,252 clinical bacterial isolates. Antimicrob Agents Chemother 1991;35:764вАУ6.
19. Neu HC, Fang W, Gu JW, Chin NX. In vitro activity of OPCвАУ17116. Antimicrob Agents Chemother 1992;36:1310вАУ15.
20. Imada T, Miyazaki S, Nishida M, Yamaguchi K, Goto S. In vitro and in vivo antibacterial activities of a new quinolone, OPCвАУ17116. Antimicrob Agents Chemother 1992;36:573вАУ9.
21. Fuchs PC, Barry AL, Brown SD. In vitro activities of clinafloxacin against contemporary clinical bacterial isolates from 10 North American centers. Antimicrob Agents Chemother 1998;42:1274вАУ7.
22. Wakabayashi E, Mitsuhashi S. In vitro antibacterial activity of AMвАУ1155, a novel 6вАУfluoroвАУ8вАУmethoxy quinolone. Antimicrob Agents Chemother 1994;38:594вАУ601.
23. Hosaka M, Yasue T, Fukuda H, Tomizawa H, Aoyama H, Hirai K. In vitro and in vivo antibacterial activities of AMвАУ1155, a new 6вАУfluoroвАУ8вАУmethoxy quinolone. Antimicrob Agents Chemother 1992;36:2108вАУ17.
24. Ednie LM, Jacobs MR, Appelbaum PC. Comparative activities of ciprofloxacin against gramвАУpositive and вАУnegative bacteria. Antimicrob Agents Chemother 1998;42:1269вАУ73.
25. Felmingham D, Robbins MJ, Ingley K, et al. In vitro activity of trovafloxacin, a new fluoroquinolone, against recent clinical isolates. J Antimicrob Chemother 1997;39(suppl B):43вАУ9.
26. Cunha BA, Hussain Qadri SM, Ueno Y, Walters EA, Domenico P. Antibacterial activity of trovafloxacin against nosocomial gramвАУpositive and gramвАУnegative isolates. J Antimicrob Chemother 1997;39(suppl B):29вАУ34.
27. Brueggemann AB, Kugler KC, Doern GV. In vitro activity of Bay 12вАУ8039, a novel 8вАУmethoxyquinolone, compared to activities of six fluoroquinolones against S. pneumoniae, H. influenzae, and Moraxella catarrhalis. Antimicrob Agents Chemother 1997;41:1594вАУ7.
28. Barry AL, Fuchs PC. Antibacterial activities of grepafloxacin, ciprofloxacin, ofloxacin, and fleroxacin. J Chemother 1997;9:9вАУ16.
29. Brisse, S., D. Milatovic, A.C. Fluit, J. Verhoef, N. Martin, S. Scheuring, K. Kohrer, F.J. Schmitz //. Comparative in vitro activities of ciprofloxacin, clinafloxacin, gatifloxacin, levofloxacin, moxifloxacin, and trovafloxacin against Klebsiella pneumoniae, Klebsiella oxytoca, Enterobacter cloacae, and Enterobacter aerogenes clinical isolates with alterations in GyrA and ParC proteins. вАУ Antimicrob.Ag. Chemother.,1999; 43:2051вАУ2055.
30. SEMIANNUAL REPORT. Aggregated Data from the National Nosocomial Infections Surveillance (NNIS) System June 2000. (www.cdc.gov/ncidod/hip/SURVEILL/NNIS.HTM.)
31. –°–Є–і–Њ—А–µ–љ–Ї–Њ –°.–Т., –°—В—А–∞—З—Г–љ—Б–Ї–Є–є –Ы.–°., –Р—Е–Љ–µ–і–Њ–≤–∞ –Ы.–Ш., –С–µ–ї–Њ–±–Њ—А–Њ–і–Њ–≤ –Т.–С., –С–Њ–≥–Њ–Љ–Њ–ї–Њ–≤–∞ –Э.–°., –С–Њ–ї—М—И–∞–Ї–Њ–≤ –Ы.–Т., –Ф–µ—Е–љ–Є—З –Р.–Т., –Ъ–∞—А–∞–±–∞–Ї –Т.–Ш., –Ь–∞–ї–Є–Ї–Њ–≤ –Т.–Х., –Я–Њ–ї–Є–Ї–∞—А–њ–Њ–≤–∞ –°.–Т., –†—Г–і–љ–Њ–≤ –Т.–Р., –ѓ–Ї–Њ–≤–ї–µ–≤ –Т.–Я., –Я–∞–≤–ї–Њ–≤–∞ –Ь.–Т. –†–µ–Ј—Г–ї—М—В–∞—В—Л –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є —Ж–µ—Д–µ–њ–Є–Љ–∞ –Є –і—А—Г–≥–Є—Е –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є —В—П–ґ–µ–ї—Л—Е –≥–Њ—Б–њ–Є—В–∞–ї—М–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є (–њ—А–Њ–≥—А–∞–Љ–Љ–∞ ¬ЂMicromax¬ї). вАУ –Р–љ—В–Є–±–Є–Њ—В–Є–Ї–Є –Є —Е–Є–Љ–Є–Њ—В–µ—А–∞–њ–Є—П. 1999. N.11, 7 вАУ13.
32. Knapp JS, Wongba C, Limpakarnjanarat K et al. Antimicrobial susceptibilities of strains of Neisseria gonorrhoeae in Bangkok, Thailand: 1994вАУ1995. Sex Transm.Dis 1997; 24: 142вАУ8.
33. Knapp JS, Mesola VP, Neal SW et al. Molecular epidemiology, in 1994, of Neisseria gonorrhoeae in Manila and Cebu City, Republic of the Philippines. Sex Transm.Dis 1997; 24: 2вАУ7.
34. Kam KM, Wong PW, Cheung MM, Ho NK, Lo KK. QuinoloneвАУresistant Neisseria gonorrhoeae in Hong Kong. Sex Transm.Dis 1996; 23: 103вАУ8.
35. Zenilman JM. Update on Quinolone Resistance in Neisseria gonorrhoeae. Curr.Infect Dis Rep. 2002; 4: 144вАУ7.
36. Tapsall JW. Surveillance of antibiotic resistance in Neisseria gonorrhoeae in the WHO Western Pacific Region, 1998. The WHO Western Pacific Gonococcal Antimicrobial Surveillance Programme. Commun.Dis Intell. 2000; 24: 1вАУ4.
37. Ho PвАУL, Que TвАУL, Tsang D.NвАУC, Ng TвАУK, Chow KвАУH, Seto WвАУH. //Emergence of fluoroquinolone resistance among multiply resistant strains of Streptococcus pneumoniae in Hong Kong. вАУ Antimicrob. Ag. Chemother.,. 1999; 43:5: 1310вАУ1313.
38. Chen DK, McGeer A, de Azavedo JC, Low DE. Decreased susceptibility of Streptococcus pneumoniae to fluoroquinolones in Canada. Canadian Bacterial Surveillance Network. вАУ N Engl J Med, 1999; 341:4: 233вАУ239.
39. Sidorenko S.V., Grudinina S.A., Kotosova L.K..// Antimicrobial resistance of Streptococcus pneumoniae recovered from respiratory tract infections (RTI) of inpatients in Moscow. вАУ 40th Intersci. Conf. Antimicrob. Ag. Chemother., Toronto, 2000; Abstracts:
40. D.C. Hooper, J.S. Wolfson, Adverse effects, in: D.C. Hooper, J.S. Wolfson (Eds.), Quinolone Antimicrobial Agents, American Society for Microbiology, Washington, DC, 1993, pp. 489вАУ512.
41. S. Hori, J. Shimada, Effects of quinolones on the central nervous system, in: D.C. Hooper, J.S. Wolfson (Eds.), Quinolone Antimicrobial Agents, American Society for Microbiology, Washington, DC, 1993, pp. 513вАУ526.
42. Hori S., Shimada J., Saito A., Matsuda M. and Miyahara T. (1989) Comparison of the inhibitory effect of new quinolones on gammaвАУaminobutyric acid receptor binding in the presence of antiinflammatory drugs. Rev. Infect. Dis., 11:S1397вАУS1398.
43. Halliwell R.F., Davey P.G. and Lambert J.J. (1993) Antagonism of GABAA receptors by 4вАУquinolones. J. Antimicrob. Chemother., 31:457вАУ462
44. Zabraniecki L., Negrier I., Vergne P., Arnaud M., Bonnet C., Bertin P. and Treves R. (1996) Fluoroquinolone induced tendinopathy: report of 6 cases. J. Rheumatol., 23:516вАУ520.
45. Ribard P., Audisio F., Kahn M.F., De Bandt M., Jorgensen C., Hayem G., Meyer O. and Palazzo E. (1992) Seven Achilles tendinitis including 3 complicated by rupture during fluoroquinolone therapy. J. Rheumatol., 19:1479вАУ1481.
46. Machida M., Kusajima H., Aijima H., Maeda A., Ishida R. and Uchida H. (1990) Toxicokinetic study of norfloxacinвАУinduced arthropathy in juvenile animals.
Toxicol. Appl. Pharmacol., 105:403вАУ412.
47. Schaad U.B. and Wedgwood J. (1992) Lack of quinoloneвАУinduced arthropathy in children. J. Antimicrob. Chemother., 30:414вАУ416.
48. Schaad U.B., Stoupis C., Wedgwood J., Tschaeppeler H. and Vock P. (1991) Clinical, radiologic and magnetic resonance monitoring for skeletal toxicity in pediatric patients with cystic fibrosis receiving a threeвАУmonth course of ciprofloxacin. Pediatr. Infect. Dis. J., 10:723вАУ729
49. Dupont H., Timsit J.F., Souweine B., Gachot B., Wolff M. and Regnier B. (1996) Torsades de pointe probably related to sparfloxacin.
Eur. J. Clin. Microbiol. Infect. Dis., 15:350вАУ351.
50. Jaillon P., Morganroth J., Brumpt I. and Talbot G. (1996) Overview of electrocardiographic and cardiovascular safety data for sparfloxacin. J. Antimicrob. Chemother., 37:161вАУ167.








.gif)



