Введение
Кашель – один из самых часто встречаемых респираторных симптомов и вместе с тем одна из самых трудно разрешимых проблем современной клинической медицины. Кашель подразделяют на острый (длительностью менее 3 нед.) и хронический (длительностью более 8 нед.). Кашель продолжительностью от 3 до 8 нед. называют подострым, он может быть результатом острой респираторной вирусной инфекции с более длительным течением (поэтому его нередко называют постинфекционным кашлем) либо началом хронического кашля [1]. Острый и подострый кашель могут прекращаться самопроизвольно даже без специального лечения, такие больные не всегда обращаются к врачу. Напротив, хронический кашель – более тяжелое состояние; он сопровождает многие хронические респираторные заболевания и в то же время может становиться причиной серьезных осложнений: гастроэзофагеального рефлюкса (ГЭР), недержания мочи, бессонницы, вызывать психологические, социальные и семейные проблемы и, наконец, значительно снижать качество жизни больных [2].
Триада кашля
За последние несколько 10-летий взгляд на причины и патогенез хронического кашля неоднократно менялся. Первоначально хроническим называли кашель при любых хронических заболеваниях органов дыхания: хронической обструктивной болезни легких (ХОБЛ), раке легкого, идиопатическом легочном фиброзе. В 1990–х гг. сформировалась теория «кашлевой триады», согласно которой причинами хронического кашля наиболее часто являются бронхиальная астма (БА), ГЭР либо хронический ринит [3].
Бронхиальная астма
Кашель относится к распространенным симптомам БА и нередко сопровождает другие ее проявления (приступы удушья, эпизоды затрудненного дыхания, хрипы). БА является причиной хронического кашля в 24–29% случаев у взрослых некурящих лиц [4]. Однако у небольшого процента больных кашель может быть преобладающим или единственным симптомом БА. В таких случаях говорят о кашлевом варианте БА [4]. Таким образом, БА всегда должна рассматриваться как потенциальная причина хронического кашля. Если у пациента с хроническим кашлем выявляется положительная реакция на бронхолитик при спирометрии с бронходилатационным тестом, то постановка диагноза, как правило, не вызывает затруднений. Но часто при осмотре больного хрипы в легких отсутствуют, и исследование легочной функции не обнаруживает признаков обратимой бронхиальной обструкции. В таком случае показано выполнение бронхопровокационных тестов, которые помогают выявить бронхиальную гиперреактивность, типичную для БА. Кроме того, во многих случаях БА сопровождается эозинофилией крови и/или мокроты. Подтверждением диагноза кашлевой БА является исчезновение кашля на фоне противоастматической терапии. При невозможности провести бронхопровокационный тест рекомендуется пробная противоастматическая терапия ингаляционными кортикостероидами (класс рекомендаций А) [44]. В целом подход к лечению кашлевой БА не отличается от терапии классической формы этого заболевания. Как правило, на фоне терапии ингаляционными бронходилататорами и кортикостероидами улучшение наступает уже к концу первой недели лечения, хотя полное исчезновение кашля может потребовать продолжения терапии до 8 нед. [44].
Гастроэзофагеальный рефлюкс
ГЭР – вторая по частоте причина хронического кашля. Несмотря на то, что классическим проявлением ГЭР является изжога, хронический кашель в большей степени связан с регургитацией (отрыжкой). Изжога – симптом кислотного рефлюса, тогда как более чем у половины больных ГЭР носит некислотный характер, следовательно, такие пациенты не испытывают изжоги [3]. В этой ситуации отсутствие классической симптоматики ГЭР и повсеместно доступных диагностических тестов для подтверждения этого диагноза ставит врача в трудное положение. Признаками некислотного рефлюкса являются симптомы раздраженной толстой кишки, отрыжка воздухом или съеденной пищей, постпрандиальный кашель (возникающий примерно через 10 мин после еды, когда открывается нижний пищеводный сфинктер) [3]. Отрыжка воздухом (газообразный рефлюкс) считается физиологическим явлением, т. к. предотвращает вздутие кишечника. Однако у лиц с хроническим кашлем даже газообразный рефлюкс может провоцировать кашель за счет раздражения рецепторов ротоглотки потоком воздуха [5].
Хронический ринит
В недавнем прошлом тот факт, что хронический кашель может быть связан с хроническим ринитом любой этиологии, считался неоспоримым. Хронический ринит или хронические заболевания околоносовых пазух нередко сопровождаются так называемым постназальным затеканием, т. е. стеканием назальной слизи по задней стенке глотки, которая, механически раздражая кашлевые рецепторы носо- и ротоглотки, может вызывать кашель. Однако сейчас эксперты пришли к заключению, что постназальное затекание является физиологическим процессом и само по себе не может быть адекватным объяснением хронического кашля [5]. С другой стороны, хронический ринит может иметь аллергический генез, в таком случае хронический кашель более вероятно может быть связан с БА.
Синдром кашлевой гиперчувствительности
Не у всех больных с хроническим кашлем можно обнаружить признаки БА, хронического ринита и ГЭР, и пробная терапия этих заболеваний также не всегда приводит к уменьшению кашля. Раньше в таких случаях говорили об «идиопатическом» кашле. Однако исследования последних лет привели к выводу, что хронический кашель должен расцениваться не как симптом какой-либо болезни, а как самостоятельное заболевание, поскольку при разных заболеваниях кашель имеет одинаковые характеристики и сходные условия возникновения. В итоге в последние годы сформировалась теория синдрома кашлевой гиперчувствительности [6].
Согласно этой теории, при определенных обстоятельствах повышается чувствительность кашлевых рецепторов, расположенных в слизистой оболочке верхних и нижних дыхательных путей, что приводит к их реакции на провоцирующие факторы, которые не вызывают кашля у здорового человека: химические (табачный дым, резкие запахи, употребление острой, перченой или соленой пищи), механические (речевая или физическая нагрузка, сухая пища, смена положения тела), температурные (смена температуры вдыхаемого воздуха).
Синдром кашлевой гиперчувствительности включает кашель, не объяснимый какими-либо заболеваниями, сопровождаемый ощущением щекотания или раздражения в горле или за грудиной, дисфонией / охриплостью голоса [6]. Кашлевая гиперчувствительность не является аллергической реакцией, поскольку имеет в своей основе другой патофизиологический механизм.
Универсальным пусковым механизмом хронического кашля является инфекция верхних отделов дыхательных путей. После элиминации возбудителя кашлевой рефлекс обычно возвращается к нормальному уровню, но иногда у пациента в течение длительного времени после перенесенной острой респираторной инфекции сохраняется повышенная чувствительность кашлевых рецепторов даже к слабым раздражителям [5]. Синдром кашлевой гиперчувствительности может быть генетически обусловлен [7] либо может формироваться на фоне хронического воспалительного процесса в дыхательных путях. Точный механизм перехода острого/подострого кашля в хронический сегодня изучен неполностью; он может включать различное сочетание биологических, неврологических, генетических, иммунологических механизмов и факторов окружающей среды (температура воздуха, инфекция, ирританты, поллютанты). К сожалению, в настоящее время не существует методов оценки чувствительности кашлевых рецепторов, которые можно было бы использовать в повседневной клинической практике, поэтому диагноз кашлевой гиперчувствительности пока остается исключительно клиническим. Установлено, что хронический кашель вдвое чаще встречается у женщин среднего, особенно перименопаузального возраста (40–50 лет) по сравнению с мужчинами такого же возраста. Предполагается, что причина гендерных различий в распространенности хронического кашля заключена в необходимости повышенной защиты дыхательных путей женщин от аспирации во время беременности [6].
Лечение хронического кашля
Согласно мнению экспертов Европейского респираторного общества, лечение хронического кашля должно начинаться с попыток установления его причины (сбор анамнеза, рентгенография легких, клинический анализ крови, спирометрия с бронходилатационным тестом, консультация ЛОР-врача). При выявлении БА, хронических заболеваний носа и околоносовых пазух либо ГЭР больным показано специфическое лечение соответственно установленному диагнозу. При отсутствии четких признаков конкретного заболевания после первоначального обследования рекомендуется пробная терапия в течение 8 нед. последовательно противоастматическими (ингаляционные кортикостероиды), антирефлюксными (ингибиторы протонной помпы) препаратами и интраназальными стероидами. Уменьшение кашля на фоне одного из этих вариантов лечения расценивается как косвенное подтверждение соответствующей причины кашля. При отсутствии эффекта от пробной терапии рекомендуется дальнейшее обследование пациента с использованием более сложных методов диагностики: компьютерной томографии (КТ) легких, бронхоскопии, бронхопровокационных тестов, гастроскопии и т. д. (рис. 1) [8].
Неспецифическая терапия хронического кашля состоит в использовании супрессантов кашля и другом симптоматическом лечении для уменьшения выраженности кашля в период обследования больного и до начала специфической терапии либо при ее неэффективности. Сегодня отсутствуют лекарственные средства (ЛС), способные эффективно уменьшать хронический идиопатический кашель. Согласно теории кашлевой гиперчувствительности, для устранения кашля у таких больных необходимо снизить чувствительность кашлевых рецепторов дыхательных путей. В настоящее время ведется разработка таких ЛС.
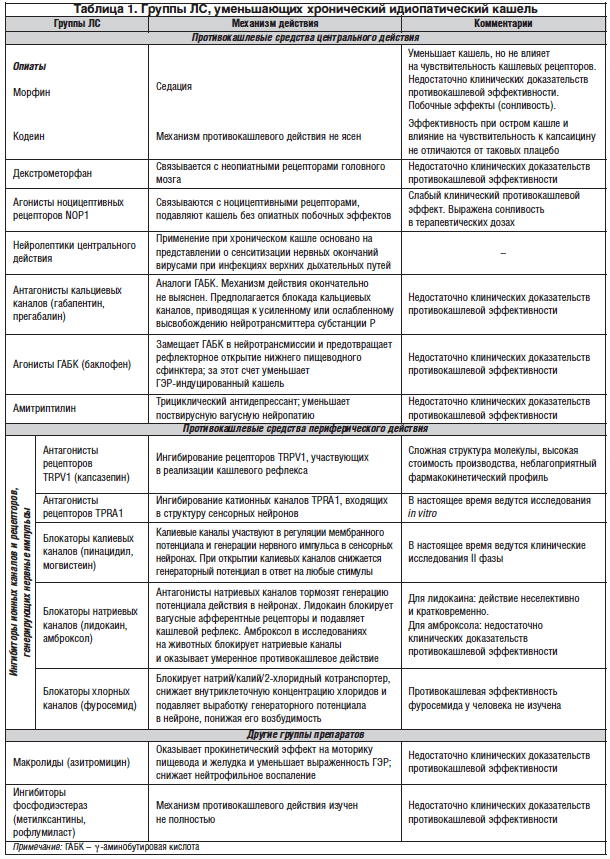
В таблице 1 представлены ЛС, которые с разной степенью эффективности могут уменьшать хронический идиопатический кашель [9].
Морфин и центральные нейролептики (амитриптилин, габапентин, прегабалин) помимо способности подавлять кашель обладают мощным психотропным действием, что существенно ограничивает их использование. Кодеин может оказывать противокашлевой эффект у некоторых категорий больных, который, однако, подтвержден не во всех исследованиях, но оптимальная продолжительность его использования не изучена, поэтому длительное применение кодеина у больных с хроническим кашлем не рекомендуется [10]. Современный практический врач может использовать декстрометорфан, который входит в состав комбинированных безрецептурных средств для лечения кашля, либо амброксол, однако противокашлевая активность этих препаратов невысока [10, 11]. При ГЭР-индуцированном кашле и отсутствии эффекта от антирефлюксной терапии возможно назначение баклофена, но эффективность его также недостаточна [10]. Лидокаин может уменьшать интенсивность кашля за счет местноанестезирующего воздействия на рецепторы орофарингеальной зоны, однако этот же эффект повышает риск аспирации слюны, бронхиального секрета и пищи, поэтому в рутинной врачебной практике он не должен применяться в качестве противокашлевого средства [12]. Макролиды эффективны при лечении коклюша и инфекции Mycoplasma pneumоniae и Chlamydia pneumoniае, которые сопровождаются кашлем, кроме того, могут уменьшать воспаление в дыхательных путях у больных ХОБЛ и бронхоэктазами и, возможно, за этот счет снижать выраженность кашля [13, 14], а также могут уменьшать интенсивность ГЭР-индуцированного кашля. Однако ввиду недостаточного объема доказательной информации этот аспект их применения, так же как и ингибиторов фосфодиэстераз [15], пока не вошел в рутинную врачебную практику.
Таким образом, сегодня мы пока не можем эффективно лечить хронический идиопатический кашель, однако можем попытаться предотвратить его развитие. Выше говорилось, что хронический кашель в большинстве случаев начинается как острый кашель при острой инфекции верхних дыхательных путей, а его хронизации, как правило, способствует хроническое воспаление в слизистой оболочке дыхательных путей [5]. Следовательно, своевременное и активное лечение острой респираторной инфекции и острого воспаления теоретически может снизить риск перехода острого кашля в хронический. Известно, что, с одной стороны, не любое воспаление требует назначения антибиотиков, с другой, не только антибиотики обладают противовоспалительным воздействием на дыхательные пути.
Производные тиолов: эрдостеин
Одними из распространенных и хорошо известных ЛС являются производные тиолов, к которым относятся зарегистрированные в Российской Федерации ацетилцистеин, карбоцистеин и эрдостеин. Помимо известных мукоактивных свойств, эти препараты обладают мощной антиоксидантной активностью, которая обусловливает противовоспалительный и антиадгезивный эффекты [16].
Как и другие представители тиолов, эрдостеин обладает тройственным действием на дыхательные пути. Во-первых, он является мощным муколитиком и повышает активность мукоцилиарного клиренса, способствуя элиминации бактерий из дыхательных путей [17]. Во-вторых, эрдостеин – эффективный антиоксидант, способный подавлять окислительные процессы в дыхательных путях и легочной ткани, развивающиеся при остром и хроническом воспалении, и таким образом оказывать противовоспалительное действие. Антиоксидантная активность эрдостеина выше, чем у других представителей тиолов [18]. В-третьих, препарат обладает прямой антиадгезивной активностью, разрушая молекулы белка пилина на поверхности бактериальной клетки, служащие для прикрепления бактерии к эпителию дыхательных путей [19].
Для врачей-клиницистов важно, что эрдостеин повышает концентрацию антибиотиков, в частности амоксициллина [20] и кларитромицина [21], в бронхиальном секрете, не влияя на их концентрацию в сыворотке крови, и усиливает эффективность лечения по сравнению с антибактериальной терапией в сочетании с плацебо.
Эрдостеин ускоряет разрешение обострений хронического бронхита (ХБ), быстрее устраняет клинические симптомы и способствует элиминации бактериальных возбудителей (Streptococcus pneumoniae, Staphylococcus aureus, Haemophilus influenzae) из бронхов по сравнению с плацебо [20].
В 2010 г. в метаанализе 15 рандомизированных контролируемых клинических исследований с участием суммарно 1046 больных ХБ или ХОБЛ показано, что эрдостеин быстрее, чем плацебо и другие муколитики, уменьшал клинические симптомы обострения; в частности, частота кашля снизилась на 81%, интенсивность кашля – на 70% по сравнению с таковыми при применении плацебо. Общая эффективность эрдостеина, оцененная врачами, также была выше, чем эффективность плацебо и других муколитиков [22].
При длительном применении у больных ХБ/ХОБЛ эрдостеин может также оказывать профилактическое влияние, снижая частоту будущих обострений этих заболеваний. В 1991 г. М. Fioretti et al. в двойном слепом плацебо-контролируемом исследовании оценивали влияние эрдостеина на частоту обострений ХБ у 184 больных. Число больных, не имевших обострений за период исследования, было достоверно выше в группе эрдостеина (48,9%), чем в группе плацебо (12,6%) [23]. Более крупное рандомизированное многоцентровое двойное слепое плацебо-контролируемое исследование EQUALIFE с участием 155 больных среднетяжелой ХОБЛ, которые получали эрдостеин перорально в дозе 600 мг/сут или плацебо в течение 8 мес. в холодное время года, показало, что через 8 мес. лечения число обострений ХОБЛ и связанных с ними госпитализаций в группе эрдостеина было достоверно меньше, чем в группе плацебо: 0,94±1,12 по сравнению с 1,38±1,30 и 0,16±0,57 по сравнению с 0,31±0,74 обострения /госпитализации на 1 больного соответственно. Общая длительность пребывания в стационаре также была меньше среди больных, получавших эрдостеин (70 дней по сравнению с 163 днями в группе плацебо). В целом эрдостеин уменьшил частоту обострений ХОБЛ на 36,9%, длительность госпитализаций – на 57%. Помимо этого, показано достоверное улучшение легочной функции, переносимости физической нагрузки и качества жизни на фоне лечения эрдостеином по сравнению с плацебо [24].
Эрдостеин отличается хорошей переносимостью: по частоте побочных эффектов среди 1046 больных он не отличался от плацебо и других муколитиков [22]. Максимальная длительность его непрерывного применения на сегодняшний день составляет 8 мес. [24]. В настоящее время ожидаются результаты крупного международного исследования RESTORE, в котором длительность непрерывного приема эрдостеина больными ХОБЛ составила 1 год.
Заключение
В последние годы сделан значительный шаг в понимании природы хронического кашля. На основе полученных данных сформулирована новая патогенетическая концепция хронического кашля как самостоятельного заболевания, которая позволяет объяснить его возникновение практически в любой клинической ситуации. В настоящее время ведутся разработки новых ЛС, воздействующих на чувствительность кашлевых рецепторов дыхательных путей, однако сегодня при отсутствии эффективных ЛС для устранения хронического кашля на основании опубликованных результатов клинических исследований логично предположить, что применение эрдостеина при острых респираторных инфекциях может снизить бактериальную либо вирусную нагрузку на дыхательные пути, уменьшить выраженность воспаления в бронхиальной стенке и препятствовать формированию синдрома кашлевой гиперчувствительности.

Литература
1. Morice A.H., McGarvey L., Pavord I. et al. Recommendations for the management of cough in adults // Thorax. 2006. Vоl. 61. Suppl. 1. P. 1–2.
2. Ford A.C., Forman D., Moayyedi P., Morice A.H. Cough in the community: a cross sectional survey and the relationship to gastrointestinal symptoms // Thorax. 2006. Vоl. 61. № 11. P. 975–999.
3. Morice A.H. Chronic cough: diagnosis, treatment and psychological consequences // Breathe. 2006. Vоl. 3. № 2. P. 165–174.
4. Dicpinigaitis P.V. Chronic cough due to asthma: ACCP evidence-based clinical practice guidelines // Chest. 2006. Vоl. 129. № 1. Suppl. 75–79.
5. Song W.J., Chang Y.S., Morice A.H. Changing the paradigm for cough: does 'cough hypersensitivity' aid our understanding? // Asia Pac. Allergy. 2014. Vоl. 4. № 1. P. 3–13.
6. Morice A.H. Chronic cough hypersensitivity syndrome // Cough. 2013. Vоl. 9. P. 14–17.
7. Smit L.A., Kogevinas M., Anto J.M. et al. Transient receptor potential genes, smoking, occupational exposures and cough in adults // Respir. Res. 2012. Vоl. 13. P. 26.
8. Ojoo J.C., Everett C.F., Mulrennan S.A. et al. Management of patients with chronic cough using a clinical protocol: a prospective observational study // Cough. 2013. Vоl. 9. P. 2.
9. Morjaria L.B., Dickinson R.S., Morice A.H. Novel antitussive strategies. // Drug Discovery Today. 2013. Vоl. 18. P. 380–388.
10. Bolser D.C. Cough suppressant and pharmacologic protussive therapy: ACCP evidence-based clinical practice guidelines // Chest. 2006. Vоl. 129. Suppl. 1. P. 238–249.
11. Chang C.C., Cheng A.C., Chang A.B. Over-the-counter (OTC) medications to reduce cough as an adjunct to antibiotics for acute pneumonia in children and adults // Cochrane Database Syst. Rev. 2012. Vоl. 2. D006088. doi: 10.1002/14651858.CD006088.pub3.
12. Belvisi M.G., Geppetti P. Cough. 7: Current and future drugs for the treatment of chronic cough // Thorax. 2004. Vоl. 59. № 5. P. 438–440.
13. Spagnolo P., Fabbri L.M., Bush A. Long-term macrolide treatment for chronic respiratory disease // Eur. Respir. J. 2013. Vоl. 42. № 1. P. 239–251.
14. Berkhof F.F., Doornewaard-ten Hertog N.E., Uil S.M. et al. Azithromycin and cough-specific health status in patients with chronic obstructive pulmonary disease and chronic cough: a randomised controlled trial // Respir. Res. 2013. Vоl. 14. P. 12.
15. Chong J., Leung B., Poole P. Phosphodiesterase 4 inhibitors for chronic obstructive pulmonary disease // Cochrane Database Syst. Rev. 2013. Vоl. 11. CD002309. doi: 10.1002/14651858.CD002309.pub4.
16. Rahman I. Pharmacological antioxidant strategies as therapeutic interventions for COPD // Biochim. Biophys. Acta. 2012. Vоl. 1822. № 5. P. 714–728.
17. Balsamo R., Lanata L., Egan C.G. Mucoactive drugs // Eur. Respir. Rev. 2010. Vоl. 19. № 116. P. 127–133.
18. Cogo R. Erdosteine: a new therapeutic weapon beyond the PEACE // Trends in Medicine. 2012. Vоl. 12. № 3. P. 133–142.
19. Braga P.C., Dal Sasso M., Sala M.T., Gianelle V. Effects of erdosteine and its metabolites on bacterial adhesiveness // Arzneimittelforschung. 1999. Vоl. 49. № 4. P. 344–350.
20. Ricevuti G., Nazzone A., Uccelli E. et al. Influence of erdosteine, a mucolytic agent, on amoxicillin penetration into sputum in patients with an infective exacerbation of chronic bronchitis // Thorax. 1988. Vоl. 43. P. 585–590.
21. Braga P.C., Zuccotti T., Dal Sasso M. Bacterial aghesiveness: effects of the SH metabolite of erdosteine (mucoactive drug) plus clarithromycin versus clarithromycin alone // Chemotherapy. 2001. Vоl. 47. P. 208–214.
22. Cazzola M., Floriani I., Page C.P. The therapeutic efficacy of erdosteine in the treatment of chronic obstructive bronchitis: a meta-analysis of individual patient data // Pulm. Pharmacol. Ther. 2010. Vоl. 23. № 2. P. 135–144.
23. Fioretti M., Bandera M. Prevention of exacerbation in chronic bronchitis patients with erdosteine // Med. Praxis. 1991. Vоl. 12. № 4. P. 219–227.
24. Moretti M., Bottrighi P., Dallari R. et al. The effect of long-term treatment with erdosteine on chronic obstructive pulmonary disease: the EQUALIFE Study // Drugs Exp. Clin. Res. 2004. Vоl. 30. № 4. P. 143–152.












