В неосложненной форме данные заболевания не представляют большой опасности, однако являются важной проблемой здравоохранения, нанося обществу значительный экономический ущерб в виде миллионов дней нетрудоспособности ежегодно и миллиардов рублей, расходуемых на врачей и лекарства. Кроме того, возможны и различные серьезные осложнения [3]. Ежегодная смертность от ОРВИ составляет почти 4,5 млн человек (для сравнения: смертность от туберкулеза – 3,1 млн, малярии – 2,2 млн, гепатита В – 1,1 млн) [1].
По прогнозу ВОЗ, в эпидсезоне 2014–2015 гг. будут циркулировать вирусы гриппа A/California/7/2009 (H1N1), A/Texas/50/2012 (H3N2) и вирус гриппа B/Massachusetts/2/2012. (Постановление главного государственного санитарного врача от 14 августа 2014 г. № 47, г. Москва [4].)
«Резервуаром» возбудителей ОРВИ является только человек. Заражение может приводить к бессимптомной инфекции. В ряде случаев вероятно носительство вирусов, например, аденовирусы способны латентно присутствовать в миндалинах и аденоидах. Известно, что основной механизм передачи ОРВИ – воздушно-капельный. Вирусы передаются либо при прямом оральном контакте, либо за счет микрокапель слюны, способных при кашле и особенно при чихании распространяться на расстояние до 5 м. Возбудитель может передаваться также при рукопожатии и использовании инфицированной посуды и других предметов.
Вирусы, вызывающие ОРВИ, не являются эндемичными для какого-либо региона или страны и распространены по всему миру. Чаще они вызывают эпидемии в зимнее время, однако вспышки наблюдаются и в осенне-весенний период, а спорадические случаи ОРВИ – круглый год. В тропическом поясе ОРВИ обычно возникают в период дождливой и прохладной погоды, т. к. повышенная влажность создает благоприятные условия для увеличения продолжительности жизни микроорганизмов.
В холодное время года вследствие использования отопительных приборов в помещениях часто нарушается целостность слизистой оболочки верхних дыхательных путей из-за пересушивания вохдуха. Это служит дополнительным фактором риска инфицирования. Кроме того, холодный период сопровождается снижением местного иммунитета из-за воздействия отрицательных температур окружающей среды.
ОРВИ могут вызываться и бактериальной флорой, которая является чаще всего условно-патогенной и активизируется на фоне снижения общего и местного иммунитета [5]. Бактериальный состав носоротоглотки представлен стрептококками, стафилококками, пневмококками, а также хламидиями, моракселлами и т. д.
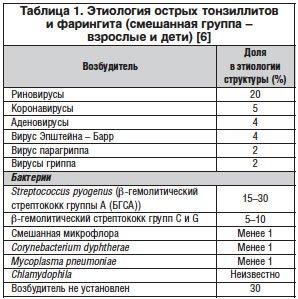
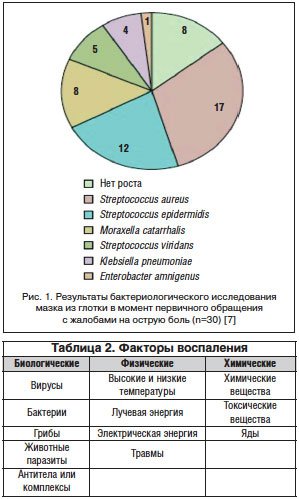
Суммарно 37% возбудителей имеют вирусное происхождение. В бактериальной флоре преобладает кокковая группа (табл. 1, рис. 1).
ОРЗ, проявляющиеся чиханием, заложенным носом, насморком, воспалением носоглотки и миндалин, кашлем, чрезвычайно распространены и встречаются во всех частях света. Тонзиллофарингиты – одна из наиболее часто встречающихся форм заболеваний. Независимо от происхождения тонзиллофарингитов максимальное беспокойство пациенту приносит интенсивная боль в горле (БГ). Основным механизмом болевого синдрома является воспаление (табл. 2).
Воспалительный процесс расценивается как защитная приспособительная местная реакция организма на действие разных повреждающих факторов, одна из наиболее частых форм реагирования на патогенные раздражители [8].
Воспаление проходит 3 стадии.
I. Стадия альтерации (повреждения)
А. Первичная альтерация – результат непосредственного действия воспалительного агента (совокупность изменений обмена веществ, физико-химических свойств, структуры и функции клеток и тканей).
Б. Вторичная альтерация не зависит от непосредственного действия воспалительного агента, в частности микроорганизма, и продолжается, когда воспалительный агент уже не оказывает влияния. Другими словами, этиологический фактор является только инициатором и пусковым механизмом процесса, но далее воспаление протекает по законам, свойственным данной ткани/органу. В процессе участвуют клетки (макрофаги, тучные клетки, эозинофилы и др.), вырабатывающие медиаторы воспаления, и гуморальные медиаторы, синтезирующиеся в плазме и увеличивающие зону поражения тканей.
II. Стадия экссудации и эмиграции характеризуется нарушением местного крово- и лимфообращения, и прежде всего микроциркуляции – выходом жидкой части крови и лейкоцитов из просвета сосудов.
III. Стадия пролиферации и репарации отличается постепенным прекращением разрушительных процессов, сменяющихся размножением клеток и возмещением возникшего ранее дефекта ткани. Одновременно идет процесс активного погашения воспалительного процесса, что проявляется ингибицией ферментов, дезактивацией воспаления, расщеплением и выведением токсических продуктов.
Каждая фаза воспаления характеризуется выработкой медиаторов плазменного и клеточного происхождения, связанных между собой и работающих по принципу аутокаталитической реакции с обратной связью и взаимной поддержкой (рис. 2–4).
В механизме воспалительного процесса одна из главных ролей отводится ферменту циклооксигеназе (ЦОГ).
Существует 2 формы ЦОГ: конституциональная (ЦОГ-1), в результате деятельности которой образуются «гомеостатические» простагландины (ПГ) (I2, E2, тромбоксан А2), и индуцированная (ЦОГ-2), проявляющаяся только при воспалении и также контролирующая синтез ПГ [9]. Повышение порога чувствительности в очаге воспаления (гипералгезия) провоцируется стимуляцией первичных афферентных ноцицептивных волокон провоспалительными ПГ в совокупности с их десенсибилизацией и является ЦОГ-2 зависимым феноменом [10].
При возникновении ОРВИ больные не всегда обращаются к врачу. Чаще при отсутствии повышения температуры тела лечение проводится в домашних условиях безрецептурными лекарственными препаратами. В поликлинике в амбулаторных условиях, к сожалению, массово не проводятся забор и исследование флоры содержимого глотки. Таким образом, проведение этиологического лечения невозможно. Терапия подбирается эмпирически по совокупности клинических данных.
Особо негативным моментом в данной ситуации является чаще самостоятельное, без назначения лечащего врача, применение антибактериальных препаратов (АБП) общего или топического воздействия. Для назначения антибиотиков при ОРВИ в случае осложненного течения или при варианте микст-инфекции существуют четкие критерии (табл. 3, 4).
Таким образом, при наличии менее 3-х критериев во время оценки клинических симптомов у пациента, отсутствии факторов риска (наличие ревматизма у пациента или родственников, гломерулонефрита) назначение АБП для терапии БГ можно считать необоснованным [12]. Несмотря на многочисленные исследования, проведение системной антибактериальной терапии до сих пор считается если не обязательным, то, по крайней мере, оправданным при большинстве инфекционных заболеваний ЛОР-органов [13]. Так, в европейских странах врачи назначают АБП 70% больных уже при первом их обращении с жалобами на БГ как основной симптом острого катарального фарингита и тонзиллита [14]. В ряде случаев с целью экономии времени врачу легче выписать АБП пациенту, настроенному на их применение, чем объяснять бесполезность приема системных АБП при ОРВИ.
Бесконтрольное назначение любых АБП недопустимо и неоправданно, т. к. помимо отсутствия положительного эффекта терапии заболевания (ввиду доказанного вирусного происхождения нозологии) создает условия для формирования антибиотикорезистентности.
Так, в России зарегистрировано более 200 АБП. Однако эффективность многих из них резко снизилась из-за распространения резистентности микроорганизмов: например, резистентность пневмококков к пенициллину составила у взрослого населения около 14,5%, в детских домах этот показатель достигает 80–90%. Эволюция резистентности идет от устойчивости к одному препарату до полирезистентности (к 2–3-м и даже целым классам препаратов). Примером служит 8% штаммов синегнойной палочки, устойчивой ко всем антибиотикам (по данным НИИ антимикробной химиотерапии и Научно-методического центра Минздрава России по мониторингу антибиотикорезистентности из отделений реанимации и интенсивной терапии в 28 регионах России) [15]. Аналогичная ситуация прослеживается на всех континентах, что побудило ВОЗ признать проблему антибиотикорезистентности актуальной и разработать четкие рекомендации по сдерживанию развития антибиотикорезистентности [16].
Польза от применения антибиотиков при тонзиллофарингитах (особенно при фарингитах) незначительна. Согласно результатам метаанализа, у 90% больных симптомы заболевания прекращаются через 1 нед. независимо от приема антибиотиков [17]. Более того, вероятность повторного обращения в медицинское учреждение по поводу фарингита у лиц, получивших антибиотики, даже выше, чем у тех, кто их не принимал [18]. Немаловажным является и факт независимости болевого синдрома в горле от приема антибиотиков [19]. Поскольку основным механизмом болей в горле является воспаление, а основным возбудителем – вирусный агент, АБП не способны на них повлиять, следовательно, назначение антибиотиков в целях этиологической, патогенетической и симптоматической терапии болевого синдрома в горле неэффективно и нецелесообразно.
Основное желание пациентов с ОРВИ – как можно быстрее и эффективнее избавиться от интенсивной боли в горле. Именно этот симптом резко ухудшает качество жизни людей и служит причиной обращения к врачам.
В таких ситуациях при неосложненных формах ОРВИ, сопровождающихся клиникой тонзиллофарингитов, наибольшее предпочтение отдается препаратам местного воздействия, которые условно делятся на 6 групп: местные АБП, антисептики, иммунокорректоры, местные анестетики, противовоспалительные средства и гомеопатические препараты [17]. Местные топические антибиотики должны назначаться по строгим показаниям, о чем было сказано выше [12, 15]. При болевом синдроме очевиден выбор противовоспалительных препаратов, которые позволяют провести курс патогенетической терапии с учетом изложенного механизма развития болей (на I стадии воспаления (вторичная альтерация) этиологический фактор воспринимается только как пусковой, далее воспаление протекает во всех случаях одинаково, по закономерностям, свойственным данному органу или ткани) [8].
Местные противовоспалительные средства должны обладать способностью:
1) быстро купировать боль;
2) иметь низкую скорость абсорбции со слизистых оболочек;
3) не оказывать аллергического и раздражающего действия на слизистую оболочку.
Кроме того, при приеме препаратов местного действия пациент чувствует дополнительное облегчение из-за эффекта физического обволакивания горла, к тому же требуемая доза активного вещества ниже, чем при приеме системных препаратов, а эффект наступает быстрее [21].
Для купирования воспаления принято назначать нестероидные противовоспалительные препараты (НПВП), которые по механизму действия делятся на 2 группы:
I. Активные ингибиторы синтеза ПГ (ибупрофен, флурбипрофен, диклофенак) – наиболее активны при остром воспалении.
II. Сравнительно слабые ингибиторы синтеза ПГ (индометацин, пироксикам, фенилбутазон) малоактивны при остром воспалении, но весьма эффективны при хроническом.
При лечении острого фарингита предпочтение, безусловно, отдается препаратам первой группы [7].
Хорошо зарекомендовал себя в качестве противовоспалительного средства флурбипрофен (НПВП). В исследованиях установлено, что при его местном применении лечебный эффект наступает быстро, резорбция с поверхности кожи и конъюнктивы оказывается незначительной, что, в свою очередь, не вызывает высоких концентраций в крови и системных побочных эффектов. При патологии ЛОР-органов терапевтическое действие флурбипрофена проявляется в течение 15–30 мин и сохраняется несколько часов [15].
Широко известна линейка местных препаратов под общим названием Стрепсилс, представленная таблетками для рассасывания, спреем. Основными компонентами препаратов являются амилметакрезол (антисептик), дихлорбензиловый спирт (мягкий анестетик), в Стрепсилс Плюс – лидокаин (анестетик). Принципиально новым препаратом этой группы является Стрепсилс Интенсив. Основное действующее вещество – флурбипрофен в дозе 8,75 мг. Ранее препарат был представлен на фармакологическом рынке в виде леденцов для рассасывания под названием Стрепфен, в настоящее время название изменено на Стрепсилс Интенсив (таблетки для рассасывания). Такая форма является оптимальной для доставки действующего вещества в очаг воспаления, медленное растворение создает постепенное поступление флурбипрофена в полость рта, что позволяет, во-первых, достичь быстрого эффекта за счет непосредственного воздействия на слизистую оболочку и, во-вторых, максимально удлинить по времени это взаимодействие. Высоких концентраций в крови флурбипрофен не достигает вследствие медленной резорбции со слизистых оболочек, что, в свою очередь, не сопровождается возникновением системных побочных эффектов [22].
Крупное постмаркетинговое исследование Стрепсилс Интенсив прошло в 2000 г. в Великобритании с участием более 7 тыс. пациентов с БГ (The Flurbiprofen Accelerated Switch Trial/ FAST, 2001). Высокий профиль безопасности Стрепсилс Интенсив, подтвержденный в этом исследовании, наряду с национальными и международными данными мониторинга его безопасности позволили перевести препарат в группу безрецептурных средств [23].
По данным ООО «ЦИИ «Фармэксперт» на 06.06.2012 г., Стрепсилс Интенсив является единственным в России препаратом от БГ с флурбипрофеном [17]. При применении данного препарата анальгезирующий эффект начинается со 2-й мин, максимальный эффект достигается через 30 мин после начала рассасывания и продолжается 2–3 ч [5, 17]. Быстрота и эффективность препарата позволяют значительно улучшить состояние пациентов, уменьшая болевой синдром и способствуя быстрому выздоровлению больного. Во избежание повреждения слизистой оболочки при рассасывании таблетку необходимо равномерно перемещать по всей ротовой полости.
Стрепсилс Интенсив разрешен для применения лицам старше 12 лет в количестве, не превышающем 5 таблеток в течение 24 ч (в дозировке 8,75 мг).


Литература
1. Гендон Ю.З. Этиология острых респираторных заболеваний // Вакцинация. 2001. № 5 (17).
2. Малкина-Пых И.Г. Простудные заболевания. М.: Феникс, 2010.
3. Дерягин Ю.П. Грипп и другие острые респираторные заболевания. М.: Феникс, 2006.
4. Постановление главного государственного санитарного врача от 14 августа 2014 г. № 47, г. Москва.
5. Графская Е.А. Коррекция микробного дисбаланса глотки при хроническом фарингите // Новости оториноларингологии и логопатологии. 2002. № 1. С. 6–8.
6. Шпынев К.В., Кречиков В.А. Современные подходы к диагностике стрептококкового фарингита // НМАХ. 2007. Т. 9 (1). С. 20–33.
7. Зайцева О.В. Возможности местного применения НПВС при лечении острого фарингита // Фармакология. 2012. № 17.
8. Струков А.И., Серов В.В. Патологическая анатомия. 5-е изд. М.: Литтерра, 2010.
9. Vane J.R., Botting R.M. Overview – the mechanism of action of anti-inflammatory drugs. Clinical significance and poteritial of selective COX-2 inhibitors. Ed. Vane J.R., Booting R.M. William Harvey Press, 1998. Р. 1–18.
10. Ferrieria S.M. Blockade of inflammatory hyperalgesia and cyclooxygenase-2. In: Now targets in inflammation. Inhibitors of COX-2 or adhesion molecules // Ed/Bazan N., Botting J.,Vane J.// Kluwer Acad.Press.1996. Р. 39–45.
11. McIsaac W.J. et al. Empirical validation of guidelines for the management of pharyngitis in children and adults // JAMA. 2004. Vol. 291. Р. 1587–1595.
12. Балабанова Р.М., Степанец О.В. Флурбипрофен при болях в горле // Клинические исследования. ЛОР-патология. 2003. № 8.
13. Страчунский Л.С., Команин Е.И. Антибактериальная терапия инфекций в оториноларингологии // РМЖ. 1997. Т. 6. № 11. С. 684–699.
14. Морозова С.В. Боль в глотке: причины и возможности медикаментозной терапии // РМЖ. 2005. Т. 13. № 21. С.1447–1452.
15. Состояние антибиотикорезистентности грамотрицательных возбудителей нозокомиальных инфекций в отделениях реанимации и интенсивной терапии. Межведомственный совет по внутрибольничным инфекциям при РАМН и Минздраве РФ. М.: Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии, 1997.
16. http://www.who.int/ru.
17. Крюков А.И. и др. Адекватность антимикробной терапии острого бактериального воспаления в оториноларингологии: Мат-лы XII съезда оториноларингологов России. М., 2006. С. 527.
18. Рязанцев С.В. Терапия острых фарингитов. Методические рекомендации. СПб., 2007. С. 40.
19. Лучшева Ю.В., Кунельская Н.Л., Изотова Г.М. Местная терапия при различных формах фарингитов // Медицинский совет. 2012. № 20. С. 92–95.
20. Droge M.J., van Sorge A.A., van Maeringen N.J. et al. Alternative splicing of cyclooxygenase-1 mRNA in the human iris // Ophthalmic. Rec. 2003. Vol. 35 (63). P. 160–163.
21. Watson N. et al. // Int. J. Clin. Pract. 2000., Vol. 54. N 8. P. 490.
22. Benrimoj S., Langford J.H., Homan H.D. et al. Efficacy and safety of the anti-inflammatory throat lozenge flubiprofen 8,75 mg in the treatment of sore throat // Fundoment.Clin.Pharmacol. 1999. Vol. 13. P.189.
23. Gibb I.A. et al. Research Report TH9903 - A pharmacy-based post-marketing
population risk trial of flurbiprofen 8.76 mg lozenges in subjects with sore throat. Boots Healthcare International..












