Бесспорно, в этой ситуации предпочтительны β–блокаторы. Эти препараты так называемой стартовой линии оказывают антиангинальное, противоишемическое, антигипертензивное, антиаритмическое действие при острых и хронических формах ИБС, снижают риск и частоту осложнений и смертности, а также увеличивают продолжительность и улучшают качество жизни (класс рекомендаций I, уровень доказательности А) [8, 9]. Препараты β-адреноблокаторы являются традиционными средствами, обеспечивающими достижение целевого диапазона частоты сердечных сокращений (ЧСС) и восстанавливающими баланс между потребностью и доставкой кислорода к миокарду. Эпидемиологические исследования последних лет показали, что ЧСС является независимым фактором риска общей и сердечно-сосудистой смертности, что, по всей видимости, связано с определяющим влиянием ЧСС на потребность миокарда в кислороде [10].
У пациентов с ИБС и сопутствующей ХОБЛ применение β-адреноблокаторов традиционно рассматривается как нежелательное из-за возможного появления или усиления бронхиальной обструкции и ухудшения течения легочного заболевания. Проведенное в 1998 г. в США исследование The Cooperative Cardiovascular Project показало, что риск смерти у больных ХОБЛ и бронхиальной астмой, перенесших инфаркт миокарда, в течение 2 лет без терапии β-адреноблокаторами составляет 27,8 и 19,7%, а при их применении – 16,8 и 11,9% соответственно. Таким образом, у данной категории больных применение β-адреноблокаторов суммарно снижает риск смерти на 40%. Данные двух зарубежных систематических обзоров свидетельствуют, что селективные β-адреноблокаторы небиволол и бисопролол не вызывают статистически значимого снижения объема форсированного выдоха за первую секунду (ОФВ1) и ухудшения клинического течения бронхообструктивных заболеваний.
При лечении больных ИБС и ХОБЛ негативное влияние бронхолитических препаратов на сердечно-сосудистую систему также должно учитываться.
Целью настоящего исследования явилось изучение клинической эффективности и безопасности комбинированного препарата Аскорил (компания «Гленмарк», Индия) у больных ХОБЛ I–II степени в стадии обострения, имеющих сопутствующую хроническую ИБС.
Материал и методы. Диагноз ХОБЛ определялся в соответствии с признаками, изложенными в международной программе «Глобальная стратегия диагностики, лечения и профилактики ХОБЛ» (GOLD, 2009) [2]. Диагноз стабильной стенокардии устанавливался на основании общепринятых критериев [8, 9]. Использована классификация ИБС по ВОЗ (1979) с поправками ВКНЦ АМН СССР (1984). Критериями включения были ХОБЛ I–II степени в стадии обострения, сопутствующая стабильная стенокардия не выше III функционального класса (ФК). В исследование не включались больные ДН более II степени, другими легочными заболеваниями, нестабильной стенокардией, инфарктом миокарда, перенесенным в течение последних 5 мес., сахарным диабетом, сердечной недостаточностью выше III ФК.
Обследовано 60 пациентов с ХОБЛ с сопутствующей ИБС в возрасте от 43 до 68 лет (в среднем 55,1±9,9 года), в т.ч. женщин – 12 (20%), мужчин – 48 (80%). Стабильная стенокардия II ФК была у 48 (80%), III ФК – у 12 (20%). Все больные имели артериальную гипертензию I–II степени. На момент включения в исследование у всех больных отсутствовали симптомы стенокардии. Путем медикаментозной коррекции у них удалось достичь близких к целевым уровней артериального давления (АД) и ЧСС, указанных в российских рекомендациях по ведению пациентов со стабильной стенокардией [9]. После включения в исследование больные продолжали прием антиагрегантов, ингибиторов ангиотензинпревращающего фермента, диуретиков. Пациенты не получали бронхолитические препараты из группы м-холинолитиков, β2-агонистов или др. Все они имели ХОБЛ не выше средней степени тяжести вне обострения, что, согласно рекомендациям по ведению больных ХОБЛ, требует курсового (при обострении ХОБЛ I стадии) или постоянного (начиная со II стадии ХОБЛ) приема бронхолитиков [2]. В дальнейшем, после завершения исследования такие рекомендации были даны. Обращал на себя внимание тот факт, что 40 пациентов получали высокоселективный β-адреноблокатор бисопролол, который, как показали многочисленные исследования, не влияет на степень бронхиальной обструкции у пациентов с ХОБЛ [10].
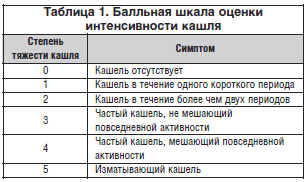
Больным проведено полное клинико-инструментальное обследование. Эффективность лечения оценивалась ежедневно самими пациентами (субъективная оценка выраженности симптомов, прежде всего кашля) и исследователем путем заполнения специально разработанного протокола исследования. Основной клинический симптом – кашель оценивался по шкале на основании тяжести его проявлений (табл. 1). Офисное измерение АД и ЧСС, согласно протоколу исследования, проведено до приема назначаемого препарата, через 20 мин. после первого приема препарата, через 60 мин., а также на 2-й, 3-й, 7-й дни. Суточное ЭКГ-мониторирование (Brendwood 8800, Россия), пикфлоуметрия и исследование функции внешнего дыхания (ФВД) (Spirosift 3000, Япония) проведены до начала терапии, а также в динамике на 7-й день лечения.
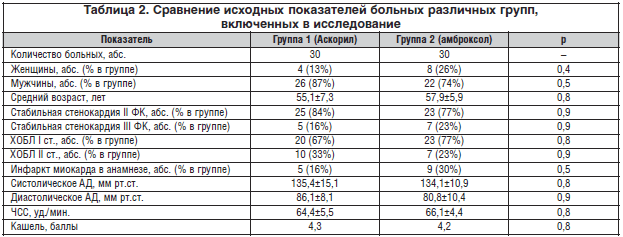
Методом «закрытых конвертов» больные разделены на 2 группы, которые были сопоставимы по изучаемым показателям (табл. 2). Пациентам группы 1 назначен комбинированный препарат с бронхолитическим и отхаркивающим действием Аскорил, группы 2 – муколитик амброксол. Период наблюдения составил 7 дней.
Статистическая обработка выполнена при помощи лицензионной программы Statistica 8.0. Результаты представлены в виде М±sd, где M – среднее значение; sd – среднее квадратичное отклонение. Распределения вариант изучаемых параметров были нормальными или близкими к таковым, что позволило применить параметрические критерии для статистического анализа. Выборка пациентов была достаточной, чтобы иметь 80–процентный шанс обнаружения достоверной разности средних всех изучаемых параметров при 5-процентном уровне значимости (р<0,05). Значения показателя р менее 0,001 приведены как р<0,001.
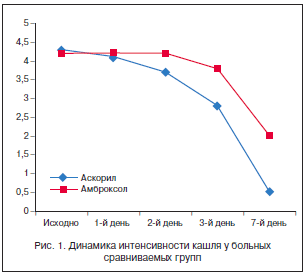
Результаты и обсуждение. Детальный анализ клинических проявлений, прежде всего кашля, в двух группах больных на фоне терапии показал результаты, представленные на рисунке 1. В группе 1 (принимавшие Аскорил) интенсивность кашля до начала терапии была 4,3±0,6 балла. Со 2-го дня лечения Аскорилом отмечалось достоверное снижение интенсивности кашля до 3,7±0,4 балла (р<0,05). К 7-му дню лечения показатель снизился до 0,5±0,2 балла (р<0,001 по сравнению с исходным), причем 26 пациентов (87%) отмечали полное исчезновение кашля. Пиковая скорость выхода (ПСВ), полученная при пикфлоуметрии, увеличилась на 17%. Основной показатель, характеризующий степень бронхиальной обструкции при исследовании ФВД, ОФВ1 в динамике на 7-й день лечения увеличился на 8% от исходного.
В группе 2 (принимавшие амброксол) интенсивность кашля до начала терапии была 4,2±0,8 балла. На 2-й день лечения амброксолом изменения интенсивности кашля не произошло – показатель остался прежним у всех исследуемых больных. Справедливости ради следует отметить, что у 16 пациентов (53%) кашель стал более влажным. К 7-му дню лечения показатель снизился до 2,1±0,6 балла (р<0,001 по сравнению с исходным), и 16 пациентов (53%) отмечали полное исчезновение кашля. ПСВ увеличилась на 9%. Показатель ОФВ1 через 7 дней лечения практически не изменился.
Хорошо известно, что многие ЛС, используемые для лечения ХОБЛ, могут оказывать отрицательное влияние на течение сопутствующей сердечно-сосудистой патологии. Доказано, что применение метилксантинов и агонистов адренергических рецепторов с целью коррекции бронхообструкции и уменьшения вентиляционной гипоксии при сочетании ИБС и ХОБЛ приводит к увеличению потребности миокарда в кислороде, усилению проявлений безболевой ишемии, сердечным аритмиям [11]. В состав изучаемого нами комбинированного препарата Аскорил, кроме бромгексина и гвайфенезина, входит селективный β2-агонист короткого действия сальбутамол, благодаря которому достигается выраженное быстрое бронхолитическое действие с одновременной стимуляцией секреции слизи и активности реснитчатого эпителия. Однако одновременная стимуляция β-адренорецепторов сердца при приеме сальбутамола может привести к увеличению ЧСС. В связи с этим нами проведена оценка влияния препарата Аскорил на различные показатели сердечной деятельности, полученные в ходе суточного ЭКГ-мониторирования. Особое внимание уделено ЧСС как наиболее лабильному показателю и, вместе с тем, важному, т.к. исследования последних лет доказали его определяющую роль в прогнозе жизни пациентов с сердечно-сосудистой патологией [4, 8].
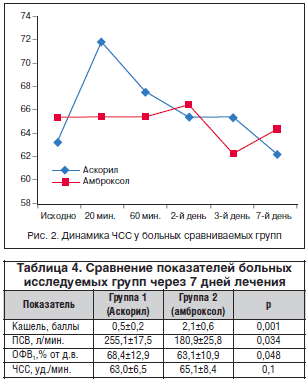
Анализ ЧСС, измеренной во время осмотра пациента согласно протоколу исследования, показал результаты, представленные на рисунке 2. В группе 1 ЧСС до начала терапии была 64,4±5,5 уд./мин. Через 20 мин. после первого приема препарата отмечалось достоверное увеличение ЧСС до 72,7±10,1 уд./мин. (р<0,05), сопровождавшееся у 8 пациентов (27%) сердцебиением и у 1 – (3%) тремором рук. При тщательном анализе выявлено, что эти жалобы предъявляли пациенты с признаками гиперсимпатикотонии. Возможно, у таких пациентов перед началом терапии Аскорилом следует провести коррекцию селективными β-адреноблокаторами или уменьшить дозу препарата в 2 раза. Через 60 мин. показатель ЧСС снизился до 68,6±10,5 уд./мин., и лишь у 1 (3%) пациента сохранялась жалоба на сердцебиение. На 7-й день лечения ЧСС была 63,0±6,5 уд./мин., что не отличалось от ЧСС до лечения Аскорилом (р=0,6).
В группе 2 ЧСС до начала терапии была 66,1±4,4 уд./мин. В процессе лечения достоверной динамики этого показателя не произошло. На 7-й день лечения ЧСС составила 65,1±8,4 уд./мин., что не отличалось от ЧСС до лечения амброксолом (р=0,8).
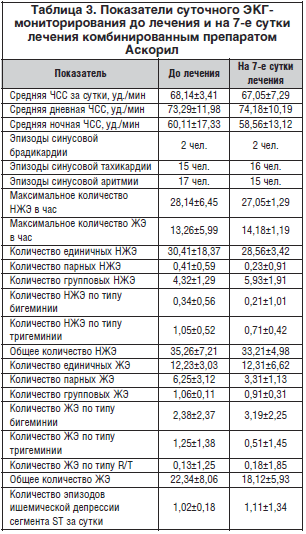
По данным суточного ЭКГ-мониторирования на 7-е сут лечения Аскорилом не зарегистрировано достоверной динамики ЧСС, различного рода аритмий, а также усугубления ишемии миокарда (табл. 3).
Данные сравнительного анализа клинических проявлений и инструментальных методов исследования у больных двух групп приведены в таблице 4, из которой видно, что терапия кашля Аскорилом оказалась более эффективной, чем терапия амброксолом. Об этом свидетельствует не только субъективная оценка кашля по балльной шкале, но и данные пикфлоуметрии и исследования ФВД через 7 дней лечения. Полученные данные согласуются с результатами и других исследователей, доказавших, что терапия Аскорилом у больных с острыми респираторными вирусными инфекциями более эффективна, чем монотерапия другими муколитическими препаратами (бромгексин, амброксол, ацетилцистеин, растительные мукокинетики) по критериям динамики дневного/ночного кашля, количеству и характеру мокроты [12, 13]. Этими же исследователями доказана безопасность препарата Аскорил при бронхолегочной патологии. По их данным, серьезных побочных эффектов при приеме этого препарата не отмечалось, однако у 6–8% пациентов возникали кратковременное сердцебиение и тремор рук при приеме дозы 30 мл/сут [14]. При снижении дозы эти явления проходили, поэтому авторы рекомендуют таким больным назначать меньшую дозу.
В нашем исследовании серьезных побочных эффектов, потребовавших отмены препарата Аскорил, также не наблюдалось. Через 20 мин. после первой таблетки отмечалось достоверное увеличение ЧСС, сопровождающееся у 8 пациентов (27%) сердцебиением и у 1 – (3%) тремором рук, что связано с входящим в состав Аскорила сальбутамолом, который может вызывать стимуляцию β-адренорецепторов сердца. Однако через 60 мин. после приема препарата эти явления были практически полностью купированы.
Особо следует обратить внимание на то, что в нашем исследовании все больные имели сопутствующую сердечно-сосудистую патологию в стадии компенсации. Возможно, с наличием гиперсимпатикотонии у таких пациентов можно связать большее количество побочных явлений, в частности жалоб на сердцебиение, чем в других исследованиях. В любом случае препарат неплохо переносился и был высокоэффективным, что позволяет рекомендовать его в дальнейшем пациентам не только с ХОБЛ, но и с сопутствующей сердечно-сосудистой патологией.
Заключение. Комбинированный препарат Аскорил у больных ХОБЛ оказывает благоприятное бронхолитическое и отхаркивающее действие. Это ЛС у пациентов с ХОБЛ и сопутствующей ИБС не усугубляет ишемию миокарда, не обладает аритмогенным действием, а также не вызывает клинически значимого отрицательного влияния на ЧСС, что позволяет рекомендовать его пациентам в т.ч. и с сопутствующей сердечно-сосудистой патологией.
Литература
1. Barnes P.J. Chronic obstructive pulmonary disease // The New England Journal of Medicine. 2000. Vol. 343 (4). Р. 269–280.
2. Global Initiative for Chronic Obstructive Lung Diseases (GOLD). Global strategy for diagnosis, management, and prevention of chronic obstructive pulmonary disease. NHLBI/WHO workshop report. Updated 2009. www.goldcopd.org.
3. Ciro Casanova et al. Inspiratory-to-Total Lung Capacity Ratio Predicts Mortality in Patients with Chronic Obstructive Pulmonary Disease // American journal of respiratory and critical care medicine. 2005. Vol. 171. Р. 591–597.
4. Авдеев С.Н., Баймаканова Г.Е. Стратегия ведения кардиологического пациента, страдающего ХОБЛ. Кардио-пульмонологические взаимоотношения // Сердце. 2007. № 6 (6). С. 305–309.
5. Sin D.D., Man S.F. Why are patients with chronic obstructive pulmonary disease at increased risk of cardiovascular diseases? The potential role of systemic inflammation in chronic obstructive pulmonary disease // Circulation. 2003. Vol. 107. Р. 1514–1519.
6. Краснова Ю.Н., Петухова Е.А., Дзизинский А.А. Безопасность тиотропиум бромида у больных ХОБЛ с сопутствующей ишемической болезнью сердца // Пульмонология. 2006. № 1. С. 94–96.
7. Бова А.А. Современные подходы к диагностике и лечению ИБС у больных ХОБЛ // Медицинские новости. 2007. № 9. С. 7–14.
8. Fox K., Garcia M.A., Ardissino D. et al. Guidelines on the management of stable angina pectoris: executive summary: the Task Force on the Management of Stable angina pectoris of the European Society of Cardiology // Eur. Heart J. 2006. № 27 (11). Р. 1341–1381.
9. Диагностика и лечение стабильной стенокардии: Российские рекомендации (2-й пересмотр) / Всероссийское научное общество кардиологов // Кардиоваскулярная терапия и профилактика. Приложение 4. 2008. № 7 (6).
10. Остроумова О.Д., Батунина А.М. Выбор безопасного бета-блокатора у больных с сопутствующими хроническими обструктивными заболеваниями легких: преимущества бисопролола // РМЖ. 2003. № 9 (11). С. 548–550.
11. Свиридов А.А., Манцурова А.В., Гринева З.О. Безболевая ишемия миокарда у больных хроническими обструктивными заболеваниями легких и возможности лечения // Российский кардиологический журнал. 2000. № 1. С. 68–72.
12. Геппе Н.А., Селиверстова Н.А., Бериа Т.Т. и др. Совершенствование терапии кашля у детей // Вопросы практической педиатрии. 2009. № 4. С. 20–25.
13. Клячкина И.Л. Лечение кашля при острой респираторной инфекции и гриппе у пациентов группы риска // Фарматека. 2010. № 5. С. 125–132.
14. Клячкина И.Л. Лечение кашля при ОРВИ и гриппе // РМЖ. 2012. № 1. С. 1–7.












