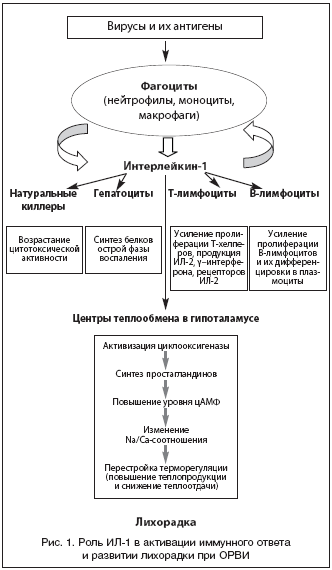
Защитно–приспособительный эффект лихорадки при инфекционном воспалении заключается в активации врожденного иммунитета, что способствует формированию в дальнейшем полноценного адаптивного иммунного ответа [3,11,13,14,19–21]. Так, поступление в организм чужеродных антигенных структур при инфицировании приводит к активации фагоцитирующих клеток и натуральных киллеров, повышению синтеза и продукции интерферона. При этом в фагоцитах возрастает образование эндогенного пирогена (синоним – лейкоцитарный пироген) – биологически активной субстанции, приводящей к повышению температуры тела. Установлено, что эндогенный пироген неоднороден и представляет собой группу белков, среди которых были выделены 2 активных полипептида с относительной молекулярной массой 13–20 тыс. Последние, по предложению Дж. Оппенгейма, К. Мельтцера и О. Мицела, принято обозначать как интерлейкин–1 (ИЛ–1). Именно ИЛ–1 считается основным инициирующим медиатором в механизме развития лихорадки и других процессов острой фазы воспаления [3,14,20,21].
ИЛ–1 стимулирует секрецию простагландинов, амилоидов А и Р, С–реактивного белка, гаптоглобина, a1–антитрипсина и церулоплазмина. Под действием ИЛ–1 повышается эффективность фагоцитоза, возрастает цитотоксическая активность натуральных киллеров, усиливается пролиферация Т–лимфоцитов–хелперов и инициируется продукция Т–лимфоцитами интерлейкина–2 (ИЛ–2), g–интерферона и других цитокинов. Одновременно повышается экспрессия рецепторов адгезии и рецепторов к ИЛ–2. Кроме этого происходит усиление пролиферации и дифференцировки В–лимфоцитов, стимуляции секреции антител и экспрессии мембранного Ig–рецептора (рис. 1).
В нормальных условиях ИЛ–1 не проникает через гематоэнцефалический барьер. Однако при воспалении ИЛ–1 достигает преоптической области передней части гипоталамуса и взаимодействует с рецепторами нейронов центра терморегуляции. При этом активизируется циклооксигеназа (ЦОГ), что приводит к повышению внутриклеточного уровня циклического аденозин–3’,5’–монофосфата (цАМФ). Увеличение концентрации цАМФ способствует внутриклеточному накоплению ионов Са2+, изменению Na/Са–соотношений и перестройке активности центров теплопродукции и теплоотдачи. Это приводит к повышенному образованию тепловой энергии и снижению теплоотдачи. Повышение теплопродукции достигается за счет усиления метаболических процессов и сократительного термогенеза. Одновременно происходит сужение сосудов кожи и подкожной клетчатки, уменьшается скорость периферического сосудистого кровотока, что приводит к снижению теплоотдачи. Устанавливается новый уровень температурного гомеостаза – на более высокой точке, – что приводит к повышению температуры тела.
Таким образом, гипертермия, активируя факторы иммунной защиты, создает условия, препятствующие распространению в организме инфекции, и способствует эффективной элиминации возбудителя. Однако лихорадка, как и всякая неспецифическая защитно–приспособительная реакция, при истощении компенсаторных механизмов или при гиперэргическом варианте может быть причиной развития патологических состояний. Особо следует отметить, что на развитие неблагоприятных последствий лихорадки могут оказать существенное влияние индивидуальные факторы и отягощенный преморбидный фон. Так, у детей с серьезными заболеваниями сердечно–сосудистой и дыхательной систем лихорадка может привести к развитию декомпенсации этих систем, у детей с патологией ЦНС (перинатальные энцефалопатии, синдром гемато–ликворных нарушений, эпилепсия и др.) может спровоцировать развитие приступа судорог. Не менее важное значение для развития патологических состояний при лихорадке играет и возраст ребенка. Так, установлено, что чем младше ребенок, тем опаснее для него быстрый и существенный подъем температуры в связи с высоким риском развития нарушений витальных функций [1,10].
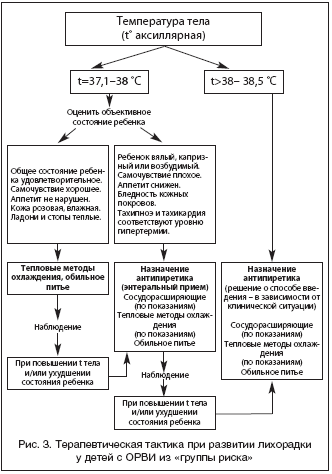
Учитывая вышеизложенное, выбор терапевтической тактики при лихорадке у детей определяется целым комплексом клинических и анамнестических факторов. При этом особо следует отметить недопустимость шаблонного подхода. В каждом конкретном случае необходимы не только поиск причин гипертермии и оценка состояния ребенка, но и анализ особенностей его преморбидного фона. Следует подчеркнуть, что принятие решения о необходимости использовать антипиретики при ОРВИ не должно быть основано только на «показателях градусника». Нельзя ориентироваться только на уровень гипертермии! Должны быть оценены все клинические симптомы, самочувствие ребенка. Важно проанализировать, как ребенок переносит лихорадку, изменяется ли при этом его поведение, активность, аппетит и т.д. Так, если у «исходно здорового» ребенка высокая температура тела (до 38,5–39 °С) не сопровождается нарушением самочувствия, плохим аппетитом, отказом от питья, а кожа его влажная, розовая, ладони и стопы теплые, то от назначения жаропонижающих препаратов можно воздержаться. При этом можно ограничиться физическими методами охлаждения. Однако если у ребенка на фоне лихорадки, независимо от уровня температуры тела (даже до 38,0 °С), отмечается ухудшение состояния, имеются озноб, миалгии, плохое самочувствие, бледные и сухие кожные покровы, холодные дистальные отделы конечностей и другие проявления токсикоза («бледный вариант лихорадки»), антипиретическая терапия должна быть назначена незамедлительно (рис. 2).
Таким образом, у детей с неотягощенным преморбидным фоном лихорадка в пределах 38–39 °С при отсутствии токсикоза не требует медикаментозной антипиретической терапии. Однако у детей из группы риска возможны различные осложнения на фоне и менее значительного повышения температуры. Это определяет необходимость назначения жаропонижающих средств данным пациентам при более низком уровне гипертермии (рис. 3). В группу риска по развитию осложнений при лихорадке должны быть включены дети в возрасте первых 2 мес. жизни, дети с фебрильными судорогами в анамнезе, а также дети с заболеваниями ЦНС, хронической патологией органов кровообращения, дыхания и наследственными метаболическими нарушениями.
В тех случаях лихорадки, когда имеются показания для назначения жаропонижающих лекарственных средств, необходимо в индивидуальном порядке решить вопрос о выборе конкретного антипиретика и способе его введения. Жаропонижающим эффектом обладают нестероидные противовоспалительные лекарственные препараты (НПВП) или, как их еще называют, анальгетики–антипиретики. Механизм действия НПВП заключается в ингибировании циклооксигеназы (ЦОГ). При этом в результате необратимого торможения циклооксигеназного пути метаболизма арахидоновой кислоты уменьшается образование простагландинов. Снижение их концентрации в месте воспаления сопровождается уменьшением образования брадикинина, эндогенных пирогенов, др. биологически активных веществ, радикалов кислорода и NO. Все это приводит к снижению активности воспалительного процесса (противовоспалительный эффект НПВП) и сопровождается уменьшением болевой рецепции в locus morbi (анальгезирующий эффект НПВП). Уменьшение концентрации простагландинов в цереброспинальной жидкости приводит к нормализации температуры тела (антипиретический эффект). Таким образом, НПВП, ингибируя циклооксигеназу и уменьшая синтез простагландинов, оказывают противовоспалительное, обезболивающее и жаропонижающее действие.
В тех случаях, когда клинические и анамнестические данные свидетельствуют о необходимости проведения жаропонижающей терапии, целесообразно руководствоваться официальными рекомендациями, согласно которым антипиретиками выбора у детей являются парацетамол и ибупрофен [22]. При этом у детей, болеющих гриппом и другими ОРВИ, недопустимо применение ацетилсалициловой кислоты и ее производных в связи с высоким риском развития синдрома Рейе [6–8,13,19]. Считается, что ибупрофен может быть применен в качестве стартовой терапии в тех случаях, когда назначение парацетамола противопоказано или малоэффективно (FDA, 1992). Рекомендованные разовые дозы: парацетамола – 10–15 мг/кг массы, ибупрофена – 5–10 мг/кг. Повторное использование жаропонижающих препаратов возможно не ранее чем через 4–6 ч после первого приема.
Следует отметить, что в арсенале врача–педиатра имеется большое количество различных препаратов парацетамола и ибупрофена, детские формы которых представлены в виде суспензий, ректальных суппозиториев и таблеток. В то же время в последние годы особый интерес вызывают комбинированные лекарственные средства «от простуды», в состав которых входит не только антипиретик, но и блокатор Н1–гистаминовых рецепторов и аскорбиновая кислота. Аналогичные препараты хорошо зарекомендовали себя во взрослой практике, однако их применение в педиатрии было существенно ограничено, т.к. отсутствовали лекарственные формы, разрешенные детям младше 6 лет. Появление в арсенале педиатров комбинированного препарата АнтиФлу Кидс решает эту проблему.
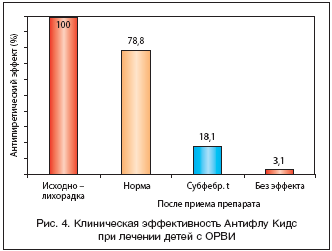
АнтиФлу Кидс – это комбинированный препарат, в состав которого входят ацетоминофен (парацетамол), хлорфенирамина малеат (антигистаминный препарат) и витамин С. Препарат разрешен с 2–летнего возраста и выпускается в виде порошка для приготовления напитка с малиновым вкусом. В 1 дозе готового к употреблению напитка содержится 160 мг ацетоминофена, 1 мг хлорфенирамина малеата и 50 мг аскорбиновой кислоты. Следует отметить, что включение в состав препарата блокатора Н1–гистаминовых рецепторов позволяет улучшить носовое дыхание, что потенцирует эффект от проводимой при рините ирригационно–элиминационной терапии. Проведенное нами пилотное исследование АнтиФлу Кидс при ОРВИ у 32 детей в возрасте 2–6 лет показало хорошую его переносимость и высокую клиническую эффективность. Так, антипиретический эффект препарата был отмечен у подавляющего большинства детей в течение первого часа наблюдения. При этом быстроту наступления терапевтического эффекта, вероятно, обеспечивает растворимая лекарственная форма. В целом у 78,8% пациентов после приема АнтиФлу Кидс имела место нормализация температуры тела, а у 18,1% – снижение ее до субфебрильных цифр (рис. 4). Следует отметить, что в большинстве случаев жаропонижающий эффект препарата сохранялся на протяжении 4–6 ч. Одновременно у 81,3% детей отмечали регресс таких симптомов, как головная боль, недомогание, вялость. Установлено, что АнтиФлу Кидс хорошо переносился, побочных явлений при приеме отмечено не было.
Обсуждая возможность применения антипиретиков, следует помнить, что указанные лекарственные средства имеют определенные противопоказания. Кроме этого надо учитывать целый ряд состояний, при которых их использование может привести к развитию неблагоприятных эффектов. Так, парацетамол противопоказан при тяжелых заболеваниях печени, почек, органов кроветворения, а также при дефиците глюкозо–6–дегидрогеназы. Одновременное использование парацетамола с бабритуратами, противосудорожными препаратами и рифампицином повышает риск развития гепатотоксических эффектов. Ибупрофен противопоказан при обострении язвенной болезни желудка и 12–перстной кишки, аспириновой триаде, тяжелых нарушениях печени, почек, органов кроветворения, а также при заболеваниях зрительного нерва. Установлено, что ибупрофен способствует повышению токсичности дигоксина. Необходимо отметить, что при одновременном применении ибупрофена с калий–сберегающими диуретиками возможно развитие гиперкалиемии. Использование ибупрофена одновременно с другими диуретиками, а также с антигипертензивными средствами ослабляет их действие.
Только в тех случаях, когда пероральное или ректальное введение жаропонижающих препаратов первого ряда (парацетамол, ибупрофен) невозможно или нецелесообразно, показано парентеральное назначение метамизола. При этом разовые дозы метамизола не должны превышать 5 мг/кг (0,02 мл 25% р–ра на 1 кг массы тела) у младенцев и 50–75 мг/год (0,1–0,15 мл 50% р–ра на год жизни) у детей старше года [10]. Следует отметить, что появление убедительных доказательств неблагоприятного воздействия метамизола на костный мозг (вплоть до развития фатального агранулоцитоза в наиболее тяжелых случаях!) способствовали резкому ограничению его использования [16].
При выявлении «бледной лихорадки» целесообразно комбинировать жаропонижающие лекарственные средства с миотропными спазмолитиками за счет их сосудорасширяющего эффекта. Из числа спазмолитиков чаще используется папаверин в разовой дозе 5–20 мг в зависимости от возраста. При стойкой лихорадке, сопровождающейся признаками токсикоза, а также при гипертермическом синдроме целесообразно парентеральное введение комбинации антипиретиков, спазмолитиков и антигистаминных (или нейролептиков) в возрастных дозировках (рис. 3). При внутримышечном введении допустима комбинация этих лекарственных средств в одном шприце. Дети с гипертермическим синдромом, а также с некупирующейся «бледной лихорадкой» после оказания неотложной помощи должны быть экстренно госпитализированы [4,10].
Следует особо отметить, что курсовое применение антипиретиков у детей с ОРВИ неоправданно, т.к. при этом возрастает опасность диагностических ошибок («пропуск» симптомов бактериальных инфекций – пневмонии, синусита, менингита, пиелонефрита и др.).
Таким образом, решение вопроса о целесообразности использования антипиретиков у детей, переносящих ОРВИ, в каждом конкретном случае должно приниматься на основании детального анализа анамнестических данных и особенностей клинического состояния пациента. При этом рациональное применение жаропонижающих лекарственных средств позволит свести к минимуму риск развития их побочных и нежелательных эффектов.

Литература
1. Андрущук А.А. Лихорадочные состояния, гипертермический синдром // Патологические синдромы в педиатрии. – К.: Здоров`я, 1977. – С.57 – 66.
2. Дейл М.М., Формен ДЖ.К. (Dale M.M., Foreman J.C.) Нестероидные противовоспалительные препараты // Руководство по иммунофармакологии: Пер. с англ. / Под ред. М.М.Дейла, ДЖ.К.Формена. – М.:Медицина, 1998. – С. 260 –268.
3. Динарелло К.А. (Dinarello C.A.). Интерлейкин// Руководство по иммунофармакологии: Пер. с англ./ Под ред. М.М.Дейла, ДЖ.К.Формена. – М.:Медицина, 1998. – С. 161–166.
4. Коровина Н.А., Заплатников А.Л., Захарова И.Н. ОРВИ у детей. – М., 2006. – 61 с.
5. Лоурин М.И. Лихорадка у детей.– М.:Медицина.–1985.
6. Моррей Дж.П. (Morray J.P). Синдром Рейе// Интенсивная терапия в педиатрии. В 2 томах: Пер. с англ./ Под ред. Дж.П. Моррея. – М.: Медицина, 1995. – Т. 1. – С.376 – 388.
7. Острые респираторные заболевания у детей: лечение и профилактика/ Научно–практическая программа Союза педиатров России. – М.: Международный Фонд охраны здоровья матери и ребенка, 2002. – 69 с.
8. Таточенко В.К. Рациональное применение жаропонижающих средств у детей// РМЖ. – 2000. – Т.8. – № 3–4. – С. 40 – 42.
9. Цыбулькин Э.Б. Лихорадка// Угрожающие состояния у детей. – С.–Петербург: Специальная литература, 1994. – С. 153 – 157.
10. Чебуркин А.В. Клиническое значение температурной реакции у детей. – М., 1992. – 28 с.
11. Чебуркин А.В. Патогенетическая терапия и профилактика острого инфекционного токсикоза у детей. – М., 1997. – 48 с.
12. Atkins E. Patogenesis of fever// Physiol. Rev. – 1960. – 40. – 520 – 646/
13. Autret E., Reboul–Marty J., Henry–Launosis B. et al. Evaluation of ibuprofen versus aspirin and paracetamol on efficasy and comfort in children with fever// Europ. J. Clin. Pharmacol. – 1997. – Vol. 51. – P. 367.
14. Comittee on Infectious Diseases: Aspirin and Reye syndrom// Pediatrics// – 1982. – Vol.69. – P. 810.
15. Duff G.M., Durum S.K. The pyrogenic and mitrogenic actions of interleukin –1 are related// Nature. – 1983. – V.304. – P. 449 – 451.
16. Esch van A. Antipyretic efficacy of ibuprofen and acetaminophen in children with febrile seizures// Arch. Pediatr. Adolesc. Med. – 1995. – Vol. 149 (6). – P. 632 – 637.
17. International Agranulocytosis and Aplastic Anaemia Study Group// JAMA. – 1986. – № 256. – Р. 1749 –1757.
18. Kauffmann R.E. Antipyretic ibuprofen efficacy of ibuprofen vc. acetaminophen // Am. J. Dis. Child. – 1992. – Vol. 146 (5). – P. 622 – 625.
19. Lesko S.M., Mitchell A.A. An assessment of the safety of pediatric ibuprofen. A practitioner–based randomized clinical trial// JAMA. – 1995. – 273 (12). – P. 929 – 933.
20. Lewis G. Prostaglandins in inflammation// J. Reticuloendothel. Soc. – 1977. – № 4. – Р. 385 – 400Reye R.D.K., Morgan G., Baral J. Encephalopathy and fatty degeneration of the viscera: A disease in chilhood// Lancet. – 1963. – № 2 (7311). – Р. 749 – 752.
21. Oppenheim J., Stadler B., Sitaganian P. et al. Properties of interleukin –1. // Fed. Proc. – 1982. – № 2. – Р. 257 – 262.
22. Saper C.B., Breder C.D. Endogenous pyrogens in the CNS: role in the febrile respons. – Prog. Brain Res. – 1992. – 93. – P. 419 – 428.
23. The management of fever in young children with acute respiratory infection in developing countries/ WHO/ ARI/ 93.90, WHO Geneva, 1993.












