К современным эффективным способам доставки относится небулайзер, в котором происходит распыление препарата в форме влажного аэрозоля. В небулизированном растворе образуются частицы 2–5 мкм, оптимальные для поступления в дыхательные пути. Применение небулайзеров предпочтительнее у детей (независимо от возраста) которые из–за одышки не могут совершить адекватный ингаляционный маневр, что, естественно, затрудняет использование ими дозированных аэрозольных ингаляторов. Небулайзерная терапия может использоваться как в стационаре, так и в домашних условиях обученными родителями и особенно эффективна у детей раннего возраста [1]. Кроме того, преимуществами небулайзерной терапии являются возможность доставки большей дозы препарата и получение эффекта за более короткий промежуток времени, простая техника проведения ингаляций, в том числе в домашних условиях [2]. С помощью небулайзеров можно использовать широкий спектр лекарственных средств (могут быть использованы все стандартные растворы для ингаляций) и их комбинаций (возможность одновременного применения двух и более лекарственных препаратов). Небулайзеры – единственные средства доставки лекарственного препарата в альвеолы. При необходимости возможно подключение в контур подачи кислорода или включение в контур ИВЛ.
Небулайзер (от лат. nebula – облако) – устройство для распыления лекарственных препаратов и их доставки в дыхательные пути состоит из двух основных частей: компрессорного или ультразвукового прибора, подающего распыляющую лечебный раствор струю воздуха или кислорода и распылителя особенной конструкции (именно эта часть небулайзера определяет его основные характеристики), пропускающего преимущественно мелкодисперсные частицы раствора (1–5 мкм).
В настоящее время широко используются два основных типа небулайзеров – компрессорные и ультразвуковые [2,3].
Ультразвуковой небулайзер генерирует аэрозоль путем вибрации пьезоэлектрического кристалла, в результате чего ультразвуковые волны продуцируют гетеродисперсный первичный аэрозоль над поверхностью жидкости. После отделения более крупных частиц только респирабельные частицы вдыхаются пациентом через загубник. Дробление аэрозольных частиц происходит путем возрастания частоты вибраций пьезоэлектрического кристалла. Ингалируемый раствор нагревается в ходе небулизации, что может привести к изменению свойств или разрушению лекарственного препарата. Также к недостаткам ультразвуковых небулайзеров можно отнести неэффективность производства аэрозоля из суспензий и вязких растворов и больший остаточный объем лекарства.
В компрессорном небулайзере поток сжатого воздуха, проходящий через узкое отверстие, создает отрицательное давление (принцип Вентури), что, в свою очередь, приводит к абсорбированию жидкости через специальные каналы в системе небулайзера. Высокая скорость воздушного потока прерывает поток жидкости и формирует частицы аэрозоля так называемого «первично генерированного аэрозоля». В дальнейшем эти частицы сталкиваются с «заслонкой» (пластинка, шарик и т.д.), в результате чего образуется «вторичный» аэрозоль – ультрамелкие частицы размерами 0,5–10 мкм (около 0,5% от первичного аэрозоля). Вторичный аэрозоль далее ингалируется, а большая доля частиц первичного аэрозоля (99,5%) осаждается на внутренних стенках камеры небулайзера и вновь вовлекается в процесс образования аэрозоля.
Компрессорные небулайзеры бывают нескольких типов:
• Конвекционные (наиболее распространены), которые продуцируют аэрозоль в равных количествах как во время вдоха, так и во время выдоха. Аэрозоль поступает в дыхательные пути только во время вдоха, а во время выдоха происходит потеря большей его части (55–70%). При использовании приборов этого типа время индивидуальной ингаляции удлиняется, а депозиция в дыхательных путях ухудшается. Следовательно, для повышения эффективности лечения требуются мощные компрессоры (более 6 л/мин).
• Активируемые (управляемые) вдохом небулайзеры продуцируют большее количество аэрозоля во время вдоха, чем во время выдоха. Это легко достигается благодаря использованию дополнительного воздушного потока, создаваемого при вдохе благодаря системе клапанов небулайзера. В фазе выдоха дополнительного увеличения потока воздуха не происходит, и поэтому выход аэрозоля сохраняется на определенном постоянном уровне. К недостаткам активируемых вдохом небулайзеров относят их зависимость от инспираторного потока пациента и медленную скорость продукции аэрозоля при использовании вязких растворов.
• Синхронизированные с дыханием (дозиметрические небулайзеры) производят аэрозоль только во время фазы вдоха. Основным достоинством дозиметрического небулайзера является снижение потери препарата во время выдоха. Дозиметрические небулайзеры имеют неоспоримые достоинства при ингаляции дорогих препаратов, т.к. снижают их потерю до минимума. Недостатками таких систем являются более длительное время ингаляции и высокая стоимость.
В инновационных мембранных небулайзерах (mesh–эффект) скомбинированы преимущества ультразвуковых и струйных небулайзеров. Вибрация электронно инициируемого пьезо–кольца передается на тонкую металлическую мембрану и сформированные периодические флюктуации проталкивают ингаляционный раствор через микроотверстия четко определенного размера и формы. Они, как и обычные ультразвуковые небулайзеры, компактны, бесшумны в работе, но в отличие от последних обладают пониженной частотой ультразвука, что позволяет использовать в mesh–небулайзерах даже те препараты, которые противопоказаны к использованию в ультразвуковых. Также mesh–небулайзеры характеризуются наименьшим остаточным объемом и, следовательно, позволяют наиболее экономно расходовать лекарственные средства.
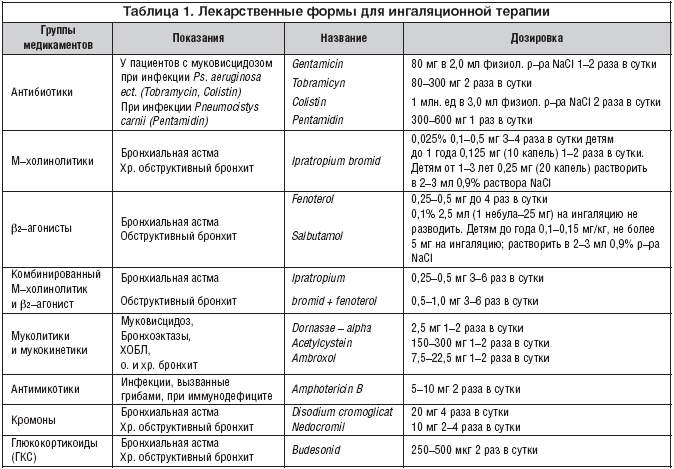
Объем жидкости, рекомендуемый для распыления, в большинстве небулайзеров составляет 3–5 мл. В необходимых случаях для его достижения к лекарственному препарату нужно добавить физиологический раствор. Не следует использовать для этих целей воду, так как гипотоничный раствор у больных бронхиальной астмой может спровоцировать бронхоспазм. Основные препараты, используемые для небулайзерной терапии представлены в таблице 1 [3]. Следует подчеркнуть, что нельзя использовать для ингаляций препараты, не предназначенные для небулайзерной терапии: все растворы, содержащие масла, суспензии и растворы, содержащие взвешенные частицы, в том числе отвары и настои трав, растворы теофиллина, папаверина, платифиллина, дифенгидрамина и им подобные средства, как не имеющие точек приложения на слизистой оболочке дыхательных путей. Скорость подачи воздуха (для больных с тяжелым приступом БА желательно в качестве распыляющего газа использовать 40–60%–й кислород) составляет 6–10 л/мин, время распыления лечебного раствора – 5–10 мин.
При эксплуатации небулайзеров необходимо помнить некоторые правила:
– никогда не оставляйте небулайзер, содержащий лекарство, присоединенным к компрессору;
– после процедуры остатки лекарства выливаются;
– если в соединительной трубке есть влага, включите компрессор на несколько минут для удаления конденсата;
– после использования все части небулайзера разбираются, промываются в горячей мыльной воде и тщательно прополаскиваются в проточной горячей воде;
– все части небулайзера просушиваются в разобранном виде. Если между процедурами короткий перерыв, для просушивания может использоваться теплый воздух из фена. Дезинфекция проводится 1 раз в неделю. Предпочтение отдается кипячению в течение 10 мин.
Сегодня на рынке медицинской техники России свою продукцию представляют различные компании–производители небулайзеров. Выбор моделей обширен – небулайзеры, управляемые вдохом, небулайзеры с автономным питанием в 12 V (аккумулятор автомобиля), дозиметрические небулайзеры и др.
При выборе небулайзера нужно четко представлять себе цели и задачи его применения в будущем: где будет проходить эксплуатация прибора – в стационаре, в домашних условиях, в поездках. В условиях лечебно–профилактического учреждения требуется применение более мощных небулайзеров, использование прибора диктует необходимость закупки того или иного числа сменных компонентов (чашечек для раствора, мундштуков, масок и др.) и т.д. Необходимо уточнить разрешенную компанией–производителем методику дезинфекции сменных частей (для многих современных приборов допускается даже автоклавирование). Небулайзер обязательно должен быть протестирован и сертифицирован в соответствии с Европейскими стандартами по небулайзерной терапии prEN13544–1 (использование метода низкопоточного каскадного импактора – на современном этапе самого точного метода исследования аэродинамических размеров частиц аэрозоля). Соответственно необходимо обращать внимание на следующие характеристики:
• 50% и более генерируемых частиц аэрозоля должны иметь размер менее 5 мкм (так называемая респирабельная фракция);
• остаточный объем лекарственного вещества после ингаляции не более 1 мл;
• время ингаляции не более 15 минут, объем 5 мл;
• рекомендуемый поток 6–10 литров в минуту;
• давление 2–7 Барр;
• производительность не менее 0,2 мл/мин.
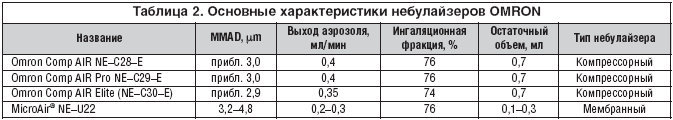
На российском рынке широко представлены небулайзеры компании OMRON (Япония), которые представляют собой универсальные аппараты для применения в пульмонологии, обладающие рядом достоинств. Все небулайзеры OMRON сертифицированны в соответствии с Европейскими стандартами «prEN 13544–1» (табл. 2).
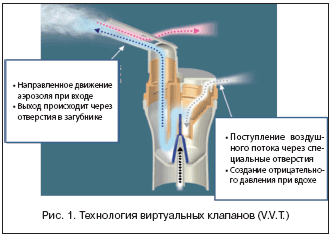
Все компрессорные небулайзеры OMRON снабжены современной технологией виртуальных клапанов (V.V.T.) (рис. 1). В основе данной технологии лежит уникальное строение небулайзерной камеры и загубника со специальными отверстиями, которые во время ингаляции работают как клапаны.
Отсутствие силиконовых клапанов в структуре камеры распылителя дает возможность полноценной дезинфекции всей камеры: кипячением, автоклавированием, обработкой химическими методами, исключает утерю или деформацию клапанов. Данная технология позволяет оптимизировать воздушный поток для детей, ослабленных и пожилых людей, что способствует минимальным потерям лекарства во время ингаляции.
Благодаря использованию технологии виртуальных клапанов небулайзеры OMRON имеют оптимальные характеристики – средний размер частиц 3,0 мкм, малый остаточный объем препарата (0,7 мл) и что важно – достаточную респирабельную фракцию 76%, что позволяет увеличить эффективность проводимой терапии при использовании стандартных доз лекарственных препаратов.
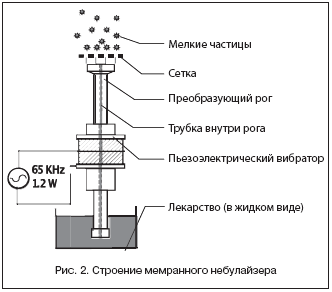
Мембранный небулайзер OMRON MicroAir NE–U22 использует mesh–технологию. В основе данной технологии лежит инновационный принцип формирования аэрозоля, при котором жидкое лекарственное вещество просеивается через металлическую сетку–мембрану, которая содержит около 6000 круглых отверстий, образуя мелкодисперстный аэрозоль высокого качества (рис. 2) [4]. В отличие от традиционных ультразвуковых небулайзеров, осевые вибрации встроенного рожка очень малы (117–180 кГц) и не разрушают структуры высокомолекулярных медикаментов [6].
Мембранный небулайзер OMRON MicroAir компактен (вес 97 г), бесшумен, удобен в использовании, т.к. работает под любым углом наклона от батарей (4 часа ингаляций) или сетевого адаптера, эффективен и при малом объеме лекарства (от 0,5 мл). Несмотря на компактные размеры, легочная депозиция составляет 76%, что обеспечивает хорошую эффективность ингаляционной терапии при назначении меньших доз лекарственных препаратов [5]. Клинические исследования продемонстрировали возможность эффективного использования с различными лекарственными препаратами [6,7].
Перечисленные характеристики делают актуальным использование данного типа небулайзера у маленьких детей, пациентов на постельном режиме, пациентам с активным образом жизни.
Выбор систем доставки аэрозоля зависит от многих факторов и прежде всего от индивидуальных особенностей дыхания пациента. Оценка изменений архитектоники дыхательных путей вследствие того или иного заболевания (эмфизема, ателектазы, бронхоэктазы) и способности координации движений помогает правильно выбрать способ доставки лекарственного препарата. Эффективность ингаляции будет определять выраженность, быстроту наступления эффекта, минимизацию системных эффектов. Уменьшение потерь лекарства также имеет очень большое значение. В рекомендациях Международной педиатрической группы по астме, в Российской национальной программе «Бронхиальная астма у детей. Стратегия лечения и профилактика» отмечается необходимость использования небулайзеров у детей первых лет жизни, а также у детей, которые не могут пользоваться любой другой системой, у маленьких детей с обострением бронхиальной астмы [1].
Литература
1. Национальная программа. «Бронхиальная астма у детей. Стратегия лечения и профилактика». Третье издание. М., 2008г.
2. Авдеев С.Н. Небулайзерная терапия суспензией Пульмикорта: место в лечении заболеваний дыхательных путей. Методическое пособие для врачей. М., 2008
3. Геппе Н.А. Ингаляционная небулайзерная терапия заболеваний респираторной системы у детей. Практическое руководство для врачей. 2008г.
4. Hess DR, Myers TR, Rau JL. A guide to aerosol delivery devices. Irving TX: AARC; 2007.
5. Newman SP, Pitcairn GR, Pickford, et al. The MicroAir electronic–mesh nebulizer deposits aerosol in the lungs more efficiently than a conventional jet nebulizer. Drug Delivery to the Lungs XV, The Aerosol Society, London, 2004:228–231.
6. Waldrep J. C., Berlinski A., Dhand R. J. Aerosol. Med. — 2007. — Vol. 20, N 3. — P. 310—319
7. Gerald C. Smaldone, MD PhD, Lorraine Morra, BS. Stony Brook Health Science Center Stony Brook. New York 11794#8172. February 2002












