Характерная черта ХОБЛ – развитие обострений, частота которых прогрессивно увеличивается с нарастанием тяжести заболевания. Во время обострения имеет место усиление выраженности гиперинфляции и так называемых «воздушных ловушек» в сочетании со сниженным экспираторным потоком. Это приводит к усилению одышки, которая обычно сопровождается появлением дистанционных хрипов, чувством сдавления в груди, снижением толерантности к физической нагрузке. Кроме того, происходит нарастание интенсивности кашля, изменяются количество и характер мокроты, интенсивность ее отделения. Одновременно ухудшаются показатели функции внешнего дыхания (ФВД) и газов крови: снижаются скоростные показатели (объем форсированного выдоха в 1 с (ОФВ1) и др.), может возникнуть гипоксемия и даже гиперкапния. Обострения могут начинаться постепенно, исподволь, а может наступить и стремительное ухудшение состояния больного с развитием острой дыхательной и, реже, правожелудочковой недостаточности.
Основная причина обращения больных за медицинской помощью – это именно обострение заболевания, которое требует не только назначения дополнительной терапии, но и – достаточно часто – госпитализации [4]. Обычно в течение года больной ХОБЛ переносит от 1 до 4 и более обострений. Каждое обострение ускоряет темпы снижения функции легких. Именно тяжелые обострения являются причиной смерти больных ХОБЛ, поскольку приводят к развитию острой дыхательной недостаточности [5].
Медико-социальное значение обострений ХОБЛ определяет высокая летальность у данной категории больных. Так, госпитальная летальность колеблется от 4 до 10%, достигая 24% у пациентов отделений интенсивной терапии и реанимации. Еще более пессимистично оценивается долговременный прогноз у больных, госпитализированных по поводу тяжелого обострения ХОБЛ. Летальность среди таких пациентов в ближайший год приближается к 40% [6].
Патогенез заболевания. Хроническое воспаление играет ключевую роль в патогенезе ХОБЛ, его механизмы сложны, но все же можно выделить некоторые его особенности. Воспаление носит системный характер, способствуя морфологическим изменениям в легких: бронхоконстрикции, отеку слизистой оболочки бронхов, гиперсекреции слизи, эмфиземе, что в совокупности приводит к нарушению проходимости дыхательных путей. Основными клетками, принимающими участие в воспалительном процессе, являются нейтрофилы, Т–лимфоциты (CD8+) и макрофаги [7]. Лейкоцитами и другими клетками воспаления, вовлеченными в патогенез ХОБЛ, экспрессируется фермент фосфодиэстераза (ФДЭ) 4-го типа, который регулирует деградацию циклического аденозинмонофосфата (цАМФ) в большинстве иммунных и провоспалительных клеток. Клетки воспаления, накапливаясь в легких, запускают каскад воспалительных реакций, которые, в свою очередь, приводят к снижению бронхиальной проходимости, а также к системному воспалению вне легких. Высвобождаются воспалительные медиаторы, такие как фактор некроза опухоли-α, матриксные металлопротеиназы и интерлейкины, что и служит причиной дальнейшего усиления воспаления, присутствующего и в стабильном состоянии [7].
Хорошо известно, что больные ХОБЛ имеют многочисленные внелегочные проявления заболевания, обусловленные системным эффектом хронического воспаления, свойственного ХОБЛ. В первую очередь это касается дисфункции скелетных мышц, поражения эндотелия сосудов и развития атеросклероза у больных ХОБЛ. Системное воспаление вносит свой вклад и в развитие остеопороза. В последнее время обращено внимание на тот факт, что у больных ХОБЛ в 10–20% случаев встречается анемия. Причина ее до конца не изучена, но есть основания полагать, что она также является результатом системного действия хронического воспаления.
Прогноз ХОБЛ определяется прежде всего по 2-м показателям: активности хронического воспаления и частоте обострений. Эти показатели тесно взаимосвязаны, поэтому предлагается выделять прогностически неблагоприятный фенотип заболевания – «ХОБЛ с частыми обострениями». Таким образом, сама природа воспалительного процесса при ХОБЛ и логика научного поиска подсказывали, что необходимо разрабатывать препараты, которые могли бы воздействовать на специфический характер воспаления при этом заболевании.
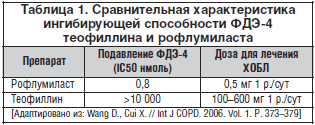
Ингибиторы ФДЭ. Способностью ингибировать ФДЭ обладает теофиллин, который используется в клинической практике с 1930-х гг. Применение неселективных ингибиторов ФДЭ, подобных теофиллину (табл. 1), ограничено большим числом лекарственных взаимодействий и узким диапазоном терапевтических доз, что приводило к частым нежелательным реакциям со стороны сердечно-сосудистой системы и ЖКТ. Кроме того, теофиллин – очень слабый и неселективный ингибитор ФДЭ и в терапевтически значимых концентрациях (<50 мкмоль) вряд ли воздействует на ФДЭ-4 [8]. Таким образом, встал вопрос о разработке селективных ингибиторов ФДЭ-4.
С начала 1990-х гг. научные исследования ингибиторов ФДЭ-4 были направлены на изучение их применения при различных заболеваниях, предположительно иммунно-воспалительного генеза. Существенный интерес к ФДЭ-4 как мишени воздействия объясняется важной функциональной ролью данного фермента в большинстве провоспалительных и иммунокомпетентных клеток. ФДЭ-4 – основное семейство ФДЭ, которое экспрессируется клетками воспаления, включающими эозинофилы, T-лимфоциты, макрофаги, нейтрофилы и дендритные клетки. ФДЭ-4 рассматривается в качестве молекулярной мишени для большого спектра новых лекарственных препаратов, применяемых при различных заболеваниях, особенно органов дыхания. Поскольку ФДЭ-4 участвует в метаболизме цАМФ, сигнальной молекулы, снижающей активность воспалительных клеток, подавление фермента ФДЭ-4 способствует повышению уровня внутриклеточного цАМФ в тех клетках или внутриклеточных структурах, в которых ФДЭ-4 играет основную роль в расщеплении цАМФ (преимущественно лейкоциты). Дальнейшее противовоспалительное действие обусловлено подавлением активности воспалительных клеток [9, 10].
В 1993 г. в сравнительной скрининговой программе из группы бензамидов был выделен рофлумиласт. Выявлены высокая эффективность и селективность рофлумиласта в конкурентном ингибировании ФДЭ-4. Рофлумиласт подавляет 4 типа ФДЭ-4 (А, В, С и D) и не влияет на другие изоферменты ФДЭ. Подавление ФДЭ-4 влияет на функционирование провоспалительных клеток, снижая приток и активность нейтрофилов, CD8+ T–клеток, макрофагов и эозинофилов.
Рофлумиласт под торговым названием Даксас зарегистрирован в странах Европы, Канаде и других странах, включая Российскую Федерацию. В США торговое название препарата – Далиресп. Рофлумиласт выпускается в таблетках по 500 мкг и предназначен для приема 1 р./сут. Рофлумиласт одобрен Европейским медицинским агентством (EMEA) в 2010 г. и Управлением по контролю за продуктами и лекарствами (FDA) в 2011 г. В Российской Федерации препарат зарегистрирован в 2011 г. для терапии тяжелой ХОБЛ с частыми обострениями заболевания в анамнезе (≥2 в год). Именно данный клинический фенотип заболевания характеризуется высоким уровнем воспаления в легких.
Данные клинических исследований рофлумиласта. Специально для оценки эффективности рофлумиласта в отношении частоты обострений ХОБЛ были разработаны и проведены рандомизированные плацебо-контролируемые исследования М2-111, М2-112, М2-124 и М2-125 с продолжительностью периода лечения 52 нед. В этих крупных исследованиях показано, что рофлумиласт значительно снижает частоту обострений и улучшает легочную функцию при добавлении к терапии первой линии [11, 12]. В исследованиях М2-124 и М2-125 был выбран особый фенотип пациентов – ХОБЛ в сочетании с хроническим бронхитом (кашель, продукция мокроты) и наличием в анамнезе обострений ХОБЛ, т. е. фенотип ХОБЛ с высокой активностью хронического воспаления [12]. В целевой популяции пациентов с ХОБЛ выявлены статистически значимые различия между группами применения рофлумиласта и плацебо. Показано положительное влияние препарата как на среднетяжелые, так и на тяжелые обострения ХОБЛ.
В клинических исследованиях использовалась следующая классификация обострений ХОБЛ по тяжести: среднетяжелое обострение – это обострение, потребовавшее назначения антибиотиков и/или системных стероидов; тяжелое обострение – потребовавшее госпитализации пациента [13].
Дополнительный объединенный ретроспективный анализ исследований М2-124 и М2-125, опубликованный в медицинском журнале Chest в 2012 г., показал, что применение рофлумиласта у 3091 пациента с тяжелой ХОБЛ значительно уменьшает риск развития обострений и может способствовать переходу пациентов из группы высокого риска (фенотип «ХОБЛ с частыми обострениями») в группу с более стабильным течением заболевания – «ХОБЛ с редкими обострениями» [14].
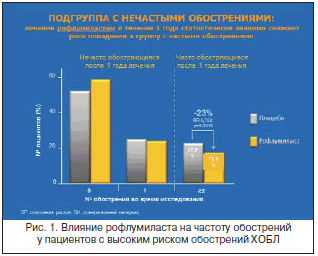
Анализ данных показал, что у пациентов с частыми обострениями при применении рофлумиласта в течение 1 года снижается риск обострений на 20% по сравнению пациентами, применявшими плацебо (коэффициент риска 0,799, p=0,0148) (рис. 1).
Кроме того, 1 год терапии рофлумиластом у пациентов с невысокой частотой обострений (0–1 за год) снижает риск попадания в группу частых обострений на 23% (коэффициент риска 0,768, p=0,0018) (рис. 2).
Данный клинический эффект не зависит от сопутствующей терапии. Эффективность была показана как у пациентов с обострениями умеренной степени тяжести, так и у пациентов с тяжелыми обострениями.
Опубликованные результаты проведенных клинических исследований рофлумиласта продемонстрировали удлинение временного интервала до первого и второго последующего обострения ХОБЛ в подгруппе пациентов, которые перенесли обострение, и снижение отношения рисков при анализе в соответствии с результатами рандомизации (ITT-анализ) [12].
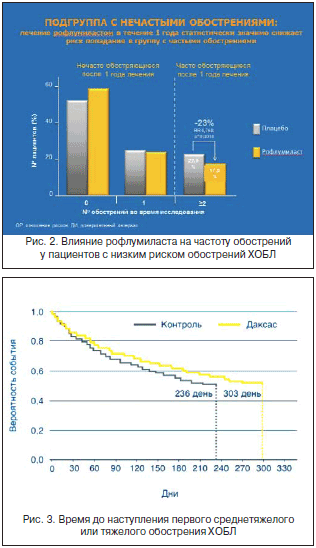
Результаты отдельного анализа показали, что в среднем продолжительность времени до развития первого среднетяжелого или тяжелого обострения ХОБЛ была больше в группе рофлумиласта, чем в группе плацебо (303 дня при лечении рофлумиластом и 236 дней – плацебо) (рис. 3) [15].
Относительный риск развития обострений в группе рофлумиласта составил для первого обострения 0,89 (p=0,019), для второго – 0,79 (p=0,001), для третьего – 0,73 (p=0,003). При этом эффекты рофлумиласта были наиболее выраженными у пациентов с 2-мя или более обострениями за предыдущий год (частота обострений в исследовании 1,51 для рофлумиласта против 1,95 для плацебо; различие на 22%). Авторы анализа показали, что рофлумиласт статистически значимо увеличивает продолжительность времени до развития первого среднетяжелого и тяжелого обострения ХОБЛ, значительно снижает риск последующих обострений ХОБЛ, лечение рофлумиластом дает возможность стабилизировать течение заболевания.
Другой дополнительный анализ результатов исследований М-124 и М-125 проводился с целью изучить влияние рофлумиласта на частоту тяжелых обострений ХОБЛ, приводящих к госпитализации и/или смерти, и частоту госпитализаций по любой причине в 2-х годовых многоцентровых рандомизированных клинических исследованиях рофлумиласта [15]. В работе показано, что данное лекарственное средство снижает частоту тяжелых обострений ХОБЛ, приводящих к госпитализации/смерти, на 21,6% (рис. 4) [17].
Уменьшение числа госпитализаций является важной целью лечения ХОБЛ и дает дополнительные преимущества в виде снижения затрат системы здравоохранения.
Доказано, что у пациентов с фенотипом «ХОБЛ с частыми обострениями» отмечаются более быстрое снижение функции легких, более выраженное снижение физической активности, ухудшение качества жизни и увеличение риска смерти. Именно поэтому выявление таких пациентов и активная терапия, направленная на снижение частоты обострений, являются важными шагами в определении стратегии лечения ХОБЛ.
Во всех клинических исследованиях рофлумиласта в качестве показателя эффективности использовался ОФВ1. У пациентов, получавших рофлумиласт, отмечено статистически значимое положительное действие препарата по сравнению с группой, в которой применялось плацебо. В исследованиях величина эффекта составляла от 39 до 80 мл, в среднем – приблизительно 50 мл. Улучшение ОФВ1 отмечалось в течение 4 нед. Различий в ответной реакции между лицами, курящими в прошлом или настоящем, а также между группами пациентов, использовавших или не использовавших сопутствующую терапию бронходилататорами короткого действия, не выявлено.
Влияние рофлумиласта на показатели ФВД изучали в 24-недельном исследовании М2-128 у пациентов с ХОБЛ, принимавших антихолинергический бронходилататор длительного действия тиотропия бромид [16]. Рофлумиласт при добавлении к лечению тиотропия бромидом достоверно улучшал ОФВ1 до и после применения бронходилататора по сравнению с плацебо (p<0,0001). Улучшение показателей ФВД становилось очевидным уже через 4–8 нед. лечения рофлумиластом и сохранялось на всем протяжении исследования. Положительные эффекты рофлумиласта и бронходилататоров длительного действия являются аддитивными, поскольку эти препараты обладают разными механизмами действия. Рофлумиласт как селективный ингибитор ФДЭ-4 влияет на бронхиальную проходимость опосредованно благодаря своему противовоспалительному действию. Иными словами, добавление к терапии рофлумиласта позволяет получить дополнительные благоприятные эффекты помимо тех, что уже были достигнуты с помощью препаратов первого ряда для поддерживающей терапии ХОБЛ.
Рофлимиласт обычно хорошо переносится. Клинические исследования с участием 12 тыс. пациентов с ХОБЛ показали, что наиболее распространенными побочными эффектами были: диарея (5,9%), снижение веса (3,4%), тошнота (2,9%), боли в животе (1,9%) и головная боль (1,7%). Большинство побочных эффектов проявлялось в легкой или умеренной степени, главным образом в течение первых недель лечения, и в большинстве случаев исчезало по мере продолжения терапии.
Заключение. Имеющиеся на сегодняшний день данные, полученные в крупных клинических исследованиях на широкой популяции пациентов, свидетельствуют о большом потенциале рофлумиласта (Даксаса) как первого представителя принципиально нового класса препаратов, нацеленных на лечение специфичного для ХОБЛ воспаления. Анализ совокупных результатов показал, что наибольшая эффективность рофлумиласта отмечается у пациентов с тяжелым течением ХОБЛ и частыми обострениями. Эта эффективность подтверждается улучшением легочной функции, а также уменьшением частоты обострений при добавлении рофлумиласта к поддерживающей терапии бронходилататорами длительного действия и ингаляционными глюкокортикостероидами. Применение рофлумиласта наиболее эффективно у пациентов с фенотипом «ХОБЛ с частыми обострениями» при назначении только в сочетании с основными препаратами базисной терапии.
В качестве иллюстрации эффективности рофлумиласта приведем клинические наблюдения.
Пациент М., 65 лет, пенсионер, обратился в январе 2013 г. в городской пульмонологический центр г. Челябинска с жалобами на кашель с гнойной мокротой объемом до 30 мл/сут. Из анамнеза известно, что курит с 19 лет по 1 пачке сигарет в день. В последние 10 лет стал отмечать одышку при выполнении обычной физической нагрузки и ежедневный утренний кашель. С этого же времени отметил учащение обострений, которые стали беспокоить больного по 2–3 р./год. Участковым врачом в прошлом году заподозрена ХОБЛ. Пациент обследовался у пульмонолога: были проведены спирометрия, ЭКГ, компьютерная томография (КТ), взяты анализы мокроты. Изменения при функциональном исследовании легких: ОФВ1 / форсированная жизненная емкость легких (ФЖЕЛ) 0,67 и ОФВ1 44% от должных величин после 400 мг сальбутамола свидетельствовали о выраженной бронхиальной обструкции. Наблюдались характерные изменения на КТ. На основании всего вышеизложенного был поставлен диагноз «ХОБЛ III степени тяжести, риск D».
Больному назначена стандартная терапия: тиотропия бромид 18 мкг/сут в сочетании с формотеролом + будесонидом 160/4,5 по 2 дозы 2 р./сут. Состояние несколько улучшилось – одышка стала беспокоить меньше, но количество обострений осталось прежним. За 2012 г. их было 3. Одно из них потребовало госпитализации, т. к. сопровождалось выраженной интоксикацией, высокой температурой и развитием дыхательной недостаточности. В январе 2013 г. к лечению добавлен рофлумиласт 500 мкг/сут. При последующих визитах в городской пульмонологический центр через 3, 6 и 12 мес. отмечено только 1 нетяжелое обострение после острой респираторной вирусной инфекции (ОРВИ) в декабре 2013 г. (лечение пациент принимал амбулаторно). Из побочных действий наблюдалось учащение стула до 2 р./сут в первый месяц, которое потом не повторялось. Переносимость препарата была удовлетворительной. В настоящее время прием препарата продолжается.
В декабре 2012 г. на прием к пульмонологу обратилась пациентка К., 51 год, с ХОБЛ 3-й степени тяжести, риск D. Жалобы: одышка при выполнении физической нагрузки (подъем на 4-й этаж), ежедневный кашель с мокротой желтого цвета в количестве около 20 мл/сут, частые обострения (5 р./год), сопровождающиеся обязательным назначением антибиотиков. Курит с 30-летнего возраста по 1 пачке в день. Были проведены спирометрия (ОФВ1/ФЖЕЛ 0,65 и ОФВ1 47% от должных величин после 400 мг сальбутамола), ЭКГ, КТ. Поставлен диагноз «ХОБЛ III степени, риск С».
Назначены респираторные фторхинолоны – моксифлоксацин 400 мг/сут на 7 дней, тиотропия бромид 18 мкг в сочетании с индакатеролом 150 мкг и рофлумиласт 500 мкг/сут. Побочные действия препаратов пациентка не отметила. В январе 2013 г. сделана прививка от пневмококковой инфекции – превенар 13. В последующем больная отметила улучшение состояния – уменьшились кашель и одышка. За 2013 г. было 1 нетяжелое обострение после ОРВИ (в ноябре), которое не требовало госпитализации и продолжалось 5 дней. В настоящее время прием препаратов, назначенных ранее, продолжается.
Таким образом, можно говорить об успешном применении рофлумиласта (Даксаса) у больных ХОБЛ с бронхитическим фенотипом с частыми обострениями.