На Римском консенсусе III в 2006 году международными экспертами по изучению функциональных заболеваний желудочно–кишечного тракта (ЖКТ) дисфункция желчевыводящих путей (ДЖВП) определена, как первичные дискинезии, развившиеся в результате моторно–тонических нарушений желчного пузыря (ЖП), желчных протоков и их сфинктеров, обусловливающие нарушение оттока желчи и/или панкреатического секрета в двенадцатиперстную кишку (ДПК) при отсутствии органических препятствий [1].
Ведущим клиническим симптомом дисфункциональных расстройств билиарного тракта является симптом абдоминальной боли билиарного типа, проявления которого варьируют от постоянных ощущений дискомфорта до периодических приступообразных болей в правом подреберье на фоне отсутствия какой–либо органической причины таких приступов. Диагностический поиск заболевания, повлекшего за собой развитие абдоминальной боли, должен сочетать наряду с лабораторно–инструментальными методами подробную оценку клинического течения субъективных проявлений и данных анамнеза заболевания и жизни пациента. Нередко нарушения моторики желчевыводящих путей (ЖВП) могут иметь вторичный характер, т.е. быть одним из проявлений или осложнений деструктивно–воспалительных поражений билиарного тракта, а также развиться на фоне имеющейся патологии органов пищеварения или брюшной полости. Таким образом, каждый случай постановки диагноза ДЖВП, как и другой функциональной патологии, повышает для практического врача долю ответственности и требует постоянного наблюдения за пациентом, поскольку при выявлении органической патологии на любом этапе диагностического поиска возможно изменение диагноза ДЖВП.
Эпидемиология
Данные эпидемиологических исследований по этому вопросу довольно скудные, учитывая трудности дифференциальной диагностики, низкую обращаемость пациентов к врачу и недостаточно внимательное отношение врача общей практики к функциональным расстройствам. Однако, по имеющимся немногочисленным наблюдениям, можно сделать вывод о высокой актуальности изучения функциональной патологии билиарного тракта. Среди функциональных расстройств ЖКТ, которые охватывают до 30% взрослого населения западных стран, более половины составляют ДЖВП, непосредственно являясь причиной клинических проявлений или сопровождая другие функциональные нарушения ЖКТ (в частности, функциональную неязвенную диспепсию или синдром раздраженного кишечника) [1,2]. Кроме того, в последние годы на фоне участившихся случаев обращаемости пациентов с патологией ЖВП, отмечается увеличение доли функциональной патологии ЖП и сфинктера Одди (СО) до 15% от всех заболеваний ЖВП.
По данным исследования W. Hess и соавт., среди лиц с заболеваниями ЖВП пациенты с функциональной патологией в целом составляют до 10%, пациенты с гипертонусом СО – 0,7 и 2,2% после операции по поводу желчно–каменной болезни (ЖКБ) [3]. При ультразвуковом исследовании (УЗИ) ЖВП больных с абдоминальной болью билиарного типа признаков воспаления и конкрементов не было обнаружено у 28,3%, что может свидетельствовать о наличии функционального характера боли [4]. Преимущественно ДЖВП страдают женщины молодого возраста, пониженного питания, астенического телосложения, с выраженной эмоциональностью, лабильной нервной системой.
Этиология и патогенез
Этиология и патогенез дисфункциональных расстройств билиарного тракта до конца не выяснены. Считается, что в их развитии имеют значение как первичные нарушения функции гладких мышц сфинктера, встречающиеся редко и составляющие в среднем 10–15%, так и вторичные моторно–тонические расстройства ЖВП [3,5,6]. Среди вторичных причин ДЖВП имеют место: функциональное состояние СО после холецистэктомии (ХЭ), воспалительные и/или деструктивные изменения стенок ЖП другого характера, наличие конкрементов в полости ЖП, при гормональных нарушениях на фоне предменструального, климактерического синдромов, беременности, сахарного диабета, при заболеваниях печени – жировой дистрофии печени, гепатите, фиброзе/циррозе печени, при диэнцефальных расстройствах, при правостороннем нефроптозе, пептической язве желудка или ДПК. Формированию функциональных нарушений ЖВП способствуют тесно связанные между собой причины [6]:
• психоэмоциональное состояние самого пациента, окружающая его обстановка в семье и на работе, особенности воспитания и отношение к своему здоровью;
• нейрогуморальные нарушения регуляции моторной функции билиарной системы;
• изменения висцеро–висцеральных связей с повышением болевой чувствительности, так называемые гиперсенситивные состояния;
• нарушение тонуса ДПК – кислый химус, дуоденит, язвенная болезнь желудка и ДПК, дуоденальный папиллит, панкреатит, раздражение большого дуоденального сосочка (БДС), спазм СО;
• внутрипротоковая и внутриполостная гипертензия – спазм гладкой мускулатуры стенок ЖКТ, синдром раздраженного кишечника, энтерит с моторными нарушениями;
• состояния после ХЭ (ДЖВП развивается у 80% больных);
• качество и количество пищи, режим питания.
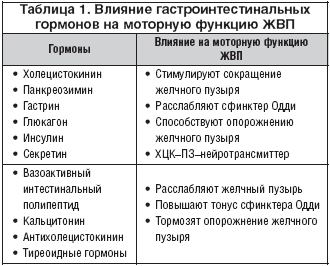
В основе патогенеза ведущего клинического симптома билиарной боли лежат моторно–тонические нарушения гладкой мускулатуры основных структур билиарного тракта (стенок ЖП, желчных протоков и сфинктерного аппарата с ретроградным изменением тонуса и внутриполостного давления ДПК и протоков поджелудочной железы), что приводит к формированию порочного замкнутого круга нейрогуморального дисбаланса в регуляции сократительной деятельности гладкой мускулатуры ЖВП. Основное значение в системе нейрогуморальных факторов ЖВП имеют тонус блуждающего нерва, взаимодействие гастроинтестинальных пептидных гормонов и нейротрансмиттеров (табл. 1). Мышечный тонус, ответственный за развитие боли при ДЖВП, контролируется также симпатической и парасимпатической нервной системой. Расслаблению ЖП И СО способствует адренергическая стимуляция, а их сокращение обусловлено активностью М–холинорецепторов и в большей степени М3–холинорецепторов, локализованных в гладкомышечных клетках верхних отделов ЖКТ, билиарного тракта, протоках экзокринных желез.
Функциональным нарушениям более подвержены желчный пузырь и сфинктер Одди, так как именно эти элементы билиарного тракта играют главную роль в регуляции взаимосвязей и поддержании полноценной функциональной деятельности всех билиарных структур. Учитывая этот факт, экспертами по изучению функциональной патологии ЖКТ на Римском консенсусе III–2006 были предложены четкие диагностические критерии дисфункциональных нарушений ЖВП [1].
Диагностика
Диагностическими критериями дисфункции ЖП и СО является наличие рецидивирующих с различными интервалами (не обязательно ежедневно) эпизодов абдоминальной боли в эпигастральной области и/или в правом подреберье длительностью более 30 минут с постоянным уровнем интенсивности во время приступа, способных нарушать ежедневную активность и заставлять пациентов обращаться в отделения неотложной помощи, а также не уменьшающихся после акта дефекации, при перемене положения тела, после приема антацидов, при отсутствии каких–либо органических заболеваний, которые могли бы объяснить такую симптоматику. Кроме того, боль может сочетаться с одним и более из следующих признаков: связь с тошнотой или рвотой, иррадиация боли в спину и/или правую лопатку и нередко – возникновение в ночные часы [1].
При функциональных расстройствах ЖП учитываются все вышеуказанные признаки в сочетании с нормальными показателями активности печеночных ферментов, конъюгированного билирубина и амилазы/липазы.
Функциональное расстройство СО билиарного типа характеризуется нормальными показателями амилазы/липазы в сыворотке крови и повышением активности сывороточных трансаминаз, щелочной фосфатазы или конъюгированного билирубина, связанным с не менее двумя эпизодами боли. Критерием, подтверждающим функционального расстройства СО панкреатического типа, является повышение уровня амилазы/липазы сыворотки крови. Функциональные расстройства СО могут встречаться при отсутствии ЖП у пациентов после ХЭ.
Диагноз ДЖВП выставляется на основании характерных жалоб, анамнеза, результатов объективного обследования больного, лабораторных и инструментальных методов обследования, позволяющих исключить любые возможные признаки органической патологии. Более настороженно необходимо оценивать состояние при наличии симптомов «красного флага» – анемия, потеря массы тела, повышение температуры тела выше субфебрильных цифр, повышение маркеров воспаления в анализе крови или мочи, ночные абдоминальные боли, возраст старше 50 лет, семейный анамнез (онкологические заболевания у ближайших родственников, целиакия, аутоиммунные заболевания и др.) [6,7].
В зависимости от вида функциональных расстройств болевой синдром и сопровождающие его диспепсические явления (чаще всего тошнота, горечь во рту и рвота) имеют свои особенности, что в совокупности с данными анамнеза и осмотра дает возможность поставить предварительный диагноз при первой беседе с пациентом.
На этапе сбора анамнеза важна оценка болевого синдрома: характер боли (схваткообразная, ноющая, ощущение тяжести в правом подреберье), длительность болевого синдрома, наличие типичной иррадиации, провоцирующих факторов. Целесообразно уточнить, чем сопровождается боль, факторы усиления и ослабления боли, наличие психоэмоциональных нагрузок; возраст пациента (у лиц старшего возраста чаще возникают вторичные дискинезии); наличие в прошлом желчных колик. Для определения объективного статуса проводят оценку симптомов воспаления желчного пузыря (Ортнера, Мерфи, Кера и др). Комплексный подход к сбору анамнестических данных и результатов объективного обследования позволяет с большой долей вероятности исключить вторичный характер ДЖВП.
Диагностические тесты при заболеваниях билиарного тракта делят на 2 группы: скриннинговые и уточняющие. Первая группа методов позволяет заподозрить на основе исключения органическую патологию, объясняющую клинические симптомы. К ним относят определение биохимических показателей, УЗИ органов брюшной полости, ЭГДС с осмотром БДС. Вторая группа методов детализирует уровень функциональных нарушений и их характер [6]. К уточняющим методикам ДЖВП, среди биохимических показателей относят уровень сывороточных трансаминаз, конъюгированного билирубина, амилазы/липазы, что дает возможность определить тип дисфункции СО в соответствии с клиническими критериями [1].
Среди инструментальных методик наибольшими преимуществами обладает трансабдоминальное УЗИ – возможность проведения процедуры без предварительной подготовки больного, неинвазивность метода, отсутствие лучевой нагрузки, высокая информативность, а также невысокая стоимость. Метод позволяет исключить органическую патологию ЖВП и поджелудочной железы, выявить билирный сладж и конкременты небольших размеров. Перспективным представляется внедрение в широкую клиническую практику эндосонографии (эндоУЗИ) – метода с более высокой чувствительностью для определения микролитов, особенно в протоках, патологии БДС (стенозирующий папиллит, неопроцесс) и протоковой системы поджелудочной железы. В сложных клинических случаях возможно проведение магнитно–резонансной холангиопанкреатографии с контрастированием (МРХПГ), ЭРХПГ, в том числе с анализом желчи и манометрией СО.
При подозрении на дисфункцию СО панкреатического типа целесообразно проведение диагностических мероприятий в такой последовательности [7]:
1) исключение основной этиологии панкреатита (желчно–каменная болезнь, алкогольное воздействие);
2) лабораторная диагностика (печеночные биохимические пробы, панкреатические ферменты);
3) инструментальная диагностика (УЗИ органов брюшной полости, эндоУЗИ и/или МРХПГ).
Лечение
Несмотря на то, что ДЖВП, сопровождающаяся болями в животе, не представляет опасности для жизни, ее клинические проявления существенно снижают качество жизни пациентов и имеют значительные социально–экономические последствия. Пациенты с функциональной патологией ЖВП путей курируются амбулаторно. Однако учитывая необходимость проведения широкого спектра диагностических мероприятий для исключения органической патологии, в некоторых случаях возможно решение вопроса о госпитализации в стационар кратковременного пребывания. В основе терапии пациентов с ДЖВП лежит комплексный подход, целями которого является купирование боли, восстановление нормального поступления желчи в ДПК и профилактика развития осложнений. Задачи лечения состоят в восстановлении проходимости и сократительной способности ЖВП, нормализации химического состава желчи, моторики кишечника и состава его микрофлоры, а также процессов пищеварения. Основными направлениями в купировании билиарной боли, как ведущего симптома ДЖВП, является нормализация моторно–тонических расстройств ЖВП, снижение висцеральной чувствительности и коррекция механизмов восприятия боли.
При проведении лечебных мероприятий в первую очередь необходимо выполнение общих рекомендаций рационального режима труда и отдыха, дозированных физических нагрузок (желательно под наблюдением специалиста по лечебной физической культуре).
Диетотерапия занимает существенное место в лечении данной категории больных. Диетические рекомендации направлены на регуляцию секреции пищеварительных соков, моторной функции кишечника и нормализацию массы тела. Лечебное питание должно быть частым, дробным, с соблюдением режима приема пищи и контроля качества и количества пищи. Из рациона следует исключить алкогольные и газированные напитки, копчености, жирные и жареные блюда и приправы. Для восстановления моторно–эвакуаторной функции кишечника показано употребление пищевых волокон, так как нормализация внутрибрюшного давления приводит к нормальному продвижению желчи в ДПК, что особенно важно при наличии осадка в ЖП. Кроме того, нормализуется вторичный обмен желчных кислот за счет восстановления популяции микроорганизмов, принимающих в нем участие.
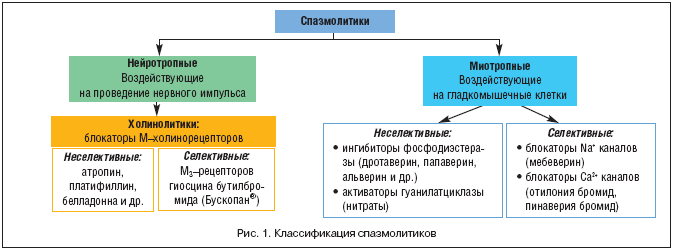
Выбор медикаментозной терапии ДЖВП независимо от формы должен учитывать ведущий клинический симптом билиарной боли. Для его купирования принято использовать релаксанты гладкой мускулатуры, среди которых выделяют спазмолитики миотропного и нейротропного действия (рис. 1).
Препаратами первого ряда для лечения абдоминальной боли признаны антихолинэргические средства, среди которых предпочтение отдано селективному М–холинолитику – гиосцина бутилбромиду (ГББ, скополамин бутилбромид – Бускопан®). ГББ – производное гиосцина, являющегося алколоидом растения рода Duboisia [2]. ГББ – четвертичное аммониевое соединение, которое содержит молекулу азота, связанную четырьмя различными связями с разными химическими группами. Молекула ГББ высокополяризована и в отличие от аммония и других подобных соединений сохраняет полярность независимо от рН среды. В связи с этим при пероральном применении происходит лишь частичная абсорбция препарата (8%), а системная биодоступность составляет менее 1%, что значительно уменьшает риск возникновения побочных эффектов [13].
Гиосцина бутилбромид вследствие высокой аффинности к мускариновым рецепторам распределяется главным образом в мышечных клетках органов брюшной полости и малого таза, а также в интрамуральных ганглиях органов брюшной полости. ГББ – селективный М–холинолитик, вследствие высокой аффинности преимущественно к мускариновым рецепторам 3 подтипа распределяется главным образом в мышечных клетках органов брюшной полости и малого таза, а также в интрамуральных ганглиях органов брюшной полости [8,9]. Несмотря на низкую абсорбцию и низкую системную биодоступность – менее 1%, небольшая часть дозы, абсорбированная в кровоток, оказывает также ганглиоблокирующее действие. Блокада мускариновых рецепторов на постсинаптических мембранах органов–мишеней приводит к снижению внутриклеточной концентрации ионов кальция и расслаблению мышц. Степень миорелаксации зависит от тонуса парасимпатической нервной системы, что определяет существенные различия индивидуальной эффективности препаратов данной группы. Метаболизм осуществляется в основном путем гидролиза эфирной связи. После применения препарата внутрь почечная элиминация составляет от 2 до 5%, элиминация через кишечник – 90%. Препарат не проникает через гематоэнцефалический барьер и поэтому не вызывает нежелательных явлений со стороны ЦНС. Препарат действует на всем протяжении ЖКТ (проксимальные и дистальные отделы).
Так как препарат действует местно, плохо всасывается и не проникает через гематоэнцефалический барьер, частота развития типичных системных антихолинергических (атропиноподобных) нежелательных явлений при использовании гиосцина бутилбромида является низкой и сопоставимой с таковой при использовании плацебо [8].
По данным Минушкина О.Н. и соавт. (2010), отличная и хорошая эффективность ГББ при лечении больных с дисфункцией билиарного тракта составила 91,6% случаев. Высокая эффективность Бускопана® может быть обусловлена двойным механизмом действия препарата – расслабляющим на сфинктер Одди и стимулирующим на моторику ДПК [10].
В группе блокаторов медленных кальциевых каналов также выделяют неселективные и селективные препараты. Неселективные блокаторы (верапамил, дилтиазем, нифедипин и др.) вызывают релаксацию гладкой мускулатуры и обладают широким спектром кардиоваскулярных эффектов. При их применении происходит закрытие кальциевых каналов клеточных мембран, что мешает входу ионов кальция в цитоплазму и вызывает расслабление гладкой мускулатуры. Для достижения гастроэнтерологических эффектов требуются высокие дозы этих препаратов, что практически исключает их использование.
Селективные блокаторы (пинаверия бромид, отилония бромид). Данные препараты действуют главным образом на уровне толстой кишки. Лишь 10–15% препарата действует на уровне билиарного тракта и имеет опосредованные эффекты, связанные с уменьшением внутрипросветного давления, что облегчает пассаж желчи. Пинаверия бромид – спазмолитик миотропного действия. Препарат избирательно блокирует потенциал–зависимые кальциевые каналы L–типа гладкой мускулатуры кишечника и препятствует избыточному поступлению кальция внутрь клетки. Препарат не обладает антихолинэргическим, вазодилататорным и антиаритмическим действием.
К миотропным неселективным спазмолитикам относятся препараты, влияющие на активацию ферментов, ответственных за состояние гладкой мускулатуры в организме (фосфодиэстеразы, гуанилатциклазы) – дротаверин, папаверин, нитраты. Механизм действия известного в течение многих десятилетий дротаверина основан на подавлении активности фосфодиэстеразы. Данный фермент присутствует в гладкомышечных клетках желчевыводящих и мочевыводящих путей, его блокада дротаверином оказывает спазмолитическое действие. Препараты данной группы у больных с ДЖВП обычно применяют кратковременно для купирования болевого приступа. Механизм действия нитратов (нитроглицерин, нитросорбит и др.) – образование в гладких мышцах свободных радикалов окиси азота, которые активируют гуанилатциклазу и увеличивают содержание цГМФ, что приводит к их расслаблению. Однако в связи с выраженными кардиоваскулярными эффектами и развитием толерантности они мало приемлемы для курсовой терапии ДЖВП.
Более широкое применение для лечения абдоминальной боли при ДЖВП получили селективные миотропные спазмолитики, особенно в схемах длительной курсовой терапии. Препаратами этой группы являются мебеверина гидрохлорид, альверина цитрат, гимекромон. Мебеверина гидрохлорид обладает двойным механизмом действия: снижает проницаемость клеток гладкой мускулатуры для ионов натрия (антиспастический эффект), ограничивает выход ионов калия из клетки (предотвращение развития гипотонии). Не действует на холинэргическую систему. Альверина цитрат – миотопный спазмолитик с папавериноподобным действием, обладает модулирующим эффектом на моторику. Гимекромон – фенольное производное кумарина. Препарат оказывает избирательное спазмолитическое действие на СО и другие сфинктеры ЖВП, усиливая образование и отделение желчи.
Учитывая необходимость комплексного подхода к лечению ДЖВП и основные задачи лечения, в ряде случае целесообразно прибегать к назначению ряда вспомогательных лекарственных средств. Прокинетики (сульпирид, метоклопрамид, домперидон, итоприда гидрохлорид) способствуют нормализации давления в ДПК и улучшению градиента давления в билирном тракте. Желчегонные средства растительного происхождения и/или препараты, содержащие желчные кислоты (препараты урсодезоксихолевой кислоты, настой кукурузных рылец, фестал и др.), усиливают моторику ЖП, уменьшают литогенность желчи, улучшают отток желчи и нормализуют состояние микробиоценоза кишечника. При наличии сопутствующего синдрома избыточного бактериального роста в кишечнике показано назначение кишечных антисептиков (рифаксимин) и пре–/пробиотиков с содержанием бифидо– и лактобактерий.
Особого внимания заслуживают препараты, уменьшающие висцеральную гиперчувствительность. У пациентов с выраженной висцеральной гиперчувствительностью, психогенными болями целесообразно применение трициклических антидепрессантов (например, амитриптилина). Установлено, что антидепрессанты и нейролептики оказывают влияние на психогенную боль и способны повышать порог висцеральной чувствительности. Влиянием на висцеральную гиперчувствительность обладают также М–холинолитики – гиосцина бутилбромид (Бускопан®) и синтетический аналог энкефалина тримебутин [9].
При гипокинетических расстройствах ЖП наряду с прокинетиками, холеретиками и холекинетиками показано назначение полиферментных препаратов. Следует помнить, что наилучшего эффекта можно достичь при назначении препаратов панкреатина 4–го поколения в виде минимикросфер и микротаблеток в дозе 10000/25000 ЕД липазы (особенно при внешнесекреторной недостаточности поджелудочной железы). Ферментные препараты вызывают благоприятную реакцию со стороны поджелудочной железы и в целом положительно влияют на процесс пищеварения.
Учитывая возможное развитие микроэкологических нарушений в тонкой кишке (избыточный бактериальный рост), при наличии микробной контаминации тонкой кишки необходимо проведение деконтаминирующей терапии. Для достижения наилучшего эффекта целесообразно применять невсасывающиеся кишечные антибиотики (рифаксимин) или кишечные антисептики с одномоментным и/или последовательным применением пре– и пробиотиков (препаратов лактулозы, лекарственных препаратов на основе пищевых волокон – псиллиум и др.) [12].
Литература
1. Drossman D.A.The Functional Gastrointestinal Disorders and the Rome III Process. Gastroenterology 2006; 130:1377–1390.
2. Evangelista S. Quaternary ammonium derivatives as spasmоlytics for irritable bowel syndrome Curr.Pharm.Des. 2004; 10:3561–3568.
3. Birke E.R. Article on the Problems of Biliary Tract Diseases and Their Therapy. Summary Report. Therapiewoche 1974; 16:1803–1806.
4. Corazziari E, Shaffer EA, Hogan W, et al. Functional disorders of the biliary tract and pancreas. Gut 1999; 45(Suppl.2):48–54.
5. Гастроэнтерология. Национальное руководство. Под редакцией акад. РАМН Ивашкина В.Т. М. ГЭОТАР–Медиа. 2008. С. 574.
6. Маев И.В., Самсонов А.А., Кучерявый Ю.А. Болезни билиарного тракта. Учебное пособие. М., 2010.88стр.
7. Ильченко А.А. Дисфункции билиарного тракта: диагностика и коррекция // Consilium medicum. Гастроэнтерология. 2011. № 1. С. 28–33.
8. Tytgat G. Hyoscine butylbromide: a review of its use in the treatment of abdominal crampting and pain. Drug 2007; 67(9): 1343–1347.
9. Сфинктеры пищеварительного тракта. Под. ред. проф. В.Ф. Байтингера. Томск. 1994. 207с.
10. Минушкин О.Н., Масловский Л.В. Диагностика и лечение функциональных расстройств билиарного тракта // РМЖ. Гастроэнетерология. 2010.Т.18. № 4. С. 1–7.
11. Маев И.В., Самсонов А.А., Салова Л.М., Шах Ю.С., Ульянкина Е.В. Диагностика и лечение заболеваний желчевыводящих путей. Учебное пособие. М., 2003.96 стр.
12. М.Д.Ардатская Функциональные расстройства билиарного тракта (определение, классификация, диагностические и лечебные подходы) // Consilium medicum. Справочник поликлинического врача №7. 2010.
13. Samuels L., Pharmacotherapy update: Hyoscine butylbromide in the treatment of abdominal spasms. Clinical Medicine: Therapeutics 2009:1 647–655.












