–ü–ĺ–∑–∂–Ķ —ć—ā–ĺ –Ņ–ĺ–Ľ–ĺ–∂–Ķ–Ĺ–ł–Ķ –Ĺ–į—ą–Ľ–ĺ —Ā–≤–ĺ–Ķ –Ņ–ĺ–ī—ā–≤–Ķ—Ä–∂–ī–Ķ–Ĺ–ł–Ķ –ł –≤ —Ä–į–Ī–ĺ—ā–į—Ö –∑–į—Ä—É–Ī–Ķ–∂–Ĺ—č—Ö –į–≤—ā–ĺ—Ä–ĺ–≤ [6–7]. –í–ł—Ā—Ü–Ķ—Ä–į–Ľ—Ć–Ĺ–į—Ź –≥–ł–Ņ–Ķ—Ä—á—É–≤—Ā—ā–≤–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā—Ć, –≤–ĺ–∑–Ĺ–ł–ļ–į—é—Č–į—Ź –Ņ—Ä–ł –≤–ĺ—Ā–Ņ–į–Ľ–Ķ–Ĺ–ł–ł —Ā–Ľ–ł–∑–ł—Ā—ā–ĺ–Ļ –ĺ–Ī–ĺ–Ľ–ĺ—á–ļ–ł –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į, –≤–Ķ–ī–Ķ—ā –ļ —ā–ĺ–ľ—É, —á—ā–ĺ —É 25% –Ľ–ł—Ü, –Ņ–Ķ—Ä–Ķ–Ĺ–Ķ—Ā—ą–ł—Ö –ě–ö–ė, –≤ –ī–į–Ľ—Ć–Ĺ–Ķ–Ļ—ą–Ķ–ľ —Ä–į–∑–≤–ł–≤–į–Ķ—ā—Ā—Ź —Ā–ł–Ĺ–ī—Ä–ĺ–ľ, –Ņ–ĺ–ī–ĺ–Ī–Ĺ—č–Ļ –°–†–ö [8–10].
–¶–Ķ–Ľ—Ć—é –Ĺ–į—Ā—ā–ĺ—Ź—Č–Ķ–Ļ —Ä–į–Ī–ĺ—ā—č —Ź–≤–ł–Ľ–ĺ—Ā—Ć –ł–∑–Ľ–ĺ–∂–Ķ–Ĺ–ł–Ķ –ĺ—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–Ķ–Ļ –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ķ–∑–į, –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö –ļ—Ä–ł—ā–Ķ—Ä–ł–Ķ–≤ –ł –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –Ņ–ĺ—Ā—ā–ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ–ĺ–≥–ĺ —Ā–ł–Ĺ–ī—Ä–ĺ–ľ–į —Ä–į–∑–ī—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į (–ü–°–†–ö).
–ú–į—ā–Ķ—Ä–ł–į–Ľ—č –ł –ľ–Ķ—ā–ĺ–ī—č –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź
–° 1994 –Ņ–ĺ 2005 –≥. –ľ—č –Ĺ–į–Ī–Ľ—é–ī–į–Ľ–ł 750 –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö, –Ĺ–į—Ö–ĺ–ī–ł–≤—ą–ł—Ö—Ā—Ź –Ĺ–į –Ľ–Ķ—á–Ķ–Ĺ–ł–ł –≤ –¶–Ě–ė–ė–ď. –Ē–ł–į–≥–Ĺ–ĺ–∑ —É—Ā—ā–į–Ĺ–į–≤–Ľ–ł–≤–į–Ľ–ł –≤ —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤–ł–ł —Ā —ā—Ä–Ķ–Ī–ĺ–≤–į–Ĺ–ł—Ź–ľ–ł «–†–ł–ľ—Ā–ļ–ł—Ö –ļ—Ä–ł—ā–Ķ—Ä–ł–Ķ–≤ – II» (1999). –í –ĺ–Ī—Ā–Ľ–Ķ–ī—É–Ķ–ľ–ĺ–Ļ –≥—Ä—É–Ņ–Ņ–Ķ –Ņ—Ä–Ķ–ĺ–Ī–Ľ–į–ī–į–Ľ–ł –∂–Ķ–Ĺ—Č–ł–Ĺ—č (60,1%). –í–ĺ–∑—Ä–į—Ā—ā –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –Ĺ–į—Ö–ĺ–ī–ł–Ľ—Ā—Ź –≤ –Ņ—Ä–Ķ–ī–Ķ–Ľ–į—Ö –ĺ—ā 18 –ī–ĺ 45 –Ľ–Ķ—ā, –į –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā—Ć –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł —Ā–ĺ—Ā—ā–į–≤–Ľ—Ź–Ľ–į –ĺ—ā 1,5 –ī–ĺ 2,5 –≥–ĺ–ī–į. –£ 79,3% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –≤ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –ļ–į—Ä—ā–ł–Ĺ–Ķ –°–†–ö –Ņ—Ä–Ķ–ĺ–Ī–Ľ–į–ī–į–Ľ–į –ī–ł–į—Ä–Ķ—Ź, —É –ĺ—Ā—ā–į–Ľ—Ć–Ĺ—č—Ö – –∑–į–Ņ–ĺ—Ä. –£ 49% –Ĺ–į–Ī–Ľ—é–ī–į–Ľ–ł—Ā—Ć —Ā–ł–ľ–Ņ—ā–ĺ–ľ—č «—ā—Ä–Ķ–≤–ĺ–≥–ł» (–Ņ–ĺ—ā–Ķ—Ä—Ź –≤–Ķ—Ā–į —ā–Ķ–Ľ–į, –Ľ–ł—Ö–ĺ—Ä–į–ī–ļ–į, –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź –≤ –į–Ĺ–į–Ľ–ł–∑–į—Ö –ļ—Ä–ĺ–≤–ł –ł –ī—Ä.), –Ĺ–ĺ, –ļ–į–ļ –ĺ–ļ–į–∑–į–Ľ–ĺ—Ā—Ć, –Ĺ–Ķ —Ā–≤—Ź–∑–į–Ĺ–Ĺ—č–Ķ —Ā –Ņ–į—ā–ĺ–Ľ–ĺ–≥–ł–Ķ–Ļ –ĺ—Ä–≥–į–Ĺ–ĺ–≤ –Ņ–ł—Č–Ķ–≤–į—Ä–Ķ–Ĺ–ł—Ź.
–ď–ł—Ā—ā–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ĺ–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ķ —Ā–Ľ–ł–∑–ł—Ā—ā–ĺ–Ļ –ĺ–Ī–ĺ–Ľ–ĺ—á–ļ–ł —ā–ĺ–Ĺ–ļ–ĺ–Ļ –ł —ā–ĺ–Ľ—Ā—ā–ĺ–Ļ –ļ–ł—ą–ĺ–ļ –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–ĺ 527 –Ī–ĺ–Ľ—Ć–Ĺ—č–ľ, —Ā–ĺ–≥–Ľ–į—Ā–ł–≤—ą–ł–ľ—Ā—Ź –Ĺ–į –Ī–ł–ĺ–Ņ—Ā–ł—é. –Ē–Ľ—Ź –ł–∑—É—á–Ķ–Ĺ–ł—Ź —Ä–ĺ–Ľ–ł –ě–ö–ė –≤ –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ķ–∑–Ķ –°–†–ö –Ņ—Ä–ł–ľ–Ķ–Ĺ–Ķ–Ĺ–į —Ä–Ķ–į–ļ—Ü–ł—Ź –ļ–ĺ–į–≥–≥–Ľ—é—ā–ł–Ĺ–į—Ü–ł–ł (–†–ö–ź) —Ā –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–Ķ–ľ –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ—É–ľ–ĺ–≤ —ą–ł–≥–Ķ–Ľ–Ľ, —Ā–į–Ľ—Ć–ľ–ĺ–Ĺ–Ķ–Ľ–Ľ, –ł–Ķ—Ä—Ā–ł–Ĺ–ł–Ļ, –ļ–į–ľ–Ņ–ł–Ľ–ĺ–Ī–į–ļ—ā–Ķ—Ä–į. –° –Ņ–ĺ–ľ–ĺ—Č—Ć—é –†–ö–ź –ľ—č –≤—č—Ź–≤–Ľ—Ź–Ľ–ł –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č –≤–ĺ–∑–Ī—É–ī–ł—ā–Ķ–Ľ–Ķ–Ļ –ě–ö–ė –≤ –Ņ–Ķ—Ä–ł–ĺ–ī —Ä–Ķ–ļ–ĺ–Ĺ–≤–į–Ľ–Ķ—Ā—Ü–Ķ–Ĺ—Ü–ł–ł. –ü–į—Ä–į–Ľ–Ľ–Ķ–Ľ—Ć–Ĺ–ĺ —Ā –†–ö–ź –Ī–ĺ–Ľ—Ć–Ĺ—č–ľ –Ņ—Ä–ĺ–≤–ĺ–ī–ł–Ľ–ł —Ä–Ķ–į–ļ—Ü–ł—é –Ĺ–Ķ–Ņ—Ä—Ź–ľ–ĺ–Ļ –≥–Ķ–ľ–į–≥–≥–Ľ—é—ā–ł–Ĺ–į—Ü–ł–ł (–†–Ě–ď–ź) –ī–Ľ—Ź –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–Ķ–Ĺ–ł—Ź –į–Ĺ—ā–ł—ā–Ķ–Ľ –ļ —ć—ā–ł–ľ –ľ–ł–ļ—Ä–ĺ–Ī–į–ľ –≤ —Ā—č–≤–ĺ—Ä–ĺ—ā–ļ–Ķ –ļ—Ä–ĺ–≤–ł. –Ē–Ľ—Ź –≤–Ķ—Ä–ł—Ą–ł–ļ–į—Ü–ł–ł —ć–Ĺ—ā–Ķ—Ä–ĺ–≤–ł—Ä—É—Ā–ĺ–≤ –Ņ—Ä–ł–ľ–Ķ–Ĺ—Ź–Ľ–ł –Ņ–ĺ–Ľ–ł–ľ–Ķ—Ä–į–∑–Ĺ—É—é —Ü–Ķ–Ņ–Ĺ—É—é —Ä–Ķ–į–ļ—Ü–ł—é (–ü–¶–†). –ě–ö–ė –ł—Ā–ļ–Ľ—é—á–į–Ľ–ł –Ņ—É—ā–Ķ–ľ —ā—Ä–Ķ—Ö–ļ—Ä–į—ā–Ĺ—č—Ö –Ņ–ĺ—Ā–Ķ–≤–ĺ–≤ –ļ–į–Ľ–į –Ĺ–į —Ā–Ķ–Ľ–Ķ–ļ—ā–ł–≤–Ĺ—č–Ķ —Ā—Ä–Ķ–ī—č.
–°—ā–Ķ–Ņ–Ķ–Ĺ—Ć –Ī–į–ļ—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ĺ–Ī—Ā–Ķ–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź —ā–ĺ–Ĺ–ļ–ĺ–Ļ –ļ–ł—ą–ļ–ł –ĺ—Ü–Ķ–Ĺ–ł–≤–į–Ľ–ł —Ā –Ņ–ĺ–ľ–ĺ—Č—Ć—é –ī—č—Ö–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ —ā–Ķ—Ā—ā–į –Ņ–ĺ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤—É –≤–ĺ–ī–ĺ—Ä–ĺ–ī–į –≤ –≤—č–ī—č—Ö–į–Ķ–ľ–ĺ–ľ –≤–ĺ–∑–ī—É—Ö–Ķ. –ü–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–ł –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ľ–ł –ľ–Ķ—ā–ĺ–ī–į–ľ–ł –Ľ–į–∑–Ķ—Ä–Ĺ–ĺ–Ļ —Ü–ł—ā–ĺ–ľ–Ķ—ā—Ä–ł–ł, —Ö–Ķ–ľ–ł–Ľ—é–ľ–ł–Ĺ–Ķ—Ā—Ü–Ķ–Ĺ—Ü–ł–ł –ł –ł–ľ–ľ—É–Ĺ–ĺ–ī–ł—Ą—Ą—É–∑–ł–ł. –õ–ł—á–Ĺ–ĺ—Ā—ā–Ĺ—č–Ļ –Ņ—Ä–ĺ—Ą–ł–Ľ—Ć –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ł –ľ–Ķ—Ö–į–Ĺ–ł–∑–ľ—č –į–ī–į–Ņ—ā–į—Ü–ł–ł –ļ —Ā—ā—Ä–Ķ—Ā—Ā–ĺ–≤—č–ľ —Ā–ł—ā—É–į—Ü–ł—Ź–ľ –ł–∑—É—á–į–Ľ–ł —Ā –Ņ–ĺ–ľ–ĺ—Č—Ć—é –ľ–Ĺ–ĺ–≥–ĺ–Ņ—Ä–ĺ—Ą–ł–Ľ—Ć–Ĺ–ĺ–≥–ĺ —Ą—É–Ĺ–ļ—Ü–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ —ā–Ķ—Ā—ā–į —Ā –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–Ķ–Ļ –ĺ–Ī—Ä–į–Ī–ĺ—ā–ļ–ĺ–Ļ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤ –Ĺ–į –≠–í–ú
–Ē–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–ĺ—Ā—ā—Ć –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ–Ĺ—č—Ö —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤ –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ—Ź–Ľ–ł —Ā—ā–į—ā–ł—Ā—ā–ł—á–Ķ—Ā–ļ–ł–ľ —Ä–į—Ā–Ņ—Ä–Ķ–ī–Ķ–Ľ–Ķ–Ĺ–ł–Ķ–ľ –ļ—Ä–ł—ā–Ķ—Ä–ł—Ź –°—ā—Ć—é–ī–Ķ–Ĺ—ā–į —Ā –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–Ķ–ľ –Ņ–Ķ—Ä—Ā–ĺ–Ĺ–į–Ľ—Ć–Ĺ–ĺ–Ļ –≠–í–ú –Ņ–ĺ –Ņ—Ä–ĺ–≥—Ä–į–ľ–ľ–Ķ «Microsoft Excel».
–†–Ķ–∑—É–Ľ—Ć—ā–į—ā—č –ł –ĺ–Ī—Ā—É–∂–ī–Ķ–Ĺ–ł–Ķ
–ü–ĺ –ī–į–Ĺ–Ĺ—č–ľ –į–Ĺ–į–ľ–Ĺ–Ķ–∑–į, 60% –ł–∑ 750 –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö C–†–ö —Ā–≤—Ź–∑—č–≤–į–Ľ–ł –Ĺ–į—á–į–Ľ–ĺ –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł —Ā –Ņ–Ķ—Ä–Ķ–Ĺ–Ķ—Ā–Ķ–Ĺ–Ĺ–ĺ–Ļ –ě–ö–ė, –ĺ—Ā—ā–į–Ľ—Ć–Ĺ—č–Ķ 40% – —Ā —É–Ņ–ĺ—ā—Ä–Ķ–Ī–Ľ–Ķ–Ĺ–ł–Ķ–ľ –≤ –Ņ–ł—Č—É –Ĺ–Ķ–ī–ĺ–Ī—Ä–ĺ–ļ–į—á–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ—č—Ö –Ņ—Ä–ĺ–ī—É–ļ—ā–ĺ–≤, —Ź–≤–ł–≤—ą–ł—Ö—Ā—Ź –Ņ—Ä–ł—á–ł–Ĺ–ĺ–Ļ –Ņ–ĺ—Ź–≤–Ľ–Ķ–Ĺ–ł—Ź –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł–Ļ —Ā—ā—É–Ľ–į –ł –ī—Ä—É–≥–ł—Ö —Ā–ł–ľ–Ņ—ā–ĺ–ľ–ĺ–≤ –°–†–ö. –õ–ł—ą—Ć 5% –ł–∑ –Ĺ–ł—Ö –Ľ–Ķ—á–ł–Ľ–ł—Ā—Ć –≤ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ–ĺ–ľ —Ā—ā–į—Ü–ł–ĺ–Ĺ–į—Ä–Ķ: —É 3% —É—Ā—ā–į–Ĺ–ĺ–≤–Ľ–Ķ–Ĺ–į –ī–ł–∑–Ķ–Ĺ—ā–Ķ—Ä–ł—Ź –§–Ľ–Ķ–ļ—Ā–Ĺ–Ķ—Ä–į –ł —É 2% – —Ā–į–Ľ—Ć–ľ–ĺ–Ĺ–Ķ–Ľ–Ľ–Ķ–∑. –£ –ĺ—Ā—ā–į–Ľ—Ć–Ĺ—č—Ö –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –≤–ĺ–∑–Ī—É–ī–ł—ā–Ķ–Ľ—Ć –ě–ö–ė –Ĺ–Ķ –ł–ī–Ķ–Ĺ—ā–ł—Ą–ł—Ü–ł—Ä–ĺ–≤–į–Ľ–ł.
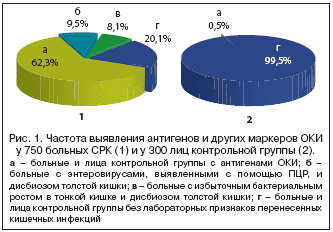
–†–Ķ–∑—É–Ľ—Ć—ā–į—ā—č —Ā–Ķ—Ä–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ļ –Ņ–ĺ–ļ–į–∑–į–Ĺ—č –Ĺ–į —Ä–ł—Ā—É–Ĺ–ļ–Ķ 1. –£ 62,3% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –Ņ–ĺ–ľ–ĺ—Č—Ć—é –†–ö–ź –ĺ–Ī–Ĺ–į—Ä—É–∂–Ķ–Ĺ—č –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č –ě–ö–ė. –ė—Ö –Ĺ–į—Ö–ĺ–ī–ł–Ľ–ł –≤ –ļ–ĺ–Ņ—Ä–ĺ—Ą–ł–Ľ—Ć—ā—Ä–į—ā–į—Ö –ł–Ľ–ł –≤ —Ā—č–≤–ĺ—Ä–ĺ—ā–ļ–Ķ –ļ—Ä–ĺ–≤–ł –≤ —Ā–ĺ—Ā—ā–į–≤–Ķ —Ü–ł—Ä–ļ—É–Ľ–ł—Ä—É—é—Č–ł—Ö –ł–ľ–ľ—É–Ĺ–Ĺ—č—Ö –ļ–ĺ–ľ–Ņ–Ľ–Ķ–ļ—Ā–ĺ–≤ (–¶–ė–ö). –ė–∑–ĺ–Ľ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–Ķ –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č —ą–ł–≥–Ķ–Ľ–Ľ –§–Ľ–Ķ–ļ—Ā–Ĺ–Ķ—Ä–į –≤—č—Ź–≤–Ľ–Ķ–Ĺ—č —É 15% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č —Ā–į–Ľ—Ć–ľ–ĺ–Ĺ–Ķ–Ľ–Ľ – —É 11% , –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č –ł–Ķ—Ä—Ā–ł–Ĺ–ł–Ļ – —É 6% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö. –£ –ĺ—Ā—ā–į–Ľ—Ć–Ĺ—č—Ö 68% –ĺ–Ī—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–Ĺ—č—Ö –ĺ–Ī–Ĺ–į—Ä—É–∂–ł–≤–į–Ľ–ł –Ĺ–Ķ—Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ –į–Ĺ—ā–ł–≥–Ķ–Ĺ–ĺ–≤. –ß–į—Č–Ķ –≤—Ā—ā—Ä–Ķ—á–į–Ľ–ł—Ā—Ć —Ā–ĺ—á–Ķ—ā–į–Ĺ–ł—Ź –į–Ĺ—ā–ł–≥–Ķ–Ĺ–ĺ–≤ —ą–ł–≥–Ķ–Ľ–Ľ –ł —Ā–į–Ľ—Ć–ľ–ĺ–Ĺ–Ķ–Ľ–Ľ, –Ĺ–Ķ—Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ —Ä–Ķ–∂–Ķ –Ņ—Ä–ł—Ā—É—ā—Ā—ā–≤–ĺ–≤–į–Ľ–ł —ā–į–ļ–∂–Ķ –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č –ł–Ķ—Ä—Ā–ł–Ĺ–ł–Ļ –ł –ļ–į–ľ–Ņ–ł–Ľ–ĺ–Ī–į–ļ—ā–Ķ—Ä–į. –Ě–į–Ľ–ł—á–ł–Ķ –≤ –Ī–ł–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł—Ö —Ā—É–Ī—Ā—ā—Ä–į—ā–į—Ö –ĺ–ī–Ĺ–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–ĺ –Ĺ–Ķ—Ā–ļ–ĺ–Ľ—Ć–ļ–ł—Ö –į–Ĺ—ā–ł–≥–Ķ–Ĺ–ĺ–≤ —É–ļ–į–∑—č–≤–į–Ľ–ĺ –Ĺ–į –Ņ–Ķ—Ä–Ķ–Ĺ–Ķ—Ā–Ķ–Ĺ–Ĺ—É—é —Ā–ľ–Ķ—ą–į–Ĺ–Ĺ—É—é –ļ–ł—ą–Ķ—á–Ĺ—É—é –ł–Ĺ—Ą–Ķ–ļ—Ü–ł—é. –£ 15% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č –Ĺ–į—Ö–ĺ–ī–ł–Ľ–ł –≤ –ļ–ĺ–Ņ—Ä–ĺ—Ą–ł–Ľ—Ć—ā—Ä–į—ā–į—Ö –≤ —Ā–≤–ĺ–Ī–ĺ–ī–Ĺ–ĺ–ľ –≤–ł–ī–Ķ –ł–Ľ–ł –≤ —Ā–ĺ–Ķ–ī–ł–Ĺ–Ķ–Ĺ–ł–ł —Ā —Ā–Ķ–ļ—Ä–Ķ—ā–ĺ—Ä–Ĺ—č–ľ –ł–ľ–ľ—É–Ĺ–ĺ–≥–Ľ–ĺ–Ī—É–Ľ–ł–Ĺ–ĺ–ľ A (IgA). –£ 25% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č –ě–ö–ė –Ĺ–į—Ö–ĺ–ī–ł–Ľ–ł –ĺ–ī–Ĺ–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–ĺ –≤ –ļ–ĺ–Ņ—Ä–ĺ—Ą–ł–Ľ—Ć—ā—Ä–į—ā–Ķ –ł –≤ —Ā—č–≤–ĺ—Ä–ĺ—ā–ļ–Ķ –ļ—Ä–ĺ–≤–ł. –£ 9,5% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č –ě–ö–ė –≤ –Ī–ł–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł—Ö —Ā—Ä–Ķ–ī–į—Ö –ĺ—ā—Ā—É—ā—Ā—ā–≤–ĺ–≤–į–Ľ–ł, –Ĺ–ĺ —Ā –Ņ–ĺ–ľ–ĺ—Č—Ć—é –ü–¶–† —É –Ĺ–ł—Ö –ĺ–Ī–Ĺ–į—Ä—É–∂–Ķ–Ĺ—č –≤ –ļ–į–Ľ–Ķ —ć–Ĺ—ā–Ķ—Ä–ĺ–≤–ł—Ä—É—Ā—č.
–ö–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ć–Ĺ—É—é –≥—Ä—É–Ņ–Ņ—É —Ā–ĺ—Ā—ā–į–≤–ł–Ľ–ł 300 –ī–ĺ–Ĺ–ĺ—Ä–ĺ–≤ –≤ –≤–ĺ–∑—Ä–į—Ā—ā–Ķ –ĺ—ā 18 –ī–ĺ 25 –Ľ–Ķ—ā –ł —é–Ĺ–ĺ—ą–ł –Ņ—Ä–ł–∑—č–≤–Ĺ–ĺ–≥–ĺ –≤–ĺ–∑—Ä–į—Ā—ā–į, –≤ –į–Ĺ–į–ľ–Ĺ–Ķ–∑–Ķ –ļ–ĺ—ā–ĺ—Ä—č—Ö –ĺ—ā—Ā—É—ā—Ā—ā–≤–ĺ–≤–į–Ľ–ł —É–Ņ–ĺ–ľ–ł–Ĺ–į–Ĺ–ł—Ź –ĺ –Ņ–Ķ—Ä–Ķ–Ĺ–Ķ—Ā–Ķ–Ĺ–Ĺ—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź—Ö –ĺ—Ä–≥–į–Ĺ–ĺ–≤ –Ņ–ł—Č–Ķ–≤–į—Ä–Ķ–Ĺ–ł—Ź –ł –ě–ö–ė. –í —ć—ā–ĺ–Ļ –≥—Ä—É–Ņ–Ņ–Ķ –Ľ–ł—ą—Ć —É 0,5% –≤ –ļ–ĺ–Ņ—Ä–ĺ—Ą–ł–Ľ—Ć—ā—Ä–į—ā–į—Ö –≤—č—Ź–≤–Ľ–Ķ–Ĺ—č —Ā–Ľ–Ķ–ī—č –į–Ĺ—ā–ł–≥–Ķ–Ĺ–ĺ–≤ —Ā–į–Ľ—Ć–ľ–ĺ–Ĺ–Ķ–Ľ–Ľ —Ā–Ķ—Ä–ĺ—ā–ł–Ņ–į D, —á—ā–ĺ –ľ–ĺ–∂–Ĺ–ĺ –Ī—č–Ľ–ĺ –ĺ–Ī—ä—Ź—Ā–Ĺ–ł—ā—Ć —ā—Ä–į–Ĺ–∑–ł—ā–Ĺ—č–ľ –Ņ—Ä–ĺ—Ö–ĺ–∂–ī–Ķ–Ĺ–ł–Ķ–ľ –ľ–ł–ļ—Ä–ĺ–ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–ĺ–≤ —Ā –Ņ–ł—Č–Ķ–Ļ, —ā.–ļ. –Ņ—Ä–ł –Ņ–ĺ–≤—ā–ĺ—Ä–Ĺ—č—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź—Ö –ľ–į—Ä–ļ–Ķ—Ä—č –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ—č—Ö —ć–Ĺ—ā–Ķ—Ä–ĺ–Ī–į–ļ—ā–Ķ—Ä–ł–Ļ –≤—č–ī–Ķ–Ľ–ł—ā—Ć –Ĺ–Ķ —É–ī–į–Ľ–ĺ—Ā—Ć (—Ä–ł—Ā. 1).
–ü–į—Ä–į–Ľ–Ľ–Ķ–Ľ—Ć–Ĺ–ĺ–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ķ —Ā–Ņ–Ķ—Ü–ł—Ą–ł—á–Ķ—Ā–ļ–ł—Ö –į–Ĺ—ā–ł—ā–Ķ–Ľ –≤ —Ā—č–≤–ĺ—Ä–ĺ—ā–ļ–Ķ –ļ—Ä–ĺ–≤–ł –ľ–Ķ—ā–ĺ–ī–ĺ–ľ –†–Ě–ď–ź –Ņ–ĺ–ļ–į–∑–į–Ľ–ĺ, —á—ā–ĺ –į–Ĺ—ā–ł—ā–Ķ–Ľ–į –ł –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č –ĺ–ī–Ĺ–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–ĺ –Ņ—Ä–ł—Ā—É—ā—Ā—ā–≤–ĺ–≤–į–Ľ–ł –Ľ–ł—ą—Ć —É 30% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö. –Ě–ĺ —ā–ł—ā—Ä –į–Ĺ—ā–ł—ā–Ķ–Ľ –Ĺ–Ķ –Ņ—Ä–Ķ–≤—č—ą–į–Ľ 1:100 – 1:150 –ł –Ņ—Ä–ł –Ņ–ĺ–≤—ā–ĺ—Ä–Ĺ–ĺ–ľ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–ł –Ĺ–Ķ –Ĺ–į—Ä–į—Ā—ā–į–Ľ. –ü—Ä–ł –Ņ–ĺ–≤—ā–ĺ—Ä–Ĺ—č—Ö –Ņ–ĺ—Ā–Ķ–≤–į—Ö –ļ–į–Ľ–į –Ĺ–į –ĺ–Ī–ĺ–≥–į—Č–Ķ–Ĺ–Ĺ—č–Ķ —Ā—Ä–Ķ–ī—č –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ—č—Ö —ć–Ĺ—ā–Ķ—Ä–ĺ–Ī–į–ļ—ā–Ķ—Ä–ł–Ļ —É —ć—ā–ł—Ö –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –Ĺ–Ķ –Ī—č–Ľ–ĺ –ĺ–Ī–Ĺ–į—Ä—É–∂–Ķ–Ĺ–ĺ.
–ü–ĺ –ī–į–Ĺ–Ĺ—č–ľ –ī—č—Ö–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ —ā–Ķ—Ā—ā–į, —É 42% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł–Ķ –≤–ĺ–ī–ĺ—Ä–ĺ–ī–į –≤ –≤—č–ī—č—Ö–į–Ķ–ľ–ĺ–ľ –≤–ĺ–∑–ī—É—Ö–Ķ –Ĺ–į—ā–ĺ—Č–į–ļ –ī–ĺ—Ā—ā–ł–≥–į–Ľ–ĺ 25–28 ppm (–Ĺ–ĺ—Ä–ľ–į ≤15 ppm), —á—ā–ĺ —Ö–į—Ä–į–ļ—ā–Ķ—Ä–Ĺ–ĺ –ī–Ľ—Ź –ł–∑–Ī—č—ā–ĺ—á–Ĺ–ĺ–≥–ĺ –Ī–į–ļ—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ —Ä–ĺ—Ā—ā–į –≤ —ā–ĺ–Ĺ–ļ–ĺ–Ļ –ļ–ł—ą–ļ–Ķ [11]. –ü—Ä–ł —ć—ā–ĺ–ľ —É 33,9% —ć—ā–ł—Ö –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ĺ–ī–Ĺ–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–ĺ –≤ –ļ—Ä–ĺ–≤–ł –ł–Ľ–ł –ļ–ĺ–Ņ—Ä–ĺ—Ą–ł–Ľ—Ć—ā—Ä–į—ā–į—Ö –Ņ—Ä–ł—Ā—É—ā—Ā—ā–≤–ĺ–≤–į–Ľ–ł –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č –ě–ö–ė, —á—ā–ĺ —É–ļ–į–∑—č–≤–į–Ľ–ĺ –Ĺ–į –≤–ĺ–∑–ľ–ĺ–∂–Ĺ—É—é —Ā–≤—Ź–∑—Ć –ł–∑–Ī—č—ā–ĺ—á–Ĺ–ĺ–≥–ĺ –Ī–į–ļ—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ —Ä–ĺ—Ā—ā–į –≤ —ā–ĺ–Ĺ–ļ–ĺ–Ļ –ļ–ł—ą–ļ–Ķ —Ā –Ņ–Ķ—Ä–Ķ–Ĺ–Ķ—Ā–Ķ–Ĺ–Ĺ–ĺ–Ļ –ě–ö–ė.
–Ę–į–ļ–ł–ľ –ĺ–Ī—Ä–į–∑–ĺ–ľ, –≤ —Ü–Ķ–Ľ–ĺ–ľ —É 524 –ł–∑ 750 –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö (69,9%) –≤—č—Ź–≤–Ľ–Ķ–Ĺ–į —ć—ā–ł–ĺ—ā—Ä–ĺ–Ņ–Ĺ–į—Ź –ł –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ķ—ā–ł—á–Ķ—Ā–ļ–į—Ź —Ā–≤—Ź–∑—Ć —Ā–ł–ľ–Ņ—ā–ĺ–ľ–ĺ–≤ –°–†–ö —Ā –ļ–ł—ą–Ķ—á–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ķ–Ļ. –ú—č –Ĺ–į–∑–≤–į–Ľ–ł –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ķ —É —ć—ā–ł—Ö –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –Ņ–ĺ—Ā—ā–ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č–ľ —Ā–ł–Ĺ–ī—Ä–ĺ–ľ–ĺ–ľ —Ä–į–∑–ī—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į (–ü–°–†–ö).
–ě—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –ļ–į—Ä—ā–ł–Ĺ—č –ü–°–†–ö
–£ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö —Ā –ł–∑–ĺ–Ľ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–ľ –Ņ—Ä–ł—Ā—É—ā—Ā—ā–≤–ł–Ķ–ľ –į–Ĺ—ā–ł—ā–Ķ–Ľ —ą–ł–≥–Ķ–Ľ–Ľ –Ī–ĺ–Ľ–ł –≤ –∂–ł–≤–ĺ—ā–Ķ —á–į—Č–Ķ –Ľ–ĺ–ļ–į–Ľ–ł–∑–ĺ–≤–į–Ľ–ł—Ā—Ć –Ņ—Ä–Ķ–ł–ľ—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –≤ –Ľ–Ķ–≤–ĺ–Ļ –Ņ–ĺ–ī–≤–∑–ī–ĺ—ą–Ĺ–ĺ–Ļ –ĺ–Ī–Ľ–į—Ā—ā–ł, —ā.–Ķ. –≤ –Ņ—Ä–ĺ–Ķ–ļ—Ü–ł–ł —Ā–ł–≥–ľ–ĺ–≤–ł–ī–Ĺ–ĺ–Ļ –ļ–ł—ą–ļ–ł, —É—Ā–ł–Ľ–ł–≤–į–Ľ–ł—Ā—Ć –Ņ–Ķ—Ä–Ķ–ī –ī–Ķ—Ą–Ķ–ļ–į—Ü–ł–Ķ–Ļ. –Ď–Ķ—Ā–Ņ–ĺ–ļ–ĺ–ł–Ľ–ł —ā–į–ļ–∂–Ķ –∑–į–Ņ–ĺ—Ä—č –ł –Ľ–ĺ–∂–Ĺ—č–Ķ –Ņ–ĺ–∑—č–≤—č –ļ –ī–Ķ—Ą–Ķ–ļ–į—Ü–ł–ł (—ā–Ķ–Ĺ–Ķ–∑–ľ—č).
–Ď–ĺ–Ľ—Ć–Ĺ—č–Ķ —Ā –į–Ĺ—ā–ł–≥–Ķ–Ĺ–į–ľ–ł –ł–Ķ—Ä—Ā–ł–Ĺ–ł–Ļ —á–į—Č–Ķ –∂–į–Ľ–ĺ–≤–į–Ľ–ł—Ā—Ć –Ĺ–į –∂–ł–ī–ļ–ł–Ļ —Ā—ā—É–Ľ, –Ī–ĺ–Ľ–ł –Ņ—Ä–Ķ–ł–ľ—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –≤ –Ņ—Ä–į–≤–ĺ–ľ –Ĺ–ł–∂–Ĺ–Ķ–ľ –ļ–≤–į–ī—Ä–į–Ĺ—ā–Ķ –∂–ł–≤–ĺ—ā–į, —ā.–Ķ. –≤ –ł–Ľ–Ķ–ĺ—Ü–Ķ–ļ–į–Ľ—Ć–Ĺ–ĺ–Ļ –ĺ–Ī–Ľ–į—Ā—ā–ł, —É–ľ–Ķ–Ĺ—Ć—ą–į–≤—ą–ł–Ķ—Ā—Ź –Ņ–ĺ—Ā–Ľ–Ķ —Ā—ā—É–Ľ–į. –Ď–ĺ–Ľ—Ć–Ĺ—č–Ķ —Ā –į–Ĺ—ā–ł–≥–Ķ–Ĺ–į–ľ–ł —Ā–į–Ľ—Ć–ľ–ĺ–Ĺ–Ķ–Ľ–Ľ –ł–Ľ–ł –°. jejuni –∂–į–Ľ–ĺ–≤–į–Ľ–ł—Ā—Ć –Ĺ–į —Ä–į–∑–Ľ–ł—ā—č–Ķ –Ī–ĺ–Ľ–ł –≤ –∂–ł–≤–ĺ—ā–Ķ, —É–ľ–Ķ–Ĺ—Ć—ą–į–≤—ą–ł–Ķ—Ā—Ź –Ņ–ĺ—Ā–Ľ–Ķ —Ā—ā—É–Ľ–į, –Ņ–ĺ–Ĺ–ĺ—Ā—č —Ā –Ņ—Ä–ł–ľ–Ķ—Ā—Ć—é —Ā–Ľ–ł–∑–ł. –Ď–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –ľ–ł–ļ—Ā—ā––ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ķ–Ļ –Ī–Ķ—Ā–Ņ–ĺ–ļ–ĺ–ł–Ľ–ł –Ņ–ĺ–Ĺ–ĺ—Ā—č, —ā—É–Ņ—č–Ķ –Ī–ĺ–Ľ–ł –≤–ĺ–ļ—Ä—É–≥ –Ņ—É–Ņ–ļ–į –ł–Ľ–ł –≤ –Ņ—Ä–ĺ–Ķ–ļ—Ü–ł–ł –ĺ–Ī–ĺ–ī–ĺ—á–Ĺ–ĺ–Ļ –ļ–ł—ą–ļ–ł, —É–ľ–Ķ–Ĺ—Ć—ą–į–≤—ą–ł–Ķ—Ā—Ź –Ņ–ĺ—Ā–Ľ–Ķ –į–ļ—ā–į –ī–Ķ—Ą–Ķ–ļ–į—Ü–ł–ł, –ł —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ –≤–Ķ—Ā–į —ā–Ķ–Ľ–į.
–ü—Ä–ł –ļ–ĺ–Ľ–ĺ–Ĺ–ĺ—Ā–ļ–ĺ–Ņ–ł–ł —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –į–Ĺ—ā–ł–≥–Ķ–Ĺ–į–ľ–ł –ł–Ķ—Ä—Ā–ł–Ĺ–ł–Ļ –ł —É 18% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –į–Ĺ—ā–ł–≥–Ķ–Ĺ–į–ľ–ł C. jejuni –ľ–ĺ–∂–Ĺ–ĺ –Ī—č–Ľ–ĺ –≤–ł–ī–Ķ—ā—Ć –≥–ł–Ņ–Ķ—Ä–Ņ–Ľ–į–∑–ł—é –Ľ–ł–ľ—Ą–ĺ–ł–ī–Ĺ—č—Ö —Ą–ĺ–Ľ–Ľ–ł–ļ—É–Ľ–ĺ–≤ –≤ —ā–Ķ—Ä–ľ–ł–Ĺ–į–Ľ—Ć–Ĺ–ĺ–ľ –ĺ—ā–ī–Ķ–Ľ–Ķ –Ņ–ĺ–ī–≤–∑–ī–ĺ—ą–Ĺ–ĺ–Ļ –ļ–ł—ą–ļ–ł. –£ 15% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –į–Ĺ—ā–ł–≥–Ķ–Ĺ–į–ľ–ł —ą–ł–≥–Ķ–Ľ–Ľ –Ĺ–į–Ī–Ľ—é–ī–į–Ľ–į—Ā—Ć —Ā–Ņ–į—Ā—ā–ł—á–Ķ—Ā–ļ–ł —Ā–ĺ–ļ—Ä–į—Č–Ķ–Ĺ–Ĺ–į—Ź —Ā–ł–≥–ľ–ĺ–≤–ł–ī–Ĺ–į—Ź –ļ–ł—ą–ļ–į.
–£ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –ĺ–Ī–Ĺ–į—Ä—É–∂–Ķ–Ĺ–Ĺ—č–ľ–ł –≤ –ļ–į–Ľ–Ķ —ć–Ĺ—ā–Ķ—Ä–ĺ–≤–ł—Ä—É—Ā–į–ľ–ł –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–į—Ź –ļ–į—Ä—ā–ł–Ĺ–į —Ö–į—Ä–į–ļ—ā–Ķ—Ä–ł–∑–ĺ–≤–į–Ľ–į—Ā—Ć —á–į—Ā—ā—č–ľ –∂–ł–ī–ļ–ł–ľ –Ĺ–Ķ–ĺ–Ī–ł–Ľ—Ć–Ĺ—č–ľ —Ā—ā—É–Ľ–ĺ–ľ —Ā –Ņ—Ä–ł–ľ–Ķ—Ā—Ć—é —Ā–Ľ–ł–∑–ł, —Ä–į–∑–Ľ–ł—ā—č–ľ–ł –Ī–ĺ–Ľ—Ź–ľ–ł –≤ –∂–ł–≤–ĺ—ā–Ķ —Ā—Ö–≤–į—ā–ļ–ĺ–ĺ–Ī—Ä–į–∑–Ĺ–ĺ–≥–ĺ —Ö–į—Ä–į–ļ—ā–Ķ—Ä–į, –Ņ—Ä–Ķ–ł–ľ—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –Ņ–Ķ—Ä–Ķ–ī —Ā—ā—É–Ľ–ĺ–ľ, –ł –Ĺ–Ķ–ļ–ĺ—ā–ĺ—Ä—č–ľ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ–ľ –≤–Ķ—Ā–į —ā–Ķ–Ľ–į.
–£ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö —Ā –ł–∑–Ī—č—ā–ĺ—á–Ĺ—č–ľ –Ī–į–ļ—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ—č–ľ —Ä–ĺ—Ā—ā–ĺ–ľ –≤ —ā–ĺ–Ĺ–ļ–ĺ–Ļ –ļ–ł—ą–ļ–Ķ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–į—Ź –ļ–į—Ä—ā–ł–Ĺ–į –ĺ—ā–Ľ–ł—á–į–Ľ–į—Ā—Ć –≤—č—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ–Ļ –ī–ł–į—Ä–Ķ–Ķ–Ļ.
–°—ā–Ķ–Ņ–Ķ–Ĺ—Ć –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—Ź —Ā–ĺ—Ā—ā–į–≤–į —Ą–Ķ–ļ–į–Ľ—Ć–Ĺ–ĺ–Ļ –ľ–ł–ļ—Ä–ĺ—Ą–Ľ–ĺ—Ä—č –Ĺ–Ķ –ĺ–ļ–į–∑—č–≤–į–Ľ–į –≤–Ľ–ł—Ź–Ĺ–ł—Ź –Ĺ–į –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ķ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ –ü–°–†–ö. –£ –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –≤ –Ņ–ĺ—Ā–Ķ–≤–į—Ö –ļ–į–Ľ–į –≤—č—Ź–≤–Ľ–Ķ–Ĺ–ĺ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ –ļ–ĺ–Ĺ—Ü–Ķ–Ĺ—ā—Ä–į—Ü–ł–ł –Ī–ł—Ą–ł–ī—É–ľ–Ī–į–ļ—ā–Ķ—Ä–ł–Ļ –ł –Ľ–į–ļ—ā–ĺ–Ī–į—Ü–ł–Ľ–Ľ, –į —ā–į–ļ–∂–Ķ –ļ–ł—ą–Ķ—á–Ĺ–ĺ–Ļ –Ņ–į–Ľ–ĺ—á–ļ–ł —Ā –Ĺ–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ–ĺ–Ļ —Ą–Ķ—Ä–ľ–Ķ–Ĺ—ā–į—ā–ł–≤–Ĺ–ĺ–Ļ –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć—é. –ě–ī–Ĺ–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–ĺ –ĺ—ā–ľ–Ķ—á–Ķ–Ĺ —Ä–ĺ—Ā—ā —É—Ā–Ľ–ĺ–≤–Ĺ–ĺ––Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ–ĺ–Ļ –ľ–ł–ļ—Ä–ĺ—Ą–Ľ–ĺ—Ä—č —Ā —Ä–į–∑–Ľ–ł—á–Ĺ—č–ľ–ł —Ā–ĺ—á–Ķ—ā–į–Ĺ–ł—Ź–ľ–ł –≥—Ä—É–Ņ–Ņ –ľ–ł–ļ—Ä–ĺ–ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–ĺ–≤. –ß–į—Č–Ķ –≤—Ā–Ķ–≥–ĺ –Ĺ–į—Ä–į—Ā—ā–į–Ľ–ĺ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ –ī—Ä–ĺ–∂–∂–Ķ–Ņ–ĺ–ī–ĺ–Ī–Ĺ—č—Ö –≥—Ä–ł–Ī–ĺ–≤, –ļ–ĺ–ļ–ļ–ĺ–≤–ĺ–Ļ –ľ–ł–ļ—Ä–ĺ—Ą–Ľ–ĺ—Ä—č, –ļ–Ľ–ĺ—Ā—ā—Ä–ł–ī–ł–Ļ, –Ņ—Ä–ĺ—ā–Ķ—Ź, –ļ–Ľ–Ķ–Ī—Ā–ł–Ķ–Ľ–Ľ.
–Ę–į–ļ–ł–ľ –ĺ–Ī—Ä–į–∑–ĺ–ľ, —É –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö –Ņ—Ä–ĺ—ā–Ķ–ļ–į–Ľ —Ā –Ņ—Ä–Ķ–ĺ–Ī–Ľ–į–ī–į–Ĺ–ł–Ķ–ľ –Ņ–ĺ–Ĺ–ĺ—Ā–ĺ–≤ –ł –∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ—č–ľ –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł–Ķ–ľ —Ā–ĺ—Ā—ā–į–≤–į —Ą–Ķ–ļ–į–Ľ—Ć–Ĺ–ĺ–Ļ –ľ–ł–ļ—Ä–ĺ—Ą–Ľ–ĺ—Ä—č.
–†–Ķ–∑—É–Ľ—Ć—ā–į—ā—č –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź –ł–ľ–ľ—É–Ĺ–Ĺ–ĺ–≥–ĺ —Ā—ā–į—ā—É—Ā–į
–§–į–≥–ĺ—Ü–ł—ā—č. –£ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö —Ą–į–≥–ĺ—Ü–ł—ā–į—Ä–Ĺ–ĺ–Ķ –∑–≤–Ķ–Ĺ–ĺ –Ī—č–Ľ–ĺ —É–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ–ĺ –į–ļ—ā–ł–≤–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–ľ. –í–ľ–Ķ—Ā—ā–Ķ —Ā —ā–Ķ–ľ –ĺ—ā–ľ–Ķ—á–į–Ľ–ł—Ā—Ć –Ĺ–Ķ–ļ–ĺ—ā–ĺ—Ä—č–Ķ –Ņ—Ä–ł–∑–Ĺ–į–ļ–ł –Ķ–≥–ĺ –ī–Ķ–ļ–ĺ–ľ–Ņ–Ķ–Ĺ—Ā–į—Ü–ł–ł. –ě—ā–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–Ķ (m=8%, –ö=1,6) –ł –į–Ī—Ā–ĺ–Ľ—é—ā–Ĺ–ĺ–Ķ (m=449 –ļ–Ľ–Ķ—ā–ĺ–ļ –≤ 1 –ľ–ļ–Ľ, –ö=1,5) —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł–Ķ –ľ–ĺ–Ĺ–ĺ—Ü–ł—ā–ĺ–≤ –≤ –Ņ–Ķ—Ä–ł—Ą–Ķ—Ä–ł—á–Ķ—Ā–ļ–ĺ–Ļ –ļ—Ä–ĺ–≤–ł –Ī—č–Ľ–ĺ —É–≤–Ķ–Ľ–ł—á–Ķ–Ĺ–Ĺ—č–ľ —É 56 –ł 44% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ. –†–ĺ—Ā—ā–ĺ–ļ –Ĺ–Ķ–Ļ—ā—Ä–ĺ—Ą–ł–Ľ–ĺ–≤ –Ī—č–Ľ –į–ļ—ā–ł–≤–ł—Ä–ĺ–≤–į–Ĺ –Ĺ–Ķ–∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ. –°–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł–Ķ —é–Ĺ—č—Ö –Ņ–į–Ľ–ĺ—á–ļ–ĺ—Ź–ī–Ķ—Ä–Ĺ—č—Ö –Ĺ–Ķ–Ļ—ā—Ä–ĺ—Ą–ł–Ľ–ĺ–≤ –Ī—č–Ľ–ĺ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ĺ —É 61% (m=6%, –ö=2,0) –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö, –į —É—Ä–ĺ–≤–Ķ–Ĺ—Ć —Ą—É–Ĺ–ļ—Ü–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ—č—Ö –ĺ—ā–≤–Ķ—ā–ĺ–≤ –Ĺ–Ķ–Ļ—ā—Ä–ĺ—Ą–ł–Ľ–ĺ–≤ –ĺ—Ā—ā–į–≤–į–Ľ—Ā—Ź –≤–Ī–Ľ–ł–∑–ł –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ļ —É—Ā–Ľ–ĺ–≤–Ĺ–ĺ–Ļ –Ĺ–ĺ—Ä–ľ—č (m=7235 –ł–ľ–Ņ/–ľ–ł–Ĺ, –ö=1,0).
–ü—Ä–ł–∑–Ĺ–į–ļ–ł –ī–Ķ–ļ–ĺ–ľ–Ņ–Ķ–Ĺ—Ā–į—Ü–ł–ł –∑–≤–Ķ–Ĺ–į –Ĺ–Ķ–Ļ—ā—Ä–ĺ—Ą–ł–Ľ—Ć–Ĺ—č—Ö –≥—Ä–į–Ĺ—É–Ľ–ĺ—Ü–ł—ā–ĺ–≤ —Ā–ĺ—Ā—ā–ĺ—Ź–Ľ–ł –≤ —ā–ĺ–ľ, —á—ā–ĺ —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł–Ķ –∑—Ä–Ķ–Ľ—č—Ö —Ā–Ķ–≥–ľ–Ķ–Ĺ—ā–ĺ—Ź–ī–Ķ—Ä–Ĺ—č—Ö –Ĺ–Ķ–Ļ—ā—Ä–ĺ—Ą–ł–Ľ–ĺ–≤ –Ī—č–Ľ–ĺ —Ā–Ĺ–ł–∂–Ķ–Ĺ–Ĺ—č–ľ —É 39% (m=49%, –ö=0,9), –į —Ą–į–≥–ĺ—Ü–ł—ā–į—Ä–Ĺ—č–Ļ –ł–Ĺ–ī–Ķ–ļ—Ā —É–ľ–Ķ–Ĺ—Ć—ą–Ķ–Ĺ —É 28% (m=8%, –ö=0,9) –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö.
NK––ļ–Ľ–Ķ—ā–ļ–ł. –ě–Ī—Č–Ķ–Ķ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ NK––ļ–Ľ–Ķ—ā–ĺ–ļ —Ā—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –Ĺ–Ķ –ĺ—ā–Ľ–ł—á–į–Ľ–ĺ—Ā—Ć –ĺ—ā —É—Ā–Ľ–ĺ–≤–Ĺ–ĺ–Ļ –Ĺ–ĺ—Ä–ľ—č, –ĺ–ļ–į–∑–į–Ľ–ĺ—Ā—Ć –≤—č—ą–Ķ –≤–Ķ—Ä—Ö–Ĺ–Ķ–Ļ –≥—Ä–į–Ĺ–ł—Ü—č –Ĺ–ĺ—Ä–ľ—č –Ľ–ł—ą—Ć —É 28% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö (–ö=1,3). –Ě–į–Ņ—Ä–ĺ—ā–ł–≤, —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł–Ķ –ł–∑–ĺ—ā–ł–Ņ–ĺ–≤ NK––ļ–Ľ–Ķ—ā–ĺ–ļ –Ī—č–Ľ–ĺ –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–ĺ –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ĺ. –Ę–į–ļ, —É 40% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö –ĺ–ļ–į–∑–į–Ľ–ĺ—Ā—Ć –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ—č–ľ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ CD16+56– NK––ļ–Ľ–Ķ—ā–ĺ–ļ (K=1,4), –ł–ľ–Ķ—é—Č–ł—Ö –Ĺ–į –ļ–Ľ–Ķ—ā–ĺ—á–Ĺ–ĺ–Ļ –Ņ–ĺ–≤–Ķ—Ä—Ö–Ĺ–ĺ—Ā—ā–ł Fc–—Ä–Ķ—Ü–Ķ–Ņ—ā–ĺ—Ä—č (CD16) –ł –Ľ–ł—ą–Ķ–Ĺ–Ĺ—č—Ö –ľ–ĺ–Ľ–Ķ–ļ—É–Ľ –ļ–Ľ–Ķ—ā–ĺ—á–Ĺ–ĺ–Ļ –į–ī–≥–Ķ–∑–ł–ł NCAM (CD56). –ź–Ĺ–į–Ľ–ĺ–≥–ł—á–Ĺ–ĺ —É 30% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ĺ —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł–Ķ NK––ļ–Ľ–Ķ—ā–ĺ–ļ –ī—Ä—É–≥–ĺ–≥–ĺ –ľ–ł–Ĺ–ĺ—Ä–Ĺ–ĺ–≥–ĺ —Ą–Ķ–Ĺ–ĺ—ā–ł–Ņ–į CD16–56+ (K=1,4).
–£ 50% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö –ł–ľ–Ķ–Ľ–į –ľ–Ķ—Ā—ā–ĺ –∑–į–ľ–Ķ—ā–Ĺ–į—Ź –į–ļ—ā–ł–≤–į—Ü–ł—Ź –Ņ–ĺ–Ņ—É–Ľ—Ź—Ü–ł–ł NK––ļ–Ľ–Ķ—ā–ĺ–ļ. –í —á–į—Ā—ā–Ĺ–ĺ—Ā—ā–ł, –Ī—č–Ľ–ĺ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ—č–ľ (K=1,5) —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł–Ķ –į–ļ—ā–ł–≤–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č—Ö NK––ļ–Ľ–Ķ—ā–ĺ–ļ —Ā —É—Ā–ł–Ľ–Ķ–Ĺ–Ĺ–ĺ–Ļ —ć–ļ—Ā–Ņ—Ä–Ķ—Ā—Ā–ł–Ķ–Ļ –ľ–ĺ–Ľ–Ķ–ļ—É–Ľ HLA–DR –Ĺ–į –ļ–Ľ–Ķ—ā–ĺ—á–Ĺ–ĺ–Ļ –Ņ–ĺ–≤–Ķ—Ä—Ö–Ĺ–ĺ—Ā—ā–ł. –ź–ļ—ā–ł–≤–į—Ü–ł—Ź NK––ļ–Ľ–Ķ—ā–ĺ–ļ –Ĺ–Ķ —Ā–ĺ–Ņ—Ä–ĺ–≤–ĺ–∂–ī–į–Ľ–į—Ā—Ć –ł—Ö –ľ–į—Ā—Ā–ĺ–≤—č–ľ –Ņ—Ä–Ķ–≤—Ä–į—Č–Ķ–Ĺ–ł–Ķ–ľ –≤ —Ü–ł—ā–ĺ–Ľ–ł—ā–ł—á–Ķ—Ā–ļ–ł–Ķ NK––ļ–Ľ–Ķ—ā–ļ–ł, –ł–ľ–Ķ—é—Č–ł–Ķ –≤–Ĺ—É—ā—Ä–ł–ļ–Ľ–Ķ—ā–ĺ—á–Ĺ—č–Ļ –Ņ–Ķ—Ä—Ą–ĺ—Ä–ł–Ĺ (K=1,1). –õ–ł—ą—Ć —É 22% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł–Ķ —Ü–ł—ā–ĺ–Ľ–ł—ā–ł—á–Ķ—Ā–ļ–ł—Ö NK––ļ–Ľ–Ķ—ā–ĺ–ļ —Ā –Ņ–Ķ—Ä—Ą–ĺ—Ä–ł–Ĺ–ĺ–ľ –Ī—č–Ľ–ĺ –≤—č—ą–Ķ –≤–Ķ—Ä—Ö–Ĺ–Ķ–Ļ –≥—Ä–į–Ĺ–ł—Ü—č –Ĺ–ĺ—Ä–ľ—č (K=1,2).
–ě–Ī–Ĺ–į—Ä—É–∂–Ķ–Ĺ–Ĺ—č–Ķ –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź —Ā–≤–ł–ī–Ķ—ā–Ķ–Ľ—Ć—Ā—ā–≤—É—é—ā –ĺ –≤–ĺ–≤–Ľ–Ķ—á–Ķ–Ĺ–ł–ł NK––ļ–Ľ–Ķ—ā–ĺ–ļ –≤ —Ö—Ä–ĺ–Ĺ–ł—á–Ķ—Ā–ļ—É—é –ł–ľ–ľ—É–Ĺ–Ĺ—É—é —Ä–Ķ–į–ļ—Ü–ł—é, –≤ –ļ–ĺ—ā–ĺ—Ä–ĺ–Ļ –ī–ĺ–ľ–ł–Ĺ–ł—Ä—É—é—ā –ĺ–Ī—č—á–Ĺ–ĺ –ľ–ł–Ĺ–ĺ—Ä–Ĺ—č–Ķ —Ą–Ķ–Ĺ–ĺ—ā–ł–Ņ—č CD16+56– NK –ł CD16–56+ NK––ļ–Ľ–Ķ—ā–ĺ–ļ, –į —ā–į–ļ–∂–Ķ –į–ļ—ā–ł–≤–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–Ķ HLA–DR+ NK––ļ–Ľ–Ķ—ā–ļ–ł.
CD4+ –Ę––ļ–Ľ–Ķ—ā–ļ–ł. –ě–Ī—Č–Ķ–Ķ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ CD4+–Ę––ļ–Ľ–Ķ—ā–ĺ–ļ –≤ –ļ—Ä–ĺ–≤–ł –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö –Ĺ–į—Ö–ĺ–ī–ł–Ľ–ĺ—Ā—Ć –≤ –Ņ—Ä–Ķ–ī–Ķ–Ľ–į—Ö –Ĺ–ĺ—Ä–ľ—č (m=703 –ļ–Ľ–Ķ—ā–ĺ–ļ –≤ 1 –ľ–ļ–Ľ, K=1,0). –£ 27% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –≤ –Ņ–ĺ–Ņ—É–Ľ—Ź—Ü–ł–ł CD4+ –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ –Ī—č–Ľ–ĺ —É–ľ–Ķ–Ĺ—Ć—ą–Ķ–Ĺ–ĺ —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł–Ķ «–Ĺ–į–ł–≤–Ĺ—č—Ö» CD4+45RA+ –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ –ł —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ —É–≤–Ķ–Ľ–ł—á–Ķ–Ĺ–ĺ —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł–Ķ CD4+45RO+ –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ «–Ņ–į–ľ—Ź—ā–ł». –≠—ā–ĺ —Ā–≤–ł–ī–Ķ—ā–Ķ–Ľ—Ć—Ā—ā–≤—É–Ķ—ā –ĺ–Ī —É–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ–ĺ–Ļ –Ņ–ĺ –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –ł —Ö—Ä–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ņ–ĺ –Ņ—Ä–ĺ–ī–ĺ–Ľ–∂–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā–ł –į–ļ—ā–ł–≤–į—Ü–ł–ł «–Ĺ–į–ł–≤–Ĺ—č—Ö» –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ –≤ –ĺ—ā–≤–Ķ—ā –Ĺ–į –ļ–į–ļ–ł–Ķ–—ā–ĺ –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č, —á—ā–ĺ –≤ –ļ–ĺ–Ĺ–Ķ—á–Ĺ–ĺ–ľ —Ā—á–Ķ—ā–Ķ –Ņ—Ä–ł–≤–ĺ–ī–ł—ā –ļ —É–≤–Ķ–Ľ–ł—á–Ķ–Ĺ–ł—é —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł—Ź –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ «–Ņ–į–ľ—Ź—ā–ł».
–Ě–į–ł–Ī–ĺ–Ľ–Ķ–Ķ –∑–į–ľ–Ķ—ā–Ĺ—č–Ķ –ł –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ—č–Ķ –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź –≤ –Ņ–ĺ–Ņ—É–Ľ—Ź—Ü–ł–ł CD4+ –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ —Ā–ĺ—Ā—ā–ĺ—Ź–Ľ–ł –≤ –≥–ł–Ņ–Ķ—Ä–Ņ–Ľ–į–∑–ł–ł —Ä–ĺ—Ā—ā–ļ–į —Ä–Ķ–≥—É–Ľ—Ź—ā–ĺ—Ä–Ĺ—č—Ö CD4+25+ –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ, —Ā–Ņ–ĺ—Ā–ĺ–Ī–Ĺ—č—Ö –Ņ–ĺ–ī–į–≤–Ľ—Ź—ā—Ć —Ą—É–Ĺ–ļ—Ü–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ—č–Ķ —Ä–Ķ–į–ļ—Ü–ł–ł –ī—Ä—É–≥–ł—Ö CD4+ –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ, –į —ā–į–ļ–∂–Ķ CD8+ –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ. –°–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł–Ķ CD4+25+ –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ –≤ –ļ—Ä–ĺ–≤–ł –Ī—č–Ľ–ĺ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ĺ —É –≤—Ā–Ķ—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–Ĺ—č—Ö –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö (m=36% –Ņ—Ä–ł –Ĺ–ĺ—Ä–ľ–Ķ –ī–ĺ 20%, K=1,3).
CD8+ –Ę––ļ–Ľ–Ķ—ā–ļ–ł. –ü–ĺ–Ņ—É–Ľ—Ź—Ü–ł—Ź CD8+ –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö –Ĺ–Ķ –Ņ—Ä–Ķ—ā–Ķ—Ä–Ņ–Ķ–Ľ–į –ļ–į–ļ–ł—Ö––Ľ–ł–Ī–ĺ —Ā—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ—č—Ö –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–Ļ, —ā–ĺ –Ķ—Ā—ā—Ć –Ĺ–Ķ –Ī—č–Ľ–į –≤–ĺ–≤–Ľ–Ķ—á–Ķ–Ĺ–į –≤ –Ņ–į—ā–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł–Ļ –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā. –í —á–į—Ā—ā–Ĺ–ĺ—Ā—ā–ł, –ĺ–Ī—Č–Ķ–Ķ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ CD8+ –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ –ĺ—Ā—ā–į–≤–į–Ľ–ĺ—Ā—Ć –≤–Ī–Ľ–ł–∑–ł –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ļ —É—Ā–Ľ–ĺ–≤–Ĺ–ĺ–Ļ –Ĺ–ĺ—Ä–ľ—č (m= 517 –ļ–Ľ–Ķ—ā–ĺ–ļ –≤ 1 –ľ–ļ–Ľ, K=1,2). –°–ĺ–ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł–Ķ –ľ–Ķ–∂–ī—É «–Ĺ–į–ł–≤–Ĺ—č–ľ–ł» CD8+ –Ę––ļ–Ľ–Ķ—ā–ļ–į–ľ–ł –ł CD8+ –Ę––ļ–Ľ–Ķ—ā–ļ–į–ľ–ł «–Ņ–į–ľ—Ź—ā–ł» –Ī—č–Ľ–ĺ –Ľ–ł–Ī–ĺ –Ĺ–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ—č–ľ, –Ľ–ł–Ī–ĺ —É–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ–ĺ —Ā–ľ–Ķ—Č–Ķ–Ĺ–Ĺ—č–ľ –≤ –Ņ–ĺ–Ľ—Ć–∑—É «–Ĺ–į–ł–≤–Ĺ—č—Ö» –ļ–Ľ–Ķ—ā–ĺ–ļ, —á—ā–ĺ —É–ļ–į–∑—č–≤–į–Ľ–ĺ –Ĺ–į –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–Ķ —Ā–ł—Ā—ā–Ķ–ľ–į—ā–ł—á–Ķc–ļ–ĺ–Ļ –į–ļ—ā–ł–≤–į—Ü–ł–ł CD8+ –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ –ļ–į–ļ–ł–ľ–ł––Ľ–ł–Ī–ĺ –į–Ĺ—ā–ł–≥–Ķ–Ĺ–į–ľ–ł. –ě–Ī —ć—ā–ĺ–ľ –∂–Ķ —Ā–≤–ł–ī–Ķ—ā–Ķ–Ľ—Ć—Ā—ā–≤–ĺ–≤–į–Ľ–ĺ –ł –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–Ķ –Ĺ–į—Ä–į—Ā—ā–į–Ĺ–ł—Ź –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–į –į–ļ—ā–ł–≤–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č—Ö CD8+HLA–DR+ –Ę –ļ–Ľ–Ķ—ā–ĺ–ļ (m=12%, K=0,8), CD8+45RA+RO+ –Ę –ļ–Ľ–Ķ—ā–ĺ–ļ (m=6%) –ł CD8+25+ –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ (m=4%). –Ě–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ–ĺ–Ķ —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł–Ķ CD8+28– –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ, –Ņ—Ä–ĺ—ą–Ķ–ī—ą–ł—Ö —Ā—ā–į–ī–ł—é –į–ļ—ā–ł–≤–į—Ü–ł–ł ((m=43%), –ł –∑—Ä–Ķ–Ľ—č—Ö —Ü–ł—ā–ĺ–Ľ–ł—ā–ł—á–Ķ—Ā–ļ–ł—Ö CD8+ –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ —Ā –≤–Ĺ—É—ā—Ä–ł–ļ–Ľ–Ķ—ā–ĺ—á–Ĺ—č–ľ –Ņ–Ķ—Ä—Ą–ĺ—Ä–ł–Ĺ–ĺ–ľ (m=39 –ļ–Ľ–Ķ—ā–ĺ–ļ –≤ 1 –ľ–ļ–Ľ) –ī–ĺ–Ņ–ĺ–Ľ–Ĺ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ņ–ĺ–ī—ā–≤–Ķ—Ä–∂–ī–į–Ľ–ł –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–Ķ —Ā–ł—Ā—ā–Ķ–ľ–į—ā–ł—á–Ķ—Ā–ļ–ĺ–Ļ –į–ļ—ā–ł–≤–į—Ü–ł–ł CD8+ –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ –ł –ł—Ö –Ĺ–Ķ—É—á–į—Ā—ā–ł–Ķ –≤ –ļ–į–ļ–ł—Ö––Ľ–ł–Ī–ĺ –Ņ–į—ā–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł—Ö –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā–į—Ö.
–ď—É–ľ–ĺ—Ä–į–Ľ—Ć–Ĺ—č–Ķ —Ą–į–ļ—ā–ĺ—Ä—č –ł–ľ–ľ—É–Ĺ–Ĺ–ĺ–Ļ –∑–į—Č–ł—ā—č
–ď—É–ľ–ĺ—Ä–į–Ľ—Ć–Ĺ—č–Ķ –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–ł –ł–ľ–ľ—É–Ĺ–Ĺ–ĺ–≥–ĺ —Ā—ā–į—ā—É—Ā–į —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö –ĺ–ļ–į–∑–į–Ľ–ł—Ā—Ć –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–Ĺ—č–ľ–ł –Ĺ–Ķ–∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ. –ü–ĺ––≤–ł–ī–ł–ľ–ĺ–ľ—É, –Ņ–į—ā–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł–Ļ –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā –≤ –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–Ķ —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö –Ĺ–Ķ —Ā–ĺ–Ņ—Ä–ĺ–≤–ĺ–∂–ī–į–Ľ—Ā—Ź –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł–≤–Ĺ–ĺ–Ļ –Ņ—Ä–ĺ–ī—É–ļ—Ü–ł–Ķ–Ļ –į–Ĺ—ā–ł—ā–Ķ–Ľ. –Ę–į–ļ, —Ā–Ľ–į–Ī–ĺ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ—č–ľ –Ī—č–Ľ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć IgG –≤ –Ņ–Ķ—Ä–ł—Ą–Ķ—Ä–ł—á–Ķ—Ā–ļ–ĺ–Ļ –ļ—Ä–ĺ–≤–ł (m=1260 –ľ–≥ %, –ö=1,2), —á—ā–ĺ —Ā–≤–ł–ī–Ķ—ā–Ķ–Ľ—Ć—Ā—ā–≤–ĺ–≤–į–Ľ–ĺ –ĺ –≤—Ź–Ľ–ĺ–Ļ —Ö—Ä–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ņ—Ä–ĺ–ī—É–ļ—Ü–ł–ł –į–Ĺ—ā–ł—ā–Ķ–Ľ. –Ě–į–ł–Ī–ĺ–Ľ–Ķ–Ķ –∑–į–ľ–Ķ—ā–Ĺ—č–ľ –Ī—č–Ľ–ĺ —É—Ā–ł–Ľ–Ķ–Ĺ–ł–Ķ —Ā–ł–Ĺ—ā–Ķ–∑–į –į–Ĺ—ā–ł—ā–Ķ–Ľ –ļ–Ľ–į—Ā—Ā–į IgE (m=145 –ú–ē/–ľ–Ľ, –ö=2,4), —Ö–į—Ä–į–ļ—ā–Ķ—Ä–Ĺ–ĺ–Ķ –ī–Ľ—Ź –į–Ĺ—ā–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–Ļ —Ä–Ķ–į–ļ—Ü–ł–ł –≤ –ĺ—ā–≤–Ķ—ā –Ĺ–į –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ņ—Ä–ĺ–ī–ĺ–Ľ–∂–į—é—Č–Ķ–Ķ—Ā—Ź –Ņ–ĺ—Ā—ā—É–Ņ–Ľ–Ķ–Ĺ–ł–Ķ –ľ–į–Ľ—č—Ö –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤ –į–Ĺ—ā–ł–≥–Ķ–Ĺ–į(–ĺ–≤). –£—Ä–ĺ–≤–Ķ–Ĺ—Ć –¶–ė–ö –ĺ—Ā—ā–į–≤–į–Ľ—Ā—Ź –≤ –Ņ—Ä–Ķ–ī–Ķ–Ľ–į—Ö –Ĺ–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ—č—Ö –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ļ. –ď–Ķ–ľ–ĺ–Ľ–ł—ā–ł—á–Ķ—Ā–ļ–į—Ź –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć –ļ–ĺ–ľ–Ņ–Ľ–Ķ–ľ–Ķ–Ĺ—ā–į –Ī—č–Ľ–į —É–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ–ĺ —Ā–Ĺ–ł–∂–Ķ–Ĺ–į —É 33% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö (CH50=47 –Ķ–ī., –ö=0,8). –í —Ü–Ķ–Ľ–ĺ–ľ –≥—É–ľ–ĺ—Ä–į–Ľ—Ć–Ĺ—č–Ķ –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–ł –ł–ľ–ľ—É–Ĺ–Ĺ–ĺ–≥–ĺ —Ā—ā–į—ā—É—Ā–į —Ā–≤–ł–ī–Ķ—ā–Ķ–Ľ—Ć—Ā—ā–≤–ĺ–≤–į–Ľ–ł –ĺ–Ī –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–ł –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł–≤–Ĺ–ĺ–≥–ĺ –į–Ĺ—ā–ł—ā–Ķ–Ľ–ĺ–ĺ–Ī—Ä–į–∑–ĺ–≤–į–Ĺ–ł—Ź —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö. –í–ľ–Ķ—Ā—ā–Ķ —Ā —ā–Ķ–ľ, –ł–ľ–Ķ–Ľ–ł—Ā—Ć –Ņ—Ä–ł–∑–Ĺ–į–ļ–ł —Ā–Ľ–į–Ī–ĺ–Ļ –Ņ–ĺ –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –Ņ—Ä–ĺ–ī—É–ļ—Ü–ł–ł –į–Ĺ—ā–ł—ā–Ķ–Ľ –ļ–Ľ–į—Ā—Ā–ĺ–≤ IgG –ł IgE, —á—ā–ĺ —Ö–į—Ä–į–ļ—ā–Ķ—Ä–Ĺ–ĺ –ī–Ľ—Ź —Ö—Ä–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –≤—Ź–Ľ–ĺ—ā–Ķ–ļ—É—Č–Ķ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł –ł–Ľ–ł –Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ć—Ā—ā–≤–į, —Ā–ĺ–Ņ—Ä–ĺ–≤–ĺ–∂–ī–į—é—Č–ł—Ö—Ā—Ź –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ—č–ľ –Ņ–ĺ—Ā—ā—É–Ņ–Ľ–Ķ–Ĺ–ł–Ķ–ľ —á—É–∂–Ķ—Ä–ĺ–ī–Ĺ—č—Ö –į–Ĺ—ā–ł–≥–Ķ–Ĺ–ĺ–≤ –≤ –Ĺ–Ķ–Ī–ĺ–Ľ—Ć—ą–ł—Ö –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–į—Ö.
–£ 76% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö –≤—č—Ź–≤–Ľ–Ķ–Ĺ–ĺ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł —Ą–į–≥–ĺ—Ü–ł—ā–į—Ä–Ĺ–ĺ–≥–ĺ –∑–≤–Ķ–Ĺ–į, –Ņ—Ä–ĺ—Ź–≤–Ľ—Ź–≤—ą–Ķ–Ķ—Ā—Ź –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł–Ķ–ľ —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł—Ź —é–Ĺ—č—Ö –Ņ–į–Ľ–ĺ—á–ļ–ĺ—Ź–ī–Ķ—Ä–Ĺ—č—Ö –Ĺ–Ķ–Ļ—ā—Ä–ĺ—Ą–ł–Ľ–ĺ–≤ –ł –ľ–ĺ–Ĺ–ĺ—Ü–ł—ā–ĺ–≤ (m=6%, –ö=2,08), —Ā –ĺ–ī–Ĺ–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ—č–ľ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ–ľ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–į –ł—Ö –∑—Ä–Ķ–Ľ—č—Ö —Ą–ĺ—Ä–ľ. –ė–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź –Ņ–ĺ–Ņ—É–Ľ—Ź—Ü–ł–ł –Ę––Ľ–ł–ľ—Ą–ĺ—Ü–ł—ā–ĺ–≤ —Ö–į—Ä–į–ļ—ā–Ķ—Ä–ł–∑–ĺ–≤–į–Ľ–ł—Ā—Ć –ĺ—ā–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ć–Ĺ—č–ľ –ī–Ķ—Ą–ł—Ü–ł—ā–ĺ–ľ –Ę–—Ö–Ķ–Ľ–Ņ–Ķ—Ä–ĺ–≤ –ł –≥–ł–Ņ–Ķ—Ä–Ņ–Ľ–į–∑–ł–Ķ–Ļ —Ä–ĺ—Ā—ā–ļ–į CD4+25+ –Ę –ļ–Ľ–Ķ—ā–ĺ–ļ–—Ā—É–Ņ—Ä–Ķ—Ā—Ā–ĺ—Ä–ĺ–≤.
–£ 71,8% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö –ĺ—ā–ľ–Ķ—á–Ķ–Ĺ–ĺ –ł—Ā—ā–ĺ—Č–Ķ–Ĺ–ł–Ķ —Ü–ł—ā–ĺ–Ľ–ł—ā–ł—á–Ķ—Ā–ļ–ĺ–Ļ –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –ļ–ĺ–ľ–Ņ–Ľ–Ķ–ľ–Ķ–Ĺ—ā–į –Ĺ–į 44%. –£ –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –≤—č—Ź–≤–Ľ–Ķ–Ĺ –ī–Ķ—Ą–ł—Ü–ł—ā NK––ļ–Ľ–Ķ—ā–ĺ–ļ, –ł –Ľ–ł—ą—Ć —É 36% —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł–Ķ —Ü–ł—ā–ĺ–Ľ–ł—ā–ł—á–Ķ—Ā–ļ–ł—Ö NK––ļ–Ľ–Ķ—ā–ĺ–ļ —Ā –Ņ–Ķ—Ä—Ą–ĺ—Ä–ł–Ĺ–ĺ–ľ –Ī—č–Ľ–ĺ –≤—č—ą–Ķ –≥—Ä–į–Ĺ–ł—Ü—č –Ĺ–ĺ—Ä–ľ—č.
–ö–ĺ–Ĺ—Ü–Ķ–Ĺ—ā—Ä–į—Ü–ł—Ź Ig–ź –ł Ig–ú —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö –ĺ—Ā—ā–į–≤–į–Ľ–į—Ā—Ć –≤ –Ņ—Ä–Ķ–ī–Ķ–Ľ–į—Ö –Ĺ–ĺ—Ä–ľ—č. –£ 18,5% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā–Ľ–Ķ–≥–ļ–į –Ņ–ĺ–≤—č—ą–į–Ľ—Ā—Ź —É—Ä–ĺ–≤–Ķ–Ĺ—Ć IgG –≤ —Ā—č–≤–ĺ—Ä–ĺ—ā–ļ–Ķ –ļ—Ä–ĺ–≤–ł (m=1205 –ľ–≥ %, –ö=1,34), —á—ā–ĺ –Ņ–ĺ–∑–≤–ĺ–Ľ—Ź–Ľ–ĺ –Ņ—Ä–Ķ–ī–Ņ–ĺ–Ľ–į–≥–į—ā—Ć –≤—Ź–Ľ—É—é –Ņ—Ä–ĺ–ī—É–ļ—Ü–ł—é –į–Ĺ—ā–ł—ā–Ķ–Ľ –Ņ—Ä–ĺ—ā–ł–≤ –ľ–į—Ä–ļ–Ķ—Ä–ĺ–≤ –ě–ö–ė. –í —ć—ā–ĺ–Ļ –≥—Ä—É–Ņ–Ņ–Ķ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —ā–ł—ā—Ä –į–Ĺ—ā–ł—ā–Ķ–Ľ –ļ –į–Ĺ—ā–ł–≥–Ķ–Ĺ–į–ľ –ě–ö–ė –Ī—č–Ľ –Ĺ–ł–∂–Ķ –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ —É—Ä–ĺ–≤–Ĺ—Ź. –£ 51,5% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö, –į—Ā—Ā–ĺ—Ü–ł–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č—Ö —Ā –į–Ĺ—ā–ł–≥–Ķ–Ĺ–į–ľ–ł –ě–ö–ė, —É—Ä–ĺ–≤–Ķ–Ĺ—Ć IgG –Ī—č–Ľ –Ĺ–Ķ—Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ —Ā–Ĺ–ł–∂–Ķ–Ĺ (m=620 –ľ–≥ %, –ö=1,2), —á—ā–ĺ —É–ļ–į–∑—č–≤–į–Ľ–ĺ –Ĺ–į –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā—Ć –Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ–≥–ĺ —Ā–ł–Ĺ—ā–Ķ–∑–į –į–Ĺ—ā–ł—ā–Ķ–Ľ –ļ –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ—č–ľ —ć–Ĺ—ā–Ķ—Ä–ĺ–Ī–į–ļ—ā–Ķ—Ä–ł—Ź–ľ. –£—Ä–ĺ–≤–Ķ–Ĺ—Ć –¶–ė–ö —É –Ĺ–ł—Ö —ā–Ķ–ľ –Ĺ–Ķ –ľ–Ķ–Ĺ–Ķ–Ķ –ĺ—Ā—ā–į–≤–į–Ľ—Ā—Ź –≤ –Ņ—Ä–Ķ–ī–Ķ–Ľ–į—Ö –Ĺ–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ—č—Ö –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ļ.
–Ě–į–ł–Ī–ĺ–Ľ–Ķ–Ķ –∑–į–ľ–Ķ—ā–Ĺ—č–ľ –ĺ–ļ–į–∑–į–Ľ–ĺ—Ā—Ć –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł–Ķ —Ā–ł–Ĺ—ā–Ķ–∑–į –į–Ĺ—ā–ł—ā–Ķ–Ľ –ļ–Ľ–į—Ā—Ā–į IgE (m=176 –ú–ē/–ľ–Ľ, –ö=2,93), —Ö–į—Ä–į–ļ—ā–Ķ—Ä–Ĺ–ĺ–Ķ –ī–Ľ—Ź —Ä–Ķ–į–ļ—Ü–ł–ł –į–Ĺ—ā–ł—ā–Ķ–Ľ –≤ –ĺ—ā–≤–Ķ—ā –Ĺ–į –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ņ—Ä–ĺ–ī–ĺ–Ľ–∂–į—é—Č–Ķ–Ķ—Ā—Ź –Ņ–ĺ—Ā—ā—É–Ņ–Ľ–Ķ–Ĺ–ł–Ķ –ľ–į–Ľ—č—Ö –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤ –į–Ĺ—ā–ł–≥–Ķ–Ĺ–į(–ĺ–≤).
–ď–Ķ–ľ–ĺ–Ľ–ł—ā–ł—á–Ķ—Ā–ļ–į—Ź –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć –ļ–ĺ–ľ–Ņ–Ľ–Ķ–ľ–Ķ–Ĺ—ā–į –Ī—č–Ľ–į —É–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ–ĺ —Ā–Ĺ–ł–∂–Ķ–Ĺ–į —É 49% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö (CH50=52 –Ķ–ī., –ö=0,9).
–Ę–į–ļ–ł–ľ –ĺ–Ī—Ä–į–∑–ĺ–ľ, –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—Ź –ļ–Ľ–Ķ—ā–ĺ—á–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į –ļ–į—Ā–į–Ľ–ł—Ā—Ć —Ā—É–Ī–Ņ–ĺ–Ņ—É–Ľ—Ź—Ü–ł–ł –Ę––Ľ–ł–ľ—Ą–ĺ—Ü–ł—ā–ĺ–≤: –ĺ—ā–ľ–Ķ—á–į–Ľ–ĺ—Ā—Ć –ł—Ā—ā–ĺ—Č–Ķ–Ĺ–ł–Ķ «–Ĺ–į–ł–≤–Ĺ—č—Ö» –Ę––ļ–Ľ–Ķ—ā–ĺ–ļ, —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł—Ź –°D4+ –Ę–—Ö–Ķ–Ľ–Ņ–Ķ—Ä–ĺ–≤ –ł –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł–Ķ –Ę–—Ā—É–Ņ—Ä–Ķ—Ā—Ā–ĺ—Ä–ĺ–≤, –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ–į—Ź –Ņ–ĺ—ā—Ä–Ķ–Ī–Ĺ–ĺ—Ā—ā—Ć –≤ –Ĺ–į—ā—É—Ä–į–Ľ—Ć–Ĺ—č—Ö –ļ–ł–Ľ–Ľ–Ķ—Ä–į—Ö – –≥–ł–Ņ–Ķ—Ä–Ņ–Ľ–į–∑–ł—Ź NK– –ļ–Ľ–Ķ—ā–ĺ–ļ.
–ď—É–ľ–ĺ—Ä–į–Ľ—Ć–Ĺ—č–Ļ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö –ł–∑–ľ–Ķ–Ĺ—Ź–Ľ—Ā—Ź –Ĺ–Ķ–∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ. –ü–ĺ––≤–ł–ī–ł–ľ–ĺ–ľ—É, –Ņ–į—ā–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł–Ļ –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā –≤ –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–Ķ —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö –Ĺ–Ķ —Ā–ĺ–Ņ—Ä–ĺ–≤–ĺ–∂–ī–į–Ķ—ā—Ā—Ź –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł–≤–Ĺ–ĺ–Ļ –Ņ—Ä–ĺ–ī—É–ļ—Ü–ł–Ķ–Ļ –į–Ĺ—ā–ł—ā–Ķ–Ľ. –ü–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ—č–Ļ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć IgG –≤ –Ņ–Ķ—Ä–ł—Ą–Ķ—Ä–ł—á–Ķ—Ā–ļ–ĺ–Ļ –ļ—Ä–ĺ–≤–ł —É —á–į—Ā—ā–ł –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö —Ā–≤–ł–ī–Ķ—ā–Ķ–Ľ—Ć—Ā—ā–≤—É–Ķ—ā –ĺ –≤—Ź–Ľ–ĺ–Ļ —Ö—Ä–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ņ—Ä–ĺ–ī—É–ļ—Ü–ł–ł –į–Ĺ—ā–ł—ā–Ķ–Ľ –Ņ—Ä–ĺ—ā–ł–≤ –į–Ĺ—ā–ł–≥–Ķ–Ĺ–ĺ–≤ –ě–ö–ė. –≠—ā–ĺ –Ņ–ĺ–ī—ā–≤–Ķ—Ä–∂–ī–į–Ľ–ĺ—Ā—Ć —ā–Ķ–ľ, —á—ā–ĺ —É –Ĺ–ł—Ö –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ—Ź–Ľ–ł—Ā—Ć —ā–ł—ā—Ä—č –į–Ĺ—ā–ł—ā–Ķ–Ľ –≤ –Ĺ–ł–∑–ļ–ł—Ö –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł—á–Ķ—Ā–ļ–ł—Ö —ā–ł—ā—Ä–į—Ö. –£ –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –Ĺ–į–Ī–Ľ—é–ī–į–Ľ–ĺ—Ā—Ć –ĺ—ā–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–Ķ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ —É—Ä–ĺ–≤–Ĺ—Ź IgG, —á—ā–ĺ —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –ī–ĺ–ļ–į–∑–į—ā–Ķ–Ľ—Ć—Ā—ā–≤–ĺ–ľ –Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ—Ā—ā–ł –ł–ľ–ľ—É–Ĺ–Ĺ–ĺ–≥–ĺ –ĺ—ā–≤–Ķ—ā–į –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į –Ĺ–į –Ņ–Ķ—Ä–Ķ–Ĺ–Ķ—Ā–Ķ–Ĺ–Ĺ—É—é –ě–ö–ė. –£ –≤—Ā–Ķ—Ö –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ĺ—ā–ľ–Ķ—á–į–Ľ–ĺ—Ā—Ć –ł—Ā—ā–ĺ—Č–Ķ–Ĺ–ł–Ķ —Ü–ł—ā–ĺ–Ľ–ł—ā–ł—á–Ķ—Ā–ļ–ĺ–Ļ –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –ļ–ĺ–ľ–Ņ–Ľ–ł–ľ–Ķ–Ĺ—ā–į.
–í —Ü–Ķ–Ľ–ĺ–ľ –≥—É–ľ–ĺ—Ä–į–Ľ—Ć–Ĺ—č–Ķ –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–ł –ł–ľ–ľ—É–Ĺ–Ĺ–ĺ–≥–ĺ —Ā—ā–į—ā—É—Ā–į —Ā–≤–ł–ī–Ķ—ā–Ķ–Ľ—Ć—Ā—ā–≤–ĺ–≤–į–Ľ–ł –ĺ–Ī –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–ł –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł–≤–Ĺ–ĺ–≥–ĺ –į–Ĺ—ā–ł—ā–Ķ–Ľ–ĺ–ĺ–Ī—Ä–į–∑–ĺ–≤–į–Ĺ–ł—Ź —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö. –í–ľ–Ķ—Ā—ā–Ķ —Ā —ā–Ķ–ľ –ł–ľ–Ķ–Ľ–ł—Ā—Ć –Ņ—Ä–ł–∑–Ĺ–į–ļ–ł —Ā–Ľ–į–Ī–ĺ–Ļ –Ņ–ĺ –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –Ņ—Ä–ĺ–ī—É–ļ—Ü–ł–ł –į–Ĺ—ā–ł—ā–Ķ–Ľ –ļ–Ľ–į—Ā—Ā–ĺ–≤ IgG –ł IgE, —á—ā–ĺ —Ö–į—Ä–į–ļ—ā–Ķ—Ä–Ĺ–ĺ –ī–Ľ—Ź —Ö—Ä–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –ł–Ĺ—Ą–ł—Ü–ł—Ä–ĺ–≤–į–Ĺ–ł—Ź –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, —Ā–ĺ–Ņ—Ä–ĺ–≤–ĺ–∂–ī–į—é—Č–Ķ–Ļ—Ā—Ź –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ—č–ľ –Ņ–ĺ—Ā—ā—É–Ņ–Ľ–Ķ–Ĺ–ł–Ķ–ľ —á—É–∂–Ķ—Ä–ĺ–ī–Ĺ—č—Ö –į–Ĺ—ā–ł–≥–Ķ–Ĺ–ĺ–≤ –≤ –Ĺ–Ķ–Ī–ĺ–Ľ—Ć—ą–ł—Ö –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–į—Ö. –Ē–į–Ĺ–Ĺ—č–Ķ –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź —Ā–≤–ł–ī–Ķ—ā–Ķ–Ľ—Ć—Ā—ā–≤—É—é—ā –ĺ –Ņ—Ä–ĺ–ī–ĺ–Ľ–∂–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–Ļ –į–Ĺ—ā–ł–≥–Ķ–Ĺ–Ĺ–ĺ–Ļ —Ā—ā–ł–ľ—É–Ľ—Ź—Ü–ł–ł –ł –Ĺ–Ķ–∑–į–≤–Ķ—Ä—ą–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –ł–ľ–ľ—É–Ĺ–Ĺ–ĺ–≥–ĺ –ĺ—ā–≤–Ķ—ā–į.
–£ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö —Ā –≤—č—Ź–≤–Ľ–Ķ–Ĺ–Ĺ—č–ľ–ł –ľ–į—Ä–ļ–Ķ—Ä–į–ľ–ł –ě–ö–ė –ĺ–Ī–Ĺ–į—Ä—É–∂–Ķ–Ĺ–į –ł—Ö –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–į—Ź —Ü–ł—Ä–ļ—É–Ľ—Ź—Ü–ł—Ź –≤ –Ī–ł–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł—Ö —Ā—Ä–Ķ–ī–į—Ö –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į, –ī–ĺ—Ā—ā–ł–≥–į—é—Č–į—Ź –ĺ—ā 3 –ī–ĺ 8 –ľ–Ķ—Ā. –ĺ—ā –ľ–ĺ–ľ–Ķ–Ĺ—ā–į –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź. –£–ī–Ľ–ł–Ĺ–Ķ–Ĺ–ł–Ķ —Ā—Ä–ĺ–ļ–ĺ–≤ –Ņ–Ķ—Ä—Ā–ł—Ā—ā–Ķ–Ĺ—Ü–ł–ł –į–Ĺ—ā–ł–≥–Ķ–Ĺ–ĺ–≤ –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ—č—Ö –ľ–ł–ļ—Ä–ĺ–ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–ĺ–≤ —Ā–≤—Ź–∑–į–Ĺ–ĺ —Ā —É–≤–Ķ–Ľ–ł—á–Ķ–Ĺ–ł–Ķ–ľ —á–į—Ā—ā–ĺ—ā—č —Ā—É–Ī–ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö —Ą–ĺ—Ä–ľ –ě–ö–ė, —á—ā–ĺ –Ĺ–Ķ –Ņ–ĺ–∑–≤–ĺ–Ľ—Ź–Ľ–ĺ —Ā–≤–ĺ–Ķ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–ĺ –ł—Ö –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł—Ä–ĺ–≤–į—ā—Ć [12].
–í –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł–Ķ –≥–ĺ–ī—č –≤ —Ā—ā—Ä—É–ļ—ā—É—Ä–Ķ –ļ–ł—ą–Ķ—á–Ĺ—č—Ö –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ļ –Ņ—Ä–Ķ–ĺ–Ī–Ľ–į–ī–į—é—ā –ľ–ł–ļ—Ā—ā––ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł, —Ö–į—Ä–į–ļ—ā–Ķ—Ä–ł–∑—É—é—Č–ł–Ķ—Ā—Ź –∑–į—ā—Ź–∂–Ĺ—č–ľ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ–ľ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ–ĺ–≥–ĺ –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā–į. –£—Ö—É–ī—ą–Ķ–Ĺ–ł–Ķ —ć–ļ–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł—Ö —É—Ā–Ľ–ĺ–≤–ł–Ļ –Ņ—Ä–ł–≤–ĺ–ī–ł—ā —É –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–į –Ĺ–į—Ā–Ķ–Ľ–Ķ–Ĺ–ł—Ź –ļ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł—é –Ĺ–į–Ņ—Ä—Ź–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į, –Ĺ–Ķ–∑–į–≤–Ķ—Ä—ą–Ķ–Ĺ–Ĺ–ĺ–ľ—É —Ą–į–≥–ĺ—Ü–ł—ā–ĺ–∑—É –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ–ĺ–Ļ –ł —É—Ā–Ľ–ĺ–≤–Ĺ–ĺ––Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ–ĺ–Ļ –ľ–ł–ļ—Ä–ĺ—Ą–Ľ–ĺ—Ä—č. –≠—ā–ĺ —Ā–Ņ–ĺ—Ā–ĺ–Ī—Ā—ā–≤—É–Ķ—ā –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–ľ—É –≤–Ĺ—É—ā—Ä–ł–ļ–Ľ–Ķ—ā–ĺ—á–Ĺ–ĺ–ľ—É –Ņ–į—Ä–į–∑–ł—ā–ł—Ä–ĺ–≤–į–Ĺ–ł—é –≤–ĺ–∑–Ī—É–ī–ł—ā–Ķ–Ľ–Ķ–Ļ –ļ–ł—ą–Ķ—á–Ĺ—č—Ö –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ļ [13,14]. –ü—Ä–ł –≤–∑–į–ł–ľ–ĺ–ī–Ķ–Ļ—Ā—ā–≤–ł–ł –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ–ĺ–Ļ –ľ–ł–ļ—Ä–ĺ—Ą–Ľ–ĺ—Ä—č —Ā –ł–ľ–ľ—É–Ĺ–Ĺ—č–ľ–ł –ľ–Ķ—Ö–į–Ĺ–ł–∑–ľ–į–ľ–ł –∑–į—Č–ł—ā—č –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į —Ā–Ĺ–ł–∂–į—é—ā—Ā—Ź –ł—Ö –≤–ł—Ä—É–Ľ–Ķ–Ĺ—ā–Ĺ—č–Ķ —Ā–≤–ĺ–Ļ—Ā—ā–≤–į, –ł –≤–ĺ–∑–Ī—É–ī–ł—ā–Ķ–Ľ—Ć –Ņ—Ä–ł–ĺ–Ī—Ä–Ķ—ā–į–Ķ—ā —Ā–Ņ–ĺ—Ā–ĺ–Ī–Ĺ–ĺ—Ā—ā—Ć –ļ –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–Ļ –Ņ–Ķ—Ä—Ā–ł—Ā—ā–Ķ–Ĺ—Ü–ł–ł –≤ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–Ķ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö. –í—č–ī–Ķ–Ľ–Ķ–Ĺ–ł–Ķ –ľ–į—Ä–ļ–Ķ—Ä–ĺ–≤ –ļ–ł—ą–Ķ—á–Ĺ—č—Ö –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ļ –Ņ—Ä–ĺ–ł—Ā—Ö–ĺ–ī–ł—ā –Ņ–ĺ –ľ–Ķ—Ä–Ķ –ĺ–Ī–Ĺ–ĺ–≤–Ľ–Ķ–Ĺ–ł—Ź –ļ–ł—ą–Ķ—á–Ĺ–ĺ–≥–ĺ —ć–Ņ–ł—ā–Ķ–Ľ–ł—Ź, –ļ–ĺ–≥–ī–į –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č –≤—č–ī–Ķ–Ľ—Ź—é—ā—Ā—Ź –≤ –Ņ—Ä–ĺ—Ā–≤–Ķ—ā –ļ–ł—ą–ļ–ł –≤ –≤–ł–ī–Ķ –ĺ—Ā—ā–į—ā–ļ–ĺ–≤ –ľ–ł–ļ—Ä–ĺ–Ī–Ĺ–ĺ–Ļ –ļ–Ľ–Ķ—ā–ļ–ł – –Ľ–ł–Ņ–ĺ–Ņ–ĺ–Ľ–ł—Ā–į—Ö–į—Ä–ł–ī–ĺ–≤ –≤ —Ā–≤–ĺ–Ī–ĺ–ī–Ĺ–ĺ–ľ –≤–ł–ī–Ķ –Ľ–ł–Ī–ĺ –≤ —Ā–ĺ–Ķ–ī–ł–Ĺ–Ķ–Ĺ–ł–ł —Ā–Ķ–ļ—Ä–Ķ—ā–ĺ—Ä–Ĺ–ĺ–ľ IgA.
–Ď–Ľ–į–≥–ĺ–ī–į—Ä—Ź —Ā–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ—č–ľ –ł–ľ–ľ—É–Ĺ–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł–ľ –ľ–Ķ—ā–ĺ–ī–į–ľ –ł –ü–¶–† –ĺ–Ī–Ĺ–į—Ä—É–∂–Ķ–Ĺ–į –Ĺ–ĺ–≤–į—Ź —Ą–ĺ—Ä–ľ–į –≤–∑–į–ł–ľ–ĺ–ī–Ķ–Ļ—Ā—ā–≤–ł—Ź –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į —Ā –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ–ĺ–Ļ –ľ–ł–ļ—Ä–ĺ—Ą–Ľ–ĺ—Ä–ĺ–Ļ – –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–į—Ź —Ü–ł—Ä–ļ—É–Ľ—Ź—Ü–ł—Ź –Ķ–Ķ –ľ–į—Ä–ļ–Ķ—Ä–ĺ–≤. –Ē–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–į—Ź –Ņ–Ķ—Ä—Ā–ł—Ā—ā–Ķ–Ĺ—Ü–ł—Ź –ľ–į—Ä–ļ–Ķ—Ä–ĺ–≤ –ļ–ł—ą–Ķ—á–Ĺ—č—Ö –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ļ – –ľ–į–Ľ–ĺ–ł–∑—É—á–Ķ–Ĺ–Ĺ–ĺ–Ķ —Ź–≤–Ľ–Ķ–Ĺ–ł–Ķ —Ā –Ĺ–Ķ—Ź—Ā–Ĺ—č–ľ–ł –ĺ—ā–ī–į–Ľ–Ķ–Ĺ–Ĺ—č–ľ–ł –Ņ–ĺ—Ā–Ľ–Ķ–ī—Ā—ā–≤–ł—Ź–ľ–ł –ī–Ľ—Ź –Ī–ĺ–Ľ—Ć–Ĺ–ĺ–≥–ĺ. –ú–ĺ–∂–Ĺ–ĺ —Ā —É–≤–Ķ—Ä–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć—é —É—ā–≤–Ķ—Ä–∂–ī–į—ā—Ć, —á—ā–ĺ –ľ–į—Ä–ļ–Ķ—Ä—č –ļ–ł—ą–Ķ—á–Ĺ—č—Ö –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ļ —Ź–≤–Ľ—Ź—é—ā—Ā—Ź –Ņ—Ä–ł—á–ł–Ĺ–ĺ–Ļ –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ —Ā—É—Č–Ķ—Ā—ā–≤—É—é—Č–Ķ–≥–ĺ –ī–ł—Ā–Ī–į–ļ—ā–Ķ—Ä–ł–ĺ–∑–į –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į, –Ņ–Ľ–ĺ—Ö–ĺ —É—Ā—ā—É–Ņ–į—é—Č–Ķ–≥–ĺ –ľ–Ķ–ī–ł–ļ–į–ľ–Ķ–Ĺ—ā–ĺ–∑–Ĺ–ĺ–Ļ –ļ–ĺ—Ä—Ä–Ķ–ļ—Ü–ł–ł. –ü—Ä–ł —ć—ā–ĺ–ľ –Ĺ–į—Ä—É—ą–į–Ķ—ā—Ā—Ź –ľ–ł–ļ—Ä–ĺ–Ī–Ĺ–ĺ–Ķ –Ņ–ł—Č–Ķ–≤–į—Ä–Ķ–Ĺ–ł–Ķ, –Ņ–ĺ–≤—č—ą–į–Ķ—ā—Ā—Ź –Ņ—Ä–ĺ–Ĺ–ł—Ü–į–Ķ–ľ–ĺ—Ā—ā—Ć –ļ–ł—ą–Ķ—á–Ĺ–ĺ–Ļ —Ā—ā–Ķ–Ĺ–ļ–ł –Ņ–ĺ–ī –≤–Ľ–ł—Ź–Ĺ–ł–Ķ–ľ –Ņ—Ä–ĺ–ī—É–ļ—ā–ĺ–≤ –ľ–Ķ—ā–į–Ī–ĺ–Ľ–ł–∑–ľ–į —É—Ā–Ľ–ĺ–≤–Ĺ–ĺ––Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ–ĺ–Ļ –ľ–ł–ļ—Ä–ĺ—Ą–Ľ–ĺ—Ä—č, –į —Ā–Ľ–Ķ–ī–ĺ–≤–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ, –≤–ĺ–∑—Ä–į—Ā—ā–į–Ķ—ā –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć –į—ā–į–ļ–ł –į–Ĺ—ā–ł–≥–Ķ–Ĺ–ĺ–≤ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į –Ī–ĺ–Ľ—Ć–Ĺ–ĺ–≥–ĺ, —á—ā–ĺ –≤ —Ā–≤–ĺ—é –ĺ—á–Ķ—Ä–Ķ–ī—Ć –Ņ—Ä–ł–≤–ĺ–ī–ł—ā –ļ –Ķ—Č–Ķ –Ī–ĺ–Ľ–Ķ–Ķ –≤—č—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ–ľ—É –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—é –ł–ľ–ľ—É–Ĺ–Ĺ–ĺ–≥–ĺ –ĺ—ā–≤–Ķ—ā–į –ł —Ā–ĺ–∑–ī–į–Ķ—ā –Ī–Ľ–į–≥–ĺ–Ņ—Ä–ł—Ź—ā–Ĺ—č–Ķ —É—Ā–Ľ–ĺ–≤–ł—Ź –ī–Ľ—Ź —Ä–ĺ—Ā—ā–į —É—Ā–Ľ–ĺ–≤–Ĺ–ĺ––Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ–ĺ–Ļ –ľ–ł–ļ—Ä–ĺ—Ą–Ľ–ĺ—Ä—č.
–£ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö, –Ĺ–Ķ –ł–ľ–Ķ–≤—ą–ł—Ö –ľ–į—Ä–ļ–Ķ—Ä–ĺ–≤ –ļ–ł—ą–Ķ—á–Ĺ—č—Ö –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ļ –ł –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–Ļ –ļ–ł—ą–Ķ—á–Ĺ–ĺ–Ļ –ľ–ł–ļ—Ä–ĺ—Ą–Ľ–ĺ—Ä—č, –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–Ļ –≤ –ł–ľ–ľ—É–Ĺ–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ĺ–ľ —Ā—ā–į—ā—É—Ā–Ķ –Ĺ–Ķ –ĺ–Ī–Ĺ–į—Ä—É–∂–Ķ–Ĺ–ĺ.
–ú–ĺ—Ä—Ą–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į
—É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö
–ü—Ä–ł –ľ–ĺ—Ä—Ą–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ĺ–ľ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–ł —ā–ĺ–Ĺ–ļ–ĺ–Ļ –ļ–ł—ą–ļ–ł —É –≤—Ā–Ķ—Ö –ĺ–Ī—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–Ĺ—č—Ö –Ķ–Ķ —Ā—ā—Ä—É–ļ—ā—É—Ä–į –ĺ–ļ–į–∑–į–Ľ–į—Ā—Ć –Ĺ–Ķ–ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–Ĺ–ĺ–Ļ. –ü—Ä–ł –≥–ł—Ā—ā–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ĺ–ľ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–ł —ā–ĺ–Ľ—Ā—ā–ĺ–Ļ –ļ–ł—ą–ļ–ł —É 91,9% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā—ā—Ä–ĺ–Ķ–Ĺ–ł–Ķ —Ā–Ľ–ł–∑–ł—Ā—ā–ĺ–Ļ –ĺ–Ī–ĺ–Ľ–ĺ—á–ļ–ł –Ī—č–Ľ–ĺ –Ĺ–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ—č–ľ. –£ –ĺ—Ā—ā–į–Ľ—Ć–Ĺ—č—Ö 8,1% (61 –ł–∑ 527 –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö) –ĺ–Ī–Ĺ–į—Ä—É–∂–Ķ–Ĺ–į —É–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ–į—Ź –ł–Ĺ—Ą–ł–Ľ—Ć—ā—Ä–į—Ü–ł—Ź —Ā–ĺ–Ī—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ–Ļ –Ņ–Ľ–į—Ā—ā–ł–Ĺ–ļ–ł –Ľ–ł–ľ—Ą–ĺ—Ü–ł—ā–į–ľ–ł –ł –Ņ–Ľ–į–∑–ľ–į—ā–ł—á–Ķ—Ā–ļ–ł–ľ–ł –ļ–Ľ–Ķ—ā–ļ–į–ľ–ł –Ĺ–į —Ą–ĺ–Ĺ–Ķ –Ķ–Ķ –ĺ—ā–Ķ–ļ–į, —Ā–≤–ł–ī–Ķ—ā–Ķ–Ľ—Ć—Ā—ā–≤—É—é—Č–į—Ź –ĺ –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā–ł –≤–ĺ—Ā–Ņ–į–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā–į.
–ě—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –Ņ—Ä–ĺ—Ą–ł–Ľ—Ź –Ľ–ł—á–Ĺ–ĺ—Ā—ā–ł –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö
–£ 20,1% , —ā.–Ķ. —É 157 –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö –ĺ–Ī—Ä–į—Č–į–Ľ–ł –Ĺ–į —Ā–Ķ–Ī—Ź –≤–Ĺ–ł–ľ–į–Ĺ–ł–Ķ –Ī–ĺ–Ľ—Ć—ą–ĺ–Ķ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ –≤–Ĺ–Ķ–ļ–ł—ą–Ķ—á–Ĺ—č—Ö –∂–į–Ľ–ĺ–Ī (—Ā–Ľ–į–Ī–ĺ—Ā—ā—Ć, —Ā–Ķ—Ä–ī—Ü–Ķ–Ī–ł–Ķ–Ĺ–ł—Ź, —ć–ľ–ĺ—Ü–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ–į—Ź –Ľ–į–Ī–ł–Ľ—Ć–Ĺ–ĺ—Ā—ā—Ć, —Ą–ĺ–Ī–ł–ł –ł —ā.–ī.). –í—Ā–Ķ –ĺ–Ĺ–ł —Ā–ł—Ā—ā–Ķ–ľ–į—ā–ł—á–Ķ—Ā–ļ–ł –ĺ–Ī—Ä–į—Č–į–Ľ–ł—Ā—Ć –ļ –≤—Ä–į—á–į–ľ, –ľ–Ĺ–ĺ–≥–ł–Ķ –ł–∑ –Ĺ–ł—Ö —Ā—á–ł—ā–į–Ľ–ł —Ā–Ķ–Ī—Ź —ā—Ź–∂–Ķ–Ľ–ĺ –Ī–ĺ–Ľ—Ć–Ĺ—č–ľ–ł. –Ē–Ľ—Ź –ł–∑—É—á–Ķ–Ĺ–ł—Ź –ĺ—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–Ķ–Ļ –Ņ—Ā–ł—Ö–ĺ—ć–ľ–ĺ—Ü–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ–ĺ–Ļ —Ā—Ą–Ķ—Ä—č —ć—ā–ł–ľ –Ī–ĺ–Ľ—Ć–Ĺ—č–ľ –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–ĺ –ľ–Ĺ–ĺ–≥–ĺ–Ņ—Ä–ĺ—Ą–ł–Ľ—Ć–Ĺ–ĺ–Ķ –Ľ–ł—á–Ĺ–ĺ—Ā—ā–Ĺ–ĺ–Ķ —ā–Ķ—Ā—ā–ł—Ä–ĺ–≤–į–Ĺ–ł–Ķ. –£—Ā—ā–į–Ĺ–ĺ–≤–Ľ–Ķ–Ĺ–ĺ, —á—ā–ĺ —É –≤—Ā–Ķ—Ö –ĺ–ļ–į–∑–į–Ľ–ł—Ā—Ć –Ĺ–į—Ä—É—ą–Ķ–Ĺ–Ĺ—č–ľ–ł –ľ–Ķ—Ö–į–Ĺ–ł–∑–ľ—č –į–ī–į–Ņ—ā–į—Ü–ł–ł –ļ —Ā—ā—Ä–Ķ—Ā—Ā–ĺ–≤—č–ľ —Ā–ł—ā—É–į—Ü–ł—Ź–ľ —Ā —Ą–ĺ—Ä–ľ–ł—Ä–ĺ–≤–į–Ĺ–ł–Ķ–ľ –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –Ņ—Ä–ĺ—Ą–ł–Ľ—Ź –Ľ–ł—á–Ĺ–ĺ—Ā—ā–ł. –ü—Ā–ł—Ö–ĺ—ā–Ķ—Ä–į–Ņ–Ķ–≤—ā–ĺ–ľ —É –Ĺ–ł—Ö —É—Ā—ā–į–Ĺ–ĺ–≤–Ľ–Ķ–Ĺ—č –Ņ—Ā–ł—Ö–ĺ—ć–ľ–ĺ—Ü–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ—č–Ķ –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—Ź, —á–į—Č–Ķ –≤—Ā–Ķ–≥–ĺ –≤ —Ą–ĺ—Ä–ľ–Ķ –ī–Ķ–Ņ—Ä–Ķ—Ā—Ā–ł–≤–Ĺ–ĺ––ł–Ņ–ĺ—Ö–ĺ–Ĺ–ī—Ä–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ —Ā–ł–Ĺ–ī—Ä–ĺ–ľ–į. –ė–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź —Ą–Ķ–ļ–į–Ľ—Ć–Ĺ–ĺ–Ļ –ľ–ł–ļ—Ä–ĺ—Ą–Ľ–ĺ—Ä—č –Ņ—Ä–ĺ—Ź–≤–Ľ—Ź–Ľ–ł—Ā—Ć —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ–ľ —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł—Ź –Ī–ł—Ą–ł–ī–ĺ– –ł–Ľ–ł –Ľ–į–ļ—ā–ĺ–Ī–į–ļ—ā–Ķ—Ä–ł–Ļ –Ī–Ķ–∑ —Ä–ĺ—Ā—ā–į —É—Ā–Ľ–ĺ–≤–Ĺ–ĺ––Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ—č—Ö –ľ–ł–ļ—Ä–ĺ–ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–ĺ–≤.
–Ę–į–ļ–ł–ľ –ĺ–Ī—Ä–į–∑–ĺ–ľ, —É 1/5 –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö –Ī–ĺ–Ľ—Ć—ą–ĺ–Ķ –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ķ –≤ —Ą–ĺ—Ä–ľ–ł—Ä–ĺ–≤–į–Ĺ–ł–ł –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł –ł–ľ–Ķ–Ľ–ł —ā–į–ļ–∂–Ķ –Ņ–į—ā–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł–Ķ –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź –Ņ—Ā–ł—Ö–ĺ—ć–ľ–ĺ—Ü–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ–ĺ–Ļ —Ā—Ą–Ķ—Ä—č. –£ –ĺ—Ā—ā–į–Ľ—Ć–Ĺ—č—Ö –ĺ—Ā–Ĺ–ĺ–≤–Ĺ—č–ľ —ć—ā–ł–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł–ľ —Ą–į–ļ—ā–ĺ—Ä–ĺ–ľ —Ź–≤–Ľ—Ź–Ľ–į—Ā—Ć –ě–ö–ė, –į –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ķ—ā–ł—á–Ķ—Ā–ļ–ł–ľ – –ī–ł—Ā–Ī–ł–ĺ–∑ –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į.
–ě—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł —ā–Ķ—Ä–į–Ņ–ł–ł –ü–°–†–ö
–°—ā—Ä–į—ā–Ķ–≥–ł—Ź –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö –ī–ĺ–Ľ–∂–Ĺ–į –∑–į–ļ–Ľ—é—á–į—ā—Ć—Ā—Ź –≤ –≤–ĺ—Ā—Ā—ā–į–Ĺ–ĺ–≤–Ľ–Ķ–Ĺ–ł–ł –Ĺ–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ–ĺ–Ļ –ļ–ł—ą–Ķ—á–Ĺ–ĺ–Ļ –ľ–ł–ļ—Ä–ĺ—Ą–Ľ–ĺ—Ä—č, —Ä–Ķ–≥—É–Ľ—Ź—Ü–ł–ł –ľ–ĺ—ā–ĺ—Ä–ł–ļ–ł –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į –ł –į–ļ—ā–ł–≤–į—Ü–ł–ł –ł–ľ–ľ—É–Ĺ–Ĺ–ĺ–Ļ —Ā–ł—Ā—ā–Ķ–ľ—č.
–Ē–Ľ—Ź —É—Ā—ā—Ä–į–Ĺ–Ķ–Ĺ–ł—Ź –ī–ł—Ā–Ī–ł–ĺ–∑–į –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į –Ņ—Ä–ł–ľ–Ķ–Ĺ—Ź—é—ā –ļ–ł—ą–Ķ—á–Ĺ—č–Ķ –į–Ĺ—ā–ł—Ā–Ķ–Ņ—ā–ł–ļ–ł (–ł–Ĺ—ā–Ķ—ā—Ä–ł–ļ—Ā, —ć—Ä—Ā–Ķ—Ą—É—Ä–ł–Ľ –ł –ī—Ä.) –ł –Ņ—Ä–ĺ–Ī–ł–ĺ—ā–ł–ļ–ł, –Ĺ–į–Ņ—Ä–ł–ľ–Ķ—Ä –õ–ł–Ĺ–Ķ–ļ—Ā.
–õ–ł–Ĺ–Ķ–ļ—Ā –Ņ—Ä–Ķ–ī—Ā—ā–į–≤–Ľ—Ź–Ķ—ā —Ā–ĺ–Ī–ĺ–Ļ –ļ–ĺ–ľ–Ņ–Ľ–Ķ–ļ—Ā —ā—Ä–Ķ—Ö –∂–ł–≤—č—Ö –Ľ–ł–ĺ—Ą–ł–Ľ–ł–∑–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č—Ö –Ī–į–ļ—ā–Ķ—Ä–ł–Ļ: Bifidobacterium infantis v. liberorum, Lactobacillus acidophilus –ł Streptococcus faecium. –ü—Ä–Ķ–Ņ–į—Ä–į—ā –ĺ–Ī–Ľ–į–ī–į–Ķ—ā —É—Ā—ā–ĺ–Ļ—á–ł–≤–ĺ—Ā—ā—Ć—é –ļ –ī–Ķ–Ļ—Ā—ā–≤–ł—é —Ā–ĺ–Ľ—Ź–Ĺ–ĺ–Ļ –ļ–ł—Ā–Ľ–ĺ—ā—č –ł –∂–Ķ–Ľ—á–ł, –Ī–į–ļ—ā–Ķ—Ä–ł–ł —Ā–Ņ–ĺ—Ā–ĺ–Ī–Ĺ—č –ļ –į–ī–≥–Ķ–∑–ł–ł –ļ —Ā—ā–Ķ–Ĺ–ļ–Ķ –ļ–ł—ą–ļ–ł, —Ä–į–∑–ľ–Ĺ–ĺ–∂–Ķ–Ĺ–ł—é, –Ņ—Ä–ĺ–ī—É–ļ—Ü–ł–ł –į–Ĺ—ā–ł–ľ–ł–ļ—Ä–ĺ–Ī–Ĺ—č—Ö —Ā—É–Ī—Ā—ā–į–Ĺ—Ü–ł–Ļ, –Ĺ–į–ī–Ķ–Ľ–Ķ–Ĺ—č –į–Ĺ—ā–į–≥–ĺ–Ĺ–ł–∑–ľ–ĺ–ľ –Ņ–ĺ –ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł—é –ļ –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ—č–ľ –ľ–ł–ļ—Ä–ĺ–ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į–ľ.
–í –ĺ–ī–Ĺ–ĺ–Ļ –ļ–į–Ņ—Ā—É–Ľ–Ķ –õ–ł–Ĺ–Ķ–ļ—Ā–į —Ā–ĺ–ī–Ķ—Ä–∂–ł—ā—Ā—Ź –Ĺ–Ķ –ľ–Ķ–Ĺ–Ķ–Ķ 1,2x107 –∂–ł–≤—č—Ö –ľ–ł–ļ—Ä–ĺ–Ī–Ĺ—č—Ö –ļ—É–Ľ—Ć—ā—É—Ä. –Ę–Ķ—Ä–į–Ņ–Ķ–≤—ā–ł—á–Ķ—Ā–ļ–ł–Ļ —ć—Ą—Ą–Ķ–ļ—ā —Ā–≤—Ź–∑–į–Ĺ —Ā –Ņ—Ä–ĺ–ī—É–ļ—Ü–ł–Ķ–Ļ –Ī–į–ļ—ā–Ķ—Ä–ł—Ź–ľ–ł –ľ–ĺ–Ľ–ĺ—á–Ĺ–ĺ–Ļ, —É–ļ—Ā—É—Ā–Ĺ–ĺ–Ļ –ł –Ņ—Ä–ĺ–Ņ–ł–ĺ–Ĺ–ĺ–≤–ĺ–Ļ –ļ–ł—Ā–Ľ–ĺ—ā. –°–ĺ–∑–ī–į–≤–į–Ķ–ľ–į—Ź –ļ–ł—Ā–Ľ–į—Ź —Ā—Ä–Ķ–ī–į —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –Ĺ–Ķ–Ī–Ľ–į–≥–ĺ–Ņ—Ä–ł—Ź—ā–Ĺ–ĺ–Ļ –ī–Ľ—Ź —Ä–į–∑–≤–ł—ā–ł—Ź –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ—č—Ö –ł —É—Ā–Ľ–ĺ–≤–Ĺ–ĺ––Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ—č—Ö –ľ–ł–ļ—Ä–ĺ–ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–ĺ–≤. –ü–ĺ–ľ–ł–ľ–ĺ –Ņ–Ķ—Ä–Ķ—á–ł—Ā–Ľ–Ķ–Ĺ–Ĺ—č—Ö –≤—č—ą–Ķ —Ā–≤–ĺ–Ļ—Ā—ā–≤ –Ī–į–ļ—ā–Ķ—Ä–ł–ł, –≤—Ö–ĺ–ī—Ź—Č–ł–Ķ –≤ —Ā–ĺ—Ā—ā–į–≤ –õ–ł–Ĺ–Ķ–ļ—Ā–į, —É—á–į—Ā—ā–≤—É—é—ā –≤ —Ā–ł–Ĺ—ā–Ķ–∑–Ķ –≤–ł—ā–į–ľ–ł–Ĺ–ĺ–≤ –≥—Ä—É–Ņ–Ņ—č –í, –†–†, –°, –ö, –ē, –í12 –ł —Ą–ĺ–Ľ–ł–Ķ–≤–ĺ–Ļ –ļ–ł—Ā–Ľ–ĺ—ā—č. –ú–ĺ–Ľ–ĺ—á–Ĺ–ĺ–ļ–ł—Ā–Ľ—č–Ķ –Ī–į–ļ—ā–Ķ—Ä–ł–ł —É—á–į—Ā—ā–≤—É—é—ā –≤ –≥–ł–ī—Ä–ĺ–Ľ–ł–∑–Ķ –ľ–ĺ–Ľ–ĺ—á–Ĺ–ĺ–≥–ĺ —Ā–į—Ö–į—Ä–į –ł –ī—Ä—É–≥–ł—Ö —É–≥–Ľ–Ķ–≤–ĺ–ī–ĺ–≤, –į —ā–į–ļ–∂–Ķ –Ī–Ķ–Ľ–ļ–ĺ–≤ –ł –∂–ł—Ä–ĺ–≤.
–õ–ł–Ĺ–Ķ–ļ—Ā –Ĺ–į–∑–Ĺ–į—á–į—é—ā –≤–∑—Ä–ĺ—Ā–Ľ—č–ľ –ł –ī–Ķ—ā—Ź–ľ —Ā—ā–į—Ä—ą–Ķ 12 –Ľ–Ķ—ā –Ņ–ĺ 2 –ļ–į–Ņ—Ā—É–Ľ—č 3 —Ä–į–∑–į/—Ā—É—ā., –Ņ–ĺ—Ā–Ľ–Ķ –Ķ–ī—č –≤ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ 2–3 –ľ–Ķ—Ā., —ā.–Ķ. –ī–ĺ –Ņ–ĺ–Ľ–Ĺ–ĺ–≥–ĺ –Ņ—Ä–Ķ–ļ—Ä–į—Č–Ķ–Ĺ–ł—Ź –ļ–ł—ą–Ķ—á–Ĺ—č—Ö —Ā–ł–ľ–Ņ—ā–ĺ–ľ–ĺ–≤.
–ź–ļ—ā–ł–≤–į—Ü–ł–ł –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į –ł–ľ–ľ—É–Ĺ–ĺ–ľ–ĺ–ī—É–Ľ—Ź—ā–ĺ—Ä –≥–Ķ–Ņ–ĺ–Ĺ. –ď–Ķ–Ņ–ĺ–Ĺ —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī—É–Ķ—ā—Ā—Ź –Ĺ–į–∑–Ĺ–į—á–į—ā—Ć –≤ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–Ķ 0,002 –≥ (1 —Ą–Ľ.) –≤ 40 –ľ–Ľ —Ą–ł–∑–ł–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ —Ä–į—Ā—ā–≤–ĺ—Ä–į, —Ä–Ķ–ļ—ā–į–Ľ—Ć–Ĺ–ĺ –≤ –ľ–ł–ļ—Ä–ĺ–ļ–Ľ–ł–∑–ľ–į—Ö –Ľ–ł–Ī–ĺ —Ā—É–Ī–Ľ–ł–Ĺ–≥–≤–į–Ľ—Ć–Ĺ–ĺ, –Ņ—Ä–Ķ–ī–≤–į—Ä–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ —Ä–į—Ā—ā–≤–ĺ—Ä–ł–≤ –į–ľ–Ņ—É–Ľ—É –≤ 10–15 –ľ–Ľ –≤–ĺ–ī—č. –Ē–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā—Ć –ļ—É—Ä—Ā–į –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ—Ź–Ķ—ā—Ā—Ź –ł–Ĺ–ī–ł–≤–ł–ī—É–į–Ľ—Ć–Ĺ–ĺ: –ĺ—ā 3 –ī–ĺ 5–7 –Ņ—Ä–ĺ—Ü–Ķ–ī—É—Ä. –Ě–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ –ĺ—ā–ľ–Ķ—ā–ł—ā—Ć, —á—ā–ĺ –ī–Ķ–Ļ—Ā—ā–≤–ł–Ķ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į –Ņ—Ä–ĺ–ī–ĺ–Ľ–∂–į–Ķ—ā—Ā—Ź –≤ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ 3–4 –ľ–Ķ—Ā. –Ņ–ĺ—Ā–Ľ–Ķ –∑–į–≤–Ķ—Ä—ą–Ķ–Ĺ–ł—Ź –ļ—É—Ä—Ā–į –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź.
–Ē–Ľ—Ź –Ņ–ĺ–ī–ī–Ķ—Ä–∂–į–Ĺ–ł—Ź –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ļ —Ä–Ķ–ľ–ł—Ā—Ā–ł–ł –Ī–ĺ–Ľ—Ć–Ĺ—č–ľ —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī—É–Ķ—ā—Ā—Ź –į–ľ–Ī—É–Ľ–į—ā–ĺ—Ä–Ĺ–ĺ –Ĺ–į–∑–Ĺ–į—á–į—ā—Ć –ļ—É—Ä—Ā—č –Ņ—Ä–ĺ– –ł –Ņ—Ä–Ķ–Ī–ł–ĺ—ā–ł–ļ–ĺ–≤. –ü–ĺ–ī–ĺ–Ī–Ĺ–į—Ź —ā–į–ļ—ā–ł–ļ–į –Ņ–ĺ–∑–≤–ĺ–Ľ–ł–Ľ–į —É 73,6% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ī–ĺ–Ī–ł—ā—Ć—Ā—Ź —Ā—ā–ĺ–Ļ–ļ–ĺ–Ļ —Ä–Ķ–ľ–ł—Ā—Ā–ł–ł –Ĺ–į –Ņ—Ä–ĺ—ā—Ź–∂–Ķ–Ĺ–ł–ł –≥–ĺ–ī–į –ł –Ī–ĺ–Ľ–Ķ–Ķ.
–ö—Ä–ł—ā–Ķ—Ä–ł–ł –ü–°–†–ö
–Ě–į –ĺ—Ā–Ĺ–ĺ–≤–į–Ĺ–ł–ł –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–Ĺ—č—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ļ —É—Ā—ā–į–Ĺ–ĺ–≤–Ľ–Ķ–Ĺ–ĺ, —á—ā–ĺ —É 62,3% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö –≤–Ķ–ī—É—Č—É—é —Ä–ĺ–Ľ—Ć –≤ —ć—ā–ł–ĺ–Ľ–ĺ–≥–ł–ł –ł –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ķ–∑–Ķ –ł–≥—Ä–į–Ľ–ł –ě–ö–ė —Ā –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–ł–ľ —Ä–į–∑–≤–ł—ā–ł–Ķ–ľ –ī–ł—Ā–Ī–į–ļ—ā–Ķ—Ä–ł–ĺ–∑–į. –Ē–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–Ļ –Ņ–Ķ—Ä—Ā–ł—Ā—ā–Ķ–Ĺ—Ü–ł–ł –ľ–į—Ä–ļ–Ķ—Ä–ĺ–≤ –ļ–ł—ą–Ķ—á–Ĺ—č—Ö –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ļ –ł –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—é –ľ–ł–ļ—Ä–ĺ—Ą–Ľ–ĺ—Ä—č —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–†–ö —Ā–Ņ–ĺ—Ā–ĺ–Ī—Ā—ā–≤–ĺ–≤–į–Ľ–ĺ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ –Ĺ–į–Ņ—Ä—Ź–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –ł–ľ–ľ—É–Ĺ–Ĺ–ĺ–Ļ —Ā–ł—Ā—ā–Ķ–ľ—č.
–ö–Ľ–ł–Ĺ–ł–ļ–ĺ––Ľ–į–Ī–ĺ—Ä–į—ā–ĺ—Ä–Ĺ—č–Ķ –ļ—Ä–ł—ā–Ķ—Ä–ł–ł –ü–°–†–ö
1. –£–Ņ–ĺ–ľ–ł–Ĺ–į–Ĺ–ł–Ķ –≤ –į–Ĺ–į–ľ–Ĺ–Ķ–∑–Ķ –ě–ö–ė, –Ņ—Ä–Ķ–ī—ą–Ķ—Ā—ā–≤–ĺ–≤–į–≤—ą–Ķ–Ļ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—é.
2. –ě–Ī–Ĺ–į—Ä—É–∂–Ķ–Ĺ–ł–Ķ –ľ–į—Ä–ļ–Ķ—Ä–ĺ–≤ –ě–ö–ė –≤ –Ī–ł–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł—Ö —Ā—Ä–Ķ–ī–į—Ö –Ī–ĺ–Ľ—Ć–Ĺ–ĺ–≥–ĺ.
3. –ü—Ä–ł–∑–Ĺ–į–ļ–ł –ī–ł—Ā–Ī–ł–ĺ–∑–į –≤ –Ī–į–ļ—ā–Ķ—Ä–ł–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł—Ö –Ņ–ĺ—Ā–Ķ–≤–į—Ö –ļ–į–Ľ–į.
4. –ė–∑–Ī—č—ā–ĺ—á–Ĺ—č–Ļ –Ī–į–ļ—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ—č–Ļ —Ä–ĺ—Ā—ā –≤ —ā–ĺ–Ĺ–ļ–ĺ–Ļ –ļ–ł—ą–ļ–Ķ
5. –°–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ –Ĺ–į–Ņ—Ä—Ź–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į
6. –ü–ĺ–Ľ–ĺ–∂–ł—ā–Ķ–Ľ—Ć–Ĺ—č–Ļ —ć—Ą—Ą–Ķ–ļ—ā —ā–Ķ—Ä–į–Ņ–ł–ł –Ņ—Ä–Ķ– –ł –Ņ—Ä–ĺ–Ī–ł–ĺ—ā–ł–ļ–į–ľ–ł
–í—č–≤–ĺ–ī—č
1. –ė–∑ –Ĺ–ĺ–∑–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ĺ–Ļ —Ą–ĺ—Ä–ľ—č «—Ā–ł–Ĺ–ī—Ä–ĺ–ľ —Ä–į–∑–ī—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į» –≤—č–ī–Ķ–Ľ–Ķ–Ĺ –Ņ–ĺ—Ā—ā–ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č–Ļ –°–†–ö, –ĺ—ā–Ľ–ł—á–į—é—Č–ł–Ļ—Ā—Ź —É–ļ–į–∑–į–Ĺ–ł–Ķ–ľ –≤ –į–Ĺ–į–ľ–Ĺ–Ķ–∑–Ķ –Ĺ–į –Ņ–Ķ—Ä–Ķ–Ĺ–Ķ—Ā–Ķ–Ĺ–Ĺ—É—é –ļ–ł—ą–Ķ—á–Ĺ—É—é –ł–Ĺ—Ą–Ķ–ļ—Ü–ł—é, –Ĺ–į–Ľ–ł—á–ł–Ķ–ľ –į–Ĺ—ā–ł–≥–Ķ–Ĺ–ĺ–≤ –ļ–ł—ą–Ķ—á–Ĺ—č—Ö –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ļ –≤ —Ā–ĺ—Ā—ā–į–≤–Ķ —Ü–ł—Ä–ļ—É–Ľ–ł—Ä—É—é—Č–ł—Ö –ł–ľ–ľ—É–Ĺ–Ĺ—č—Ö –ļ–ĺ–ľ–Ņ–Ľ–Ķ–ļ—Ā–ĺ–≤ —Ā—č–≤–ĺ—Ä–ĺ—ā–ļ–ł –ļ—Ä–ĺ–≤–ł –ł –ļ–ĺ–Ņ—Ä–ĺ—Ą–ł–Ľ—Ć—ā—Ä–į—ā–į—Ö, —Ä–į–∑–≤–ł—ā–ł–Ķ–ľ –ī–ł—Ā–Ī–į–ļ—ā–Ķ—Ä–ł–ĺ–∑–į –ł –ĺ—ā–ļ–Ľ–ĺ–Ĺ–Ķ–Ĺ–ł—Ź–ľ–ł –≤ –ł–ľ–ľ—É–Ĺ–Ĺ–ĺ–Ļ —Ā–ł—Ā—ā–Ķ–ľ–Ķ.
2. –í –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ķ–∑–Ķ –ü–°–†–ö –Ī–ĺ–Ľ—Ć—ą–ĺ–Ķ –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ķ –ł–ľ–Ķ—é—ā –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź –ł–ľ–ľ—É–Ĺ–Ĺ–ĺ–≥–ĺ —Ā—ā–į—ā—É—Ā–į –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į: —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ —Ą–į–≥–ĺ—Ü–ł—ā–į—Ä–Ĺ–ĺ–Ļ –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł, –ĺ—Ā–Ľ–į–Ī–Ľ–Ķ–Ĺ–ł–Ķ –ļ–Ľ–Ķ—ā–ĺ—á–Ĺ–ĺ–≥–ĺ –ł –≥—É–ľ–ĺ—Ä–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į, –ī–Ķ—Ą–ł—Ü–ł—ā –Ę–—Ö–Ķ–Ľ–Ņ–Ķ—Ä–ĺ–≤, —Ä–ĺ—Ā—ā –Ĺ–į—ā—É—Ä–į–Ľ—Ć–Ĺ—č—Ö –ļ–ł–Ľ–Ľ–Ķ—Ä–ĺ–≤, —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ —Ü–ł—ā–ĺ–Ľ–ł—ā–ł—á–Ķ—Ā–ļ–ĺ–Ļ –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –ļ–ĺ–ľ–Ņ–Ľ–Ķ–ľ–Ķ–Ĺ—ā–į, –ĺ—ā–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ĺ–ł–∑–ļ–ł–Ļ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć IgG, –Ľ–ł–ľ—Ą–ĺ– –ł –Ľ–Ķ–Ļ–ļ–ĺ–Ņ–Ķ–Ĺ–ł—Ź, —á—ā–ĺ —Ā–ĺ–∑–ī–į–Ķ—ā —É—Ā–Ľ–ĺ–≤–ł—Ź –ī–Ľ—Ź —Ä–ĺ—Ā—ā–į —É—Ā–Ľ–ĺ–≤–Ĺ–ĺ––Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ĺ–ĺ–Ļ –ľ–ł–ļ—Ä–ĺ—Ą–Ľ–ĺ—Ä—č.
3. –≠—ā–ł–ĺ—ā—Ä–ĺ–Ņ–Ĺ–ĺ–Ķ –ł –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ķ—ā–ł—á–Ķ—Ā–ļ–ĺ–Ķ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ, –≤–ļ–Ľ—é—á–į—é—Č–Ķ–Ķ –ļ–ł—ą–Ķ—á–Ĺ—č–Ķ –į–Ĺ—ā–ł—Ā–Ķ–Ņ—ā–ł–ļ–ł, –Ņ—Ä–ĺ–Ī–ł–ĺ—ā–ł–ļ–ł (–õ–ł–Ĺ–Ķ–ļ—Ā), —Ä–Ķ–≥—É–Ľ—Ź—ā–ĺ—Ä—č –ľ–ĺ—ā–ĺ—Ä–ł–ļ–ł –ł –ł–ľ–ľ—É–Ĺ–ĺ–ľ–ĺ–ī—É–Ľ—Ź—ā–ĺ—Ä—č, –Ņ–ĺ–∑–≤–ĺ–Ľ—Ź–Ķ—ā –ī–ĺ–Ī–ł—ā—Ć—Ā—Ź —Ā—ā–ĺ–Ļ–ļ–ĺ–Ļ —Ä–Ķ–ľ–ł—Ā—Ā–ł–ł –Ĺ–į –Ņ—Ä–ĺ—ā—Ź–∂–Ķ–Ĺ–ł–ł –≥–ĺ–ī–į —É 2/3 –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ü–°–†–ö.
–õ–ł—ā–Ķ—Ä–į—ā—É—Ä–į
1. –ü–į—Ä—Ą–Ķ–Ĺ–ĺ–≤ –ź.–ė., –ė.–Ě. –†—É—á–ļ–ł–Ĺ–į, –Ě.–ė. –ē–ļ–ł—Ā–Ķ–Ĺ–ł–Ĺ–į. –ź–Ĺ—ā–ł–Ī–į–ļ—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–į—Ź —ā–Ķ—Ä–į–Ņ–ł—Ź –Ņ—Ä–ł —Ā–ł–Ĺ–ī—Ä–ĺ–ľ–Ķ —Ä–į–∑–ī—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į. –ö–Ľ–ł–Ĺ.–ľ–Ķ–ī.1996;5:41–43.
2. –†—É—á–ļ–ł–Ĺ–į –ė.–Ě., –Ď–Ķ–Ľ–į—Ź –ě.–§, –ü–į—Ä—Ą–Ķ–Ĺ–ĺ–≤ –ź.–ė.–ł –ī—Ä. –†–ĺ–Ľ—Ć Campylobacter jejunum –≤ –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ķ–∑–Ķ —Ā–ł–Ĺ–ī—Ä–ĺ–ľ–į —Ä–į–∑–ī—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į. –†–ĺ—Ā—Ā–ł–Ļ—Ā–ļ–ł–Ļ –≥–į—Ā—ā—Ä–ĺ—ć–Ĺ—ā–Ķ—Ä–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł–Ļ –∂––Ľ.2000:2: 118–119.
3. –ü–į—Ä—Ą–Ķ–Ĺ–ĺ–≤ –ź.–ė. –ü–ĺ—Ā—ā–ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č–Ļ —Ā–ł–Ĺ–ī—Ä–ĺ–ľ —Ä–į–∑–ī—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į:–≤–ĺ–Ņ—Ä–ĺ—Ā—č –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –ł –Ņ—Ä–ĺ—Ą–ł–Ľ–į–ļ—ā–ł–ļ–ł. Consilium medicum 2001:6;298–300.
4. –ü–į—Ä—Ą–Ķ–Ĺ–ĺ–≤ –ź.–ė., –†—É—á–ļ–ł–Ĺ–į –ė.–Ě., –ě—Ā–ł–Ņ–ĺ–≤ –ď.–ź., –ü–ĺ—ā–į–Ņ–ĺ–≤–į –í.–Ď. –ü–ĺ—Ā—ā–ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č–Ļ —Ā–ł–Ĺ–ī—Ä–ĺ–ľ —Ä–į–∑–ī—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į –ł–Ľ–ł —Ö—Ä–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ł–Ļ –ļ–ĺ–Ľ–ł—ā? –ú–į—ā–Ķ—Ä–ł–į–Ľ—č V —Ā—ä–Ķ–∑–ī–į –ĺ–Ī—Č–Ķ—Ā—ā–≤–į –≥–į—Ā—ā—Ä–ĺ—ć–Ĺ—ā. –†–ĺ—Ā—Ā–ł–ł –ł XXXII —Ā–Ķ—Ā—Ā–ł–ł –¶–Ě–ė–ė–ď, –ú–ĺ—Ā–ļ–≤–į 3–6 —Ą–Ķ–≤—Ä–į–Ľ—Ź 2005 –≥.––ú.: –ź–Ĺ–į—Ö–į—Ä—Ā–ł—Ā, 2005.––° 482–483.
5. –ü–į—Ä—Ą–Ķ–Ĺ–ĺ–≤ –ź.–ė., –†—É—á–ļ–ł–Ĺ–į –ė.–Ě. –ü–ĺ—Ā—ā–ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č–Ļ —Ā–ł–Ĺ–ī—Ä–ĺ–ľ —Ä–į–∑–ī—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į. –ė–∑–Ī—Ä–į–Ĺ–Ĺ—č–Ķ –≥–Ľ–į–≤—č –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –≥–į—Ā—ā—Ä–ĺ—ć–Ĺ—ā–Ķ—Ä–ĺ–Ľ–ĺ–≥–ł–ł: —Ā–Ī.—ā—Ä—É–ī–ĺ–≤/–ü–ĺ–ī —Ä–Ķ–ī –õ–į–∑–Ķ–Ī–Ĺ–ł–ļ–į. – –ú.:–ź–Ĺ–į—Ö–į—Ä—Ā–ł—Ā, 2005. –†–į–∑–ī–Ķ–Ľ 3.–Ď–ĺ–Ľ–Ķ–∑–Ĺ–ł –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į. –° 277–279.
6. Pimenyel M.,Park S.,Mirocha J. Et al. The effect oa a non–absorbed oral antibiotic (rifaximin) on the symptoms of the irritable bowel syndrome: A randomized trial. Ann. Intern. Med. 2006;145:557–563.
7. McKeown E.S., Parry S.D., Stansfield R. et al.Postinfectious irritable bowel syndrome may occur after non–gastrointestinal and intestinal infection. Neurogastroenterol. Motil. 2006;18:839–843.
8. McKendrick W, Read NW. Irritable bowel syndrome— post–salmonella infection. J Infection. 1994;29:1–4.
9. Gwee KA, Leong YL, Graham C, McKendrick MW, Collins SM, Walters SJ, et al.. The role of psychological and biological factors in post–infective gut dysfunction. Gut. 1999;44:400–406.
10. Mearin F, Perez–Oliveras M, Perello A, Vinyet J, Ibanez A, Coderch J, et al.. Dyspepsia after a Salmonella gastroenteritis outbreak (one–year follow–up cohort study). Gastroenterology. 2005;129:98–104.
11. –õ–ĺ–≥–ł–Ĺ–ĺ–≤ –ź.–°., –õ–ĺ—Ä–ł–Ķ –Ě.–ģ. –ü–į—Ä—Ą–Ķ–Ĺ–ĺ–≤ –ź.–ė., –ü–Ķ—ā—Ä–į–ļ–ĺ–≤ –ź.–í. –í–ĺ–ī–ĺ—Ä–ĺ–ī–Ĺ—č–Ļ —ā–Ķ—Ā—ā: –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł—á–Ķ—Ā–ļ–ł–Ķ –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā–ł –Ņ—Ä–ł –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź—Ö –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–į –ö–Ľ–ł–Ĺ.–ľ–Ķ–ī.1990:9:87–90.
12. –ü–ĺ–ļ—Ä–ĺ–≤—Ā–ļ–ł–Ļ –í.–ė., –ě–Ĺ–ł—Č–Ķ–Ĺ–ļ–ĺ –ď.–ď., –ß–Ķ—Ä–ļ–į—Ā—Ā–ļ–ł–Ļ –Ď.–õ.–≠–≤–ĺ–Ľ—é—Ü–ł—Ź –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č—Ö –Ī–ĺ–Ľ–Ķ–∑–Ĺ–Ķ–Ļ –≤ –†–ĺ—Ā—Ā–ł–ł –≤ XX –≤–Ķ–ļ–Ķ. 2003. 664 —Ā.
13. –ģ—Č—É–ļ –Ě.–Ē., –Ď—Ä–ĺ–ī–ĺ–≤ –õ.–ē. –ě—Ā—ā—Ä—č–Ķ –ļ–ł—ą–Ķ—á–Ĺ—č–Ķ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł: –Ē–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–į –ł –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ. –ú.: –ú–Ķ–ī–ł—Ü–ł–Ĺ–į, 2001.
14. –Ď–Ķ–Ľ–į—Ź –ě.–§., –ď–Ķ—Ä–į—Ā–ł–ľ–ĺ–≤–į –ė.–ē., –ú–į–Ľ–ĺ–≤ –í.–ź., –§–į–ī–Ķ–Ķ–≤–į –ě.–ź., –ü–į–ļ –°.–ď. –ö–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ķ –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ķ –≤—č—Ź–≤–Ľ–Ķ–Ĺ–ł—Ź –ľ–į—Ä–ļ—Ď—Ä–į –®–ł–≥–į–—ā–ĺ–ļ—Ā–ł–Ĺ–į —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ĺ—Ā—ā—Ä—č–ľ–ł –ļ–ł—ą–Ķ—á–Ĺ—č–ľ–ł –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č–ľ–ł –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź–ľ–ł // –ö—Ä–Ķ–ľ–Ľ—Ď–≤—Ā–ļ–į—Ź –ľ–Ķ–ī–ł—Ü–ł–Ĺ–į. –ö–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł–Ļ –≤–Ķ—Ā—ā–Ĺ–ł–ļ. 2004;2: 67–71.












