Индивидуальная физиологическая норма частоты стула колеблется в пределах от 3 раз в сутки (примерно у 6% здоровых людей) до 1 раза в 3 дня (также примерно у 6% обследованных). В норме стул оформленный, мягкой консистенции, пациент не испытывает затрудений при дефекации; время естественного натуживания не превышает трети всей продолжительности дефекации.
Различия в нормальной частоте стула во многом обусловлены наследственными факторами, включающими особенности кишечной секреции и перистальтики, а также связаны с характером питания и физической активности.
Признано, что наиболее физиологично опорожнение кишечника происходит утром после вставания. Это обусловлено тем, что к утру завершается ночной период формирования каловых масс; при переходе тела в вертикальное положение, наряду с ортостатическим, срабатывает сигмо–ректальный рефлекс; повышение адренергической активности в утренние часы способствует расслаблению прямой кишки, благоприятствующему дефекации.
В наше время запор представляет собой весьма распространенное растройство: по данным отдельных исследований, им страдает от 10 до 50% населения развитых стран.
Запор может носить характер временного (эпизодического) и длительного (хронического, продолжающегося более 6 месяцев). Говорить о наличии запора у пациента правомерно при наличии хотя бы двух из названных признаков в течение последних 3–х месяцев:
• два и менее акта дефекации в неделю;
• натуживание, занимающее более трети времени дефекации;
• плотная, в виде комочков, консистенция кала;
• чувство неполного опорожнения кишечника.
Запору часто сопутствуют такие симптомы, как головная боль, утомляемость, бессонница, снижение настроения, тошнота, снижение аппетита, вздутие и чувство распирания в животе, боли спастического характера. В значительной части случаев при хроническом запоре можно отметить невротизацию пациентов и мнительность.
В ряде случаев большую проблему представляет собой формирование зависимости от слабительных и клизм. Характерно, что зависимые пациенты проявляют повышенную тревогу при отсутствии ежедневного стула или при отсутствии стула спустя небольшой срок (4–6 ч) после приема слабительного. Это служит настойчивой мотивацией к приему дополнительных доз препарата или постановке клизмы. При подобной зависимости пациенту угрожает развитие признаков нутритивной недостаточности (стеатореи, гипопротеинемии, железодефицитной анемии, нарушений кальциевого обмена), а также вторичного гиперальдостеронизма.
Причины развития запора
Запор может носить характер идиопатического или развиваться как сопутствующее расстройство на фоне многих патологических состояний. В целом, в зависимости от происхождения, запоры можно разделить на связанные с колоректальной патологией и обусловленные внекишечными расстройствами (табл. 1).
Запоры, связанные с колоректальной патологией, отражают нарушение транспортно–эвакуаторной функции толстой кишки. Непосредственными причинами служат изменения со стороны толстой кишки, как структурного (стриктуры, поражение кишечного нервного сплетения (болезнь Гиршспрунга), опухоли, ректоцеле), так и функционального характера (замедленный транзит содержимого).
Рассмотрим наиболее распространенные типы запора, связанные с колоректальной патологией.
Запор вследствие «обструкции выхода» развивается на почве органических или функциональных нарушений, препятствующих нормальному акту дефекации.
При этом расстройстве сохраняется ощущение позывов на дефекацию, частота стула нормальная или даже повышена, но сам процесс опорожнения прямой кишки существенно затруднен и требует дополнительного натуживания.
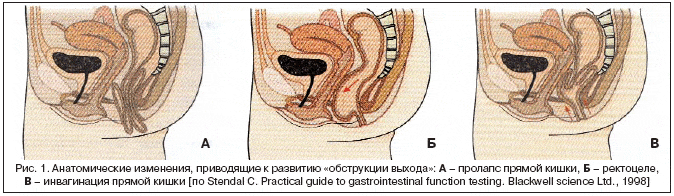
Органические причины обструкции анального канала включают опухолевый или рубцовый стеноз, ректоцеле, пролапс прямой кишки. Наиболее распространено ректоцеле, представляющее собой дефект ректально–вагинальной перегородки, при котором наблюдается протрузия прямой кишки во влагалище (рис. 1). Ректоцеле нередко выявляется у рожавших женщин, особенно часто – в пожилом возрасте. Пролапс прямой кишки развивается при опущении тазового дна; это чаще наблюдается вследствие поражения n. pudendus у рожавших женщин (рис. 2). В данной ситуации обструкция во время дефекации может сочетаться с недержанием кала при беге (вследствие нарушения контроля наружного анального сфинктера).
Болезнь Гиршспрунга, в случае локализации аганглионарного участка в области сигмовидной кишки и ректо–сигмоидного перехода, также может сопровождаться картиной запора по типу «обструкции выхода», так как при этом внутренний анальный сфинктер не способен к расслаблению.
Функциональная обструкция анального канала наблюдается при синдроме спазма тазового дна («диссинергии тазового дна»), характеризующемся парадоксальным сокращением наружного анального сфинктера и лобково–прямокишечной мышцы при естественном натуживании пациента во время дефекации. Вследствие перекрытия анального канала дефекация становится невозможной. Парадоксально высокую активность мышц тазового дна при натуживании можно зарегистрировать путем электромиографии. Во время чрезмерного натуживания возможно выпадение передней стенки прямой кишки, ее сдавливание внутренним анальным сфинктером и появление изъязвления слизистой (так называемый синдром солитарной прямокишечной язвы).
Функциональная обструкция может также развиваться, как «защитная» антиболевая реакция при проктите, тромбозе и ущемлении геморроидальных узлов, образовании трещин и язвенных дефектов заднего прохода, травм прямой кишки в результате постановки клизм, прямокишечной термометрии.
В целях дифференциальной диагностики запора следует выделить симптомы, характерные для «обструкции выхода»:
• нормальная частота позывов на стул или наличие постоянных или частых позывов на дефекацию (последнее характерно для формирования калового завала в прямой кишке);
• избыточное и неэффективное натуживание при дефекации;
• нередко наблюдающиеся тенезмы;
• боли в ано–ректальной зоне и промежности;
• ощущение неполного опорожнения прямой кишки;
• в ряде случаев – необходимость в ручном удалении содержимого прямой кишки.
Запор вследствие «замедленного транзита»
В виде идиопатического варианта эта форма запора, как правило, наблюдается у женщин на протяжении всей жизни. Часто у таких пациентов формируется зависимость от слабительных препаратов. Многим из этих пациентов ставится диагноз синдрома раздраженной кишки, варианта с преобладанием запоров.
Существенно чаще встречаются варианты вторичного запора с замедленным транзитом на фоне каких–либо внекишечных расстройств (см. ниже).
При запоре вследствие замедленного транзита характерные клинические признаки «обструкции выхода» не выявляются. Позывы на стул редкие, время натуживания не увеличено. Следует учитывать, что у многих пациентов с этим вариантом запора формируется зависимость от клизм и слабительных.
Внекишечные причины развития запора
При анализе возможных причин нарушений стула нельзя забывать о том, что у некоторых пациентов запор обусловлен неправильным питанием (малое содержание растительных волокон в пище), низкой физической активностью или неадекватным вниманием к своим физиологическим отправлениям. Закрепляющим действием обладают крепкий кофе и чай, какао, творог, рис, гранаты, груши, айва, вяжущие продукты, шоколад, мучное.
Хрошо известно, что запор – одна из важных проблем, которую приходится решать при уходе за больным, находящимся на постельном режиме.
Непосредственными причинами запора, сопровождающего разнообразные внекишечные заболевания, могут служить нарушение функций автономной нервной регуляции кишечника (с ослаблением перистальтики или проявлением спастической активности), поражение мышечного слоя, расстройства микроциркуляции.
В практике наиболее частыми причинами запора служат гипотиреоз и сахарный диабет. Нарушение моторной активности кишечника также выступает в качестве важной составляющей клинической картины различных неврологических заболеваний – рассеянного склероза, дисциркуляторных и травматических повреждений головного и спинного мозга, полинейропатий, болезни Паркинсона.
В ряде случаев запор развивается на почве психических заболеваний и психологических расстройств – депрессии, психоза, нервной анорексии, нарушений в сексуальной сфере.
Необходимо помнить о том, что многие лекарственные препараты могут вызывать нежелательный эффект в виде подавления активности автономной нервной системы кишечника, замедления перистальтики, снижения секреции воды и электролитов и развития запора. Это наиболее характерно для холинолитиков, антидепрессантов, некоторых антацидов и слабительных, препаратов железа, опиатов (табл. 2).
Повреждения спинного мозга при наличии нарушений афферентной и эфферентной иннервации анального сфинктера сопровождаются запором и задержкой мочи. Следует знать, что переполнение толстой кишки каловыми массами может вызвать спазм детрузора мочевого пузыря и недержание мочи.
Системные заболевания, сопровождающиеся поражением сосудов и нервов, гладкомышечных клеток кишечника (сахарный диабет, склеродермия, миопатии), передозировка опиатов могут сформировать картину кишечной непроходимости с резким растяжением кишечника – синдром кишечной псевдообструкции (синдром Огилви).
Принципиально важно проводить различие между временным и хроническим характером запора. Уже указывалось, что условной границей между ними служит 6–месячный рубеж. Временная задержка стула далеко не во всех случаях выступает как признак серьезного самостоятельного заболевания. Причиной временного запора могут быть изменение условий быта и характера пищи, эмоциональный стресс, наличие некомфортных условий для дефекации (при постельном режиме, в путешествии), побочное действие лекарств. Запор беременных женщин, развивающийся в третьем триместре вследствие угнетения перистальтики под влиянием прогестерона, также является временным. Онкологическую настороженность следует проявлять при развитии запора у пациента среднего или пожилого возраста на протяжении последних недель, в особенности если нарушения стула сочетаются с «симптомами тревоги».
Диагностические исследования
при запоре
На первом этапе диагностики, безусловно, необходимо оценить анамнез болезни и провести подробное физикальное обследование, при котором можно выявить симптомы внекишечных заболеваний, сопровождающихся нарушением функции кишечника.
Специальное обследование должно начинаться с процедуры пальцевого исследования прямой кишки, при котором можно выявить структурные изменения, послужившие причиной механической «обструкции выхода».
Для оценки анального рефлекса (способности анального сфинктера к сокращению) проводится похлопывание небольшим предметом по коже перианальной области. При повреждении афферентных или эфферентных нервов, связывающих анальный сфинктер со спинным мозгом, рефлекс утрачивается.
При проведении лабораторных тестов необходимо исключить гиперкальциемию, гипокалиемию, сахарный диабет, гипотиреоз, оценить уровень гемоглобина и СОЭ.
Рентгенологические исследования
При наличии распирающих болей в животе обзорный снимок брюшной полости помогает провести различие между чрезмерным скоплением каловых масс в кишечнике и его перерастяжением газами. Ирригоскопия позволяет исключить механическую обструкцию толстой кишки, оценить гаустрацию и перистальтику, выявить наличие мегаколон.
Эндоскопические методы
Сигмоскопия позволяет провести прямой осмотр слизистой оболочки анального канала, прямой кишки, сигмовидной кишки, обнаружить опухолевые и воспалительные стенозы, инфекционные поражения, выпадение геморроидальных узлов, наличие трещин и т.д. Колоноскопия позволяет провести прямой осмотр слизистой оболочки всей толстой кишки. При запоре с гипокинезией толстой кишки циркулярные складки сглажены, просвет открыт для осмотра. При запоре с повышенной перистальтикой отмечаются высокие циркулярные складки, выраженная гаустрация.
Дефектография
Методика этого исследования заключается в заполнении прямой и сигмовидной кишки бариевой взвесью, затем при флюороскопии оценивается величина ано–ректального угла и его изменение во время акта дефекации. Таким образом можно оценить степень опущения тазового дна, выявить пролапс слизистой прямой кишки, внутреннее выпадение прямой кишки, ректоцеле, функциональную «обструкцию выхода».
Оценка времени транзита
содержимого по толстой кишке
При этом исследовании оценивается время прохождения рентгенонепрозрачных частиц, принятых внутрь, путем проведения ежедневной рентгенографии брюшной полости. При запорах, связанных с замедленным транзитом, выделение частиц задерживается, при этом они диффузно распределяются по ходу толстой кишки. При запорах, обусловленных «обструкцией выхода», они скапливаются в области ректо–сигмоидного перехода выше места обструкции.
Тест экспульсии (тест баллончика)
Этот тест достаточно прост в исполнении и позволяет моделировать процесс дефекации. Оценивается изгнание из прямой кишки введенного туда баллончика, в разной степени наполненного водой. Здоровый пациент способен без дополнительного натуживания вытолкнуть баллончик, наполненный до объема 150 мл.
Электромиография
Регистрируя электрические потенциалы от наружного сфинктера и лобково–прямокишечной мышцы, можно выявить парадоксальное повышение их активности во время дефекации (рис. 3).
Исследование латентного периода
моторной активности n. pudendus
N. pudendus иннервирует мышцы тазового дна и наружный анальный сфинктер. Функцию нерва можно оценить после исследования активности сфинктера в ответ на трансректальную электрическую стимуляцию двигательных волокон. Время между началом стимуляции и первым зарегистрированным сокращением наружного сфинктера обозначают, как «латентный период моторной активности n.pudendus». Если этот период превышает норму, можно думать о наличии нейропатии. Поражение этого нерва часто выявляется у больных с опущением промежности и у больных с идиопатическим недержанием кала.
Ано–ректальная манометрия
Это исследование дает информацию о тонусе ано–ректальной мышцы и скоординированности сокращений прямой кишки и анального сфинктера.
Лечение запора
Залогом успешного лечения запора, безусловно, является понимание причины и патофизиологического механизма его развития.
Универсальными рекомендациями для больных могут служить достаточное употребление жидкости (желательно – не менее 2 л в сутки); ежедневная физическая активность (она способствует повышению перистальтической активности) и следование правилу регулярного опорожнения кишечника. Целесообразно во время завтрака принимать достаточное количество теплой пищи и жидкости для стимуляции гастро–цекального рефлекса. Не следует игнорировать позывы на дефекацию, так как вследствие этого может наблюдаться снижение порога возбудимости рецепторов прямой кишки.
Применение других методов лечения требует обоснованного подхода. Так как лечение подчас проводится в течение многих лет, важно помнить о переносимости и безопасности назначаемого препарата.
Все лечебные средства, применяющиеся у больных с запором, можно разделить на следующие группы:
1) диета с повышенным содержанием растительных волокон и объемные агенты,
2) диета с пониженным содержанием растительных волокон («низкошлаковая»),
3) осмотические слабительные,
4) препараты, повышающие перистальтическую активность кишечника за счет стимуляции нервных окончаний слизистой,
5) прокинетики,
6) мягчительные средства.
Лечебное действие диеты с высоким содержанием растительных волокон (до 30 г/сут.) основано на увеличении объема каловых масс, при этом их консистенция становится мягкой, что способствует налаживанию перистальтики. Такая диета должна сочетаться с достаточным употреблением жидкости (не менее 2 л в сутки). Обычное содержание волокон в рационе 15–20 г в сутки. Повысить их содержание в пище позволяет включение в рацион отрубей, зерновых, бобовых, чернослива, яблок и груш, сырых овощей, бахчевых культур, морской капусты, косточковых ягод, бананов, рассыпчатых каш, хлеба из муки грубого помола. Употребление кисломолочных продуктов и растительного масла также улучшает перистальтику кишечника. Следует уменьшить потребление продуктов, обладающих закрепляющим действием (творог, чай, кофе, какао, рис, шоколад, мучное). Существуют также специальные лекарственные препараты, содержащие природные или синтетические пищевые волокна – так называемые, «объемные агенты».
Объемные агенты представляют собой волокна с высокой способностью к абсорбции воды (целлюлоза, гемицеллюлоза, лигнин, пектин, гумми, волокна подорожника), благодаря чему они увеличивают массу фекалий. Под действием кишечной микрофлоры из этих волокон образуются осмотически активные вещества, привлекающие жидкость в просвет кишки. Вместе с тем объемные агенты способны вызывать повышенное газообразование. Вследствие выраженного набухания они противопоказаны при резком нарушении пассажа каловых масс.
Лучший эффект такая диета и объемные агенты оказывают при запоре, развивающемся вследствие потребления обедненной волокнами пищи, при условии сохранности перистальтической активности толстой кишки, а также при запоре беременных. Эффект пищевых волокон становится заметен на 3–4–й день применения.
Следует помнить, что при пониженной перистальтической активности кишечника («запор с замедленным транзитом») прием большого количества растительных волокон может способствовать резкому вздутию живота, формированию каловых завалов, что может потребовать их ручного удаления.
Богатая волокнами диета и объемные агенты не рекомендуются также при болезненных патологических процессах в области прямой кишки и при одновременном с запором парадоксальном подтекании или недержании кала.
При указанных состояниях содержание пищевых волокон в пище этих больных должно быть, наоборот, несколько снижено («низкошлаковая диета»).
При запоре с органической или функциональной «обструкцией выхода» и повреждениях спинного мозга увеличенное содержание волокон в пище в ряде случаев также может спровоцировать формирование калового завала. Их можно рекомендовать в постепенно возрастающей дозе, контролируя индивидуальную переносимость.
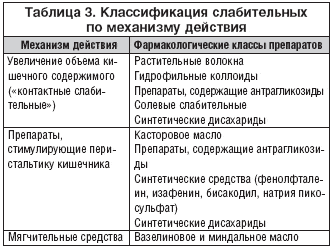
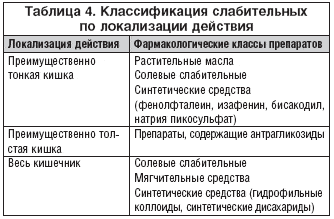
Во многих случаях приходится прибегать к назначению специальных слабительных препаратов, стимулирующих формирование каловых масс или перистальтику кишечника искусственным путем. В таблицах 3 и 4 представлены слабительные средства, исходя из механизма действия и точки приложения.
Осмотические слабительные. Их действие основано на повышении содержания воды в каловых массах и ускорении транзита по кишечнику. К ним относятся сульфат, фосфат и оксид магния, невсасывающиеся моно– и дисахариды (лактулоза), производные спирта (сорбитол, глицерол, полиэтиленгликоль. Прием солевых слабительных может провоцировать развитие диареи и нарушений водно–солевого обмена, поэтому предпочтение сегодня отдается спиртовым производным и лактулозе. Эффект от назначения этих средств проявляется уже спустя несколько часов после приема. Отрицательными сторонами осмотических слабительных служит возможность развития серьезных побочных эффектов при длительном (на протяжении 6–12 мес.) применении, включая психологическую зависимость и феномен привыкания. Целесообразно их назначение в режиме эпизодических приемов.
Осмотические слабительные на основе лактулозы и полиэтиленгликоля в сочетании с умеренными дозами объемных агентов можно рекомендовать при запорах у пожилых. Следует избегать высоких доз лактулозы из–за возможности резкого газообразования.
Осмотические слабительные в индивидуально подобранной дозе также оптимально назначать для размягчения кала у больных с болезненными патологическими процессами в области прямой кишки (трещины, язвы, паракпроктит и др.).
При временных запорах беременных, при неэффективности обогащенной растительными волокнами диеты, также целесообразно назначение лактулозы, макроголя или сорбитола.
Постоянный и ежедневный прием осмотических слабительных можно рекомендовать лишь особым группам больных – например, онкологическим, получающим высокие дозы опиоидов или химиотерапию. В этих условиях именно осмотические слабительные (лактулоза, сорбитол, макроголь) оказываются эффективными, тогда как применение слабительных других классов может не оказать действия.
Солевые осмотические слабительные достаточно часто вызывают побочные эффекты в виде диспепсических явлений и нарушений водно–солевого гомеостаза. Поэтому эти препараты должны применяться лишь эпизодически – например, для подготовки к исследованиям.
Класс стимулирующих слабительных включает препараты, обладающие раздражающим действием, которые повышают секрецию воды и электролитов в просвет кишечника и вызывают прокинетический эффект. К ним относятся антрахиноны (препараты сенны, ревеня, алоэ, крушины), соединения дифенилметана (натрия пикосульфат, бисакодил, фенолфталеин), рицинолиевая кислота (компонент касторового масла).
Механизм действия этих препаратов основан на стимуляции нервных окончаний в слизистой оболочке толстой кишки, рефлекторном усиление перистальтики и продукции слизи.
Необходимо знать, что длительное бесконтрольное применение препаратов антрагликозидов может сопровождаться их накоплением в слизистой оболочке кишечника и нервных ганглиях. При этом развиваются дегенеративные изменения слизистой, гладкой мускулатуры и нервных сплетений, которые со временем могут привести к тяжелому угнетению перистальтики и атонии кишечника. Кроме того, при длительном приеме антрагликозиды способны вызывать воспалительные изменения кишечника, вплоть до развития изъязвлений.
Стимулирующие слабительные подходят для лечения эпизодических запоров, в частности, у пожилых пациентов при опущении тазовго дна, а также при подготовке к инструментальным исследованиям и оперативному лечению.
Мягчительные средства. К ним относятся минеральные и растительные масла (например, вазелиновое и миндальное) и глицерол, смягчающие консистенцию каловых масс и вызывающие позывы к дефекации. Мягчительные средства можно назначать внутрь, в виде лекарственных клизм и в свечах. Эти средства незаменимы при борьбе с каловыми завалами и часто помогают легко разрешить ситуацию с затруднением дефекации при функциональной «обструкции выхода». Мягчительные средства не следует применять постоянно, так как они способны нарушать всасывание витаминов и вызывать нарушения водно–электролитного баланса.
Прокинетики. К средствам, стимулирующим перистальтическую активность толстой кишки, относятся агонисты серотониновых рецептров 4 типа (5–НТ4) тегасерод и прукалоприд, м–холиномиметик цисаприд. Несмотря на высокую эффективность при запоре с замедленным транзитом, применение кишечных прокинетиков ограничено в связи с возможностью развития серьезных побочных эффектов. При назначении цисаприда следует учитывать продолжительность интервала QT.
Эффективными в лечении запора могут оказаться желчегонные средства и препараты, содержащие желчные кислоты, так как последние стимулируют секреторную и двигательную активность кишечника.
Синтетический агонист энкефалиновых рецепторов тримебутин оказывает лечебное действие у части пациентов с функциональным запором.
Очистительные клизмы для лечения запора следует применять лишь эпизодически, поскольку они могут вызывать как местное раздражение, так и нарушение микробного равновесия в кишечнике.
Назначая слабительные, учитывая индивидуальную чувствительность к ним, следует помнить о возможности их передозировки, которая сопровождается развитием диареи, дегидратацией, дефицитом калия и магния. Опасность нарушения электролитного обмена особенно высока при одновременном приеме мочегонных, глюкокортикоидов, сердечных гликозидов.
Назначение слабительных противопоказано при острых воспалительных заболеваниях органов брюшной полости, эрозивно–язвенных поражениях кишечника, острой кишечной непроходимости, болях в животе, неуточненного происхождения, дегидратации, декомпенсированной сердечной недостаточности и наличии повышенной чувствительности к препаратам. С большой осторожностью следует подходить к выбору слабительных при беременности и в период лактации.
При некоторых состояниях целесообразно проведение оперативных вмешательств: такие причины обструкции, как ректоцеле, стеноз, выпадение прямой кишки, можно устранить хирургическим путем; резекция толстой кишки показана при болезни Гиршспрунга.
В настоящее время широкое распространение в практике получили осмотические слабительные на основе полиэтиленгликоля (макроголя), что обусловлено их высокой эффективностью и безопасностью даже при длительном систематическом приеме.
Молекулы полиэтиленгликоля представляют собой длинные линейные полимеры, которые обладают высокой осмотической активностью и способны удерживать молекулы воды с помощью водородных связей. Макроголь не всасывается из просвета желудочно–кишечного тракта и не подвергается превращениям в его просвете.
Соединившаяся с осмотическим слабительным вода способствует увеличению объема и разжижению каловых масс, при этом не оказывает прямого стимулирующего воздействия на перистальтику. Важно, что при этом отсутствует раздражающее воздействие на слизистую оболочку.
Препарат Транзипег представляет собой одну из лекарственных форм макроголя. В состав препарата входят макроголь–3350 и специальная электролитная смесь, которая обеспечивает эффективную профилактику потери электролитов, даже при длительном приеме препарата.
Транзипег применяют не только для симптоматического лечения запора, но и для подготовки к эндоскопическому и рентгенологическому исследованиям, хирургическим вмешательствам на толстой кишке.
Как уже указывалось, требует особенной осторожности назначение слабительных при беременности и в период грудного кормления. Транзипег показал свою высокую эффективность и безопасность при лечении запоров у беременных. В данной ситуации препараты макроголя оказываются одними из самых оптимальных средств, так как макроголь не всасывается, действует исключительно в просвете кишечника, не проникает через фетоплацентарный барьер и абсолютно безопасен для плода.
Благодаря сбалансированному содержанию электролитов Транзипег предупреждает потерю солей с каловыми массами и существенно не влияет на рН химуса. Увеличение объема кишечного содежимого на фоне приема препарата способствует восстанавлению рефлекса эвакуации. Слабительное действие наступает через 24–48 ч после перорального приема. Важно, что даже при применении Транзипега в течение 3–месячного срока в специально проводившемся исследовании не отмечено развития толерантности к этому осмотическому слабительному, то есть со временем оно не теряет своей эффективности.
Хороший профиль безопасности Транзипега и широкий терапевтический коридор позволяют в случае необходимости принимать препарат в течение достаточно длительного срока, либо проводить лечение повторными курсами.
Для симптоматического лечения запора, как правило, достаточно приема 1 пакетика препарата в день (содержимое пакетика необходимо растворить в 100 миллилитрах воды). Следует помнить также о необходимости достаточной физической активности и употребления пищи, богатой растительными волокнами. Для полного опорожнения кишечника, например, с целью подготовки к обследованию толстой кишки, необходимо принять около 3–4 л раствора.
Побочные действия при назначении Транзипега наблюдаются весьма редко и могут включать аллергические реакции, диспепсические расстройства (тошноту, рвоту, метеоризм, боль в животе), диарею. В случае передозировки препарата может развиваться диарея, которая прекращается самостоятельно через 1–2 суток после его отмены.
Транзипег не содержит глюкозы и галактозы и поэтому может назначаться больным сахарным диабетом и пациентам, страдающим галактоземией.
Макроголь замедляет абсорбцию других лекарственных средств, поэтому его рекомендуется назначать не ранее, чем через 2 ч после их приема.




Литература
1. Ивашкин В.Т., ред. Рациональная фармакотерапия заболеваний органов пищеварения. – Изд. «Литтерра», Москва, 2003г.
2. Пейлли Ф., Коломбей Н., Аллоуми Б., Викарии Ф. Открытое полугодовое исследование безопасности применения Транзипега
для лечения запора в рамках медицинского обслуживания.// Русский медицинский журнал, том 14 № 11, 2006г., стр. 11–15.
3. Румянцев В.Г., Косачева Т.А., Коровкина Е.А. Дифференцированное лечение запоров.// Фарматека, том 90, № 13, 2004г., стр. 1–6.
4. Шемеровский К.А. Рекомендации по диагностике и лечению запора (К59.0 по МКБ–10). – Изд. Комитета по здравоохранению администрации Санкт–Петербурга, Санкт–Петербург, 2002г.
5. Яковенко Э.П., Агафонова Н.А. Механизмы развития запоров и методы их лечения. // Клинические перспективы гастроэнтерологии, гепатологии, № 3, 2003г., стр. 25–32.
6. Attar A., Lemann M., Ferguson A., et al. Comparison of a low dose polyethylene glycol electrolyte solution with lactulose for the treatment of chronic constipation.// Gut, 1999, V.44, pp.226–230.
7. Bernier JJ, Donazollo Y. Effect of low dose polyethylene glycol 4000 on fecal consistency and dilution water in normal subjects.//Gastroenterol Clin Biol, 1997; V. 21, pp. 7–11.
8. Corazziari E, Badiali D, Habib FI, Reboa G et al. Small volume isosmotic polyethylene glycol electrolyte balanced solution (PMF–100) in treatment of chronic nonorganic constipation.//Dig Dis Sci, 1996; V. 41, pp. 1636–1642.
9. Stendal C. Practical guide to gastrointestinal function testing. Blackwell science Ltd., 1998.












