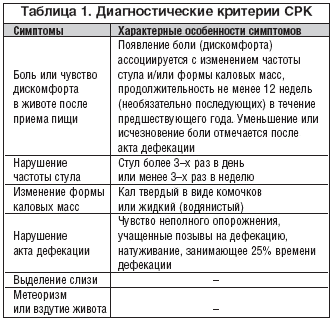
К симптомам «тревоги» были отнесены немотивированное похудание, наличие крови в кале, лихорадка, лейкоцитоз, повышение СОЭ. Определены и диагностические критерии СРК (табл. 1).
Из таблицы 1 следует, что ведущий симптом СРК – боль в животе, связанная с приемом пищи, сопровождающаяся метеоризмом, усилением перистальтики, диареей или запором.
Таким образом, боль в животе после приема пищи, задержка стула (стул менее трех раз в неделю), твердый или комковатый кал, длительное натуживание, при сохранении всего симптомокомплекса в течение 12 недель на протяжении года, дают основание диагностировать у больного СРК с преобладанием запора. В то время как боль того же характера и продолжительности, но в сочетании с жидким стулом (более трех раз в день) и императивными позывами, может расцениваться, как СРК с преобладанием диареи.
В согласительном документе особенно подчеркивается значимость временного фактора в диагностике функциональных гастроинтестинальных расстройств. Для СРК, в частности, это означает сохранение симптомокомплекса в течение 3–х месяцев (12 недель) на протяжении последнего года. Предполагается, что установленный срок даст возможность более четкого выделения данного состояния из группы других кишечных расстройств.
А что же тогда включается в понятие «функциональный запор»? Согласно «Римским Критериям II», понятие «Функциональный запор» включает в себя группу расстройств, проявляющихся постоянно затрудненной, редкой дефекацией или ощущением неполного опорожнения кишечника. Диагностические критерии ФЗ, отражающие требования Римского комитета, представлены в таблице 2.
Таким образом, боль после приема пищи, симптом, характерный для СРК, не наблюдается при ФЗ. Нельзя забывать, что «Римские критерии» основываются на жалобах больных и, следовательно, требуют тщательного сбора анамнеза. В противном случае за СРК и ФЗ могут быть приняты близкие им по симптоматике функциональные гастроинтестинальные расстройства и органические заболевания, сопровождающиеся запором. В связи с этим важное значение приобретает целенаправленный опрос пациентов. Нами была разработана специальная анкета, содержащая 10 вопросов. Ее применение позволяло избежать ошибок в выявлении причин хронического запора при сборе анамнеза [1]. При анкетировании выяснялось: 1) что пациент понимает под термином «запор»; 2) с чем он связывает возникновение запора; 3) какие слабительные средства использует (предлагалось перечислить названия, дозы, продолжительность курса лечения и указать переносимость препарата); 4) какие препараты, кроме слабительных, принимает; 5) нормализуется ли стул после определенной диеты и в определенное время года (предлагалось подробно перечислить продукты и частоту приема пищи); 6) имеются ли профессиональные вредности (если «да», то какие); 7) какова физическая активность; 8) имелись ли операции в анамнезе; 9) какие были гинекологические заболевания (для женщин); 10) верит ли пациент в успех предстоящего лечения.
Результат анкетирования и последующая беседа позволяли составить представление о вероятных причинах хронического нарушения функции кишечника, предположить механизм его развития, наметить целенаправленный план обследования и разработать рациональные схемы лечения.
За период с 1990 по 2000 год в ММА имени И.М. Сеченова было обследовано 700 пациентов с жалобами на задержку стула, 124 из них имели совокупность признаков, определяющих запор. Однако результаты углубленного исследования позволили рассматривать у большинства из них (94) расстройство функции кишечника, как симптом имевшихся заболеваний. Психогенный фактор, как основная причина двигательных расстройств толстой кишки, был диагностирован у 22 пациентов (23,4%). Это были больные с депрессией (11), нервно–психической анорексией (9), шизофренией (2). Аноректальная патология сопровождалась запором в 24,4% случаев (синдром «опущенной промежности», ректоцеле, геморрой и др.), эндокринная патология (первичный гипотиреоз, гиперкальцемия) – в 20,2%. У 9 больных (9,6%) запор расценивался, как неврогенный (диабетическая нейропатия, рассеянный склероз, травматическое поражение спинного мозга). Гастроэнтерологическая патология (дивертикулярная болезнь, рак прямой кишки, болезнь Гиршпрунга, язвенная болезнь двенадцатиперстной кишки) являлась причиной запора в 23,4% случаев [1,3]. У 30 пациентов из 124 (23,6%) запор расценивался, как функциональный.
Таким образом, диагноз ФЗ требует исключения патологии, одним из проявлений которой может быть задержка стула. Как симптоматический, так и функциональный запор требуют использования средств, восстанавливающих функцию кишечника, с той лишь разницей, что в первом случае эти средства применяются как часть комплексной терапии, а во втором – как монотерапия.
Следует остановиться на диагностических методах, которые должны, по нашему мнению, обязательно использоваться при обследовании больных с запорами. К ним прежде всего относятся пальцевое исследование прямой кишки и колоноскопия. Пальцевое исследование дает возможность в определенной степени судить о тонусе анального сфинктера, выявлять анальные полипы, геморроидальные узлы, анальные трещины, новообразования, расположенные сразу же за сфинктером и недоступные для обследования эндоскопом. Колоноскопия позволяет получить ответ на вопрос, не вызваны ли запоры органическим процессом в толстой кишке (и прежде всего опухолями). Рентгенологический метод играет важную роль в выявлении нарушения моторной функции и тонуса толстой кишки. Однако к ирригоскопии следует прибегать лишь в случаях, когда необходимо исключить аномалии развития кишки или ее органическое поражение, симптомом которых может быть запор. Основную информацию можно получить при изучении пассажа контрастной массы по кишечнику.
Лечебная тактика при симптоматическом запоре предусматривает прежде всего терапию заболевания, симптомом которого является задержка стула; при этом схема лечения включает целый ряд мероприятий и не может быть ограничена только слабительными средствами. Тем не менее препараты слабительного действия вводятся в комплексную терапию почти всех видов запоров. В основе действия слабительных средств лежит механическое или химическое раздражение рецепторов слизистой оболочки кишечника. По основной направленности действия среди слабительных средств различают препараты, усиливающие моторную функцию тонкой кишки; препараты, стимулирующие двигательную функцию кишечника на всем протяжении; препараты, усиливающие моторную функцию толстой кишки [8].
Д.Р. Лоуренс и П.Н. Беннит делят препараты слабительного действия на увеличивающие объем содержимого кишечника, размягчающие фекалии и стимулирующие функции кишечника [2]. Слабительные, увеличивающие объем кишечного содержимого и понижающие его вязкость, способствуют физиологическому функционированию кишечника. Различают две подгруппы препаратов этого типа. Первую подгруппу составляют гидрофильные коллоиды и неперевариваемые растительные волокна. Прием этих средств приводит к формированию большого объема каловых масс в результате задержки жидкости в кишечнике. Это дало возможность широко использовать отруби для лечения как симптоматического, так и функционального запора. Известно, что отруби получают из отходов при обработке злаковых культур, в них содержится 25–30% клетчатки, состоящей из целлюлозы, гемицеллюлозы и полимера лигнина. Волокна обладают двумя важными свойствами: достигают толстой кишки в неизмененном виде и способны удерживать воду. Добавление в пищу отрубей увеличивает объем каловых масс, их гомогенность и обеспечивает регулярность стула. Это наиболее физиологичный и естественный способ лечения запора.
Вторую подгруппу составляют осмотические слабительные вещества, которые мало абсорбируются в кишечнике, увеличивают объем его содержимого, снижают вязкость последнего и разжижают каловые массы. Они действуют на всем протяжении кишечника, в связи с этим могут использоваться не только при запорах, но и при пищевых отравлениях, так как очищают кишечник и задерживают всасывание ядов и поступление их в кровь.
К новому классу таких осмотических слабительных средств принадлежит Форлакс. Активным ингредиентом препарата является макроголь 4000. Эффективность и безопасность Форлакса в лечении функционального запора доказана долгосрочными контролируемыми исследованиями [5]. Побочные эффекты (вздутие живота, тошнота) встречаются крайне редко и не требуют отмены препарата [5]. Рекомендуется двухнедельный курс лечения. При умеренных запорах используются 2 пакетика ежедневно утром во время приема пищи. При выраженной задержке стула первые 3 дня лечения Форлакс принимается в дозе 2 пакетика утром и 2 пакетика вечером, в последующие дни по 2 пакетика также во время завтрака и ужина. По результатам проведенного в России в 1997 г. клинического испытания препарата Форлакс положительный эффект был достигнут у 83% больных, страдающих функциональным запором.
К той же группе слабительных средств относится лактулоза – синтетический дисахарид, который после приема внутрь не разрушается дисахаридазой тонкой кишки, не всасывается и таким образом действует, как осмотическое слабительное. В толстой кишке лактулоза разрушается с образованием молочной и уксусной кислот. Уменьшая рН, лактулоза подавляет рост продуцирующих аммоний микроорганизмов и снижает диффузию неионизированного аммония из толстой кишки в кровь. Это послужило основанием для ее использования при печеночной энцефалопатии, которая усугубляется при образовании в толстой кишке аммония и поступления его в системный кровоток. Мы имеем опыт применения лактулозы у 51 пациента. Критериями эффективности были наличие стула на третий день терапии и самостоятельная дефекация через месяц после проведенного курса лечения. Анализ полученных результатов показал, что на третий день лечения появление стула отметили 33 пациента (64,7%). Через месяц после проведения курса лечения самостоятельная дефекация сохранялась в 9,8% случаев. Следует отметить, что после отмены Форлакса, согласно результатам клинического испытания, эффект последействия был значительно выше (40% случаев). Таким образом, накопленный нами опыт применения осмотических слабительных средств дает основание сделать следующий выводы:
– Форлакс может использоваться в качестве монотерапии в лечении функциональных запоров и в составе комплексной терапии для лечения симптоматических запоров, его преимущество перед лактулозой – более длительное сохранение нормальной дефекации после проведенного курса лечения и отсутствие метеоризма;
– лактулозу следует использовать при симптоматических запорах, в том числе возникших в результате лучевого поражения толстой кишки, спаечного процесса в брюшной полости, у женщин после гинекологических операций;
– в случае возникновения метеоризма на фоне приема лактулозы требуется коррекция дозы.
Самую большую группу слабительных составляют средства, раздражающие рецепторы кишечника и стимулирующие его перистальтику. Это прежде всего лекарства, содержащие антрахиноны. Производные 9,10 антрахинона (антраноиды) являются составной частью многих фитопрепаратов, применяющихся для лечения запоров. Они содержатся в крушине, которая очень популярна в качестве домашнего средства, препаратах сенны, в ревене. Основное место действия антраноидов – толстая кишка. Для проявления слабительного эффекта важны кишечные бактерии, так как они переводят антраноиды в активную форму 9–антронов. Что касается механизма действия, то различают прямую стимуляцию гладкой мускулатуры, торможение загустевания содержимого толстой кишки (антиабсорбтивное действие) и ускорение транспорта воды в просвет кишки (гидрагонное действие). Однако существует мнение, что прямое содействие пропульсивной миогенной активности невозможно и более вероятным представляется общее повышение секреции в толстой кишке, ведущее к растяжению просвета кишки, которое, в свою очередь, приводит к стимуляции рецепторов, ответственных за растяжение под давлением, и возбуждает перистальтику. Практика показывает, что слабительные из группы антрахинонов применяются для лечения запоров весьма широко и необоснованно долго. В то же время известно, что после годичного применения слабительных средств, содержащих антраноиды, у пациентов может появиться черное окрашивание слизистой оболочки прямой и толстой кишок [2]. Этот феномен, называемый «pseudomelanosis coli» в целом рассматривается как безвредный. Окрашивание исчезает после отмены препарата. Наиболее вероятной причиной является выделение нерастворимых продуктов конденсации антрахинонов и антронов в сочетании с пигментом из макрофагов в собственной пластинке слизистой оболочки. По мнению исследователей, занимающихся данной проблемой, псевдомеланоз толстой кишки следует рассматривать как признак злоупотребления слабительными средствами, содержащими антраноиды. Длительное использование слабительных этой группы может способствовать образованию анальных трещин и обострению геморроя [4]. Описаны изменения, известные под названием «слабительная толстая кишка». Рентгенологически при этом определяются понижение моторики, отсутствие или снижение гаустрации и спазм отдельных сегментов, гистологически – уменьшение толщины стенки кишки, атрофия мышечного слоя [7,8]. Прямое влияние антраноидов на кишку в совокупности с вторичным действием, ведущим к потере электролитов при длительном применении препаратов, может создать порочный круг и вынудить пациентов увеличивать дозы лекарств. Кроме того, появился ряд сообщений, позволяющих предположить связь между возникновением рака кишечника и хроническим приемом антраноидных слабительных средств. Авторы настаивают на том, чтобы в листке–вкладыше к антраноидным слабительным содержалось предостережение против их постоянного применения [8]. Слабительные этой группы могут использоваться при запорах, обусловленных ослаблением тонуса и перистальтики толстой кишки.
Из слабительных средств, стимулирующих перистальтику и не содержащих антраноидов, следует отметить бисакодил и пикосульфат натрия. Бисакодил – синтетический препарат (4,4–диацетоксидифенилпиридин–2–метан), стимулирует чувствительные рецепторы толстой кишки. В результате повышается секреция слизи в толстой кишке, ускоряется и усиливается перистальтика. После приема препарата внутрь эффект достигается через несколько часов, при применении свечей – в течение 1 часа. Сходное действие оказывает пикосульфат натрия. Препарат выпускается в виде раствора для внутреннего применения, 1 мл раствора содержит 0,0075 г активного вещества, которое высвобождается и активизируется бактериальными сульфатазами, воздействует на рецепторный аппарат толстой кишки, в результате чего ускоряется и усиливается перистальтика. Мы имеем небольшой (40 пациентов) опыт лечения больных этими препаратами.
Пикосульфат натрия назначался по 10 капель в вечернее время суток, при необходимости доза увеличивалась до 15 мл. Слабительное действие препарата не сопровождалось болью в животе и тенезмами.
Бисакодил для применения внутрь назначался 1 раз в сутки в вечернее время по 1–2 драже. При попытке увеличить дозу до 3–4 драже у части больных появлялись схваткообразные боли в животе.
Наши наблюдения показали, что оба препарата особенно эффективны в лечении гипотонических запоров у лиц пожилого возраста, запоров, вызванных длительным пребыванием больных на постельном режиме, при неврогенных запорах.
В заключение еще раз подчеркнем, что диагноз функционального расстройства кишечника может быть установлен лишь после детального обследования и исключения органической патологии. Только при этом условии возможно целенаправленное эффективное использование современных лекарственных средств, как для терапии функционального запора, так и выявленного в процессе обследования вторичного запора, являющегося симптомом какого–либо заболевания.

Литература
1. Григорьева Г. А. Запор и современные слабительные средства // Клин.мед.–1997 Т.75, № 1, с.52–56.
2. Лоуренс Д.Р., Беннит П.Н. Клиническая фармакология: Пер. с англ. М.1988.–Т.2.
3. Хаммад Е. В. Хронический запор (тактика совершенствования диагностики и лечения) // Автореф. канд.дисс. М. 1998.
4. Breuet N., Balzer R., Coabell H. //Dtsch. Med. Wochenschr. –1984.–Bd.109.–S. 1607–1609.
5.Denis Ph., Teilet L., Moulias R., Hoang C. Tolerance and efficacy of Forlax: comparativelong–term study versus lactulose in patients with functional constipation Gastroenterologie, 1996.–vol.10, suppl.2.– p.1–11.
6. Drossman D. A. The functional gastrointestinal disorders and the Rome II process//GUT, 1999.–vol.45, suppl. II.–p. 111–115.
7. Kabelitz L., Reif K., // Dtsch. Apothek.– 1994.–Bd.134, № 51/52.–S. 37–40.
8. Smith B.// Dis. Colon.Rect.–1973.–Vol.16.–P. 455.
9. Tompson W.G., Longstreth G.F., Drossman D. A., et al /Functional bowel disorders and functional abdominal pain// GUT, 1999.–vol.45, suppl. II.–p. 1143–1148.












