–Ш–Љ–µ—П —В—А–Њ–њ–Є–Ј–Љ –Ї —Ж–Є–ї–Є–љ–і—А–Є—З–µ—Б–Ї–Њ–Љ—Г —Н–њ–Є—В–µ–ї–Є—О, Chlamidia tr. –Є–Ј–ї—О–±–ї–µ–љ–љ–Њ –њ–Њ—А–∞–ґ–∞–µ—В —Г—А–µ—В—А—Г, –њ—А–µ–і—Б—В–∞—В–µ–ї—М–љ—Г—О –ґ–µ–ї–µ–Ј—Г, –њ—А–Є–і–∞—В–Ї–Є —П–Є—З–µ–Ї, —И–µ–µ—З–љ—Л–є –Ї–∞–љ–∞–ї –Љ–∞—В–Ї–Є, –њ—А—П–Љ—Г—О –Ї–Є—И–Ї—Г, —Б–ї–Є–Ј–Є—Б—В—Г—О –Њ–±–Њ–ї–Њ—З–Ї—Г –≥–ї–Њ—В–Ї–Є, –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤—Г –≥–ї–∞–Ј –Є –і—А—Г–≥–Є–µ –Њ—А–≥–∞–љ—Л [8,9,11,14,16].
–Я–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –љ–∞—А—П–і—Г —Б –ґ–µ–љ—Й–Є–љ–∞–Љ–Є –Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ—Б—В—М –Ј–∞ –±–µ—Б–њ–ї–Њ–і–љ—Л–є –±—А–∞–Ї –≤ —А–∞–≤–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –љ–µ—Б—Г—В –Є –Љ—Г–ґ—З–Є–љ—Л. –£—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ —Е–ї–∞–Љ–Є–і–Є–Є –Є –і—А—Г–≥–Є–µ –£–У–Ш –љ–µ—А–µ–і–Ї–Њ –њ—А–Є–≤–Њ–і—П—В –Ї –љ–∞—А—Г—И–µ–љ–Є—О —Б–њ–µ—А–Љ–∞—В–Њ–≥–µ–љ–µ–Ј–∞ [3], —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—О –њ—А–Њ—Б—В–∞—В–Є—В–∞, —Н–њ–Є–і–Є–і–Є–Љ–Є—В–∞, —Н—А–µ–Ї—В–Є–ї—М–љ–Њ–є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –Є, –Ї–∞–Ї —Б–ї–µ–і—Б—В–≤–Є–µ, –Ї –±–µ—Б–њ–ї–Њ–і–Є—О [24,27].
–Э–µ—В –µ–і–Є–љ–Њ–≥–Њ –Љ–љ–µ–љ–Є—П –њ–Њ –њ—А–Є–љ—Ж–Є–њ–∞–Љ –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є —Г—А–Њ–≥–µ–љ–Є—В–∞–ї—М–љ–Њ–≥–Њ —Е–ї–∞–Љ–Є–і–Є–Њ–Ј–∞. –Т –њ—А–Є–љ—П—В–Њ–є –Љ–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–Њ–є –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є –±–Њ–ї–µ–Ј–љ–µ–є —З–µ–ї–Њ–≤–µ–Ї–∞ –• –њ–µ—А–µ—Б–Љ–Њ—В—А–∞ —Г—З–Є—В—Л–≤–∞—О—В—Б—П –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —В–Њ–њ–Є—З–µ—Б–Ї–Є–є —Е–∞—А–∞–Ї—В–µ—А –њ–∞—В–Њ–ї–Њ–≥–Є–Є –Є —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є–µ —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–Є. –Я—А–Є —Н—В–Њ–Љ –љ–µ –Њ—В—А–∞–ґ–∞—О—В—Б—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —Б–Є–Љ–њ—В–Њ–Љ—Л —В–µ—З–µ–љ–Є—П –њ—А–Њ—Ж–µ—Б—Б–∞ –Є –љ–∞–ї–Є—З–Є–µ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є [10,16].
–Т—Л—Б–Ї–∞–Ј—Л–≤–∞–µ—В—Б—П –Љ–љ–µ–љ–Є–µ [17] –Њ —Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ—Б—В–Є —Г—З–Є—В—Л–≤–∞—В—М —Д–∞–Ј—Г —В–µ—З–µ–љ–Є—П –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞, –∞–і–∞–њ—В–∞—Ж–Є—О –Љ–Є–Ї—А–Њ–±–∞ –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ–µ –Є —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ–≤–∞—В—М—Б—П –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–µ–є —Е–ї–∞–Љ–Є–і–Є–Њ–Ј–∞ –њ–Њ –њ—А–Є–љ—Ж–Є–њ—Г –≥–Њ–љ–Њ—А–µ–є–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є [8,16].
–Я—А–Є–≤–Њ–і—П—В—Б—П –њ—А–Њ—В–Є–≤–Њ—А–µ—З–Є–≤—Л–µ –і–∞–љ–љ—Л–µ, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–Є–µ –Є–Љ–Љ—Г–љ–љ—Л–є —Б—В–∞—В—Г—Б —Г –±–Њ–ї—М–љ—Л—Е —Е–ї–∞–Љ–Є–і–Є–Њ–Ј–Њ–Љ. –Я—А–Є –Љ–Њ–љ–Њ–Є–љ—Д–µ–Ї—Ж–Є–Є –њ–Њ–Ї–∞–Ј–∞–љ–Њ —Г–Љ–µ—А–µ–љ–љ–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Т––ї–Є–Љ—Д–Њ—Ж–Є—В–Њ–≤ –Є —Г—А–Њ–≤–љ–µ–є IgA, –Є IgG –њ—А–Є –љ–µ–≤—Л—Б–Њ–Ї–Њ–Љ –Ј–љ–∞—З–µ–љ–Є–Є IgM, –∞ —В–∞–Ї–ґ–µ —Б–љ–Є–ґ–µ–љ–Є–Є –∞–±—Б–Њ–ї—О—В–љ–Њ–≥–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –Ґ––Ї–ї–µ—В–Њ–Ї, –Ґ–—Е–µ–ї–њ–µ—А–Њ–≤ –Є –Ґ–—Б—Г–њ—А–µ—Б—Б–Њ—А–Њ–≤ [29], —З—В–Њ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г–µ—В, –њ–Њ –Љ–љ–µ–љ–Є—О –∞–≤—В–Њ—А–Њ–≤, –Њ–± –∞–Ї—В–Є–≤–∞—Ж–Є–Є –≥—Г–Љ–Њ—А–∞–ї—М–љ–Њ–≥–Њ –Є —Г–≥–љ–µ—В–µ–љ–Є–Є –Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ –Ј–≤–µ–љ—М–µ–≤ –Є–Љ–Љ—Г–љ–Є—В–µ—В–∞. –Я—А–Є –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ–Њ–є —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є —Б —Г—А–µ–∞–њ–ї–∞–Ј–Љ–Њ–є –Є –≤–Є—А—Г—Б–Њ–Љ –њ—А–Њ—Б—В–Њ–≥–Њ –≥–µ—А–њ–µ—Б–∞ —Г –±–Њ–ї—М–љ—Л—Е –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –≤–Њ–Ј—А–∞—Б—В–∞–ї–Є –≤—Б–µ –Ї–ї–∞—Б—Б—Л –Є–Љ–Љ—Г–љ–Њ–≥–ї–Њ–±—Г–ї–Є–љ–Њ–≤ [27].
–Э–∞–Љ–Є –≤ 43% —Б–ї—Г—З–∞–µ–≤ —Г –±–Њ–ї—М–љ—Л—Е —Б –Љ–Њ–љ–Њ– –Є –Љ–Є–Ї—Б—В–Є–љ—Д–µ–Ї—Ж–Є–µ–є —Б –њ–Њ–і–Њ—Б—В—А—Л–Љ –Є —В–Њ—А–њ–Є–і–љ—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –≤—Л—П–≤–ї–µ–љ–Њ —Б–љ–Є–ґ–µ–љ–Є–µ –Ґ–—Е–µ–ї–њ–µ—А–Њ–≤, —Г–≤–µ–ї–Є—З–µ–љ–Є–µ NK––Ї–ї–µ—В–Њ–Ї –њ—А–Є –љ–Њ—А–Љ–∞–ї—М–љ—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П—Е IgA, IgM, IgG –љ–∞ —Д–Њ–љ–µ –њ–Њ–≤—Л—И–µ–љ–љ–Њ–≥–Њ —В–Є—В—А–∞ —Б—Л–≤–Њ—А–Њ—В–Њ—З–љ–Њ–≥–Њ –Є–љ—В–µ—А—Д–µ—А–Њ–љ–∞ –≤ –Ї—А–Њ–≤–Є –≤—Л—И–µ –љ–Њ—А–Љ—Л –≤ 6 —А–∞–Ј, —З—В–Њ —Г–Ї–∞–Ј—Л–≤–∞–µ—В –љ–∞ —Г–≥–љ–µ—В–µ–љ–Є–µ –Ґ––Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ –Ј–≤–µ–љ–∞ –Є –∞–Ї—В–Є–≤–∞—Ж–Є—О —Б–Є—Б—В–µ–Љ—Л –Є–љ—В–µ—А—Д–µ—А–Њ–љ–Њ–≤ [6,7].
–Т –ї–µ—З–µ–љ–Є–Є —Г—А–Њ–≥–µ–љ–Є—В–∞–ї—М–љ–Њ–≥–Њ —Е–ї–∞–Љ–Є–і–Є–Њ–Ј–∞, –Љ–Є–Ї–Њ– –Є —Г—А–µ–∞–њ–ї–∞–Ј–Љ–Њ–Ј–∞ —Г—Б–њ–µ—И–љ–Њ –њ—А–Є–Љ–µ–љ—П—О—В—Б—П —В–µ—В—А–∞—Ж–Є–Ї–ї–Є–љ–Њ–≤—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л, —Д—В–Њ—А—Е–Є–љ–Њ–ї–Њ–љ—Л –Є –Љ–∞–Ї—А–Њ–ї–Є–і—Л [7,8,18,28]. –Я—А–Є —Н—В–Њ–Љ –≤ —В–µ—А–∞–њ–Є–Є —Е–ї–∞–Љ–Є–і–Є–Њ–Ј–∞ –њ—А–µ–і–њ–Њ—З—В–µ–љ–Є–µ –Њ—В–і–∞–µ—В—Б—П –∞–Ј–Є—В—А–Њ–Љ–Є—Ж–Є–љ—Г (–•–µ–Љ–Њ–Љ–Є—Ж–Є–љ—Г), –Њ–љ–Є –Њ–±–ї–∞–і–∞—О—В –≤—Л—Б–Њ–Ї–Њ–є –∞–љ—В–Є—Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О, —Б–њ–Њ—Б–Њ–±–љ—Л –љ–∞–Ї–∞–њ–ї–Є–≤–∞—В—М—Б—П –≤ —В–Ї–∞–љ—П—Е –Є –Љ–µ–і–ї–µ–љ–љ–Њ –њ–Њ–Ї–Є–і–∞—В—М –Є—Е [8,25]. –Ф–ї—П –ї–µ—З–µ–љ–Є—П –Љ–Є–Ї–Њ– –Є —Г—А–µ–∞–њ–ї–∞–Ј–Љ–Њ–Ј–∞ –њ—А–µ–і–њ–Њ—З—В–µ–љ–Є–µ –Њ—В–і–∞–µ—В—Б—П –і–Њ–Ї—Б–Є—Ж–Є–Ї–ї–Є–љ—Г –Є –і–ґ–Њ–Ј–∞–Љ–Є—Ж–Є–љ—Г [4].
–§–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є—З–µ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–Ї–∞–Ј–∞–ї–Є, —З—В–Њ –њ–Њ—Б–ї–µ –њ—А–Є–µ–Љ–∞ 1,0 –≥ –∞–Ј–Є—В—А–Њ–Љ–Є—Ж–Є–љ–∞ –≤ –њ—А–µ–і—Б—В–∞—В–µ–ї—М–љ–Њ–є –ґ–µ–ї–µ–Ј–µ –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П 5,31 –Љ–Ї–≥/–≥ —З–µ—А–µ–Ј –љ–µ–і–µ–ї—О –Є 1,7 –Љ–Ї–≥/–≥ —З–µ—А–µ–Ј 2 –љ–µ–і–µ–ї–Є, —З—В–Њ –≤ 13,6 —А–∞–Ј–∞ –≤—Л—И–µ –Ь–Я–Ъ. –≠—В–Њ –њ–Њ–Ј–≤–Њ–ї–Є–ї–Њ —Б —Г—Б–њ–µ—Е–Њ–Љ –љ–∞–Ј–љ–∞—З–∞—В—М –Њ–і–љ–Њ–Ї—А–∞—В–љ–Њ 1,0 –≥ –њ—А–Є –љ–µ–Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л—Е —Д–Њ—А–Љ–∞—Е —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–≥–Њ —Г—А–µ—В—А–Є—В–∞ –≤–Ј—А–Њ—Б–ї—Л–Љ [20], –њ–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ –±–µ—А–µ–Љ–µ–љ–љ—Л–Љ [19] –Є –≤ –∞–і–µ–Ї–≤–∞—В–љ–Њ–є –і–Њ–Ј–µ –љ–Њ–≤–Њ—А–Њ–ґ–і–µ–љ–љ—Л–Љ [12] –Є –њ–Њ–і—А–Њ—Б—В–Ї–∞–Љ [21]. –≠—В–Є –і–∞–љ–љ—Л–µ –ї–µ–≥–ї–Є –≤ –Њ—Б–љ–Њ–≤—Г –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –∞–Ј–Є—В—А–Њ–Љ–Є—Ж–Є–љ–∞ –њ—А–Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л—Е —Д–Њ—А–Љ–∞—Е –њ–Њ 1,0 –≥ –≤ –њ–µ—А–≤—Л–є, —Б–µ–і—М–Љ–Њ–є –Є —З–µ—В—Л—А–љ–∞–і—Ж–∞—В—Л–є –і–µ–љ—М —Б –≤—Л—Б–Њ–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О [18,19,25].
–Ь—Л –Є–Ј—Г—З–Є–ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –•–µ–Љ–Њ–Љ–Є—Ж–Є–љ–∞ (–∞–Ј–Є—В—А–Њ–Љ–Є—Ж–Є–љ–∞), –≤ —В–µ—А–∞–њ–Є–Є –Њ—Б—В—А—Л—Е –Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л—Е —Д–Њ—А–Љ —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є –Љ–Њ—З–µ–њ–Њ–ї–Њ–≤–Њ–≥–Њ —В—А–∞–Ї—В–∞ —Г 73 –±–Њ–ї—М–љ—Л—Е –Љ—Г–ґ—Б–Ї–Њ–≥–Њ –Є –ґ–µ–љ—Б–Ї–Њ–≥–Њ –њ–Њ–ї–∞ –Є –Њ—Ж–µ–љ–Є–ї–Є –µ–≥–Њ –≤–ї–Є—П–љ–Є–µ –љ–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ —В–µ—З–µ–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є.
–Э–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –∞–љ–∞–Љ–љ–µ–Ј–∞, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Є –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –і–∞–љ–љ—Л—Е —Г—В–Њ—З–љ—П–ї–Є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –±–Њ–ї–µ–Ј–љ–Є, —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –Є —В–Њ–њ–Є—З–µ—Б–Ї–Є–є –і–Є–∞–≥–љ–Њ–Ј. –Ч–∞–±–Њ—А –Љ–∞—В–µ—А–Є–∞–ї–∞ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–ї–Є: —Г –ґ–µ–љ—Й–Є–љ –Є–Ј —Г—А–µ—В—А—Л, —Ж–µ—А–≤–Є–Ї–∞–ї—М–љ–Њ–≥–Њ –Ї–∞–љ–∞–ї–∞, –њ—А—П–Љ–Њ–є –Ї–Є—И–Ї–Є; —Г –Љ—Г–ґ—З–Є–љ –Є–Ј —Г—А–µ—В—А—Л – –і–ї—П –њ—А–Є–≥–Њ—В–Њ–≤–ї–µ–љ–Є—П –Љ–∞–Ј–Ї–Њ–≤ –Є –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–Є –Я–Ш–§ –Є –Я–¶–† –і–Њ –Є –њ–Њ—Б–ї–µ –ї–µ—З–µ–љ–Є—П. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–ї–Є —Б–µ–Ї—А–µ—В –њ—А–µ–і—Б—В–∞—В–µ–ї—М–љ–Њ–є –ґ–µ–ї–µ–Ј—Л –Є –Љ–Њ—З—Г –≤ –і–≤—Г—Е—Б—В–∞–Ї–∞–љ–љ–Њ–є –њ—А–Њ–±–µ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л–Љ —Г—А–µ—В—А–Њ–њ—А–Њ—Б—В–∞—В–Є—В–Њ–Љ. –Ф–ї—П –Є—Б–Ї–ї—О—З–µ–љ–Є—П —Б–Є—Д–Є–ї–Є—Б–∞ —Б—В–∞–≤–Є–ї–Є —А–µ–∞–Ї—Ж–Є—О –Љ–Є–Ї—А–Њ–њ—А–µ—Ж–Є–њ–Є—В–∞—Ж–Є–Є (–Љ–Є–Ї—А–Њ–Љ–µ—В–Њ–і), –≥–Њ–љ–Њ—А–µ–Є –Є —В—А–Є—Е–Њ–Љ–Њ–љ–Є–∞–Ј–∞ – –Є—Б—Б–ї–µ–і–Њ–≤–∞–ї–Є –Љ–∞–Ј–Ї–Є, –Њ–Ї—А–∞—И–µ–љ–љ—Л–µ —Б–Є–љ—М–Ї–Њ–є, –Є –њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –њ–Њ –У—А–∞–Љ–Љ—Г.
–Ю–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Є –ї–µ—З–µ–љ–Є–µ –•–µ–Љ–Њ–Љ–Є—Ж–Є–љ–Њ–Љ –±—Л–ї–Њ –њ—А–Њ–≤–µ–і–µ–љ–Њ 73 –±–Њ–ї—М–љ—Л–Љ (67 –Љ—Г–ґ—З–Є–љ –Є 6 –ґ–µ–љ—Й–Є–љ) –≤ –≤–Њ–Ј—А–∞—Б—В–µ –Њ—В 18 –і–Њ 50 –ї–µ—В —Б –Љ–Њ–љ–Њ– –Є –Љ–Є–Ї—Б—В–—Е–ї–∞–Љ–Є–і–Є–є–љ–Њ––Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ–µ–љ–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–µ–є. –£ 30 –±–Њ–ї—М–љ—Л—Е –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –±–Њ–ї–µ–Ј–љ–Є –±—Л–ї–∞ –і–Њ 2 –Љ–µ—Б—П—Ж–µ–≤, —Г 43 – –±–Њ–ї–µ–µ 2 –Љ–µ—Б—П—Ж–µ–≤.
–Я–Њ —Н—В–Є–Њ–ї–Њ–≥–Є–Є –Є –њ–Њ–ї—Г –±–Њ–ї—М–љ—Л–µ –±—Л–ї–Є —А–∞—Б–њ—А–µ–і–µ–ї–µ–љ—Л –љ–∞ –≥—А—Г–њ–њ—Л. –Ф–∞–љ–љ—Л–µ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 1.
–Ъ–∞–Ї –≤–Є–і–љ–Њ –Є–Ј —В–∞–±–ї–Є—Ж—Л, —Е–ї–∞–Љ–Є–і–Є–є–љ—Л–є —Г—А–µ—В—А–Є—В –±—Л–ї –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ —Г 55 –Є–Ј 73 –±–Њ–ї—М–љ—Л—Е –Љ—Г–ґ—Б–Ї–Њ–≥–Њ –њ–Њ–ї–∞, —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–—Г—А–µ–∞–њ–ї–∞–Ј–Љ–µ–љ–љ–∞—П –Є–љ—Д–µ–Ї—Ж–Є—П – —Г 8 –Љ—Г–ґ—З–Є–љ –Є 4 –ґ–µ–љ—Й–Є–љ, —Б–Њ—З–µ—В–∞–љ–љ–∞—П —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–—Г—А–µ–∞– –Є –Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ–µ–љ–љ–∞—П – —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ —Г 4 –Є —Г 2 –њ–∞—Ж–Є–µ–љ—В–Њ–≤.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ—А–µ–≤–∞–ї–Є—А—Г—О—Й–µ–µ –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –±–Њ–ї—М–љ—Л—Е —Б –Љ–Њ–љ–Њ—Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–µ–є —Б–Њ—Б—В–∞–≤–Є–ї–Є –Љ—Г–ґ—З–Є–љ—Л (75,3%), —Б —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–—Г—А–µ–∞–њ–ї–∞–Ј–Љ–µ–љ–љ–Њ–є – 16,4% (–Љ—Г–ґ—З–Є–љ—Л –Є –ґ–µ–љ—Й–Є–љ—Л), –Є —Б —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–—Г—А–µ–∞– –Є –Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ–µ–љ–љ–Њ–є – —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ 8,3%.
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —Б–Є–Љ–њ—В–Њ–Љ—Л –њ—А–Є –Њ—Б—В—А–Њ–Љ –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–Љ —В–µ—З–µ–љ–Є–Є –£–У–Ш –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 2.
–Ґ–∞–Ї, —Г 25 –Љ—Г–ґ—З–Є–љ —Б –Њ—Б—В—А—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ (83,4%) –Є —Г 25 –Љ—Г–ґ—З–Є–љ –Є 4 –ґ–µ–љ—Й–Є–љ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ —В–µ—З–µ–љ–Є–µ–Љ (67,4%) –Ї–Њ–љ—Б—В–∞—В–Є—А–Њ–≤–∞–љ—Л –Ј—Г–і, –ґ–ґ–µ–љ–Є–µ –Є –і–Є—Б–Ї–Њ–Љ—Д–Њ—А—В –≤ —Г—А–µ—В—А–µ. –У–Є–њ–µ—А–µ–Љ–Є—П –Є –Њ—В–µ—З–љ–Њ—Б—В—М –љ–∞—А—Г–ґ–љ–Њ–≥–Њ –Њ—В–≤–µ—А—Б—В–Є—П —Г—А–µ—В—А—Л —Б —А–∞–Ј–ї–Є—З–љ–Њ–є —Б—В–µ–њ–µ–љ—М—О –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –Њ–±–љ–∞—А—Г–ґ–µ–љ—Л —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ —Г 3 –Љ—Г–ґ—З–Є–љ —Б –Њ—Б—В—А—Л–Љ (10%) –Є —Г 28 –Љ—Г–ґ—З–Є–љ –Є 6 –ґ–µ–љ—Й–Є–љ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ —В–µ—З–µ–љ–Є–µ–Љ (79,1%). –°–ї–Є–Ј–Є—Б—В–Њ––≥–љ–Њ–є–љ—Л–µ, –љ–µ–Њ–±–Є–ї—М–љ—Л–µ –≤—Л–і–µ–ї–µ–љ–Є—П –Є —Г—З–∞—Й–µ–љ–љ–Њ–µ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–µ –Њ–±–љ–∞—А—Г–ґ–µ–љ—Л —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ —Г 30 –Љ—Г–ґ—З–Є–љ (100%) —Б –Њ—Б—В—А—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –Є —Г 21 –Љ—Г–ґ—З–Є–љ—Л –Є 6 –ґ–µ–љ—Й–Є–љ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ (62,7%). –Э–µ–њ—А–Є—П—В–љ—Л–µ –Њ—Й—Г—Й–µ–љ–Є—П –≤ –≤–Є–і–µ —В—П–ґ–µ—Б—В–Є –≤ –њ—А–Њ–Љ–µ–ґ–љ–Њ—Б—В–Є –Њ—В–Љ–µ—З–µ–љ—Л —Г 4 –Љ—Г–ґ—З–Є–љ, –±–Њ–ї–Є –≤–љ–Є–Ј—Г –ґ–Є–≤–Њ—В–∞ – —Г 2 –ґ–µ–љ—Й–Є–љ.
–Ь—Г—В–љ–∞—П –Љ–Њ—З–∞ –≤ –њ–µ—А–≤–Њ–є –њ–Њ—А—Ж–Є–Є, –њ–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ 2–—Б—В–∞–Ї–∞–љ–љ–Њ–є –њ—А–Њ–±—Л, –Њ–Ї–∞–Ј–∞–ї–∞—Б—М —Г 25 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Љ—Г–ґ—Б–Ї–Њ–≥–Њ –њ–Њ–ї–∞, –≤–Њ –≤—В–Њ—А–Њ–є – —Г 4. –£ 8 –Љ—Г–ґ—З–Є–љ –Љ–Њ—З–∞ –≤ –Њ–±–µ–Є—Е –њ–Њ—А—Ж–Є—П—Е –±—Л–ї–∞ –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –њ—А–Њ–Ј—А–∞—З–љ–Њ–є —Б –Њ—В–і–µ–ї—М–љ—Л–Љ–Є –њ–ї–∞–≤–∞—О—Й–Є–Љ–Є –љ–Є—В—П–Љ–Є –Є –Ї–Њ–Љ–Њ—З–Ї–∞–Љ–Є.
–Ш–Ј 67 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Љ—Г–ґ—Б–Ї–Њ–≥–Њ –њ–Њ–ї–∞ –і–Є–∞–≥–љ–Њ–Ј «–њ–µ—А–µ–і–љ–Є–є —Г—А–µ—В—А–Є—В» –±—Л–ї –њ–Њ—Б—В–∞–≤–ї–µ–љ 63 –±–Њ–ї—М–љ—Л–Љ, «—В–Њ—В–∞–ї—М–љ—Л–є —Г—А–µ—В—А–Њ––њ—А–Њ—Б—В–∞—В–Є—В» – 4. –£ 5 –ґ–µ–љ—Й–Є–љ –Њ–±–љ–∞—А—Г–ґ–µ–љ —Г—А–µ—В—А–Є—В, —Г 1 – —Н–љ–і–Њ—Ж–µ—А–≤–Є—Ж–Є—В.
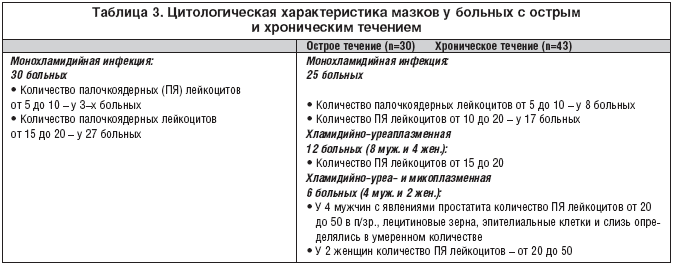
–Ю–њ—А–µ–і–µ–ї–µ–љ–љ—Л–є –Є–љ—В–µ—А–µ—Б –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В –∞–љ–∞–ї–Є–Ј –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Є –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –і–∞–љ–љ—Л—Е —Г –±–Њ–ї—М–љ—Л—Е —Б –љ–∞–ї–Є—З–Є–µ–Љ –Љ–Њ–љ–Њ– –Є –Љ–Є–Ї—Б—В–Є–љ—Д–µ–Ї—Ж–Є–Є. –Ф–ї—П —Н—В–Є—Е —Ж–µ–ї–µ–є —Г 55 –±–Њ–ї—М–љ—Л—Е —Б –Љ–Њ–љ–Њ–Є–љ—Д–µ–Ї—Ж–Є–µ–є –Є —Г 18 —Б –Љ–Є–Ї—Б—В–Є–љ—Д–µ–Ї—Ж–Є–µ–є –Њ—Ж–µ–љ–Є–≤–∞–ї–∞—Б—М –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В—М –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П –≤ —Г—А–µ—В—А–µ –њ–Њ –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –≤—Л–і–µ–ї–µ–љ–Є–є –Є –Ї–Њ–ї–Є—З–µ—Б—В–≤—Г –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–≤ –≤ –њ—А–Є–≥–Њ—В–Њ–≤–ї–µ–љ–љ—Л—Е –Є –Њ–Ї—А–∞—И–µ–љ–љ—Л—Е –Љ–∞–Ј–Ї–∞—Е. –Ф–∞–љ–љ—Л–µ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 3.
–Я—А–Є –Њ—Ж–µ–љ–Ї–µ –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –і–∞–љ–љ—Л—Е, —Г –±–Њ–ї—М–љ—Л—Е —Б –Њ—Б—В—А—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –њ–∞–ї–Њ—З–Ї–Њ—П–і–µ—А–љ—Л—Е –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–≤ —Г 3 –±–Њ–ї—М–љ—Л—Е —Б–Њ—Б—В–∞–≤–Є–ї–Њ –Њ—В 5 –і–Њ 10 –≤ –њ/–Ј—А., —Г 27 – –Њ—В 15 –і–Њ 20 –≤ –њ/–Ј—А.
–Я—А–Є –∞–љ–∞–ї–Є–Ј–µ –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –і–∞–љ–љ—Л—Е —Г –±–Њ–ї—М–љ—Л—Е —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ —В–µ—З–µ–љ–Є–µ–Љ —Г 8 –±–Њ–ї—М–љ—Л—Е —Б –љ–µ—П—А–Ї–Њ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ —Г—А–µ—В—А–Є—В–Њ–Љ –Є —Б–Ї—Г–і–љ—Л–Љ–Є –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Б–ї–Є–Ј–Є—Б—В—Л–Љ–Є –≤—Л–і–µ–ї–µ–љ–Є—П–Љ–Є –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–≤ —Б–Њ—Б—В–∞–≤–Є–ї–Њ –Њ—В 5 –і–Њ 10 –≤ –њ/–Ј—А. –£ 17 –±–Њ–ї—М–љ—Л—Е —Б–Њ —Б–ї–Є–Ј–Є—Б—В–Њ––≥–љ–Њ–є–љ—Л–Љ–Є –≤—Л–і–µ–ї–µ–љ–Є—П–Љ–Є –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –Ї–ї–µ—В–Њ–Ї –≤ –њ—А–µ–њ–∞—А–∞—В–∞—Е –≤–∞—А—М–Є—А–Њ–≤–∞–ї–Њ—Б—М –Њ—В 10 –і–Њ 20.
–Т–Њ –≤—В–Њ—А–Њ–є –≥—А—Г–њ–њ–µ —Г 8 –Љ—Г–ґ—З–Є–љ –Є 4 –ґ–µ–љ—Й–Є–љ —Б —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–—Г—А–µ–∞–њ–ї–∞–Ј–Љ–µ–љ–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–µ–є –љ–∞–±–ї—О–і–∞–ї–Є—Б—М –њ—А–Є–Ј–љ–∞–Ї–Є –њ–µ—А–µ–і–љ–µ–≥–Њ —Г—А–µ—В—А–Є—В–∞, –Ј—Г–і, –ґ–ґ–µ–љ–Є–µ, —Н—А–Є—В–µ–Љ–∞ –Є –Њ—В–µ–Ї –љ–∞—А—Г–ґ–љ–Њ–≥–Њ –Њ—В–≤–µ—А—Б—В–Є—П —Г—А–µ—В—А—Л —Б —З–Є—Б–ї–Њ–Љ –Ї–ї–µ—В–Њ–Ї –≤ –Љ–∞–Ј–Ї–∞—Е –Њ—В 15 –і–Њ 20 –≤ –њ/–Ј—А.
–Т —В—А–µ—В—М–µ–є –≥—А—Г–њ–њ–µ —Г 4 –Љ—Г–ґ—З–Є–љ –Є 2 –ґ–µ–љ—Й–Є–љ —Б —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–—Г—А–µ–∞– –Є –Љ–Є–Ї–Њ–њ–ї–∞–Ј–Љ–µ–љ–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–µ–є –Є–Љ–µ–ї–Є—Б—М –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–µ –њ—А–Є–Ј–љ–∞–Ї–Є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ —В–Њ—В–∞–ї—М–љ–Њ–≥–Њ —Г—А–µ—В—А–Є—В–∞ —Г –Љ—Г–ґ—З–Є–љ, –Ї–Њ—В–Њ—А—Л–µ —Е–∞—А–∞–Ї—В–µ—А–Є–Ј–Њ–≤–∞–ї–Є—Б—М —Г—З–∞—Й–µ–љ–љ—Л–Љ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–µ–Љ, —Н—А–Є—В–µ–Љ–Њ–є, –ґ–ґ–µ–љ–Є–µ–Љ –≤ —Г—А–µ—В—А–µ, —В—П–љ—Г—Й–Є–Љ–Є –±–Њ–ї—П–Љ–Є, –Љ—Г—В–љ–Њ–є –Љ–Њ—З–Њ–є –≤–Њ –≤—В–Њ—А–Њ–є –њ—А–Њ–±–µ –Є —Б–ї–Є–Ј–Є—Б—В–Њ––≥–љ–Њ–є–љ—Л–Љ–Є –≤—Л–і–µ–ї–µ–љ–Є—П–Љ–Є.
–Я—А–Є –Љ–Є–Ї—А–Њ—Б–Ї–Њ–њ–Є–Є —Б–µ–Ї—А–µ—В–∞ –њ—А–µ–і—Б—В–∞—В–µ–ї—М–љ–Њ–є –ґ–µ–ї–µ–Ј—Л —Г 4 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Њ–±–љ–∞—А—Г–ґ–µ–љ—Л –ї–µ–є–Ї–Њ—Ж–Є—В—Л –≤ –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ –Њ—В 20 –і–Њ 50 –≤ –њ–Њ–ї–µ –Ј—А–µ–љ–Є—П, –ї–µ—Ж–Є—В–Є–љ–Њ–≤—Л–µ –Ј–µ—А–љ–∞, —Н–њ–Є—В–µ–ї–Є–∞–ї—М–љ—Л–µ –Ї–ї–µ—В–Ї–Є –Є —Б–ї–Є–Ј—М –Њ–њ—А–µ–і–µ–ї—П–ї–Є—Б—М –≤ —Г–Љ–µ—А–µ–љ–љ–Њ–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ. –Ф–∞–љ–љ—Л–µ –Я–Ш–§ –Є –Я–¶–†, –Љ–Є–Ї—А–Њ—Б–Ї–Њ–њ–Є–Є —Б–µ–Ї—А–µ—В–∞ –њ—А–µ–і—Б—В–∞—В–µ–ї—М–љ–Њ–є –ґ–µ–ї–µ–Ј—Л –њ–Њ–Ј–≤–Њ–ї–Є–ї–Є –њ–Њ–і—В–≤–µ—А–і–Є—В—М –љ–∞–ї–Є—З–Є–µ –Ї–∞—В–∞—А–∞–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Б—В–∞—В–Є—В–∞ —Г –±–Њ–ї—М–љ—Л—Е —Б –Љ–Є–Ї—Б—В–Є–љ—Д–µ–Ї—Ж–Є–µ–є. –£ –і–≤—Г—Е –ґ–µ–љ—Й–Є–љ –Њ—В–Љ–µ—З–µ–љ—Л –±–Њ–ї–Є –≤–љ–Є–Ј—Г –ґ–Є–≤–Њ—В–∞, —Г –Њ–і–љ–Њ–є – —Н—А–Њ–Ј–Є—П —И–µ–є–Ї–Є –Љ–∞—В–Ї–Є. –І–Є—Б–ї–Њ –Ї–ї–µ—В–Њ–Ї –≤ –Љ–∞–Ј–Ї–∞—Е —Б–Њ—Б—В–∞–≤–Є–ї–Њ –Њ—В 20 –і–Њ 50.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Г –±–Њ–ї—М–љ—Л—Е —Е–ї–∞–Љ–Є–і–Є–Њ–Ј–Њ–Љ —Б –Љ–Њ–љ–Њ– –Є –Љ–Є–Ї—Б—В–Є–љ—Д–µ–Ї—Ж–Є–µ–є –≤—Л—П–≤–ї–µ–љ—Л –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≤ —Г—А–µ—В—А–µ, —И–µ–є–Ї–µ –Љ–∞—В–Ї–Є —Б –љ–∞—А–∞—Б—В–∞—О—Й–µ–є —В–µ–љ–і–µ–љ—Ж–Є–µ–є, –Ї–Њ—В–Њ—А–∞—П –Ј–∞–≤–Є—Б–µ–ї–∞ –Њ—В –≤–Є–і–∞ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є. –Т—Л—П–≤–ї–µ–љ–Њ, —З—В–Њ —Г –±–Њ–ї—М–љ—Л—Е —Б –Љ–Є–Ї—Б—В–Є–љ—Д–µ–Ї—Ж–Є–µ–є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–∞—П —А–µ–∞–Ї—Ж–Є—П –±—Л–ї–∞ –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є. –£–Љ–µ—Б—В–љ–Њ –њ—А–µ–і–њ–Њ–ї–Њ–ґ–Є—В—М, —З—В–Њ —Е–ї–∞–Љ–Є–і–Є–Є, –њ–Њ–≤—А–µ–ґ–і–∞—О—Й–Є–µ —Ж–Є–ї–Є–љ–і—А–Є—З–µ—Б–Ї–Є–є —Н–њ–Є—В–µ–ї–Є–є, —Б–Њ–Ј–і–∞—О—В –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–µ —Г—Б–ї–Њ–≤–Є—П –і–ї—П –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–≥–Њ —А–∞–Ј–≤–Є—В–Є—П –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞.
–С–Њ–ї—М–љ—Л–µ —Б –Њ—Б—В—А—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –њ–Њ–ї—Г—З–∞–ї–Є –•–µ–Љ–Њ–Љ–Є—Ж–Є–љ –њ–Њ 1,0 –≥ –Њ–і–љ–Њ–Ї—А–∞—В–љ–Њ, —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ —В–µ—З–µ–љ–Є–µ–Љ – –њ–Њ 1,0 –≥ –•–µ–Љ–Њ–Љ–Є—Ж–Є–љ–∞ –Ј–∞ 1 —З –і–Њ –µ–і—Л –≤ –њ–µ—А–≤—Л–є, —Б–µ–і—М–Љ–Њ–є –Є —З–µ—В—Л—А–љ–∞–і—Ж–∞—В—Л–є –і–љ–Є. –Ф–ї—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Ї–∞–љ–і–Є–і–Њ–Ј–∞ –љ–∞–Ј–љ–∞—З–∞–ї–Є —Д–ї—Г–Ї–Њ–љ–∞–Ј–Њ–ї –њ–Њ 150 –Љ–≥ –Њ–і–љ–Њ–Ї—А–∞—В–љ–Њ. –С–Њ–ї—М–љ—Л–Љ —Б —В–Њ—В–∞–ї—М–љ—Л–Љ —Г—А–µ—В—А–Є—В–Њ–Љ –Є —Г—А–µ—В—А–Њ–≥–µ–љ–љ—Л–Љ –њ—А–Њ—Б—В–∞—В–Є—В–Њ–Љ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ –љ–∞–Ј–љ–∞—З–∞–ї–Є —Б–Є–і—П—З–Є–µ –≤–∞–љ–љ–Њ—З–Ї–Є —Б —В–µ–њ–ї–Њ–є –≤–Њ–і–Њ–є, –Љ–Є–Ї—А–Њ–Ї–ї–Є–Ј–Љ—Л —Б –Њ—В–≤–∞—А–Њ–Љ —А–Њ–Љ–∞—И–Ї–Є –њ–Њ 50–70 –Љ–ї –≤ —В–µ—З–µ–љ–Є–µ –љ–µ–і–µ–ї–Є, —Б–≤–µ—З–Є —Б –≤–Є—В–∞–њ—А–Њ—Б—В–Њ–Љ —Б–Њ –≤—В–Њ—А–Њ–є –љ–µ–і–µ–ї–Є. –Ъ–Њ–љ—В—А–Њ–ї—М –Ј–∞ —Н—А–∞–і–Є–Ї–∞—Ж–Є–µ–є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–ї–Є —З–µ—А–µ–Ј 30 –і–љ–µ–є.
–£ –≤—Б–µ—Е 30 –±–Њ–ї—М–љ—Л—Е (100%) —Б –Њ—Б—В—А—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ —В–µ—А–∞–њ–Є–Є –•–µ–Љ–Њ–Љ–Є—Ж–Є–љ–Њ–Љ –Ї–Њ–љ—Б—В–∞—В–Є—А–Њ–≤–∞–љ–∞ —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П –Є–Ј–ї–µ—З–µ–љ–љ–Њ—Б—В—М –њ—А–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є 97,3%.
–£ –±–Њ–ї—М–љ—Л—Е —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ —В–µ—З–µ–љ–Є–µ–Љ –њ–Њ–і –≤–ї–Є—П–љ–Є–µ–Љ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Б –≤–Ї–ї—О—З–µ–љ–Є–µ–Љ –•–µ–Љ–Њ–Љ–Є—Ж–Є–љ–∞ —Н–ї–Є–Љ–Є–љ–∞—Ж–Є—П –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –Ї–Њ–љ—Б—В–∞—В–Є—А–Њ–≤–∞–љ–∞ —Г 35 (94,6%) –Є–Ј 37 –±–Њ–ї—М–љ—Л—Е –Љ—Г–ґ—З–Є–љ –Є —Г 5 (83,3%) –ґ–µ–љ—Й–Є–љ. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –Є–Ј–ї–µ—З–µ–љ–Є–µ –і–Њ—Б—В–Є–≥–љ—Г—В–Њ —Г 33 (89,2%) –Є–Ј 37 –Љ—Г–ґ—З–Є–љ –Є —Г 5 (83,3%) –Є–Ј 6 –ґ–µ–љ—Й–Є–љ. –Р–љ–∞–ї–Є–Ј –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –≤ –≥—А—Г–њ–њ–µ –Љ—Г–ґ—З–Є–љ –њ–Њ–Ї–∞–Ј–∞–ї, —З—В–Њ —Г 33 –љ–∞—Б—В—Г–њ–Є–ї–Њ –њ–Њ–ї–љ–Њ–µ —А–∞–Ј—А–µ—И–µ–љ–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤, –≤–Ї–ї—О—З–∞—П –Њ—В—Б—Г—В—Б—В–≤–Є–µ –≤—Л–і–µ–ї–µ–љ–Є–є –Є–Ј —Г—А–µ—В—А—Л, —А–∞–Ј—А–µ—И–µ–љ–Є–µ —Н—А–Є—В–µ–Љ—Л –Є –Њ—В–µ—З–љ–Њ—Б—В–Є –љ–∞—А—Г–ґ–љ–Њ–≥–Њ –Њ—В–≤–µ—А—Б—В–Є—П —Г—А–µ—В—А—Л, –њ—А–µ–Ї—А–∞—Й–µ–љ–Є–µ –і–Є–Ј—Г—А–Є—З–µ—Б–Ї–Є—Е —П–≤–ї–µ–љ–Є–є. –Т –Љ–∞–Ј–Ї–∞—Е –Є–і–µ–љ—В–Є—Д–Є—Ж–Є—А–Њ–≤–∞–ї–Є—Б—М —Н–њ–Є—В–µ–ї–Є–∞–ї—М–љ–∞—П —Б–ї–Є–Ј—М, —Н–њ–Є—В–µ–ї–Є–∞–ї—М–љ—Л–µ –Ї–ї–µ—В–Ї–Є –Є –µ–і–Є–љ–Є—З–љ—Л–µ –ї–µ–є–Ї–Њ—Ж–Є—В—Л. –£ 2 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Г—А–µ—В—А–Њ–њ—А–Њ—Б—В–∞—В–Є—В–Њ–Љ –љ–∞–±–ї—О–і–∞–ї–Є—Б—М –љ–µ–Њ–±–Є–ї—М–љ—Л–µ —Б–ї–Є–Ј–Є—Б—В–Њ––≥–љ–Њ–є–љ—Л–µ –≤—Л–і–µ–ї–µ–љ–Є—П, –Њ—Й—Г—Й–µ–љ–Є—П –і–Є—Б–Ї–Њ–Љ—Д–Њ—А—В–∞ –≤ —Г—А–µ—В—А–µ, –љ–∞–ї–Є—З–Є–µ —Г–Љ–µ—А–µ–љ–љ–Њ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є —Н—А–Є—В–µ–Љ—Л –Є –Њ—В–µ—З–љ–Њ—Б—В–Є. –Я—А–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Њ–Ї—А–∞—И–µ–љ–љ—Л—Е –Љ–∞–Ј–Ї–Њ–≤ –Ї–Њ–љ—Б—В–∞—В–Є—А–Њ–≤–∞–љ–Њ –љ–∞–ї–Є—З–Є–µ –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–≤ –Њ—В 10 –і–Њ 30 –≤ –њ/–Ј—А. –° –њ–Њ–Љ–Њ—Й—М—О –Я–¶–† –Є –Я–Ш–§ –Є–і–µ–љ—В–Є—Д–Є—Ж–Є—А–Њ–≤–∞–љ—Л —Е–ї–∞–Љ–Є–і–Є–Є, —З—В–Њ —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞–ї–Њ—Б—М –љ–∞–Љ–Є –Ї–∞–Ї –Њ—В—Б—Г—В—Б—В–≤–Є–µ —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є—П, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, —Б–≤—П–Ј–∞–љ–љ–Њ–≥–Њ —Б–Њ –Ј–ї–Њ—Г–њ–Њ—В—А–µ–±–ї–µ–љ–Є–µ–Љ –∞–ї–Ї–Њ–≥–Њ–ї–µ–Љ –Є –∞–Ї—В–Є–≤–љ–Њ–є –њ–Њ–ї–Њ–≤–Њ–є –ґ–Є–Ј–љ—М—О –≤ –њ—А–Њ—Ж–µ—Б—Б–µ –ї–µ—З–µ–љ–Є—П. –£ –і—А—Г–≥–Є—Е 2 –±–Њ–ї—М–љ—Л—Е –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М –љ–∞–ї–Є—З–Є–µ –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л—Е —Б–ї–Є–Ј–Є—Б—В—Л—Е –≤—Л–і–µ–ї–µ–љ–Є–є, –њ–Њ —В–Є–њ—Г –њ—А–Њ—Б—В–∞—В–∞—А–µ–Є, –Њ—Й—Г—Й–µ–љ–Є—П –і–Є—Б–Ї–Њ–Љ—Д–Њ—А—В–∞ –Є —Б–Ї–ї–µ–Є–≤–∞–љ–Є—П –≥—Г–±–Њ–Ї —Г—А–µ—В—А—Л, —З—В–Њ —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞–ї–Њ—Б—М –љ–∞–Љ–Є –Ї–∞–Ї –Ј–∞—В—П–љ—Г–≤—И–Є–є—Б—П –њ–Њ—Б—В—Е–ї–∞–Љ–Є–і–Є–є–љ—Л–є —Г—А–µ—В—А–Є—В —Б –љ–∞–ї–Є—З–Є–µ–Љ –≤ –Љ–∞–Ј–Ї–∞—Е –Њ—В 3 –і–Њ 5 –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–≤, —Н–њ–Є—В–µ–ї–Є–∞–ї—М–љ—Л—Е –Ї–ї–µ—В–Њ–Ї, —Б–ї–Є–Ј–Є. –Я—А–Њ—Ж–µ—Б—Б —А–∞–Ј—А–µ—И–Є–ї—Б—П –≤ —В–µ—З–µ–љ–Є–µ –њ–Њ—Б–ї–µ–і—Г—О—Й–Є—Е 2 –љ–µ–і–µ–ї—М. –£ –Њ–і–љ–Њ–є –ґ–µ–љ—Й–Є–љ—Л —Б —Н–љ–і–Њ—Ж–µ—А–≤–Є—Ж–Є—В–Њ–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —Б–Є–Љ–њ—В–Њ–Љ—Л –љ–µ —А–∞–Ј—А–µ—И–Є–ї–Є—Б—М (—Н—А–Њ–Ј–Є—П —И–µ–є–Ї–Є –Љ–∞—В–Ї–Є, –≤—Л–і–µ–ї–µ–љ–Є—П) –Є –њ–Њ—Б–ї–µ –Њ–Ї–Њ–љ—З–∞–љ–Є—П —В–µ—А–∞–њ–Є–Є. –° –њ–Њ–Љ–Њ—Й—М—О –Я–¶–† –Є –Я–Ш–§ –≤–љ–Њ–≤—М –±—Л–ї–Є –Є–і–µ–љ—В–Є—Д–Є—Ж–Є—А–Њ–≤–∞–љ—Л —Е–ї–∞–Љ–Є–і–Є–Є.
–Я–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –њ—А–µ–њ–∞—А–∞—В–∞ –±—Л–ї–∞ —Е–Њ—А–Њ—И–µ–є, —А–∞–Ј–≤–Є—В–Є–µ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —А–µ–∞–Ї—Ж–Є–є –Є –і—А—Г–≥–Є—Е —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е –ґ–∞–ї–Њ–± (—В–Њ—И–љ–Њ—В–∞, –Њ—В—А—Л–ґ–Ї–∞, –≥–Њ—А–µ—З—М –≤–Њ —А—В—Г) –љ–µ –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О –Њ—Ж–µ–љ–Ї—Г —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –•–µ–Љ–Њ–Љ–Є—Ж–Є–љ–∞ –≤ –ї–µ—З–µ–љ–Є–Є –њ–Њ–і–Њ—Б—В—А–Њ –њ—А–Њ—В–µ–Ї–∞—О—Й–µ–≥–Њ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–≥–Њ —Г—А–µ—В—А–Є—В–∞ –Є —Г—А–µ—В—А–Њ–≥–µ–љ–љ–Њ–≥–Њ –њ—А–Њ—Б—В–∞—В–Є—В–∞ –њ–Њ —Б—Е–µ–Љ–µ «–њ–µ—А–≤—Л–є, —Б–µ–і—М–Љ–Њ–є –Є —З–µ—В—Л—А–љ–∞–і—Ж–∞—В—Л–є –і–µ–љ—М» –Љ–Њ–ґ–љ–Њ –Ї–≤–∞–ї–Є—Д–Є—Ж–Є—А–Њ–≤–∞—В—М –Ї–∞–Ї —Г—Б–њ–µ—И–љ—Г—О. –≠—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є–Ј–ї–µ—З–µ–љ–Є–µ —Г –Љ—Г–ґ—З–Є–љ –Ї–Њ–љ—Б—В–∞—В–Є—А–Њ–≤–∞–љ–Њ —Г 94,6%, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ —Г – 89,2% –±–Њ–ї—М–љ—Л—Е, —Г –ґ–µ–љ—Й–Є–љ –Њ–љ–Њ —Б–Њ—Б—В–∞–≤–Є–ї–Њ 83,3%. –С–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –Њ–Ї–∞–Ј–∞–ї–∞—Б—М –≤—Л—Б–Њ–Ї–Њ–є.
–Э–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –њ—А–Њ–≤–µ–і–µ–љ–љ—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –Љ–Њ–ґ–љ–Њ —Б–і–µ–ї–∞—В—М —Б–ї–µ–і—Г—О—Й–Є–µ –≤—Л–≤–Њ–і—Л:
1. –•–µ–Љ–Њ–Љ–Є—Ж–Є–љ –Њ–±–ї–∞–і–∞–µ—В –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ—Л–Љ –Є –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ –і–µ–є—Б—В–≤–Є–µ–Љ, –≤—Л–Ј—Л–≤–∞—П —Н—А–∞–і–Є–Ї–∞—Ж–Є—О –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є —Г 94,6% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Љ—Г–ґ—Б–Ї–Њ–≥–Њ –њ–Њ–ї–∞ –Є 83,3% –ґ–µ–љ—Б–Ї–Њ–≥–Њ.
2. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М —Г –Љ—Г–ґ—З–Є–љ —Б–Њ—Б—В–∞–≤–Є–ї–∞ 89,2%, —Г –ґ–µ–љ—Й–Є–љ – 83,3%.
3. –Я–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –•–µ–Љ–Њ–Љ–Є—Ж–Є–љ–∞ –≤ –Є–Ј—Г—З–∞–µ–Љ–Њ–є –Ї—Г—А—Б–Њ–≤–Њ–є –і–Њ–Ј–µ 1,0 –≥ –Ј–∞ 1 —З–∞—Б –і–Њ –µ–і—Л –≤ –њ–µ—А–≤—Л–є, —Б–µ–і—М–Љ–Њ–є –Є —З–µ—В—Л—А–љ–∞–і—Ж–∞—В—Л–є –і–µ–љ—М –Њ—Ж–µ–љ–µ–љ–∞ –Ї–∞–Ї –Њ—З–µ–љ—М —Е–Њ—А–Њ—И–∞—П.

–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. –Р–Ї–Њ–≤–±—П–љ –Т.–Р. –†–∞—Ж–Є–Њ–љ–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П –Є–љ—Д–µ–Ї—Ж–Є–є, –њ–µ—А–µ–і–∞–≤–∞–µ–Љ—Л—Е –њ–Њ–ї–Њ–≤—Л–Љ –њ—Г—В–µ–Љ. Consilium medicum. 2000. —В–Њ–Љ 2 вДЦ4 —Б.159–161.
2. –С–∞—И–Љ–∞–Ї–Њ–≤–∞ –Ь.–Р., –°–∞–≤–Є—З–µ–≤–∞ –Р.–Ь.// –У–µ–љ–Є—В–∞–ї—М–љ—Л–є —Е–ї–∞–Љ–Є–і–Є–Њ–Ј: –Є—Б—Е–Њ–і—Л –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є –Є –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Є–љ—Д–µ–Ї—Ж–Є–Є —Г –і–Њ–љ–Њ—И–µ–љ–љ—Л—Е –љ–Њ–≤–Њ—А–Њ–ґ–і–µ–љ–љ—Л—Е// –Р–Ї—В—Г–∞–ї—М–љ—Л–µ –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ–±–ї–µ–Љ—Л —Е–ї–∞–Љ–Є–і–Є–є–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є// –Ь–Њ—Б–Ї–≤–∞, –Ь–µ–і–Є—Ж–Є–љ–∞, 2000, —Б—В—А.52–55
3. –С–∞–ґ–Є–љ –Ѓ.–Р., –С–∞–ґ–Є–љ–∞ –Ы.–Т., –С–∞—А—Л—И–µ–≤–∞ –Ь.–Т.// –Ъ –≤–Њ–њ—А–Њ—Б—Г –Њ —А–µ–њ—А–Њ–і—Г–Ї—В–Є–≤–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є—П—Е —Г –Љ—Г–ґ—З–Є–љ, –±–Њ–ї—М–љ—Л—Е —Е–ї–∞–Љ–Є–і–Є–Њ–Ј–Њ–Љ// –Ґ–µ–Ј–Є—Б—Л –і–Њ–Ї–ї–∞–і–Њ–≤ VII –Т—Б–µ—А–Њ—Б—Б–Є–є—Б–Ї–Њ–≥–Њ —Б—К–µ–Ј–і–∞ –і–µ—А–Љ–∞—В–Њ––≤–µ–љ–µ—А–Њ–ї–Њ–≥–Њ–≤. –Ъ–∞–Ј–∞–љ—М, 1998, 104–105
4. –С–Њ–≥—Г—И –Я.–У., –°–Ї—А–Є–њ–Ї–Є–љ –Ѓ.–Ъ. –Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Љ–Є–Ї–Њ—Г—А–µ–∞–њ–ї–∞–Ј–Љ–Њ–Ј–Њ–≤ –Є —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є –≤ —Г—Б–ї–Њ–≤–Є—П—Е –Љ–Њ—Б–Ї–Њ–≤—Б–Ї–Њ–≥–Њ –Ї–Њ–ґ–љ–Њ––≤–µ–љ–µ—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –і–Є—Б–њ–∞–љ—Б–µ—А–∞. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –і–µ—А–Љ–∞—В–Њ–ї–Њ–≥–Є—П –Є –≤–µ–љ–µ—А–Њ–ї–Њ–≥–Є—П. 2005. вДЦ3. —Б.1–5.
5. –С–Њ–є—Ж–Њ–≤ –Р.–У., –Ы–∞—Б—В–Њ–≤–Ї–∞ –Ю.–Э., –У–Њ—А–Є–љ –Р.–Р.// –Т–Њ–њ—А–Њ—Б—Л –Ї–∞—З–µ—Б—В–≤–∞ –њ—А–Є –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ —Г—А–Њ–≥–µ–љ–Є—В–∞–ї—М–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є// –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Є –ї–∞–±–Њ—А–∞—В–Њ—А–љ–∞—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞, 2000, 2, 37–38
6. –С—Г—В–Њ–≤ –Ѓ.–°., –°—Г—Е–Є—Е –У.–Ґ., –Х–≤—Б–µ–µ–≤–∞ –Ю.–Ґ., –Ь–∞—В–≤–µ–µ–≤–∞ –Э.–Ъ., –Ы–Њ–≥–Є–љ–Њ–≤–∞ –Э.–°., –§–∞–є–Ј–Ј—Г–ї–Є–љ –Ы.–Ч.// –Э–µ–Ї–Њ—В–Њ—А—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –Є –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —Г —Б—Г–њ—А—Г–ґ–µ—Б–Ї–Є—Е –њ–∞—А, —Б—В—А–∞–і–∞—О—Й–Є—Е —Е–ї–∞–Љ–Є–і–Є–Њ–Ј–Њ–Љ// –†–Њ—Б—Б–Є–є—Б–Ї–Є–є –ґ—Г—А–љ–∞–ї –Ї–Њ–ґ–љ—Л—Е –Є –≤–µ–љ–µ—А–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї–µ–Ј–љ–µ–є, 1998, 4, 55–58
7. –С—Г—В–Њ–≤ –Ѓ.–°., –°—Г—Е–Є—Е –У.–Ґ., –Х–≤—Б–µ–µ–≤–∞ –Ю.–Ґ.// –Т–ї–Є—П–љ–Є–µ —А–Њ–≤–∞–Љ–Є—Ж–Є–љ–∞ –Є —Ж–Є–Ї–ї–Њ—Д–µ—А–Њ–љ–∞ –љ–∞ —В–µ—З–µ–љ–Є–µ —Г—А–Њ–≥–µ–љ–Є—В–∞–ї—М–љ–Њ–≥–Њ —Е–ї–∞–Љ–Є–і–Є–Њ–Ј–∞// –†–Њ—Б—Б–Є–є—Б–Ї–Є–є –ґ—Г—А–љ–∞–ї –Ї–Њ–ґ–љ—Л—Е –Є –≤–µ–љ–µ—А–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї–µ–Ј–љ–µ–є, 1999, 1, 53–56
8. –С—Г—В–Њ–≤ –Ѓ.–°., –Т–∞—Б–µ–љ–Њ–≤–∞ –Т.–Ѓ., –Э–Њ–≤–Є–Ї –§.–Ъ., –Р–≤–µ—А–Ї–Є–µ–≤ –Т.–У. –≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –∞–Ј–Є—В—А–Њ–Љ–Є—Ж–Є–љ–∞ –њ—А–Є –ї–µ—З–µ–љ–Є–Є –љ–µ–Њ—Б–ї–Њ–ґ–љ–µ–љ–љ–Њ–≥–Њ —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–≥–Њ —Г—А–µ—В—А–Є—В–∞ —Г –Љ—Г–ґ—З–Є–љ.//–Ш–љ—Д–µ–Ї—Ж–Є–Є, –∞–љ—В–Є–Љ–Є–Ї—А–Њ–±–љ–∞—П —В–µ—А–∞–њ–Є—П, 2003,—В–Њ–Љ5, вДЦ5/6 —Б.154–156.
9. –С—Г—В–Њ–≤ –Ѓ.–°., –Т–∞—Б–µ–љ–Њ–≤–∞ –Т.–Ѓ., –Э–Њ–≤–Є–Ї –§.–Ъ,. –Р–≤–µ—А–Ї–Є–µ–≤ –Т.–У. –Ы–µ—З–µ–љ–Є–µ —Е–µ–Љ–Њ–Љ–Є—Ж–Є–љ–Њ–Љ –±–Њ–ї—М–љ—Л—Е —Г—А–Њ–≥–µ–љ–Є—В–∞–ї—М–љ—Л–Љ —Е–ї–∞–Љ–Є–і–Є–Њ–Ј–Њ–Љ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ. // –†–Њ—Б—Б. –ґ—Г—А–љ–∞–ї –Ї–Њ–ґ–љ—Л—Е –Є –≤–µ–љ–µ—А–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї–µ–Ј–љ–µ–є. –вДЦ4. – 2005. – –°.53–58.
10. –У–ї–∞–Ј–Ї–Њ–≤–∞ –Ы.–Ъ., –С–∞—И–Љ–∞–Ї–Њ–≤–∞ –Э.–Т., –Ь–Њ—В–Њ—А–љ—О–Ї –Ѓ.–Ш., –†–µ–Љ–Є–Ј–Њ–≤–∞ –Ш.–Ш.// –Ю—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є —В–µ—З–µ–љ–Є—П —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є —Г –±–µ—А–µ–Љ–µ–љ–љ—Л—Е, —Б–Њ–≤–µ—А—И–µ–љ—Б—В–≤–Њ–≤–∞–љ–Є–µ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Є –ї–µ—З–µ–љ–Є—П// –Ш–Я–Я–Я, 2002, 2, 15–20
11. –У–Њ–Љ–±–µ—А–≥ –Ь.–Р., –Ъ–Њ–≤—Л–ї–Њ–Ї –Т.–Я.// –•–ї–∞–Љ–Є–і–Є–Њ–Ј –Є –њ—А–Њ—Б—В–∞—В–Є—В—Л// –Ш–Я–Я–Я, 2002, 4, 3–8
12. –Х–≤—Б—О–Ї–Њ–≤–∞ –Ш.–Ш.// –Р–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ—В–µ—А–∞–њ–Є—П —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є —Г –±–µ—А–µ–Љ–µ–љ–љ—Л—Е –Є –љ–Њ–≤–Њ—А–Њ–ґ–і–µ–љ–љ—Л—Е –і–µ—В–µ–є// –†–Њ—Б—Б–Є–є—Б–Ї–Є–є –Т–µ—Б—В–љ–Є–Ї –њ–µ—А–Є–љ–∞—В–Њ–ї–Њ–≥–Є–Є –Є –њ–µ–і–Є–∞—В—А–Є–Є, 2001, 3, 11–15
13. –Ъ–Є—Б–Є–љ–∞ –Т.–Ш., –Ъ–Њ–ї–Є–µ–≤–∞ –У.–Ы., –†–∞—Е–Љ–∞—В—Г–ї–ї–Є–љ–∞ –Ь.–†. // –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Є –Њ–њ—В–Є–Љ–∞–ї—М–љ–∞—П —В–µ—А–∞–њ–Є—П —Г—А–Њ–≥–µ–љ–Є—В–∞–ї—М–љ–Њ–≥–Њ —Е–ї–∞–Љ–Є–і–Є–Њ–Ј–∞ —Г –ґ–µ–љ—Й–Є–љ. Consilium medicum. 2003. —В–Њ–Љ 5. вДЦ3. —Б 154–157.
14. –Ъ–Є—Б–Є–љ–∞ –Т.–Ш.// –£—А–Њ–≥–µ–љ–Є—В–∞–ї—М–љ—Л–є —Е–ї–∞–Љ–Є–і–Є–Њ–Ј. –Ю–њ—В–Є–Љ–∞–ї—М–љ–∞—П –њ—А–Њ–≥—А–∞–Љ–Љ–∞ –ї–µ—З–µ–љ–Є—П. Consilium medicum. 2006. —Б.36–38.
15. –Ъ—Г–±–∞–љ–Њ–≤–∞ –Р.–Р.,–Т–∞—Б–Є–ї—М–µ–≤ –Ь.–Ь.,–У–Њ–≤–Њ—А—Г–љ –Т.–Ь., –Ы–∞–Ј–∞—А–µ–≤ –Т.–Э., –У–µ—А–Љ–∞–љ –Ю.–Р.// –°–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –њ–Њ–і—Е–Њ–і—Л –Ї –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є —В–µ—А–∞–њ–Є–Є –ї–∞—В–µ–љ—В–љ–Њ–є —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є —Г—А–Њ–≥–µ–љ–Є—В–∞–ї—М–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ // –Т–µ—Б—В–љ–Є–Ї –і–µ—А–Љ–∞—В–Њ–ї–Њ–≥–Є–Є –Є –≤–µ–љ–µ—А–Њ–ї–Њ–≥–Є–Є, 2004, вДЦ3, —Б.6–10.
16. –Ь–Њ–ї–Њ—З–Ї–Њ–≤ –Т.–Р.// –Ш–Я–Я–Я. –Ъ–ї–Є–љ–Є–Ї–∞, –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞, –ї–µ—З–µ–љ–Є–µ. // –Ь–Њ—Б–Ї–≤–∞, –Ь–µ–і–Є—Ж–Є–љ–∞, 2006.
17. –Я—А–Њ—Е–Њ—А–µ–љ–Ї–Њ–≤ –Т.–Ш., –®–∞–њ—А–∞–љ –Ь.–Т.// –Ю –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є —Г—А–Њ–≥–µ–љ–Є—В–∞–ї—М–љ–Њ–≥–Њ —Е–ї–∞–Љ–Є–і–Є–Њ–Ј–∞// –Ш–Я–Я–Я, 2002, 2, 3–5
18. –°–Є–і–Њ—А–µ–љ–Ї–Њ –°.–Т.// –Р–Ј–Є—В—А–Њ–Љ–Є—Ж–Є–љ –Є –і—А—Г–≥–Є–µ –Љ–∞–Ї—А–Њ–ї–Є–і–љ—Л–µ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Є. // –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ—В–µ—А–∞–њ–Є—П, 2002, 1,(15), —Б.11–14.
19. –°–Њ–ї–Њ–≤—М–µ–≤ –Р.–Ь., –Я–Њ–Ј–і–љ—П–Ї–Њ–≤ –Ю.–Ы, –Ґ–µ—А–µ—Й–µ–љ–Ї–Њ –Р.–Т.// –Я–Њ—З–µ–Љ—Г –∞–Ј–Є—В—А–Њ–Љ–Є—Ж–Є–љ —Б—З–Є—В–∞–µ—В—Б—П –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –≤—Л–±–Њ—А–∞ –і–ї—П –ї–µ—З–µ–љ–Є—П —Г—А–Њ–≥–µ–љ–Є—В–∞–ї—М–љ–Њ–є —Е–ї–∞–Љ–Є–і–Є–є–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є. // –†—Г—Б—Б–Ї–Є–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є–є –ґ—Г—А–љ–∞–ї 2006. – —В–Њ–Љ 14 вДЦ15. (267) —Б 1160–1163.












