–Э–∞—Г—З–љ—Л–µ –њ—Г–±–ї–Є–Ї–∞—Ж–Є–Є, –њ–Њ—Б–≤—П—Й–µ–љ–љ—Л–µ –њ—А–Њ–±–ї–µ–Љ–µ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤, –Є–Љ–µ—О—В –±–Њ–ї–µ–µ —З–µ–Љ —Б—В–Њ–ї–µ—В–љ—О—О –Є—Б—В–Њ—А–Є—О. –Э–µ—Б–Љ–Њ—В—А—П –љ–∞ –±–Њ–ї—М—И–Њ–є –Њ–±—К–µ–Љ –љ–∞–Ї–Њ–њ–ї–µ–љ–љ—Л—Е –і–∞–љ–љ—Л—Е, –њ—А–Њ–±–ї–µ–Љ–∞ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤ –Њ—Б—В–∞–µ—В—Б—П –≤–µ—Б—М–Љ–∞ –∞–Ї—В—Г–∞–ї—М–љ–Њ–є. –Я—А–Є –љ–∞–ї–Є—З–Є–Є —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Є –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е –і–µ—Б—П—В–Ї–Њ–≤ –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤—Л—Е —Б—А–µ–і—Б—В–≤ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Њ—Б—В–∞–µ—В—Б—П –њ–Њ–≤—Б–µ–Љ–µ—Б—В–љ–Њ–є, –∞ –ї–µ—З–µ–љ–Є–µ –љ–µ –≤—Б–µ–≥–і–∞ –Њ–Ї–∞–Ј—Л–≤–∞–µ—В—Б—П —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–Љ –Є –љ–µ –≤—Б–µ–≥–і–∞ –њ—А–µ–і–Њ—Е—А–∞–љ—П–µ—В –Њ—В —А–µ—Ж–Є–і–Є–≤–Њ–≤.
–≠–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—П
–Я–Њ –і–∞–љ–љ—Л–Љ –Ј–∞–њ–∞–і–љ–Њ–µ–≤—А–Њ–њ–µ–є—Б–Ї–Є—Е —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є 1980–90–—Е –≥–≥., —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤ —Б—А–µ–і–Є –љ–∞—Б–µ–ї–µ–љ–Є—П —Б–Њ—Б—В–∞–≤–ї—П–µ—В –≤ –Љ–Є—А–µ –љ–µ –±–Њ–ї–µ–µ 3–7% [8]. –Ю–і–љ–∞–Ї–Њ –Є—Б—В–Є–љ–љ–∞—П –Ї–∞—А—В–Є–љ–∞ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —В—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ —Б—З–Є—В–∞–µ—В—Б—П –±–Њ–ї—М—И–µ–є, – –љ–µ –Љ–µ–љ–µ–µ 10–20% –љ–∞—Б–µ–ї–µ–љ–Є—П. –Э–∞–Є–±–Њ–ї—М—И–Є–є –≤–Ї–ї–∞–і –≤ –Є–Ј—Г—З–µ–љ–Є–µ —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤ –≤–љ–µ—Б–ї–Њ –Њ–±—Й–µ–µ–≤—А–Њ–њ–µ–є—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ “–Р—Е–Є–ї–ї–µ—Б”, –њ—А–Њ–≤–Њ–і–Є–≤—И–µ–µ—Б—П –≤ 1997–98 –≥–≥., –≤ —Е–Њ–і–µ –Ї–Њ—В–Њ—А–Њ–≥–Њ –±—Л–ї–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Њ –±–Њ–ї–µ–µ 19000 —З–µ–ї–Њ–≤–µ–Ї. –°–Њ–≥–ї–∞—Б–љ–Њ –і–∞–љ–љ—Л–Љ –њ—А–Њ–µ–Ї—В–∞ “–Р—Е–Є–ї–ї–µ—Б”, —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –њ–Њ –Њ–±—Й–µ–є –Њ–±—А–∞—Й–∞–µ–Љ–Њ—Б—В–Є –Ї –≤—А–∞—З—Г —Б–Њ—Б—В–∞–≤–Є–ї–∞ 22%, –∞ –Ї –і–µ—А–Љ–∞—В–Њ–ї–Њ–≥—Г – 30%.
–Ю–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј—Л –њ–Њ—А–∞–ґ–∞—О—В –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –ї–Є—Ж —Б—А–µ–і–љ–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –Є –њ–Њ–ґ–Є–ї—Л—Е, –Є—Е —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –≤–Њ–Ј—А–∞—Б—В–∞–µ—В —Б 3% —Г –і–µ—В–µ–є –Є –њ–Њ–і—А–Њ—Б—В–Ї–Њ–≤ –і–Њ 45% —Г –њ–Њ–ґ–Є–ї—Л—Е –ї—О–і–µ–є. –Я—А–Є –∞–љ–∞–ї–Є–Ј–µ —А–Њ—Б—Б–Є–є—Б–Ї–Њ–≥–Њ —Б–µ–≥–Љ–µ–љ—В–∞ —Н—В–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –љ–∞–Љ–Є –±—Л–ї–Њ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Њ, —З—В–Њ —Б—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В –±–Њ–ї—М–љ—Л—Е —Б–Њ—Б—В–∞–≤–ї—П–ї 47 –ї–µ—В (–≤ –Њ—Б—В–∞–ї—М–љ—Л—Е –µ–≤—А–Њ–њ–µ–є—Б–Ї–Є—Е —Б—В—А–∞–љ–∞—Е – –Њ–Ї–Њ–ї–Њ 44), –∞ –і–Њ–ї—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б—В–∞—А—И–µ 65 –ї–µ—В —Б–Њ—Б—В–∞–≤–Є–ї–∞ 29,9% (–≤ –Х–≤—А–Њ–њ–µ – 18%), —З—В–Њ —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Њ–є –Є–Ј –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л—Е —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–µ–є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞.
–Ю—Б–љ–Њ–≤–љ—Л–Љ–Є –њ—А–µ–і—А–∞—Б–њ–Њ–ї–∞–≥–∞—О—Й–Є–Љ–Є –Ї –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј—Г —Д–∞–Ї—В–Њ—А–∞–Љ–Є, –њ–Њ –і–∞–љ–љ—Л–Љ –њ—А–Њ–µ–Ї—В–∞ “–Р—Е–Є–ї–ї–µ—Б”, —П–≤–ї—П—О—В—Б—П –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є–µ –∞–љ–≥–Є–Њ–њ–∞—В–Є–Є (21%), –Њ–ґ–Є—А–µ–љ–Є–µ (17%) –Є —А–∞–Ј–ї–Є—З–љ—Л–µ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є —Б—В–Њ–њ—Л (15%). –І–µ—В–≤–µ—А—В—Л–є (8%) –њ–Њ –Ј–љ–∞—З–Є–Љ–Њ—Б—В–Є —Д–∞–Ї—В–Њ—А - —Б–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В, –њ—А–Є –Ї–Њ—В–Њ—А–Њ–Љ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤–Њ–Ј—А–∞—Б—В–∞–µ—В –≤ 3 —А–∞–Ј–∞ [13].
–Я–Њ—А–∞–ґ–µ–љ–Є–µ –љ–Њ–≥—В–µ–є –њ—А–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–µ, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, —П–≤–ї—П–µ—В—Б—П –≤—В–Њ—А–Є—З–љ—Л–Љ –њ–Њ—Б–ї–µ –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є—П –Ї–Њ–ґ–Є, –Њ–Ї—А—Г–ґ–∞—О—Й–µ–є –љ–Њ–≥–Њ—В—М. –Ь–Њ–ґ–љ–Њ –≤—Л–і–µ–ї–Є—В—М –і–≤–∞ –Њ—Б–љ–Њ–≤–љ—Л—Е –Є—Б—В–Њ—З–љ–Є–Ї–∞ –Ј–∞—А–∞–ґ–µ–љ–Є—П – —Б–µ–Љ–µ–є–љ—Л–є (–њ—А–Є –Ј–∞—А–∞–ґ–µ–љ–Є–Є –Њ—В –±–Њ–ї—М–љ–Њ–≥–Њ –Љ–Є–Ї–Њ–Ј–Њ–Љ —Б—В–Њ–њ –Є–ї–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–Љ —З–ї–µ–љ–∞ —Б–µ–Љ—М–Є) –Є –Њ–±—Й–µ—Б—В–≤–µ–љ–љ—Л–є (–њ—А–Є –Ј–∞—А–∞–ґ–µ–љ–Є–Є –≤ –Љ–µ—Б—В–∞—Е –Њ–±—Й–µ–≥–Њ –њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П – –±–∞—Б—Б–µ–є–љ–∞—Е, —Б–њ–Њ—А—В–Є–≤–љ—Л—Е –Ј–∞–ї–∞—Е, —Б–∞—Г–љ–∞—Е, —А–∞–Ј–і–µ–≤–∞–ї–Ї–∞—Е). –°–Њ –≤—В–Њ—А—Л–Љ –Є—Б—В–Њ—З–љ–Є–Ї–Њ–Љ —Б–≤—П–Ј–∞–љ–∞ –≤—Л—Б–Њ–Ї–∞—П —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ —Г —И–∞—Е—В–µ—А–Њ–≤, –Љ–µ—В–∞–ї–ї—Г—А–≥–Њ–≤, —Б–њ–Њ—А—В—Б–Љ–µ–љ–Њ–≤, –≤–Њ–µ–љ–љ–Њ—Б–ї—Г–ґ–∞—Й–Є—Е.
–≠—В–Є–Њ–ї–Њ–≥–Є—П
–Ш–Ј–≤–µ—Б—В–љ—Л—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤ –њ—А–Є–љ—П—В–Њ –і–µ–ї–Є—В—М –љ–∞ —В—А–Є –≥—А—Г–њ–њ—Л: –і–µ—А–Љ–∞—В–Њ—Д–Є—В—Л, –і—А–Њ–ґ–ґ–µ–≤—Л–µ –≥—А–Є–±—Л —А–Њ–і–∞ Candida –Є –њ–ї–µ—Б–љ–µ–≤—Л–µ –≥—А–Є–±—Л––љ–µ–і–µ—А–Љ–∞—В–Њ—Д–Є—В—Л. –Ф–µ—А–Љ–∞—В–Њ—Д–Є—В—Л —Б—З–Є—В–∞—О—В—Б—П –≥–ї–∞–≤–љ—Л–Љ–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П–Љ–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞. –Э–∞ –Є—Е –і–Њ–ї—О –њ—А–Є—Е–Њ–і–Є—В—Б—П –Њ—В 60% –і–Њ 90% —Н—В–Є–Њ–ї–Њ–≥–Є–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞. –Т –∞–љ–∞–ї–Є–Ј–µ, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–Љ –љ–∞–Љ–Є –≤ 1994–96 –≥–≥. –њ–Њ –Љ–∞—В–µ—А–Є–∞–ї–∞–Љ –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –ї–∞–±–Њ—А–∞—В–Њ—А–Є–Є –¶–Ъ–С, —Б–Њ–≤–Њ–Ї—Г–њ–љ–∞—П –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В—М –і–µ—А–Љ–∞—В–Њ—Д–Є—В–љ–Њ–≥–Њ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ —Б–Њ—Б—В–∞–≤–Є–ї–∞ –Њ–Ї–Њ–ї–Њ 87,5% [10]. –Т –њ—А–Њ–µ–Ї—В–µ “–Р—Е–Є–ї–ї–µ—Б”, –≥–і–µ –±—Л–ї–Є –Ј–∞–і–µ–є—Б—В–≤–Њ–≤–∞–љ—Л –ї—Г—З—И–Є–µ –Є–Ј —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е –Љ–µ—В–Њ–і–Є–Ї –≤—Л–і–µ–ї–µ–љ–Є—П –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є, –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В—М —Б—В—А–Њ–≥–Њ –і–µ—А–Љ–∞—В–Њ—Д–Є—В–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Њ–≤–∞–ї–∞ 74% –њ—А–Є –љ–∞–ї–Є—З–Є–Є 5% —В–∞–Ї –љ–∞–Ј—Л–≤–∞–µ–Љ–Њ–є —Б–Љ–µ—И–∞–љ–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є. –У–ї–∞–≤–љ—Л–Љ –і–µ—А–Љ–∞—В–Њ—Д–Є—В–Њ–Љ––≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–Љ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ —Б—З–Є—В–∞–µ—В—Б—П Trichophyton rubrum. –Э–∞ –≤—В–Њ—А–Њ–Љ –Љ–µ—Б—В–µ —Б—В–Њ–Є—В Trichophyton mentagrophytes var. interdigitale. –Я–Њ –љ–∞—И–Є–Љ –і–∞–љ–љ—Л–Љ, —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–µ —Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є–µ —Н—В–Є—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –≤ –†–Њ—Б—Б–Є–Є —Б–Њ—Б—В–∞–≤–ї—П–µ—В 10:1 (–≤ –њ—А–Њ–µ–Ї—В–µ “–Р—Е–Є–ї–ї–µ—Б” – –Њ–Ї–Њ–ї–Њ 4:1). –≠—В–Њ –Є–Љ–µ–µ—В –≤–∞–ґ–љ–Њ–µ —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –Є–Љ–µ–љ–љ–Њ —А—Г–±—А–Њ—Д–Є—В–Є—П –Ї–Њ–ґ–Є –Є –љ–Њ–≥—В–µ–є —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П —Б–µ–Љ–µ–є–љ–Њ–є –њ–µ—А–µ–і–∞—З–µ–є –Є–љ—Д–µ–Ї—Ж–Є–Є, –Њ—В–ї–Є—З–∞–µ—В—Б—П –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ, –≤–Њ–≤–ї–µ—З–µ–љ–Є–µ–Љ –Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –љ–Њ–≥—В–µ–є –Є –Њ–Ї—А—Г–ґ–∞—О—Й–µ–є –Ї–Њ–ґ–Є, —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В—М—О –Ї —В–µ—А–∞–њ–Є–Є.
–Ф–Њ–ї—П –љ–µ–і–µ—А–Љ–∞—В–Њ—Д–Є—В–љ—Л—Е –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –≤ –љ–∞—И–µ–Љ –њ–µ—А–≤–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є —Б–Њ—Б—В–∞–≤–Є–ї–∞ 12,3% (9,6% –њ–ї–µ—Б–љ–µ–≤—Л—Е –≥—А–Є–±–Њ–≤ –Є 2,7% Candida spp.). –Т –њ—А–Њ–µ–Ї—В–µ “–Р—Е–Є–ї–ї–µ—Б” –і–Њ–ї—П –њ–ї–µ—Б–љ–µ–≤—Л—Е –≥—А–Є–±–Њ–≤ –≤ —Н—В–Є–Њ–ї–Њ–≥–Є–Є —Б–Њ—Б—В–∞–≤–Є–ї–∞ 11%, –∞ –њ–ї–µ—Б–љ–µ–≤—Л—Е – 10%. –Р–љ–∞–ї–Є–Ј–Є—А—Г—П —А–Њ—Б—Б–Є–є—Б–Ї—Г—О —З–∞—Б—В—М –њ—А–Њ–µ–Ї—В–∞, –Љ—Л —Г—Б—В–∞–љ–Њ–≤–Є–ї–Є, —З—В–Њ –≤ –љ–µ–Љ –і–Њ–ї—П –њ–ї–µ—Б–љ–µ–≤—Л—Е –≥—А–Є–±–Њ–≤ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –њ—А–µ–≤—Л—И–∞–ї–∞ —В–∞–Ї–Њ–≤—Г—О –і—А–Њ–ґ–ґ–µ–≤—Л—Е: 21 –Є 2% —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ. –Ь—Л —Б–≤—П–Ј—Л–≤–∞–µ–Љ —Н—В–Њ —Б –±–Њ–ї—М—И–Є–Љ –≤–Њ–Ј—А–∞—Б—В–Њ–Љ –±–Њ–ї—М–љ—Л—Е –Њ–љ–Є—Е–Њ–Ї–Њ–Љ–Є–Ї–Њ–Ј–Њ–Љ –≤ –†–Њ—Б—Б–Є–Є. –°—А–µ–і–Є –њ–ї–µ—Б–љ–µ–≤—Л—Е –≥—А–Є–±–Њ–≤ —Б–ї–µ–і—Г–µ—В –≤—Л–і–µ–ї–Є—В—М Aspergillus spp. (5–11%), –≤ —В–Њ–Љ —З–Є—Б–ї–µ —А–µ–і–Ї–Є–µ –≤–Є–і—Л –∞—Б–њ–µ—А–≥–Є–ї–ї –Є –≤–њ–µ—А–≤—Л–µ –Њ–њ–Є—Б–∞–љ–љ—Л–µ –љ–∞–Љ–Є A. ustus [6] (—А–Є—Б. 1). –Э–µ—Б–Ї–Њ–ї—М–Ї–Њ —А–µ–ґ–µ –≤—Б—В—А–µ—З–∞–µ—В—Б—П –≤–Є–і Scopulariopsis brevicaulis (—А–Є—Б. 2), –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —А–µ–ґ–µ – Scytalidium spp. –°—А–µ–і–Є –њ—А–Њ—З–Є—Е –њ–ї–µ—Б–љ–µ–≤—Л—Е –≥—А–Є–±–Њ–≤ –њ—А–µ–Њ–±–ї–∞–і–∞—О—В —А–∞–Ј–љ—Л–µ –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї–Є Dematiaceae, –∞ —В–∞–Ї–ґ–µ Fusarium –Є Acremonium spp. [3].

–†–Є—Б. 1. –Ь–Є–Ї—А–Њ–Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—П Aspergillus ustus, –≤—Л–і–µ–ї–µ–љ–љ–Њ–≥–Њ –Є–Ј –њ–Њ—А–∞–ґ–µ–љ–љ—Л—Е –љ–Њ–≥—В–µ–є. –Т –њ—А–µ–њ–∞—А–∞—В–µ –≤–Є–і–љ—Л —В–Є–њ–Є—З–љ—Л–µ –і–ї—П –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П –Ї–ї–µ—В–Ї–Є –•—О–ї–ї–µ.
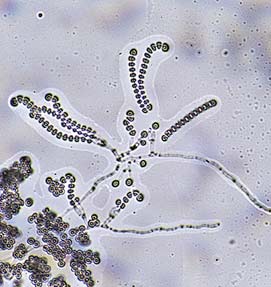
–†–Є—Б. 2. –Ь–Є–Ї—А–Њ–Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—П Scopulariopsis brevicaulis.
–Я–∞—В–Њ–≥–µ–љ–µ–Ј–Я–∞—В–Њ–≥–µ–љ–µ–Ј –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П, —Б –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ–Є –∞–љ–∞—В–Њ–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Б—В—А–Њ–µ–љ–Є—П –Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є–Є –њ–Њ—А–∞–ґ–∞–µ–Љ–Њ–≥–Њ –Њ—А–≥–∞–љ–∞ (–љ–Њ–≥—В—П –Є —Б–Њ—Б—В–∞–≤–ї—П—О—Й–Є—Е –µ–≥–Њ —В–Ї–∞–љ–µ–є), –∞ —Б –і—А—Г–≥–Њ–є – –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ–Є –≥—А–Є–±–∞––≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П. –Э–µ–і–Њ–Њ—Ж–µ–љ–Ї–∞ –Ј–љ–∞—З–µ–љ–Є—П –Ї–∞–ґ–і–Њ–є –Є–Ј —Н—В–Є—Е —Б—В–Њ—А–Њ–љ –і–Њ –љ–µ–і–∞–≤–љ–µ–≥–Њ –≤—А–µ–Љ–µ–љ–Є –њ—А–Є–≤–Њ–і–Є–ї–∞ –Ї –Њ—И–Є–±–Њ—З–љ—Л–Љ –≤—Л–≤–Њ–і–∞–Љ –Њ –њ–Њ–і—Е–Њ–і–∞—Е –Ї –ї–µ—З–µ–љ–Є—О –±–Њ–ї—М–љ—Л—Е –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞–Љ–Є.
–Я–∞—В–Њ–≥–µ–љ–µ–Ј –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П, —Б –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ–Є –∞–љ–∞—В–Њ–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Б—В—А–Њ–µ–љ–Є—П –Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є–Є –њ–Њ—А–∞–ґ–∞–µ–Љ–Њ–≥–Њ –Њ—А–≥–∞–љ–∞ (–љ–Њ–≥—В—П –Є —Б–Њ—Б—В–∞–≤–ї—П—О—Й–Є—Е –µ–≥–Њ —В–Ї–∞–љ–µ–є), –∞ —Б –і—А—Г–≥–Њ–є – –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ–Є –≥—А–Є–±–∞––≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П. –Э–µ–і–Њ–Њ—Ж–µ–љ–Ї–∞ –Ј–љ–∞—З–µ–љ–Є—П –Ї–∞–ґ–і–Њ–є –Є–Ј —Н—В–Є—Е —Б—В–Њ—А–Њ–љ –і–Њ –љ–µ–і–∞–≤–љ–µ–≥–Њ –≤—А–µ–Љ–µ–љ–Є –њ—А–Є–≤–Њ–і–Є–ї–∞ –Ї –Њ—И–Є–±–Њ—З–љ—Л–Љ –≤—Л–≤–Њ–і–∞–Љ –Њ –њ–Њ–і—Е–Њ–і–∞—Е –Ї –ї–µ—З–µ–љ–Є—О –±–Њ–ї—М–љ—Л—Е –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞–Љ–Є.–Т–љ–µ–і—А–µ–љ–Є—О –≥—А–Є–±–Њ–≤ –≤ –Њ–±–ї–∞—Б—В—М –љ–Њ–≥—В—П –њ—А–µ–і—И–µ—Б—В–≤—Г–µ—В –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є–µ –Є–ї–Є —А–∞–Ј—А—Г—И–µ–љ–Є–µ –Њ–≥—А–∞–љ–Є—З–Є–≤–∞—О—Й–Є—Е –µ–µ —Б—В—А—Г–Ї—В—Г—А. –Я–Њ—Н—В–Њ–Љ—Г –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ, –њ—А–µ–і—А–∞—Б–њ–Њ–ї–∞–≥–∞—О—Й–Є–Љ –Ї —А–∞–Ј–≤–Є—В–Є—О –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞, —П–≤–ї—П–µ—В—Б—П —В—А–∞–≤–Љ–∞ –љ–Њ–≥—В—П –Є –Њ–Ї—А—Г–ґ–∞—О—Й–Є—Е –µ–≥–Њ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–є. –І–∞—Й–µ –≤—Б–µ–≥–Њ –Ї –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј—Г –≤–µ–і–µ—В –љ–µ –Њ–і–љ–Њ–Љ–Њ–Љ–µ–љ—В–љ–Њ–µ —Б–Є–ї—М–љ–Њ–µ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є–µ, –∞ –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л–µ –њ–Њ—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ—Л–µ –Љ–Є–Ї—А–Њ—В—А–∞–≤–Љ—Л, –љ–∞–њ—А–Є–Љ–µ—А, –њ—А–Є –љ–Њ—И–µ–љ–Є–Є —В–µ—Б–љ–Њ–є –Њ–±—Г–≤–Є, –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є —Б—В–Њ–њ—Л, —Б–Є–љ–і—А–Њ–Љ–µ –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —Б—В–Њ–њ—Л. –Ю–Ї–Ї–ї—О–Ј–Є—П –Є –Љ–∞—Ж–µ—А–∞—Ж–Є—П –Њ–Ї—А—Г–ґ–∞—О—Й–µ–є –љ–Њ–≥–Њ—В—М –Ї–Њ–ґ–Є —В–∞–Ї–ґ–µ –њ—А–Є–≤–Њ–і—П—В –Ї –≤–Њ—Б–њ–∞–ї–µ–љ–Є—О –Є –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—О –µ—Б—В–µ—Б—В–≤–µ–љ–љ—Л—Е –≥—А–∞–љ–Є—Ж –љ–Њ–≥—В—П.
–Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В—Л–є —Б—Ж–µ–љ–∞—А–Є–є —А–∞–Ј–≤–Є—В–Є—П –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤ – –њ—А–Њ–љ–Є–Ї–љ–Њ–≤–µ–љ–Є–µ –≥—А–Є–±–∞ –њ–Њ–і –љ–Њ–≥—В–µ–≤—Г—О –њ–ї–∞—Б—В–Є–љ–Ї—Г –Є–Ј––њ–Њ–і –µ–µ —Б–≤–Њ–±–Њ–і–љ–Њ–≥–Њ –Ї—А–∞—П. –Ґ–∞–Ї —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –љ–∞–Є–±–Њ–ї–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–∞—П –і–Є—Б—В–∞–ї—М–љ–∞—П —Д–Њ—А–Љ–∞ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–∞—П T. rubrum. –Т–Њ–Ј–±—Г–і–Є—В–µ–ї—М –њ—А–Њ–і–≤–Є–≥–∞–µ—В—Б—П –≤ –љ–Њ–≥—В–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–µ –Є –љ–∞ –µ–µ —Б—В—Л–Ї–µ —Б –љ–Њ–≥—В–µ–≤—Л–Љ –ї–Њ–ґ–µ–Љ –≤ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–Є –Ї–Њ—А–љ—П –љ–Њ–≥—В—П, –Њ–њ–µ—А–µ–ґ–∞—П —Б–Ї–Њ—А–Њ—Б—В—М –ї–Є–љ–µ–є–љ–Њ–≥–Њ —А–Њ—Б—В–∞ –љ–Њ–≥—В–µ–є —Б –Њ–±—А–∞—В–љ–Њ –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л–Љ –≤–µ–Ї—В–Њ—А–Њ–Љ. –Х—Б–ї–Є –±—Л –љ–µ –±—Л–ї–Њ –њ—А–µ–≤–Њ—Б—Е–Њ–і—Б—В–≤–∞ –≤ —Б–Ї–Њ—А–Њ—Б—В–Є, —В–Њ –њ–Њ –Љ–µ—А–µ –Њ—В—А–∞—Б—В–∞–љ–Є—П –љ–Њ–≥—В–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є –Љ–∞—Б—Б—Л –≥—А–Є–±–∞ —Б–Љ–µ—Й–∞–ї–Є—Б—М –±—Л –Ї —Б–≤–Њ–±–Њ–і–љ–Њ–Љ—Г –Ї–Њ–љ—Ж—Г –Є —Г–і–∞–ї—П–ї–Є—Б—М. –Э–∞–Љ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П, —З—В–Њ –Є–Љ–µ–љ–љ–Њ –±–Њ–ї–µ–µ –±—Л—Б—В—А—Л–Љ –Њ—В—А–∞—Б—В–∞–љ–Є–µ–Љ –љ–Њ–≥—В–µ–є –Њ–±—К—П—Б–љ—П–µ—В—Б—П –љ–µ–±–Њ–ї—М—И–∞—П —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤ –≤ –і–µ—В—Б–Ї–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ. –Ь–µ–і–ї–µ–љ–љ–Њ–µ –Њ—В—А–∞—Б—В–∞–љ–Є–µ –љ–Њ–≥—В–µ–є –њ–Њ—Б–ї–µ 60–70 –ї–µ—В –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞–µ—В –≤—Л—Б–Њ–Ї—Г—О –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В—М –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–Љ –≤ –і–∞–љ–љ–Њ–є –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –≥—А—Г–њ–њ–µ –Є —В—А—Г–і–љ–Њ—Б—В–Є –≤ –Є—Е –ї–µ—З–µ–љ–Є–Є [5, 8].
–†–∞–Ј–≤–Є—В–Є–µ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –љ–∞ —Д–Њ–љ–µ —Г–ґ–µ —Б—Г—Й–µ—Б—В–≤—Г—О—Й–Є—Е –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є–є –љ–Њ–≥—В—П –Є –њ—А–Є –Љ–µ–і–ї–µ–љ–љ–Њ–Љ –µ–≥–Њ –Њ—В—А–∞—Б—В–∞–љ–Є–Є –њ—А–µ–і–Њ–њ—А–µ–і–µ–ї—П–µ—В –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –Є–љ—Д–µ–Ї—Ж–Є–Є, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–Њ–є —Б–∞–Љ—Л–Љ–Є —А–∞–Ј–љ—Л–Љ–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П–Љ–Є, –і–∞–ґ–µ —Б –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–Љ–Є –њ–∞—В–Њ–≥–µ–љ–љ—Л–Љ–Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є. –Ф–Њ–ї–≥–Њ–µ –≤—А–µ–Љ—П –і–µ—А–Љ–∞—В–Њ–ї–Њ–≥–Є –Њ—В—А–Є—Ж–∞–ї–Є —Б–∞–Љ—Г –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞, –≤—Л–Ј–≤–∞–љ–љ–Њ–≥–Њ –љ–µ–і–µ—А–Љ–∞—В–Њ—Д–Є—В–∞–Љ–Є. –£—В–≤–µ—А–ґ–і–∞–ї–Њ—Б—М, —З—В–Њ —В–Њ–ї—М–Ї–Њ –і–µ—А–Љ–∞—В–Њ—Д–Є—В—Л (–Њ—Б–Њ–±–µ–љ–љ–Њ T. mentagrophytes) —Б–њ–Њ—Б–Њ–±–љ—Л –њ—А–Њ–і–≤–Є–≥–∞—В—М—Б—П –≤ —В–Ї–∞–љ–Є –љ–Њ–≥—В—П, —А–∞–Ј—А—Г—И–∞—П —Б–ї–Њ–Є –Ї–µ—А–∞—В–Є–љ–∞ —Б –њ–Њ–Љ–Њ—Й—М—О —Д–µ—А–Љ–µ–љ—В–Њ–≤––Ї–µ—А–∞—В–Є–љ–∞–Ј. –Ю–і–љ–∞–Ї–Њ –≤–њ–Њ—Б–ї–µ–і—Б—В–≤–Є–Є –∞–љ–∞–ї–Њ–≥–Є—З–љ—Л–µ —Д–µ—А–Љ–µ–љ—В—Л –±—Л–ї–Є –Њ–њ–Є—Б–∞–љ—Л —Г Aspergillus spp., Scopulariopsis brevicaulis –Є —А–∞–Ј–љ—Л—Е –≤–Є–і–Њ–≤ Candida. –Ф–ї—П —А—П–і–∞ –њ–ї–µ—Б–љ–µ–≤—Л—Е –≥—А–Є–±–Њ–≤ —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М —А–∞–Ј—А—Г—И–∞—В—М –≤–µ—Й–µ—Б—В–≤–Њ –љ–Њ–≥—В—П –±—Л–ї–∞ –і–Њ–Ї–∞–Ј–∞–љ–∞ —Н–Ї—Б–њ–µ—А–Є–Љ–µ–љ—В–∞–ї—М–љ–Њ [3].
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П
–†–∞–Ј–љ—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —Д–Њ—А–Љ—Л, –Њ—В–і–µ–ї—М–љ—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л –Є —Б—В–µ–њ–µ–љ–Є –Є—Е –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –Љ–Њ–≥—Г—В –љ–∞–±–ї—О–і–∞—В—М—Б—П –њ—А–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–µ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –ї—О–±–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ –≤—Л–і–µ–ї—П—О—В –љ–µ–Ї–Њ—В–Њ—А—Л–µ —Б–Њ—З–µ—В–∞–љ–Є—П —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–Є–µ –і–µ—А–Љ–∞—В–Њ—Д–Є—В–љ—Л–є, –Ї–∞–љ–і–Є–і–љ—Л–є –Є–ї–Є –њ–ї–µ—Б–љ–µ–≤–Њ–є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј. –Ю—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–Є –≤—Б–µ–≥–і–∞ –Њ–њ–Є—Б—Л–≤–∞–ї–Є —А–∞–Ј–љ—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —Д–Њ—А–Љ—Л –Є —Б–Є–Љ–њ—В–Њ–Љ—Л –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –Њ—В–і–µ–ї—М–љ–Њ –і–ї—П –Ї–∞–ґ–і–Њ–є –≥—А—Г–њ–њ—Л –Є–љ—Д–µ–Ї—Ж–Є–є, –≤—Л–Ј—Л–≤–∞–µ–Љ—Л—Е –Ї–∞–Ї–Є–Љ–—В–Њ –Њ–і–љ–Є–Љ –Є–ї–Є –љ–µ—Б–Ї–Њ–ї—М–Ї–Є–Љ–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П–Љ–Є (—В—А–Є—Е–Њ—Д–Є—В–Є—П –љ–Њ–≥—В–µ–є, —Н–њ–Є–і–µ—А–Љ–Њ—Д–Є—В–Є—П –љ–Њ–≥—В–µ–є, —А—Г–±—А–Њ—Д–Є—В–Є—П –љ–Њ–≥—В–µ–є –Є —В. –і.). –Я–Њ–≤—Б–µ–Љ–µ—Б—В–љ–Њ–µ –Є–Ј–Љ–µ–љ–µ–љ–Є–µ —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Б—В—А—Г–Ї—В—Г—А—Л –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤ –Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є–µ –љ–µ–і–µ—А–Љ–∞—В–Њ—Д–Є—В–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є —Б –∞–љ–∞–ї–Њ–≥–Є—З–љ—Л–Љ–Є –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ–Є –±–Њ–ї–µ–µ –љ–µ –њ–Њ–Ј–≤–Њ–ї—П—О—В —Б–Њ–Њ—В–љ–Њ—Б–Є—В—М –Ї–∞–Ї–Є–µ––ї–Є–±–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —Д–Њ—А–Љ—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Б –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–µ–є.
–Т —Ж–µ–ї–Њ–Љ –љ–∞–Є–±–Њ–ї–µ–µ —А–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є –љ–∞ —Б–µ–≥–Њ–і–љ—П –Љ–Њ–ґ–љ–Њ —Б—З–Є—В–∞—В—М –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—О –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤ N. Zaias [13], –≤—Л–і–µ–ї–Є–≤—И–µ–≥–Њ –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–љ—Г—О, –і–Є—Б—В–∞–ї—М–љ–Њ––ї–∞—В–µ—А–∞–ї—М–љ—Г—О –њ–Њ–і–љ–Њ–≥—В–µ–≤—Г—О –Є –њ—А–Њ–Ї—Б–Є–Љ–∞–ї—М–љ—Г—О –њ–Њ–і–љ–Њ–≥—В–µ–≤—Г—О —Д–Њ—А–Љ—Л (—А–Є—Б. 3–5). –Ш—Е –љ–∞–Ј–≤–∞–љ–Є—П –Њ—В—А–∞–ґ–∞—О—В –≥–ї—Г–±–Є–љ—Г —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–Є—П –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П (–љ–∞ –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–Є –љ–Њ–≥—В–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є –Є–ї–Є –њ–Њ–і –љ–µ–є) –Є –Љ–µ—Б—В–Њ –≤–љ–µ–і—А–µ–љ–Є—П (—Б–≤–µ—А—Е—Г, —Б–Њ —Б–≤–Њ–±–Њ–і–љ–Њ–≥–Њ –Є–ї–Є –±–Њ–Ї–Њ–≤—Л—Е –Ї—А–∞–µ–≤ –љ–Њ–≥—В–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є –Є–ї–Є –Є–Ј––њ–Њ–і –њ—А–Њ–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–≥–Њ –≤–∞–ї–Є–Ї–∞ –љ–Њ–≥—В—П). –≠—В–Є —Д–Њ—А–Љ—Л –Њ—В—А–∞–ґ–∞—О—В –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –њ–∞—В–Њ–≥–µ–љ–µ–Ј–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –Њ–њ—А–µ–і–µ–ї—П—О—В –µ–≥–Њ –њ—А–Њ–≥–љ–Њ–Ј –Є –њ–Њ—Н—В–Њ–Љ—Г –≤–ї–Є—П—О—В –љ–∞ –≤—Л–±–Њ—А —В–µ—А–∞–њ–Є–Є. –Э–∞–Є–±–Њ–ї–µ–µ —Е–∞—А–∞–Ї—В–µ—А–љ—Л–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –і–Є—Б—В–∞–ї—М–љ–Њ–є —Д–Њ—А–Љ—Л – —Н—В–Њ –Њ–љ–Є—Е–Њ–ї–Є–Ј–Є—Б, —В.–µ. –≤–Є–і–Є–Љ–∞—П —Г—В—А–∞—В–∞ –њ—А–Њ–Ј—А–∞—З–љ–Њ—Б—В–Є –љ–Њ–≥—В–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є –Є–Ј––Ј–∞ –µ–µ –љ–∞—А—Г—И–µ–љ–љ–Њ–є —Б–≤—П–Ј–Є —Б –ї–Њ–ґ–µ–Љ, –Є –њ–Њ–і–љ–Њ–≥—В–µ–≤–Њ–є –≥–Є–њ–µ—А–Ї–µ—А–∞—В–Њ–Ј – —А–µ–∞–Ї—В–Є–≤–љ–Њ–µ —Г—В–Њ–ї—Й–µ–љ–Є–µ –љ–Њ–≥—В–µ–≤–Њ–≥–Њ –ї–Њ–ґ–∞. –Т—Л—А–∞–ґ–µ–љ–љ—Л–є –≥–Є–њ–µ—А–Ї–µ—А–∞—В–Њ–Ј —В—А–∞–і–Є—Ж–Є–Њ–љ–љ–Њ –Њ–њ–Є—Б—Л–≤–∞–ї—Б—П –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л–Љ–Є –і–µ—А–Љ–∞—В–Њ–ї–Њ–≥–∞–Љ–Є, –Ї–∞–Ї –≥–Є–њ–µ—А—В—А–Њ—Д–Є—З–µ—Б–Ї–∞—П —Д–Њ—А–Љ–∞ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ (—А–Є—Б. 6).
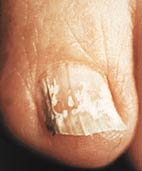
–†–Є—Б. 3. –Я–Њ–≤–µ—А—Е–љ–Њ—Б—В–љ–∞—П —Д–Њ—А–Љ–∞ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞.
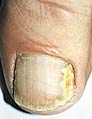
–†–Є—Б. 4. –Ф–Є—Б—В–∞–ї—М–љ–∞—П (–і–Є—Б—В–∞–ї—М–љ–Њ-–ї–∞—В–µ—А–∞–ї—М–љ–∞—П) —Д–Њ—А–Љ–∞ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞.

–†–Є—Б. 5. –Я—А–Њ–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П —Д–Њ—А–Љ–∞ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞.
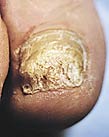
–†–Є—Б. 6. –Т—Л—А–∞–ґ–µ–љ–љ—Л–є –њ–Њ–і–љ–Њ–≥—В–µ–≤–Њ–є –≥–Є–њ–µ—А–Ї–µ—А–∞—В–Њ–Ј –њ—А–Є –і–Є—Б—В–∞–ї—М–љ–Њ–є —Д–Њ—А–Љ–µ.
–Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞–Ю—Б–љ–Њ–≤–Њ–є –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤ –≤ –†–Њ—Б—Б–Є–Є –Њ—Б—В–∞–µ—В—Б—П –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ–і –Љ–Є–Ї—А–Њ—Б–Ї–Њ–њ–Њ–Љ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Љ–∞—В–µ—А–Є–∞–ї–∞, –њ—А–µ–і–≤–∞—А–Є—В–µ–ї—М–љ–Њ –Њ–±—А–∞–±–Њ—В–∞–љ–љ–Њ–≥–Њ —А–∞—Б—В–≤–Њ—А–Њ–Љ —Й–µ–ї–Њ—З–Є (10–20% —А–∞—Б—В–≤–Њ—А –Ъ–Ю–Э). –Т—Л–і–µ–ї–µ–љ–Є–µ –Ї—Г–ї—М—В—Г—А—Л –≥—А–Є–±–∞, –Ї–∞–Ї —Б—В–∞–љ–і–∞—А—В–љ—Л–є –Љ–µ—В–Њ–і –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є, –љ–µ–і–Њ—Б—В—Г–њ–љ–Њ –±–Њ–ї—М—И–Є–љ—Б—В–≤—Г –ї–∞–±–Њ—А–∞—В–Њ—А–Є–є –Є –њ–Њ—З—В–Є –љ–Є–≥–і–µ –љ–µ –њ—А–Њ–≤–Њ–і–Є—В—Б—П. –Ю–і–љ–∞–Ї–Њ –і–∞–ґ–µ –њ—А–Є –њ–Њ—Б—В–Њ—П–љ–љ–Њ–Љ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є –њ–Њ—Б–µ–≤–Њ–≤ –њ—А–Њ—Ж–µ–љ—В –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л—Е –Ї—Г–ї—М—В—Г—А –і–Њ–≤–Њ–ї—М–љ–Њ –љ–µ–≤—Л—Б–Њ–Ї–Є–є. –Я–Њ –і–∞–љ–љ—Л–Љ –љ–∞—И–µ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П [10], –≤—Л–і–µ–ї–Є—В—М –Ї—Г–ї—М—В—Г—А—Г –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П —Г–і–∞–≤–∞–ї–Њ—Б—М –љ–µ –±–Њ–ї–µ–µ —З–µ–Љ –≤ 36% —Б–ї—Г—З–∞–µ–≤. –° –≤–љ–µ–і—А–µ–љ–Є–µ–Љ –±–Њ–ї–µ–µ —Б–Њ–≤–µ—А—И–µ–љ–љ—Л—Е –Љ–µ—В–Њ–і–Є–Ї —Б–±–Њ—А–∞ –Љ–∞—В–µ—А–Є–∞–ї–∞ –Є –Ї—Г–ї—М—В–Є–≤–Є—А–Њ–≤–∞–љ–Є—П —Н—В–Њ—В –њ—А–Њ—Ж–µ–љ—В –Љ–Њ–ґ–љ–Њ –і–Њ–≤–µ—Б—В–Є –і–Њ 50–60. –Ф–∞–ґ–µ –≤ —Н—В–Њ–Љ “–Є–і–µ–∞–ї—М–љ–Њ–Љ” —Б–ї—Г—З–∞–µ –Њ—В —В—А–µ—В–Є –і–Њ –њ–Њ–ї–Њ–≤–Є–љ—Л —Н—В–Є–Њ–ї–Њ–≥–Є–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –Њ—Б—В–∞–µ—В—Б—П —Б–Ї—А—Л—В–Њ–є –Њ—В –≤—А–∞—З–∞ [3]. –≠—В–Њ —Б–Њ–Ј–і–∞–µ—В –њ—А–Њ–±–ї–µ–Љ—Г –њ—А–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤—Л—Е —Б—А–µ–і—Б—В–≤ —Б –Њ–≥—А–∞–љ–Є—З–µ–љ–љ—Л–Љ —Б–њ–µ–Ї—В—А–Њ–Љ –і–µ–є—Б—В–≤–Є—П.
–Ю—Б–љ–Њ–≤–Њ–є –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤ –≤ –†–Њ—Б—Б–Є–Є –Њ—Б—В–∞–µ—В—Б—П –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ–і –Љ–Є–Ї—А–Њ—Б–Ї–Њ–њ–Њ–Љ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Љ–∞—В–µ—А–Є–∞–ї–∞, –њ—А–µ–і–≤–∞—А–Є—В–µ–ї—М–љ–Њ –Њ–±—А–∞–±–Њ—В–∞–љ–љ–Њ–≥–Њ —А–∞—Б—В–≤–Њ—А–Њ–Љ —Й–µ–ї–Њ—З–Є (10–20% —А–∞—Б—В–≤–Њ—А –Ъ–Ю–Э). –Т—Л–і–µ–ї–µ–љ–Є–µ –Ї—Г–ї—М—В—Г—А—Л –≥—А–Є–±–∞, –Ї–∞–Ї —Б—В–∞–љ–і–∞—А—В–љ—Л–є –Љ–µ—В–Њ–і –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є, –љ–µ–і–Њ—Б—В—Г–њ–љ–Њ –±–Њ–ї—М—И–Є–љ—Б—В–≤—Г –ї–∞–±–Њ—А–∞—В–Њ—А–Є–є –Є –њ–Њ—З—В–Є –љ–Є–≥–і–µ –љ–µ –њ—А–Њ–≤–Њ–і–Є—В—Б—П. –Ю–і–љ–∞–Ї–Њ –і–∞–ґ–µ –њ—А–Є –њ–Њ—Б—В–Њ—П–љ–љ–Њ–Љ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є –њ–Њ—Б–µ–≤–Њ–≤ –њ—А–Њ—Ж–µ–љ—В –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л—Е –Ї—Г–ї—М—В—Г—А –і–Њ–≤–Њ–ї—М–љ–Њ –љ–µ–≤—Л—Б–Њ–Ї–Є–є. –Я–Њ –і–∞–љ–љ—Л–Љ –љ–∞—И–µ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П [10], –≤—Л–і–µ–ї–Є—В—М –Ї—Г–ї—М—В—Г—А—Г –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П —Г–і–∞–≤–∞–ї–Њ—Б—М –љ–µ –±–Њ–ї–µ–µ —З–µ–Љ –≤ 36% —Б–ї—Г—З–∞–µ–≤. –° –≤–љ–µ–і—А–µ–љ–Є–µ–Љ –±–Њ–ї–µ–µ —Б–Њ–≤–µ—А—И–µ–љ–љ—Л—Е –Љ–µ—В–Њ–і–Є–Ї —Б–±–Њ—А–∞ –Љ–∞—В–µ—А–Є–∞–ї–∞ –Є –Ї—Г–ї—М—В–Є–≤–Є—А–Њ–≤–∞–љ–Є—П —Н—В–Њ—В –њ—А–Њ—Ж–µ–љ—В –Љ–Њ–ґ–љ–Њ –і–Њ–≤–µ—Б—В–Є –і–Њ 50–60. –Ф–∞–ґ–µ –≤ —Н—В–Њ–Љ “–Є–і–µ–∞–ї—М–љ–Њ–Љ” —Б–ї—Г—З–∞–µ –Њ—В —В—А–µ—В–Є –і–Њ –њ–Њ–ї–Њ–≤–Є–љ—Л —Н—В–Є–Њ–ї–Њ–≥–Є–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –Њ—Б—В–∞–µ—В—Б—П —Б–Ї—А—Л—В–Њ–є –Њ—В –≤—А–∞—З–∞ [3]. –≠—В–Њ —Б–Њ–Ј–і–∞–µ—В –њ—А–Њ–±–ї–µ–Љ—Г –њ—А–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤—Л—Е —Б—А–µ–і—Б—В–≤ —Б –Њ–≥—А–∞–љ–Є—З–µ–љ–љ—Л–Љ —Б–њ–µ–Ї—В—А–Њ–Љ –і–µ–є—Б—В–≤–Є—П.–Я–Њ–і—Е–Њ–і—Л –Ї —В–µ—А–∞–њ–Є–Є
–Ф–ї—П –≤—Л–±–Њ—А–∞ –њ—А–∞–≤–Є–ї—М–љ–Њ–≥–Њ –њ–Њ–і—Е–Њ–і–∞ –Ї –ї–µ—З–µ–љ–Є—О –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –≤—А–∞—З—Г –њ—А–Є—Е–Њ–і–Є—В—Б—П –±—А–∞—В—М –≤ —А–∞—Б—З–µ—В —Б—А–∞–Ј—Г –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —Д–∞–Ї—В–Њ—А–Њ–≤. –Ґ–Њ, –Ї–∞–Ї–Њ–є –≤–Є–і —В–µ—А–∞–њ–Є–Є –≤—Л–±—А–∞—В—М, –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Д–Њ—А–Љ–Њ–є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Э–∞–њ—А–Є–Љ–µ—А, –њ—А–Є –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–љ–Њ–є —Д–Њ—А–Љ–µ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –ї–Є—И—М –Љ–µ—Б—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є, –∞ –њ—А–Є –њ—А–Њ–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–є –њ–Њ–і–љ–Њ–≥—В–µ–≤–Њ–є —Д–Њ—А–Љ–µ –Љ–µ—Б—В–љ–∞—П —В–µ—А–∞–њ–Є—П –љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ–∞. –Ф–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–µ —Д–∞–Ї—В–Њ—А—Л –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞—О—В —Б—В—А–∞—В–µ–≥–Є—О –ї–µ—З–µ–љ–Є—П –њ—А–Є –і–Є—Б—В–∞–ї—М–љ–Њ–є —Д–Њ—А–Љ–µ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞. –Ґ–∞–Ї, –њ—А–Є –њ–Њ—А–∞–ґ–µ–љ–Є–Є, –Ј–∞—Е–≤–∞—В—Л–≤–∞—О—Й–µ–Љ –ї–Є—И—М —З–∞—Б—В—М –љ–Њ–≥—В—П —Г —Б–≤–Њ–±–Њ–і–љ–Њ–≥–Њ –Ї—А–∞—П, –±—Г–і–µ—В –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –Љ–µ—Б—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –Я—А–Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–Є –љ–µ –Њ–±–Њ–є—В–Є—Б—М –±–µ–Ј —Б–Є—Б—В–µ–Љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –Р –њ—А–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ–Љ –≥–Є–њ–µ—А–Ї–µ—А–∞—В–Њ–Ј–µ –і–∞–ґ–µ —Б–Є—Б—В–µ–Љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –±—Г–і–µ—В –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ – –ґ–µ–ї–∞—В–µ–ї—М–љ–Њ —Б–Њ—З–µ—В–∞–љ–Є–µ —Б–Є—Б—В–µ–Љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є —Б –Љ–µ—Б—В–љ–Њ–є (–Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–∞—П —В–µ—А–∞–њ–Є—П). –Ю–±—К–µ–Љ –ї–µ—З–µ–љ–Є—П –Ј–∞–≤–Є—Б–Є—В –Є –Њ—В –Љ–µ—Б—В–∞ –њ–Њ—А–∞–ґ–µ–љ–Є—П, —Б–Ї–∞–ґ–µ–Љ, –њ—А–Є –≤–Њ–≤–ї–µ—З–µ–љ–Є–Є –љ–Њ–≥—В–µ–є –љ–∞ —Б—В–Њ–њ–∞—Е –њ–Њ—В—А–µ–±—Г–µ—В—Б—П —Б—Е–µ–Љ–∞ –љ–∞–Є–±–Њ–ї—М—И–µ–є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є [8, 9]. –Ю—Б–Њ–±–µ–љ–љ–Њ—Б—В—М –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –≤ –†–Њ—Б—Б–Є–Є – –±–Њ–ї—М—И–Њ–є —Г–і–µ–ї—М–љ—Л–є –≤–µ—Б –њ–Њ–ґ–Є–ї—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤ – –Ј–∞—Б—В–∞–≤–ї—П–µ—В —З–∞—Й–µ —Г—З–Є—В—Л–≤–∞—В—М –Є –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є —Д–∞–Ї—В–Њ—А. –£ –њ–Њ–ґ–Є–ї—Л—Е –ї–Є—Ж —Б–Ї–Њ—А–Њ—Б—В—М —А–Њ—Б—В–∞ –љ–Њ–≥—В–µ–є —Б–љ–Є–ґ–∞–µ—В—Б—П –≤ —Б—А–µ–і–љ–µ–Љ –љ–∞ 25% –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Љ–Њ–ї–Њ–і—Л–Љ–Є. –Э–∞ —Д–Њ–љ–µ –њ–∞—В–Њ–ї–Њ–≥–Є–Є —Б–Њ—Б—Г–і–Њ–≤ –Є —В—А–Њ—Д–Є—З–µ—Б–Ї–Є—Е –љ–∞—А—Г—И–µ–љ–Є–є –Ј–∞–Љ–µ–і–ї–µ–љ–Є–µ —А–Њ—Б—В–∞ –Љ–Њ–ґ–µ—В –±—Л—В—М –µ—Й–µ –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ. –Я–Њ—З–µ–Љ—Г —Б–ї–µ–і—Г–µ—В —Г—З–Є—В—Л–≤–∞—В—М —Б–Ї–Њ—А–Њ—Б—В—М –Њ—В—А–∞—Б—В–∞–љ–Є—П –љ–Њ–≥—В—П –њ–µ—А–µ–і –љ–∞—З–∞–ї–Њ–Љ –ї–µ—З–µ–љ–Є—П? –Ф–µ–ї–Њ –≤ —В–Њ–Љ, —З—В–Њ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤—Л–µ —Б—А–µ–і—Б—В–≤–∞ –≤ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е –і–Њ–Ј–∞—Е –љ–µ —Б–њ–Њ—Б–Њ–±–љ—Л –Ї —А–∞–і–Є–Ї–∞–ї—М–љ–Њ–є —Н–ї–Є–Љ–Є–љ–∞—Ж–Є–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П –≤ –љ–Њ–≥—В–µ. –Ь–µ—Е–∞–љ–Є–Ј–Љ –і–µ–є—Б—В–≤–Є—П —В–∞–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ—А–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–µ —Б–≤–Њ–і–Є—В—Б—П –Ї –њ–Њ–і–∞–≤–ї–µ–љ–Є—О —А–Њ—Б—В–∞ –≥—А–Є–±–∞ –љ–∞ –≤—А–µ–Љ—П —А–Њ—Б—В–∞ –љ–Њ–≥—В–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є. –Ш–љ—Л–Љ–Є —Б–ї–Њ–≤–∞–Љ–Є, –њ–Њ–Ї–∞ –і–µ–є—Б—В–≤—Г–µ—В –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤—Л–є –њ—А–µ–њ–∞—А–∞—В, —А–Њ—Б—В –љ–Њ–≥—В–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є –Њ–њ–µ—А–µ–ґ–∞–µ—В –≤—Б—В—А–µ—З–љ—Л–є (–њ—А–Є–Њ—Б—В–∞–љ–Њ–≤–ї–µ–љ–љ—Л–є) —А–Њ—Б—В –≥—А–Є–±–∞, —Б–Љ–µ—Й–∞—П –µ–≥–Њ –Ї–љ–∞—А—Г–ґ–Є [4, 5]. –Ю–і–љ–∞–Ї–Њ –µ—Б–ї–Є –љ–Њ–≥—В–Є —А–∞—Б—В—Г—В –Љ–µ–і–ї–µ–љ–љ–Њ, —В–Њ –і–ї—П –і–Њ—Б—В–Є–ґ–µ–љ–Є—П –њ–µ—А–µ–≤–µ—Б–∞ –≤ —Б–Ї–Њ—А–Њ—Б—В–Є —В—А–µ–±—Г–µ—В—Б—П –±–Њ–ї—М—И–∞—П —Б–Є–ї–∞ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П, –Њ–њ—А–µ–і–µ–ї—П–µ–Љ–∞—П –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–µ–є –Є –і–Њ–Ј–Њ–є –њ—А–µ–њ–∞—А–∞—В–∞.
–Ф–ї—П –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П —Б—Е–µ–Љ—Л –Є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є —Б–Є—Б—В–µ–Љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –љ–∞–Љ–Є —А–∞–Ј—А–∞–±–Њ—В–∞–љ –Є–љ–і–µ–Ї—Б –Ъ–Ш–Ю–Ґ–Ю–° [2]. –Ш–љ–і–µ–Ї—Б –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є —Г–љ–Є–≤–µ—А—Б–∞–ї—М–љ—Г—О —Б–Є—Б—В–µ–Љ—Г –њ—А–Є–љ—П—В–Є—П —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є—Е —А–µ—И–µ–љ–Є–є –њ—А–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–µ. –Т —Б–Є—Б—В–µ–Љ–µ –Ъ–Ш–Ю–Ґ–Ю–° –њ–Њ–і—Е–Њ–і –Ї —В–µ—А–∞–њ–Є–Є (–Љ–µ—Б—В–љ–∞—П, —Б–Є—Б—В–µ–Љ–љ–∞—П –Є–ї–Є –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–∞—П, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М —Г–і–∞–ї–µ–љ–Є—П –љ–Њ–≥—В–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є) –≤—Л–±–Є—А–∞–µ—В—Б—П –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –Ї–Њ–Љ–њ–ї–µ–Ї—Б–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤, –Њ–Ї–∞–Ј—Л–≤–∞—О—Й–Є—Е –љ–∞–Є–±–Њ–ї—М—И–µ–µ –≤–ї–Є—П–љ–Є–µ –љ–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П. –Ъ –љ–Є–Љ –Њ—В–љ–µ—Б–µ–љ—Л: –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Д–Њ—А–Љ–∞ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞, —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –њ–Њ—А–∞–ґ–µ–љ–Є—П –Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –њ–Њ–і–љ–Њ–≥—В–µ–≤–Њ–≥–Њ –≥–Є–њ–µ—А–Ї–µ—А–∞—В–Њ–Ј–∞. –≠—В–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –Њ—Ж–µ–љ–Є–≤–∞—О—В—Б—П –њ–Њ —В—А–µ—Е–±–∞–ї–ї—М–љ–Њ–є —И–Ї–∞–ї–µ, –∞ –Ј–љ–∞—З–µ–љ–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П –Ъ–Ш —А–∞—Б—Б—З–Є—В—Л–≤–∞–µ—В—Б—П –њ–Њ —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ–є —Д–Њ—А–Љ—Г–ї–µ.
–Я—А–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П—Е, —В—А–µ–±—Г—О—Й–Є—Е —Б–Є—Б—В–µ–Љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є (–Ъ–Ш –±–Њ–ї–µ–µ 3) –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ —А–∞—Б—Б—З–Є—В—Л–≤–∞–µ—В—Б—П —А–Њ—Б—В–Њ–≤–Њ–є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—М (–†–Ш), —Г—З–Є—В—Л–≤–∞—О—Й–Є–є –Њ—Б–љ–Њ–≤–љ—Л–µ —Д–∞–Ї—В–Њ—А—Л, –Њ–њ—А–µ–і–µ–ї—П—О—Й–Є–µ —Б–Ї–Њ—А–Њ—Б—В—М –Њ—В—А–∞—Б—В–∞–љ–Є—П –љ–Њ–≥—В–µ–≤–Њ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є. –Ъ –љ–Є–Љ –Њ—В–љ–µ—Б–µ–љ—Л –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є—П –њ–Њ—А–∞–ґ–µ–љ–Є—П –Є –≤–Њ–Ј—А–∞—Б—В –њ–∞—Ж–Є–µ–љ—В–∞. –≠—В–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —В–∞–Ї–ґ–µ –Њ—Ж–µ–љ–Є–≤–∞—О—В—Б—П –њ–Њ —В—А–µ—Е–±–∞–ї–ї—М–љ–Њ–є —И–Ї–∞–ї–µ, –∞ –Ї–Њ–љ–µ—З–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –†–Ш —А–∞—Б—Б—З–Є—В—Л–≤–∞–µ—В—Б—П –њ–Њ —Д–Њ—А–Љ—Г–ї–µ.
–Х–і–Є–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Ъ–Ш–Ю–Ґ–Ю–°, —П–≤–ї—П—О—Й–µ–µ—Б—П –њ—А–Њ–Є–Ј–≤–µ–і–µ–љ–Є–µ–Љ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –Ъ–Ш –Є –†–Ш, —Г–Ї–∞–Ј—Л–≤–∞–µ—В –љ–∞ –љ–µ–Њ–±—Е–Њ–і–Є–Љ—Г—О –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М —Б–Є—Б—В–µ–Љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –Т —Ж–µ–ї–Њ–Љ, –Њ—Б–љ–Њ–≤–љ—Л–µ —Б—Е–µ–Љ—Л —Б–Є—Б—В–µ–Љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –љ–∞–Є–±–Њ–ї–µ–µ –њ—А–Є–Љ–µ–љ–Є–Љ—Л –њ—А–Є –Ј–љ–∞—З–µ–љ–Є—П—Е –Ъ–Ш–Ю–Ґ–Ю–° –≤—Л—И–µ 10, —З–µ–Љ—Г —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г–µ—В —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –Є–ї–Є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є—П –њ—А–Њ—Ж–µ—Б—Б–∞ –љ–∞ –Љ–µ–і–ї–µ–љ–љ–Њ —А–∞—Б—В—Г—Й–Є—Е –љ–Њ–≥—В—П—Е. –Я—А–Є –Ъ–Ш–Ю–Ґ–Ю–° –Њ—В 16 –Є –≤—Л—И–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ—Л —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П –Є–ї–Є –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–∞—П —В–µ—А–∞–њ–Є—П. –Я—А–Є —Н—В–Њ–Љ –љ–∞ –Њ—Б–љ–Њ–≤–µ –Ъ–Ш–Ю–Ґ–Ю–° –≤–Њ–Ј–Љ–Њ–ґ–љ–∞ –њ–Њ—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–∞—П –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–∞—П —В–µ—А–∞–њ–Є—П, –Ї–Њ–≥–і–∞ –Љ–µ—Б—В–љ—Л–µ –∞–љ—В–Є–Љ–Є–Ї–Њ—В–Є–Ї–Є –љ–∞–Ј–љ–∞—З–∞—О—В—Б—П –љ–µ –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ, –∞ –њ–Њ—Б–ї–µ —Б—В–∞–љ–і–∞—А—В–љ–Њ–≥–Њ –Ї—Г—А—Б–∞ —Б–Є—Б—В–µ–Љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є, –Ї–Њ–≥–і–∞ –Ъ–Ш–Ю–Ґ–Ю–° —Б–љ–Є–ґ–∞–µ—В—Б—П –і–Њ –Ј–љ–∞—З–µ–љ–Є–є, —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є—Е –Љ–µ—Б—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –Ф–ї—П –±–Њ–ї–µ–µ —Г–і–Њ–±–љ–Њ–≥–Њ —А–∞—Б—З–µ—В–∞ –Ъ–Ш–Ю–Ґ–Ю–° –њ—А–∞–Ї—В–Є–Ї—Г—О—Й–Є–Љ–Є –≤—А–∞—З–∞–Љ–Є –љ–∞–Љ–Є —А–∞–Ј—А–∞–±–Њ—В–∞–љ—Л –Њ—Б–Њ–±–∞—П –ї–Є–љ–µ–є–Ї–∞ (—А–Є—Б. 7) –Є –њ—А–Њ–≥—А–∞–Љ–Љ–љ–Њ–µ –Њ–±–µ—Б–њ–µ—З–µ–љ–Є–µ – –Ї–∞–ї—М–Ї—Г–ї—П—В–Њ—А –Ъ–Ш–Ю–Ґ–Ю–°. –Ш–љ–і–µ–Ї—Б –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —В–∞–Ї–ґ–µ —Г–і–Њ–±–љ–Њ–µ —Б—А–µ–і—Б—В–≤–Њ –і–ї—П –њ—А–Њ–≤–µ–і–µ–љ–Є—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –њ—А–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–µ, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –љ–∞ –µ–≥–Њ –Њ—Б–љ–Њ–≤–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ—Л—Е –≥—А—Г–њ–њ –і–ї—П —Б—А–∞–≤–љ–µ–љ–Є—П. –≠—В–Њ –±—Л–ї–Њ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Њ –≤ –њ—А–Њ–≤–µ–і–µ–љ–љ—Л—Е –љ–∞–Љ–Є —А–µ—В—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ–Љ –Є –њ—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е [11, 12].
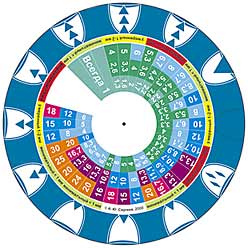
–†–Є—Б. 7. –Ы–Є–љ–µ–є–Ї–∞ –і–ї—П —А–∞—Б—З–µ—В–∞ –Ъ–Ш–Ю–Ґ–Ю–°.
–Ґ–∞–Ї—В–Є–Ї–∞ –ї–µ—З–µ–љ–Є—П –Є –≤—Л–±–Њ—А –њ—А–µ–њ–∞—А–∞—В–∞–Т—Л–±—А–∞–≤ –њ–Њ–і—Е–Њ–і –Ї —В–µ—А–∞–њ–Є–Є, –≤—А–∞—З—Г –Њ—Б—В–∞–µ—В—Б—П –њ—А–µ–і–ї–Њ–ґ–Є—В—М —Б–≤–Њ–µ–Љ—Г –њ–∞—Ж–Є–µ–љ—В—Г –њ—А–µ–њ–∞—А–∞—В –і–ї—П –Њ—Б—Г—Й–µ—Б—В–≤–ї–µ–љ–Є—П –љ–∞–Љ–µ—З–µ–љ–љ–Њ–є –њ—А–Њ–≥—А–∞–Љ–Љ—Л –ї–µ—З–µ–љ–Є—П. –°–Њ–≤—А–µ–Љ–µ–љ–љ—Л–є –≤—Л–±–Њ—А —Б—А–µ–і—Б—В–≤ –ї–µ—З–µ–љ–Є—П –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —И–Є—А–Њ–Ї – –њ—П—В—М —Б–Є—Б—В–µ–Љ–љ—Л—Е –Є –љ–µ –Љ–µ–љ–µ–µ 10 –Љ–µ—Б—В–љ—Л—Е –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Ю–і–љ–∞–Ї–Њ –і–∞–ї–µ–Ї–Њ –љ–µ –≤—Б–µ –Є–Ј –љ–Є—Е —П–≤–ї—П—О—В—Б—П –њ—А–Є–µ–Љ–ї–µ–Љ—Л–Љ–Є –њ—А–Є –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ –Ї–ї–Є–љ–Є–Ї–Њ–—Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –≤–∞—А–Є–∞–љ—В–Њ–≤ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞. –Я—А–Є —Н—В–Њ–Љ –±–Њ–ї—М—И–µ –≤—Б–µ–≥–Њ –≤–Њ–њ—А–Њ—Б–Њ–≤ –≤–Њ–Ј–љ–Є–Ї–∞–µ—В –њ—А–Є –≤—Л–±–Њ—А–µ —Б—А–µ–і—Б—В–≤–∞ –і–ї—П —Б–Є—Б—В–µ–Љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є.
–Т—Л–±—А–∞–≤ –њ–Њ–і—Е–Њ–і –Ї —В–µ—А–∞–њ–Є–Є, –≤—А–∞—З—Г –Њ—Б—В–∞–µ—В—Б—П –њ—А–µ–і–ї–Њ–ґ–Є—В—М —Б–≤–Њ–µ–Љ—Г –њ–∞—Ж–Є–µ–љ—В—Г –њ—А–µ–њ–∞—А–∞—В –і–ї—П –Њ—Б—Г—Й–µ—Б—В–≤–ї–µ–љ–Є—П –љ–∞–Љ–µ—З–µ–љ–љ–Њ–є –њ—А–Њ–≥—А–∞–Љ–Љ—Л –ї–µ—З–µ–љ–Є—П. –°–Њ–≤—А–µ–Љ–µ–љ–љ—Л–є –≤—Л–±–Њ—А —Б—А–µ–і—Б—В–≤ –ї–µ—З–µ–љ–Є—П –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —И–Є—А–Њ–Ї – –њ—П—В—М —Б–Є—Б—В–µ–Љ–љ—Л—Е –Є –љ–µ –Љ–µ–љ–µ–µ 10 –Љ–µ—Б—В–љ—Л—Е –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Ю–і–љ–∞–Ї–Њ –і–∞–ї–µ–Ї–Њ –љ–µ –≤—Б–µ –Є–Ј –љ–Є—Е —П–≤–ї—П—О—В—Б—П –њ—А–Є–µ–Љ–ї–µ–Љ—Л–Љ–Є –њ—А–Є –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ –Ї–ї–Є–љ–Є–Ї–Њ–—Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –≤–∞—А–Є–∞–љ—В–Њ–≤ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞. –Я—А–Є —Н—В–Њ–Љ –±–Њ–ї—М—И–µ –≤—Б–µ–≥–Њ –≤–Њ–њ—А–Њ—Б–Њ–≤ –≤–Њ–Ј–љ–Є–Ї–∞–µ—В –њ—А–Є –≤—Л–±–Њ—А–µ —Б—А–µ–і—Б—В–≤–∞ –і–ї—П —Б–Є—Б—В–µ–Љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є.–°—В–∞—А—Л–µ —Б–Є—Б—В–µ–Љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –≥—А–Є–Ј–µ–Њ—Д—Г–ї—М–≤–Є–љ –Є –Ї–µ—В–Њ–Ї–Њ–љ–∞–Ј–Њ–ї —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Г—Б—В—Г–њ–∞—О—В –њ–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –ї—О–±–Њ–Љ—Г –Є–Ј —В—А–µ—Е —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤: –Є—В—А–∞–Ї–Њ–љ–∞–Ј–Њ–ї—Г, —Д–ї—Г–Ї–Њ–љ–∞–Ј–Њ–ї—Г –Є —В–µ—А–±–Є–љ–∞—Д–Є–љ—Г. –Ю—В–љ–Њ—Б–Є—В–µ–ї—М–љ–∞—П –і–µ—И–µ–≤–Є–Ј–љ–∞ —Б—В–∞—А—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ–µ—А–µ—Б—В–∞–µ—В –±—Л—В—М –Є—Е –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ–Љ, –µ—Б–ї–Є —Г—З–µ—Б—В—М –љ–Є–Ј–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є–Є, –≤—Л—Б–Њ–Ї—Г—О –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М —А–µ—Ж–Є–і–Є–≤–∞ –Є —А–∞–Ј–≤–Є—В–Є–µ –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤ –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–Љ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ–Љ –і–ї—П –Є–Ј–ї–µ—З–µ–љ–Є—П.
–Ю—Б–љ–Њ–≤–љ—Л–Љ–Є –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤—Л–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –њ—А–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–µ —Б—З–Є—В–∞—О—В—Б—П –Є—В—А–∞–Ї–Њ–љ–∞–Ј–Њ–ї (–Ю—А—Г–љ–≥–∞–ї) –Є —В–µ—А–±–Є–љ–∞—Д–Є–љ (–Ы–∞–Љ–Є–Ј–Є–ї) [1]. –Ь–љ–Њ–≥–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ—Б–ї–µ–і–љ–Є—Е –ї–µ—В —Б—А–∞–≤–љ–Є–≤–∞–ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М —Н—В–Є—Е —Б—А–µ–і—Б—В–≤, –њ—А–Є—З–µ–Љ —А–∞–Ј–љ–Є—Ж–∞ –Љ–µ–ґ–і—Г —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –і–Њ—Б—В–Є–≥–∞–ї–∞ 50%.
–Ю–і–љ–Њ–є –Є–Ј –Њ—И–Є–±–Њ–Ї –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–µ–є –Є –≤—А–∞—З–µ–є, –њ—А–Њ—В–Є–≤–Њ–њ–Њ—Б—В–∞–≤–ї—П—О—Й–Є—Е –Є—В—А–∞–Ї–Њ–љ–∞–Ј–Њ–ї –Є —В–µ—А–±–Є–љ–∞—Д–Є–љ –њ—А–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–µ, —П–≤–ї—П–µ—В—Б—П, –љ–∞ –љ–∞—И –≤–Ј–≥–ї—П–і, —В–Њ, —З—В–Њ –Њ–љ–Є —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—О—В —Н—В–Є –і–≤–∞ –њ—А–µ–њ–∞—А–∞—В–∞, –Ї–∞–Ї —А–∞–≤–љ–Њ—Ж–µ–љ–љ—Г—О –Ј–∞–Љ–µ–љ—Г –і—А—Г–≥ –і—А—Г–≥—Г, –Є —З—В–Њ –Љ–Њ–ґ–љ–Њ –ї–µ—З–Є—В—М –≤—Б–µ –±–µ–Ј –Є—Б–Ї–ї—О—З–µ–љ–Є—П –≤–∞—А–Є–∞–љ—В—Л –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –ї–Є–±–Њ –Њ–і–љ–Є–Љ, –ї–Є–±–Њ –і—А—Г–≥–Є–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–Љ.
–Ш—В—А–∞–Ї–Њ–љ–∞–Ј–Њ–ї (–Ю—А—Г–љ–≥–∞–ї) –Є —В–µ—А–±–Є–љ–∞—Д–Є–љ (–Ы–∞–Љ–Є–Ј–Є–ї) –Њ—В–ї–Є—З–∞—О—В—Б—П –і—А—Г–≥ –Њ—В –і—А—Г–≥–∞ —Б–њ–µ–Ї—В—А–Њ–Љ –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П, —Д–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є—З–µ—Б–Ї–Є–Љ–Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є –Є —Б—А–Њ–і—Б—В–≤–Њ–Љ –Ї —А–Њ–≥–Њ–≤—Л–Љ —Б—В—А—Г–Ї—В—Г—А–∞–Љ –љ–Њ–≥—В—П, –њ—А–Њ—Д–Є–ї–µ–Љ –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –Є —Б—Е–µ–Љ–Њ–є –њ—А–Є–Љ–µ–љ–µ–љ–Є—П.
–®–Є—А–Њ–Ї–Є–є —Б–њ–µ–Ї—В—А –і–µ–є—Б—В–≤–Є—П –Ю—А—Г–љ–≥–∞–ї–∞ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –µ–≥–Њ –њ—А–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–µ –ї—О–±–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є. –Ю—А—Г–љ–≥–∞–ї –і–µ–є—Б—В–≤—Г–µ—В –Є –љ–∞ –і–µ—А–Љ–∞—В–Њ—Д–Є—В—Л, –Є –љ–∞ –і—А–Њ–ґ–ґ–µ–≤—Л–µ, –Є —З—В–Њ –Њ—Б–Њ–±–µ–љ–љ–Њ –≤–∞–ґ–љ–Њ —Б —Г—З–µ—В–Њ–Љ –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л—Е –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–µ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є – –љ–∞ –њ–ї–µ—Б–љ–µ–≤—Л–µ –≥—А–Є–±—Л, –≤–Ї–ї—О—З–∞—П Aspergillus spp., Scopulariopsis brevicaulis –Є Dematiaceae. –Ґ–µ—А–±–Є–љ–∞—Д–Є–љ —П–≤–ї—П–µ—В—Б—П –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –Њ–≥—А–∞–љ–Є—З–µ–љ–љ–Њ–≥–Њ —Б–њ–µ–Ї—В—А–∞ –і–µ–є—Б—В–≤–Є—П, –Њ–і–љ–∞–Ї–Њ –Њ–±–ї–∞–і–∞–µ—В –Є—Б–Ї–ї—О—З–Є—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –і–µ—А–Љ–∞—В–Њ—Д–Є—В–Њ–≤ –Є–Ј —А–Њ–і–∞ Trichophyton, –Ї –Ї–Њ—В–Њ—А—Л–Љ –Њ—В–љ–Њ—Б—П—В—Б—П –≥–ї–∞–≤–љ—Л–µ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–Є T. rubrum –Є T. mentagrophytes var. interdigitale. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –µ—Б–ї–Є –і–µ—А–Љ–∞—В–Њ—Д–Є—В–љ–∞—П —Н—В–Є–Њ–ї–Њ–≥–Є—П –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–∞, —В–Њ –ї–µ—З–µ–љ–Є–µ –Љ–Њ–ґ–љ–Њ –њ—А–Њ–≤–Њ–і–Є—В—М –Є —В–µ–Љ, –Є –і—А—Г–≥–Є–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–Љ. –Я–ї–µ—Б–љ–µ–≤–∞—П –Є–ї–Є –і—А–Њ–ґ–ґ–µ–≤–∞—П —Н—В–Є–Њ–ї–Њ–≥–Є—П –Њ–і–љ–Њ–Ј–љ–∞—З–љ–Њ –њ—А–µ–і–Њ–њ—А–µ–і–µ–ї—П–µ—В –≤—Л–±–Њ—А –Ю—А—Г–љ–≥–∞–ї–∞. –Я–Њ–і –≤–Њ–њ—А–Њ—Б–Њ–Љ –Њ—Б—В–∞–µ—В—Б—П –≤—Л–±–Њ—А –њ—А–µ–њ–∞—А–∞—В–∞ –њ—А–Є –љ–µ—Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є. –Ш–Љ–µ–љ–љ–Њ —Н—В–Њ—В –≤–Њ–њ—А–Њ—Б –њ–Њ—Б—В–Њ—П–љ–љ–Њ —Б—В–∞–≤–Є—В –≤ —В—Г–њ–Є–Ї –≤—А–∞—З–µ–є, –љ–µ –Є–Љ–µ—О—Й–Є—Е –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –њ–Њ–і—В–≤–µ—А–і–Є—В—М —Н—В–Є–Њ–ї–Њ–≥–Є—О –≤—Л–і–µ–ї–µ–љ–Є–µ–Љ –Ї—Г–ї—М—В—Г—А—Л –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П [1, 10].
–Я—А–Є –≤—Л–±–Њ—А–µ –њ—А–µ–њ–∞—А–∞—В–∞ –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ–є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П –Њ—А–Є–µ–љ—В–Є—А—Г—О—В—Б—П –љ–∞ –Є–Ј–≤–µ—Б—В–љ—Л–µ —Б—А–Њ–Ї–Є, –≤ —В–µ—З–µ–љ–Є–µ –Ї–Њ—В–Њ—А—Л—Е —Н—В–Њ—В –њ—А–µ–њ–∞—А–∞—В –Ј–∞–і–µ—А–ґ–Є–≤–∞–µ—В—Б—П –≤ –љ–Њ–≥—В–µ. –Я—А–Є –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–Є –Ю—А—Г–љ–≥–∞–ї–∞ –≤ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–є —Б—Е–µ–Љ–µ –њ—Г–ї—М—Б–—В–µ—А–∞–њ–Є–Є (–њ–Њ 400 –Љ–≥/—Б—Г—В –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤–Њ–є –љ–µ–і–µ–ї–Є –Љ–µ—Б—П—Ж–∞) —Н—В–Є —Б—А–Њ–Ї–Є –Є–Ј–≤–µ—Б—В–љ—Л –Є —Б–Њ—Б—В–∞–≤–ї—П—О—В –Њ—В 11 –і–Њ 14 –Љ–µ—Б –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —З–Є—Б–ї–∞ –њ—Г–ї—М—Б–Њ–≤ (3 –Є–ї–Є 4). –≠—В–Њ—В –њ–µ—А–Є–Њ–і —П–≤–ї—П–µ—В—Б—П –љ–∞–Є–±–Њ–ї—М—И–Є–Љ —Б—А–µ–і–Є —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е —Б–Є—Б—В–µ–Љ–љ—Л—Е –∞–љ—В–Є–Љ–Є–Ї–Њ—В–Є–Ї–Њ–≤. –Я—А–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–µ, —В—А–µ–±—Г—О—Й–µ–Љ –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Є—Б—Г—В—Б—В–≤–Є—П –њ—А–µ–њ–∞—А–∞—В–∞ –≤ –љ–Њ–≥—В–µ (–Ј–љ–∞—З–µ–љ–Є—П –Ъ–Ш–Ю–Ґ–Ю–° –Њ—В 12 –Є –≤—Л—И–µ) –њ—А–µ–і–њ–Њ—З—В–µ–љ–Є–µ –Њ—В–і–∞—О—В –Ю—А—Г–љ–≥–∞–ї—Г. –Я—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є —З–Є—Б–ї–Њ –њ—Г–ї—М—Б–Њ–≤ –Љ–Њ–ґ–љ–Њ —Г–≤–µ–ї–Є—З–Є—В—М, –Њ—Ж–µ–љ–Є–≤–∞—П –Њ—Б—В–∞—О—Й–µ–µ—Б—П –≤ —Е–Њ–і–µ –ї–µ—З–µ–љ–Є—П –Ј–љ–∞—З–µ–љ–Є–µ –Ъ–Ш–Ю–Ґ–Ю–°.
–Ю—Б–Њ–±–µ–љ–љ–Њ—Б—В—М—О —Б—Е–µ–Љ—Л –њ—Г–ї—М—Б–—В–µ—А–∞–њ–Є–Є —П–≤–ї—П–µ—В—Б—П –µ–µ –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М, —Б–≤—П–Ј–∞–љ–љ–∞—П —Б –њ–µ—А–Є–Њ–і–∞–Љ–Є, –Ї–Њ–≥–і–∞ –њ—А–µ–њ–∞—А–∞—В –Њ—В—Б—Г—В—Б—В–≤—Г–µ—В –≤ –Ї—А–Њ–≤–Є. –Ґ–µ–Љ —Б–∞–Љ—Л–Љ –і–∞–µ—В—Б—П “–Њ—В–і—Л—Е” —Б–Є—Б—В–µ–Љ–∞–Љ, —Б–≤—П–Ј–∞–љ–љ—Л–Љ —Б —В—А–∞–љ—Б—Д–Њ—А–Љ–∞—Ж–Є–µ–є –Є –≤—Л–≤–µ–і–µ–љ–Є–µ–Љ –њ—А–µ–њ–∞—А–∞—В–∞ (–њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ –њ–µ—З–µ–љ–Є), —З–µ–≥–Њ –њ—А–Є –њ–Њ—Б—В–Њ—П–љ–љ–Њ–Љ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є, —Б–Ї–∞–ґ–µ–Љ, —В–µ—А–±–Є–љ–∞—Д–Є–љ–∞, –Ї–µ—В–Њ–Ї–Њ–љ–∞–Ј–Њ–ї–∞, –≥—А–Є–Ј–µ–Њ—Д—Г–ї—М–≤–Є–љ–∞ –љ–µ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В. –≠—В–Њ –њ–Њ–Ј–≤–Њ–ї—П–µ—В —В–∞–Ї–ґ–µ –љ–∞–Ј–љ–∞—З–∞—В—М –Є—В—А–∞–Ї–Њ–љ–∞–Ј–Њ–ї –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ —Б –і—А—Г–≥–Є–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є, —З—В–Њ –Њ—Б–Њ–±–µ–љ–љ–Њ –≤–∞–ґ–љ–Њ –њ—А–Є –ї–µ—З–µ–љ–Є–Є –њ–Њ–ґ–Є–ї—Л—Е –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Т–њ—А–Њ—З–µ–Љ, –Є –і—А—Г–≥–Є–µ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л – —Д–ї—Г–Ї–Њ–љ–∞–Ј–Њ–ї –Є —В–µ—А–±–Є–љ–∞—Д–Є–љ – —В–∞–Ї–ґ–µ –Є–Љ–µ—О—В –≤–њ–Њ–ї–љ–µ —Г–і–Њ–≤–ї–µ—В–≤–Њ—А–Є—В–µ–ї—М–љ—Л–є –њ—А–Њ—Д–Є–ї—М –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –Є –Њ—В–ї–Є—З–∞—О—В—Б—П –љ–Є–Ј–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ –њ–Њ–±–Њ—З–љ—Л—Е –Є —В–Њ–Ї—Б–Є—З–µ—Б–Ї–Є—Е —П–≤–ї–µ–љ–Є–є [7, 8].
–°—Е–µ–Љ—Л –њ—Г–ї—М—Б–—В–µ—А–∞–њ–Є–Є —Б–Є—Б—В–µ–Љ–љ—Л–Љ–Є –∞–љ—В–Є–Љ–Є–Ї–Њ—В–Є–Ї–∞–Љ–Є —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—В—Б—П –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Њ–є –Ї–Њ–Љ–њ–ї–∞–µ–љ—В–љ–Њ—Б—В—М—О –Є –ї–µ–≥—З–µ –≤–Њ—Б–њ—А–Є–љ–Є–Љ–∞—О—В—Б—П –њ–∞—Ж–Є–µ–љ—В–∞–Љ–Є. –Ш–Ј–≤–µ—Б—В–љ–Њ —Д–∞—А–Љ–∞–Ї–Њ—Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Њ–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ –њ—Г–ї—М—Б–—В–µ—А–∞–њ–Є–Є –њ–µ—А–µ–і —Б—В–∞–љ–і–∞—А—В–љ—Л–Љ–Є —Б—Е–µ–Љ–∞–Љ–Є.
–Я—А–Њ–±–ї–µ–Љ–∞ —А–µ—Ж–Є–і–Є–≤–Њ–≤
–Ф–Њ —В–µ—Е –њ–Њ—А, –њ–Њ–Ї–∞ –≤ –њ—А–∞–Ї—В–Є–Ї–µ –і–µ—А–Љ–∞—В–Њ–ї–Њ–≥–Њ–≤ –љ–µ –њ–Њ—П–≤–Є–ї–Є—Б—М —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ —Б–Є—Б—В–µ–Љ–љ—Л–µ –∞–љ—В–Є–Љ–Є–Ї–Њ—В–Є–Ї–Є, —А–µ—Ж–Є–і–Є–≤—Л –њ–Њ—Б–ї–µ –ї–µ—З–µ–љ–Є—П –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤ –±—Л–ї–Є –і–Њ–≤–Њ–ї—М–љ–Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–є –њ—А–Њ–±–ї–µ–Љ–Њ–є. –Т–љ–µ–і—А–µ–љ–Є–µ –љ–Њ–≤—Л—Е —Б—А–µ–і—Б—В–≤ –њ–Њ–Ј–≤–Њ–ї–Є–ї–Њ –њ–Њ–≤—Л—Б–Є—В—М —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П –Є –Ј–∞ —Б—З–µ—В —Н—В–Њ–≥–Њ —Б–љ–Є–Ј–Є—В—М —А–µ—Ж–Є–і–Є–≤—Л. –Ф–∞–љ–љ—Л–µ –њ–Њ –Њ—В–і–∞–ї–µ–љ–љ—Л–Љ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є —З–∞—Б—В–Њ—В–µ —А–µ—Ж–Є–і–Є–≤–Њ–≤ –љ–∞—З–∞–ї–Є –љ–∞–Ї–∞–њ–ї–Є–≤–∞—В—М—Б—П —В–Њ–ї—М–Ї–Њ —Б–њ—Г—Б—В—П –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –ї–µ—В –њ–Њ—Б–ї–µ —В–Њ–≥–Њ, –Ї–∞–Ї –±—Л–ї–Є –њ—А–Њ–≤–µ–і–µ–љ—Л –Ї—А—Г–њ–љ—Л–µ —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Б–µ—А–µ–і–Є–љ—Л 1990–—Е –≥–≥. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ, –Є—Б—В–Є–љ–љ–∞—П –Ї–∞—А—В–Є–љ–∞ —З–∞—Б—В–Њ—В—Л —А–µ—Ж–Є–і–Є–≤–Њ–≤ –Є –≤–Њ–Ј–Њ–±–љ–Њ–≤–ї–µ–љ–Є—П —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –Њ—Б—В–∞–µ—В—Б—П –љ–µ —П—Б–љ–Њ–є –Є —Б–µ–є—З–∞—Б. –°—З–Є—В–∞–µ—В—Б—П, —З—В–Њ —Б–Њ–≤—А–µ–Љ–µ–љ–љ–∞—П —З–∞—Б—В–Њ—В–∞ —А–µ—Ж–Є–і–Є–≤–Њ–≤ —Б–Њ—Б—В–∞–≤–ї—П–µ—В –Њ–Ї–Њ–ї–Њ 10%.
–° —Ж–µ–ї—М—О –Є–Ј—Г—З–µ–љ–Є—П —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤ –љ–∞–Љ–Є –±—Л–ї–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ—Л –Њ—В–і–∞–ї–µ–љ–љ—Л–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –ї–µ—З–µ–љ–Є—П –Є —З–∞—Б—В–Њ—В–∞ —А–µ—Ж–Є–і–Є–≤–Њ–≤ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤ —Г 169 –±–Њ–ї—М–љ—Л—Е, –њ–Њ–ї—Г—З–Є–≤—И–Є—Е –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є—О —Б–Є—Б—В–µ–Љ–љ—Л–Љ–Є –∞–љ—В–Є–Љ–Є–Ї–Њ—В–Є–Ї–∞–Љ–Є: –Є—В—А–∞–Ї–Њ–љ–∞–Ј–Њ–ї–Њ–Љ (–Ю—А—Г–љ–≥–∞–ї–Њ–Љ), —В–µ—А–±–Є–љ–∞—Д–Є–љ–Њ–Љ (–Ы–∞–Љ–Є–Ј–Є–ї–Њ–Љ) –Є –Ї–µ—В–Њ–Ї–Њ–љ–∞–Ј–Њ–ї–Њ–Љ –≤ 1997–2000 –≥–≥. –Ф–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П —Б–Њ—Б—В–∞–≤–ї—П–ї–∞ –Њ—В 2 –і–Њ 6 –Љ–µ—Б., —З—В–Њ –Ј–∞–≤–Є—Б–µ–ї–Њ –Њ—В —В—П–ґ–µ—Б—В–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є. –Т–Њ –≤—Б–µ—Е —Б–ї—Г—З–∞—П—Е —В–µ—А–∞–њ–Є—П –њ—А–Њ–≤–Њ–і–Є–ї–∞—Б—М –і–Њ –њ–Њ–ї–љ–Њ–≥–Њ –Ї–ї–Є–љ–Є–Ї–Њ––Љ–Є–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є–Ј–ї–µ—З–µ–љ–Є—П –Є –љ–µ –Њ–≥—А–∞–љ–Є—З–Є–≤–∞–ї–∞—Б—М —А–∞–Љ–Ї–∞–Љ–Є —Б—В–∞–љ–і–∞—А—В–љ–Њ–є —Б—Е–µ–Љ—Л.
–Э–∞–Є–ї—Г—З—И–Є–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л –±—Л–ї–Є –Њ—В–Љ–µ—З–µ–љ—Л —Г –±–Њ–ї—М–љ—Л—Е, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –Ю—А—Г–љ–≥–∞–ї, –њ—А–Є —Н—В–Њ–Љ —З–∞—Б—В–Њ—В–∞ —А–µ—Ж–Є–і–Є–≤–Њ–≤ —Б–Њ—Б—В–∞–≤–Є–ї–∞ 4,5%. –£ –±–Њ–ї—М–љ—Л—Е, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е —В–µ—А–±–Є–љ–∞—Д–Є–љ, —А–µ—Ж–Є–і–Є–≤—Л –Њ—В–Љ–µ—З–∞–ї–Є—Б—М –≤ 1,9 —А–∞–Ј (8,3%), –∞ –Ї–µ—В–Њ–Ї–Њ–љ–∞–Ј–Њ–ї – –≤ 2,1 —А–∞–Ј–∞ (9,5%) —З–∞—Й–µ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –≥—А—Г–њ–њ–Њ–є –Є—В—А–∞–Ї–Њ–љ–∞–Ј–Њ–ї–∞. –Э–∞–Є–Љ–µ–љ—М—И–µ–є —З–∞—Б—В–Њ—В–Њ–є —А–µ—Ж–Є–і–Є–≤–Њ–≤ –Њ—В–ї–Є—З–∞–ї–Є—Б—М –±–Њ–ї—М–љ—Л–µ, –њ–Њ–ї—Г—З–∞–≤—И–Є–µ —В–µ—А–∞–њ–Є—О –±–Њ–ї—М—И–µ–є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є. –Я—А–Є —Н—В–Њ–Љ —Г –±–Њ–ї—М–љ—Л—Е, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е 3––Љ–µ—Б—П—З–љ—Г—О —Б–Є—Б—В–µ–Љ–љ—Г—О —В–µ—А–∞–њ–Є—О, —А–µ—Ж–Є–і–Є–≤—Л –Њ—В–Љ–µ—З–∞–ї–Є—Б—М –≤ 4 —А–∞–Ј–∞ —З–∞—Й–µ, —З–µ–Љ —Г –±–Њ–ї—М–љ—Л—Е, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е 4–—Е –Є–ї–Є 5––Љ–µ—Б—П—З–љ—Г—О. –С–Њ–ї—М—И–Є–љ—Б—В–≤–Њ —А–µ—Ж–Є–і–Є–≤–Њ–≤ –Њ—В–Љ–µ—З–µ–љ–Њ —Г –±–Њ–ї—М–љ—Л—Е –њ–Њ—Б–ї–µ 1 –≥–Њ–і–∞ –љ–∞–±–ї—О–і–µ–љ–Є—П (5,3%), –њ–Њ—Б–ї–µ 2 –≥–Њ–і–∞ —З–∞—Б—В–Њ—В–∞ —Б–Њ–Ї—А–∞—В–Є–ї–∞—Б—М –≤ 4,5 —А–∞–Ј–∞ (1,2%), –њ–Њ—Б–ї–µ 3 –≥–Њ–і–∞ – –µ—Й–µ –≤ 2 —А–∞–Ј–∞ (0,6%).
–Ф–Є–љ–∞–Љ–Є–Ї–∞ —З–∞—Б—В–Њ—В—Л —А–µ—Ж–Є–і–Є–≤–Њ–≤, —Г–±—Л–≤–∞—О—Й–µ–є —Б –Ї–∞–ґ–і—Л–Љ –≥–Њ–і–Њ–Љ, –Љ–Њ–ґ–µ—В —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤–Њ–≤–∞—В—М –Њ –≤—Б–µ –µ—Й–µ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ –њ–Њ–ї–љ–Њ–Љ –њ–Њ –Њ–±—К–µ–Љ—Г –ї–µ—З–µ–љ–Є–Є, –≤ —А—П–і–µ —Б–ї—Г—З–∞–µ–≤ –љ–µ –∞–і–µ–Ї–≤–∞—В–љ–Њ–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–∞–Љ. –Ю—В—Б—Г—В—Б—В–≤–Є–µ —А–µ—Ж–Є–і–Є–≤–Њ–≤ –Є–ї–Є —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Є—Е –њ—А–Є –Њ—В–і–∞–ї–µ–љ–љ—Л—Е —Б—А–Њ–Ї–∞—Е –љ–∞–±–ї—О–і–µ–љ–Є—П –љ–µ —Б—В–∞–≤–Є—В –≤–Њ–њ—А–Њ—Б –Њ —А–µ–Є–љ—Д–µ–Ї—Ж–Є–Є –љ–∞ –њ–µ—А–≤—Л–є –њ–ї–∞–љ. –Я–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –і–∞–љ–љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П –Њ—З–µ–≤–Є–і–љ—Л–Љ, —З—В–Њ –≤–Њ–Ј–Њ–±–љ–Њ–≤–ї–µ–љ–Є–µ —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ –Њ–Ї–Њ–љ—З–∞–љ–Є—П –ї–µ—З–µ–љ–Є—П, –Є –Љ—Л –Є–Љ–µ–µ–Љ –і–µ–ї–Њ —Б —П–≤–љ—Л–Љ —А–µ—Ж–Є–і–Є–≤–Њ–Љ – —Б–ї–µ–і—Б—В–≤–Є–µ–Љ –љ–µ–њ–Њ–ї–љ–Њ—Ж–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Г—З–∞—Б—В–Є–≤—И–Є–µ—Б—П –≤ –њ–Њ—Б–ї–µ–і–љ–µ–µ –≤—А–µ–Љ—П –і–Є—Б–Ї—Г—Б—Б–Є–Є –Њ —П–Ї–Њ–±—Л –љ–µ—П—Б–љ–Њ–є –≥—А–∞–љ–Є—Ж–µ –Љ–µ–ґ–і—Г —А–µ—Ж–Є–і–Є–≤–Њ–Љ –Є —А–µ–Є–љ—Д–µ–Ї—Ж–Є–µ–є –њ–Њ—Б–ї–µ –ї–µ—З–µ–љ–Є—П –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –≤–Њ –Љ–љ–Њ–≥–Њ–Љ —Г—В—А–∞—З–Є–≤–∞—О—В –∞–Ї—В—Г–∞–ї—М–љ–Њ—Б—В—М.
–Я—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞
–Я—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Є–µ –Љ–µ—А–Њ–њ—А–Є—П—В–Є—П –њ—А–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–µ —Б–≤–Њ–і—П—В—Б—П –Ї —В–Њ–Љ—Г, —З—В–Њ–±—Л –љ–µ –і–Њ–њ—Г—Б—В–Є—В—М —А–∞–Ј–≤–Є—В–Є–µ –Є–љ—Д–µ–Ї—Ж–Є–Є —Г –µ—Й–µ –љ–µ –±–Њ–ї–µ–≤—И–Є—Е (–њ–µ—А–≤–Є—З–љ–∞—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞), –∞ —Г –±–Њ–ї–µ–≤—И–Є—Е –Є –њ–Њ–ї—Г—З–Є–≤—И–Є—Е –ї–µ—З–µ–љ–Є–µ – –њ—А–µ–і–Њ—В–≤—А–∞—В–Є—В—М –µ–µ —А–µ—Ж–Є–і–Є–≤ –Є–ї–Є –њ–Њ–≤—В–Њ—А–љ–Њ–µ –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є–µ (–≤—В–Њ—А–Є—З–љ–∞—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞). –°–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ —Г—А–Њ–≤–љ—О –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Є—Е –Љ–µ—А–Њ–њ—А–Є—П—В–Є–є –Љ—Л –≤—Л–і–µ–ї—П–µ–Љ –ї–Є—З–љ—Г—О (–Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ—Г—О) –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї—Г –Є –Њ–±—Й–µ—Б—В–≤–µ–љ–љ—Г—О, —Б—В–∞–≤—П—Й—Г—О —Ж–µ–ї—М—О –њ—А–µ–і–Њ—В–≤—А–∞—В–Є—В—М —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є–µ –Є–љ—Д–µ–Ї—Ж–Є–Є —Б—А–µ–і–Є –≥—А—Г–њ–њ –љ–∞—Б–µ–ї–µ–љ–Є—П. –†–∞–Ј–љ–Њ–≤–Є–і–љ–Њ—Б—В—М—О –Њ–±—Й–µ—Б—В–≤–µ–љ–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є —П–≤–ї—П–µ—В—Б—П –њ—А–Њ—Д–µ—Б—Б–Є–Њ–љ–∞–ї—М–љ–∞—П, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ–∞—П –љ–∞ –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤ –Њ—В–і–µ–ї—М–љ—Л—Е –њ—А–µ–і—А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ—Л—Е –Ї–Њ–ї–ї–µ–Ї—В–Є–≤–∞—Е (–≤–Њ–µ–љ–љ–Њ—Б–ї—Г–ґ–∞—Й–Є–µ, —Б–њ–Њ—А—В—Б–Љ–µ–љ—Л, —И–∞—Е—В–µ—А—Л).
–Ь–µ—А—Л –њ–µ—А–≤–Є—З–љ–Њ–є –ї–Є—З–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –≤–Ї–ї—О—З–∞—О—В –ї–Є—З–љ—Г—О –≥–Є–≥–Є–µ–љ—Г, —Г—Е–Њ–і –Ј–∞ –љ–Њ–≥—В—П–Љ–Є, —Г—Б—В—А–∞–љ–µ–љ–Є–µ –Є–ї–Є –Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є—О —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞, –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –Љ–µ—Б—В–љ—Л—Е –∞–љ—В–Є–Љ–Є–Ї–Њ—В–Є–Ї–Њ–≤ –њ—А–Є –њ–Њ—Б–µ—Й–µ–љ–Є–Є –Љ–µ—Б—В –Њ–±—Й–µ–≥–Њ –њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П, –∞ —В–∞–Ї–ґ–µ —Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–Њ–µ –≤—Л—П–≤–ї–µ–љ–Є–µ –Є –Є–Ј–ї–µ—З–µ–љ–Є–µ –Љ–Є–Ї–Њ–Ј–∞ —Б—В–Њ–њ.
–Я–µ—А–≤–Є—З–љ–∞—П –Њ–±—Й–µ—Б—В–≤–µ–љ–љ–∞—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ –≤–Њ –Љ–љ–Њ–≥–Њ–Љ –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В—Б—П —Б–∞–љ–Є—В–∞—А–љ–Њ––≥–Є–≥–Є–µ–љ–Є—З–µ—Б–Ї–Є–Љ –њ—А–Њ—Б–≤–µ—Й–µ–љ–Є–µ–Љ –љ–∞—Б–µ–ї–µ–љ–Є—П. –Х–≥–Њ –Ј–∞–і–∞—З–Є –≤–Ї–ї—О—З–∞—О—В –љ–µ —В–Њ–ї—М–Ї–Њ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –Њ —В–Њ–Љ, –Ї–∞–Ї –Є–Ј–±–µ–ґ–∞—В—М –Ј–∞—А–∞–ґ–µ–љ–Є—П, –љ–Њ –Є —А–∞–Ј—К—П—Б–љ–µ–љ–Є—П –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П –і–ї—П —Г–ґ–µ –±–Њ–ї–µ—О—Й–Є—Е –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–Љ (—В.–µ. —Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–Њ–µ –≤—Л—П–≤–ї–µ–љ–Є–µ –Є —Б–∞–љ–∞—Ж–Є—П –Є—Б—В–Њ—З–љ–Є–Ї–∞ –Є–љ—Д–µ–Ї—Ж–Є–Є –љ–∞ —Г—А–Њ–≤–љ–µ –њ–Њ–њ—Г–ї—П—Ж–Є–Є). –Э–µ —Б–µ–Ї—А–µ—В, —З—В–Њ –Љ–љ–Њ–≥–Є–µ –±–Њ–ї—М–љ—Л–µ —Б –і–ї–Є—В–µ–ї—М–љ—Л–Љ —В–µ—З–µ–љ–Є–µ–Љ –Є–љ—Д–µ–Ї—Ж–Є–Є –ї–µ—З–Є–ї–Є—Б—М –µ—Й–µ –≤ —В–Њ –≤—А–µ–Љ—П, –Ї–Њ–≥–і–∞ –љ–µ —Б—Г—Й–µ—Б—В–≤–Њ–≤–∞–ї–Њ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е –≤—Л—Б–Њ–Ї–Њ—Н—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е –∞–љ—В–Є–Љ–Є–Ї–Њ—В–Є–Ї–Њ–≤. –Ш—Б–њ—Л—В–∞–≤ –љ–µ—Г–і–∞—З–Є —В–µ—А–∞–њ–Є–Є –Є —А–µ—Ж–Є–і–Є–≤—Л, —Н—В–Є –ї—О–і–Є –љ–µ—А–µ–і–Ї–Њ —А–∞–Ј–Њ—З–∞—А–Њ–≤—Л–≤–∞—О—В—Б—П –≤ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—П—Е –Љ–µ–і–Є—Ж–Є–љ—Л –Є –љ–µ –≤–µ—А—П—В –≤ –Є–Ј–ї–µ—З–µ–љ–Є–µ . –Ґ–∞–Ї–Є–Љ –±–Њ–ї—М–љ—Л–Љ —Б–ї–µ–і—Г–µ—В —А–∞–Ј—К—П—Б–љ—П—В—М –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –Є–Ј–ї–µ—З–µ–љ–Є—П –Є –њ–Њ–≤—Л—И–∞—В—М –Є—Е –Љ–Њ—В–Є–≤–∞—Ж–Є—О –Ї –ї–µ—З–µ–љ–Є—О.
–Я–µ—А—Б–њ–µ–Ї—В–Є–≤–љ—Л–Љ —П–≤–ї—П–µ—В—Б—П —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–є –≤–∞—А–Є–∞–љ—В –Њ–±—Й–µ—Б—В–≤–µ–љ–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є – –њ—А–Њ–µ–Ї—В—Л —В–Є–њ–∞ “–≥–Њ—А—П—З–∞—П –ї–Є–љ–Є—П”, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л–µ –љ–∞ –њ—А–Є–≤–ї–µ—З–µ–љ–Є–µ –љ–∞—Б–µ–ї–µ–љ–Є—П —Б –њ–Њ–Љ–Њ—Й—М—О —Б—А–µ–і—Б—В–≤ –Љ–∞—Б—Б–Њ–≤–Њ–є –Є–љ—Д–Њ—А–Љ–∞—Ж–Є–Є, –∞ —В–∞–Ї–ґ–µ —В–µ–ї–µ—Д–Њ–љ–љ—Л–µ –Ї–Њ–љ—Б—Г–ї—М—В–∞—Ж–Є–Є –≤—А–∞—З–∞ —Б –Ј–∞–Њ—З–љ–Њ–є —Н–Ї—Б–њ—А–µ—Б—Б––і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Њ–є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –Є –Љ–Њ—В–Є–≤–∞—Ж–Є–µ–є –Њ–±—А–∞—В–Є–≤—И–Є—Е—Б—П –Ј–∞ –ї–µ—З–µ–љ–Є–µ–Љ.
–Ф—А—Г–≥–Њ–є –Ј–∞–і–∞—З–µ–є –Њ–±—Й–µ—Б—В–≤–µ–љ–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є —П–≤–ї—П—О—В—Б—П –Љ–µ—А–Њ–њ—А–Є—П—В–Є—П –≤ –Љ–µ—Б—В–∞—Е –Њ–±—Й–µ–≥–Њ –њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П, –≤–Ї–ї—О—З–∞—О—Й–Є–µ –Є—Е –і–µ–Ј–Є–љ—Д–µ–Ї—Ж–Є—О –Є –≤—Л—П–≤–ї–µ–љ–Є–µ –±–Њ–ї—М–љ—Л—Е –Љ–Є–Ї–Њ–Ј–Њ–Љ —Б—В–Њ–њ –Є–ї–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–Љ —Б—А–µ–і–Є –Њ–±—Б–ї—Г–ґ–Є–≤–∞—О—Й–µ–≥–Њ –њ–µ—А—Б–Њ–љ–∞–ї–∞ –Є –њ–Њ—Б–µ—В–Є—В–µ–ї–µ–є.
–Э–µ –≤—Б–µ–≥–і–∞ –Ј–∞–Љ–µ—В–љ–∞—П –і–ї—П –≤—А–∞—З–µ–є –≥—А–∞–љ–Є—Ж–∞ –Љ–µ–ґ–і—Г —А–µ—Ж–Є–і–Є–≤–Њ–Љ –Є —А–µ–Є–љ—Д–µ–Ї—Ж–Є–µ–є –Љ–Њ–ґ–µ—В –Њ—Б–ї–Њ–ґ–љ—П—В—М –Љ–µ—А—Л –≤—В–Њ—А–Є—З–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞. –Ь—Л —Б—З–Є—В–∞–µ–Љ, —З—В–Њ —В–∞–Ї–∞—П –≥—А–∞–љ–Є—Ж–∞ –і–Њ–ї–ґ–љ–∞ –≤—Б–µ–≥–і–∞ –њ—А–Њ–≤–Њ–і–Є—В—М—Б—П –Њ—З–µ–љ—М —З–µ—В–Ї–Њ. –Ю–±–µ—Б–њ–µ—З–Є—В—М —Н—В–Њ –ї—Г—З—И–µ –≤—Б–µ–≥–Њ –њ–µ—А–µ–і –ї–µ—З–µ–љ–Є–µ–Љ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –Є –≤ –њ–µ—А–Є–Њ–і –Ї—Г—А—Б–∞ —В–µ—А–∞–њ–Є–Є (—Б–Љ. —В–∞–±–ї.).

1. –Ш–≤–∞–љ–Њ–≤ –Ю. –Ы., –°–µ—А–≥–µ–µ–≤ –Ѓ. –Т. –Ю—А—Г–љ–≥–∞–ї –Є –ї–∞–Љ–Є–Ј–Є–ї: —Б–Њ—О–Ј–љ–Є–Ї–Є –Є–ї–Є —Б–Њ–њ–µ—А–љ–Є–Ї–Є? // –†–Њ—Б—Б. –Ц. –Ъ–Њ–ґ. –Т–µ–љ. –С–Њ–ї. – 1998.– 3.– C. 44–47.
2. –°–µ—А–≥–µ–µ–≤ –Р. –Ѓ. –Ш–љ–і–µ–Ї—Б –і–ї—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Њ—Ж–µ–љ–Ї–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –Є —А–∞—Б—З–µ—В–∞ –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є —В–µ—А–∞–њ–Є–Є —Б–Є—Б—В–µ–Љ–љ—Л–Љ–Є –∞–љ—В–Є–Љ–Є–Ї–Њ—В–Є–Ї–∞–Љ–Є. –Ь.: –Т–љ–µ—И—В–Њ—А–≥–Є–Ј–і–∞—В.– 1999.– –°. 4–12.
3. –°–µ—А–≥–µ–µ–≤ –Р. –Ѓ. –†—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ –њ–Њ –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤ ––Ь.: –У—Н–Њ—В–∞—А––Ь–µ–і–Є—Ж–Є–љ–∞.–2000.– –°. 71–73.
4. –°–µ—А–≥–µ–µ–≤ –Р. –Ѓ. –°–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–Є—П –Њ –њ–∞—В–Њ–≥–µ–љ–µ–Ј–µ –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤. // –Ш–Љ–Љ—Г–љ–Њ–њ–∞—В–Њ–ї–Њ–≥–Є—П, –∞–ї–ї–µ—А–≥–Њ–ї–Њ–≥–Є—П, –Є–љ—Д–µ–Ї—В–Њ–ї–Њ–≥–Є—П.– 2000.– 1.– –°. 101–110.
5. –°–µ—А–≥–µ–µ–≤ –Р. –Ѓ., –Ш–≤–∞–љ–Њ–≤ –Ю. –Ы. –Т–Њ–њ—А–Њ—Б—Л —Д–∞—А–Љ–∞–Ї–Њ–Ї–Є–љ–µ—В–Є–Ї–Є –Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М —Б–Є—Б—В–µ–Љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤. // –Ш–Љ–Љ—Г–љ–Њ–њ–∞—В–Њ–ї–Њ–≥–Є—П, –∞–ї–ї–µ—А–≥–Њ–ї–Њ–≥–Є—П, –Є–љ—Д–µ–Ї—В–Њ–ї–Њ–≥–Є—П.– 2000.– 2.– –°. 88–96.
6. –°–µ—А–≥–µ–µ–≤ –Р. –Ѓ., –°–µ—А–≥–µ–µ–≤ –Ѓ.–Т., –Ц–∞—А–Є–Ї–Њ–≤–∞ –Э.–Х., –Ч–∞–є—Ж–µ–≤–∞ –Ю.–Ѓ. –Ю–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј, –≤—Л–Ј–≤–∞–љ–љ—Л–є Aspergillus ustus. // –†–Њ—Б—Б. –Ц. –Ъ–Њ–ґ. –Т–µ–љ. –С–Њ–ї.–1998.– 3.– C. 52–54.
7. –°–µ—А–≥–µ–µ–≤ –Ѓ. –Т., –°–µ—А–≥–µ–µ–≤ –Р. –Ѓ. –Ю–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј—Л –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤—Л—Е —Б—А–µ–і—Б—В–≤. // –†–Њ—Б—Б. –Ц. –Ъ–Њ–ґ–љ. –Є –Т–µ–љ. –С–Њ–ї. – 1998.– 2.– –°. 20–25.
8. –°–µ—А–≥–µ–µ–≤ –Ѓ. –Т., –°–µ—А–≥–µ–µ–≤ –Р. –Ѓ. –Ю–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј—Л: –≥—А–Є–±–Ї–Њ–≤—Л–µ –Є–љ—Д–µ–Ї—Ж–Є–Є –љ–Њ–≥—В–µ–є. –Ь.: –У—Н–Њ—В–∞—А.– 1998.– –°. 40–41.
9. –°–µ—А–≥–µ–µ–≤ –Ѓ. –Т., –°–µ—А–≥–µ–µ–≤ –Р. –Ѓ. –Ю–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј—Л: —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –њ–Њ–і—Е–Њ–і—Л –Ї –ї–µ—З–µ–љ–Є—О. // –Э–Њ–≤—Л–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є–є –ґ—Г—А–љ–∞–ї. – 1997.– 2 – –°. 25–28.
10. –°–µ—А–≥–µ–µ–≤ –Ѓ. –Т., –°–µ—А–≥–µ–µ–≤ –Р. –Ѓ. –≠—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –њ–Њ–і—Е–Њ–і –Ї –ї–µ—З–µ–љ–Є—О –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤. //–Т–µ—Б—В–љ. –Ф–µ—А–Љ–∞—В–Њ–ї. –Т–µ–љ–µ—А–Њ–ї.– 1998.– —Ф. 2.– –°. 68–71.
11. –°–µ—А–≥–µ–µ–≤ –Ѓ. –Т., –°–µ—А–≥–µ–µ–≤ –Р. –Ѓ., –Ы–∞—А–Є–Њ–љ–Њ–≤–∞ –Т. –Э., –Ъ–∞–Љ–µ–љ–љ—Л—Е –Я. –Т. –°—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —Б–Є—Б—В–µ–Љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤ –љ–∞ –Њ—Б–љ–Њ–≤–µ –Є–љ–і–µ–Ї—Б–∞ –Ъ–Ш–Ю–Ґ–Ю–°. –Т –Ї–љ: –Ш–љ–і–µ–Ї—Б –і–ї—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Њ—Ж–µ–љ–Ї–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–∞ –Є —А–∞—Б—З–µ—В–∞ –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є —В–µ—А–∞–њ–Є–Є —Б–Є—Б—В–µ–Љ–љ—Л–Љ–Є –∞–љ—В–Є–Љ–Є–Ї–Њ—В–Є–Ї–∞–Љ–Є. –Ь.: –Т–љ–µ—И—В–Њ—А–≥–Є–Ј–і–∞—В.– 1999.– –°. 24.
12. –°–µ—А–≥–µ–µ–≤ –Ѓ. –Т., –°–µ—А–≥–µ–µ–≤ –Р. –Ѓ., –Ы–∞—А–Є–Њ–љ–Њ–≤–∞ –Т. –Э., –Ъ–∞–Љ–µ–љ–љ—Л—Е –Я. –Т. C—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ–µ –Є–Ј—Г—З–µ–љ–Є–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є —Б–Є—Б—В–µ–Љ–љ—Л—Е –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤—Л—Е —Б—А–µ–і—Б—В–≤ –њ—А–Є –ї–µ—З–µ–љ–Є–Є –Њ–љ–Є—Е–Њ–Љ–Є–Ї–Њ–Ј–Њ–≤, –≤—Л–Ј–≤–∞–љ–љ—Л—Е T. rubrum, –љ–∞ –Њ—Б–љ–Њ–≤–µ –Є–љ–і–µ–Ї—Б–∞ –Ъ–Ш–Ю–Ґ–Ю–° (–њ—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ). –Ь.: –Ш–Ј–і––≤–Њ –Э–∞—Ж–Є–Њ–љ–∞–ї—М–љ–∞—П –∞–Ї–∞–і–µ–Љ–Є—П –Љ–Є–Ї–Њ–ї–Њ–≥–Є–Є.– 2000.– –°. 1–4.
13. Gupta A., Konnikov N., MacDonald P. et al. Prevalence of onychomycosis in diabetes: a North American survey. // Br. J. Dermatol.– 1998.– Vol. 139 (4).– P. 665–671.
14. Zaias N. Onychomycosis. //Arch. Dermatol.– 1972.– Vol. 105 (2).– P. 263–274.
–Ш—В—А–∞–Ї–Њ–љ–∞–Ј–Њ–ї–
–Ю—А—Г–љ–≥–∞–ї (—В–Њ—А–≥–Њ–≤–Њ–µ –љ–∞–Ј–≤–∞–љ–Є–µ)
(Janssen–Cilag)












