Как это ни парадоксально, но за электрохирургическими аппаратами до сих пор не закрепилось определенного названия. Их называют по–разному: коагуляторами, радионожами, радиоскальпелями, электрохирургическими высокочастотными (ЭХВЧ) аппаратами. Вероятно, последнее название наиболее точно отражает суть этих приборов – выработку переменного тока определенной формы в диапазоне частот от 200 кГц до 5,5 МГц. Отдел медицинской техники Московского института информатики и связи уже более 20 лет разрабатывает и производит большой ассортимент ЭХВЧ–аппаратов, предназначенных для различных медицинских специальностей: хирургии, гинекологии, офтальмологии, онкологии и дерматовенерологии, в т.ч. дерматокосметологии. В разработке и испытании последних активное участие принимает кафедра кожных и венерических болезней ФУВ РГМУ. Совместная работа специалистов МТУСИ и сотрудников кафедры привела к появлению целой серии как узкопрофильных, так и комбинированных ЭХВЧ–аппаратов с широчайшими возможностями и рассчитанных на дерматокосметические процедуры практически любой сложности.
Основной принцип электрохирургии – преобразование высокочастотного тока в тепловую энергию. Такое преобразование происходит в результате сопротивления биологической ткани электрической энергии и по закону Джоуля выражается следующей формулой:
Энергия = (электрический ток/область поперечного сечения)2 на сопротивление и время
Из этой формулы следует, что количество тепловой энергии прямо пропорционально плотности тока, времени его воздействия и сопротивлению и обратно пропорционально контактной части электрода (чем меньше поверхность контакта электрода, тем больше локально повышается температура). Изменяя значения плотности и времени воздействия высокочастотного тока, можно вызывать те или иные эффекты. Так, при повышении температуры в тканях до температуры 45°C происходит их частичное, но обратимое термическое повреждение. При более значительном подъеме температуры в тканях белки подвергаются денатурации и теряют структурную целостность. При температуре свыше 90°C, если ткань нагревается медленно, жидкость в тканях испаряется, что приводит к ее иссушению (десикации), а если высокая температура достигается мгновенно – к испарению. При достижении температуры 200°C биологическая ткань превращается в уголь [6,7].
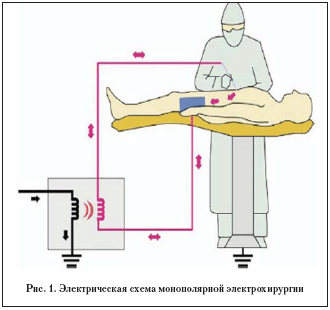
Электрохирургические генераторы доставляют высокочастотный ток в монополярном и/или в биполярном режиме. При монополярном – электрический ток проходит через тело пациента от активного (оперативного) электрода к пластинке возвратного (нейтрального) электрода и таким образом замыкает электрическую цепь (рис. 1). Такой метод является наиболее распространенным в дерматологии.
При биполярном режиме в возвратном электроде нет необходимости, так как и активный, и возвратный электроды находятся в браншах пинцета, которым захватывают ткань и образуют таким образом полностью замкнутую электрическую цепь. Биполярный режим менее универсален и используется только для коагуляции.
Кроме того, высокочастотный ток, генерируемый ЭХВЧ, можно модулировать, причем так, чтобы воздействовать на ткани различными формами волны, а поскольку они меняются – будет меняться и эффект на ткани (рис. 2).
В целом электрохирургические приборы генерируют энергию непрерывным и прерывистым способами. Непрерывный способ обеспечивается высокочастотным током в виде непрерывной синусоидальной формы волны и чаще всего применяется в режиме «разрезания ткани». Прерывистый способ используется в режиме «коагуляции». На рисунке 2 показаны различные формы волн и конфигурации электродов при использовании разных режимов электрохирургии.
Кроме выбора режима доставки высокочастотного тока, электрохирургические эффекты зависят и от других факторов, например, от размера и геометрии электродов. Чем меньше область контакта электрода, тем выше потенциальная концентрация тока, воздействующая на ткань, что часто позволяет добиться необходимого хирургического эффекта, при этом не повышая выходную мощность генератора. Другой фактор, который необходимо учитывать при проведении электрохирургических процедур – время контакта электрода с тканью: чем оно более продолжительнее, тем выше нагревается ткань. И, наконец, важнейший фактор, во многом определяющий качество электрохирургической операции, связан с умением работать активным (оперативным) электродом.
Таким образом, подбором необходимой выходной мощности, модулированием формы волны, используя различные по форме и размеру насадки активного электрода, а также способом его воздействия на кожу можно добиться того или иного эффекта: электрокоагуляции, электросекции, электродесикации и фульгурации [10].
Основные показания к основным видам электрохирургических вмешательств приведены в таблице 1.
Важно отметить, что даже небольшие по объему электрохирургические вмешательства требуют тщательной подготовки, в т.ч. проведения, как минимум, наружной или местной анестезии и соблюдения определенных правил, которые приведены ниже:
• работать только в резиновых перчатках;
• использовать современные модели аппаратов ЭХВЧ, имеющие функцию автоматической поддержки выходного напряжении при изменениях сопротивления ткани, т.е. аппарат должен сам регулировать выходную мощность, постоянно «подстраиваясь» под сопротивление ткани. В противном случае при неверном введении электрода в ткань происходят сильный ожог и повреждение тканей при малой глубине погружения, а при большой глубине может не хватить мощности, что приведет к механическому повреждению ткани без достаточной коагуляции;
• следить за тем, чтобы рабочий электрод оставался всегда чистым, так как ткань, прилипшая к нему, будет снижать эффективность операции. Поэтому периодически во время выполнения операции его следует очищать (вначале механическим путем, не царапая электрод, а затем влажной салфеткой);
• проводить процедуры в хорошо проветриваемом помещении, либо дополнительно использовать специальные воздухоочистители эвакуаторного типа, так как при выполнении большинства операций образуется довольно много дыма, имеющего неприятный запах горелого мяса;
• категорически нельзя использовать при выполнении любых электрохирургических операций огнеопасные материалы, которые могут воспламениться;
• абсолютным противопоказанием к электрохирургии является наличие у пациента кардиостимулятора, а относительным – те же противопоказания, что и к обычным хирургическим вмешательствам [8].
Анестезия
Перед большинством электрохирургических процедур применяют инъекции 1–2% лидокаина. В случае новообразований с обильной васкуляризацией (например, пиогенная гранулема, гемангиома и др.) часто применяют комбинацию лидокаина с адреналином. Такая комбинация анестетика с адреналином будет способствовать уменьшению кровотечения при операции.
При удалении мелких элементов (телеангиэктазии, акрохордоны, плоские бородавки и др.) на коже у взрослых анестезии часто не требуется, так как короткие импульсы тока низкой мощности могут быть гораздо менее болезненными, чем инъекции анестетика.
Альтернативой инъекционным анестетикам, особенно в детской практике, являются наружные обезболивающие препараты.
Режимы электрохирургии
Электрокоагуляция (ЭК) используется прежде всего для устранения кровотечения из мелких кровеносных сосудов при различных хирургических операциях. Чаще всего гемостаз осуществляют в монополярном режиме, при котором электрод в виде шарика 2–5 мм в диаметре непосредственно касается кровоточащего сосуда. Гемостаз также можно провести с помощью специального биполярного электрода в виде пинцета, захватив его браншами кровоточащий сосуд. Эффект гемостаза создается благодаря высокой температуре, которая, распространяясь вдоль стенки сосуда, приводит к образованию микротромбов и коагуляции белков и таким образом «закупоривает» сосуды.
ЭК применяется также для экстирпации доброкачественных, пограничных и злокачественных новообразований, обычно в комбинации с другими методами, например, с кюретажем, поскольку с помощью кюретки удаляют основную массу новообразования, а ЭК обеспечивает гемостаз.
В дерматокосметологии режим ЭК используют для удаления волос, поверхностных гемангиом и телеангиэктазий. Для этого активным электродом с насадкой в виде тонкой иглы слегка и на мгновение касаются расширенного сосуда через интервалы примерно 2–4 мм. Ножная педаль или выключатель на ручке при этом нажаты, поскольку касание длится всего доли секунды в различных точках по протяженности сосуда. Ряд ЭХВЧ–аппаратов МТУСИ способны работать в импульсном режиме, не требующем нажатия педали – в этом случае электрод активируется автоматически в диапазоне от десятка милисекунд до секунд. После завершения процедуры послеоперационной обработки не требуется. Точечные корочки, появляющиеся на месте коагуляции, отделяются самостоятельно через несколько дней, не оставляя заметных следов.
Электрохирургическая шлифовка кожи была впервые предложена R. Burns и соавт. в 1998 г. для устранения морщин на лице, особенно вокруг рта и глаз [4,5,9]. Метод получил название коблация (коагуляция + аблация) и основан на принципе биполярной ЭК. В этом случае между электродами и тканью используют электропроводящий раствор (физиологический раствор или раствор Рингера). При активации электродов между ними и тканью создается большое напряжение и раствор превращается в ионизированный пар (холодную плазму), ионы которого проникают в ткани и разрушают межклеточные связи. Этот механизм действия коблации лежит в основе удаления поверхностных слоев эпидермиса при минимальном термическом ожоге подлежащих слоев кожи. Во время процедуры создается температура между 70–140°C, которая приводит не только к эффекту абразии, сокращению пучков коллагеновых волокон и активации регенерациии кожи, но и к коагуляции капилляров, что позволяет проводить коблацию бескровно. Коблация выполняется под местной анестезией, несколькими проходами электродов по поверхности кожи, достигая необходимой глубины абразии. В отличие от воздействия импульсными CO2 лазером и эрбиевым YAG лазером, коблацию проводят в непрерывном режиме.
Некоторые примеры использования режима электрокоагуляции:
Капиллярные (старческие) ангиомы – сосудистые новообразования на коже, протекающие бессимптомно и не склонные к малигнизации. В этом случае в зависимости от размеров ангиом можно использовать электрод либо в виде волоска, либо иглы или шарика. Крупные ангиомы, более 4–5 мм в диаметре, проще сначала срезать скальпелем, а затем скоагулировать их основу. Оставшийся обугленный детрит устраняют марлевой салфеткой или пинцетом.
Пиогенная гранулема – чрезвычайно васкуляризированное, доброкачественное сосудистое новообразование. Ее удаление проводят только спустя 10–15 минут после анестезии лидокаином с адреналином, для достижения вазоконстриктивного эффекта. Операцию начинают с того, что приподнятую часть элемента удаляют электродом в виде ножа или петли, используя режим коагуляции. При необходимости часть элемента сначала срезают скальпелем и отправляют на гистологическое исследование (для исключения амеланотической меланомы), а основу новообразования выскабливают острой кюреткой для удаления оставшейся ткани. Прежде чем попытаться остановить кровотечение электрокоагулятором, основу гранулемы прижимают марлевой салфеткой, а только затем приступают к коагуляции. Кюретаж и коагуляцию можно повторить несколько раз, чтобы остановить кровотечение и полностью удалить пиогенную гранулему.
Телеангиэктазии. Вначале следует установить максимально низкий уровень мощности для того, чтобы минимизировать ожог окружающей ткани. В ручку аппарата вставляют волосок вольфрамовой нити и слегка, на мгновение касаются им поверхности расширенного сосуда через интервалы примерно 1–2 мм. Ножная педаль или выключатель на ручке при этом нажаты, поскольку касание длится только доли секунды в различных точках по протяженности сосуда. При использовании ЭХВЧ МТУСИ с импульсным режимом активный электрод активируется автоматически в диапазоне от десятка милисекунд до секунд.
Следует иметь в виду, что процесс коагуляции телеангиэктазий сопровождается небольшой болью и прикосновение электрода может вызвать непроизвольное вздрагивание. В этих случаях при каждом прикосновении пациента следует предупреждать, либо, в крайнем случае (особенно у детей), произвести предварительную анестезию. Однако это не всегда желательно из–за возможного проникновения анестетика в поврежденный сосуд, что в дальнейшем может несколько усилить кровотечение.
Вирусные бородавки. Отдельные мелкие (менее 5 мм в диаметре) бородавки можно одномоментно удалить электрокоагуляцией. Для этого сначала бородавку обрабатывают антисептиком (чаще всего водным раствором бетадина) и проводят местную анестезию 1–2% раствором лидокаина или другим анестетиком. При множественных бородавках используют проводниковую анестезию. Спустя 2–5 мин после начала действия анестетика бородавку подвергают коагуляции, а разрушенные ткани удаляют ножницами или кюреткой.
Электросекция (электротомия) применяется для проведения разрезов. В этом случае используют наконечник активного электрода в виде тонкой иглы, лезвия, петли или треугольника, который устанавливают под прямым углом к рассекаемой ткани и производят разрез, не предпринимая при этом никакого усилия. Такое воздействие осуществляют при установке минимальной мощности ЭХВЧ, что позволяет минимизировать ожог ткани по краям и в глубине разреза. В этом плане, например, мощности 10 Вт может оказаться вполне достаточно для проведения разреза кожи тонким волосковым электродом и, однако, совершенно недостаточно для проведения того же разреза рабочим электродом с насадкой, имеющей более широкую режущую поверхность (например, в виде лезвия). Объясняется это тем, что в первом случае ток концентрируется на минимальной площади, где создается высокая плотность тока, позволяющая легко и быстро произвести разрез. При использовании же лезвия высокочастотный ток «растекается» по большей площади и в результате на месте его контакта с тканью плотность тока оказывается недостаточной для разреза. Следует иметь в виду, что при правильной установке мощности в режиме «чистого» разреза повреждающий эффект рабочего электрода на ткани должен быть практически таким же, как и при использовании хирургического скальпеля. Это особенно важно в том плане, что биоптаты, взятые с помощью скальпеля или методом электросекции могут использоваться для дальнейшего гистологического обследования, что невозможно сделать при применении лазера [2]. При проведении эксцизионной биопсии методом электросекции, как и в случае применения хирургического скальпеля, края раны можно сшить шовным материалом. Также следует отметить, что косметические результаты, полученные после электросекции, обычно такие же, как и после применения скальпеля.
Таким образом, практические рекомендации выглядят следующим образом: иссечение лучше выполнить тонким электродом, например, вольфрамовой нитью или иглой диаметром 0,1–0,15 мм. В случае использования ланцета касаться ткани следует слегка и только острым краем инструмента.
В настоящее время большинство ЭХВЧ–аппаратов установленное выходное напряжение поддерживают автоматически и в процессе проведения операции постоянно «реагируют» на нагрузку, подстраивая заданную выходную мощность. Кроме того, такие аппараты не требуют обязательного применения нейтрального электрода.
Смешанный режим или режим «разреза и коагуляции». Одним из главных преимуществ электросекции по сравнению с хирургическим скальпелем является возможность быстрого выполнения почти бескровных операций. Уменьшение кровотечения во время операции с использованием ЭХВЧ достигают переключением аппарата в т.н. смешанный режим, когда аппарат генерирует частично демпфированный ток, который дает возможность провести разрез и одновременно вызывает коагуляцию ткани. При работе в смешанном режиме за одну процедуру, практически бескровно, можно удалить множество высыпаний и сделать это намного быстрее, чем при использовании скальпеля.
Некоторые примеры использования режима электросекции:
Проведение эксцизий и инцизий новообразований. Перед операцией новообразование очерчивают маркером с необходимым захватом окружающей кожи. Узкий прямой наконечник в виде иглы или лезвия вставляют в ручку аппарата и устанавливают перпендикулярно поверхности кожи. Вначале разрез производят по периметру всего новообразования до подкожного жирового слоя. Затем один край приподнимают пинцетом и разрез продолжают под новообразованием в подкожном слое, подрезая его снизу так, чтобы избежать чрезмерного термического ожога подкожной клетчатки плоскостью наконечника. Для этого следует уменьшить мощность ЭХВЧ аппарата. Если планируют ушивание раны, глубина разреза по краям должна быть такой же, как и в центре, то есть рана не должна быть блюдцеобразной [11,12]. После того как опухоль полностью удалена, часто возникает небольшое точечное кровотечение. Для того чтобы его остановить, ЭХВЧ переключают в режим коагуляции. Завершают операцию наложением на рану сухой повязки, которую меняют ежедневно в течение 1–2 нед. С целью профилактики инфицирования дополнительно под повязку можно использовать антибактериальные мази.
Электродесикация и электрофульгурация. При непосредственном соприкосновении активного электрода с кожей возникает эффект электродесикации (от лат. siccus – иссушать). Но как только электрод находится на небольшом расстоянии (2–10 мм) от кожи, между ними образуется электрическая дуга, имеющая довольно хаотичную траекторию. Этот эффект получил название электрофульгурации (от лат. fulgur – молния) или бесконтактной спрей–коагуляции. Таким образом, различие между электродесикацией (ЭД) и электрофульгурацией (ЭФ) заключается только в расположении электрода.
Для создания определенной траектории электрической дуги в некоторых зарубежных аппаратах дополнительно предусмотрено специальное устройство, содержащее инертный газ (чаще всего аргон), который под давлением направляет дугу в необходимую точку. К тому же газ предотвращает обугливание тканей, что практически полностью исключает образование дыма во время процедуры.
ЭД и ЭФ – идеальные методики, когда необходимо добиться максимально поверхностной деструкции ткани, например, при удалении эпидермальных элементов типа себорейных или актинических кератом, папиллом, плоских бородавок или мелких эпидермальных невусов. Кроме того, эти режимы способствуют гемостазу в случае небольшого кровотечения из капилляров. В нашей практике для удаления небольших новообразований мы предпочитаем использовать обе методики, то касаясь электродом элемента, то сжигая его электрической дугой. Однако ни ЭФ, ни ЭД неэффективны при остановке значительного кровотечения из–за поверхностного характера термической деструкции.
Перед проведением ЭД или ЭФ следует предупредить пациента о возможном образовании рубца на месте удаленного образования. К счастью, при использовании ЭД и особенно ЭФ на лице и других участках тела из–за максимально поверхностного характера термодеструкции, ограниченной эпидермисом и сосочковым слоем дермы, появление обезображивающих рубцов практически исключено. Тем не менее полностью такую вероятность исключить нельзя; обычно она увеличивается в зависимости от удаленности анатомических областей от головы. Сильное кровотечение при проведении ЭД и ЭФ наблюдается крайне редко. Волосяные фолликулы также остаются неповрежденными.
При использовании ЭД и ЭФ для остановки кровотечения необходимым условием является относительно «сухая» раневая поверхность, так как сильное кровотечение рассеивает электрический ток. В последнем случае для достижения более выраженной коагуляции силу тока следует увеличить.
Во время удаления длительно существующих утолщенных себорейных и актинических кератом, бородавок, кожного рога, папиллом ЭД–ЭС обычно комбинируют с кюретажем. При пограничных и злокачественных новобразованиях на коже выполняют три цикла кюретажа и ЭД или ЭФ.
Недостатками ЭД и ЭФ являются сложность выполнения точечных, прецизионных удалений, а также невозможность гистологического контроля.
В некоторых моделях ЭХВЧ–аппаратов МТУСИ, есть возможность проведения ЭФ в импульсном режиме (подобный импульсный режим (superpuls) впервые был применен во время работы с СО2 – лазером). Это позволяет производить настолько кратковременные (от десятков миллисекунд до нескольких секунд) ударные воздействия на ткань, что в ряде случаев не нужна анестезия.
Возможность работы в бесконтактном режиме осуществляется и с помощью другой модификации ЭХВЧ аппаратов – плазменных аппаратов. При их использовании нет привычного прямого воздействия высокочастотной энергии на тело пациента. Электронный генератор плазменных аппаратов своей энергией поддерживает горение газов воздуха в кислороде того же воздуха. Выделяемая при этом тепловая энергия в виде горящего факела равномерно обжигает ткани и мгновенно коагулирует их. Форма факела регулируется специальной керамической форсункой. Параллельно при работе плазменного аппарата генерируются NO–соединения, которые позволяют значительно сократить время заживления послеоперационной раны. Многочисленные клинические испытания плазменных аппаратов позволяют прогнозировать их большое будущее в дерматохирургии [2,3].
В заключение следует отметить, что, по нашему мнению, существует 5 основных ситуаций, когда электрохирургическое вмешательство должен проводить не дерматокосметолог, а хирург: (1) крупное новообразование на коже; (2) новообразование, расположенное в важной косметической или функциональной области; (3) новообразование, которое находится вне компетенции дерматокосметолога; (4) рак кожи; и (5) высокий риск получить осложнения или пациенты, которым может потребоваться тщательное наблюдение во время или после операции.
Послеоперационный уход
После электрохирургических операций обычно наблюдаются два типа ран на коже – поверхностные и глубокие раны на всю толщину кожи. Поверхностные раны, как правило, оставляют открытыми и дают им возможность заживать вторичным натяжением. В этом случае достаточно ежедневно обрабатывать рану растворами анилиновых красителей или при необходимости смазывать антибактериальной мазью и закрывать повязкой. При развитии обширных, слабо прикрепленных к раневой поверхности сырых корок их следует удалить, а сухие, плотно сидящие корки, не трогать. Их основная роль – защита от наружной инфекции и ускорение эпителизации раневой поверхности. Иногда после насильственного удаления корок может произойти повторное кровотечение. Для его остановки можно применить гемостатические наружные препараты, а если их нет – прижать пальцем. При необходимости можно применить 3% перекись водорода от 1 до 2 раз/сут. с последующим применением антибактериальной мази и защитной повязки. Глубокие послеоперационные раны должны быть закрыты швами.
Осложнения электрохирургических манипуляций и их профилактика приведены в таблице 2.



Литература
1. Федоров И.В., Никитин А.Т. Клиническая электрохирургия. – ГЭОТАР МЕДИЦИНА, 1997.
2. Acland K. М., Calonje E., Seed R. T., et al. A clinical and histologic comparison of electrosurgical and carbon dioxide laser peels // J Acad Dermatol. – 2001. – Vol.44. – P. 492–496.
3. Braun–Falco O., Plewig G., Wolff H.H. Dermatology. – Berlin: Springer, 2000.
4. Burns R.L., Carruthers A., Langstry J. et al. Electrosurgical Skin Resurfacing: A New Bipolar Instrument // Dermatol. Surg. – 1999. – Vol.25. – P. 582 – 586.
5. M. Dale Sarradet, M. Hussain, D. J. Goldberg. Electrosurgical Resurfacing: A Clinical, Histologic, and Electron Microscopic Evaluation // Lasers Surg. Med. – 2003. – Vol. 32. P. 111–114.
6. Hainer B.L. Fundamentals of electrosurgery // J. Amer. Board. Fam. Pract. – 1991. – Vol.4. –P. 419–426.
7. Jackson R., Lauglin S. Electrosurgery // Dermatologic clinics, vol 2. – Ed. Epstein E. – Philadelphia: Saunders, 1984. – P. 233–244.
8. Le Vasseur J.G., Kennard C.D., Finley E.M. et al. Dermatologie electrosurgery in patients with implantable cardioverter–defibrillators and pacemakers // J. Dermatol. Surg – 1998. – Vol.24. – P. 233–40.
9. Mancini P.F. Coblation: A New Technology and Technique for Skin Resurfacing and Other Aesthetic Surgical Procedures // Aesth. Plast. Surg. – 2001– Vol. 25. P. 372–377.
10. Pollack S.V. Electrosurgery of the skin. – New–York: Chuchill Livingstone, 1991.
11. Sebben J.E. Electrosurgery principles: cutting current and cutaneous surgery, part I // J. Dermatol. Surg. Oncol. – 1988. – Vol.14. – P. 29–31.
12. Sebben J.E. Electrosurgery principles: cutting current and cutaneous surgery, part II // J Dermatol Surg Oncol. – 1988. – Vol.14. – P. 147–150.












