–Ю—Б–љ–Њ–≤–љ–∞—П –њ—А–Њ–±–ї–µ–Љ–∞ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –њ—А–Є –Ы–Ф–Я –Ј–∞–Ї–ї—О—З–∞–µ—В—Б—П –њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ –≤ —Б—Е–Њ–і—Б—В–≤–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ—Л –Њ–њ—Г—Е–Њ–ї–µ–≤—Л—Е –Є –љ–µ–Њ–њ—Г—Е–Њ–ї–µ–≤—Л—Е –Ы–Ф–Я. –Ы–Є–Љ—Д–∞–і–µ–љ–Є—В—Л –Є —А–µ–∞–Ї—В–Є–≤–љ—Л–µ –≥–Є–њ–µ—А–њ–ї–∞–Ј–Є–Є –Ы–£ —П–≤–ї—П—О—В—Б—П –≤–∞–ґ–љ–Њ–є —Б–Њ—Б—В–∞–≤–ї—П—О—Й–µ–є —Б–Є–љ–і—А–Њ–Љ–∞ –Ы–Ф–Я. –Я–Њ –і–∞–љ–љ—Л–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –≤ –У–µ–Љ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–Љ –љ–∞—Г—З–љ–Њ–Љ —Ж–µ–љ—В—А–µ –Ь–Є–љ–Ј–і—А–∞–≤—Б–Њ—Ж—А–∞–Ј–≤–Є—В–Є—П –†–Њ—Б—Б–Є–Є, –љ–µ–Њ–њ—Г—Е–Њ–ї–µ–≤—Л–µ –Ы–Ф–Я —Б–Њ—Б—В–∞–≤–ї—П—О—В 30% —Б—А–µ–і–Є –њ—А–Є—З–Є–љ –њ–µ—А–≤–Є—З–љ—Л—Е –Њ–±—А–∞—Й–µ–љ–Є–є –Ї –≥–µ–Љ–∞—В–Њ–ї–Њ–≥—Г –њ–Њ –њ–Њ–≤–Њ–і—Г —Г–≤–µ–ї–Є—З–µ–љ–љ—Л—Е –Ы–£. –Э–Њ–Ј–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –і–Є–∞–≥–љ–Њ–Ј —Г—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–µ—В—Б—П –ї–Є—И—М –≤ 50% —Б–ї—Г—З–∞–µ–≤ —Г –±–Њ–ї—М–љ—Л—Е —Б –љ–µ–Њ–њ—Г—Е–Њ–ї–µ–≤—Л–Љ–Є –Ы–Ф–Я.
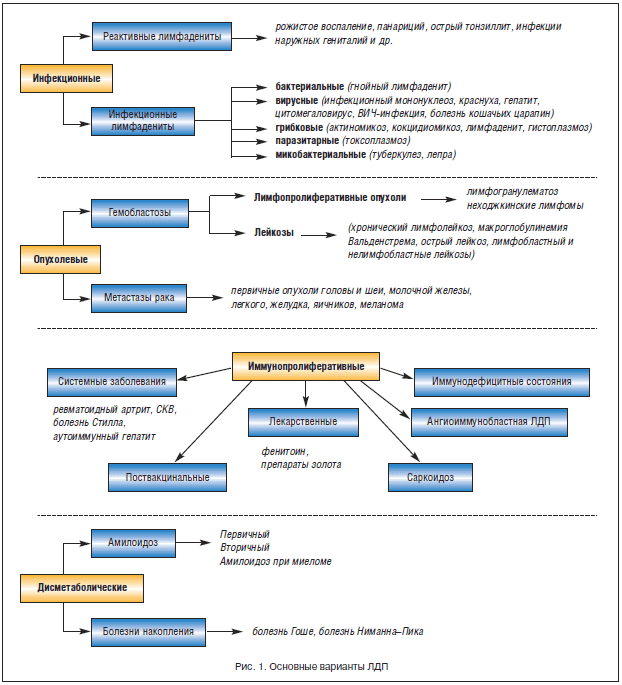
–Ч–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—Ж–µ—Б—Б—Л, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–Є–µ—Б—П –Ы–Ф–Я
–Ю—Б–љ–Њ–≤–љ—Л–Љ–Є –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ–Є –њ—А–Њ—Ж–µ—Б—Б–∞–Љ–Є, –≤—Л–Ј—Л–≤–∞—О—Й–Є–Љ–Є —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Ы–£, —П–≤–ї—П—О—В—Б—П –Є–љ—Д–µ–Ї—Ж–Є–Є, –Њ–њ—Г—Е–Њ–ї–µ–≤—Л–µ –њ–Њ—А–∞–ґ–µ–љ–Є—П (–њ–µ—А–≤–Є—З–љ—Л–µ –Є–ї–Є –Љ–µ—В–∞—Б—В–∞—В–Є—З–µ—Б–Ї–Є–µ), –Є–Љ–Љ—Г–љ–Њ–њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ—Л–µ –Є –і–Є—Б–Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—Ж–µ—Б—Б—Л (—А–Є—Б. 1).
–Ы–Ф–Я –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П –Љ–Њ–≥—Г—В –±—Л—В—М –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ—Л –љ–µ–њ–Њ—Б—А–µ–і—Б—В–≤–µ–љ–љ—Л–Љ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –Ы–£ —Б –≤–љ–µ–і—А–µ–љ–Є–µ–Љ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–≥–Њ –∞–≥–µ–љ—В–∞ –≥–µ–Љ–∞—В–Њ–≥–µ–љ–љ—Л–Љ –Є–ї–Є –ї–Є–Љ—Д–Њ–≥–µ–љ–љ—Л–Љ –њ—Г—В–µ–Љ –≤ —В–Ї–∞–љ—М –Ы–£ (—В—Г–±–µ—А–Ї—Г–ї–µ–Ј, –∞–Ї—В–Є–љ–Њ–Љ–Є–Ї–Њ–Ј, –≥–љ–Њ–є–љ—Л–µ –ї–Є–Љ—Д–∞–і–µ–љ–Є—В—Л, –≤–Є—А—Г—Б–љ—Л–µ –Є–љ—Д–µ–Ї—Ж–Є–Є) –Є–ї–Є —А–µ–∞–Ї—В–Є–≤–љ—Л–Љ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ–Љ –≤ –Њ—В–≤–µ—В –љ–∞ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–є –Њ—З–∞–≥ –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–µ–є –Ј–Њ–љ–µ (–њ–Њ–і–Љ—Л—И–µ—З–љ—Л–є –ї–Є–Љ—Д–∞–і–µ–љ–Є—В –њ—А–Є –њ–∞–љ–∞—А–Є—Ж–Є–Є, –њ–∞—Е–Њ–≤—Л–є –ї–Є–Љ—Д–∞–і–µ–љ–Є—В –њ—А–Є —А–Њ–ґ–Є—Б—В–Њ–Љ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–Є –љ–Є–ґ–љ–µ–є –Ї–Њ–љ–µ—З–љ–Њ—Б—В–Є –Є–ї–Є –≥–µ–љ–Є—В–∞–ї—М–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є, –њ–Њ–і—З–µ–ї—О—Б—В–љ–Њ–є –ї–Є–Љ—Д–∞–і–µ–љ–Є—В –њ—А–Є —А–Њ—В–Њ–≥–ї–Њ—В–Њ—З–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є –Є —В. –і.). –І–µ—В–Ї–Њ–µ —А–∞–Ј–≥—А–∞–љ–Є—З–µ–љ–Є–µ —Н—В–Є—Е 2-—Е —Д–Њ—А–Љ –≤ –Є–Ј–≤–µ—Б—В–љ–Њ–є —Б—В–µ–њ–µ–љ–Є —Г—Б–ї–Њ–≤–љ–Њ –Є —Б–≤—П–Ј–∞–љ–Њ —Б —Г—А–Њ–≤–љ–µ–Љ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П (–Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є, –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є, –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –Я–¶–† –Є –і—А.). –Я—А–Є –Њ–і–љ–Њ–є –Є —В–Њ–є –ґ–µ –Є–љ—Д–µ–Ї—Ж–Є–Є –Ы–Ф–Я –Љ–Њ–ґ–µ—В –љ–Њ—Б–Є—В—М –Ї–∞–Ї –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–є, —В–∞–Ї –Є —А–µ–∞–Ї—В–Є–≤–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А (–њ–µ—А–≤–Є—З–љ—Л–є —В—Г–±–µ—А–Ї—Г–ї–µ–Ј–љ—Л–є –∞—Д—Д–µ–Ї—В, —В—Г–±–µ—А–Ї—Г–ї–µ–Ј –Ы–£).
–Ю–њ—Г—Е–Њ–ї–µ–≤–Њ–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –Ы–£ –Љ–Њ–ґ–µ—В –±—Л—В—М –њ–µ—А–≤–Є—З–љ—Л–Љ (–ї–Є–Љ—Д–Њ–њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ—Л–µ –Њ–њ—Г—Е–Њ–ї–Є) –ї–Є–±–Њ –≤—В–Њ—А–Є—З–љ—Л–Љ вАУ –њ—А–Є –ї–µ–є–Ї–Њ–Ј–∞—Е –Є–ї–Є —А–∞–Ї–µ (–Љ–µ—В–∞—Б—В–∞—В–Є—З–µ—Б–Ї–Є–є –њ—А–Њ—Ж–µ—Б—Б). –Ю–њ—Г—Е–Њ–ї–µ–≤—Л–µ –Ы–Ф–Я —Б–Њ—Б—В–∞–≤–ї—П—О—В –Њ–Ї–Њ–ї–Њ 70% –≤—Б–µ—Е –Њ–±—А–∞—Й–µ–љ–Є–є –±–Њ–ї—М–љ—Л—Е –≤ —Б–њ–µ—Ж–Є–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л–µ –Њ—В–і–µ–ї–µ–љ–Є—П –њ–Њ –њ–Њ–≤–Њ–і—Г —Г–≤–µ–ї–Є—З–µ–љ–Є—П –Ы–£.
–Ш–Љ–Љ—Г–љ–Њ–њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ—Л–µ –Ы–Ф–Я. –≠—В–Њ—В —В–µ—А–Љ–Є–љ –љ–µ —П–≤–ї—П–µ—В—Б—П –Њ–±—Й–µ–њ—А–Є–љ—П—В—Л–Љ –Є –Љ–Њ–ґ–µ—В —Г–њ–Њ—В—А–µ–±–ї—П—В—М—Б—П –≤ —В–µ—Е —Б–ї—Г—З–∞—П—Е, –Ї–Њ–≥–і–∞ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Ы–£ –љ–µ —Б–≤—П–Ј–∞–љ–Њ –љ–Є —Б –Є–љ—Д–µ–Ї—Ж–Є–µ–є, –љ–Є —Б –Њ–њ—Г—Е–Њ–ї–µ–≤—Л–Љ –њ—А–Њ—Ж–µ—Б—Б–Њ–Љ. –Я—А–Є —Н—В–Њ–Љ –≤ –Ы–£ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –њ—А–Њ–ї–Є—Д–µ—А–∞—Ж–Є—П –Є–Љ–Љ—Г–љ–Њ–Ї–Њ–Љ–њ–µ—В–µ–љ—В–љ—Л—Е –Ї–ї–µ—В–Њ–Ї –Є–ї–Є –≥—А–∞–љ—Г–ї–µ–Љ–∞—В–Њ–Ј–љ–Њ–µ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ –≤—Б–ї–µ–і—Б—В–≤–Є–µ —А–∞–Ј–ї–Є—З–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є –≤ —Б–Є—Б—В–µ–Љ–µ –Ї–ї–µ—В–Њ—З–љ–Њ–≥–Њ, –≥—Г–Љ–Њ—А–∞–ї—М–љ–Њ–≥–Њ –Є –љ–µ—Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Њ–≥–Њ –Є–Љ–Љ—Г–љ–Є—В–µ—В–∞.
–Ф–Є—Б–Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–µ –Ы–Ф–Я –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ—Л –њ—А–Њ–ї–Є—Д–µ—А–∞—Ж–Є–µ–є —Д–∞–≥–Њ—Ж–Є—В–Є—А—Г—О—Й–Є—Е –Љ–Њ–љ–Њ–љ—Г–Ї–ї–µ–∞—А–Њ–≤ –≤ –Ы–£ –Є–ї–Є –Њ—В–ї–Њ–ґ–µ–љ–Є–µ–Љ –∞–Љ–Є–ї–Њ–Є–і–∞ –њ—А–Є —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е.
–Ф–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–є –њ–Њ–Є—Б–Ї —Г –±–Њ–ї—М–љ—Л—Е –Ы–Ф–Я
–Э–∞–њ—А–∞–≤–ї–µ–љ–Є–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–Є—Б–Ї–∞ –њ—А–Є –Ы–Ф–Я –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П –њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —Б–Є—В—Г–∞—Ж–Є–є, —В. –µ. –Є–љ—Д–Њ—А–Љ–∞—Ж–Є–µ–є, –њ–Њ–ї—Г—З–µ–љ–љ–Њ–є –њ—А–Є –њ–µ—А–≤–Є—З–љ–Њ–Љ –Њ—Б–Љ–Њ—В—А–µ –±–Њ–ї—М–љ–Њ–≥–Њ (–∞–љ–∞–Љ–љ–µ–Ј, —Д–Є–Ј–Є–Ї–∞–ї—М–љ–Њ–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ), –і–∞–љ–љ—Л–Љ–Є —А—Г—В–Є–љ–љ–Њ–≥–Њ –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П вАУ –≥–ї–∞–≤–љ—Л–Љ –Њ–±—А–∞–Ј–Њ–Љ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ–Є –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є –Ї—А–Њ–≤–Є. –Я—А–Є –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Ы–Ф–Я –Њ—Б–љ–Њ–≤–љ—Л–Љ–Є –Њ—А–Є–µ–љ—В–Є—А–∞–Љ–Є —П–≤–ї—П—О—В—Б—П:
- –≤–Њ–Ј—А–∞—Б—В –±–Њ–ї—М–љ—Л—Е;
- –∞–љ–∞–Љ–љ–µ—Б—В–Є—З–µ—Б–Ї–Є–µ —Б–≤–µ–і–µ–љ–Є—П;
- —Е–∞—А–∞–Ї—В–µ—А –Ы–Ф–Я (–ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є—П, —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М, —А–∞–Ј–Љ–µ—А—Л, –Ї–Њ–љ—Б–Є—Б—В–µ–љ—Ж–Є—П, –±–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ—Б—В—М, –њ–Њ–і–≤–Є–ґ–љ–Њ—Б—В—М –Ы–£);
- –љ–∞–ї–Є—З–Є–µ –і—А—Г–≥–Є—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ (—Г–≤–µ–ї–Є—З–µ–љ–Є–µ —Б–µ–ї–µ–Ј–µ–љ–Ї–Є, –ї–Є—Е–Њ—А–∞–і–Ї–∞, –Ї–Њ–ґ–љ—Л–µ –≤—Л—Б—Л–њ–∞–љ–Є—П, —Б—Г—Б—В–∞–≤–љ–Њ–є —Б–Є–љ–і—А–Њ–Љ, –њ–Њ—А–∞–ґ–µ–љ–Є–µ –ї–µ–≥–Ї–Є—Е –Є –і—А.);
- –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є –Ї—А–Њ–≤–Є.
–Ъ–∞–ґ–і—Л–є –Є–Ј –≤—Л—И–µ–љ–∞–Ј–≤–∞–љ–љ—Л—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –Є–Љ–µ–µ—В —А–∞–Ј–ї–Є—З–љ–Њ–µ –Є –љ–µ–Њ–і–љ–Њ–Ј–љ–∞—З–љ–Њ–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ. –Ґ–∞–Ї, –ї–Є—Е–Њ—А–∞–і–Ї–∞ –Є–ї–Є –∞–љ–µ–Љ–Є—П —Г –±–Њ–ї—М–љ–Њ–≥–Њ —Б –Ы–Ф–Я –Љ–Њ–≥—Г—В –±—Л—В—М –њ—А–Њ—П–≤–ї–µ–љ–Є–µ–Љ –љ–µ —В–Њ–ї—М–Ї–Њ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–≥–Њ –Є –Њ–њ—Г—Е–Њ–ї–µ–≤–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞, –љ–Њ –Є –љ–µ–Ї–Њ—В–Њ—А—Л—Е —Б–Є—Б—В–µ–Љ–љ—Л—Е –≤–∞—Б–Ї—Г–ї–Є—В–Њ–≤ (—Б–Є—Б—В–µ–Љ–љ–∞—П –Ї—А–∞—Б–љ–∞—П –≤–Њ–ї—З–∞–љ–Ї–∞ (–°–Ъ–Т), –±–Њ–ї–µ–Ј–љ—М –°—В–Є–ї–ї–∞ –Є –і—А.). –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –≤—Л—П–≤–ї–µ–љ–Є–µ –≤ –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є –Ї—А–Њ–≤–Є –±–ї–∞—Б—В–љ—Л—Е –Ї–ї–µ—В–Њ–Ї –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –Њ–і–љ–Њ–Ј–љ–∞—З–љ–Њ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г–µ—В –Њ –љ–∞–ї–Є—З–Є–Є —Г –±–Њ–ї—М–љ–Њ–≥–Њ –Њ—Б—В—А–Њ–≥–Њ –ї–µ–є–Ї–Њ–Ј–∞ –Є —В—А–µ–±—Г–µ—В –ї–Є—И—М —Г—В–Њ—З–љ–µ–љ–Є—П –µ–≥–Њ –Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–∞—А–Є–∞–љ—В–∞. –Ф–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–є –њ–Њ–Є—Б–Ї –њ—А–Є –Ы–Ф–Я —Г—Б–ї–Њ–≤–љ–Њ –Љ–Њ–ґ–µ—В –≤–Ї–ї—О—З–∞—В—М –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —Н—В–∞–њ–Њ–≤, –љ–∞ –Ї–∞–ґ–і–Њ–Љ –Є–Ј –Ї–Њ—В–Њ—А—Л—Е —А–µ—И–∞—О—В—Б—П –Ї–Њ–љ–Ї—А–µ—В–љ—Л–µ –Ј–∞–і–∞—З–Є –і–ї—П —А–µ–∞–ї–Є–Ј–∞—Ж–Є–Є –Ї–Њ–љ–µ—З–љ–Њ–є —Ж–µ–ї–Є вАУ –љ–Њ–Ј–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є —Г –±–Њ–ї—М–љ–Њ–≥–Њ —Б –љ–∞–ї–Є—З–Є–µ–Љ —Б–Є–љ–і—А–Њ–Љ–∞ –Ы–Ф–Я.
I —Н—В–∞–њ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–Є—Б–Ї–∞. –Т—Л—П–≤–ї–µ–љ–Є–µ
—Г–≤–µ–ї–Є—З–µ–љ–љ–Њ–≥–Њ –Ы–£ –Є –Њ—В–ї–Є—З–Є–µ –µ–≥–Њ
–Њ—В –љ–µ–ї–Є–Љ—Д–Њ–Є–і–љ—Л—Е –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–є
–Э–∞ –і–∞–љ–љ–Њ–Љ —Н—В–∞–њ–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–Є—Б–Ї–∞ –њ—А–Є –њ–µ—А–≤–Є—З–љ–Њ–Љ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –±–Њ–ї—М–љ–Њ–≥–Њ —Б–ї–µ–і—Г–µ—В –Њ—В—А–∞–±–Њ—В–∞—В—М –љ–∞–≤—Л–Ї–Є –Є —Г–Љ–µ–љ–Є—П –≤—Л—П–≤–ї—П—В—М —Г–≤–µ–ї–Є—З–µ–љ–љ—Л–µ –Ы–£. –Я—А–Є —Н—В–Њ–Љ –≤–∞–ґ–љ—Л–Љ —П–≤–ї—П–µ—В—Б—П —Г–Љ–µ–љ–Є–µ –Њ—В–ї–Є—З–∞—В—М —Г–≤–µ–ї–Є—З–µ–љ–љ—Л–є –Ы–£ –Њ—В –љ–µ–ї–Є–Љ—Д–Њ–Є–і–љ—Л—Е –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–є —А–∞–Ј–ї–Є—З–љ–Њ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є. –Ъ —В–∞–Ї–Є–Љ –љ–µ–ї–Є–Љ—Д–Њ–Є–і–љ—Л–Љ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П–Љ, –њ—А–µ–і—Б—В–∞–≤–ї—П—О—Й–Є–Љ —В—А—Г–і–љ–Њ—Б—В–Є –≤ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ, –Њ—В–љ–Њ—Б—П—В—Б—П –Ї–Є—Б—В—Л —И–µ–Є, —Д–Є–±—А–Њ–Љ—Л, –ї–Є–њ–Њ–Љ—Л, –і–Њ–±–∞–≤–Њ—З–љ—Л–µ –і–Њ–ї—М–Ї–Є –Љ–Њ–ї–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л, —Г–Ј–ї—Л —Й–Є—В–Њ–≤–Є–і–љ–Њ–є –ґ–µ–ї–µ–Ј—Л, –≥–Є–і—А–∞–і–µ–љ–Є—В, —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Њ–Ї–Њ–ї–Њ—Г—И–љ—Л—Е —Б–ї—О–љ–љ—Л—Е –ґ–µ–ї–µ–Ј –Є –±–Њ–ї–µ–µ —А–µ–і–Ї–Њ –≤—Б—В—А–µ—З–∞—О—Й–Є–µ—Б—П –љ–µ–ї–Є–Љ—Д–Њ–Є–і–љ—Л–µ —Г–Ј–ї–Њ–≤—Л–µ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П (–њ–∞–љ–љ–Є–Ї—Г–ї–Є—В –Т–µ–±–µ—А–∞вАУ–Ъ—А–Є—Б—З–µ–љ–∞ –Є –і—А.). –Э–µ–ї–Є–Љ—Д–Њ–Є–і–љ—Л–µ –Њ–±—К–µ–Љ–љ—Л–µ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П –≤ —И–µ–є–љ–Њ–є –Є –њ–Њ–і–Љ—Л—И–µ—З–љ–Њ–є –Њ–±–ї–∞—Б—В—П—Е –≤—Б—В—А–µ—З–∞—О—В—Б—П –њ–Њ—З—В–Є –≤ 5% —Б–ї—Г—З–∞–µ–≤ —Б—А–µ–і–Є –±–Њ–ї—М–љ—Л—Е, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л—Е –≤ —Б–њ–µ—Ж–Є–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л–µ —Г—З—А–µ–ґ–і–µ–љ–Є—П –≤ —Б–≤—П–Ј–Є —Б ¬Ђ—Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –Ы–£¬ї.
II —Н—В–∞–њ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–Є—Б–Ї–∞.
–Ы–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є—П –Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Ы–Ф–Я
–Я–Њ—Б–ї–µ –≤–µ—А–Є—Д–Є–Ї–∞—Ж–Є–Є –≤—Л—П–≤–ї–µ–љ–љ–Њ–≥–Њ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П —Г–≤–µ–ї–Є—З–µ–љ–љ–Њ–≥–Њ –Ы–£ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ–њ—А–µ–і–µ–ї–Є—В—М —А–∞–Ј–ї–Є—З–љ—Г—О –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є—О –Є –Њ—Ж–µ–љ–Є—В—М —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Ы–Ф–Я. –≠—В–Њ –Љ–Њ–ґ–µ—В –Є–Љ–µ—В—М –Ј–љ–∞—З–µ–љ–Є–µ –≤ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–Є –љ–∞–њ—А–∞–≤–ї–µ–љ–Є—П –і–∞–ї—М–љ–µ–є—И–µ–≥–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–Є—Б–Ї–∞.
–Ы–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є—П —Г–≤–µ–ї–Є—З–µ–љ–љ—Л—Е –Ы–£ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Ј–∞–њ–Њ–і–Њ–Ј—А–Є—В—М –Ї—А—Г–≥ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є —Б —Ж–µ–ї—М—О –њ—А–Њ–≤–µ–і–µ–љ–Є—П –і–∞–ї—М–љ–µ–є—И–µ–≥–Њ —Ж–µ–ї–µ–љ–∞–њ—А–∞–≤–ї–µ–љ–љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П. –Ґ–∞–Ї, –Ј–∞–і–љ–µ—И–µ–є–љ—Л–µ –Ы–£ –Њ–±—Л—З–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞—О—В—Б—П –њ—А–Є –Є–љ—Д–µ–Ї—Ж–Є—П—Е –≤–Њ–ї–Њ—Б–Є—Б—В–Њ–є —З–∞—Б—В–Є –≥–Њ–ї–Њ–≤—Л, —В–Њ–Ї—Б–Њ–њ–ї–∞–Ј–Љ–Њ–Ј–µ –Є –Ї—А–∞—Б–љ—Г—Е–µ, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –њ–µ—А–µ–і–љ–Є—Е (–Њ–Ї–Њ–ї–Њ—Г—И–љ—Л—Е) –Ы–£ –њ—А–µ–і–њ–Њ–ї–∞–≥–∞–µ—В –Є–љ—Д–µ–Ї—Ж–Є—О –≤–µ–Ї –Є –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤–∞–ї—М–љ–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є. –І–∞—Б—В–Њ –≤—Л—П–≤–ї—П–µ–Љ–Њ–µ –Љ–µ—Б—В–љ–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —И–µ–є–љ—Л—Е –Ы–£ —П–≤–ї—П–µ—В—Б—П —Б–ї–µ–і—Б—В–≤–Є–µ–Љ –Є–љ—Д–µ–Ї—Ж–Є–є –≤–µ—А—Е–љ–Є—Е –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є, –љ–Њ—Б–Њ–≥–ї–Њ—В–Ї–Є, –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–≥–Њ –Љ–Њ–љ–Њ–љ—Г–Ї–ї–µ–Њ–Ј–∞, –Њ–і–љ–∞–Ї–Њ –њ—А–Є —Н—В–Њ–Љ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —В–∞–Ї–ґ–µ –Є—Б–Ї–ї—О—З–∞—В—М –Ї–∞–Ї –ї–Є–Љ—Д–Њ–њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ—Л–µ –Њ–њ—Г—Е–Њ–ї–Є (–ї–Є–Љ—Д–Њ–≥—А–∞–љ—Г–ї–µ–Љ–∞—В–Њ–Ј), —В–∞–Ї –Є –Љ–µ—В–∞—Б—В–∞–Ј—Л –≤ –Ы–£ –Њ–њ—Г—Е–Њ–ї–µ–є —А–∞–Ј–ї–Є—З–љ–Њ–є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є (–≥–Њ–ї–Њ–≤–∞ –Є —И–µ—П, –ї–µ–≥–Ї–Є–µ, –Љ–Њ–ї–Њ—З–љ–∞—П –Є —Й–Є—В–Њ–≤–Є–і–љ–∞—П –ґ–µ–ї–µ–Ј—Л). –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –љ–∞–і–Ї–ї—О—З–Є—З–љ—Л—Е –Є –њ—А–µ–і–ї–µ—Б—В–љ–Є—З–љ—Л—Е –Ы–£ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –љ–Є–Ї–Њ–≥–і–∞ –љ–µ –±—Л–≤–∞–µ—В —А–µ–∞–Ї—В–Є–≤–љ—Л–Љ, –∞ —З–∞—Й–µ —Б–≤—П–Ј–∞–љ–Њ —Б –ї–Є–Љ—Д–Њ–њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ—Л–Љ–Є –Њ–њ—Г—Е–Њ–ї—П–Љ–Є (–ї–Є–Љ—Д–Њ–≥—А–∞–љ—Г–ї–µ–Љ–∞—В–Њ–Ј), –Љ–µ—В–∞—Б—В–∞—В–Є—З–µ—Б–Ї–Є–Љ –Њ–њ—Г—Е–Њ–ї–µ–≤—Л–Љ –њ—А–Њ—Ж–µ—Б—Б–Њ–Љ (–Њ–њ—Г—Е–Њ–ї–Є –ґ–µ–ї—Г–і–Ї–∞, —П–Є—З–љ–Є–Ї–Њ–≤, –ї–µ–≥–Ї–Є—Е, –Љ–Њ–ї–Њ—З–љ—Л—Е –ґ–µ–ї–µ–Ј).
–Т –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є —Б–ї–µ–і—Г–µ—В —А–∞–Ј–ї–Є—З–∞—В—М —Б–ї–µ–і—Г—О—Й–Є–µ –≤–∞—А–Є–∞–љ—В—Л –Ы–Ф–Я:
- –ї–Њ–Ї–∞–ї—М–љ–∞—П вАУ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Њ–і–љ–Њ–≥–Њ –Ы–£ –≤ –Њ–і–љ–Њ–є –Є–Ј –Њ–±–ї–∞—Б—В–µ–є (–µ–і–Є–љ–Є—З–љ—Л–µ —И–µ–є–љ—Л–µ, –љ–∞–і–Ї–ї—О—З–Є—З–љ—Л–µ –Ы–£);
- —А–µ–≥–Є–Њ–љ–∞–ї—М–љ–∞—П вАУ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е –Ы–£ –Њ–і–љ–Њ–є –Є–ї–Є –і–≤—Г—Е —Б–Љ–µ–ґ–љ—Л—Е –Њ–±–ї–∞—Б—В–µ–є (–љ–∞–і–Ї–ї—О—З–Є—З–љ—Л–µ –Є –њ–Њ–і–Љ—Л—И–µ—З–љ—Л–µ, –љ–∞–і–Ї–ї—О—З–Є—З–љ—Л–µ –Є —И–µ–є–љ—Л–µ, –Ј–∞—В—Л–ї–Њ—З–љ—Л–µ –Є –њ–Њ–і—З–µ–ї—О—Б—В–љ—Л–µ –Ы–£ –Є —В. –і.);
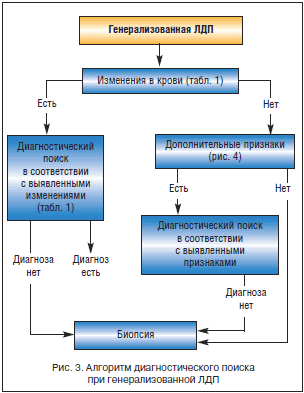
- –≥–µ–љ–µ—А–∞–ї–Є–Ј–Њ–≤–∞–љ–љ–∞—П вАУ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Ы–£ —В—А–µ—Е –Є –±–Њ–ї–µ–µ –Њ–±–ї–∞—Б—В–µ–є (—И–µ–є–љ—Л–µ, –љ–∞–і–Ї–ї—О—З–Є—З–љ—Л–µ, –њ–Њ–і–Љ—Л—И–µ—З–љ—Л–µ, –њ–∞—Е–Њ–≤—Л–µ –Є –і—А.).
–Я—А–Є –≤—Б–µ–є –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ—Б—В–Є —В–∞–Ї–Њ–≥–Њ —А–∞–Ј–і–µ–ї–µ–љ–Є—П —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М –Ы–Ф–Я –Љ–Њ–ґ–µ—В –Є–Љ–µ—В—М –Ј–љ–∞—З–µ–љ–Є–µ –њ—А–Є –≤—Л–і–≤–Є–ґ–µ–љ–Є–Є –њ—А–µ–і–≤–∞—А–Є—В–µ–ї—М–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–є –≥–Є–њ–Њ—В–µ–Ј—Л –њ–Њ—Б–ї–µ –њ–µ—А–≤–Є—З–љ–Њ–≥–Њ –Њ—Б–Љ–Њ—В—А–∞ –±–Њ–ї—М–љ–Њ–≥–Њ.
–Р–љ–∞—В–Њ–Љ–Є—З–µ—Б–Ї–Њ–µ –њ–Њ–ї–Њ–ґ–µ–љ–Є–µ –Ы–£ –њ—А–Є –ї–Њ–Ї–∞–ї–Є–Ј–Њ–≤–∞–љ–љ–Њ–є –Ы–Ф–Я –њ–Њ–Ј–≤–Њ–ї—П–µ—В –≤–Њ –Љ–љ–Њ–≥–Є—Е —Б–ї—Г—З–∞—П—Е —Б—Г–Ј–Є—В—М –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ-–і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–є –њ–Њ–Є—Б–Ї. –Ґ–∞–Ї, –љ–∞–њ—А–Є–Љ–µ—А, –і–ї—П –±–Њ–ї–µ–Ј–љ–Є –Ї–Њ—И–∞—З—М–Є—Е —Ж–∞—А–∞–њ–Є–љ —Е–∞—А–∞–Ї—В–µ—А–љ–Њ –њ–Њ—А–∞–ґ–µ–љ–Є–µ —И–µ–є–љ—Л—Е –Є –њ–Њ–і–Љ—Л—И–µ—З–љ—Л—Е, –∞ –њ—А–Є –Є–љ—Д–µ–Ї—Ж–Є—П—Е, –њ–µ—А–µ–і–∞—О—Й–Є—Е—Б—П –њ–Њ–ї–Њ–≤—Л–Љ –њ—Г—В–µ–Љ, вАУ –њ–∞—Е–Њ–≤—Л—Е –Ы–£. –£–≤–µ–ї–Є—З–µ–љ–Є–µ –Њ–і–љ–Њ–≥–Њ –Ы–£ —З–∞—Й–µ —В—А–µ–±—Г–µ—В –Є—Б–Ї–ї—О—З–µ–љ–Є—П –њ–µ—А–≤–Є—З–љ–Њ–≥–Њ –Є–ї–Є –Љ–µ—В–∞—Б—В–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ–њ—Г—Е–Њ–ї–µ–≤–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞; –Љ–Њ–ґ–µ—В —П–≤–ї—П—В—М—Б—П —А–µ–∞–Ї—В–Є–≤–љ—Л–Љ –Њ—В–≤–µ—В–Њ–Љ –љ–∞ –Љ–µ—Б—В–љ—Л–є –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ-–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–є –њ—А–Њ—Ж–µ—Б—Б –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–µ–є –Њ–±–ї–∞—Б—В–Є (—А–µ–∞–Ї—В–Є–≤–љ—Л–є –њ–∞—Е–Њ–≤—Л–є –ї–Є–Љ—Д–∞–і–µ–љ–Є—В –њ—А–Є –≥–µ–љ–Є—В–∞–ї—М–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є—П—Е, —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –њ–Њ–і—З–µ–ї—О—Б—В–љ—Л—Е –Ы–£ –њ—А–Є –Њ—Б—В—А–Њ–Љ —В–Њ–љ–Ј–Є–ї–ї–Є—В–µ –Є —В. –і.). –†–µ–≥–Є–Њ–љ–∞—А–љ–∞—П –Ы–Ф–Я —Б –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ—Л–Љ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –Ј–∞—В—Л–ї–Њ—З–љ—Л—Е –Є –Ј–∞–і–љ–µ—И–µ–є–љ—Л—Е –Ы–£ –±–Њ–ї–µ–µ —Е–∞—А–∞–Ї—В–µ—А–љ–∞ –і–ї—П –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–≥–Њ –Љ–Њ–љ–Њ–љ—Г–Ї–ї–µ–Њ–Ј–∞. –У–µ–љ–µ—А–∞–ї–Є–Ј–Њ–≤–∞–љ–љ–∞—П –Ы–Ф–Я –≤—Л—П–≤–ї—П–µ—В—Б—П –њ—А–Є —А–∞–Ј–ї–Є—З–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П—Е: –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е (–≤–Є—А—Г—Б–љ—Л–µ –Є–љ—Д–µ–Ї—Ж–Є–Є, —В–Њ–Ї—Б–Њ–њ–ї–∞–Ј–Љ–Њ–Ј), —Б–Є—Б—В–µ–Љ–љ—Л—Е (–°–Ъ–Т), –ї–Є–Љ—Д–Њ–њ—А–Њ–ї–Є—Д–µ—А–∞—В–Є–≤–љ—Л—Е –Њ–њ—Г—Е–Њ–ї—П—Е (—Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–є –ї–Є–Љ—Д–Њ–ї–µ–є–Ї–Њ–Ј).
–Э–∞—А—П–і—Г —Б —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М—О –Ы–Ф–Я –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ—Ж–µ–љ–Є—В—М —А–∞–Ј–Љ–µ—А—Л –Є –Ї–Њ–љ—Б–Є—Б—В–µ–љ—Ж–Є—О –Ы–£. –≠—В–Њ –љ–µ —П–≤–ї—П–µ—В—Б—П –Њ–њ—А–µ–і–µ–ї—П—О—Й–Є–Љ–Є –њ—А–Є–Ј–љ–∞–Ї–∞–Љ–Є, –Њ–і–љ–∞–Ї–Њ –Љ–Њ–ґ–µ—В —Б–ї—Г–ґ–Є—В—М –Њ–±–Њ—Б–љ–Њ–≤–∞–љ–Є–µ–Љ –њ—А–Є –≤—Л–і–≤–Є–ґ–µ–љ–Є–Є –њ—А–µ–і–≤–∞—А–Є—В–µ–ї—М–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–є –≥–Є–њ–Њ—В–µ–Ј—Л (–њ–Њ–і–Њ–Ј—А–µ–љ–Є–µ –љ–∞ –Њ–њ—Г—Е–Њ–ї–µ–≤—Л–є –њ—А–Њ—Ж–µ—Б—Б –њ—А–Є –љ–∞–ї–Є—З–Є–Є –њ–ї–Њ—В–љ–Њ–≥–Њ –Ы–£ —А–∞–Ј–Љ–µ—А–Њ–Љ –±–Њ–ї–µ–µ 1 —Б–Љ, –±–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ—Б—В—М –њ—А–Є –≤–Њ—Б–њ–∞–ї–µ–љ–Є–Є, —Д–ї—Г–Ї—В—Г–∞—Ж–Є—П –њ—А–Є –∞–±—Б—Ж–µ–і–Є—А–Њ–≤–∞–љ–Є–Є –Є —В. –і.).
III —Н—В–∞–њ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–Є—Б–Ї–∞.
–Т—Л—П–≤–ї–µ–љ–Є–µ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ —Г –±–Њ–ї—М–љ—Л—Е –Ы–Ф–Я
–Я—А–Є –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–Є –љ–∞–њ—А–∞–≤–ї–µ–љ–Є—П –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–Є—Б–Ї–∞ –≤–∞–ґ–љ—Л–Љ —П–≤–ї—П–µ—В—Б—П –љ–∞–ї–Є—З–Є–µ —Г –±–Њ–ї—М–љ–Њ–≥–Њ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤, –≤—Л—П–≤–ї—П–µ–Љ—Л—Е –њ—А–Є –њ–µ—А–≤–Є—З–љ–Њ–Љ –Њ—Б–Љ–Њ—В—А–µ (–∞–љ–∞–Љ–љ–µ—Б—В–Є—З–µ—Б–Ї–Є–µ, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ) –Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є —А—Г—В–Є–љ–љ–Њ–≥–Њ –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ-–Є–љ—Б—В—А—Г–Љ–µ–љ—В–∞–ї—М–љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П (—А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞—Д–Є—П –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є, –Њ–±—Й–Є–є –∞–љ–∞–ї–Є–Ј –Ї—А–Њ–≤–Є).
–Т–Њ–Ј—А–∞—Б—В –±–Њ–ї—М–љ—Л—Е –Љ–Њ–ґ–µ—В –±—Л—В—М –Њ–і–љ–Є–Љ –Є–Ј –Њ—А–Є–µ–љ—В–Є—А–Њ–≤, –Њ–њ—А–µ–і–µ–ї—П—О—Й–Є—Е –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–Є—Б–Ї–∞, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г —А—П–і –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –њ—А–Њ—П–≤–ї—П—О—Й–Є—Е—Б—П –Ы–Ф–Я, –Є–Љ–µ–µ—В –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Г—О ¬Ђ–≤–Њ–Ј—А–∞—Б—В–љ—Г—О –њ—А–Є–≤—П–Ј–∞–љ–љ–Њ—Б—В—М¬ї. –Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–є –Љ–Њ–љ–Њ–љ—Г–Ї–ї–µ–Њ–Ј —З–∞—Й–µ –≤—Б—В—А–µ—З–∞–µ—В—Б—П –≤ –і–µ—В—Б–Ї–Њ–Љ –Є —О–љ–Њ—И–µ—Б–Ї–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ, –∞ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–є –ї–Є–Љ—Д–Њ–ї–µ–є–Ї–Њ–Ј вАУ —Г –њ–Њ–ґ–Є–ї—Л—Е –Є —Б—В–∞—А–Є–Ї–Њ–≤. –†–∞–Ј—Г–Љ–µ–µ—В—Б—П, –≤–Њ–Ј—А–∞—Б—В –±–Њ–ї—М–љ–Њ–≥–Њ –љ–µ –Љ–Њ–ґ–µ—В –Є–Љ–µ—В—М —А–µ—И–∞—О—Й–µ–≥–Њ –Ј–љ–∞—З–µ–љ–Є—П –њ—А–Є –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–µ –і–Є–∞–≥–љ–Њ–Ј–∞, –Њ–љ –ї–Є—И—М —Б–ї—Г–ґ–Є—В –Њ–і–љ–Є–Љ –Є–Ј –Њ—А–Є–µ–љ—В–Є—А–Њ–≤.
–Р–љ–∞–Љ–љ–µ—Б—В–Є—З–µ—Б–Ї–Є–µ —Б–≤–µ–і–µ–љ–Є—П (—В—А–∞–≤–Љ–∞ –Ї–Њ–љ–µ—З–љ–Њ—Б—В–µ–є, –Њ–њ–µ—А–∞—В–Є–≤–љ—Л–µ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞, –љ–∞–ї–Є—З–Є–µ –Є–Љ–њ–ї–∞–љ—В–∞—В–∞, –њ—Г—В–µ—И–µ—Б—В–≤–Є—П, –Ї–Њ–љ—В–∞–Ї—В —Б –љ–µ–Ї–Њ—В–Њ—А—Л–Љ–Є –±–Њ–ї—М–љ—Л–Љ–Є –Є —В. –і.) –њ–Њ–Ј–≤–Њ–ї—П—О—В –Њ–њ—А–µ–і–µ–ї–Є—В—М –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–µ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–Є—Б–Ї–∞, –∞ –≤ —А—П–і–µ —Б–ї—Г—З–∞–µ–≤ –Љ–Њ–≥—Г—В –њ—А–Є–Њ–±—А–µ—В–∞—В—М —А–µ—И–∞—О—Й–µ–µ –Ј–љ–∞—З–µ–љ–Є–µ –њ—А–Є –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Ы–Ф–Я (–љ–∞–ї–Є—З–Є–µ —Г –±–Њ–ї—М–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –њ—А–Њ—П–≤–ї—П—О—Й–µ–≥–Њ—Б—П —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –Ы–£, –њ—А–Є–µ–Љ –љ–µ–Ї–Њ—В–Њ—А—Л—Е –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–≤).
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Є. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —В—Й–∞—В–µ–ї—М–љ–Њ–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–∞ —Б –Ы–Ф–Я —Б —Ж–µ–ї—М—О –≤—Л—П–≤–ї–µ–љ–Є—П —А–∞–Ј–ї–Є—З–љ—Л—Е –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤, —Б—А–µ–і–Є –Ї–Њ—В–Њ—А—Л—Е –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є –љ–∞–Є–±–Њ–ї–µ–µ –≤–∞–ґ–љ—Л–Љ–Є —П–≤–ї—П—О—В—Б—П:
- –њ–Њ—А–∞–ґ–µ–љ–Є—П –Ї–Њ–ґ–Є –Є —Б–ї–Є–Ј–Є—Б—В—Л—Е (–Љ–∞–Ї—Г–ї–µ–Ј–љ–Њ-–њ–∞–њ—Г–ї–µ–Ј–љ—Л–µ –≤—Л—Б—Л–њ–∞–љ–Є—П, –≥–µ–Љ–Њ—А—А–∞–≥–Є–Є, —Ж–∞—А–∞–њ–Є–љ—Л, —Г–Ї—Г—Б—Л, —П–Ј–≤—Л –Є –і—А.);
- —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –њ–µ—З–µ–љ–Є;
- —Б–њ–ї–µ–љ–Њ–Љ–µ–≥–∞–ї–Є—П;
- —Б—Г—Б—В–∞–≤–љ–Њ–є —Б–Є–љ–і—А–Њ–Љ;
- –ї–Є—Е–Њ—А–∞–і–Ї–∞;
- —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–∞—П —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є–Ї–∞;
- –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Б–Њ —Б—В–Њ—А–Њ–љ—Л –Ы–Ю–†-–Њ—А–≥–∞–љ–Њ–≤;
- —Г—А–Њ–≥–µ–љ–Є—В–∞–ї—М–љ—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л.
–Т—Л—П–≤–ї–µ–љ–Є–µ —Г–≤–µ–ї–Є—З–µ–љ–љ–Њ–є —Б–µ–ї–µ–Ј–µ–љ–Ї–Є —Г –±–Њ–ї—М–љ–Њ–≥–Њ –Ы–Ф–Я –±–Њ–ї–µ–µ —Е–∞—А–∞–Ї—В–µ—А–љ–Њ –і–ї—П –≤–Є—А—Г—Б–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є (–Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–є –Љ–Њ–љ–Њ–љ—Г–Ї–ї–µ–Њ–Ј), –Њ—Б—В—А–Њ–≥–Њ –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –ї–Є–Љ—Д–Њ–ї–µ–є–Ї–Њ–Ј–∞, —Б–Є—Б—В–µ–Љ–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є (–°–Ъ–Т, –±–Њ–ї–µ–Ј–љ—М –°—В–Є–ї–ї–∞ —Г –≤–Ј—А–Њ—Б–ї—Л—Е). –°—Г—Б—В–∞–≤–љ–Њ–є —Б–Є–љ–і—А–Њ–Љ —З–∞—Й–µ –∞—Б—Б–Њ—Ж–Є–Є—А—Г–µ—В—Б—П —Б —Б–Є—Б—В–µ–Љ–љ—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є (—А–µ–≤–Љ–∞—В–Њ–Є–і–љ—Л–є –∞—А—В—А–Є—В, –°–Ъ–Т, –±–Њ–ї–µ–Ј–љ—М –°—В–Є–ї–ї–∞). –Э–∞–ї–Є—З–Є–µ –Ї–Њ–ґ–љ—Л—Е –≤—Л—Б—Л–њ–∞–љ–Є–є –≤ –њ–µ—А–≤—Г—О –Њ—З–µ—А–µ–і—М —В—А–µ–±—Г–µ—В –Є—Б–Ї–ї—О—З–µ–љ–Є—П –≤–Є—А—Г—Б–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є, –°–Ъ–Т, –±–Њ–ї–µ–Ј–љ–Є –°—В–Є–ї–ї–∞.
IV —Н—В–∞–њ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–Є—Б–Ї–∞.
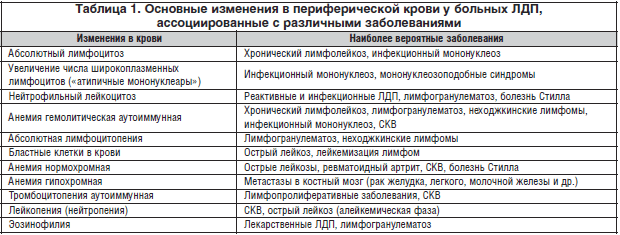
–Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є –Ї—А–Њ–≤–Є
–°—А–µ–і–Є —А—Г—В–Є–љ–љ—Л—Е –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є —Г –±–Њ–ї—М–љ—Л—Е –Ы–Ф–Я –Њ–±—П–Ј–∞—В–µ–ї—М–љ—Л–Љ —П–≤–ї—П–µ—В—Б—П –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є –Ї—А–Њ–≤–Є. –Я—А–Є —В—А–∞–Ї—В–Њ–≤–Ї–µ –≤—Л—П–≤–ї–µ–љ–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є –Ї—А–Њ–≤–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М –Є—Е –љ–µ–Њ–і–Є–љ–∞–Ї–Њ–≤—Г—О —Б–њ–µ—Ж–Є—Д–Є—З–љ–Њ—Б—В—М. –Ґ–∞–Ї, —Б—В–Њ–є–Ї–Є–є –∞–±—Б–Њ–ї—О—В–љ—Л–є –ї–Є–Љ—Д–Њ—Ж–Є—В–Њ–Ј —Б –љ–∞–ї–Є—З–Є–µ–Љ –Ї–ї–µ—В–Њ–Ї –У—Г–Љ–њ—А–µ—Е—В–∞ —П–≤–ї—П–µ—В—Б—П –њ–∞—В–Њ–≥–љ–Њ–Љ–Њ–љ–Є—З–љ—Л–Љ –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л–Љ –њ—А–Є–Ј–љ–∞–Ї–Њ–Љ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –ї–Є–Љ—Д–Њ–ї–µ–є–Ї–Њ–Ј–∞, –∞ –љ–∞–ї–Є—З–Є–µ –±–ї–∞—Б—В–љ—Л—Е –Ї–ї–µ—В–Њ–Ї –≤ –Ї—А–Њ–≤–Є –Љ–Њ–ґ–µ—В —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤–Њ–≤–∞—В—М –ї–Є–±–Њ –Њ –ї–Є–Љ—Д–Њ–±–ї–∞—Б—В–љ–Њ–Љ –ї–µ–є–Ї–Њ–Ј–µ, –ї–Є–±–Њ –Њ –ї–µ–є–Ї–µ–Љ–Є–Ј–∞—Ж–Є–Є –ї–Є–Љ—Д–Њ–Љ. –Ґ–∞–Ї–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Є, –Ї–∞–Ї –љ–µ–є—В—А–Њ—Д–Є–ї—М–љ—Л–є –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–Ј, –ї–µ–є–Ї–Њ–њ–µ–љ–Є—П (–љ–µ–є—В—А–Њ–њ–µ–љ–Є—П), —В—А–Њ–Љ–±–Њ—Ж–Є—В–Њ–њ–µ–љ–Є—П –љ–µ —П–≤–ї—П—О—В—Б—П —Б–њ–µ—Ж–Є—Д–Є—З–љ—Л–Љ–Є, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –Љ–Њ–≥—Г—В –≤—Б—В—А–µ—З–∞—В—М—Б—П –њ—А–Є –±–Њ–ї–µ–µ —И–Є—А–Њ–Ї–Њ–Љ –Ї—А—Г–≥–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–Є—Е—Б—П –Ы–Ф–Я (—В–∞–±–ї. 1).
–Э–∞—А—П–і—Г —Б –Њ–±—Й–Є–Љ –∞–љ–∞–ї–Є–Ј–Њ–Љ –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є –Ї—А–Њ–≤–Є –њ—А–Є –њ–µ—А–≤–Є—З–љ–Њ–Љ –Њ–±—А–∞—Й–µ–љ–Є–Є –±–Њ–ї—М–љ–Њ–≥–Њ —Б –Ы–Ф–Я –Њ–±—П–Ј–∞—В–µ–ї—М–љ—Л–Љ–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П–Љ–Є —П–≤–ї—П—О—В—Б—П: —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є, –£–Ч–Ш –Њ—А–≥–∞–љ–Њ–≤ –±—А—О—И–љ–Њ–є –њ–Њ–ї–Њ—Б—В–Є, –Є–Љ–Љ—Г–љ–Њ-—Б–µ—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П (—Б–Є—Д–Є–ї–Є—Б, –Т–Ш–І-–Є–љ—Д–µ–Ї—Ж–Є—П, –≥–µ–њ–∞—В–Є—В –Т –Є –°). –Э–∞ —А–Є—Б—Г–љ–Ї–∞—Е 2 –Є 3 –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –∞–ї–≥–Њ—А–Є—В–Љ—Л –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ–Є—Б–Ї–∞ –њ—А–Є –ї–Њ–Ї–∞–ї—М–љ—Л—Е (—А–µ–≥–Є–Њ–љ–∞—А–љ—Л—Е) –Є –≥–µ–љ–µ—А–∞–ї–Є–Ј–Њ–≤–∞–љ–љ—Л—Е –Ы–Ф–Я.
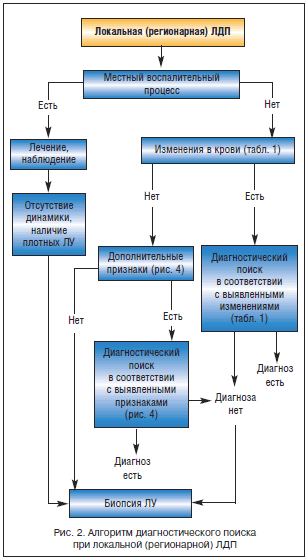
–Ґ—А—Г–і–љ–Њ—Б—В–Є –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –њ—А–Є –ї–Њ–Ї–∞–ї—М–љ–Њ–є –Є–ї–Є —А–µ–≥–Є–Њ–љ–∞—А–љ–Њ–є –Ы–Ф–Я –Ј–∞–Ї–ї—О—З–∞—О—В—Б—П –њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ –≤ —Г–Љ–µ–љ–Є–Є –≤—Л—П–≤–ї—П—В—М –Љ–µ—Б—В–љ—Л–є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–є –њ—А–Њ—Ж–µ—Б—Б –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–≥–Њ (—З–∞—Й–µ) –Є–ї–Є –љ–µ–Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–≥–Њ —Е–∞—А–∞–Ї—В–µ—А–∞ –Є –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞—В—М –≤—Л—П–≤–ї–µ–љ–љ—Г—О –Љ–µ—Б—В–љ—Г—О –њ–∞—В–Њ–ї–Њ–≥–Є—О —Б —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –Ы–£ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–µ–є –Њ–±–ї–∞—Б—В–Є. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В—Л–Љ–Є –Љ–µ—Б—В–љ—Л–Љ–Є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ–Є –њ—А–Њ—Ж–µ—Б—Б–∞–Љ–Є, —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–Є–Љ–Є—Б—П —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —А–µ–≥–Є–Њ–љ–∞—А–љ—Л—Е –Ы–£, –љ–∞ –≤—Л—П–≤–ї–µ–љ–Є–µ –Ї–Њ—В–Њ—А—Л—Е –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ—А–Є–µ–љ—В–Є—А–Њ–≤–∞—В—М—Б—П, —П–≤–ї—П—О—В—Б—П —Б–ї–µ–і—Г—О—Й–Є–µ:
- –Њ—Б—В—А—Л–є —В–Њ–љ–Ј–Є–ї–ї–Є—В (—В–Њ–љ–Ј–Є–ї–ї–Њ—Д–∞—А–Є–љ–≥–Є—В);
- —Б—В–Њ–Љ–∞—В–Є—В;
- —Б—А–µ–і–љ–Є–µ –Њ—В–Є—В—Л;
- —Н–Ї–Ј–µ–Љ—Л –ї–Є—Ж–∞, –Ї–Њ–љ–µ—З–љ–Њ—Б—В–µ–є;
- –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤–Є—В;
- –Њ—Б—В—А—Л–µ —В—А–Њ–Љ–±–Њ—Д–ї–µ–±–Є—В—Л –Ї–Њ–љ–µ—З–љ–Њ—Б—В–µ–є;
- —А–Њ–ґ–Є—Б—В–Њ–µ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ (–ї–Є—Ж–Њ, –Ї–Њ–љ–µ—З–љ–Њ—Б—В–Є);
- —Д—Г—А—Г–љ–Ї—Г–ї—Л, –Ї–∞—А–±—Г–љ–Ї—Г–ї—Л;
- –њ–∞–љ–∞—А–Є—Ж–Є–Є;
- —Ж–∞—А–∞–њ–Є–љ—Л, —Г–Ї—Г—Б—Л;
- –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–є –њ—А–Њ—Ж–µ—Б—Б –љ–∞—А—Г–ґ–љ—Л—Е –≥–µ–љ–Є—В–∞–ї–Є–є.
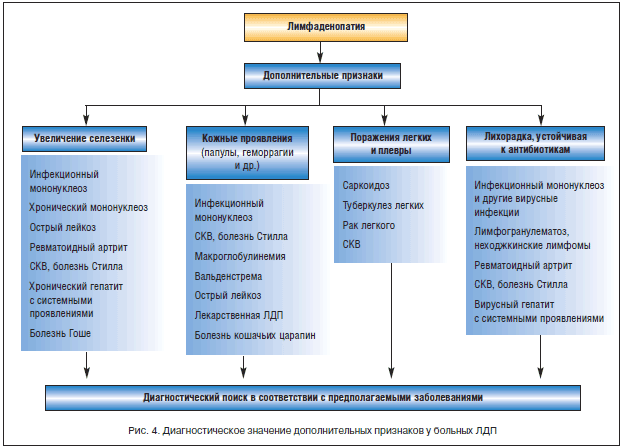
–Я—А–Є –≤—Л—П–≤–ї–µ–љ–Є–Є –Љ–µ—Б—В–љ–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ —Г –±–Њ–ї—М–љ—Л—Е —Б —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —А–µ–≥–Є–Њ–љ–∞—А–љ—Л—Е –Ы–£ —Б–Є—В—Г–∞—Ж–Є—П —А–∞—Б—Ж–µ–љ–Є–≤–∞–µ—В—Б—П –Ї–∞–Ї —А–µ–∞–Ї—В–Є–≤–љ—Л–є –ї–Є–Љ—Д–∞–і–µ–љ–Є—В. –Ь–µ—В–Њ–і—Л —Ж–Є—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –Є –≥–Є—Б—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –≤ –Њ—Б—В—А–Њ–є —Д–∞–Ј–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Љ–∞–ї–Њ–Є–љ—Д–Њ—А–Љ–∞—В–Є–≤–љ—Л –Є–Ј-–Ј–∞ —В—А—Г–і–љ–Њ—Б—В–µ–є —В—А–∞–Ї—В–Њ–≤–Ї–Є –Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ—Л –љ–∞ —Д–Њ–љ–µ —А–µ–∞–Ї—В–Є–≤–љ–Њ–є –≥–Є–њ–µ—А–њ–ї–∞–Ј–Є–Є –ї–Є–Љ—Д–Њ–Є–і–љ–Њ–є —В–Ї–∞–љ–Є. –Ф–ї—П –Њ–Ї–Њ–љ—З–∞—В–µ–ї—М–љ–Њ–є –≤–µ—А–Є—Д–Є–Ї–∞—Ж–Є–Є –њ—А–Є—А–Њ–і—Л –Ы–Ф–Я –љ–µ–Њ–±—Е–Њ–і–Є–Љ–∞ –Њ—Ж–µ–љ–Ї–∞ –і–Є–љ–∞–Љ–Є–Ї–Є –ї–Њ–Ї–∞–ї—М–љ–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П –Є —А–µ–≥–Є–Њ–љ–∞—А–љ–Њ–є –Ы–Ф–Я –љ–∞ —Д–Њ–љ–µ –њ—А–Њ–≤–Њ–і–Є–Љ–Њ–є —В–µ—А–∞–њ–Є–Є (–∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Є, —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–µ –ї–µ—З–µ–љ–Є–µ) –Є–ї–Є —Б–њ–Њ–љ—В–∞–љ–љ–Њ–≥–Њ –Њ–±—А–∞—В–љ–Њ–≥–Њ —А–∞–Ј–≤–Є—В–Є—П. –Т —Б–ї—Г—З–∞—П—Е —Б–Њ—Е—А–∞–љ—П—О—Й–µ–≥–Њ—Б—П —Г–≤–µ–ї–Є—З–µ–љ–Є—П –Ы–£, –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ —А–µ–≥—А–µ—Б—Б–Є—О –Љ–µ—Б—В–љ–Њ–≥–Њ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞, –Њ—Б–Њ–±–µ–љ–љ–Њ –њ—А–Є –љ–∞–ї–Є—З–Є–Є –Ы–£ –њ–ї–Њ—В–љ–Њ–є –Ї–Њ–љ—Б–Є—Б—В–µ–љ—Ж–Є–Є, –њ–Њ–Ї–∞–Ј–∞–љ–∞ –±–Є–Њ–њ—Б–Є—П –Ы–£ –і–ї—П –≥–Є—Б—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П. –Э–∞ —А–Є—Б—Г–љ–Ї–µ 4 –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤, –≤—Л—П–≤–ї—П–µ–Љ—Л—Е –њ—А–Є –њ–µ—А–≤–Є—З–љ–Њ–Љ –Њ—Б–Љ–Њ—В—А–µ —Г –±–Њ–ї—М–љ—Л—Е –Ы–Ф–Я.
–Ф–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–µ –Љ–µ—В–Њ–і—Л –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Б–ї–µ–і—Г–µ—В –њ—А–Є–Љ–µ–љ—П—В—М —Б —Г—З–µ—В–Њ–Љ –њ—А–µ–і–≤–∞—А–Є—В–µ–ї—М–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–є –≥–Є–њ–Њ—В–µ–Ј—Л, –≤—Л–і–≤–Є–љ—Г—В–Њ–є –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є —Е–∞—А–∞–Ї—В–µ—А–∞ –Ы–Ф–Я, –љ–∞–ї–Є—З–Є—П –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ (–∞–љ–∞–Љ–љ–µ—Б—В–Є—З–µ—Б–Ї–Є—Е, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е, –ї–∞–±–Њ—А–∞—В–Њ—А–љ—Л—Е). –Э–∞–Ј–љ–∞—З–µ–љ–Є–µ –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤ –±–Њ–ї—М–љ—Л–Љ —Б –Ы–Ф–Я –њ–Њ–Ї–∞–Ј–∞–љ–Њ —В–Њ–ї—М–Ї–Њ –≤ —Б–ї—Г—З–∞—П—Е –і–Њ–Ї–∞–Ј–∞–љ–љ–Њ–є –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –≥–ї—О–Ї–Њ–Ї–Њ—А—В–Є–Ї–Њ–Є–і–Њ–≤ –њ—А–Є –љ–µ—П—Б–љ—Л—Е –Ы–Ф–Я –љ–µ—Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ–Њ.
–Ы–Є—В–µ—А–∞—В—Г—А–∞












