–Ц–µ–љ—Й–Є–љ—Л, –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ –Ї–Њ—В–Њ—А—Л—Е –Є–Љ–µ–µ—В—Б—П –≥–µ—Б—В–∞—Ж–Є–Њ–љ–љ—Л–є –і–Є–∞–±–µ—В, —Б–Њ—Б—В–∞–≤–ї—П—О—В –≥—А—Г–њ–њ—Г —А–Є—Б–Ї–∞ –њ–Њ —А–∞–Ј–≤–Є—В–Є—О —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞. –Я—А–Њ–≤–µ–і–µ–љ–∞ –Њ—Ж–µ–љ–Ї–∞ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –Є —А–Њ–ї–Є —А–∞–Ј–ї–Є—З–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –≥–µ—Б—В–∞—Ж–Є–Њ–љ–љ–Њ–≥–Њ —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞. –Р–≤—В–Њ—А—Л –њ–Њ–ї–∞–≥–∞—О—В, —З—В–Њ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М –і–µ–Љ–Њ—Б–Ї–Є—А—Г–µ—В —Б–Ї—А—Л—В—Л–є –і–µ—Д–µ–Ї—В b-–Ї–ї–µ—В–Њ–Ї.
Females with a history of gestational diabetes form a diabetes mellitus risk group. The prevalence of the disorder and a role of its various risk factors predisposing to diabetes mellitus are assessed. In the authors’ opinion, pregnancy demasks latent b-cell deficiency.
–Э.–Т. –Ґ—А—Г—Б–Њ–≤–∞ – –Ї.–Љ.–љ., –љ–∞—Г—З–љ—Л–є —Б–Њ—В—А—Г–і–љ–Є–Ї –Ї–∞—Д–µ–і—А—Л —Н–љ–і–Њ–Ї—А–Є–љ–Њ–ї–Њ–≥–Є–Є –Є –і–Є–∞–±–µ—В–Њ–ї–Њ–≥–Є–Є –†–Ь–Р–Я–Ю –Ь–Ч –†–§, –Р.–°. –Р–Љ–µ—В–Њ–≤ – –њ—А–Њ—Д–µ—Б—Б–Њ—А, –і.–Љ.–љ., –Ј–∞–≤. –Ї–∞—Д–µ–і—А–Њ–є —Н–љ–і–Њ–Ї—А–Є–љ–Њ–ї–Њ–≥–Є–Є –Є –і–Є–∞–±–µ—В–Њ–ї–Њ–≥–Є–Є –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –Ь–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –Р–Ї–∞–і–µ–Љ–Є–Є –њ–Њ—Б–ї–µ–і–Є–њ–ї–Њ–Љ–љ–Њ–≥–Њ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П –Ь–Ч –†–§,–Ы.–Х. –Ь—Г—А–∞—И–Ї–Њ – –њ—А–Њ—Д–µ—Б—Б–Њ—А, –і.–Љ.–љ., —А—Г–Ї–Њ–≤–Њ–і–Є—В–µ–ї—М –Њ—В–і–µ–ї–∞ (–¶–µ–љ—В—А–∞ –Њ—Е—А–∞–љ—Л –Љ–∞—В–µ—А–Є –Є —А–µ–±–µ–љ–Ї–∞), –Э.–°. –Ъ–∞–Ј–µ–є – –Ї.–Љ.–љ., –і–Њ—Ж–µ–љ—В –Ї–∞—Д–µ–і—А—Л —Н–љ–і–Њ–Ї—А–Є–љ–Њ–ї–Њ–≥–Є–Є –Є –і–Є–∞–±–µ—В–Њ–ї–Њ–≥–Є–Є –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –Ь–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –Р–Ї–∞–і–µ–Љ–Є–Є –њ–Њ—Б–ї–µ–і–Є–њ–ї–Њ–Љ–љ–Њ–≥–Њ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П –Ь–Ч –†–§
–Я–Њ –і–∞–љ–љ—Л–Љ —Н–Ї—Б–њ–µ—А—В–Њ–≤ –Т–Ю–Ч, –≤ –Љ–Є—А–µ –±–Њ–ї–µ–µ 100 –Љ–ї–љ —З–µ–ї–Њ–≤–µ–Ї —Б—В—А–∞–і–∞–µ—В —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ (–°–Ф), –∞ –Ї 2010 –≥., —Б–Њ–≥–ї–∞—Б–љ–Њ –њ–Њ–і—Б—З–µ—В–∞–Љ —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Њ–≤ D. McCarty –Є P. Zimmet [1], —Н—В–Њ —З–Є—Б–ї–Њ —Г–і–≤–Њ–Є—В—Б—П. –°—А–µ–і–Є –љ–∞—Б–µ–ї–µ–љ–Є—П –љ–∞—И–µ–є —Б—В—А–∞–љ—Л —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М —Н—В–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –і–Њ—Б—В–Є–≥–∞–µ—В 1,5-3,5 % [2]. –Ь–∞—Б—Б–Њ–≤—Л–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–Ї–∞–Ј—Л–≤–∞—О—В, —З—В–Њ –±–Њ–ї—М–љ—Л—Е —Б –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є —В–Њ–ї–µ—А–∞–љ—В–љ–Њ—Б—В–Є –Ї –≥–ї—О–Ї–Њ–Ј–µ –≤ 2 —А–∞–Ј–∞ –±–Њ–ї—М—И–µ, —З–µ–Љ –±–Њ–ї—М–љ—Л—Е —Б —П–≤–љ—Л–Љ –°–Ф. –≠—В–Є —Ж–Є—Д—А—Л –≥–Њ–≤–Њ—А—П—В –Њ–± –Њ—Б–Њ–±–Њ–є –≤–∞–ґ–љ–Њ—Б—В–Є —А–∞–љ–љ–µ–≥–Њ –≤—Л—П–≤–ї–µ–љ–Є—П –љ–∞—А—Г—И–µ–љ–Є–є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –і–ї—П –њ—А–µ–і—Г–њ—А–µ–ґ–і–µ–љ–Є—П —А–∞–Ј–≤–Є—В–Є—П –Љ–∞–љ–Є—Д–µ—Б—В–љ–Њ–≥–Њ –°–Ф [3 – 6].
–Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –Њ–і–љ—Г –Є–Ј –≥—А—Г–њ–њ —А–Є—Б–Ї–∞ –њ–Њ —А–∞–Ј–≤–Є—В–Є—О –°–Ф —Б–Њ—Б—В–∞–≤–ї—П—О—В –ґ–µ–љ—Й–Є–љ—Л, –Є–Љ–µ—О—Й–Є–µ –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ –і–Є–∞–±–µ—В –±–µ—А–µ–Љ–µ–љ–љ—Л—Е. –Т —В–µ—З–µ–љ–Є–µ 10 –ї–µ—В –њ–Њ—Б–ї–µ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ –≤ —Б—А–µ–і–љ–µ–Љ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –±–Њ–ї–µ–µ —З–µ–Љ —Г 34 % —В–∞–Ї–Є—Е –ґ–µ–љ—Й–Є–љ [1, 7–10].
–Я–Њ —А–∞–Ј–љ—Л–Љ —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є–Љ –і–∞–љ–љ—Л–Љ, –≥–µ—Б—В–∞—Ж–Є–Њ–љ–љ—Л–є –°–Ф (–У–°–Ф) –Њ—Б–ї–Њ–ґ–љ—П–µ—В –Њ—В 0,15 –і–Њ 11,6 % –≤—Б–µ—Е –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–µ–є –Є —П–≤–ї—П–µ—В—Б—П –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В—Л–Љ –љ–∞—А—Г—И–µ–љ–Є–µ–Љ –Њ–±–Љ–µ–љ–∞ –≤–µ—Й–µ—Б—В–≤ —Г –±–µ—А–µ–Љ–µ–љ–љ—Л—Е, —Б –Ї–Њ—В–Њ—А—Л–Љ –≤—Б—В—А–µ—З–∞—О—В—Б—П —Н–љ–і–Њ–Ї—А–Є–љ–Њ–ї–Њ–≥–Є –Є –∞–Ї—Г—И–µ—А—Л [11 – 14].
–Ґ–∞–±–ї–Є—Ж–∞ 1. –І–∞—Б—В–Њ—В–∞ (6 %) —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –У–°–Ф - –і–∞–љ–љ—Л–µ –∞–љ–∞–Љ–љ–µ–Ј–∞
| –У—А—Г–њ–њ–∞ |
–°–µ–Љ–µ–є–љ—Л–є –∞–љ–∞–Љ–љ–µ–Ј |
–Ъ—А—Г–њ–љ—Л–є –њ–ї–Њ–і –≤ –њ—А–µ–і—Л–і—Г—Й–Є–µ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є |
–У–°–Ф –≤ –њ—А–µ–і—Л–і—Г—Й–Є–µ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є |
| –Т—Б–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л–µ |
18,87 (131) |
11,09 (77) |
0,57 (4) |
| –°–Ї—А–Є–љ–Є–љ–≥-–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л–µ |
17,16 (87) |
9,46 (48) |
0 |
| –°–Ї—А–Є–љ–Є–љ–≥-–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–µ |
23,24 (33) |
16,19 (23) |
0 |
| –Э–Ґ–У |
12±9 (2) |
12±9 (2) |
12±9 (2) |
| –У–°–Ф |
32±9 (9) |
14±7 (4) |
7±5 (2) |
| –Я—А–Є–Љ–µ—З–∞–љ–Є–µ. –Ч–і–µ—Б—М –Є –≤ —В–∞–±–ї. 2, 3 –≤ —Б–Ї–Њ–±–Ї–∞—Е —Г–Ї–∞–Ј–∞–љ–Њ —З–Є—Б–ї–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е. | |||
–Т–Љ–µ—Б—В–µ —Б —В–µ–Љ –љ–µ—В —З–µ—В–Ї–Є—Е —Б–Њ–≥–ї–∞—И–µ–љ–Є–є –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є—Е –Ї—А–Є—В–µ—А–Є–µ–≤ –У–°–Ф. –°–Ї—А–Є–љ–Є–љ–≥ –≤—Л–±–Њ—А–Њ—З–љ—Л—Е –≥—А—Г–њ–њ –ґ–µ–љ—Й–Є–љ —Б —Д–∞–Ї—В–Њ—А–∞–Љ–Є —А–Є—Б–Ї–∞ –Є –љ–µ—А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–∞—П, –љ–µ–њ–Њ–њ—Г–ї—П—Ж–Є–Њ–љ–љ–∞—П –Њ—Б–љ–Њ–≤–∞ –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –Њ–±—Г—Б–ї–Њ–≤–Є–ї–Є –±–Њ–ї—М—И—Г—О –≤–∞—А–Є–Њ–±–µ–ї—М–љ–Њ—Б—В—М –њ—А–Є–≤–Њ–і–Є–Љ—Л—Е –і–∞–љ–љ—Л—Е –Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –і–Є–∞–±–µ—В–∞ –±–µ—А–µ–Љ–µ–љ–љ—Л—Е –Є –≤–∞–ґ–љ–Њ—Б—В–Є –µ–≥–Њ —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ [11, 13, 15 – 19].
–¶–µ–ї—М—О –љ–∞—Б—В–Њ—П—Й–µ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —П–≤–Є–ї–Є—Б—М –Є–Ј—Г—З–µ–љ–Є–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –У–°–Ф, –Њ—Ж–µ–љ–Ї–∞ –Љ–µ—В–Њ–і–Є–Ї–Є –≤—Л–і–µ–ї–µ–љ–Є—П —Н—В–Њ–є –Ї–∞—В–µ–≥–Њ—А–Є–Є –ґ–µ–љ—Й–Є–љ –Є–Ј –Њ–±—Й–µ–≥–Њ –Ї–Њ–љ—В–Є–љ–≥–µ–љ—В–∞ –±–µ—А–µ–Љ–µ–љ–љ—Л—Е, —А–∞—Б–Ї—А—Л—В–Є–µ —А—П–і–∞ –Ї–ї–Є–љ–Є–Ї–Њ-–њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є—Е –∞—Б–њ–µ–Ї—В–Њ–≤ –і–∞–љ–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є.
–Ґ–∞–±–ї–Є—Ж–∞ 2. –Ф–∞–љ–љ—Л–µ –∞–Ї—Г—И–µ—А—Б–Ї–Њ–≥–Њ –∞–љ–∞–Љ–љ–µ–Ј–∞
| –У—А—Г–њ–њ–∞ |
–Я–∞—А–Є—В–µ—В |
–Я–Њ–≤—В–Њ—А–љ–Њ-–±–µ—А–µ–Љ–µ–љ–љ—Л–µ, % |
–Т—Л–Ї–Є–і—Л—И–Є, (%) |
–Я–µ—А–Є–љ–∞—В–∞–ї—М–љ–∞—П —Б–Љ–µ—А—В–љ–Њ—Б—В—М, % |
–Ю–Я–У-–≥–µ—Б—В–Њ–Ј, % |
|
|
–Ь±–Љ |
—А–∞–љ–љ–Є–є |
–њ–Њ–Ј–і–љ–Є–є |
||||
| –Т—Б–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л–µ |
1,49±0,07 |
51,44 (357) |
18,64 (107) |
6,96 (40) |
8,18 (47) |
5,57 (32) |
| C–Ї—А–Є–љ–Є–љ–≥-–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л–µ (–Ї–Њ–љ—В—А–Њ–ї—М) |
1,39±0,04 |
50,29 (255) |
13,01 (66) |
5,32 (27) |
6,11 (31) |
3,94 (20) |
| –°–Ї—А–Є–љ–Є–љ–≥-–њ–Њ–ї–Њ-–ґ–Є—В–µ–ї—М–љ—Л–µ |
1,48±0,08* |
60,56 (86) |
19,71 (28) |
4,92 (7) |
4,22 (6) |
5,63 (8) |
| –Э–Ґ–У |
2±0,4*,** |
38±12 (6) |
25±11 (4) |
12±9 (2) |
12±9 (2) |
6±6 (1) |
| –У–°–Ф |
1,43±0,13* |
36±9 (10) |
32±9 (9) |
18±6 (5) |
11±6 (3) |
11±6 (3) |
| (—А>0,05) *–Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –≥—А—Г–њ–њ—Л –Ї–Њ–љ—В—А–Њ–ї—П. (—А>0,05) **–Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –≥—А—Г–њ–њ—Л –У–°–Ф. |
||||||
–Ь–∞—В–µ—А–Є–∞–ї—Л –Є –Љ–µ—В–Њ–і—Л
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –±—Л–ї–Є —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–Њ –≤–Ї–ї—О—З–µ–љ—Л 694 –±–µ—А–µ–Љ–µ–љ–љ—Л–µ –ґ–µ–љ—Й–Є–љ—Л –≤ 5 –¶–µ–љ—В—А–∞—Е –Љ–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–Њ–є –њ—А–Њ–≥—А–∞–Љ–Љ—Л “–Ф–Є–∞–±–µ—В”: –≤ –Ь–Њ—Б–Ї–≤–µ (–љ–∞ –±–∞–Ј–µ –Э–∞—Г—З–љ–Њ–≥–Њ —Ж–µ–љ—В—А–∞ –∞–Ї—Г—И–µ—А—Б—В–≤–∞, –≥–Є–љ–µ–Ї–Њ–ї–Њ–≥–Є–Є –Є –њ–µ—А–Є–љ–∞—В–Њ–ї–Њ–≥–Є–Є –†–Р–Ь–Э –†–§), –ѓ—А–Њ—Б–ї–∞–≤–ї–µ, –°–∞–Љ–∞—А–µ, –Ш–ґ–µ–≤—Б–Ї–µ –Є –Р—А—Е–∞–љ–≥–µ–ї—М—Б–Ї–µ. –Ф–ї—П –њ—А–Њ—Б–њ–µ–Ї—В–Є–≤–љ–Њ–≥–Њ –∞–љ–∞–ї–Є–Ј–∞ –±—Л–ї–∞ —А–∞–Ј—А–∞–±–Њ—В–∞–љ–∞ —Б–њ–µ—Ж–Є–∞–ї—М–љ–∞—П –Ї–∞—А—В–∞ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П. –Ю—Б–љ–Њ–≤–∞–љ–Є–µ–Љ –і–ї—П –Є—Б–Ї–ї—О—З–µ–љ–Є—П –Є–Ј –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Б–ї—Г–ґ–Є–ї–Є –љ–∞–ї–Є—З–Є–µ –°–Ф I –Є–ї–Є II —В–Є–њ–∞ –Є –Љ–љ–Њ–≥–Њ–њ–ї–Њ–і–љ–∞—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М.
–Ф–Њ –Ї–Њ–љ—Ж–∞ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–і –љ–∞–±–ї—О–і–µ–љ–Є–µ–Љ –Њ—Б—В–∞–≤–∞–ї–Є—Б—М 655 –±–µ—А–µ–Љ–µ–љ–љ—Л—Е; —Г 4 –ґ–µ–љ—Й–Є–љ, –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е –≤ –љ–∞—З–∞–ї–µ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є, –≤–њ–Њ—Б–ї–µ–і—Б—В–≤–Є–Є –њ—А–Њ–Є–Ј–Њ—И–µ–ї —Б–∞–Љ–Њ–њ—А–Њ–Є–Ј–≤–Њ–ї—М–љ—Л–є –≤—Л–Ї–Є–і—Л—И, 35 –ґ–µ–љ—Й–Є–љ —А–Њ–ґ–∞–ї–Є –љ–µ –≤ —В–Њ–Љ —Ж–µ–љ—В—А–µ, –≥–і–µ –њ—А–Њ—Е–Њ–і–Є–ї–Њ –њ–µ—А–≤–Њ–љ–∞—З–∞–ї—М–љ–Њ–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ.
 |
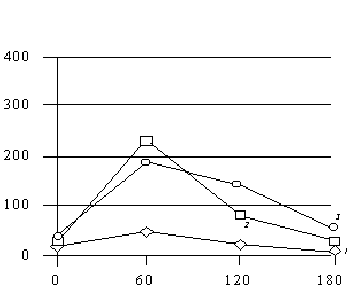 |
| –†–Є—Б. 1. –°–Њ–і–µ—А–ґ–∞–љ–Є–µ –≥–ї—О–Ї–Њ–Ј—Л –≤ –Ї—А–Њ–≤–Є –≤ –і–Є–љ–∞–Љ–Є–Ї–µ –У–Ґ–Ґ –Я–Њ –Њ—Б–Є –∞–±—Б—Ж–Є—Б—Б – –≤—А–µ–Љ—П –У–Ґ–Ґ (–≤ –Љ–Є–љ), 0 – –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—М –љ–∞—В–Њ—Й–∞–Ї; –њ–Њ –Њ—Б–Є –Њ—А–і–Є–љ–∞—В – —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ –≥–ї—О–Ї–Њ–Ј—Л (–≤ –Љ–Љ–Њ–ї—М/–ї). 1 – 1-—П –≥—А—Г–њ–њ–∞; 2 – 2-—П –≥—А—Г–њ–њ–∞; 3 – –ґ–µ–љ—Й–Є–љ—Л —Б –У–Ф–°. |
–†–Є—Б. 2. –°–Њ–і–µ—А–ґ–∞–љ–Є–µ –Є–љ—Б—Г–ї–Є–љ–∞ –≤ —Б—Л–≤–Њ—А–Њ—В–Ї–µ –Ї—А–Њ–≤–Є –≤ –і–Є–љ–∞–Љ–Є–Ї–µ –У–Ґ–Ґ. –Я–Њ –Њ—Б–Є –Њ—А–і–Є–љ–∞—В — —Г—А–Њ–≤–µ–љ—М –Є–љ—Б—Г–ї–Є–љ–∞ (–≤ –Љ–Ї–Х–Ф/–ї). |
–°—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е —Б–Њ—Б—В–∞–≤–Є–ї 26,86±0,57 –≥–Њ–і–∞, —А–Њ—Б—В - 163,92±0,79 —Б–Љ, –Є–љ–і–µ–Ї—Б –Љ–∞—Б—Б—Л —В–µ–ї–∞ (–Ш–Ь–Ґ) - 24,38±0,53.
–Т—Б–µ –ґ–µ–љ—Й–Є–љ—Л –њ—А–Њ—И–ї–Є —Б–Ї—А–Є–љ–Є–љ–≥–Њ–≤–Њ–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –љ–∞ –У–°–Ф —Б –љ–∞–≥—А—Г–Ј–Ї–Њ–є –≥–ї—О–Ї–Њ–Ј–Њ–є 50 –≥. –Я—А–Є —Г—А–Њ–≤–љ–µ –≥–ї—О–Ї–Њ–Ј—Л (7,8 –Љ–Љ–Њ–ї—М/–ї –њ—А–Њ–≤–Њ–і–Є–ї—Б—П –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–є 3- —З–∞—Б–Њ–≤–Њ–є —В–µ—Б—В –љ–∞ —В–Њ–ї–µ—А–∞–љ—В–љ–Њ—Б—В—М –Ї –≥–ї—О–Ї–Њ–Ј–µ (–У–Ґ–Ґ) —Б –љ–∞–≥—А—Г–Ј–Ї–Њ–є –≥–ї—О–Ї–Њ–Ј–Њ–є 100 –≥. –Т–Њ –≤—Б–µ—Е —Ж–µ–љ—В—А–∞—Е –і–ї—П –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ–љ–љ–Њ–≥–Њ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П –≥–ї—О–Ї–Њ–Ј—Л –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є —Н–љ–Ј–Є–Љ–љ—Л–є –Љ–µ—В–Њ–і. –°–∞–Љ–Њ–Ї–Њ–љ—В—А–Њ–ї—М –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є –њ—А–Њ–≤–Њ–і–Є–ї–Є –ґ–µ–љ—Й–Є–љ—Л, —Б—В—А–∞–і–∞—О—Й–Є–µ –У–°–Ф –і–Њ —А–Њ–і–Њ–≤ –Є –≤ —А–∞–љ–љ–Є–є –њ–Њ—Б–ї–µ—А–Њ–і–Њ–≤–Њ–є –њ–µ—А–Є–Њ–і –і–ї—П –Њ—Ж–µ–љ–Ї–Є –Ї–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є–Є –і–Є–∞–±–µ—В–∞ (6-7 —А–∞–Ј –≤ —Б—Г—В–Ї–Є –≤ —Б—А–µ–і–љ–µ–Љ 4 —А–∞–Ј–∞ –≤ –љ–µ–і–µ–ї—О). –°–∞–Љ–Њ–Ї–Њ–љ—В—А–Њ–ї—М –≥–ї—О–Ї–Њ–Ј—Л –њ—А–Њ–≤–Њ–і–Є–ї—Б—П —Н–Ї—Б–њ—А–µ—Б—Б-–∞–љ–∞–ї–Є–Ј–Њ–Љ –љ–∞ –≥–ї—О–Ї–Њ–Љ–µ—В—А–µ One Touch II —Д–Є—А–Љ—Л LifeScan (Johnson & Johnson) —Б –Ј–∞–±–Њ—А–Њ–Љ —Ж–µ–ї—М–љ–Њ–є –Ї–∞–њ–Є–ї–ї—П—А–љ–Њ–є –Ї—А–Њ–≤–Є.

–†–Є—Б. 3. –°—В–µ–њ–µ–љ—М –њ–Њ–≤—Л—И–µ–љ–Є—П —Г—А–Њ–≤–љ—П –ї–Є–њ–Є–і–Њ–≤.
1 – –Њ–±—Й–Є–є —Е–Њ–ї–µ—Б—В–µ—А–Є–љ; 2 – –Ы–Я–Э–Я; 3 – –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–і—Л –Њ—З–µ–љ—М –љ–Є–Ј–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є; 4 – –Ґ–У; –∞ – –Ї–Њ–љ—В—А–Њ–ї—М;
–± – —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М; –≤ – –У–°–Ф.
–Т–Њ –≤—А–µ–Љ—П –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Г—А–Њ–≤–љ—П –Є–љ—Б—Г–ї–Є–љ–∞ –У–Ґ–Ґ –њ—А–Њ–≤–Њ–і–Є–ї–Њ—Б—М –њ–∞—А–∞–ї–ї–µ–ї—М–љ–Њ–µ –Є–Ј–Љ–µ—А–µ–љ–Є–µ –Ш–†–Ш –Є –°-–њ–µ–њ—В–Є–і–∞ –њ—Г—В–µ–Љ –Ј–∞–±–Њ—А–∞ –Ї—А–Њ–≤–Є –Є–Ј –ї–Њ–Ї—В–µ–≤–Њ–є –≤–µ–љ—Л –љ–∞—В–Њ—Й–∞–Ї, –љ–∞ 60, 120 –Є 180-–є –Љ–Є–љ—Г—В–∞—Е —В–µ—Б—В–∞. –£—А–Њ–≤–µ–љ—М –≥–Њ—А–Љ–Њ–љ–Њ–≤ –≤ —Б—Л–≤–Њ—А–Њ—В–Ї–µ –Ї—А–Њ–≤–Є –Њ–њ—А–µ–і–µ–ї—П–ї—Б—П —Б –њ–Њ–Љ–Њ—Й—М—О —Б—В–∞–љ–і–∞—А—В–љ—Л—Е —А–∞–і–Є–Њ–Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –љ–∞–±–Њ—А–Њ–≤: “–†–Є–Њ-–Ш–Э–°-–Я–У125” –Ш–љ—Б—В–Є—В—Г—В–∞ –±–Є–Њ—Е–Є–Љ–Є–Є –Р–Э –С–µ–ї–Њ—А—Г—Б—Б–Є–Є; “Cis bio International”. –Т–Њ II —В—А–Є–Љ–µ—Б—В—А–µ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є –і–∞–љ–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ—А–Њ–≤–µ–і–µ–љ—Л —Г 22 –ґ–µ–љ—Й–Є–љ —Б –У–°–Ф, –≤ III - —Г 25.
–Ґ–∞–±–ї–Є—Ж–∞ 3. –І–∞—Б—В–Њ—В–∞ (–≤ %) —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –У–Ф–° – –і–∞–љ–љ—Л–µ –љ–∞—Б—В–Њ—П—Й–µ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є
|
–У—А—Г–њ–њ–∞ |
–Т–Њ–Ј—А–∞—Б—В —Б—В–∞—А—И–µ 30 –ї–µ—В |
–Ш–Ь–Ґ –±–Њ–ї–µ–µ 30 |
–У–ї—О–Ї–Њ–Ј—Г—А–Є—П |
–У–ї—О–Ї–Њ–Ј–∞ –љ–∞—В–Њ—Й–∞–Ї –±–Њ–ї–µ–µ 5 –Љ–Љ–Њ–ї—М/–ї |
–Я–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П –њ—А–Є–±–∞–≤–Ї–∞ –Љ–∞—Б—Б—Л –Ј–∞ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М |
| –Т—Б–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л–µ | 33,42 (232) | 16,28 (113) | 4,03 (28) | 17,57 (122) | 21,54 (142) |
| –°–Ї—А–Є–љ–Є–љ–≥-–Њ—В—А–Є—Ж–∞- —В–µ–ї—М–љ—Л–µ | 27,41 (139) | 15,77 (80) | 2,56 (13) | 7,88 (40) | 22,5 (108) |
| –°–Ї—А–Є–љ–Є–љ–≥-–њ–Њ–ї–Њ- –ґ–Є—В–µ–ї—М–љ—Л–µ | 48,59 (69) | 14,08 (20) | 4,92 (7) | 39,43 (56) | 22,79 (31) |
| –Э–Ґ–У | 50±13 (8) | 25±11 (4) | 12±9 (2) | 50±13 (8) | 12±9 (2) |
| –У–°–Ф | 57±10 (16) | 32±9 (9) | 21±8 (6) | 64±9 (18) | 4±4 (1) |
–Р–љ–∞–ї–Є–Ј —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –У–°–Ф
–Ю–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л–µ –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤ —Б–Ї—А–Є–љ–Є–љ–≥–∞ –Є –У–Ґ–Ґ –±—Л–ї–Є —А–∞–Ј–і–µ–ї–µ–љ—Л –љ–∞ 4 –≥—А—Г–њ–њ—Л: 1-—П –≥—А—Г–њ–њ–∞ (n-508)-—Б–Ї—А–Є–љ–Є–љ–≥-–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л–µ; 2-—П –≥—А—Г–њ–њ–∞ (n-142) – —Б–Ї—А–Є–љ–Є–љ–≥–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–µ —Б –љ–Њ—А–Љ–∞–ї—М–љ—Л–Љ–Є –Ј–љ–∞—З–µ–љ–Є—П–Љ–Є –≥–ї—О–Ї–Њ–Ј—Л –≤ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–Љ —В–µ—Б—В–µ, 3-—П (n-16) – –ґ–µ–љ—Й–Є–љ—Л —Б –љ–∞—А—Г—И–µ–љ–Є–µ–Љ —В–Њ–ї–µ—А–∞–љ—В–љ–Њ—Б—В–Є –Ї –≥–ї—О–Ї–Њ–Ј–µ (–Э–Ґ–У), –≤–њ–µ—А–≤—Л–µ –≤–Њ–Ј–љ–Є–Ї—И–Є–Љ –≤–Њ –≤—А–µ–Љ—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є; –Є 4-—П (n-28) - –ґ–µ–љ—Й–Є–љ—Л —Б –У–°–Ф (—В–∞–±–ї. 1 – 3).
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —З–∞—Б—В–Њ—В–∞ –У–°–Ф —Б–Њ—Б—В–∞–≤–Є–ї–∞ 4,03 %, –∞ –Э–Ґ–У – 2,3 %.
–У—А—Г–њ–њ—Г –У–°–Ф —Б–Њ—Б—В–∞–≤–Є–ї–Є 28 –±–µ—А–µ–Љ–µ–љ–љ—Л—Е, —Г –Ї–Њ—В–Њ—А—Л—Е –≤ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–Љ –У–Ґ–Ґ –±—Л–ї–Њ –Ј–∞—Д–Є–Ї—Б–Є—А–Њ–≤–∞–љ–Њ –і–≤–∞ –Є–ї–Є –±–Њ–ї–µ–µ –∞–љ–Њ–Љ–∞–ї—М–љ—Л—Е —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤. –Т –Њ—В–љ–Њ—И–µ–љ–Є–Є –≤–Њ–Ј—А–∞—Б—В–∞, –Є –Љ–∞—Б—Б—Л —В–µ–ї–∞ —Н—В–Є –ґ–µ–љ—Й–Є–љ—Л –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –Њ—В–ї–Є—З–∞–ї–Є—Б—М –Њ—В —Б–Ї—А–Є–љ–Є–љ–≥-–Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ–Њ–є –Є —Б–Ї—А–Є–љ–Є–љ–≥-–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–є –≥—А—Г–њ–њ, –љ–Њ –љ–µ –±—Л–ї–Њ –і–Њ—Б—В–Њ–≤–µ—А–љ—Л—Е —А–∞–Ј–ї–Є—З–Є–є —Б –≥—А—Г–њ–њ–Њ–є –Э–Ґ–У. –°—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В —Б–Њ—Б—В–∞–≤–Є–ї 31,27±1,17 –≥–Њ–і–∞, —Б—А–µ–і–љ–Є–є —А–Њ—Б—В – 161,71±1,13 —Б–Љ, –Ш–Ь–Ґ – 27,85±1,58.
–°–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –≤ –≥—А—Г–њ–њ–µ –У–°–Ф –±—Л–ї–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ—Л –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –≤—Б–µ —Д–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –°–Ф. –Ю–љ–Є –Њ—В—Б—Г—В—Б—В–≤–Њ–≤–∞–ї–Є —В–Њ–ї—М–Ї–Њ —Г –Њ–і–љ–Њ–є –ґ–µ–љ—Й–Є–љ—Л. –Ф–Њ–ї—П –ґ–µ–љ—Й–Є–љ —Б—В–∞—А—И–µ 30 –ї–µ—В —Б–Њ—Б—В–∞–≤–Є–ї–∞ 57±10 % (—Б–Љ. —В–∞–±–ї. 3). –У–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є—П –љ–∞—В–Њ—Й–∞–Ї –њ—А–Є—Б—Г—В—Б—В–≤–Њ–≤–∞–ї–∞ —Г 64±9 % –ґ–µ–љ—Й–Є–љ, —Г 3 –Є–Ј –љ–Є—Е –Њ–љ–∞ –±—Л–ї–∞ –µ–і–Є–љ—Б—В–≤–µ–љ–љ—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ —А–Є—Б–Ї–∞. –Ш–Ь–Ґ –≤—Б—В—А–µ—З–∞–ї–∞—Б—М —Б —З–∞—Б—В–Њ—В–Њ–є 32±9 %, –≥–ї—О–Ї–Њ–Ј—Г—А–Є—П – 21±8 % –Њ—В—П–≥–Њ—Й–µ–љ–љ—Л–є –њ–Њ –і–Є–∞–±–µ—В—Г —Б–µ–Љ–µ–є–љ—Л–є –∞–љ–∞–Љ–љ–µ–Ј – 32±9 %, –Ї—А—Г–њ–љ—Л–є –њ–ї–Њ–і – 14±7 %, –≥–µ—Б—В–∞—Ж–Є–Њ–љ–љ—Л–є –і–Є–∞–±–µ—В –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ – 11±6 % (—Б–Љ. —В–∞–±–ї. 1). –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П –њ—А–Є–±–∞–≤–Ї–∞ –Љ–∞—Б—Б—Л —В–µ–ї–∞ –Ј–∞ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М –≤ —Н—В–Њ–є –≥—А—Г–њ–њ–µ –≤—Б—В—А–µ—З–∞–ї–∞—Б—М —А–µ–ґ–µ, —З–µ–Љ –≤ –Њ—Б—В–∞–ї—М–љ—Л—Е —В—А–µ—Е –≥—А—Г–њ–њ–∞—Е –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е –Є –µ–µ —З–∞—Б—В–Њ—В–∞ —Б–Њ—Б—В–∞–≤–Є–ї–∞ 4±4 %. –Я–Њ–≤—В–Њ—А–љ–Њ–±–µ—А–µ–Љ–µ–љ–љ—Л—Е –≤ —Н—В–Њ–є –≥—А—Г–њ–њ–µ –±—Л–ї–Њ 36±9 %. –Р–љ–∞–ї–Є–Ј –њ—А–µ–і—Л–і—Г—Й–Є—Е –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–µ–є –њ–Њ–Ї–∞–Ј–∞–ї, —З—В–Њ –≤ —Н—В–Њ–є –≥—А—Г–њ–њ–µ, —В–∞–Ї –ґ–µ –Ї–∞–Ї –Є –≤ –≥—А—Г–њ–њ–µ –Э–Ґ–У, –±—Л–ї–∞ –≤–µ–ї–Є–Ї–∞ –і–Њ–ї—П –Њ—В—П–≥–Њ—Й–µ–љ–љ–Њ–≥–Њ –∞–Ї—Г—И–µ—А—Б–Ї–Њ–≥–Њ –∞–љ–∞–Љ–љ–µ–Ј–∞: —В–∞–Ї, —А–∞–љ–љ–Є–µ –≤—Л–Ї–Є–і—Л—И–Є –±—Л–ї–Є —Г 32±9 %, –њ–Њ–Ј–і–љ–Є–µ – —Г 18±6 %, –њ–µ—А–Є–љ–∞—В–∞–ї—М–љ–∞—П —Б–Љ–µ—А—В—М –њ–ї–Њ–і–∞ – —Г 11±6 %, –≥–µ—Б—В–Њ–Ј —Г 11±6 % –ґ–µ–љ—Й–Є–љ (—Б–Љ. —В–∞–±–ї. 2)
–Ю—З–µ–≤–Є–і–љ–Њ, —З—В–Њ –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –Є–Ј –Њ–њ–Є—Б–∞–љ–љ—Л—Е –≤ –ї–Є—В–µ—А–∞—В—Г—А–µ —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ –У–°–Ф –і–µ–є—Б—В–≤–Є—В–µ–ї—М–љ–Њ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ –њ–Њ–≤—Л—И–µ–љ–љ–Њ–є –≤–µ—А–Њ—П—В–љ–Њ—Б—В–Є —А–∞–Ј–≤–Є—В–Є—П —Н—В–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ґ–∞–Ї, —Г –ґ–µ–љ—Й–Є–љ —Б –њ–Њ—П–≤–ї–µ–љ–Є–µ–Љ –≥–ї–Є–Ї–µ–Љ–Є–Є –љ–∞—В–Њ—Й–∞–Ї –±–Њ–ї–µ–µ 5,0 –Љ–Љ–Њ–ї—М/–ї –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ—Л–є —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –У–°–Ф –≤–Њ–Ј—А–∞—Б—В–∞–µ—В –≤ 10 —А–∞–Ј, –≥–ї—О–Ї–Њ–Ј—Г—А–Є–Є – –≤ 8,5 —А–∞–Ј–∞. –Я–Њ–і—В–≤–µ—А–ґ–і–µ–љ–∞ —В–∞–Ї–ґ–µ —А–Њ–ї—М –Њ—В—П–≥–Њ—Й–µ–љ–љ–Њ–≥–Њ –∞–Ї—Г—И–µ—А—Б–Ї–Њ–≥–Њ –∞–љ–∞–Љ–љ–µ–Ј–∞. –£ –ґ–µ–љ—Й–Є–љ, –Є–Љ–µ–≤—И–Є—Е –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ –≤—Л–Ї–Є–і—Л—И–Є –љ–∞ —А–∞–љ–љ–Є—Е —Б—А–Њ–Ї–∞—Е, –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ—Л–є —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –У–°–Ф –њ–Њ—З—В–Є –≤ 8 —А–∞–Ј –њ—А–µ–≤—Л—И–∞–µ—В —В–∞–Ї–Њ–≤–Њ–є –≤ –Њ–±—Й–µ–є –њ–Њ–њ—Г–ї—П—Ж–Є–Є.
–Я—А–Є –∞–љ–∞–ї–Є–Ј–µ —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ –Љ—Л –љ–µ –≤—Л—П–≤–Є–ї–Є —Д–∞–Ї—В–Њ—А–Њ–≤ —Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є—Е –і–ї—П –У–°–Ф, –љ–Њ —Б –њ–Њ–Љ–Њ—Й—М—О —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ–є –њ—А–Њ–≥—А–∞–Љ–Љ—Л –±—Л–ї–Є —А–∞—Б—Б—З–Є—В–∞–љ—Л –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є –Ј–љ–∞—З–Є–Љ—Л–µ —Б–Њ—З–µ—В–∞–љ–Є—П —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ (–Ї–Њ—Н—Д—Д–Є—Ж–Є–µ–љ—В –Ъ). –Э–∞–Є–±–Њ–ї—М—И–µ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Ї–Њ—Н—Д—Д–Є—Ж–Є–µ–љ—В –Ъ –Є–Љ–µ–ї –њ—А–Є —Б–Њ—З–µ—В–∞–љ–Є–Є –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є–Є –љ–∞—В–Њ—Й–∞–Ї —Б —А–∞–љ–љ–Є–Љ –≤—Л–Ї–Є–і—Л—И–µ–Љ –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ - 78; –љ–∞ –≤—В–Њ—А–Њ–Љ –Љ–µ—Б—В–µ – –≤–Њ–Ј—А–∞—Б—В –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –≥–ї—О–Ї–Њ–Ј—Г—А–Є–µ–є - 65, –љ–∞ —В—А–µ—В—М–µ–Љ – –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є—П –љ–∞—В–Њ—Й–∞–Ї –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –њ–Њ–Ј–і–љ–Є–Љ –≤—Л–Ї–Є–і—Л—И–µ–Љ - 52.
–Ґ–∞–±–ї–Є—Ж–∞ 4. –Ш–љ–і–µ–Ї—Б Bodwen –Є —Б—Г–Љ–Љ–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –і–ї—П –Ї–ї—О–Ї–Њ–Ј—Л, –Є–љ—Б—Г–ї–Є–љ–∞ –Є –°-–њ–µ–њ—В–Є–і–∞
|
1-—П –≥—А—Г–њ–њ–∞ —Б—А–∞–≤–љ–µ–љ–Є—П (n=25) |
2-—П –≥—А—Г–њ–њ–∞ —Б—А–∞–≤–љ–µ–љ–Є—П (n=25) |
–С–Њ–ї—М–љ—Л–µ –У–°–Ф (II —В—А–Є–Љ–µ—Б—В—А n=28) |
|||||||
| –Я–Њ–Ї–∞–Ј–∞—В–µ–ї—М | –≥–ї—О–Ї–Њ–Ј–∞ | –Є–љ—Б—Г–ї–Є–љ | –°-–њ–µ–њ—В–Є–і | –≥–ї—О–Ї–Њ–Ј–∞ | –Є–љ—Б—Г–ї–Є–љ | –°-–њ–µ–њ—В–Є–і | –≥–ї—О–Ї–Њ–Ј–∞ | –Є–љ—Б—Г–ї–Є–љ | –°-–њ–µ–њ—В–Є–і |
| –Ш–љ–і–µ–Ї—Б | 1,43±0,01 | 4,68±0,43 | 2,63±0,23 | 1,84±0,01 | 13,39±1,44 | 3,77±0,22 | 1,97±0,01 | 7,9±1,23 | 1,67±0,19 |
| Bodwen | <0,05 | <0,01 | <0,01 | <0,05 | <0,05 | <0,001 | |||
| —А1 —А2 | <0,05 | <0,05 | <0,002 | ||||||
| –°—Г–Љ–Љ—Л
–њ–Њ–Ї–∞–Ј–∞—В–µ- –ї–µ–є —А1 —А2 |
19,81±1,15 | 83,4±11,4 | 4,32±0,29 | 20,24±1,26 | 358,8±23,8 | 9,91±0,47 | 31,29±2,34 | 407,3±11,4 | 10,48±0,42 |
| <0,05 | >0,05 | <0,001 | <0,01 | <0,001 | <0,001 | ||||
| <0,001 | <0,05 | <0,05 | |||||||
| –Я—А–Є–Љ–µ—З–∞–љ–Є–µ. –Ф–Њ—Б—В–Њ–≤–µ—А–љ–Њ—Б—В—М —А–∞–Ј–ї–Є—З–Є–є: —А2 – –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ 1-–є –≥—А—Г–њ–њ—Л —Б—А–∞–≤–љ–µ–љ–Є—П; —А2 – –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ 2-–є –≥—А—Г–њ–њ—Л —Б—А–∞–≤–љ–µ–љ–Є—П. |
|||||||||
–Я–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ, –ї–Є–њ–Є–і–љ–Њ–≥–Њ –Є –≥–Њ—А–Љ–Њ–љ–∞–ї—М–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –њ—А–Є –У–°–Ф
–Ф–ї—П –Є–Ј—Г—З–µ–љ–Є—П —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ, –≥–Њ—А–Љ–Њ–љ–∞–ї—М–љ–Њ–≥–Њ –Є –ї–Є–њ–Є–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –±—Л–ї–Є –љ–∞–±—А–∞–љ—Л –і–≤–µ –≥—А—Г–њ–њ—Л —Б—А–∞–≤–љ–µ–љ–Є—П, —Б—Е–Њ–і–љ—Л–µ –њ–Њ –≤–Њ–Ј—А–∞—Б—В—Г –Є –Ш–Ь–Ґ —Б –≥—А—Г–њ–њ–Њ–є –У–°–Ф. 1-—О –≥—А—Г–њ–њ—Г —Б–Њ—Б—В–∞–≤–Є–ї–Є –Ј–і–Њ—А–Њ–≤—Л–µ –љ–µ–±–µ—А–µ–Љ–µ–љ–љ—Л–µ –ґ–µ–љ—Й–Є–љ—Л, 2-—О - –Ј–і–Њ—А–Њ–≤—Л–µ –±–µ—А–µ–Љ–µ–љ–љ—Л–µ —Б –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ—Л–Љ —А–µ–Ј—Г–ї—М—В–∞—В–Њ–Љ —Б–Ї—А–Є–љ–Є–љ–≥–∞.
–°—А–∞–≤–љ–µ–љ–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –≥–ї–Є–Ї–µ–Љ–Є–Є –≤ –і–Є–љ–∞–Љ–Є–Ї–µ —В–µ—Б—В–∞ (—А–Є—Б. 1) –њ–Њ–Ї–∞–Ј–∞–ї–Њ, —З—В–Њ –≤–Њ –≤—А–µ–Љ—П —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є —Г—А–Њ–≤–µ–љ—М –≥–ї—О–Ї–Њ–Ј—Л –љ–∞—В–Њ—Й–∞–Ї –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –љ–Є–ґ–µ, –∞ –њ–Њ—Б–ї–µ –љ–∞–≥—А—Г–Ј–Ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –≤—Л—И–µ, —З–µ–Љ —Г –љ–µ–±–µ—А–µ–Љ–µ–љ–љ—Л—Е. –Я–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –≥–ї—О–Ї–Њ–Ј—Л –љ–∞—В–Њ—Й–∞–Ї –Є –≥–ї—О–Ї–Њ–Ј—Л –њ–Њ—Б–ї–µ –љ–∞–≥—А—Г–Ј–Ї–Є —Г –ґ–µ–љ—Й–Є–љ —Б –У–°–Ф –±—Л–ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –≤—Л—И–µ, —З–µ–Љ —Г –Ј–і–Њ—А–Њ–≤—Л—Е –±–µ—А–µ–Љ–µ–љ–љ—Л—Е. –Я–Њ—Б–ї–µ –љ–∞–≥—А—Г–Ј–Ї–Є –≥–ї—О–Ї–Њ–Ј–Њ–є —Г –≥—А—Г–њ–њ—Л –У–°–Ф —Б–љ–Є–ґ–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –≥–ї–Є–Ї–µ–Љ–Є–Є –њ—А–Њ–Є—Б—Е–Њ–і–Є–ї–Њ –Љ–µ–і–ї–µ–љ–љ–µ–µ, —З–µ–Љ –≤ 1-–є –Є 2-–є –≥—А—Г–њ–њ–∞—Е. –Ю–± —Н—В–Њ–Љ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –≥–ї–Є–Ї–µ–Љ–Є–Є –љ–∞ 120-–є –Є 180-–є –Љ–Є–љ—Г—В–∞—Е –У–Ґ–Ґ. –Я–Њ–Ї–∞–Ј–∞—В–µ–ї—М —Г–≤–µ–ї–Є—З–µ–љ–Є—П —Г—А–Њ–≤–љ—П –≥–ї–Є–Ї–µ–Љ–Є–Є (–Є–љ–і–µ–Ї—Б Bodwen) –≤ –≥—А—Г–њ–њ–µ –У–°–Ф —Б–Њ—Б—В–∞–≤–Є–ї 1,97±0,01 (—А<0,001) –Є –±—Л–ї –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –≤—Л—И–µ, —З–µ–Љ –≤ –≥—А—Г–њ–њ–∞—Е —Б—А–∞–≤–љ–µ–љ–Є—П. –Ф–Њ—Б—В–Њ–≤–µ—А–љ—Л–Љ –±—Л–ї–Њ —В–∞–Ї–ґ–µ —А–∞–Ј–ї–Є—З–Є–µ –Љ–µ–ґ–і—Г 1-–є –Є 2-–є –≥—А—Г–њ–њ–∞–Љ–Є. –Ґ–∞–Ї, –њ—А–Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є —Н—В–Њ—В –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—М –±—Л–ї –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –≤—Л—И–µ (1,84±0,01; —А<0,001), —З–µ–Љ –≤ 1-–є –≥—А—Г–њ–њ–µ —Б—А–∞–≤–љ–µ–љ–Є—П (—В–∞–±–ї. 4).
–Я—А–Є –Њ—Ж–µ–љ–Ї–µ –і–Є–љ–∞–Љ–Є–Ї–Є —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –Є–љ—Б—Г–ї–Є–љ–∞ –≤ –њ–ї–∞–Ј–Љ–µ –Ї—А–Њ–≤–Є –≤—Л—П–≤–ї–µ–љ—Л –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –≤—Л—А–∞–ґ–µ–љ–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –њ—А–Є –У–°–Ф –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М—О. –£—А–Њ–≤–µ–љ—М –Є–љ—Б—Г–ї–Є–љ–∞ –љ–∞—В–Њ—Й–∞–Ї –±—Л–ї –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–Љ –њ—А–Є –У–°–Ф –Є –њ—А–µ–≤—Л—И–∞–ї –љ–∞ 46 % —Н—В–Њ—В –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—М –њ—А–Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є (24,3±2,42; 16,6±2,34 –њ—А–Њ—В–Є–≤; —А<0,05). –Ь–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–µ –њ–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –Є–љ—Б—Г–ї–Є–љ–∞ –≤ –Ї—А–Њ–≤–Є –Њ–њ—А–µ–і–µ–ї—П–ї–Њ—Б—М —З–µ—А–µ–Ј 60 –Љ–Є–љ –≤–Њ –≤—Б–µ—Е –≥—А—Г–њ–њ–∞—Е –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–љ—Л—Е (—В–∞–±–ї.5).
–Ґ–∞–±–ї–Є—Ж–∞ 5. –£—А–Њ–≤–µ–љ—М –≥–ї—О–Ї–Њ–Ј—Л, –Є–љ—Б—Г–ї–Є–љ–∞ –Є –°-–њ–µ–њ—В–Є–і–∞ –≤–Њ –≤—А–µ–Љ—П –У–Ґ–Ґ –Є –≤ –і–Є–љ–∞–Љ–Є–Ї–µ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є
| –Я–Њ–Ї–∞–Ј–∞—В–µ–ї—М |
1-—П –≥—А—Г–њ–њ–∞ —Б—А–∞–≤–љ–µ–љ–Є—П (n=25) |
2-—П –≥—А—Г–њ–њ–∞ —Б—А–∞–≤–љ–µ–љ–Є—П (n=25) |
–С–Њ–ї—М–љ—Л–µ –У–°–Ф (II —В—А–Є–Љ–µ—Б—В—А, n=22;III —В—А–Є–Љ–µ—Б—В—А, n=25) |
|||||||||||
| –Э–∞—В–Њ—Й–∞–Ї | –Т—А–µ–Љ—П –У–Ґ–Ґ, –Љ–Є–љ | –Э–∞—В–Њ—Й–∞–Ї | –Т—А–µ–Љ—П –У–Ґ–Ґ, –Љ–Є–љ | –Э–∞—В–Њ—Й–∞–Ї | –Т—А–µ–Љ—П –У–Ґ–Ґ, –Љ–Є–љ | |||||||||
| 60 | 120 | 180 | II —В—А–Є–Љ–µ—Б—В—А | III —В—А–Є–Љ–µ—Б—В—А | 60 | 120 | 180 | II —В—А–Є–Љ–µ—Б—В—А | III —В—А–Є–Љ–µ—Б—В—А | 60 | 120 | 180 | ||
| –£—А–Њ–≤–µ–љ—М –≥–ї—О–Ї–Њ–Ј—Л | 4,56±0,08 | 6,54±0,14 | 4,68±0,14 | 4,06±0,08 | 4,2±0,08 | 4,41±0,11 | 7,74±0,2 | 6,29±0,14 | 4,14±0,09 | 5,28±0,24 | 5,58±0,28 | 10,44±0,32 | 9,11±0,28 | 6,46±0,22 |
| —А1 | <0,01 | <0,01 | <0,01 | >0,05 | <0,01 | <0,01 | <0,01 | <0,01 | ||||||
| —А2 | <0,01 | <0,01 | <0,01 | <0,01 | <0,01 | |||||||||
| –£—А–Њ–≤–µ–љ—М –Є–љ—Б—Г–ї–Є–љ–∞ | 10,2±2,15 | 47,8±4,24 | 15,7±3,27 | 9,7±2,71 | 16,6±2,34 | 19,37±2,53 | 229,6±22,4 | 89,6±18,3 | 23,8±6,5 | 24,3±2,42 | 26,76±2,62 | 191,3±18,3 | 138,3±15,2 | 52±6,7 |
| —А1 | <0,05 | <0,001 | <0,001 | <0,05 | <0,001 | <0,01 | <0,01 | <0,01 | ||||||
| —А2 | <0,05 | >0,01 | <0,05 | <0,05 | <0,01 | |||||||||
| –Ш–љ—Б—Г–ї–Є–љ –≥–ї—О–Ї–Њ–Ј–∞ | 2,3±0,35 | 7,8±0,92 | 3,8±0,55 | 2,7±0,48 | 3,9±0,52 | 28,6±4,2 | 14,8±2,4 | 5,9±1,15 | ||||||
| —А1 | <0,012 | <0,001 | <0,001 | <0,05 | ||||||||||
| —А2 | ||||||||||||||
| –£—А–Њ–≤–µ–љ—М –°-–њ–µ–њ—В–Є–і–∞ | 0,71±0,035 | 1,87±0,085 | 1,1±0,062 | 0,62±0,044 | 1,26±0,062 | 1,42±0,085 | 4,76±0,23 | 2,08±0,15 | 1,45±0,087 | 2,04±0,16 | 2,25±0,21 | 3,41±0,21 | 2,75±0,18 | 2,18±0,17 |
| —А1 | <0,01 | <0,001<0,001 | <0,01 | <0,01 | <0,01 | <0,01 | <0,01 | |||||||
| —А2 | <0,001 | <0,001 | <0,01 | <0,01 | <0,01 | |||||||||
| –Я—А–Є–Љ–µ—З–∞–љ–Є–µ. –Ф–Њ—Б—В–Њ–≤–µ—А–љ–Њ—Б—В—М —А–∞–Ј–ї–Є—З–Є–є: —А1 – –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ 1-–є –≥—А—Г–њ–њ—Л —Б—А–∞–≤–љ–µ–љ–Є—П, —А2 – –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ 2-–є –≥—А—Г–њ–њ—Л —Б—А–∞–≤–љ–µ–љ–Є—П. –†–∞–Ј–ї–Є—З–Є—П –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –Љ–µ–ґ–і—Г —В—А–Є–Љ–µ—Б—В—А–∞–Љ–Є –љ–µ–і–Њ—Б—В–Њ–≤–µ—А–љ—Л (—А>0,05), –Ї—А–Њ–Љ–µ —Г—А–Њ–≤–љ—П –°-–њ–µ–њ—В–Є–і–∞ –≤–Њ 2-–є –≥—А—Г–њ–њ–µ —Б—А–∞–≤–љ–µ–љ–Є—П (—А<0,05). | ||||||||||||||
–Я—А–Є –У–°–Ф –Є –њ—А–Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є —Г—А–Њ–≤–µ–љ—М –Є–љ—Б—Г–ї–Є–љ–∞ —Б –≤—Л—Б–Њ–Ї–Њ–є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ—Б—В—М—О (—А<0.001) –њ—А–µ–≤—Л—И–∞–ї –Ј–љ–∞—З–µ–љ–Є—П –≤ 1-–є –Ї–Њ–љ—В—А–Њ–ї—М–љ–Њ–є –≥—А—Г–њ–њ–µ. –Т 1-–є –≥—А—Г–њ–њ–µ –њ—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є –У–Ґ–Ґ —Г—А–Њ–≤–µ–љ—М –Є–љ—Б—Г–ї–Є–љ–∞ –њ–Њ–≤—Л—Б–Є–ї—Б—П –Љ–∞–Ї—Б–Є–Љ—Г–Љ –≤ 4,7 —А–∞–Ј–∞, –њ—А–Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є – –≤ 13,4 —А–∞–Ј–∞, –∞ –њ—А–Є –У–°–Ф- –≤ 7,9 —А–∞–Ј–∞ (–њ–Њ–Ї–∞–Ј–∞—В–µ–ї—М Bodwen; —Б–Љ. —В–∞–±–ї. 4; —А–Є—Б. 2). –°—В–µ–њ–µ–љ—М —Б–љ–Є–ґ–µ–љ–Є—П –±—Л–ї–∞ —В–∞–Ї–ґ–µ —А–∞–Ј–ї–Є—З–љ–Њ–є: –≤ 1-–є –≥—А—Г–њ–њ–µ —Н—В–Њ—В –Ї–Њ—Н—Д—Д–Є—Ж–Є–µ–љ—В —Б–Њ—Б—В–∞–≤–Є–ї 3,0, –≤–Њ 2-–є — 2,6, –∞ –њ—А–Є –У–°–Ф – —В–Њ–ї—М–Ї–Њ 1,4. –£—А–Њ–≤–µ–љ—М –Є–љ—Б—Г–ї–Є–љ–∞ –≤ –Ї—А–Њ–≤–Є –њ—А–Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є —З–µ—А–µ–Ј 120 –Љ–Є–љ –њ–Њ—Б–ї–µ –љ–∞–≥—А—Г–Ј–Ї–Є —Б–Њ—Б—В–∞–≤–Є–ї 39 % –Њ—В –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–≥–Њ, –∞ –њ—А–Є –У–°–Ф - 72 %. –Ш–Љ–µ–ї–Є—Б—М —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л–µ —А–∞–Ј–ї–Є—З–Є—П –Є –≤ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П—Е —Б—Г–Љ–Љ–∞—А–љ—Л—Е –Ј–љ–∞—З–µ–љ–Є–є –У–Ґ–Ґ (—Б–Љ. —В–∞–±–ї. 4).
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ—А–Є –У–°–Ф –Њ—В–Љ–µ—З–∞–µ—В—Б—П –±–∞–Ј–∞–ї—М–љ–∞—П –Є –Є–љ–і—Г—Ж–Є—А–Њ–≤–∞–љ–љ–∞—П –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є—П. –°—В–µ–њ–µ–љ—М –њ–Њ–≤—Л—И–µ–љ–Є—П –±–∞–Ј–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є–Є –≤—Л—И–µ, –∞ —Б—В–µ–њ–µ–љ—М –њ–Њ–≤—Л—И–µ–љ–Є—П –Є–љ–і—Г—Ж–Є—А–Њ–≤–∞–љ–љ–Њ–є –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є–Є –љ–Є–ґ–µ, —З–µ–Љ –њ—А–Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є.
–Я—А–Є –У–Ф–° —В–µ–Љ–њ —Б–љ–Є–ґ–µ–љ–Є—П –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є–Є –њ–Њ—Б–ї–µ –њ—А–Њ–≤–µ–і–µ–љ–Є—П –У–Ґ–Ґ –±—Л–ї –±–Њ–ї–µ–µ –Љ–µ–і–ї–µ–љ–љ—Л–Љ. –Ю—В–Љ–µ—З–µ–љ–Њ –њ–Њ–≤—Л—И–µ–љ–Є–µ –Ї–Њ—Н—Д—Д–Є—Ж–Є–µ–љ—В–∞ –Є–љ—Б—Г–ї–Є–љ/–≥–ї—О–Ї–Њ–Ј–∞ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б 1-–≥—А—Г–њ–њ–Њ–є –Ї–Њ–љ—В—А–Њ–ї—П –Ї–∞–Ї –љ–∞—В–Њ—Й–∞–Ї, —В–∞–Ї –Є –≤ –њ—А–Њ—Ж–µ—Б—Б–µ –њ—А–Њ–≤–µ–і–µ–љ–Є—П —В–µ—Б—В–∞, –Є —Б–љ–Є–ґ–µ–љ–Є–µ –љ–∞ 60-–є –Є 120-–є –Љ–Є–љ—Г—В–∞—Е –У–Ґ–Ґ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М—О (—Б–Љ. —В–∞–±–ї. 5).
–Ю–±—Й–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞ —Г—А–Њ–≤–љ—П –°-–њ–µ–њ—В–Є–і–∞ –њ—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є –У–Ґ–Ґ –±—Л–ї–∞ –±–ї–Є–Ј–Ї–∞ –Ї —В–∞–Ї–Њ–≤–Њ–є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –Є–љ—Б—Г–ї–Є–љ–∞. –Э–∞—В–Њ—Й–∞–Ї —Г—А–Њ–≤–µ–љ—М –°-–њ–µ–њ—В–Є–і–∞ –њ—А–Є –У–°–Ф –±—Л–ї –≤—Л—И–µ —З–µ–Љ –њ—А–Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М–Є (—А<0,05; —В–∞–±–ї. 5). –Ь–∞–Ї—Б–Є–Љ–∞–ї—М–љ—Л–є –њ–Њ–і—К–µ–Љ –≤ –Њ–±–µ–Є—Е –≥—А—Г–њ–њ–∞—Е –Њ–њ—А–µ–і–µ–ї—П–ї—Б—П –љ–∞ 60-–є –Љ–Є–љ—Г—В–µ —В–µ—Б—В–∞. –Ш–љ–і–µ–Ї—Б Bodwen —Б–Њ—Б—В–∞–≤–Є–ї —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ 1,67±0,1 –Є 3,77±0,22 (—А<0,01; —В–∞–±–ї. 4).
–Ґ–µ–Љ–њ —Б–љ–Є–ґ–µ–љ–Є—П —Г—А–Њ–≤–љ—П –°-–њ–µ–њ—В–Є–і–∞ –≤ –њ–ї–∞–Ј–Љ–µ –њ–Њ—Б–ї–µ –љ–∞–≥—А—Г–Ј–Ї–Є –≥–ї—О–Ї–Њ–Ј–Њ–є –њ—А–Є –У–°–Ф –±—Л–ї –љ–Є–ґ–µ, —З–µ–Љ –≤ –Њ–±–µ–Є—Е –≥—А—Г–њ–њ–∞—Е —Б—А–∞–≤–љ–µ–љ–Є—П (—А<0,05). –Я—А–Є —Н—В–Њ–Љ —Б–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ —Б—Г–Љ–Љ–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є —Г—А–Њ–≤–љ—П –°-–њ–µ–њ—В–Є–і–∞ –њ—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є –У–Ґ–Ґ —Г –±–µ—А–µ–Љ–µ–љ–љ—Л—Е —Б –У–°–Ф –±—Л–ї–∞ –≤—Л—И–µ, —З–µ–Љ –њ—А–Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є.
–Ю—В–љ–Њ—Б–Є—В–µ–ї—М–љ–∞—П –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є—П –Є –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є—П, –љ–∞–±–ї—О–і–∞–µ–Љ–∞—П –њ–Њ—Б–ї–µ –љ–∞–≥—А—Г–Ј–Ї–Є, –њ—А–µ–і–њ–Њ–ї–∞–≥–∞—О—В —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М –Ї –і–µ–є—Б—В–≤–Є—О –Є–љ—Б—Г–ї–Є–љ–∞, —З—В–Њ —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М –Ї–∞–Ї –і–Є–∞–±–µ—В–Њ–≥–µ–љ–љ–Њ–µ —Б–Њ—Б—В–Њ—П–љ–Є–µ.
–Я–Њ–ї—Г—З–µ–љ–љ—Л–µ –і–∞–љ–љ—Л–µ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –≥–Є–њ–µ—А–ї–Є–њ–Є–і–µ–Љ–Є–Є –њ—А–Є –У–°–Ф. –У–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є—П –Ї–Њ—А—А–µ–ї–Є—А–Њ–≤–∞–ї–∞ —Б –≥–Є–њ–µ—А–ї–Є–њ–Є–і–µ–Љ–Є–µ–є – —З–µ–Љ –≤—Л—И–µ –±—Л–ї —Г—А–Њ–≤–µ–љ—М –Є–љ—Б—Г–ї–Є–љ–∞, —В–µ–Љ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–µ–µ –±—Л–ї–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≤ –ї–Є–њ–Є–і–љ–Њ–Љ —Б–њ–µ–Ї—В—А–µ –Ї—А–Њ–≤–Є: –њ–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –Њ–±—Й–µ–≥–Њ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞, –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–і–Њ–≤ –љ–Є–Ј–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є (–Ы–Я–Э–Я), —В—А–Є–≥–ї–Є—Ж–µ—А–Є–і–Њ–≤ (–Ґ–У) –Є —Б–љ–Є–ґ–µ–љ–Є–µ —Г—А–Њ–≤–љ—П —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–і–Њ–≤ –≤—Л—Б–Њ–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є. –Э–∞—А—Г—И–µ–љ–Є—П –ї–Є–њ–Є–і–љ–Њ–≥–Њ —Б–њ–µ–Ї—В—А–∞ –Ї—А–Њ–≤–Є –Є –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є—П –њ—А–Є–≤–Њ–і—П—В –Ї —Г—Б—Г–≥—Г–±–ї–µ–љ–Є—О –Є–љ—Б—Г–ї–Є–љ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –Є –Ї —А–∞–Ј–≤–Є—В–Є—О –≤ –њ–Њ—Б–ї–µ–і—Г—О—Й–µ–Љ —Г –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ–є –Ї–∞—В–µ–≥–Њ—А–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–Ї —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞.
–Ю–±—Б—Г–ґ–і–µ–љ–Є–µ
–Ь—Л –љ–µ –≤—Л—П–≤–Є–ї–Є —Д–∞–Ї—В–Њ—А–Њ–≤, —Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є—Е –і–ї—П –У–°–Ф, –Њ–і–љ–∞–Ї–Њ –±—Л–ї–Є –Њ–њ—А–µ–і–µ–ї–µ–љ—Л –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞, –Ї–Њ—В–Њ—А—Л–µ –Є–Љ–µ—О—В –≤–µ–і—Г—Й–µ–µ –Ј–љ–∞—З–µ–љ–Є–µ –і–ї—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –У–°–Ф. –Ґ–∞–Ї, –ґ–µ–љ—Й–Є–љ—Л —Б –Њ—В—П–≥–Њ—Й–µ–љ–љ—Л–Љ –∞–Ї—Г—И–µ—А—Б–Ї–Є–Љ –∞–љ–∞–Љ–љ–µ–Ј–Њ–Љ –Є —Г—А–Њ–≤–љ–µ–Љ –≥–ї—О–Ї–Њ–Ј—Л –≤ –Ї—А–Њ–≤–Є –љ–∞—В–Њ—Й–∞–Ї –≤—Л—И–µ 5 –Љ–Љ–Њ–ї—М/–ї (—Е–Њ—В—П –±—Л –њ—А–Є –Њ–і–љ–Њ–Љ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–Є) –Є–Љ–µ—О—В –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–є —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –У–°–Ф. –Я–Њ—Н—В–Њ–Љ—Г —А–∞–љ–љ–µ–µ –≤—Л—П–≤–ї–µ–љ–Є–µ –Э–Ґ–У –Є —Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–Њ–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ–є —В–µ—А–∞–њ–Є–Є –Є–Љ–µ–µ—В –Њ–≥—А–Њ–Љ–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –і–ї—П —Б–љ–Є–ґ–µ–љ–Є—П –њ–µ—А–Є–љ–∞—В–∞–ї—М–љ–Њ–є –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є –Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –°–Ф.
–Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –≤—Б—В—А–µ—З–∞–ї–Є—Б—М –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є: –њ–Њ—П–≤–ї–µ–љ–Є–µ –≥–ї—О–Ї–Њ–Ј—Г—А–Є–Є –≤–Њ –≤—А–µ–Љ—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є –Є –≤–Њ–Ј—А–∞—Б—В —Б—В–∞—А—И–µ 30 –ї–µ—В, –≥–ї—О–Ї–Њ–Ј—Г—А–Є—П –Є –њ–Њ–≤—В–Њ—А–љ–∞—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М, –≥–ї—О–Ї–Њ–Ј—Г—А–Є—П –Є —Б–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В –≤ —Б–µ–Љ–µ–є–љ–Њ–Љ –∞–љ–∞–Љ–љ–µ–Ј–µ.
–°–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ —Г 4 (14±7 %) –ґ–µ–љ—Й–Є–љ —Б –У–Ф–° –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ —Д–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ –Њ—В—Б—Г—В—Б—В–≤–Њ–≤–∞–ї–Є –Є —Г 3 –Є–Ј –љ–Є—Е –µ–і–Є–љ—Б—В–≤–µ–љ–љ—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –У–°–Ф –±—Л–ї–∞ –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є—П –љ–∞—В–Њ—Й–∞–Ї.
–Э–µ–ї—М–Ј—П –Њ–і–љ–Њ–Ј–љ–∞—З–љ–Њ –Њ—Ж–µ–љ–Є—В—М –Є —В–∞–Ї–Њ–є —Д–∞–Ї—В–Њ—А —А–Є—Б–Ї–∞, –Ї–∞–Ї –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П –њ—А–Є–±–∞–≤–Ї–∞ –Љ–∞—Б—Б—Л —В–µ–ї–∞ –≤–Њ –≤—А–µ–Љ—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є. –° –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, –Њ–љ –±—Л–ї –≤—Л—А–∞–ґ–µ–љ –Љ–µ–љ–µ–µ –і—А—Г–≥–Є—Е –Є —Б–Њ—Б—В–∞–≤–Є–ї 4±4 % –≤ –≥—А—Г–њ–њ–µ –У–°–Ф, –љ–Њ —Б –і—А—Г–≥–Њ–є —Б—В–Њ—А–Њ–љ—Л, –≤—Б–µ —Н—В–Є –ґ–µ–љ—Й–Є–љ—Л –љ–∞—Е–Њ–і–Є–ї–Є—Б—М –љ–∞ –і–Є–µ—В–Њ—В–µ—А–∞–њ–Є–Є.
–Ш–Ј –Њ–±—Й–Є—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї –≥—А—Г–њ–њ—Л –У–°–Ф –Њ–±—А–∞—Й–∞—О—В –љ–∞ —Б–µ–±—П –≤–љ–Є–Љ–∞–љ–Є–µ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –±–Њ–ї–µ–µ —Б—В–∞—А—И–Є–є —Б—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В (31,27±1,17 –≥–Њ–і–∞; —А<0,001), –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–є –Ш–Ь–Ґ (27,85±1,58; —А<0,05) –Є –љ–Є–Ј–Ї–Є–є —А–Њ—Б—В (161,71±1,13 —Б–Љ; —А<0,05). –Э–Є–Ј–Ї–Є–є —А–Њ—Б—В —В–∞–Ї–ґ–µ –Њ—В–Љ–µ—З–µ–љ –≤ –≥—А—Г–њ–њ–µ –Э–Ґ–У (161,43±1,60 —Б–Љ; —А>0,05). –Ь–Њ–ґ–љ–Њ —Б–і–µ–ї–∞—В—М –≤—Л–≤–Њ–і, —З—В–Њ –ґ–µ–љ—Й–Є–љ—Л —Б –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –Є–Љ–µ—О—В –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–Є–є —А–Њ—Б—В, —З–µ–Љ –ґ–µ–љ—Й–Є–љ—Л –≥—А—Г–њ–њ—Л –Ї–Њ–љ—В—А–Њ–ї—П, –Є —Н—В–Є —А–∞–Ј–ї–Є—З–Є—П —В–µ–Љ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–µ–µ, —З–µ–Љ —В—П–ґ–µ–ї–µ–µ –љ–∞—А—Г—И–µ–љ–Є–µ —В–Њ–ї–µ—А–∞–љ—В–љ–Њ—Б—В–Є –Ї —Г–≥–ї–µ–≤–Њ–і–∞–Љ. –С–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –і–∞–љ–љ–Њ–≥–Њ –љ–∞–±–ї—О–і–µ–љ–Є—П, –±–µ–Ј—Г—Б–ї–Њ–≤–љ–Њ, —В—А–µ–±—Г–µ—В –і–∞–ї—М–љ–µ–є—И–Є—Е –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є–є.
–†–µ–Ј—Г–ї—М—В–∞—В—Л –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–≥–Њ –љ–∞–Љ–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ –Є –ї–Є–њ–Є–і–љ–Њ–≥–Њ –Њ–±–Љ–µ–љ–∞ –њ–Њ–і—В–≤–µ—А–ґ–і–∞—О—В, —З—В–Њ –љ–Њ—А–Љ–∞–ї—М–љ–∞—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –Ї—А–∞–є–љ–µ–є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –Є–љ—Б—Г–ї–Є–љ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М—О, –Ї–Њ—В–Њ—А–∞—П —В—А–µ–±—Г–µ—В —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–µ–є –Ї–Њ–Љ–њ–µ–љ—Б–∞—В–Њ—А–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є b-–Ї–ї–µ—В–Њ–Ї –і–ї—П –і–Њ—Б—В–Є–ґ–µ–љ–Є—П –љ–Њ—А–Љ–∞–ї—М–љ–Њ–≥–Њ –≥–Њ–Љ–µ–Њ—Б—В–∞–Ј–∞ –≥–ї—О–Ї–Њ–Ј—Л. –Ґ–∞–Ї, —Б—Г–Љ–Љ–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є —Г—А–Њ–≤–љ—П –Є–љ—Б—Г–ї–Є–љ–∞ –њ—А–Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є —Б–Њ—Б—В–∞–≤–Є–ї–∞ 430 %, –∞ –°-–њ–µ–њ—В–Є–і–∞ - 229% –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –Ј–і–Њ—А–Њ–≤—Л—Е –љ–µ–±–µ—А–µ–Љ–µ–љ–љ—Л—Е –ґ–µ–љ—Й–Є–љ.
–Ф–Є–∞–≥–љ–Њ–Ј –У–°–Ф –њ–Њ–Ј–≤–Њ–ї—П–µ—В –≤—Л—П–≤–Є—В—М –ґ–µ–љ—Й–Є–љ —Б –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –Є–љ—Б—Г–ї–Є–љ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М—О –Є —Б–љ–Є–ґ–µ–љ–љ–Њ–є —Б–µ–Ї—А–µ—Ж–Є–µ–є –Є–љ—Б—Г–ї–Є–љ–∞, –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ–є –і–ї—П –і–Њ—Б—В–Є–ґ–µ–љ–Є—П –≥–Њ–Љ–µ–Њ—Б—В–∞–Ј–∞ –≥–ї—О–Ї–Њ–Ј—Л.
–Ъ–Њ–ї–Є—З–µ—Б—В–≤–µ–љ–љ—Л–µ –∞–љ–Њ–Љ–∞–ї–Є–Є —Б–µ–Ї—А–µ—Ж–Є–Є –Є–љ—Б—Г–ї–Є–љ–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–Ї —Б –У–°–Ф – –љ–µ–Ї–Њ—В–Њ—А–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –≤—В–Њ—А–Њ–є —Д–∞–Ј—Л, —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ (p<0,05) –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–є —Г—А–Њ–≤–µ–љ—М –≥–ї—О–Ї–Њ–Ј—Л —З–µ—А–µ–Ј 120 –Љ–Є–љ –Є –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–∞—П —Б—Г–Љ–Љ–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є – –Њ–Ї–∞–Ј–∞–ї–Є—Б—М –њ–Њ–і–Њ–±–љ—Л –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ, –љ–∞–±–ї—О–і–∞–µ–Љ—Л–Љ —Г –љ–µ–±–µ—А–µ–Љ–µ–љ–љ—Л—Е –ґ–µ–љ—Й–Є–љ —Б –Э–Ґ–У.
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є—П —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞–µ—В—Б—П –Ї–∞–Ї –≤–∞–ґ–љ—Л–є —Д–∞–Ї—В–Њ—А —А–∞–Ј–≤–Є—В–Є—П –∞—В–µ—А–Њ–≥–µ–љ–љ–Њ–є –і–Є—Б–ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–і–µ–Љ–Є–Є (–њ–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –Њ–±—Й–µ–≥–Њ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞, —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ –Ы–Я–Э–Я, –Ґ–У –Є —Б–љ–Є–ґ–µ–љ–Є–µ —Г—А–Њ–≤–љ—П —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–і–Њ–≤ –≤—Л—Б–Њ–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є). –Я—А–Є –Є–љ—Б—Г–ї–Є–љ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –Є –Ї–Њ–Љ–њ–µ–љ—Б–∞—В–Њ—А–љ–Њ–є –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є–Є –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —Б–Є–љ—В–µ–Ј–∞ –њ–µ—З–µ–љ—М—О –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–і–Њ–≤ –Њ—З–µ–љ—М –љ–Є–Ј–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є (–Ы–Я–Ю–Э–Я).
–У–Є–њ–µ—А–ї–Є–њ–Є–і–µ–Љ–Є—П – –љ–Њ—А–Љ–∞–ї—М–љ–Њ–µ —П–≤–ї–µ–љ–Є–µ –њ—А–Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є. –Э–∞ —А–∞–љ–љ–Є—Е —Б—А–Њ–Ї–∞—Е –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є –њ–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П —Н—Б—В—А–Њ–≥–µ–љ–Њ–≤, –њ—А–Њ–≥–µ—Б—В–µ—А–Њ–љ–∞ –Є –Є–љ—Б—Г–ї–Є–љ–∞ –њ—А–Є–≤–Њ–і–Є—В –Ї –њ–Њ–≤—Л—И–µ–љ–љ–Њ–Љ—Г —Б–Є–љ—В–µ–Ј—Г –ґ–Є—А–Њ–≤, –≥–Є–њ–µ—А—В—А–Њ—Д–Є–Є –ґ–Є—А–Њ–≤—Л—Е –Ї–ї–µ—В–Њ–Ї, —Б–љ–Є–ґ–µ–љ–Є—О –ї–Є–њ–Њ–ї–Є–Ј–∞, —З—В–Њ –≤ —Б–Њ–≤–Њ–Ї—Г–њ–љ–Њ—Б—В–Є –њ—А–Њ—П–≤–ї—П–µ—В—Б—П —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –ґ–Є—А–Њ–≤–Њ–≥–Њ –і–µ–њ–Њ (–∞–љ–∞–±–Њ–ї–Є—З–µ—Б–Ї–∞—П —Д–∞–Ј–∞). –Т—В–Њ—А–∞—П –њ–Њ–ї–Њ–≤–Є–љ–∞ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ –≤ –Ї—А–Њ–≤–Є —Г—А–Њ–≤–љ—П –њ–ї–∞—Ж–µ–љ—В–∞—А–љ–Њ–≥–Њ –ї–∞–Ї—В–Њ–≥–µ–љ–∞, —З—В–Њ –≤—Л—А–∞–ґ–∞–µ—В—Б—П –≤ –ї–Є–њ–Њ–ї–Є–Ј–µ –Є –Љ–Њ–±–Є–ї–Є–Ј–∞—Ж–Є–Є –ґ–Є—А–Њ–≤. –°–і–≤–Є–≥ –Њ—В —Б–Њ—Б—В–Њ—П–љ–Є—П –∞–љ–∞–±–Њ–ї–Є–Ј–Љ–∞ –Ї –Ї–∞—В–∞–±–Њ–ї–Є–Ј–Љ—Г —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—О –ї–Є–њ–Є–і–Њ–≤ –Ї–∞–Ї –Є—Б—В–Њ—З–љ–Є–Ї–∞ —Н–љ–µ—А–≥–Є–Є –і–ї—П –Љ–∞—В–µ—А–Є, —В–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ —Б–Њ—Е—А–∞–љ—П—П –њ–Њ—Б—В—Г–њ–∞—О—Й—Г—О —Б –њ–Є—Й–µ–є –≥–ї—О–Ї–Њ–Ј—Г –Є –∞–Љ–Є–љ–Њ–Ї–Є—Б–ї–Њ—В—Л –і–ї—П –њ–Њ—В—А–µ–±–љ–Њ—Б—В–µ–є –њ–ї–Њ–і–∞. –Я–µ—А–Є–Њ–і—Л –≥–Њ–ї–Њ–і–∞–љ–Є—П —Б–≤—П–Ј–∞–љ—Л —Б –љ–Є–Ј–Ї–Є–Љ —Г—А–Њ–≤–љ–µ–Љ –Є–љ—Б—Г–ї–Є–љ–∞, –Ї–Њ—В–Њ—А—Л–є —Г–і–≤–∞–Є–≤–∞–µ—В—Б—П —Б –≤–Њ–Ј—А–∞—Б—В–∞–љ–Є–µ–Љ —Г—А–Њ–≤–љ—П –њ–ї–∞—Ж–µ–љ—В–∞—А–љ–Њ–≥–Њ –ї–∞–Ї—В–Њ–≥–µ–љ–∞ –≤ —В–µ—З–µ–љ–Є–µ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є, —З—В–Њ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –ї–Є–њ–Њ–ї–Є–Ј—Г, –≤–µ–і—Г—Й–µ–Љ—Г –Ї –њ–Њ–≤—Л—И–µ–љ–Є—О —Г—А–Њ–≤–љ—П —Б–≤–Њ–±–Њ–і–љ—Л—Е –ґ–Є—А–љ—Л—Е –Ї–Є—Б–ї–Њ—В –Є –Ї–µ—В–Њ–љ–Њ–≤.
–Я–Њ–ї—Г—З–µ–љ–љ—Л–µ –і–∞–љ–љ—Л–µ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—В –Њ –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –≥–Є–њ–µ—А–ї–Є–њ–Є–і–µ–Љ–Є–Є –њ—А–Є –У–°–Ф. –Ґ–∞–Ї, —Г—А–Њ–≤–µ–љ—М –Ы–Я–Э–Я –њ—А–Є –У–°–Ф –±—Л–ї –≤—Л—И–µ —В–∞–Ї–Њ–≤–Њ–≥–Њ –њ—А–Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є –љ–∞ 16 %, –∞ —Г—А–Њ–≤–µ–љ—М –Ы–Я–Ю–Э–Я - –љ–∞ 23 %. –Ъ–Њ—Н—Д—Д–Є—Ж–Є–µ–љ—В –∞—В–µ—А–Њ–≥–µ–љ–љ–Њ—Б—В–Є —В–∞–Ї–ґ–µ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –≤—Л—А—М–Є—А–Њ–≤–∞–ї –Љ–µ–ґ–і—Г –≥—А—Г–њ–њ–∞–Љ–Є: –њ—А–Є —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є –Њ–љ —Б–Њ—Б—В–∞–≤–Є–ї 3,4, –њ—А–Є –У–°–Ф - 4,7.
–Я—А–Њ–≤–µ–і–µ–љ–љ—Л–µ –љ–∞–Љ–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Њ—В–Ї—А—Л–ї–Є –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –љ–Њ–≤–Њ–≥–Њ –Є–љ—В–µ—А–µ—Б–љ–Њ–≥–Њ –њ–Њ–і—Е–Њ–і–∞ –Ї –Є–Ј—Г—З–µ–љ–Є—О –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞. –Э–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є —Б–≤–Њ–Є—Е –љ–∞–±–ї—О–і–µ–љ–Є–є –Љ—Л –њ—А–µ–і–њ–Њ–ї–Њ–ґ–Є–ї–Є, —З—В–Њ –≤—В–Њ—А–∞—П –њ–Њ–ї–Њ–≤–Є–љ–∞ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є –Љ–Њ–ґ–µ—В —Б–ї—Г–ґ–Є—В—М –≤—А–µ–Љ–µ–љ–љ—Л–Љ –њ—А–Є–Љ–µ—А–Њ–Љ –њ–Њ—Б–ї–µ–і—Г—О—Й–µ–≥–Њ —А–∞–Ј–≤–Є—В–Є—П –°–Ф (–Ш–Э–°–Ф). –Ь—Л –њ–Њ–ї–∞–≥–∞–µ–Љ, —З—В–Њ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М –і–µ–Љ–∞—Б–Ї–Є—А—Г–µ—В —Б–Ї—А—Л—В—Л–є –і–µ—Д–µ–Ї—В b-–Ї–ї–µ—В–Њ–Ї, –Ї–Њ—В–Њ—А—Л–є –њ—А–Є—Б—Г—В—Б—В–≤—Г–µ—В —Г –ґ–µ–љ—Й–Є–љ —Б –і–µ–є—Б—В–≤–Є—В–µ–ї—М–љ—Л–Љ —А–Є—Б–Ї–Њ–Љ —А–∞–Ј–≤–Є—В–Є—П –Ш–Э–°–Ф.
–Ы–Є—В–µ—А–∞—В—Г—А–∞:
1. McCarty D., Zimmet P. Diabetes 1994 to 2010: global estimates and projections // Intern. Diab. Inst. - Melbourne, Australia, 1994.
2. –С–∞–ї–∞–±–Њ–ї–Ї–Є–љ –Ь.–Ш. –°–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В. - –Ь.:–Ь–µ–і–Є—Ж–Є–љ–∞, 1994, 384 —Б.
3. –Ф–µ–і–Њ–≤ –Ш.–Ш., –Р–љ—Ж–Є—Д–µ—А–Њ–≤ –Ь.–С. –Ю—Б–љ–Њ–≤–љ—Л–µ –Ј–∞–і–∞—З–Є –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П –њ–Њ –≤—Л–њ–Њ–ї–љ–µ–љ–Є—О –°–µ–љ—В-–Т–Є–љ—Б–µ–љ—В—Б–Ї–Њ–є –і–µ–Ї–ї–∞—А–∞—Ж–Є–Є, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ–Њ–є –љ–∞ —Г–ї—Г—З—И–µ–љ–Є–µ –Ї–∞—З–µ—Б—В–≤–∞ –ї–µ—З–µ–±–љ–Њ-–њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є –њ–Њ–Љ–Њ—Й–Є –±–Њ–ї—М–љ—Л–Љ —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ // –Я—А–Њ–±–ї.—Н–љ–і–Њ–Ї—А–Є–љ–Њ–ї. - 1992. - –Ґ. 2, вДЦ 1.-–°. 4-12.
4. –Э–µ—А—Б–µ—Б—П–љ –°.–Р. –Э–µ–Ї–Њ—В–Њ—А—Л–µ –≥–Њ—А–Љ–Њ–љ–∞–ї—М–љ—Л–µ –∞—Б–њ–µ–Ї—В—Л —Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П —А–∞–љ–љ–Є—Е —Б—В–∞–і–Є–є —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞ —Г –ї–Є—Ж —Б –Њ—В—П–≥–Њ—Й–µ–љ–љ–Њ–є –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ–Њ—Б—В—М—О –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —В–Є–њ–∞ –і–Є–∞–±–µ—В–∞ —А–Њ–і–Є—В–µ–ї–µ–є: –Р–≤—В–Њ—А–µ—Д. –і–Є—Б.... –Ї–∞–љ–і. –Љ–µ–і. –љ–∞—Г–Ї. - –°–њ–±., 1993. - 16 —Б.
5. –®–µ–≤—З—Г–Ї –Т.–Т. –Ю—Ж–µ–љ–Ї–∞ –≥–Њ—А–Љ–Њ–љ–∞–ї—М–љ—Л—Е –Є –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є—Е —Б–і–≤–Є–≥–Њ–≤ —Г –±–Њ–ї—М–љ—Л—Е –≤ –≥—А—Г–њ–њ–∞—Е —А–Є—Б–Ї–∞ –њ–Њ —Б–∞—Е–∞—А–љ–Њ–Љ—Г –і–Є–∞–±–µ—В—Г: –Р–≤—В–Њ—А–µ—Д. –і–Є—Б.... –Ї–∞–љ–і. –Љ–µ–і. –љ–∞—Г–Ї. - –°–∞–Љ–∞—А–∞, 1994. - 17 —Б.
6. Coustan D.R. Diagnosis of gestational diabetes. Are new criteria needed? //Diabetes reviews. - 1995; 3, 4:614-20.
7. Corcoy R., Garcia A., Rodriguez J., Albareda M., Caballero A., Leiva A. Insulin secretion and sensitivity in women with gestational diabetes mellitus at follow up. // Abstracts of 16th IDF Congress. - Helsinki, 1997;214.
8. Kereneyi Z., Toth J., Stella P., Bibok G., Kempler P., Tamas G. Follow-up of women with previous gestational diabetes mellitus: reclassification and frequency of late complications. //Abstracts of 32nd EASD Annual Meeting. - Vienna, 1996; A18.
9. O’Sullivan J B. Diabetes mellitus after GDM.//Diabetes. - 1991;40, 2:131-35.
10. Pendergrass M., Fazioni E., DeFronzo RA. Non-insulin-dependent diabetes mellitus and gestational diabetes mellitus: same disease, anothe








.gif)



