Масштабность проблемы тем более значительна, что, наряду с официально зарегистрированными случаями СД 2 типа, у значительной части населения диагноз не установлен, и наблюдается нарушенная толерантность к глюкозе (НТГ) или нарушение гликемии натощак, но эти пациенты также имеют высокий риск неблагоприятных клинических исходов [8,24]. Так, в одном крупном исследовании, охватившем 3075 пациентов, у 8% пациентов имел место ранее не диагностированный СД 2 типа [8]. В других исследованиях показано, что 12% больных с инфарктом миокарда, а среди ожидающих коронарной ангиопластики 17,9% больных имели ранее не диагностированный СД [24,26]. В настоящее время в мире насчитывается свыше 300 миллионов людей с НТГ [9]. Эпидемиологический анализ показал, что к 2025 г. этот показатель повысится до 500 миллионов человек. Ежегодно примерно у 1,5–7,3% лиц с НТГ развивается СД 2 типа [8]. Гликемия натощак 5,6 ммоль/л и более повышает риск перехода НТГ в СД 2 типа в 3,3 раза. Необходимо особо отметить, что наибольшее количество пациентов с НТГ или с СД 2 типа – это люди активного, трудоспособного возраста.
Хорошо известно, что СД 2 типа – причина преждевременной смерти и ранней инвалидизации населения развитых стран. Вероятность неблагоприятного исхода у больных с СД 2 типа так же высока, как у больных ишемической болезнью сердца (ИБС) с постинфарктным кардиосклерозом [1,3]. Главными причинами смерти и инвалидизации у больных СД 2 типа являются сердечно–сосудистые заболевания, при этом осложнения ИБС занимают среди причин смерти лидирующие позиции. СД 2 типа ускоряет развитие атеросклероза, который чаще возникает до появления клинических признаков и диагностики гипергликемии [4,16,28]. Так, среди больных СД 2 типа сердечно–сосудистая заболеваемость и смертность в 3 раза выше, чем среди людей того же возраста, не страдающих диабетом. Известно, что примерно 60–75% смертельных исходов у больных СД 2 типа вызваны коронарным атеросклерозом, 10– 25% – церебральным и периферическим атеросклерозом. Кроме того, СД 2 типа является важнейшей причиной потери зрения, развития терминальных стадий почечной недостаточности, нетравматических ампутаций. Сосудистые и неврологические осложнения СД, как правило, уже присутствуют у большинства больных к моменту постановки СД 2 типа [11,27]. Среди больных СД 2 типа распространенность ИБС в 2–4 раза, риск развития острого инфаркта миокарда в 6–10 раз, а мозговых инсультов в 4–7 раз выше, чем среди лиц без диабета. Возрастание сердечно–сосудистого риска у женщин с диабетом выше, чем у мужчин; кардиопротективное действие эстрогенов у женщин с диагнозом СД 2 типа нивелируется.
Сахарный диабет 2 типа характеризуется прогрессирующим нарушением функции b–клеток поджелудочной железы на фоне развития инсулинорезистентности [4,8]. При манифестации СД 2 секреция инсулина в среднем снижается на 50%, чувствительность к инсулину – на 70% [13]. При сахарном диабете 2 типа секреция инсулина недостаточна по отношению к нарастающей гипергликемии. Наибольшая диспропорция между секрецией инсулина и потребностью в нем возникает после приема пищи.
Другим важным патофизиологическим механизмом является инсулинорезистентность периферических тканей: печени, мышечной и жировой тканей. Определенное значение в ее развитии имеют дефекты рецепторов инсулина (уменьшение их количества и аффинности или сродства к инсулину) и патология транспортеров глюкозы. Для проникновения глюкозы в клетку необходимым условием является нормальное функционирование системы транспортеров глюкозы. Инсулинорезистентность печени сопровождается снижением синтеза гликогена, активизацией глюконеогенеза и гликогенолиза. Физиологическая реакция печени на гиперинсулинемию заключается в снижении продукции глюкозы. Длительное время инсулинорезистентность компенсируется нефизиологической гиперинсулинемией. В дальнейшем этот механизм утрачивается, и печень избыточно продуцирует глюкозу, что приводит к гипергликемии натощак. При СД 2 типа гепатическая продукция глюкозы продолжается несмотря на пищевую нагрузку и в сочетании с относительной недостаточностью выброса инсулина приводит также и к постпрандиальной гипергликемии. В связи с вышесказанным оптимизация подходов к диагностике и терапии у пациентов с СД 2 типа является важной проблемой современной медицины.
Первостепенной задачей лечения СД 2 типа является достижение его компенсации на протяжении длительного времени. В этой связи актуальным остается вопрос о критериях компенсации при СД 2 типа. Согласно рекомендациям Европейской группы по политике в области диабета, приняты следующие показатели компенсации СД 2 типа (табл. 1)
Лечение
Традиционный подход к лечению СД 2 типа включает диету и физические нагрузки, изменение поведения, фармакотерапию, обучение больных, а также профилактику и лечение диабетических осложнений [1,4,20]. Следует выделить, что при неудаче терапии, проводимой на любом этапе прогрессирования СД 2 типа, важно своевременно проводить ее коррекцию и выбирать наиболее оптимальный вариант. На любом этапе развития заболевания необходимо добиваться модификации образа жизни: соблюдения правильного питания, снижения и контроль за массой тела больного, увеличения физической активности, прекращения курения.
Современные рекомендации по диетотерапии СД 2 типа включают в себе следующие принципы: энергетическая ценность пищи, поддерживающая массу тела близкой к идеальной, а в случае избыточного веса – низкокалорийное питание, исключение из рациона питания легкоусвояемых углеводов, доля жиров в суточном рационе не должна превышать 30%, насыщенные жиры должны составлять не более 1/3 от всего потребляемого жира, снижение потребления холестерина (менее 300 мг в сутки), употребление продуктов с высоким содержанием пищевых волокон, сокращение приема алкоголя (менее 30 г в сутки). Хороший эффект оказывает рациональная физическая нагрузка, безопасная и эффективная, с учетом индивидуальных особенностей каждого пациента. Необходимо добиваться снижения веса при его избытке и предупреждения дальнейшего накопления.
Следующим этапом лечения СД 2 типа при неэффективности предшествующего является терапия одним из пероральных сахароснижающих препаратов. Учитывая гетерогенность сахарного диабета 2 типа, при выборе лекарственного препарата необходимо прежде всего определить, какой патогенетический механизм преобладает у данного пациента: нарушение секреции инсулина или инсулинорезистентность.
В дальнейшем для достижения компенсации СД используется комбинация сахароснижающих препаратов разного механизма действия. В фармакотерапии СД 2 типа применяются следующие группы лекарственных препаратов:
• Производные сульфонилмочевины
• Бигуаниды
• Прандиальные регуляторы гликемии
• Тиазолидиндионы
• Ингибиторы глюкозидазы
• Инсулин
Согласно рекомендациям Европейской группы по разработке тактики лечения больных СД 2 типа и Международной федерации диабета, метформин – первый в списке пероральных препаратов, рекомендованных к использованию у больных СД 2 типа и ожирением.
Бигуаниды
Бигуаниды применяются в клинической практике около 50 лет. Еще в средние века бигуаниды растительного происхождения использовались в лечении СД. Оригинальное активное начало бигуанидов – гуанидин – первоначально экстрагировали из растения Galega officinalis (французская лилия) и успешно применяли для уменьшения частоты мочеиспускания и лечения змеиных укусов.
В настоящее время метформин является единственным бигуанидом, рекомендованным для фармакотерапии больных СД 2 типа [2,5,6]. Вопреки тому, что метформин является единственным из препаратов, улучшающим чувствительность к инсулину, применяемых в течение длительного времени, детальные механизмы его действия остаются до конца не ясными.
Первичный антигипергликемический эффект метформина вызван снижением продукции глюкозы печенью, а также продукции свободных жирных кислот (СЖК), окисления жира и частично – усилением периферического захвата глюкозы [13,14].
Антигипергликемические эффекты метформина – это результат воздействия препарата на чувствительность к инсулину на уровне печени, мышечной и жировой тканей [1,15]. Хотя преобладающим является влияние метформина на продукцию глюкозы печенью, именно комбинация его эффектов на уровне всех трех тканей, по–видимому, обусловливает благоприятный фармакологический профиль препарата. В ряде плацебо–контролируемых исследований показано, что инсулинозависимое поглощение глюкозы повышается на 20–30% под влиянием метформина [5,6].
Метформин осуществляет антигипергликемическое действие, в основном снижая продукцию глюкозы печенью, которая в 2–3 раза повышена у больных СД 2 типа. В одном из недавних исследований показано, что у больных СД 2 типа гипергликемия натощак отчасти обусловлена троекратным повышением скорости глюконеогенеза. Исследования in vivo и in vitro показали, что этот механизм действия препарата связан с подавлением процессов глюконеогенеза и в меньшей степени гликогенолиза, что приводит к снижению на 25–30% уровня гликемии натощак [17]. Хорошо известно, что важным этапом обеспечения компенсации углеводного обмена при СД 2 типа является достижение нормогликемии натощак. Последствия повышенной гепатической продукции глюкозы в ночное время у больных СД 2 типа крайне неблагоприятны ввиду стимуляции процессов атерогенеза и развития резистентности к действию сахароснижающих препаратов в течение дня [11,15].
Несколько механизмов ответственны за эти эффекты, и основное действие метформина осуществляется на уровне митохондрий гепатоцитов. Подавляя клеточное дыхание, метформин ингибирует глюконеогенез и вызывает экспрессию транспортеров глюкозы с последующим улучшением утилизации глюкозы [5,6,23]. В изолированных гепатоцитах крыс метформин снижает внутриклеточную концентрацию АТФ, подавляет активность пируват карбоксилаз–фосфоенолпируват карбоксикиназы и стимулирует конверсию пирувата в аланин [17]. Кроме того, на уровне гепатоцитов метформин селективно стимулирует субстрат инсулинового рецептора IRS–2, что вызывает активацию инсулинового рецептора и увеличение поглощения глюкозы посредством повышения транслокации белка–переносчика глюкозы GLUT–1 [5,6,12].
Метформин способствует подавлению глюконеогенеза из таких предшественников глюкозы, как лактат, пируват, глицерол и некоторых аминокислот, а также противодействует глюконеогенетическому действию глюкагона. В первую очередь это происходит вследствие торможения поступления перечисленных субстратов глюконеогенеза в гепатоциты и ингибирования его ключевых ферментов – пируваткарбоксилазы, фруктозо–1,6–бифосфатазы и глюкозо–6–фосфатазы [13,14]. Препарат, усиливая кровообращение в печени и ускоряя процесс превращения глюкозы в гликоген, увеличивает синтез гликогена в печени [12,15].
Наряду с этим возрастает утилизация глюкозы скелетными мышцами и жировой тканью, что приводит к повышению чувствительности тканей к инсулину на 18–50% [5,6]. Повышение чувствительности периферических тканей к действию инсулина под влиянием метформина реализуется посредством ряда клеточных механизмов. В мышечной и жировой ткани метформин повышает связывание инсулина с рецепторами, также наблюдается повышение их числа и аффинности [17,21]. Кроме того, происходит активирование пострецепторных механизмов действия инсулина, в частности тирозинкиназы и фосфотирозин фосфатазы [5,13]. Эффекты действия метформина опосредуются и его специфическим влиянием на синтез и пул глюкозных транспортеров в клетке [6,14]. Под его влиянием происходит стимуляция экспрессии и активности транспортеров глюкозы, увеличение их количества и транслокация из внутриклеточного пула на клеточную мембрану [15,17].
Оказывая влияние на всасывание углеводов в желудочно–кишечном тракте, замедляя его скорость, а также снижая аппетит, метформин способствует уменьшению постпрандиальной гликемии [2,5]. Кроме того, метформин значительно повышает утилизацию глюкозы в кишечнике, усиливая в нем анаэробный гликолиз, как в состоянии насыщения, так и натощак. Поэтому интестинальные эффекты метформина вносят существенный вклад в предотвращение постпрандиальных пиков гликемии, ассоциированных с риском преждевременной смертности от сердечно–сосудистых заболеваний. В результате на фоне терапии метформином постпрандиальная гликемия снижается в среднем на 20–45%.
Подавляющее большинство больных СД 2 типа имеют избыточную массу тела, поэтому первоочередной задачей лечения является снижение и поддержание нормальной массы тела. После лечения метформином у тучных пациентов с СД 2 типа часто наблюдается уменьшение веса тела или отсутствует его увеличение. Напротив, применение производных сульфонилмочевины обычно вызывает увеличение массы тела на 3–4 кг. Показано, что терапия метформин сопровождается снижением висцеро–абдоминального отложения жира [2,5,6].
Повышая печеночную и периферическую чувствительность к эндогенному инсулину, метформин на прямую не влияет на секрецию инсулина [6,11]. Не оказывая прямых эффектов на b–клетки, метформин опосредованно улучшает секрецию инсулина, способствует сохранению функциональной активности b–клеток, снижая глюкозотоксичность и липотоксичность [6,11]. Кроме того, он изменяет фармакодинамику инсулина за счет снижения соотношения связанного инсулина к свободному и повышения соотношения инсулина к проинсулину [14,16]. При этом на фоне уменьшения инсулинорезистентности снижается базальный уровень инсулина в сыворотке крови.
Благодаря всем указанным эффектам метформина происходит снижение уровня глюкозы без риска гипогликемических состояний, что является несомненным достоинством препарата.
Наряду с этим метформин обладает рядом других метаболических эффектов, включая и влияние на жировой обмен [5,12]. Лечение бигуанидами оказывает благоприятный эффект на метаболизм липидов плазмы в связи с гиполипидемическим и антиатерогенным действием (табл. 2). Метформин обладает способностью снижать на 10–30% окисление СЖК. Снижая концентрацию СЖК (на 10–17%), он не только улучшает чувствительность к инсулину, но и способствует коррекции нарушенной секреции инсулина [13,14].
На уровне жировой ткани метформин снижает окисление СЖК, усиливая их реэстерификацию и подавляя липолиз [21]. Повышенная концентрация СЖК у больных СД 2 типа оказывает липотоксическое действие на уровне b–клеток. В скелетных мышцах избыток СЖК подавляет активность пируват дегидрогеназы, а также нарушает транспорт и фосфорилирофание глюкозы [17]. Повышенная концентрация СЖК на уровне печени стимулирует ранние этапы глюконеогенеза.
Лечение метформином сопровождается снижением концентрации триглицеридов (на 10–20%) и, как следствие, снижением печеночного синтеза и повышением клиренса ЛПОНП [2,5,6]. Снижение поступления СЖК к печени, синтеза триглицеридов и повышение чувствительности к инсулину сопровождается уменьшением отложения жира в этом органе. Кроме того, уменьшение концентрации и окисления СЖК способствует улучшению профиля действия эндогенного инсулина, что имеет место на фоне лечения метформином больных СД 2 типа [13,14]. Снижая уровень СЖК, метформин улучшает не только чувствительность тканей к инсулину, но и секрецию инсулина, а также обладает протективными эффектами в отношении липо– и глюкозотоксичности [21]. Кроме того, метформин способствует увеличению концентрации ЛПВП, уменьшает концентрацию хиломикронов и их остатков в постпрандиальный период. Многие из этих эффектов метформина обусловлены уменьшением инсулинорезистентности [16,23].
Снижение кардиоваскулярной заболеваемости и смертности является одной из основных целей терапии СД 2 типа [1,3,4]. Наряду с хорошо известным антигипергликемическим действием метформин обладает целым рядом кардиопротективных эффектов (табл. 2). Первым крупным исследованием, подтвердившим кардиопротективную эффективность метформина у больных СД 2 типа, явилось многоцентровое рандомизированное исследование UKPDS (UK Prospective Diabetes Study, 1998). Результаты исследования показали, что применение метформина, в отличие от лечения препаратами сульфонилмочевины, позволило достоверно снизить риск сосудистых осложнений на 40% [27].
В последние годы появилось много интересных данных о гемодинамических эффектах метформина, которые свидетельствуют о значимой роли препарата в профилактике и замедлении прогрессирования сердечно–сосудистых заболеваний [5,6,23]. Так, метформин положительно влияет на систему гемостаза и реологию крови, обладает способностью не только тормозить агрегацию тромбоцитов, но и снижать риск образования тромбов [6,11,13]. В недавно проведенном у больных пожилого возраста исследовании оценивалось влияние метформина и глибенкламида на депрессию интервала QТ, которую относят к маркерам риска аритмии и внезапной сердечной смерти [19]. Было показано, что лечение метформином не влияло на депрессию интервала QТ, в то время как прием глибенкламида увеличивал депрессию QТ.
Недавние исследования показали улучшение процессов фибринолиза под влиянием терапии метформином, что обусловлено снижением уровня ингибитора активатора плазминогена–1 (ИАП–1), инактивирующего тканевой активатор плазминогена [19]. Кроме того, метформин обладает и непрямым механизмом снижения уровня ИАП–1 [13,18]. Адипоциты висцеральной жировой ткани продуцируют значительно больше ИАП–1, чем адипоциты подкожно–жировой клетчатки, а терапия метформином способствует уменьшению массы висцерального жира.
Важно отметить, что in vitro метформин обладает антиатеросклеротическим действием, воздействуя на ранние стадии развития атеросклероза, нарушая адгезию моноцитов, их трансформацию и способность захватывать липиды [5,6,13]. Метформин тормозит включение липидов в сосудистую стенку и пролиферацию гладкомышечных клеток сосудов. Вазопротективные эффекты метформина заключаются в нормализации цикла сокращения/расслабления артериол, уменьшении проницаемости сосудистой стенки и торможении процессов неоангиогенеза, восстановлении функции пейсмекерных клеток, регулирующих циклическую вазодвигательную активность [6,14]. На фоне терапии метформином повышается транспорт глюкозы в эндотелии и гладких мышцах сосудов, а также в мышце сердца. Кроме того, метформин обладает антиоксидантной активностью, обусловленной торможением клеточных окислительных реакций, в том числе и окислительного гликозилирования белков [13,17].
Таким образом, метформин обладает не только антигипергликемизирующим действием, но и влияет на многочисленные факторы риска сердечно–сосудистых заболеваний, имеющихся у большинства больных СД 2 типа.
В последнее время большое внимание уделяется активной профилактике СД 2 типа [8,9,24]. В крупнейшем исследовании DPP (Diabetes Prevention Program, 2002) было показано, что терапия метформином может эффективно и безопасно предотвращать развитие СД 2 типа у пациентов с НТГ, особенно у пациентов с индексом массы тела (ИМТ) более 25 и имеющих высокий риск развития СД [7]. Так, у пациентов с НТГ и избыточной массой тела, получавших метформин в дозе 850 мг дважды в сутки, отмечалось снижение риска развития СД 2 типа на 31% по сравнению с группой пациентов, не получавших медикаментозной терапии.
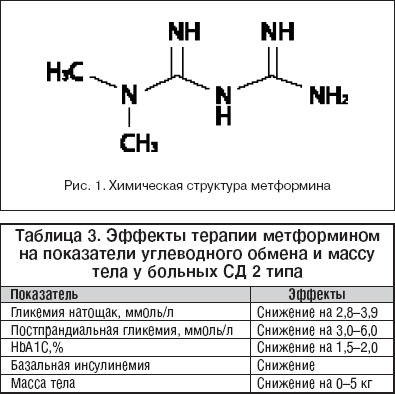
Метформин является диметилбигуанидом, абсорбирующимся в основном в тонком кишечнике, который за долгие годы применения в клинической практике продемонстрировал высокую безопасность, обусловленную наличием в структуре двух метильных групп в положении N1, препятствующих образованию циклической структуры (рис. 1). Отсутствие длинных гидрофобных боковых цепей ограничивает способность к связыванию с клеточной мембраной и активное накопление внутри клетки, чем обусловлена низкая вероятность лактацидоза [2,10,25].
Биологический период полураспада в фазе абсорбции составляет 0,9–2,6 ч. Биодоступность препарата достигает 50–60%. Быстрая элиминация (период полувыведения от 1,7 до 4,5 ч.) обусловливает выведение 90% препарата в неизмененном виде в течение 16–18 ч. При почечной недостаточности уменьшение выделительной функции почек, особенно с возрастом, скорость выведения метформина снижается пропорционально уменьшению клиренса креатинина и возрастает риск лактацидоза.
Результаты клинических исследований свидетельствуют, что метформин снижает HbA1c на 0,6–2,4% [5,6] (табл. 3). Вариабельность степени снижения гликемии связана с исходным уровнем гликемии до инициации лечения метформином. Доказано, что эффективность терапии метформином не зависит от возраста, массы тела, продолжительности сахарного диабета, уровня инсулина и С–пептида крови. При выборе препарата для лечения больного СД 2, особенно с избыточной массой тела, всегда нужно помнить о доказанных преимуществах метформина у такой категории больных. В отличие от производных сульфонилмочевины, инсулина и тиазолидиндионов метформин обладает уникальным действием – он может снижать массу тела [5,6,25].
Лечение препаратом инициируют с 500–850 мг, принимаемых во время ужина или на ночь. В дальнейшем доза препарата постепенно увеличивается на 500–850 мг каждые 7–14 дней. Максимальная рекомендованная доза составляет 2550–3000 мг/сут. в режиме 2–3 приемов. Окончательный антигипергликемический эффект метформина развивается постепенно, как правило, через 3–4 недели после начала лечения. Часть пациентов с СД 2 типа, не переносят метформин в связи с побочными эффектами препарата (диарея, метеоризм, абдоминальный дискомфорт). Эти эффекты, по–видимому, связаны с накоплением препарата в слизистой кишечника и локальным повышением выработки лактата [2,10]. Во избежание таких явлений необходима постепенная титрация дозы препарата, а в некоторых случаях – временное снижение дозы до предыдущей.
Риск развития гипогликемии на фоне терапии метформином практически отсутствует, поскольку препарат не стимулирует продукцию инсулина b–клетками [1,5]. Идеальный пациент для инициации терапии метформином – это больной СД 2 типа с избыточным весом или ожирением и нормальной функцией почек (концентрация креатинина крови <132 ммоль/л у мужчин и <123 ммоль/л у женщин).
Противопоказаниями к назначению метформина являются нарушения функций почек (снижение клиренса креатинина ниже 50 мл/мин. или повышение креатинина в крови выше 1,5 ммоль/л), печеночная недостаточность, гипоксические состояния любой этиологии, а также злоупотребление алкоголем. Следует воздержаться от назначения препарата в период беременности и лактации. Временная отмена бигуанидов показана за 1–2 дня до рентгеноконтрастных исследований в связи с риском развития острой почечной недостаточности и за 5–7 дней до планируемых операций с общей анестезией (усиление гипоксии).
Метформин следует использовать с осторожностью у пожилых пациентов, со сниженной массой тела, концентрация креатинина у которых обманчиво низка и падение уровня которого не отражает истинного снижения скорости гломерулярной фильтрации.
Отсутствие достижения целевого уровня постпрандиальной гликемии на фоне лечения метформином свидетельствует о значительном нарушении функциональной активности b–клеток, относительном дефиците инсулина. В этих случаях необходимо применение комбинации метформина и сахароснижающего препарата с другим механизмом действия.
При комбинированной терапии метформин назначают с производными сульфонилмочевины, меглитинидами, тиазолидиндионами и инсулином, что повышает общую терапевтическую эффективность и значительно улучшает контроль гликемии. При этом препараты обычно назначают в меньших суточных дозах.
В клинической практике эффективной терапевтической схемой является комбинация метформина и инсулина, поскольку значительно улучшается чувствительность к инсулину, не увеличивается риск прибавки массы тела. Кроме того, присоединение метформина к инсулинотерапии сопровождается снижением суточной дозы инсулина на 17–30% и риска гипогликемий. Метформин комбинируют с препаратами инсулинов короткого (сверхкороткого), средней продолжительности действия, а также готовыми смесями инсулина.


Литература
1. Арутюнов Г.П. Сахарный диабет и атеросклероз. Какова оптимальная стратегия сдерживания атеросклеротического процесса? // Сердце. Том 3, №1 (13), 2004, с. 36–40
2. Старостина Е.Г., Древаль А.В. Бигуаниды в лечении сахарного диабета. – М.: Мед.практика, 2000
3. Шубина А.Т., Карпов Ю.А. Возможности предотвращения сердечно–сосудистых осложнений у юольных с сахарным диабетом 2 типа. // РМЖ.. – 2003 т 11, №19 с.1097–1101
4. Abraria C., Duckworth W., McCarren M. et al. Desing of cooperative study on glycemic control and complication in diabetes mellitus type 2 Veterans Affairs Diabetes Trial // J Diabetes Complications. – 2003; 17: 314–322.
5. Cusi K, DeFronzo RA. Metformin: a review of its metabolic effects.// Diabetes Rev 1998; 6: 89–131.
6. Davidson M.B., Peters A.L. An overview of metformin in the treatment of type 2 diabetes mellitus // Am. J Med –1997; 102: 99–110.
7. Diabetes Prevention Program Research Group. Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. // N Engl J Med.– 2002; 346: 393–403.
8. Dunstan D.W., Zimmet P.Z., Welborn T.A.. et al. The rising prevalence of diabetes and imparied glucose tolerance. The Australian diabetes, obesity and lifystyle study.// Diabetes Care 2002; 25: 829–34.
9. Edelstein S.L., Knowler W.C., Bain R.P. et al. Predictor of progression from impaired glucose tolerance to NIDDM: an analysis of six prospective studies.// Diabetes 1997; 46: 701–10.
10. Jones GC, Macklin JP, Alexander WD. Contraindications to the use of metformin.// Br Med J 2003; 326: 4–5.
11. Gregori F., Ambrosi F., Manfrini S. et al. Poorly controlled elderly Type 2 diabetic patients: the effects of increasing sulphonylurea dosages or adding metformin. // Diabet. Med. –1999; 16(12): 1016–24.
12. Lalau JD, Vermersch A, Hary L, Andrejak M, Isnard F, Quichaud J. Type 2 diabetes in elderly: an assessment of metformin. Int J Clin Pharmacol Ther Toxicol 1990; 28: 329–32.
13. Kirpichnikov D., McFarlane S.I., Sowers J.R, Metformin:An Update //Ann Intern Med 2002; 137: 25 –33
14. Klip A., Leiter L.A Cellular mechanism of action of metformin // Diabetes Care 1990; 13 (6): 696–704
15. Matthaei S., Hamann A., Klein H.H., Benecke H. et al. Association of Metformin’s effect to increase insulin–stimulated glucose transport with potentiation of insulin–induced translocation of glucose transporters from intracellular pool to plasma membrane in rat adipocytes // Diabetes. –1999; 40(7): 850–7
16. McFarlane S.I., Banerij M., Sowers J.R. Insulin resistance and cardiovascular disease. //J Clin Endocrinol Metab. – 2001; 86: 713–8
17. Musi N, Hirshman MF, Nygren J. Et all Metformin increases AMP–activated protein kinase activity in skeletal muscle of subjects with type 2 diabetes.// Diabetes 2002; 51: 2074–81
18. Nagi D.K., Yudkin J.S. Effects of metformin on insulin resistance, risk factors for cardiovascular disease, and plasminogen activator inhibitor in NIDDM subjects. A study of two ethnic groups // Diabetes Care. – 1993; 16 (4): 621–9.
19. Najeed S.A., Khan I.A., Molnar J., Somberg J.C. Differential of glyburide (glibenclamidi) and metformin on QT dispersion a potential adenosine triphosptate sensitive K+ channel effect. // Am J Cardiol.–2002; 90(10): 1103–6.
20. Panzram G. Mortality and survival in type 2 (non–insulin–dependent) diabetes mellitus. // Diabetologia.– 1987; 30: 123–31
21. Patane G., Piro S., Rabuazzo A.M., Anello M. et al. Metformin restores insulin secretion altered by chronic exposure to free fatty acids or high glucose: a direct metformin effect on pancreatic beta–cells // Diabetes. –2001; 49(5): 735–740 17 мс
22. Oiknine R., Mooradian A.D. Drug therapy of diabetes in the elderly // Biomed Pharmacother.–2003; 57(5–6):231–239.
23. Owen MR, Doran E, Halestrap AP. Evidence that metformin exerts its anti–diabetic effects through inhibition of complex I of the mitochondrial respiratory chain.// Biochem J 2000; 348: 607–14.
24. Rathmann W., Icks A., Haastert B. et al. Undiagnosed diabetes mellitus among patient with prior myocardial infarction.// Z Kardiol 2002; 91: 620–5.
25. Salpeter S.R., Greyber E., Pasternak G.A., Salpeter E.E. Risk of fatal and nonfatal lactic acidosis with metformin use in type 2 diabetes mellitus: systematic review and meta–analysis. //Arch Intern Med 2003; 163 (21): 2594–602.
26. Taubert G., Winkelmann B.R., Schleiffer T. et al. Prevalence, predictors, and conseguences of unrecognized diabetes mellitus in 3266 patients scheduled for coronary angiography.// Am Heart J 2003 ; 145: 285–91.
27. UK Prospective Diabetes Study (UKPDS) Group. Effect of intensive blood–glucose control with metformin on complication in overweight patients with type 2 diabetes (UKPDS 34). // Lancet 1998; 352: 854–65.
28. Zimmet P.Z., Alberti K.G.M.M. The changing face of macrovascular disease in non–insulin–dependent diabetes mellitus in different cultures: an epidemic inprogress. // Lancet 1997; 350 (suppl.1): S1–S4.












