В настоящее время диабетические ассоциации используют целевые значения гликированного гемоглобина (табл. 1). Так, последнее целевое значение HbA1c, рекомендуемое ADA на основании практичности и снижения развития осложнений «в общем» <7%, с оговоркой «для отдельных пациентов HbA1c следует насколько возможно приблизить к нормальному (<6%) без значимых гипогликемий». В то же время последнее целевое значение HbA1c, принятое среди стран Евросоюза Международной федерацией диабета – <6,5%. Почему именно эта цифра? Эпидемиологические данные указывают на наличие связи между уровнем HbA1c и развитием сердечно–сосудистых заболеваний даже в пределах нормального диапазона значений HbA1c. Это позволяет предположить, что желательно достижение нормальных или даже нижних значений нормы, если это возможно при разумной затрате усилий и средств. По данным UKPDS, риск поражения артерий у больных СД снижается при уровне HbA1c 5,5% (по сравнению с нормальным уровнем <6,1%); это самый низкий уровень HbA1c, который был достигнут в течение определенного времени у значительной группы пациентов в данном исследовании. В исследовании UKPDS применение гипогликемизирующих средств характеризовалось высокой экономической эффективностью, и поэтому уровень HbA1c 6,5% был рекомендован в качестве целевого.
Так, в последнее время широко обсуждается вопрос клинической значимости интенсивного контроля гликемии и необходимости достижения целевого HbA1c 6,5% для каждого с СД.
В основе этой клинической проблемы лежит патофизиологический вопрос роли гипергликемии в развитии и прогрессировании атеросклероза. Актуальность темы связана с тем, что при СД 2 типа:
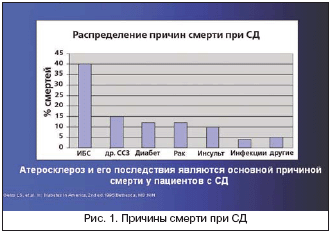
– удваивается смертность от всех причин (рис. 1),
– смертность от сердечно–сосудистых заболеваний в 2–4 раза превышает таковую у лиц без СД,
– более половины причин смерти составляют сердечно–сосудистые заболевания,
– клинические проявления сердечно–сосудистых заболеваний имеют место уже на момент постановки диагноза;
– пациенты с СД имеют более худший прогноз сердечно–сосудистых заболеваний, чем лица без СД.
Строгий гликемический контроль – необходимое условие снижения риска развития осложнений диабета. К ключевым исследованиям, посвященным этой теме, можно отнести UKPDS, STENO–2, ACCORD и ADVANCE.
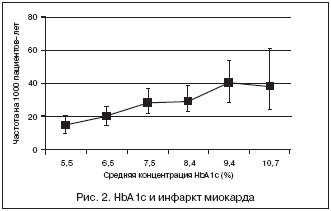
Исследование UKPDS доказало, что интенсивный гликемический контроль у больных СД 2 типа дает основания рассчитывать на снижение преимущественно микрососудистых осложнений [2]. Разница HbA1c в 0,9% между группами на стандартной и интенсивной терапии показала снижение частоты ретино– и нефропатий на 25%. А снижение риска макрососудистых осложнений, а именно ИМ, имело пограничное значение достоверности. Для большинства же людей с СД 2 типа основное – установить целевые уровни именно для устранения риска поражения артерий. Только при эпидемиологической оценке результатов UKPDS стало очевидно, что независимо от терапии имелась стойкая взаимосвязь между гликемическим контролем и развитием как макро–, так и микрососудистых осложнений (рис. 2). Результаты оценки показали, что 1% снижения HbA1c ассоциирован с уменьшением риска ИМ на 14%, атеросклероза периферических сосудов на 43% и инсульта на 12%. И несмотря на выявленную эпидемиологическую взаимосвязь между гликемией и риском сердечно–сосудистых заболеваний, это еще не означает, что улучшение контроля гликемии снизит заболеваемость и смертность от сердечно–сосудистых заболеваний. Для проверки этой гипотезы необходимы хорошо спланированные рандомизированные клинические исследования.
Доказано, что одновременное активное воздействие на показатели артериального давления, липидного обмена, свертывающей системы крови позволяет значительно снизить риск смертности и сердечно–сосудистой заболеваемости у больных СД, причем чем раньше начата такая агрессивная терапия, тем более выраженный эффект она оказывает. Еще одно доказательство этого краеугольного положения современной клинической диабетологии о многофакторном управлении было представлено в конце прошлого года после опубликования результатов дополнительного 5–летнего наблюдения над лицами, принимавшими участие в скандинавском исследовании Steno–2. Ранее было показано, что активная сахароснижающая, антигипертензивная, гиполипидемическая терапия, назначение ацетилсалициловой кислоты в течение 8–летнего периода лечения приводили к снижению риска развития сосудистых и неврологических осложнений СД более чем на 50%. Вместе с тем после окончания этого периода исследования всем пациентам была назначена комплексная терапия, столь успешно зарекомендовавшая себя в группе интенсивно леченных пациентов. Однако, несмотря на то, что последние 5 лет все пациенты получали одинаково активную терапию, через 13 лет после начала этого исследования в группе больных СД, получавших интенсивную терапию с самого начала, сохранялось снижение показателей общей смертности на 20%, сердечно–сосудистой смертности на 13% по сравнению с соответствующими показателями в группе лиц, у которых интенсивная терапия была начата не сразу. То есть при СД имеется определенная «метаболическая память», поэтому так важно назначать адекватную терапию пациентам с диабетом уже в начале лечения.
Главный итог Steno–2 гласил: по сравнению с традиционным подходом интенсивная, многофакторная терапия СД 2 типа способствует как снижению риска сердечно–сосудистых заболеваний, так и микрососудистых осложнений.
И все–таки остался вопрос: каким должен быть целевой уровень гликемии при СД 2 типа?
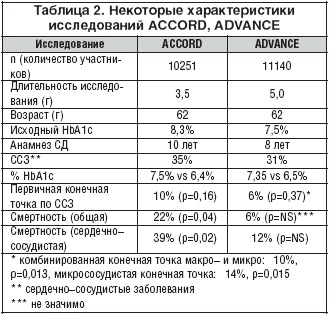
2008 год ознаменовался завершением двух крупномасштабных исследований: ACCORD (The Action to Control Cardiovascular Risk in Diabetes) и ADVANCE (The Action in Diabetes and Vascular Disease: Preterax and Diamicron Modified Release Controlled Evaluation), сравнивающих две стратегии терапии – интенсивную (цель HbA1c ≤6,5%) и стандартную для ответа на вопрос, возможно ли снизить риск развития сердечно–сосудистых заболеваний и смертности у пациентов с СД 2 типа путем интенсивного контроля гликемии и достижения значения гликозилированного гемоглобина менее 6,5% [3–5]. Из–за более высокой смертности в группе интенсивной терапии гипогликемическая ветвь исследования ACCORD была завешена досрочно. Предварительный анализ данных ACCORD не объяснил причины повышения смертности в группе интенсивного лечения, и не обнаружено связи с двумя потенциально «обвиняемыми» факторами – гипогликемиями (хотя более тяжелые гипогликемии и наблюдались в группе интенсивного контроля, они не были значимыми) и росиглитазоном (повышенного риска смерти среди больных, принимавших росиглитазон не было выявлено). К настоящему времени результаты этого исследования не опубликованы полностью, поэтому можно только предполагать, что лежит в основе обнаруженного увеличения смертности при проведении интенсивной сахароснижающей терапии. Обсуждаются пять возможных вариантов:
• ложность наблюдений
• изменение выводов при последующем анализе
• побочные эффекты используемых лекарственных препаратов
• правдивость результатов
• причина – не строгий контроль, а интенсивность интервенций.
Действительно, вторичный анализ данных с учетом комбинации лекарственных препаратов, профиля гликемии, сопутствующих факторов риска, возможно, сможет прояснить, шутки ли это статистики или увеличение смертности при интенсивном контроле гликемии имеет место. На наш взгляд, «строгий контроль» – не одно и то же, что и «нормальный профиль гликемии». А достижение терапевтических целей не всегда служит доказательством оптимального гликемического контроля и эффективного лечения СД 2 типа. Эта позиция заслуживает более внимательного и подробного изучения в дальнейшем.
Результаты исследования ADVANCE не подтвердили неблагоприятную тенденцию смертности, сообщенную по данным исследования ACCORD [7].
Следует отметить, что результаты ADVANCE основаны на более чем в два раза большем количестве данных, чем в ACCORD (табл. 2). ADVANCE также был задуман для оценки эффективности стратегии, нацеленной на снижение уровня HbA1c ≤6,5 в отношении основных сосудистых исходов у пациентов с СД 2 типа. В группе интенсивного контроля достигали целевого уровня HbA1c 6,5%, тогда как в группе стандартного контроля целевые значения гликемии не устанавливались, регламентировались локальными рекомендациями. Для достижения цели HbA1c 6,5% в группе с интенсивным контролем врачам предоставлялись следующие возможности: назначение Диабетона МВ как единственно допустимого препарата из группы производных сульфонилмочевины, повышение дозы Диабетона МВ до максимальной (на момент завершения исследования 70% пациентов в группе интенсивного контроля гликемии получали Диабетон МВ в дозе 4 таблеток), затем при необходимости – добавление любых других пероральных сахароснижающих препаратов (за исключением производных сульфонилмочевины), добавление инсулина. У пациентов, рандомизированных в группу со стандартным контролем гликемии, режим лечения мог включать любые препараты, кроме Диабетона МВ (с его заменой, если назначался ранее).
Характерная черта: дизайн исследования, его проведение, сбор, анализ, интерпретация и представление результатов проводились комитетом специалистов, независимо от спонсоров. Диабетон МВ был признан наилучшим кандидатом для этого исследования по ряду причин [8]. Если говорить об альтернативе метформина в качестве основного препарата группы интенсивного контроля, то в связи с тем, что использование метформина ассоциируется с высокой частотой случаев непереносимости и наличием противопоказаний (около 30%), использование метформина в качестве основного препарата могло потребовать нежелательного исключения значительного количества пациентов, удовлетворяющих критериям отбора, что привело бы к систематической ошибке в исследовании. Что касается других препаратов группы сульфонилмочевины, то, во–первых, накоплен громадный опыт применения Диабетона МВ в диабетологии, во–вторых, препарат вовремя обеспечивает прямое превентивное действие на сердечно–сосудистую систему, связанное главным образом с уникальным антиоксидантным эффектом, приводящим к подавлению окисления ЛПНП и уменьшению выработки свободных радикалов. Кроме того, в настоящее время Диабетон МВ общепризнанно считается самым безопасным производным сульфонилмочевины среди сахароснижающих препаратов. Исследование GUIDE подтвердило, что при одинаковом уровне эффективности частота эпизодов гипогликемии при назначении Диабетона МВ на 50% меньше, чем при назначении глимепирида [10], что делает еще более убедительным обоснование возможности его применения в высоких дозах (до 4 таблеток в сутки).
В исследовании ADVANCE интенсивный контроль глюкозы крови достоверно снижал частоту первичной комбинированной точки, включавшей основные макро– и/или микрососудистые события – на 10%, приводил к значительному снижению риска нефропатии – на 21% (в т.ч. впервые продемонстрирована возможность предупреждения развития нефропатии), риска протеинурии – на 30%; достигнута отчетливая, хотя и статистически недостоверная тенденция к снижению риска сердечно–сосудистой смерти (12%).
Противоречия исходов двух исследований заставили врачей задуматься об агрессивности сахароснижающих интервенций с целевыми уровнями гликемии ниже указанных в рекомендациях. Комментируя полученные противоречия, эксперты прежде всего обратили внимание на существенные различия в дизайне испытаний (табл. 3). Хотя большинство участников в обоих исследованиях получали сахароснижающие препараты различных классов, в испытании ADVANCE все пациенты группы интенсивного контроля гликемии в качестве базовой терапии получали Диабетон МВ, в то время как в испытании ACCORD не было ограничений в их использовании. При этом тиазолидиндионы очень часто применялись в ACCORD (в 90% случаев росиглитазон) и только у менее 20% пациентов в испытании ADVANCE. Средний уровень HbA1c в исследовании ADVANCE составил 6,5%, только малая часть пациентов достигла уровня HbA1c ниже 6,0%. В исходах обоих исследований, несмотря на сопоставимость достигнутого контроля гликемии, темпы снижения HbA1c в группе интенсивного контроля были значительно выше в испытании ACCORD (1,4% за 4 месяца против 0,5% за 6 месяцев и 0,6% за 12 месяцев в испытании ADVANCE) [12]. Кроме того, интенсивный контроль гликемии в исследовании ADVANCE не сопровождался значимым увеличением риска гипогликемии (частота тяжелых гипогликемий составила 0,007%).
Более частое применение тиазолидиндионов и инсулина в испытании ACCORD, по–видимому, объясняет прибавку массы тела на 3,5 кг в группе интенсивного контроля, которой практически не было отмечено среди участников группы интенсивного контроля в испытании ADVANCE. Остается неясным, имели ли больные с большим приростом массы тела в испытании ACCORD (28% из которых имели прибавку более 10 кг) больший риск сердечно–сосудистых событий и смерти, чем больные с меньшим приростом массы тела.
Хотя исследования и не были идентичными, пока не ясно, насколько их различие может объяснить разницу результатов.
Итоги проведенных испытаний позволяют предположить, что нормализация уровня гликемии у больных СД 2 типа ассоциирована с благоприятными отдаленными исходами. Кроме того, клиницисты, ведущие пациентов с диабетом, должны продолжать уделять особое внимание прекращению курения, диетическим рекомендациям, советам по физическим нагрузкам, контролю артериального давления, применению аспирина и статинов.
Ряд экспертов высказывают точку зрения, что в настоящее время агрессивный контроль гликемии в условиях контроля АД и липидов не показывает явного преимущества в отношении снижения риска сердечно–сосудистых событий у пациентов с имеющейся сердечно–сосудистой патологией или пациентов высокого риска.
Но существует и другое мнение о том, что «строгий контроль» – не одно и то же, что и «нормальный профиль гликемии», и без понимания того, что составляет «норма», мы не можем утверждать, что строгий контроль не имеет преимуществ [13–14]. Кроме того, популяции пациентов данных исследований составляют лица с имеющимися сердечно–сосудистыми заболеваниями и множественными факторами риска, длительными проблемами контроля глюкозы крови. У такого контингента не стоит ожидать явных эффектов близконормальных показателей гликемии в ближайшем будущем. Результаты описанных исследований неприменимы к лицам с СД и более низким сосудистым риском, без истории сердечно–сосудистых заболеваний, а поскольку оба испытания не проводились у таких пациентов, в этой популяции больных эффект интенсивного контроля гликемии следует изучать [15]. Это тем более интересно, что в подгруппе участников с интенсивным контролем в испытании ACCORD, не имевших исходных сердечно–сосудистых заболеваний или с уровнем HbA1c ниже 8%, при наблюдении выявлено значительно меньше фатальных и нефатальных сердечно–сосудистых событий, чем у больных более высокого риска.
Оба испытания внесли важный вклад в понимание проблем терапии сахарного диабета, но не дали определенного ответа на вопрос о целевом уровне гликемического контроля в профилактике сердечно–сосудистых заболеваний.
Что касается практического применения полученных результатов, можно сформулировать следующие рекомендации:
• Держать HbA1c близким к 7,0% у пациентов с СД 2 типа >60 лет с сердечно–сосудистым риском
• Более молодым пациентам с впервые выявленным СД 2 типа и всем пациентам с СД 1 типа следует приближаться настолько близко к нормальным значениям HbA1c, насколько это возможно (вышеуказанные группы не проверены в клинических исследованиях)
• Интенсифицировать контроль других факторов сердечно–сосудистого риска
• Интенсифицировать поведенческую терапию
• Использовать стратегии, минимизирующие риск гипогликемии
Хотя лечение больных, включенных в крупные рандомизированные многоцентровые исследования, в определенной мере отличается от ежедневного стандартного подхода, однако именно стратегии терапии, успешно апробированные при проведении подобных исследований, должны широко внедряться в рутинную клиническую практику оказания помощи пациентам, страдающим СД. В этом ключе стратегия, базирующая на применении Диабетона МВ, позволяет эффективно и безопасно контролировать гликемию, защищая пациентов от развития серьезных осложнений.


Литература
1. Aldasouqi SA, Gossain VV, Hemoglobin A1c: Past, present and future. Ann Saudi Med. 2008 Nov–Dec;28(6):411–9.
2. UK Prospective Diabetes Study (UKPDS) Group.Intensive blood–glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet 352 (9131) 837–853 (1998).
3. Karalliedde J, Gnudi L. ACCORD and ADVANCE: a tale of two studies on the Merits control in type 2 diabetic patients. Nephrol Dial Transplant. 2008 Jun;23(6):1796–8. Epub 2008 Apr 10.
4. Soo Yeon S, Nesto RW. Implications of intensive glycemic control on cardiovascular disease: early reports from the ACCORD and ADVANCE Trials. Rev Cardiovasc Med. 2008 Winter;9(1):1–4. Review.
5. Radermecker RP, Philips JC, Jandrain B, Paquot N, Scheen AJ. Blood glucose control and cardiovascular disease in patiens with type 2 diabetes. Results of ACCORD, ADVANCE and VA–Diabetes trials. Rev Med Liege, 2008, Jul–Aug; 63(7–8):511–8
6. Hauner H, HbA1c of 6.5%. A rigid goal in diabetes therapy? (interview by Dr. Dirk Einecke), MMW Fortschr Med., 2008 Jun 26;150(26–27):16
7. Fuchtenbusch M, Hummel M., Intensive blood sugar treatment in type 2 diabetics: no evidence for increased mortality in the ADVANCE study compared with ACCORD study, MMW Fortschr Med. 2008 Apr 24;150(17):42–4.
8. (the ADVANCE trial): a randomized controlled trial. Lancet 2007; 370:829–40
9. Monami M. Are sulfonylureas all the same? A cohort study on cardiovascular and cancer–related mortality. Diabetes Metad Res Rev. 2007; 23: 479–484.
10. Selvin E, Marinopoulos S, Berkenblit G, et al. Meta–analysis: glycosylated hemoglobin and cardiovascular disease in diabetes mellitus. Ann Intern Med 2004; 141: 421–31.
11. Dluhy RG, McMahon GT. Intensive glycemic control in the ACCORD and ADVANCE trials. N Engl J Med. 2008 Jun 12;358(24):2630–3. Epub 2008 Jun 6.
12. The ADVANCE Collaborative Group. N Engl J Med. 2008; 358; 2560–2572.
13. ADVANCE Management Committee. Study Rational and Design of ADVANCE: Action in diabetes and vascular disease–preterax nad diamicron MR controlled evaluation. Diabetologia 2001; 44: 1118–20.
14. Ismail–Beigi, Moghissi E.S. Glycemia management and cardiovascular risk in type 2 diabetes: an evolving perspective. Endoc Pract 2008 Jul–Aug;14(5):639–43.
15. Hoerger TJ, Ahmann AJ. The impact of diabetes and associated cardiometabolic risk factors on members: strategies for optimizing outcomes. Rev Med Liege 2008 Jul–Aug;63(7–8):511–8.












