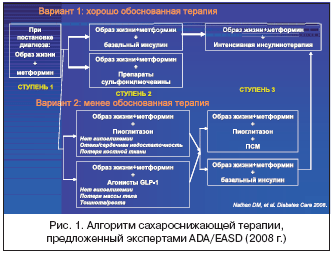
–ü—Ä–Ķ–ī–ĺ—ā–≤—Ä–į—Č–Ķ–Ĺ–ł–Ķ –ī–ĺ–Ľ–≥–ĺ—Ā—Ä–ĺ—á–Ĺ—č—Ö –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ —Ā–į—Ö–į—Ä–Ĺ–ĺ–≥–ĺ –ī–ł–į–Ī–Ķ—ā–į (–°–Ē) —ā—Ä–Ķ–Ī—É–Ķ—ā —ā—Č–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ł –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź —É—Ä–ĺ–≤–Ĺ—Ź –≥–Ľ—é–ļ–ĺ–∑—č –≤ –ļ—Ä–ĺ–≤–ł, –ļ–ĺ—ā–ĺ—Ä—č–Ļ –≤ –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–Ķ —Ā–Ľ—É—á–į–Ķ–≤ —ā—Ä—É–ī–Ĺ–ĺ –ī–ĺ—Ā—ā–ł–≥–Ĺ—É—ā—Ć –Ĺ–į –ł—Ā—Ö–ĺ–ī–Ĺ–ĺ–Ļ —Ā—ā—É–Ņ–Ķ–Ĺ–ł –į–Ľ–≥–ĺ—Ä–ł—ā–ľ–į —Ā –Ņ–ĺ–ľ–ĺ—Č—Ć—é –ľ–ĺ–Ĺ–ĺ—ā–Ķ—Ä–į–Ņ–ł–ł, —Ā–≤—Ź–∑–į–Ĺ–Ĺ–ĺ–Ļ –≤ –Ņ–Ķ—Ä–≤—É—é –ĺ—á–Ķ—Ä–Ķ–ī—Ć —Ā –Ņ—Ä–ł–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–Ķ–ľ –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–į. –í—ā–ĺ—Ä–į—Ź —Ā—ā—É–Ņ–Ķ–Ĺ—Ć –į–Ľ–≥–ĺ—Ä–ł—ā–ľ–į – —ć—ā–ĺ –Ĺ–į—á–į–Ľ–ĺ –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł. –ē–Ķ –Ņ–Ķ—Ä–≤—č–Ļ –ĺ–Ī—Ź–∑–į—ā–Ķ–Ľ—Ć–Ĺ—č–Ļ –ļ–ĺ–ľ–Ņ–ĺ–Ĺ–Ķ–Ĺ—ā – –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ, –≤—ā–ĺ—Ä–į—Ź —Ā–ĺ—Ā—ā–į–≤–Ľ—Ź—é—Č–į—Ź –ľ–ĺ–∂–Ķ—ā –≤–į—Ä—Ć–ł—Ä–ĺ–≤–į—ā—Ć. –ß–į—Č–Ķ –≤—Ā–Ķ–≥–ĺ —ć—ā–ĺ –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–—Ā–Ķ–ļ—Ä–Ķ—ā–į–≥–ĺ–≥–ł –≤ –≤–ł–ī–Ķ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤ —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č. –†–ĺ—Ā—Ā–ł—Ź –≤ –ī–į–Ĺ–Ĺ–ĺ–ľ —Ā–Ľ—É—á–į–Ķ –Ĺ–Ķ –ł—Ā–ļ–Ľ—é—á–Ķ–Ĺ–ł–Ķ.
–§–į–ļ—ā–ł—á–Ķ—Ā–ļ–ł –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł—é –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–į —Ā –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–—Ā–Ķ–ļ—Ä–Ķ—ā–į–≥–ĺ–≥–į–ľ–ł –≤ —ā–Ķ—á–Ķ–Ĺ–ł–ł —ā–ĺ–≥–ĺ –ł–Ľ–ł –ł–Ĺ–ĺ–≥–ĺ –≤—Ä–Ķ–ľ–Ķ–Ĺ–ł –Ņ–ĺ–Ľ—É—á–į—é—ā –Ņ–ĺ—á—ā–ł –≤—Ā–Ķ –Ī–ĺ–Ľ—Ć–Ĺ—č–Ķ —Ā–į—Ö–į—Ä–Ĺ—č–ľ –ī–ł–į–Ī–Ķ—ā–ĺ–ľ 2 —ā–ł–Ņ–į. –£–ī–ł–≤–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ, –ĺ–ī–Ĺ–į–ļ–ĺ, —ā–ĺ, —á—ā–ĺ –ī–ĺ —Ā–ł—Ö –Ņ–ĺ—Ä —ā–ĺ—á–Ĺ–ĺ –Ĺ–Ķ –ł–∑–≤–Ķ—Ā—ā–Ĺ–ĺ, –ļ–į–ļ –∂–Ķ –≤–Ľ–ł—Ź–Ķ—ā –Ņ–ĺ–ī–ĺ–Ī–Ĺ–ĺ–≥–ĺ —Ä–ĺ–ī–į –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ķ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –Ĺ–į —Ā–Ķ—Ä–ī–Ķ—á–Ĺ–ĺ–—Ā–ĺ—Ā—É–ī–ł—Ā—ā—č–Ķ –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł—Ź —Ā–į—Ö–į—Ä–Ĺ–ĺ–≥–ĺ –ī–ł–į–Ī–Ķ—ā–į. –ė–ľ–Ķ—é—Č–ł–Ķ—Ā—Ź —Ā–≤–Ķ–ī–Ķ–Ĺ–ł—Ź –Ņ–ĺ —ć—ā–ĺ–Ļ –Ņ—Ä–ĺ–Ī–Ľ–Ķ–ľ–Ķ –Ĺ–Ķ–ĺ–ī–Ĺ–ĺ–∑–Ĺ–į—á–Ĺ—č.
–í 1998 –≥–ĺ–ī—É –Ņ—Ä–ł –į–Ĺ–į–Ľ–ł–∑–Ķ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤ –Ī–ĺ–Ľ—Ć—ą–ĺ–≥–ĺ —Ä–į–Ĺ–ī–ĺ–ľ–ł–∑–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–≥–ĺ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź «UK Prospective Diabetes Study» (UKPDS) –Ī—č–Ľ–ĺ –ĺ–Ī–Ĺ–į—Ä—É–∂–Ķ–Ĺ–ĺ, —á—ā–ĺ –ĺ–Ī—Č–į—Ź —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć –ł —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć, —Ā–≤—Ź–∑–į–Ĺ–Ĺ–į—Ź —Ā –ī–ł–į–Ī–Ķ—ā–ĺ–ľ, –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–Ē 2 —ā–ł–Ņ–į, –Ņ–ĺ–Ľ—É—á–į—é—Č–ł—Ö –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ķ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–ĺ–ľ –ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č, –Ī—č–Ľ–ł —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –Ĺ–į 96 –ł 60%, –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–ĺ –≤—č—ą–Ķ –į–Ĺ–į–Ľ–ĺ–≥–ł—á–Ĺ—č—Ö –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–Ķ–Ļ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –Ĺ–į—Ö–ĺ–ī—Ź—Č–ł—Ö—Ā—Ź –Ĺ–į –Ľ–Ķ—á–Ķ–Ĺ–ł–ł —ā–ĺ–Ľ—Ć–ļ–ĺ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č [3]. –í —ā–ĺ –≤—Ä–Ķ–ľ—Ź —ć—ā–ł —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č –≤—č–∑–≤–į–Ľ–ł –Ĺ–Ķ–ī–ĺ–≤–Ķ—Ä–ł–Ķ –ł –Ī—č–Ľ–ł —Ä–į—Ā—Ü–Ķ–Ĺ–Ķ–Ĺ—č –į–≤—ā–ĺ—Ä–į–ľ–ł, –ļ–į–ļ —Ā–Ľ—É—á–į–Ļ–Ĺ–ĺ –≤–ĺ–∑–Ĺ–ł–ļ—ą–ł–Ķ –ł –Ĺ–Ķ –ĺ—ā—Ä–į–∂–į—é—Č–ł–Ķ –ĺ–Ī—ä–Ķ–ļ—ā–ł–≤–Ĺ—É—é —Ä–Ķ–į–Ľ—Ć–Ĺ–ĺ—Ā—ā—Ć. –°—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ—É—é —Ä–į–∑–Ĺ–ł—Ü—É –≤ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į—ā–Ķ–Ľ–ł –ĺ–Ī—ä—Ź—Ā–Ĺ—Ź–Ľ–ł «–Ĺ–Ķ–Ķ—Ā—ā–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ» –Ĺ–ł–∑–ļ–ĺ–Ļ –Ľ–Ķ—ā–į–Ľ—Ć–Ĺ–ĺ—Ā—ā—Ć—é –ĺ—ā —Ā–Ķ—Ä—Ć–Ķ–∑–Ĺ—č—Ö —Ā–Ķ—Ä–ī–Ķ—á–Ĺ–ĺ–—Ā–ĺ—Ā—É–ī–ł—Ā—ā—č—Ö –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ, –∑–į—Ą–ł–ļ—Ā–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ –≤ –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ć–Ĺ–ĺ–Ļ –≥—Ä—É–Ņ–Ņ–Ķ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –Ĺ–į –ľ–ĺ–Ĺ–ĺ—ā–Ķ—Ä–į–Ņ–ł–ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č.
–ě–ī–Ĺ–į–ļ–ĺ —ā—Ä–ł –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–ł—Ö —ć–Ņ–ł–ī–Ķ–ľ–ł–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź, –Ī–į–∑–ł—Ä—É—é—Č–ł—Ö—Ā—Ź –Ĺ–į –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö –ī–į–Ĺ–Ĺ—č—Ö –ł –ĺ–Ņ—É–Ī–Ľ–ł–ļ–ĺ–≤–į–Ĺ–Ĺ—č—Ö –≤ 2000–2004 –≥–ĺ–ī–į—Ö, –Ņ–ĺ–ī—ā–≤–Ķ—Ä–ī–ł–Ľ–ł –≤—č—ą–Ķ–Ņ—Ä–ł–≤–Ķ–ī–Ķ–Ĺ–Ĺ—č–Ķ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č UKPDS –ĺ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ–ĺ–Ļ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ –Ĺ–į –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –Ī–ł–≥—É–į–Ĺ–ł–ī–į–ľ–ł –ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č [4–6]. –ü–ĺ—Ā–Ľ–Ķ —ā–ĺ–≥–ĺ, –ļ–į–ļ –≤ –ī–į–Ĺ–Ĺ—č—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź—Ö —Ā—Ä–į–≤–Ĺ–ł–≤–į–Ķ–ľ—č–Ķ –≥—Ä—É–Ņ–Ņ—č –Ī—č–Ľ–ł —Ā–ļ–ĺ—Ä—Ä–Ķ–ļ—ā–ł—Ä–ĺ–≤–į–Ĺ—č –Ņ–ĺ –ī—Ä—É–≥–ł–ľ —Ā–ĺ–Ņ—É—ā—Ā—ā–≤—É—é—Č–ł–ľ —Ą–į–ļ—ā–ĺ—Ä–į–ľ, –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ, –≤–Ľ–ł—Ź—é—Č–ł–ľ –Ĺ–į —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć, –Ņ–į—Ü–ł–Ķ–Ĺ—ā—č —Ā–ĺ—Ö—Ä–į–Ĺ–ł–Ľ–ł –Ņ—Ä–Ķ–∂–Ĺ–ł–Ķ —Ä–į–∑–Ľ–ł—á–ł—Ź –≤ —É—Ä–ĺ–≤–Ĺ–Ķ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł. –ü–ĺ –ľ–Ĺ–Ķ–Ĺ–ł—é –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į—ā–Ķ–Ľ–Ķ–Ļ, —É–ļ–į–∑–į–Ĺ–Ĺ—č–Ķ —Ä–į–∑–Ľ–ł—á–ł—Ź –Ĺ–Ķ–Ľ—Ć–∑—Ź –Ī—č–Ľ–ĺ —É–Ī–Ķ–ī–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –ĺ–Ī—ä—Ź—Ā–Ĺ–ł—ā—Ć –Ĺ–ł —Ä–į–∑–Ľ–ł—á–Ĺ–ĺ–Ļ —ā—Ź–∂–Ķ—Ā—ā—Ć—é —Ā–ĺ—Ā—ā–ĺ—Ź–Ĺ–ł—Ź –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –Ĺ–ł —Ä–į–∑–Ľ–ł—á–Ĺ–ĺ–Ļ –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā—Ć—é –Ĺ–į–Ľ–ł—á–ł—Ź —É –Ĺ–ł—Ö –°–Ē [5,6].
–í 2004–2005 –≥–ĺ–ī–į—Ö –Ņ–ĺ—Ź–≤–ł–Ľ–ł—Ā—Ć –Ķ—Č–Ķ –ī–≤–į —ć–Ņ–ł–ī–Ķ–ľ–ł–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź, –ĺ—Ā–Ĺ–ĺ–≤–į–Ĺ–Ĺ—č—Ö –Ĺ–į –ī–į–Ĺ–Ĺ—č—Ö —Ä–Ķ–≥–ł—Ā—ā—Ä–ĺ–≤, –ļ–ĺ—ā–ĺ—Ä—č–Ķ –Ī—č–Ľ–ł –Ņ–ĺ—Ā–≤—Ź—Č–Ķ–Ĺ—č —ā–Ķ–ľ–Ķ –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –Ī–ł–≥—É–į–Ĺ–ł–ī–į–ľ–ł –ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č. –í –ĺ—ā–Ľ–ł—á–ł–ł –ĺ—ā –Ņ—Ä–Ķ–ī—č–ī—É—Č–ł—Ö –≤ –Ĺ–ł—Ö –Ĺ–Ķ –Ī—č–Ľ–ĺ –ĺ–Ī–Ĺ–į—Ä—É–∂–Ķ–Ĺ–ĺ –ļ–į–ļ–ĺ–≥–ĺ––Ľ–ł–Ī–ĺ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł—Ź —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –Ņ—Ä–ł –Ņ–ĺ–ī–ĺ–Ī–Ĺ–ĺ–Ļ –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł [7,8]. –°—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ—č–ľ –Ņ—Ä–Ķ–ł–ľ—É—Č–Ķ—Ā—ā–≤–ĺ–ľ —ć—ā–ł—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ļ –Ņ–ĺ —Ā—Ä–į–≤–Ĺ–Ķ–Ĺ–ł—é —Ā –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź–ľ–ł, –ĺ—Ā–Ĺ–ĺ–≤–į–Ĺ–Ĺ—č–ľ–ł –Ĺ–į –į–Ĺ–į–Ľ–ł–∑–Ķ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –ľ–į—ā–Ķ—Ä–ł–į–Ľ–į, —Ź–≤–Ľ—Ź–Ľ—Ā—Ź –Ī–ĺ–Ľ—Ć—ą–ĺ–Ļ –ĺ–Ī—ä–Ķ–ľ –≤–ļ–Ľ—é—á–Ķ–Ĺ–Ĺ—č—Ö –≤ –Ĺ–ł—Ö –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤. –í —ā–ĺ –∂–Ķ –≤—Ä–Ķ–ľ—Ź –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź, –ł—Ā–Ņ–ĺ–Ľ—Ć–∑—É—é—Č–ł–Ķ –ī–į–Ĺ–Ĺ—č–Ķ —Ä–Ķ–≥–ł—Ā—ā—Ä–ĺ–≤, –Ĺ–Ķ –ł–ľ–Ķ–Ľ–ł –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā–ł –Ņ—Ä–ł –į–Ĺ–į–Ľ–ł–∑–Ķ –ľ–į—ā–Ķ—Ä–ł–į–Ľ–ĺ–≤ —É—á–ł—ā—č–≤–į—ā—Ć –≤–Ľ–ł—Ź–Ĺ–ł–Ķ –Ĺ–į —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć –ļ–į–ļ–ł—Ö––Ľ–ł–Ī–ĺ –ľ–Ķ—ā–į–Ī–ĺ–Ľ–ł—á–Ķ—Ā–ļ–ł—Ö –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–Ķ–Ļ –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ –ł–Ľ–ł –ł–ľ–Ķ—é—Č–ł—Ö—Ā—Ź —É –Ĺ–ł—Ö —Ą–į–ļ—ā–ĺ—Ä–ĺ–≤ —Ä–ł—Ā–ļ–į. –í —ć—ā–ł—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź—Ö –Ĺ–į–Ľ–ł—á–ł–Ķ —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā–ĺ–Ņ—É—ā—Ā—ā–≤—É—é—Č–ł—Ö —ā—Ź–∂–Ķ–Ľ—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ –≤—č—Ź–≤–Ľ—Ź–Ľ–ĺ—Ā—Ć –ł–Ľ–ł –Ņ–ĺ —Ā–ĺ–Ņ—É—ā—Ā—ā–≤—É—é—Č–ł–ľ –ī–ł–į–≥–Ĺ–ĺ–∑–į–ľ, –≤–ļ–Ľ—é—á–Ķ–Ĺ–Ĺ—č–ľ –≤ –∑–į–Ņ–ł—Ā–ł —Ä–Ķ–≥–ł—Ā—ā—Ä–ĺ–≤, –ł–Ľ–ł –Ņ–ĺ –Ņ—Ä–ł–Ĺ–ł–ľ–į–Ķ–ľ—č–ľ –Ī–ĺ–Ľ—Ć–Ĺ—č–ľ–ł –Ľ–Ķ–ļ–į—Ä—Ā—ā–≤–į–ľ–ł. –≠—ā–ĺ –Ĺ–Ķ –Ņ–ĺ–∑–≤–ĺ–Ľ—Ź–Ľ–ĺ –ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ –ĺ–Ī—ä–Ķ–ļ—ā–ł–≤–Ĺ–ĺ –ĺ—Ü–Ķ–Ĺ–ł–≤–į—ā—Ć –≤—č—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć —Ā–ĺ–Ņ—É—ā—Ā—ā–≤—É—é—Č–Ķ–Ļ –Ņ–į—ā–ĺ–Ľ–ĺ–≥–ł–ł –ł –Ķ–Ķ –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ–Ķ –≤–Ľ–ł—Ź–Ĺ–ł–Ķ –Ĺ–į —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö.
–í —ā–ĺ –∂–Ķ –≤—Ä–Ķ–ľ—Ź —ć–Ņ–ł–ī–Ķ–ľ–ł–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź, –ĺ—Ā–Ĺ–ĺ–≤–į–Ĺ–Ĺ—č–Ķ –Ĺ–į –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–ľ –ľ–į—ā–Ķ—Ä–ł–į–Ľ–Ķ, –ļ–į–ļ –Ņ—Ä–į–≤–ł–Ľ–ĺ, –≤–ļ–Ľ—é—á–į–Ľ–ł –Ī–ĺ–Ľ—Ć—ą–ł–Ļ –Ņ—Ä–ĺ—Ü–Ķ–Ĺ—ā –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł—Ź–ľ–ł –ł–Ľ–ł —ā—Ź–∂–Ķ–Ľ—č–ľ–ł —Ā–ĺ–Ņ—É—ā—Ā—ā–≤—É—é—Č–ł–ľ–ł –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź–ľ–ł. –Ę–į–ļ, –ĺ–ī–ł–Ĺ –ł–∑ –≤—č—ą–Ķ—É–Ņ–ĺ–ľ—Ź–Ĺ—É—ā—č—Ö –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö –ĺ–Ī–∑–ĺ—Ä–ĺ–≤ –ĺ—Ā–Ĺ–ĺ–≤—č–≤–į–Ľ—Ā—Ź —ā–ĺ–Ľ—Ć–ļ–ĺ –Ĺ–į –ī–į–Ĺ–Ĺ—č—Ö –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –Ņ–ĺ–ī—ā–≤–Ķ—Ä–∂–ī–Ķ–Ĺ–Ĺ—č–ľ –ī–ł–į–≥–Ĺ–ĺ–∑–ĺ–ľ –ł—ą–Ķ–ľ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł —Ā–Ķ—Ä–ī—Ü–į [4]. –ü–ĺ–Ĺ—Ź—ā–Ĺ–ĺ, —á—ā–ĺ –Ņ–ĺ–ī–ĺ–Ī–Ĺ—č–ľ –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į–ľ —Ā–≤–ĺ–Ļ—Ā—ā–≤–Ķ–Ĺ–Ķ–Ĺ –Ī–ĺ–Ľ–Ķ–Ķ –≤—č—Ā–ĺ–ļ–ł–Ļ –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ—Ć —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł. –ė—Ā—Ö–ĺ–ī—Ź –ł–∑ —ć—ā–ĺ–≥–ĺ –ĺ—ā–ľ–Ķ—á–Ķ–Ĺ–Ĺ—É—é —Ä–į–∑–Ĺ–ł—Ü—É –≤–ĺ –≤–Ľ–ł—Ź–Ĺ–ł–ł –Ĺ–į —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –Ī–ł–≥—É–į–Ĺ–ł–ī–į–ľ–ł/—Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ–ĺ–Ļ –≤–Ņ–ĺ–Ľ–Ĺ–Ķ –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ –ĺ–Ī—ä—Ź—Ā–Ĺ–ł—ā—Ć —ā–Ķ–ľ, —á—ā–ĺ –Ņ–ĺ–ī–ĺ–Ī–Ĺ–į—Ź —ā–Ķ—Ä–į–Ņ–ł—Ź —Ā–Ņ–ĺ—Ā–ĺ–Ī—Ā—ā–≤—É–Ķ—ā —É–≤–Ķ–Ľ–ł—á–Ķ–Ĺ–ł—é —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł —ā–ĺ–Ľ—Ć–ļ–ĺ —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–Ĺ—č–ľ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ–ľ –ł/–ł–Ľ–ł —Ā –Ĺ–į–Ľ–ł—á–ł–Ķ–ľ —Ā–ĺ–Ņ—É—ā—Ā—ā–≤—É—é—Č–ł—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ.
–ö—Ä–ĺ–ľ–Ķ —ā–ĺ–≥–ĺ, –ĺ—ā–ľ–Ķ—á–Ķ–Ĺ–Ĺ—č–Ķ —Ä–į–∑–Ľ–ł—á–ł—Ź –≤ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –ľ–ĺ–≥–Ľ–ł –Ī—č—ā—Ć —Ā–≤—Ź–∑–į–Ĺ—č —Ā –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–Ķ–ľ –≤ –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł–ł —Ā –Ī–ł–≥—É–į–Ĺ–ł–ī–į–ľ–ł –Ĺ–Ķ–ĺ–ī–ł–Ĺ–į–ļ–ĺ–≤—č—Ö –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤ —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č. –Ě–į–Ņ—Ä–ł–ľ–Ķ—Ä, –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź, –Ņ–ĺ–ī—ā–≤–Ķ—Ä–ī–ł–≤—ą–ł–Ķ –≤–∑–į–ł–ľ–ĺ—Ā–≤—Ź–∑—Ć –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–≥–ĺ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź —Ā–ĺ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć—é, –Ī—č–Ľ–ł –≤—č–Ņ–ĺ–Ľ–Ĺ–Ķ–Ĺ—č –≤ —Ā—ā—Ä–į–Ĺ–į—Ö, –≥–ī–Ķ –ī–ĺ —Ā–ł—Ö –Ņ–ĺ—Ä –Ĺ–į–ł–Ī–ĺ–Ľ–Ķ–Ķ —Ä–į—Ā–Ņ—Ä–ĺ—Ā—ā—Ä–į–Ĺ–Ķ–Ĺ–Ĺ—č–ľ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–ľ —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –≥–Ľ–ł–Ī–Ķ–Ĺ–ļ–Ľ–į–ľ–ł–ī. –í–ľ–Ķ—Ā—ā–Ķ —Ā —ā–Ķ–ľ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź, –Ĺ–Ķ –ĺ–Ī–Ĺ–į—Ä—É–∂–ł–≤—ą–ł–Ķ –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–ĺ–Ļ –≤–∑–į–ł–ľ–ĺ—Ā–≤—Ź–∑–ł –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł —Ā –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–Ķ–ľ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł, –Ņ—Ä–ĺ–≤–ĺ–ī–ł–Ľ–ł—Ā—Ć –≤ –í–Ķ–Ľ–ł–ļ–ĺ–Ī—Ä–ł—ā–į–Ĺ–ł–ł –ł –ö–į–Ĺ–į–ī–Ķ, –≥–ī–Ķ –≥–Ľ–ł–Ī–Ķ–Ĺ–ļ–Ľ–į–ľ–ł–ī —Ā–ĺ—Ā—ā–į–≤–Ľ—Ź–Ķ—ā –Ĺ–Ķ–Ī–ĺ–Ľ—Ć—ą–ĺ–Ļ –Ņ—Ä–ĺ—Ü–Ķ–Ĺ—ā —Ā—Ä–Ķ–ī–ł –ī—Ä—É–≥–ł—Ö –ł—Ā–Ņ–ĺ–Ľ—Ć–∑—É–Ķ–ľ—č—Ö –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤ —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č.
–ě–ī–Ĺ–ĺ –ł–∑ –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ļ, —Ā–Ņ–Ķ—Ü–ł–į–Ľ—Ć–Ĺ–ĺ –Ņ–ĺ—Ā–≤—Ź—Č–Ķ–Ĺ–Ĺ–ĺ–Ķ –ĺ—Ü–Ķ–Ĺ–ļ–Ķ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–Ē 2 —ā–ł–Ņ–į, –Ľ–Ķ—á–Ķ–Ĺ–Ĺ—č—Ö –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–Ķ–Ļ –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–į –ł —Ä–į–∑–Ľ–ł—á–Ĺ—č—Ö –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–—Ā–Ķ–ļ—Ä–Ķ—ā–į–≥–ĺ–≥–ĺ–≤, –Ī—č–Ľ–ĺ –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–ĺ –≤ –ė—ā–į–Ľ–ł–ł –≥—Ä—É–Ņ–Ņ–ĺ–Ļ —É—á–Ķ–Ĺ—č—Ö –ł–∑ –£–Ĺ–ł–≤–Ķ—Ä—Ā–ł—ā–Ķ—ā–į –§–Ľ–ĺ—Ä–Ķ–Ĺ—Ü–ł–ł –Ņ–ĺ–ī —Ä—É–ļ–ĺ–≤–ĺ–ī—Ā—ā–≤–ĺ–ľ –ī–—Ä–į Edoardo Mannucci [9]. –≠—ā–ł –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į—ā–Ķ–Ľ–ł –≤ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ —Ä—Ź–ī–į –Ľ–Ķ—ā –Ņ–ĺ—Ā—ā–ĺ—Ź–Ĺ–Ĺ–ĺ –∑–į–Ĺ–ł–ľ–į—é—ā—Ā—Ź –ł–∑—É—á–Ķ–Ĺ–ł–Ķ–ľ –ī–į–Ĺ–Ĺ–ĺ–Ļ –Ņ—Ä–ĺ–Ī–Ľ–Ķ–ľ—č, –Ņ—É–Ī–Ľ–ł–ļ—É—é—ā —Ā–≤–ĺ–ł –ľ–į—ā–Ķ—Ä–ł–į–Ľ—č –ł –į–Ĺ–į–Ľ–ł–∑–ł—Ä—É—é—ā –ł–ľ–Ķ—é—Č–ł–Ķ—Ā—Ź –ī–į–Ĺ–Ĺ—č–Ķ –ī—Ä—É–≥–ł—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į—ā–Ķ–Ľ–Ķ–Ļ.
–§–Ľ–ĺ—Ä–Ķ–Ĺ—ā–ł–Ļ—Ā–ļ–ł–Ķ –ī–į–Ĺ–Ĺ—č–Ķ –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ—č –≤ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–Ķ –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–ł—Ź –ĺ–Ī—Ā–Ķ—Ä–≤–į—Ü–ł–ĺ–Ĺ–Ĺ–ĺ–≥–ĺ –ļ–ĺ–≥–ĺ—Ä—ā–Ĺ–ĺ–≥–ĺ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź, –≤—č–Ņ–ĺ–Ľ–Ĺ–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ —Ā —É—á–į—Ā—ā–ł–Ķ–ľ 2002 –į–ľ–Ī—É–Ľ–į—ā–ĺ—Ä–Ĺ—č—Ö –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö (1004 –∂–Ķ–Ĺ—Č–ł–Ĺ—č –ł 998 –ľ—É–∂—á–ł–Ĺ) —Ā —É—Ā—ā–į–Ĺ–ĺ–≤–Ľ–Ķ–Ĺ–Ĺ—č–ľ –ī–ł–į–≥–Ĺ–ĺ–∑–ĺ–ľ –°–Ē 2 —ā–ł–Ņ–į, –Ņ–ĺ—Ā–Ķ—Č–į–≤—ą–ł—Ö –ö–Ľ–ł–Ĺ–ł–ļ—É –ī–ł–į–Ī–Ķ—ā–į –ł –ľ–Ķ—ā–į–Ī–ĺ–Ľ–ł—á–Ķ—Ā–ļ–ł—Ö –Ī–ĺ–Ľ–Ķ–∑–Ĺ–Ķ–Ļ –≥–Ķ—Ä–ł–į—ā—Ä–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –Ņ–ĺ–ī—Ä–į–∑–ī–Ķ–Ľ–Ķ–Ĺ–ł—Ź –£–Ĺ–ł–≤–Ķ—Ä—Ā–ł—ā–Ķ—ā–į –§–Ľ–ĺ—Ä–Ķ–Ĺ—Ü–ł–ł —Ā 1 —Ź–Ĺ–≤–į—Ä—Ź 1993 –≥–ĺ–ī–į –Ņ–ĺ 31 –į–≤–≥—É—Ā—ā–į 2001 –≥–ĺ–ī–į. –Ē–Ķ–ľ–ĺ–≥—Ä–į—Ą–ł—á–Ķ—Ā–ļ–ł–Ķ –ł –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł–Ķ –ī–į–Ĺ–Ĺ—č–Ķ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –Ī—č–Ľ–ł –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ—č –ł–∑ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö –ł—Ā—ā–ĺ—Ä–ł–Ļ –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł –ł –≤–ļ–Ľ—é—á–į–Ľ–ł –≤ —Ā–Ķ–Ī—Ź: –į–Ĺ–į–ľ–Ĺ–Ķ–∑ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź —Ā –ī–Ķ—ā–į–Ľ—Ć–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–ĺ—Ä–ľ–į—Ü–ł–Ķ–Ļ –ĺ –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā–ł –ī–ł–į–Ī–Ķ—ā–į, —ā–Ķ–ļ—É—Č–Ķ–≥–ĺ —Ą–į—Ä–ľ–į–ļ–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź, –ĺ—Ā–Ĺ–ĺ–≤–Ĺ—č—Ö —Ā–Ķ—Ä–ī–Ķ—á–Ĺ–ĺ–—Ā–ĺ—Ā—É–ī–ł—Ā—ā—č—Ö —Ą–į–ļ—ā–ĺ—Ä–ĺ–≤ —Ä–ł—Ā–ļ–į, –ļ—É—Ä–Ķ–Ĺ–ł—Ź –ł –ī—Ä—É–≥–ł–Ķ –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ—č–Ķ –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ł–Ķ –Ņ–į—Ä–į–ľ–Ķ—ā—Ä—č.
–ü—Ä–ł –Ņ–Ķ—Ä–≤–ĺ–ľ –Ņ–ĺ—Ā–Ķ—Č–Ķ–Ĺ–ł–ł –≤—Ā–Ķ –Ņ–į—Ü–ł–Ķ–Ĺ—ā—č –ĺ—Ā–ľ–į—ā—Ä–ł–≤–į–Ľ–ł—Ā—Ć –≤—Ä–į—á–ĺ–ľ, –ł–∑–ľ–Ķ—Ä—Ź–Ľ—Ā—Ź –≤–Ķ—Ā, —Ä–ĺ—Ā—ā –ł –į—Ä—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–ĺ–Ķ –ī–į–≤–Ľ–Ķ–Ĺ–ł–Ķ. –£ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –Ņ—Ä–ĺ–ł–∑–≤–ĺ–ī–ł–Ľ—Ā—Ź –∑–į–Ī–ĺ—Ä –ļ—Ä–ĺ–≤–ł —Ā –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–Ķ–Ĺ–ł–Ķ–ľ HbA1—Ā , –ļ—Ä–Ķ–į—ā–ł–Ĺ–ł–Ĺ–į, –ĺ–Ī—Č–Ķ–≥–ĺ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į, —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į –õ–ü–í–ü –ł —ā—Ä–ł–≥–Ľ–ł—Ü–Ķ—Ä–ł–ī–ĺ–≤. –ú–ł–ļ—Ä–ĺ–į–Ľ—Ć–Ī—É–ľ–ł–Ĺ—É—Ä–ł—Ź –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ—Ź–Ľ–į—Ā—Ć –≤ –Ņ–ĺ—Ä—Ü–ł–ł 24–—á–į—Ā–ĺ–≤–ĺ–Ļ –ľ–ĺ—á–ł. –Ē–ł–į–≥–Ĺ–ĺ–∑ –ł—ą–Ķ–ľ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł —Ā–Ķ—Ä–ī—Ü–į —Ā—ā–į–≤–ł–Ľ—Ā—Ź –Ņ—Ä–ł –Ĺ–į–Ľ–ł—á–ł–ł —Ä–į–Ĺ–Ķ–Ķ –ī–ł–į–≥–Ĺ–ĺ—Ā—Ü–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–≥–ĺ –ł–Ĺ—Ą–į—Ä–ļ—ā–į –ľ–ł–ĺ–ļ–į—Ä–ī–į, —Ź–≤–Ľ–Ķ–Ĺ–ł–Ļ —Ā—ā–Ķ–Ĺ–ĺ–ļ–į—Ä–ī–ł–ł –ł–Ľ–ł —ć–Ľ–Ķ–ļ—ā—Ä–ĺ–ļ–į—Ä–ī–ł–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł—Ö –Ņ—Ä–ł–∑–Ĺ–į–ļ–ĺ–≤ –ł—ą–Ķ–ľ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł —Ā–Ķ—Ä–ī—Ü–į, –≤—č—Ź–≤–Ľ–Ķ–Ĺ–Ĺ—č—Ö –≤ —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤–ł–ł —Ā –Ņ—Ä–ł–Ĺ—Ü–ł–Ņ–į–ľ–ł –ú–ł–Ĺ–Ķ—Ā—Ā–ĺ—ā—Ā–ļ–ĺ–≥–ĺ –ļ–ĺ–ī–į [10]. –Ę—Ź–∂–Ķ—Ā—ā—Ć —Ā–ĺ–Ņ—É—ā—Ā—ā–≤—É—é—Č–ł—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ –ĺ—Ü–Ķ–Ĺ–ł–≤–į–Ľ–į—Ā—Ć —Ā –Ņ–ĺ–ľ–ĺ—Č—Ć—é —Ä–į—Ā—á–Ķ—ā–į –ł–Ĺ–ī–Ķ–ļ—Ā–į Charlson [11].
–ė–Ĺ—Ą–ĺ—Ä–ľ–į—Ü–ł—Ź –ĺ–Ī –ĺ–Ī—Č–Ķ–Ļ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –∑–į 3––Ľ–Ķ—ā–Ĺ–ł–Ļ –Ņ–Ķ—Ä–ł–ĺ–ī –Ņ–ĺ—Ā–Ľ–Ķ –Ņ–Ķ—Ä–≤–ĺ–≥–ĺ –≤–ł–∑–ł—ā–į –Ņ–ĺ—Ā—ā—É–Ņ–į–Ľ–į –ł–∑ –£–Ņ—Ä–į–≤–Ľ–Ķ–Ĺ–ł—Ź –ď–ĺ—Ä–ĺ–ī—Ā–ļ–ĺ–≥–ĺ –§–Ľ–ĺ—Ä–Ķ–Ĺ—ā–ł–Ļ—Ā–ļ–ĺ–≥–ĺ —Ä–Ķ–≥–ł—Ā—ā—Ä–į, –ļ–ĺ—ā–ĺ—Ä—č–Ļ —Ā–ĺ–ī–Ķ—Ä–∂–ł—ā –Ņ–ĺ–Ľ–Ĺ—É—é –ł —Ā–≤–Ķ–∂—É—é –ł–Ĺ—Ą–ĺ—Ä–ľ–į—Ü–ł—é –ĺ–Ī–ĺ –≤—Ā–Ķ—Ö –Ľ–ł—Ü–į—Ö, –Ņ—Ä–ĺ–∂–ł–≤–į—é—Č–ł—Ö –≤ —á–Ķ—Ä—ā–Ķ –≥–ĺ—Ä–ĺ–ī–į. –ě —Ā–ĺ—Ā—ā–ĺ—Ź–Ĺ–ł–ł –Ľ–ł—Ü, –Ņ–ĺ–ļ–ł–Ĺ—É–≤—ą–ł—Ö –≥–ĺ—Ä–ĺ–ī, –∑–į–Ņ—Ä–ĺ—Ā—č –Ņ–ĺ—Ā—č–Ľ–į–Ľ–ł—Ā—Ć –≤ —Ä–Ķ–≥–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ—č–Ķ —É–Ņ—Ä–į–≤–Ľ–Ķ–Ĺ–ł—Ź —Ä–Ķ–≥–ł—Ā—ā—Ä–į –Ņ–ĺ –ľ–Ķ—Ā—ā—É –ł—Ö –Ĺ–ĺ–≤–ĺ–≥–ĺ –Ņ—Ä–ĺ–∂–ł–≤–į–Ĺ–ł—Ź.
–í–ĺ –≤—Ä–Ķ–ľ—Ź –Ņ–Ķ—Ä–≤–ĺ–≥–ĺ –≤–ł–∑–ł—ā–į –Ī—č–Ľ–ĺ –≤—č—Ź–≤–Ľ–Ķ–Ĺ–ĺ, —á—ā–ĺ 696 (34,8%) –ł–∑ 2002 –Ĺ–į–Ī–Ľ—é–ī–į–≤—ą–ł—Ö—Ā—Ź –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –Ņ–ĺ–Ľ—É—á–į–Ľ–ł –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł—é –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–—Ā–Ķ–ļ—Ä–Ķ—ā–į–≥–ĺ–≥–ĺ–≤ (469 –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ – –≥–Ľ–ł–Ī–Ķ–Ĺ–ļ–Ľ–į–ľ–ł–ī; 16 – —Ö–Ľ–ĺ—Ä–Ņ—Ä–ĺ–Ņ–į–ľ–ł–ī; 17 – –≥–Ľ–ł–ļ–Ľ–į–∑–ł–ī; 85 – –≥–Ľ–ł–ľ–Ķ–Ņ–ł—Ä–ł–ī; 109 – —Ä–Ķ–Ņ–į–≥–Ľ–ł–Ĺ–ł–ī) —Ā –Ī–ł–≥—É–į–Ĺ–ł–ī–į–ľ–ł (539 –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ – –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ; 157 – —Ą–Ķ–Ĺ—Ą–ĺ—Ä–ľ–ł–Ĺ). –í –≥—Ä—É–Ņ–Ņ–Ķ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –Ņ–ĺ–Ľ—É—á–į–≤—ą–ł—Ö —Ā–Ķ–ļ—Ä–Ķ—ā–į–≥–ĺ–≥–ł –ł –Ī–ł–≥—É–į–Ĺ–ł–ī—č, 273 (39,2%) –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į –Ņ–ĺ–Ľ—É—á–į–Ľ–ł –Ķ—Č–Ķ –ł–Ĺ—Ā—É–Ľ–ł–Ĺ.
–°—Ä–Ķ–ī–ł –Ľ–ł—Ü, –Ĺ–Ķ –Ņ–ĺ–Ľ—É—á–į–≤—ą–ł—Ö –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł—é —Ā–Ķ–ļ—Ä–Ķ—ā–į–≥–ĺ–≥–ĺ–≤ –ł –Ī–ł–≥—É–į–Ĺ–ł–ī–ĺ–≤, 188 –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ (14,4%) –Ņ–ĺ–Ľ—É—á–į–Ľ–ł —ā–ĺ–Ľ—Ć–ļ–ĺ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā—č —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č –ł–Ľ–ł —Ä–Ķ–Ņ–į–≥–Ľ–ł–Ĺ–ł–ī; 358 –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö (27,4%) – —ā–ĺ–Ľ—Ć–ļ–ĺ –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ; 538 —á–Ķ–Ľ–ĺ–≤–Ķ–ļ (41,2%) – —ā–ĺ–Ľ—Ć–ļ–ĺ –ł–Ĺ—Ā—É–Ľ–ł–Ĺ. –ö—Ä–ĺ–ľ–Ķ —ā–ĺ–≥–ĺ, 15 –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö (1,1%) –Ņ–ĺ–Ľ—É—á–į–Ľ–ł –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł—é –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–į –ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤ —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č; 118 –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ (9,1%) – –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł—é –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–į –ł –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–į; 8 —á–Ķ–Ľ–ĺ–≤–Ķ–ļ (0,6%) – –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł—é –į–ļ–į—Ä–Ī–ĺ–∑—č –ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤ —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č; 4 –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö (0,3%) – —ā–ł–į–∑–ĺ–Ľ–ł–ī–ł–Ĺ–ī–ł–ĺ–Ĺ—č –ł –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ –ł 77 –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į (5,9%) –Ĺ–Ķ –Ņ–ĺ–Ľ—É—á–į–Ľ–ł —Ā–į—Ö–į—Ä–ĺ—Ā–Ĺ–ł–∂–į—é—Č–ł—Ö –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤.
–ü—Ä–ł —Ā—Ä–į–≤–Ĺ–Ķ–Ĺ–ł–ł –ł—Ā—Ö–ĺ–ī–Ĺ—č—Ö –ī–į–Ĺ–Ĺ—č—Ö –Ī—č–Ľ–ĺ –ĺ–Ī–Ĺ–į—Ä—É–∂–Ķ–Ĺ–ĺ, —á—ā–ĺ –Ī–ĺ–Ľ—Ć–Ĺ—č–Ķ, –Ĺ–į—Ö–ĺ–ī—Ź—Č–ł–Ķ—Ā—Ź –Ĺ–į –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –Ī–ł–≥—É–į–Ĺ–ł–ī–į–ľ–ł –ł –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–—Ā–Ķ–ļ—Ä–Ķ—ā–į–≥–ĺ–≥–į–ľ–ł, –Ņ–ĺ —Ā—Ä–į–≤–Ĺ–Ķ–Ĺ–ł—é —Ā–ĺ –≤—Ā–Ķ–ľ–ł –ĺ—Ā—ā–į–Ľ—Ć–Ĺ—č–ľ–ł –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į–ľ–ł –ł–ľ–Ķ–Ľ–ł –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–ĺ –Ī–ĺ–Ľ—Ć—ą—É—é –Ņ—Ä–ĺ–ī–ĺ–Ľ–∂–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā—Ć –°–Ē, –Ī–ĺ–Ľ–Ķ–Ķ –≤—č—Ā–ĺ–ļ–ł–Ļ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć —ā—Ä–ł–≥–Ľ–ł—Ü–Ķ—Ä–ł–ī–ĺ–≤ –ł HbA1—Ā, –į —ā–į–ļ–∂–Ķ –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–ĺ –Ī–ĺ–Ľ–Ķ–Ķ –Ĺ–ł–∑–ļ–ł–Ļ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į –õ–ü–í–ü. –ö—Ä–ĺ–ľ–Ķ —ā–ĺ–≥–ĺ, –ĺ–Ĺ–ł —ā–į–ļ–∂–Ķ –Ī–ĺ–Ľ–Ķ–Ķ —á–į—Ā—ā–ĺ –Ņ–ĺ–Ľ—É—á–į–Ľ–ł –ł–Ĺ—Ā—É–Ľ–ł–Ĺ; —É –Ĺ–ł—Ö –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–ĺ —á–į—Č–Ķ –ĺ—ā–ľ–Ķ—á–į–Ľ–ł—Ā—Ć –į—Ä—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–į—Ź –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł—Ź (62,2 vs. 55,1% p<0,01); –ľ–ł–ļ—Ä–ĺ–į–Ľ—Ć–Ī—É–ľ–ł–Ĺ—É—Ä–ł—Ź (32,0 vs. 20,1%, p<0,01); –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź –Ņ–Ķ—á–Ķ–Ĺ–ł (15,3 vs. 8,0%, p<0,01); –Ņ–Ķ—Ä–Ķ–Ĺ–Ķ—Ā–Ķ–Ĺ–Ĺ—č–Ļ –ł–Ĺ—Ā—É–Ľ—Ć—ā (4,5 vs. 5,6%, p<0,05).
–°—Ä–Ķ–ī–Ĺ—Ź—Ź –Ņ—Ä–ĺ–ī–ĺ–Ľ–∂–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā—Ć –Ĺ–į–Ī–Ľ—é–ī–Ķ–Ĺ–ł—Ź –∑–į –Ī–ĺ–Ľ—Ć–Ĺ—č–ľ–ł —Ā–ĺ—Ā—ā–į–≤–ł–Ľ–į 31,4±10,4 –ľ–Ķ—Ā—Ź—Ü–į. 94 —á–Ķ–Ľ–ĺ–≤–Ķ–ļ–į (4,6%) –≤—č–Ņ–į–Ľ–ł –ł–∑ –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–Ķ–≥–ĺ –Ĺ–į–Ī–Ľ—é–ī–Ķ–Ĺ–ł—Ź. –ó–į 3––Ľ–Ķ—ā–Ĺ–ł–Ļ –Ņ–Ķ—Ä–ł–ĺ–ī –Ī—č–Ľ–ĺ –∑–į—Ą–ł–ļ—Ā–ł—Ä–ĺ–≤–į–Ĺ–ĺ 295 —Ā–ľ–Ķ—Ä—ā–Ķ–Ļ.
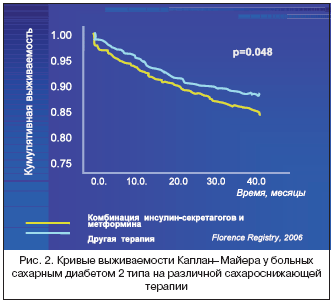
–£ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –Ņ–ĺ–Ľ—É—á–į–≤—ą–ł—Ö –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ķ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č –ł –Ī–ł–≥—É–į–Ĺ–ł–ī–į–ľ–ł, –ĺ—ā–ľ–Ķ—á–Ķ–Ĺ–į –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–ĺ –Ī–ĺ–Ľ—Ć—ą–į—Ź —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć (6,4% vs 5,2%, p<0,05 ) –Ņ–ĺ —Ā—Ä–į–≤–Ĺ–Ķ–Ĺ–ł—é —Ā–ĺ –≤—Ā–Ķ–ľ–ł –ī—Ä—É–≥–ł–ľ–ł –Ī–ĺ–Ľ—Ć–Ĺ—č–ľ–ł [9] (—Ä–ł—Ā. 2).
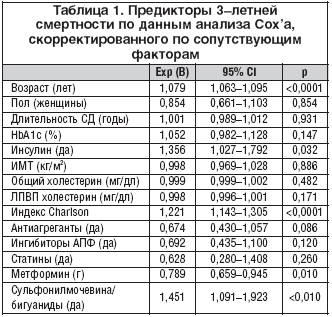
–ė—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į—ā–Ķ–Ľ–ł –Ņ—Ä–ĺ–≤–Ķ–Ľ–ł —Ä–Ķ–≥—Ä–Ķ—Ā—Ā–ł–ĺ–Ĺ–Ĺ–ĺ–Ļ Cox––į–Ĺ–į–Ľ–ł–∑ —Ā —É—á–Ķ—ā–ĺ–ľ –≤–ĺ–∑—Ä–į—Ā—ā–į, –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā–ł –ī–ł–į–Ī–Ķ—ā–į, –ł–Ĺ–ī–Ķ–ļ—Ā–į –ļ–ĺ–ľ–ĺ—Ä–Ī–ł–ī–Ĺ–ĺ—Ā—ā–ł Charlson, –ė–ú–Ę, –ĺ–Ī—Č–Ķ–≥–ĺ –ł –õ–ü–í–ü —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į, HbA1—Ā, —ā–Ķ—Ä–į–Ņ–ł–ł –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–ĺ–ľ, –ī–ĺ–∑ –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–į, –į—Ā–Ņ–ł—Ä–ł–Ĺ–į, —Ā—ā–į—ā–ł–Ĺ–ĺ–≤, –ź–ü–§––ł–Ĺ–≥–ł–Ī–ł—ā–ĺ—Ä–ĺ–≤ –ł –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č/ –Ī–ł–≥—É–į–Ĺ–ł–ī–ĺ–≤ (—ā–į–Ī–Ľ. 1).
–Ē–į–∂–Ķ –Ņ–ĺ—Ā–Ľ–Ķ –ļ–ĺ—Ä—Ä–Ķ–ļ—Ü–ł–ł –Ņ–ĺ —Ā–ĺ–Ņ—É—ā—Ā—ā–≤—É—é—Č–ł–ľ —Ą–į–ļ—ā–ĺ—Ä–į–ľ –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–į—Ź —ā–Ķ—Ä–į–Ņ–ł—Ź —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ–ĺ–Ļ/–Ī–ł–≥—É–į–Ĺ–ł–ī–į–ľ–ł –≤—Ā–Ķ —Ä–į–≤–Ĺ–ĺ –į—Ā—Ā–ĺ—Ü–ł–ł—Ä–ĺ–≤–į–Ľ–į—Ā—Ć —Ā –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–ĺ –Ī–ĺ–Ľ–Ķ–Ķ –≤—č—Ā–ĺ–ļ–ł–ľ –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–Ķ–ľ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł (p=0,01). –ö—Ä–ĺ–ľ–Ķ —ā–ĺ–≥–ĺ, –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ—č–Ļ –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ—Ć —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –ĺ—ā–ľ–Ķ—á–į–Ľ—Ā—Ź –Ņ—Ä–ł —ā–Ķ—Ä–į–Ņ–ł–ł –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–ĺ–ľ, –≤ —ā–ĺ –≤—Ä–Ķ–ľ—Ź –ļ–į–ļ –Ī–ĺ–Ľ–Ķ–Ķ –≤—č—Ā–ĺ–ļ–ł–Ķ –ī–ĺ–∑—č –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–į —Ā–ĺ—á–Ķ—ā–į–Ľ–ł—Ā—Ć —Ā –Ľ—É—á—ą–ł–ľ–ł –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ—Ź–ľ–ł –≤—č–∂–ł–≤–į–Ķ–ľ–ĺ—Ā—ā–ł.
–ü–ĺ—Ā–Ľ–Ķ –ł—Ā–ļ–Ľ—é—á–Ķ–Ĺ–ł—Ź –ł–∑ –į–Ĺ–į–Ľ–ł–∑–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –Ņ–ĺ–Ľ—É—á–į–≤—ą–ł—Ö –ł–Ĺ—Ā—É–Ľ–ł–Ĺ, –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–į—Ź —ā–Ķ—Ä–į–Ņ–ł—Ź —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ–į/–Ī–ł–≥—É–į–Ĺ–ł–ī—č –Ņ–ĺ––Ņ—Ä–Ķ–∂–Ĺ–Ķ–ľ—É –į—Ā—Ā–ĺ—Ü–ł–ł—Ä–ĺ–≤–į–Ľ–į—Ā—Ć —Ā –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–ĺ –Ī–ĺ–Ľ–Ķ–Ķ –≤—č—Ā–ĺ–ļ–ĺ–Ļ –Ĺ–į–ļ–ĺ–Ņ–Ľ–Ķ–Ĺ–Ĺ–ĺ–Ļ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć—é (14,1 vs. 8,4%, p<0,05). –≠—ā–ĺ —Ä–į–∑–Ľ–ł—á–ł–Ķ —Ā–ĺ—Ö—Ä–į–Ĺ—Ź–Ľ–ĺ—Ā—Ć –ł –Ņ–ĺ—Ā–Ľ–Ķ –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–ł—Ź –ľ–Ĺ–ĺ–≥–ĺ–ľ–Ķ—Ä–Ĺ–ĺ–≥–ĺ Cox––į–Ĺ–į–Ľ–ł–∑–į, —Ā–ļ–ĺ—Ä—Ä–Ķ–ļ—ā–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–≥–ĺ –Ņ–ĺ —Ā–ĺ–Ņ—É—ā—Ā—ā–≤—É—é—Č–ł–ľ —Ą–į–ļ—ā–ĺ—Ä–į–ľ (–ě–† 1,95 [1,04–3,62]; p<0,05).
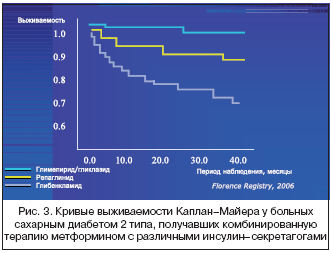
–° —Ü–Ķ–Ľ—Ć—é –≤—č—Ź—Ā–Ĺ–Ķ–Ĺ–ł—Ź —Ä–į–∑–Ľ–ł—á–ł–Ļ –≤ —É—Ä–ĺ–≤–Ĺ–Ķ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł —Ā—Ä–Ķ–ī–ł –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –Ľ–Ķ—á–Ķ–Ĺ–Ĺ—č—Ö —Ä–į–∑–Ľ–ł—á–Ĺ—č–ľ–ł –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–—Ā–Ķ–ļ—Ä–Ķ—ā–į–≥–ĺ–≥–į–ľ–ł –≤ –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł–ł —Ā –Ī–ł–≥—É–į–Ĺ–ł–ī–į–ľ–ł, —É –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤, –Ņ–ĺ–Ľ—É—á–į–≤—ą–ł—Ö –≥–Ľ–ł–Ī–Ķ–Ĺ–ļ–Ľ–į–ľ–ł–ī, –≥–Ľ–ł–ļ–Ľ–į–∑–ł–ī, —Ä–Ķ–Ņ–į–≥–Ľ–ł–Ĺ–ł–ī –ł –≥–Ľ–ł–ľ–Ķ–Ņ–ł—Ä–ł–ī –≤ –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł–ł —Ā –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–ĺ–ľ, –Ī—č–Ľ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ –į–Ĺ–į–Ľ–ł–∑ –≤—č–∂–ł–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –Ņ–ĺ Ka–Ņ–Ľ–į–Ĺ–M–į–Ļ–Ķ—Ä [9] (—Ä–ł—Ā. 3).
–Ď–ĺ–Ľ—Ć–Ĺ—č–Ķ, –Ņ–ĺ–Ľ—É—á–į–≤—ą–ł–Ķ –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—É—é —ā–Ķ—Ä–į–Ņ–ł—é —Ā —Ą–Ķ–Ĺ—Ą–ĺ—Ä–ľ–ł–Ĺ–ĺ–ľ –ł–Ľ–ł —Ö–Ľ–ĺ—Ä–Ņ—Ä–ĺ–Ņ–į–ľ–ł–ī–ĺ–ľ, –Ī—č–Ľ–ł –ł—Ā–ļ–Ľ—é—á–Ķ–Ĺ—č –ł–∑ –į–Ĺ–į–Ľ–ł–∑–į –≤–≤–ł–ī—É –ł—Ö –Ĺ–Ķ–Ī–ĺ–Ľ—Ć—ą–ĺ–≥–ĺ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–į, –Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ–≥–ĺ –ī–Ľ—Ź –į–ī–Ķ–ļ–≤–į—ā–Ĺ–ĺ–≥–ĺ —Ā—ā–į—ā–ł—Ā—ā–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –į–Ĺ–į–Ľ–ł–∑–į.
–Ę–Ķ—Ä–į–Ņ–ł—Ź —Ā –≥–Ľ–ł–Ī–Ķ–Ĺ–ļ–Ľ–į–ľ–ł–ī–ĺ–ľ –į—Ā—Ā–ĺ—Ü–ł–ł—Ä–ĺ–≤–į–Ľ–į—Ā—Ć —Ā –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–ĺ –Ī–ĺ–Ľ–Ķ–Ķ –≤—č—Ā–ĺ–ļ–ĺ–Ļ –≥–ĺ–ī–ĺ–≤–ĺ–Ļ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć—é (8,7%) –Ņ–ĺ —Ā—Ä–į–≤–Ĺ–Ķ–Ĺ–ł—é —Ā —Ä–Ķ–Ņ–į–≥–Ľ–ł–Ĺ–ł–ī–ĺ–ľ (3,1%, p= 0,002), –≥–Ľ–ł–ļ–Ľ–į–∑–ł–ī–ĺ–ľ (2,1%, p=0,001) –ł –≥–Ľ–ł–ľ–Ķ–Ņ–ł—Ä–ł–ī–ĺ–ľ (0,4%, p<0,0001) (—Ä–ł—Ā. 4).
–£ –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤, –Ņ–ĺ–Ľ—É—á–į–≤—ą–ł—Ö —Ä–Ķ–Ņ–į–≥–Ľ–ł–Ĺ–ł–ī –ł–Ľ–ł –≥–Ľ–ł–ļ–Ľ–į–∑–ł–ī –≤ —Ā–ĺ—á–Ķ—ā–į–Ĺ–ł–ł —Ā –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–ĺ–ľ, –≥–ĺ–ī–ĺ–≤–į—Ź —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć –Ī—č–Ľ–į –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–ĺ –≤—č—ą–Ķ, —á–Ķ–ľ —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –Ĺ–į –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł —Ā –≥–Ľ–ł–ľ–Ķ–Ņ–ł—Ä–ł–ī–ĺ–ľ (—Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ p=0,024 –ł 0,035). –í —ā–ĺ –∂–Ķ –≤—Ä–Ķ–ľ—Ź —Ä–į–∑–Ľ–ł—á–ł—Ź –≤ —É—Ä–ĺ–≤–Ĺ–Ķ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –ľ–Ķ–∂–ī—É —Ä–Ķ–Ņ–į–≥–Ľ–ł–Ĺ–ł–ī–ĺ–ľ –ł –≥–Ľ–ł–ļ–Ľ–į–∑–ł–ī–ĺ–ľ –Ī—č–Ľ–ł —Ā—ā–į—ā–ł—Ā—ā–ł—á–Ķ—Ā–ļ–ł –Ĺ–Ķ –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ—č.
–ü—Ä–ł –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–ł–ł –ľ–Ĺ–ĺ–≥–ĺ–ľ–Ķ—Ä–Ĺ–ĺ–≥–ĺ Cox––į–Ĺ–į–Ľ–ł–∑–į –Ī—č–Ľ –Ķ—Č–Ķ —Ä–į–∑ –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–ĺ –Ņ–ĺ–ī—ā–≤–Ķ—Ä–∂–ī–Ķ–Ĺ –Ī–ĺ–Ľ–Ķ–Ķ –≤—č—Ā–ĺ–ļ–ł–Ļ –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ—Ć —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –Ĺ–į—Ö–ĺ–ī—Ź—Č–ł—Ö—Ā—Ź –Ĺ–į –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–ľ –Ľ–Ķ—á–Ķ–Ĺ–ł–ł –≥–Ľ–ł–Ī–Ķ–Ĺ–ļ–Ľ–į–ľ–ł–ī–ĺ–ľ/–ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–ĺ–ľ –Ņ–ĺ —Ā—Ä–į–≤–Ĺ–Ķ–Ĺ–ł—é —Ā –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł–Ķ–Ļ –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–į —Ā –ī—Ä—É–≥–ł–ľ–ł –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–—Ā–Ķ–ļ—Ä–Ķ—ā–į–≥–ĺ–≥–į–ľ–ł (–ě–† —Ā 95% –Ē–ė: 2,09 [1,07; 4,11]). –í–ĺ–∑—Ä–į—Ā—ā, —É—Ä–ĺ–≤–Ķ–Ĺ—Ć HbA1—Ā –ł –ł–Ĺ–ī–Ķ–ļ—Ā —ā—Ź–∂–Ķ—Ā—ā–ł —Ā–ĺ–Ņ—É—ā—Ā—ā–≤—É—é—Č–ł—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ —ā–į–ļ–∂–Ķ –ĺ–ļ–į–∑–į–Ľ–ł—Ā—Ć –Ĺ–Ķ–∑–į–≤–ł—Ā–ł–ľ—č–ľ–ł –Ņ—Ä–Ķ–ī–ł–ļ—ā–ĺ—Ä–į–ľ–ł –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ–ĺ–Ļ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–Ē 2 —ā–ł–Ņ–į, –Ņ–ĺ–Ľ—É—á–į—é—Č–ł—Ö –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—É—é —ā–Ķ—Ä–į–Ņ–ł—é –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–—Ā–Ķ–ļ—Ä–Ķ—ā–į–≥–ĺ–≥–į–ľ–ł –ł –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–ĺ–ľ [9] (—Ä–ł—Ā. 5).
–ó–į–ļ–Ľ—é—á–Ķ–Ĺ–ł–Ķ
–¶–Ķ–Ľ–Ķ—Ā–ĺ–ĺ–Ī—Ä–į–∑–Ĺ–ĺ—Ā—ā—Ć –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł–ł –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–—Ā–Ķ–ļ—Ä–Ķ—ā–į–≥–ĺ–≥–ĺ–≤ —Ā –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–—Ā–Ķ–Ĺ—Ā–ł—ā–į–Ļ–∑–Ķ—Ä–į–ľ–ł –ī–Ľ—Ź –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź —É—Ä–ĺ–≤–Ĺ—Ź –≥–Ľ—é–ļ–ĺ–∑—č –≤ –ļ—Ä–ĺ–≤–ł —É –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–Ē 2 —ā–ł–Ņ–į –ł–ľ–Ķ–Ķ—ā —Ā–Ķ—Ä—Ć–Ķ–∑–Ĺ—č–Ķ –ĺ–Ī—ä–Ķ–ļ—ā–ł–≤–Ĺ—č–Ķ –ĺ–Ī–ĺ—Ā–Ĺ–ĺ–≤–į–Ĺ–ł—Ź. –°–ĺ—á–Ķ—ā–į–Ĺ–Ĺ–ĺ–Ķ –Ņ—Ä–ł–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–Ķ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤ —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č –ł –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–į, –≤—Ö–ĺ–ī—Ź—Č–Ķ–Ķ –≤ —Ā–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ—č–Ļ –į–Ľ–≥–ĺ—Ä–ł—ā–ľ —Ā–į—Ö–į—Ä–ĺ—Ā–Ĺ–ł–∂–į—é—Č–Ķ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł, —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ—č–ľ –ľ–Ķ—ā–ĺ–ī–ĺ–ľ –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł—Ź –Ņ–ĺ–ī–ĺ–Ī–Ĺ–ĺ–≥–ĺ –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź. –§–Ľ–ĺ—Ä–Ķ–Ĺ—ā–ł–Ļ—Ā–ļ–ĺ–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ķ –Ķ—Č–Ķ —Ä–į–∑ –Ņ–ĺ–ī—ā–≤–Ķ—Ä–ī–ł–Ľ–ĺ, —á—ā–ĺ —á–Ķ–ľ –Ľ—É—á—ą–Ķ –ļ–ĺ–ľ–Ņ–Ķ–Ĺ—Ā–į—Ü–ł—Ź —É–≥–Ľ–Ķ–≤–ĺ–ī–Ĺ–ĺ–≥–ĺ –ĺ–Ī–ľ–Ķ–Ĺ–į (—É—Ä–ĺ–≤–Ķ–Ĺ—Ć HbA1—Ā ), –ī–ĺ—Ā—ā–ł–≥–Ĺ—É—ā–į—Ź –Ĺ–į —ā–Ķ—Ä–į–Ņ–ł–ł —Ā—É–Ľ—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ–ĺ–Ļ/–ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–ĺ–ľ, —ā–Ķ–ľ –ľ–Ķ–Ĺ—Ć—ą–Ķ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–Ē 2 —ā–ł–Ņ–į.
–ě–ī–Ĺ–į–ļ–ĺ –Ņ–ĺ –ī–į–Ĺ–Ĺ—č–ľ —ā–ĺ–≥–ĺ –∂–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź —ć—ā–ĺ—ā –Ī–Ľ–į–≥–ĺ–Ņ—Ä–ł—Ź—ā–Ĺ—č–Ļ —ć—Ą—Ą–Ķ–ļ—ā –ļ–ĺ–ľ–Ņ–Ķ–Ĺ—Ā–į—Ü–ł–ł —É–≥–Ľ–Ķ–≤–ĺ–ī–Ĺ–ĺ–≥–ĺ –ĺ–Ī–ľ–Ķ–Ĺ–į –Ĺ–į —É—Ä–ĺ–≤–Ķ–Ĺ—Ć —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –Ī—É–ī–Ķ—ā –ľ–Ķ–Ĺ–Ķ–Ķ –≤—č—Ä–į–∂–Ķ–Ĺ —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –Ĺ–į–Ľ–ł—á–ł–Ķ–ľ —Ā–ĺ–Ņ—É—ā—Ā—ā–≤—É—é—Č–ł—Ö —ā—Ź–∂–Ķ–Ľ—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ. –ö–į–ļ –ł–∑–≤–Ķ—Ā—ā–Ĺ–ĺ, –Ĺ–į–ł–Ī–ĺ–Ľ–Ķ–Ķ —á–į—Ā—ā—č–ľ –ł–∑ —Ā–ĺ–Ņ—É—ā—Ā—ā–≤—É—é—Č–ł—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–Ē 2 —ā–ł–Ņ–į —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –ł—ą–Ķ–ľ–ł—á–Ķ—Ā–ļ–į—Ź –Ī–ĺ–Ľ–Ķ–∑–Ĺ—Ć —Ā–Ķ—Ä–ī—Ü–į. –ė–ľ–Ķ–Ĺ–Ĺ–ĺ –Ĺ–į –≤—č—Ź–≤–Ľ–Ķ–Ĺ–ł–Ķ —ć—ā–ĺ–≥–ĺ —Ā–ĺ–Ņ—É—ā—Ā—ā–≤—É—é—Č–Ķ–≥–ĺ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź –ł –Ķ–≥–ĺ —Ą–į–ļ—ā–ĺ—Ä–ĺ–≤ —Ä–ł—Ā–ļ–į –Ī—č–Ľ–ĺ –≤ –Ņ–Ķ—Ä–≤—É—é –ĺ—á–Ķ—Ä–Ķ–ī—Ć –Ĺ–į–Ņ—Ä–į–≤–Ľ–Ķ–Ĺ–ĺ –§–Ľ–ĺ—Ä–Ķ–Ĺ—ā–ł–Ļ—Ā–ļ–ĺ–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ķ.
–ö–į–∑–į–Ľ–ĺ—Ā—Ć –Ī—č, –∑–ī–Ķ—Ā—Ć –≤—Ā–Ķ –ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ —Ź—Ā–Ĺ–ĺ. –£ –Ľ—é–Ī–ĺ–Ļ –≥—Ä—É–Ņ–Ņ—č –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –ļ–į–ļ—É—é –Ī—č —ā–Ķ—Ä–į–Ņ–ł—é –ĺ–Ĺ–ł –Ĺ–Ķ –Ņ–ĺ–Ľ—É—á–į–Ľ–ł, –Ĺ–į–Ľ–ł—á–ł–Ķ —Ā–ĺ–Ņ—É—ā—Ā—ā–≤—É—é—Č–Ķ–Ļ –ł—ą–Ķ–ľ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł —Ā–Ķ—Ä–ī—Ü–į —É–≤–Ķ–Ľ–ł—á–ł–≤–į–Ķ—ā —Ä–ł—Ā–ļ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł. –Ē—Ä—É–≥–ĺ–Ķ –ī–Ķ–Ľ–ĺ, —á—ā–ĺ –≤–ĺ–∑–Ĺ–ł–ļ–į–Ķ—ā –≤–ĺ–Ņ—Ä–ĺ—Ā: –į –ľ–ĺ–∂–Ķ—ā –Ľ–ł –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–į—Ź —ā–Ķ—Ä–į–Ņ–ł—Ź –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č –ł –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–į —É–≤–Ķ–Ľ–ł—á–ł—ā—Ć —Ä–ł—Ā–ļ —Ä–į–∑–≤–ł—ā–ł—Ź –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ –ł—ą–Ķ–ľ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł —Ā–Ķ—Ä–ī—Ü–į —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–Ē 2 —ā–ł–Ņ–į? –í–Ķ–ī—Ć —ā–ĺ, —á—ā–ĺ —ć—ā–į —ā–Ķ—Ä–į–Ņ–ł—Ź –≤–ĺ–∑–ī–Ķ–Ļ—Ā—ā–≤—É–Ķ—ā –Ĺ–į —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć —á–Ķ—Ä–Ķ–∑ —Ä–į–∑–Ľ–ł—á–Ĺ—č–Ķ –ľ–Ķ—Ö–į–Ĺ–ł–∑–ľ—č –ł–∑ –§–Ľ–ĺ—Ä–Ķ–Ĺ—ā–ł–Ļ—Ā–ļ–ĺ–≥–ĺ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź –≤–Ņ–ĺ–Ľ–Ĺ–Ķ –ĺ—á–Ķ–≤–ł–ī–Ĺ–ĺ. –ü–ĺ–Ĺ–ł–∂–į—Ź —É—Ä–ĺ–≤–Ķ–Ĺ—Ć HbA1—Ā, –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–į—Ź —ā–Ķ—Ä–į–Ņ–ł—Ź –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č –ł –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–į —Ā–Ĺ–ł–∂–į–Ķ—ā –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ—Ć —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –į –≤–ĺ–∑–ī–Ķ–Ļ—Ā—ā–≤—É—Ź –Ĺ–į –ļ–į–ļ–ł–Ķ–—ā–ĺ –ī—Ä—É–≥–ł–Ķ –ľ–Ķ—Ö–į–Ĺ–ł–∑–ľ—č –ĺ–Ĺ–į –∂–Ķ —Ā–Ņ–ĺ—Ā–ĺ–Ī—Ā—ā–≤—É–Ķ—ā –Ķ–≥–ĺ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł—é.
–í —Ā–į–ľ–ĺ–ľ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–ł –Ņ—Ä—Ź–ľ–ĺ–≥–ĺ –ĺ—ā–≤–Ķ—ā–į –Ĺ–į —ć—ā–ĺ—ā –≤–ĺ–Ņ—Ä–ĺ—Ā –Ĺ–Ķ—ā. –ö–ĺ–Ĺ–Ķ—á–Ĺ–ĺ, –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ—č –ī–į–Ľ—Ć–Ĺ–Ķ–Ļ—ą–ł–Ķ —Ā–Ņ–Ķ—Ü–ł–į–Ľ—Ć–Ĺ–ĺ —Ā–Ņ–Ľ–į–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź. –ě–ī–Ĺ–į–ļ–ĺ –Ņ–ĺ—ā–Ķ–Ĺ—Ü–ł–į–Ľ –ī–Ľ—Ź –Ņ–ĺ–ł—Ā–ļ–į —ć—ā–ĺ–≥–ĺ –ĺ—ā–≤–Ķ—ā–į –§–Ľ–ĺ—Ä–Ķ–Ĺ—ā–ł–Ļ—Ā–ļ–ĺ–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ķ –≤—Ā–Ķ –∂–Ķ —Ā–ĺ–ī–Ķ—Ä–∂–ł—ā.
–ü—É—ā–Ķ–≤–ĺ–ī–Ĺ–į—Ź –∑–≤–Ķ–∑–ī–į – –ī–į–Ĺ–Ĺ—č–Ķ –ĺ–Ī –ĺ—Ā–ĺ–Ī—č—Ö —Ā–≤–ĺ–Ļ—Ā—ā–≤–į—Ö –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł–ł –≥–Ľ–ł–Ī–Ķ–Ĺ–ļ–Ľ–į–ľ–ł–ī–į —Ā –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–ĺ–ľ –Ņ–ĺ —Ā—Ä–į–≤–Ĺ–Ķ–Ĺ–ł—é —Ā –ī—Ä—É–≥–ł–ľ–ł –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł—Ź–ľ–ł –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–į —Ā –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–—Ā–Ķ–ļ—Ä–Ķ—ā–ĺ–≥–ĺ–≥–į–ľ–ł. –≠—ā–ĺ —á–Ķ—ā–ļ–ĺ–Ķ —É–ļ–į–∑–į–Ĺ–ł–Ķ –Ĺ–į —ā–ĺ, —á—ā–ĺ –≤—č—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –Ĺ–Ķ–Ī–Ľ–į–≥–ĺ–Ņ—Ä–ł—Ź—ā–Ĺ–ĺ–≥–ĺ –≤–ĺ–∑–ī–Ķ–Ļ—Ā—ā–≤–ł—Ź –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –Ĺ–į —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć –∑–į–≤–ł—Ā–ł—ā –ĺ—ā –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–Ķ–Ĺ–Ĺ—č—Ö —Ā–≤–ĺ–Ļ—Ā—ā–≤ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑—É–Ķ–ľ—č—Ö –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–—Ā–Ķ–ļ—Ä–Ķ—ā–į–≥–ĺ–≥–ĺ–≤ –ł —á—ā–ĺ —ć—ā–ł —Ā–≤–ĺ–Ļ—Ā—ā–≤–į –≤—č—Ä–į–∂–Ķ–Ĺ—č —É —Ä–į–∑–Ĺ—č—Ö –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–—Ā–Ķ–ļ—Ä–Ķ—ā–į–≥–ĺ–≥–ĺ–≤ –≤ —Ä–į–∑–Ľ–ł—á–Ĺ–ĺ–Ļ —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł.
–°–Ņ–Ķ—Ü–ł–į–Ľ—Ć–Ĺ–ĺ–Ķ —É–Ņ–ĺ–ľ–ł–Ĺ–į–Ĺ–ł–Ķ –ĺ —Ā–Ņ–Ķ—Ü–ł—Ą–ł—á–Ķ—Ā–ļ–ĺ–ľ –ł –≤–į–∂–Ĺ–ĺ–ľ –ī–Ľ—Ź –≤–ĺ–∑–Ĺ–ł–ļ–Ĺ–ĺ–≤–Ķ–Ĺ–ł—Ź —Ā–Ķ—Ä–ī–Ķ—á–Ĺ–ĺ–—Ā–ĺ—Ā—É–ī–ł—Ā—ā—č—Ö –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ –ĺ—ā–Ľ–ł—á–ł–ł —Ā–≤–ĺ–Ļ—Ā—ā–≤ –≥–Ľ–ł–Ī–Ķ–Ĺ–ļ–Ľ–į–ľ–ł–ī–į –ĺ—ā –≥–Ľ–ł–ľ–Ķ–Ņ–ł—Ä–ł–ī–į –ł –≥–Ľ–ł–ļ–Ľ–į–∑–ł–ī–į –ł–ľ–Ķ–Ķ—ā—Ā—Ź –≤ –≤—č—ą–Ķ—É–Ņ–ĺ–ľ—Ź–Ĺ—É—ā–ĺ–ľ –∑–į–ļ–Ľ—é—á–Ķ–Ĺ–ł–ł —ć–ļ—Ā–Ņ–Ķ—Ä—ā–Ĺ–ĺ–Ļ –≥—Ä—É–Ņ–Ņ—č –ź–ľ–Ķ—Ä–ł–ļ–į–Ĺ—Ā–ļ–ĺ–Ļ –ī–ł–į–Ī–Ķ—ā–ł—á–Ķ—Ā–ļ–ĺ–Ļ –į—Ā—Ā–ĺ—Ü–ł–į—Ü–ł–ł –ł –ē–≤—Ä–ĺ–Ņ–Ķ–Ļ—Ā–ļ–ĺ–≥–ĺ –ĺ–Ī—Č–Ķ—Ā—ā–≤–į –Ņ–ĺ –ł–∑—É—á–Ķ–Ĺ–ł—é –ī–ł–į–Ī–Ķ—ā–į –ĺ—ā 2008 –≥–ĺ–ī–į (1). –ě–Ĺ–ĺ –≥–Ľ–į—Ā–ł—ā: «–ü—Ä–ł–Ķ–ľ —Ö–Ľ–ĺ—Ä–Ņ—Ä–ĺ–Ņ–į–ľ–ł–ī–į –ł –≥–Ľ–ł–Ī–Ķ–Ĺ–ļ–Ľ–į–ľ–ł–ī–į —Ā–ĺ–Ņ—Ä–ĺ–≤–ĺ–∂–ī–į–Ķ—ā—Ā—Ź –∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ī–ĺ–Ľ—Ć—ą–ł–ľ —Ä–ł—Ā–ļ–ĺ–ľ –≥–ł–Ņ–ĺ–≥–Ľ–ł–ļ–Ķ–ľ–ł–Ļ, —á–Ķ–ľ —ā–Ķ—Ä–į–Ņ–ł—Ź –ī—Ä—É–≥–ł–ľ–ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č –≤—ā–ĺ—Ä–ĺ–Ļ –≥–Ķ–Ĺ–Ķ—Ä–į—Ü–ł–ł (–≥–Ľ–ł–ļ–Ľ–į–∑–ł–ī–į, –≥–Ľ–ł–ľ–Ķ–Ņ–ł—Ä–ł–ī–į –ł –≥–Ľ–ł–Ņ–ł–∑–ł–ī–į –ł –ł—Ö –ľ–ĺ–ī–ł—Ą–ł—Ü–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č—Ö —Ą–ĺ—Ä–ľ), –Ņ—Ä–ł–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–Ķ –ļ–ĺ—ā–ĺ—Ä—č—Ö –Ī–ĺ–Ľ–Ķ–Ķ –∂–Ķ–Ľ–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ». –Ė–Ķ–Ľ–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ĺ–Ķ –≤ –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ—é—é –ĺ—á–Ķ—Ä–Ķ–ī—Ć –Ņ–ĺ—ā–ĺ–ľ—É, —á—ā–ĺ, –ļ–į–ļ —ā–Ķ–Ņ–Ķ—Ä—Ć –ł–∑–≤–Ķ—Ā—ā–Ĺ–ĺ, –≥–ł–Ņ–ĺ–≥–Ľ–ł–ļ–Ķ–ľ–ł—Ź —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –Ĺ–Ķ–∑–į–≤–ł—Ā–ł–ľ—č–ľ —Ą–į–ļ—ā–ĺ—Ä–ĺ–ľ —Ä–ł—Ā–ļ–į —Ā–Ķ—Ä–ī–Ķ—á–Ĺ–ĺ–—Ā–ĺ—Ā—É–ī–ł—Ā—ā–ĺ–Ļ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł [12], –ĺ—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ –ī–Ľ—Ź –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ł—ą–Ķ–ľ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ī–ĺ–Ľ–Ķ–∑–Ĺ—Ć—é —Ā–Ķ—Ä–ī—Ü–į.
–Ē–į–Ĺ–Ĺ—č–Ļ —Ą–į–ļ—ā –ľ–ĺ–∂–Ķ—ā –Ī—č—ā—Ć –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ –ī–Ľ—Ź –ĺ–Ī—ä—Ź—Ā–Ĺ–Ķ–Ĺ–ł—Ź, –Ņ–ĺ—á–Ķ–ľ—É —Ā–ĺ—á–Ķ—ā–į–Ĺ–ł—Ź –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–į —Ā —Ä–į–∑–Ľ–ł—á–Ĺ—č–ľ–ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č –ĺ–Ī–Ľ–į–ī–į—é—ā –Ĺ–Ķ–ĺ–ī–ł–Ĺ–į–ļ–ĺ–≤–ĺ –≤—č—Ä–į–∂–Ķ–Ĺ–Ĺ—č–ľ–ł —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤—É—é—Č–ł–ľ–ł –Ņ–ĺ–Ī–ĺ—á–Ĺ—č–ľ–ł —Ā–≤–ĺ–Ļ—Ā—ā–≤–į–ľ–ł. –ě–ī–Ĺ–į–ļ–ĺ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł—Ź —É—Ä–ĺ–≤–Ĺ—Ź —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –Ņ—Ä–ł –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –Ņ–ĺ —Ā—Ä–į–≤–Ĺ–Ķ–Ĺ–ł—é —Ā –ľ–ĺ–Ĺ–ĺ—ā–Ķ—Ä–į–Ņ–ł–Ķ–Ļ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č –ĺ–Ĺ –Ĺ–Ķ –ĺ–Ī—ä—Ź—Ā–Ĺ—Ź–Ķ—ā. –Ē–Ľ—Ź —ć—ā–ĺ–≥–ĺ –Ī–ĺ–Ľ—Ć—ą–Ķ –Ņ–ĺ–ī—Ö–ĺ–ī—Ź—ā —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č —Ä–į–Ī–ĺ—ā, –≤ –ļ–ĺ—ā–ĺ—Ä—č—Ö –ĺ—ā–ľ–Ķ—á–Ķ–Ĺ–ĺ, —á—ā–ĺ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ –≥–ł–Ņ–ĺ–≥–Ľ–ł–ļ–Ķ–ľ–ł–Ļ –Ņ—Ä–ł –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–ľ –Ņ—Ä–ł–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–ł –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–į –ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤ —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č —É–≤–Ķ–Ľ–ł—á–ł–≤–į–Ķ—ā—Ā—Ź –Ņ–ĺ —Ā—Ä–į–≤–Ĺ–Ķ–Ĺ–ł—é —Ā —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤—É—é—Č–ł–ľ –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–Ķ–ľ –Ņ—Ä–ł –ľ–ĺ–Ĺ–ĺ—ā–Ķ—Ä–į–Ņ–ł–ł –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–—Ā–Ķ–ļ—Ä–Ķ—ā–į–≥–ĺ–≥–į–ľ–ł [13–15]. –°–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ, –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł—Ź –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–į —Ā –Ī–ĺ–Ľ–Ķ–Ķ «–ĺ–Ņ–į—Ā–Ĺ—č–ľ» –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–ľ —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č –≤ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–Ķ –ĺ–ļ–į–∑—č–≤–į–Ķ—ā—Ā—Ź –Ī–ĺ–Ľ–Ķ–Ķ –≥–ł–Ņ–ĺ–≥–Ľ–ł–ļ–Ķ–ľ–ł—á–Ķ—Ā–ļ–ł —Ä–ł—Ā–ļ–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ, —á–Ķ–ľ –Ņ—Ä–ĺ—Ā—ā–ĺ –ľ–ĺ–Ĺ–ĺ—ā–Ķ—Ä–į–Ņ–ł—Ź. –í –Ņ–ĺ–ī–ĺ–Ī–Ĺ–ĺ–Ļ —Ā–ł—ā—É–į—Ü–ł–ł —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ł—ą–Ķ–ľ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ī–ĺ–Ľ–Ķ–∑–Ĺ—Ć—é —Ā–Ķ—Ä–ī—Ü–į –≤–ĺ–∑—Ä–į—Ā—ā–į–Ķ—ā —Ä–ł—Ā–ļ —Ä–į–∑–≤–ł—ā–ł—Ź —ā—Ź–∂–Ķ–Ľ—č—Ö –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ.
–° —ć—ā–ł—Ö –Ņ–ĺ–∑–ł—Ü–ł–Ļ –≤–Ņ–ĺ–Ľ–Ĺ–Ķ –Ņ—Ä–į–≤–ĺ–ľ–Ķ—Ä–Ĺ–ĺ –Ņ—Ä–Ķ–ī–Ņ–ĺ–Ľ–į–≥–į—ā—Ć, —á—ā–ĺ –≥–ł–Ņ–ĺ–≥–Ľ–ł–ļ–Ķ–ľ–ł—Ź, –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ, —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –ĺ–ī–Ĺ–ł–ľ –ł–∑ –≤–Ķ–ī—É—Č–ł—Ö –ľ–Ķ—Ö–į–Ĺ–ł–∑–ľ–ĺ–≤ –Ĺ–Ķ–Ī–Ľ–į–≥–ĺ–Ņ—Ä–ł—Ź—ā–Ĺ–ĺ–≥–ĺ –≤–ĺ–∑–ī–Ķ–Ļ—Ā—ā–≤–ł—Ź –Ĺ–į —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–Ē 2 —ā–ł–Ņ–į, –Ņ–ĺ–Ľ—É—á–į—é—Č–ł—Ö –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—É—é —ā–Ķ—Ä–į–Ņ–ł—é –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–ĺ–ľ –ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č. –Ē–Ľ—Ź —Ä–į–Ī–ĺ—á–Ķ–Ļ –≥–ł–Ņ–ĺ—ā–Ķ–∑—č –ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ –Ņ—Ä–į–≤–ī–ĺ–Ņ–ĺ–ī–ĺ–Ī–Ĺ–ĺ. –ü–ĺ–Ĺ—Ź—ā–Ĺ–ĺ —ā–į–ļ–∂–Ķ, —á—ā–ĺ –Ī–Ķ–∑ —Ā–Ņ–Ķ—Ü–ł–į–Ľ—Ć–Ĺ–ĺ —Ā–Ņ–Ľ–į–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č—Ö –Ņ–ĺ–ī —ć—ā—É –≥–ł–Ņ–ĺ—ā–Ķ–∑—É –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ļ –Ĺ–Ķ –ĺ–Ī–ĺ–Ļ—ā–ł—Ā—Ć.
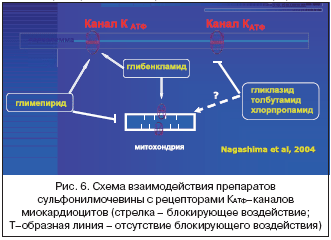
–í—ā–ĺ—Ä–į—Ź –≥–ł–Ņ–ĺ—ā–Ķ–∑–į –ĺ –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ–ľ –ľ–Ķ—Ö–į–Ĺ–ł–∑–ľ–Ķ –Ĺ–Ķ–Ī–Ľ–į–≥–ĺ–Ņ—Ä–ł—Ź—ā–Ĺ–ĺ–≥–ĺ –≤–ĺ–∑–ī–Ķ–Ļ—Ā—ā–≤–ł—Ź –Ĺ–į —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –ĺ—Ā–Ĺ–ĺ–≤–į–Ĺ–į –Ĺ–į —Ä–į–∑–Ľ–ł—á–Ĺ–ĺ–ľ –≤–Ľ–ł—Ź–Ĺ–ł–ł –ĺ—ā–ī–Ķ–Ľ—Ć–Ĺ—č—Ö –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤ —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č –Ĺ–į –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā –ľ–Ķ—ā–į–Ī–ĺ–Ľ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –į–ī–į–Ņ—ā–į—Ü–ł–ł –ľ–ł–ĺ–ļ–į—Ä–ī–į –ļ –ł—ą–Ķ–ľ–ł–ł, –Ĺ–į —ā–į–ļ –Ĺ–į–∑—č–≤–į–Ķ–ľ—č–Ļ –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā «–Ņ—Ä–Ķ–ļ–ĺ–Ĺ–ī–ł—Ü–ł–ĺ–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–ł—Ź». –≠—ā–ĺ—ā –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā, –į–ļ—ā–ł–≤–ł–∑–ł—Ä—É–Ķ–ľ—č–Ļ –Ņ—Ä–ł –ĺ—ā–ļ—Ä—č—ā—č—Ö –ź–Ę–§––∑–į–≤–ł—Ā–ł–ľ—č—Ö –ļ–į–Ľ–ł–Ķ–≤—č—Ö –ļ–į–Ĺ–į–Ľ–ĺ–≤ (–ö–ź–Ę–§) –≤ –ľ–Ķ–ľ–Ī—Ä–į–Ĺ–į—Ö –ľ–ł–ĺ–ļ–į—Ä–ī–ł–ĺ—Ü–ł—ā–ĺ–≤, –Ņ–ĺ–Ľ–Ĺ–ĺ—Ā—ā—Ć—é –Ņ–ĺ–ī–į–≤–Ľ—Ź–Ķ—ā—Ā—Ź –≥–Ľ–ł–Ī–Ķ–Ĺ–ļ–Ľ–į–ľ–ł–ī–ĺ–ľ, –Ī–Ľ–ĺ–ļ–ł—Ä—É—é—Č–ł–ľ –≤—Ā–Ķ –≤–ł–ī—č –ö–ź–Ę–§– –ļ–į–Ĺ–į–Ľ–ĺ–≤, –ł –Ĺ–Ķ –Ņ–ĺ–≤—Ä–Ķ–∂–ī–į–Ķ—ā—Ā—Ź –≥–Ľ–ł–ļ–Ľ–į–∑–ł–ī–ĺ–ľ, –ĺ—Ā—ā–į–≤–Ľ—Ź—é—Č–ł–ľ –ĺ—ā–ļ—Ä—č—ā—č–ľ–ł –ö–ź–Ę–§––ļ–į–Ĺ–į–Ľ—č –Ĺ–į—Ä—É–∂–Ĺ—č—Ö —Ā–į—Ä–ļ–ĺ–Ľ–Ķ–ľ–ľ–į–Ľ—Ć–Ĺ—č—Ö –ľ–Ķ–ľ–Ī—Ä–į–Ĺ –ľ–ł–ĺ–ļ–į—Ä–ī–ł–ĺ—Ü–ł—ā–ĺ–≤, –į —ā–į–ļ–∂–Ķ –≥–Ľ–ł–ľ–Ķ–Ņ–ł—Ä–ł–ī–ĺ–ľ, –ĺ—Ā—ā–į–≤–Ľ—Ź—é—Č–ł–ľ –ĺ—ā–ļ—Ä—č—ā—č–ľ–ł –ö–ź–Ę–§––ļ–į–Ĺ–į–Ľ—č –ľ–Ķ–ľ–Ī—Ä–į–Ĺ –ľ–ł–ĺ–ļ–į—Ä–ī–ł–į–Ľ—Ć–Ĺ—č—Ö –ľ–ł—ā–ĺ—Ö–ĺ–Ĺ–ī—Ä–ł–Ļ [16] (—Ä–ł—Ā. 6).
–í –ĺ–Ī–ĺ–ł—Ö –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł—Ö —Ā–Ľ—É—á–į—Ź—Ö –į–ļ—ā–ł–≤–ł–∑–į—Ü–ł—Ź «–Ņ—Ä–Ķ–ļ–ĺ–Ĺ–ī–ł—Ü–ł–ĺ–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–ł—Ź» —Ā–ĺ—Ö—Ä–į–Ĺ—Ź–Ķ—ā—Ā—Ź, –ĺ–ī–Ĺ–į–ļ–ĺ –ľ–ł—ā–ĺ—Ö–ĺ–Ĺ–ī—Ä–ł–į–Ľ—Ć–Ĺ—č–Ķ –ľ–Ķ—Ö–į–Ĺ–ł–∑–ľ—č –ĺ–ļ–į–∑—č–≤–į—é—ā –Ĺ–į –≤—č—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –į–ļ—ā–ł–≤–ł–∑–į—Ü–ł–ł –ľ–Ķ—ā–į–Ī–ĺ–Ľ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –į–ī–į–Ņ—ā–į—Ü–ł–ł –ļ –ł—ą–Ķ–ľ–ł–ł —Ä–Ķ—ą–į—é—Č–Ķ–Ķ, –ĺ—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ –≤—č—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ–Ķ –≤–Ľ–ł—Ź–Ĺ–ł–Ķ [17–19]. –í —Ā–≤—Ź–∑–ł —Ā —ć—ā–ł–ľ —Ā—ā–Ķ–Ņ–Ķ–Ĺ—Ć «–ł—ą–Ķ–ľ–ł—á–Ķ—Ā–ļ–ĺ–Ļ» –Ī–Ķ–∑–ĺ–Ņ–į—Ā–Ĺ–ĺ—Ā—ā–ł –ī–į–Ĺ–Ĺ—č—Ö –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤ –ľ–ĺ–∂–Ķ—ā –∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ —Ä–į–∑–Ľ–ł—á–į—ā—Ć—Ā—Ź. –†–į–∑–Ľ–ł—á–Ĺ–ĺ–Ķ –≤–ĺ–∑–ī–Ķ–Ļ—Ā—ā–≤–ł–Ķ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤ —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č –Ĺ–į –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā «–Ņ—Ä–Ķ–ļ–ĺ–Ĺ–ī–ł—Ü–ł–ĺ–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–ł—Ź» –Ĺ–Ķ–ĺ–ī–Ĺ–ĺ–ļ—Ä–į—ā–Ĺ–ĺ –Ī—č–Ľ–ĺ –Ņ–ĺ–ī—ā–≤–Ķ—Ä–∂–ī–Ķ–Ĺ–ĺ –≤ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź—Ö [20,21]. –° —ć—ā–ĺ–Ļ —ā–ĺ—á–ļ–ł –∑—Ä–Ķ–Ĺ–ł—Ź —Ö–ĺ—Ä–ĺ—ą–ĺ –Ņ–ĺ–Ĺ—Ź—ā–Ĺ–ĺ, –Ņ–ĺ—á–Ķ–ľ—É –Ņ—Ä–ł —Ā–ĺ—á–Ķ—ā–į–Ĺ–ł–ł –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–į —Ā –≥–Ľ–ł–Ī–Ķ–Ĺ–ļ–Ľ–į–ľ–ł–ī–ĺ–ľ –ĺ—ā–ľ–Ķ—á–į–Ķ—ā—Ā—Ź –Ĺ–į–ł–Ī–ĺ–Ľ—Ć—ą–į—Ź —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć, –į –≤ —Ā–ĺ—á–Ķ—ā–į–Ĺ–ł–ł —Ā –≥–Ľ–ł–ľ–Ķ–Ņ–ł—Ä–ł–ī–ĺ–ľ – –Ĺ–į–ł–ľ–Ķ–Ĺ—Ć—ą–į—Ź. –ě–ī–Ĺ–į–ļ–ĺ –Ņ–ĺ—á–Ķ–ľ—É —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć –Ĺ–į –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –≤—č—ą–Ķ, —á–Ķ–ľ –Ĺ–į –ľ–ĺ–Ĺ–ĺ—ā–Ķ—Ä–į–Ņ–ł–ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č, —Ā —ć—ā–ł—Ö –Ņ–ĺ–∑–ł—Ü–ł–Ļ –Ĺ–Ķ –ĺ–Ī—ä—Ź—Ā–Ĺ–ł—ā—Ć. –ü—Ä–Ķ–ī–Ņ–ĺ–Ľ–ĺ–∂–Ķ–Ĺ–ł–Ķ –ī–—Ä–į Edoardo Mannucci –ĺ —ā–ĺ–ľ, —á—ā–ĺ –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ –ľ–ĺ–∂–Ķ—ā –ľ–ĺ–ī–ł—Ą–ł—Ü–ł—Ä–ĺ–≤–į—ā—Ć —ć—Ą—Ą–Ķ–ļ—ā –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤ —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č, –≤–ĺ–∑–ī–Ķ–Ļ—Ā—ā–≤—É—Ź –Ĺ–į –ł—Ö –≤–∑–į–ł–ľ–ĺ—Ā–≤—Ź–∑—Ć —Ā –ö–ź–Ę–§––ļ–į–Ĺ–į–Ľ–į–ľ–ł –ľ–ł–ĺ–ļ–į—Ä–ī–ł–ĺ—Ü–ł—ā–ĺ–≤ –ł, –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ, —É—Ö—É–ī—ą–į—Ź –Ņ—Ä–ĺ—ā–Ķ–ļ–į–Ĺ–ł–Ķ –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā–į «–Ņ—Ä–Ķ–ļ–ĺ–Ĺ–ī–ł—Ü–ł–ĺ–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–ł—Ź», –Ņ–ĺ–ļ–į –Ĺ–Ķ –ł–ľ–Ķ–Ķ—ā –Ņ–ĺ–ī —Ā–ĺ–Ī–ĺ–Ļ –Ĺ–ł–ļ–į–ļ–ł—Ö –ĺ—Ā–Ĺ–ĺ–≤–į–Ĺ–ł–Ļ [9].
–ö–ĺ–Ĺ–Ķ—á–Ĺ–ĺ, –ĺ–Ī—ä–Ķ–ļ—ā–ł–≤–Ĺ–į—Ź –ļ–į—Ä—ā–ł–Ĺ–į –≤–ĺ–∑–ī–Ķ–Ļ—Ā—ā–≤–ł—Ź —Ä–į–∑–Ľ–ł—á–Ĺ—č—Ö –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł–Ļ –Ľ–Ķ–ļ–į—Ä—Ā—ā–≤–Ķ–Ĺ–Ĺ—č—Ö —Ā—Ä–Ķ–ī—Ā—ā–≤ –Ĺ–į —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ľ–ĺ–∂–Ķ—ā –Ī—č—ā—Ć –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ–į —ā–ĺ–Ľ—Ć–ļ–ĺ –≤ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–Ķ —Ä–į–Ĺ–ī–ĺ–ľ–ł–∑–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č—Ö –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ļ. –Ď–ĺ–Ľ–Ķ–Ķ —ā–ĺ–≥–ĺ, —Ā–Ņ–Ķ—Ü–ł–į–Ľ—Ć–Ĺ—č–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ—č –ī–Ľ—Ź –≤—č—Ź—Ā–Ĺ–Ķ–Ĺ–ł—Ź –ľ–Ķ—Ö–į–Ĺ–ł–∑–ľ–ĺ–≤, –Ľ–Ķ–∂–į—Č–ł—Ö –≤ –ĺ—Ā–Ĺ–ĺ–≤–Ķ –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ–≥–ĺ –≤–∑–į–ł–ľ–ĺ–ī–Ķ–Ļ—Ā—ā–≤–ł—Ź –ľ–Ķ–∂–ī—É –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–ĺ–ľ –ł —ā–Ķ–ľ–ł –ł–Ľ–ł –ł–Ĺ—č–ľ–ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł —Ā—É–Ľ—Ć—Ą–ĺ–Ĺ–ł–Ľ–ľ–ĺ—á–Ķ–≤–ł–Ĺ—č. –ė–Ĺ—Ą–ĺ—Ä–ľ–į—Ü–ł—Ź –ĺ —ā–ĺ—á–Ĺ—č—Ö –Ņ—Ä–ł—á–ł–Ĺ–į—Ö —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł, –ļ–ĺ—ā–ĺ—Ä–į—Ź –Ī—č–Ľ–į –Ĺ–Ķ–ī–ĺ—Ā—ā—É–Ņ–Ĺ–į –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į—ā–Ķ–Ľ—Ź–ľ –ł–∑ –§–Ľ–ĺ—Ä–Ķ–Ĺ—Ü–ł–ł, –Ī—č–Ľ–į –Ī—č –≤–Ķ—Ā—Ć–ľ–į –Ņ–ĺ–Ľ–Ķ–∑–Ĺ–į –ī–Ľ—Ź –ł–ī–Ķ–Ĺ—ā–ł—Ą–ł–ļ–į—Ü–ł–ł –ľ–Ķ—Ö–į–Ĺ–ł–∑–ľ–ĺ–≤, –ĺ–Ī—É—Ā–Ľ–ĺ–≤–Ľ–ł–≤–į—é—Č–ł—Ö —Ä–į–∑–Ľ–ł—á–ł—Ź –≤ —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –Ņ—Ä–ł –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–ł —Ä–į–∑–Ľ–ł—á–Ĺ—č—Ö –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł–Ļ. –Ę–Ķ–ľ –Ĺ–Ķ –ľ–Ķ–Ĺ–Ķ–Ķ –Ņ—Ä–ł–≤–Ķ–ī–Ķ–Ĺ–Ĺ—č–Ķ —ć–Ņ–ł–ī–Ķ–ľ–ł–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł–Ķ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č, –Ĺ–Ķ—Ā–ĺ–ľ–Ĺ–Ķ–Ĺ–Ĺ–ĺ, –∑–į—Ā–Ľ—É–∂–ł–≤–į—é—ā –≤–Ĺ–ł–ľ–į–Ĺ–ł–Ķ –Ņ—Ä–į–ļ—ā–ł—á–Ķ—Ā–ļ–ł—Ö –≤—Ä–į—á–Ķ–Ļ –Ņ—Ä–ł –≤—č–Ī–ĺ—Ä–Ķ –ļ–ĺ–ľ–Ī–ł–Ĺ–į—Ü–ł–ł —Ą–į—Ä–ľ–į–ļ–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł—Ö –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤ —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –°–Ē 2 —ā–ł–Ņ–į, –ļ–ĺ—ā–ĺ—Ä—č–Ķ –Ĺ–Ķ –ľ–ĺ–≥—É—ā –Ī—č—ā—Ć —Ā–ļ–ĺ–ľ–Ņ–Ķ–Ĺ—Ā–ł—Ä–ĺ–≤–į–Ĺ—č —ā–ĺ–Ľ—Ć–ļ–ĺ —Ā –Ņ–ĺ–ľ–ĺ—Č—Ć—é –ľ–ĺ–Ĺ–ĺ—ā–Ķ—Ä–į–Ņ–ł–ł.
–Ę–į–ļ –§–Ľ–ĺ—Ä–Ķ–Ĺ—Ü–ł—Ź, –ļ–ĺ–≥–ī–į–—ā–ĺ –Ņ–ĺ–ī–į—Ä–ł–≤—ą–į—Ź –ľ–ł—Ä—É —á—É–ī–ĺ –ł–∑–ĺ–Ī—Ä–į–∂–Ķ–Ĺ–ł—Ź –Ĺ–į –Ņ–Ľ–ĺ—Ā–ļ–ĺ—Ā—ā–ł –ļ–į—Ä—ā–ł–Ĺ—č –ļ—Ä–į—Ā–ĺ—ā—č —ā—Ä–Ķ—Ö–ľ–Ķ—Ä–Ĺ–ĺ–≥–ĺ –ľ–ł—Ä–į, –ĺ–Ņ—Ź—ā—Ć –≤ –ļ–ĺ—ā–ĺ—Ä—č–Ļ —Ä–į–∑ –∑–į —Ā–≤–ĺ—é –ł—Ā—ā–ĺ—Ä–ł—é —Ā—ā–į–Ĺ–ĺ–≤–ł—ā—Ā—Ź –ł—Ā—ā–ĺ—á–Ĺ–ł–ļ–ĺ–ľ –Ĺ–ĺ–≤–ĺ–≥–ĺ –∑–Ĺ–į–Ĺ–ł—Ź –ł —Ā—ā—Ä–Ķ–ľ–Ľ–Ķ–Ĺ–ł—Ź –ļ —Ā–ĺ–≤–Ķ—Ä—ą–Ķ–Ĺ—Ā—ā–≤—É.
![–†–ł—Ā. 4. –ď–ĺ–ī–ĺ–≤–į—Ź —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā–į—Ö–į—Ä–Ĺ—č–ľ –ī–ł–į–Ī–Ķ—ā–ĺ–ľ 2 —ā–ł–Ņ–į –Ņ—Ä–ł –Ņ—Ä–ł–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–ł –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –ľ–Ķ—ā—Ą–ĺ—Ä–ľ–ł–Ĺ–ĺ–ľ –ł —Ä–į–∑–Ľ–ł—á–Ĺ—č–ľ–ł —ā–ł–Ņ–į–ľ–ł –ł–Ĺ—Ā—É–Ľ–ł–Ĺ‚Äď—Ā–Ķ–ļ—Ä–Ķ—ā–į–≥–ĺ–≥–ĺ–≤ [9]](/data/articles/Image/t18/n14/879-5.gif)

–õ–ł—ā–Ķ—Ä–į—ā—É—Ä–į
1. Nathan DM., Buse JB, Davidson MB, et al. Medical Management of Hyperglycemia in Type 2 Diabetes: a Consensus Algorithm for the Initiation and Adjustment of Therapy . Diabetes Care 2008, 31: 1–11.
2. –ź–Ľ–≥–ĺ—Ä–ł—ā–ľ—č —Ā–Ņ–Ķ—Ü–ł–į–Ľ–ł–∑–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ĺ–Ļ –Ņ–ĺ–ľ–ĺ—Č–ł –Ī–ĺ–Ľ—Ć–Ĺ—č–ľ —Ā–į—Ö–į—Ä–Ĺ—č–ľ –ī–ł–į–Ī–Ķ—ā–ĺ–ľ, –Ņ–ĺ–ī —Ä–Ķ–ī. –Ē–Ķ–ī–ĺ–≤–į –ė.–ė., –ú.–í. –®–Ķ—Ā—ā–į–ļ–ĺ–≤–ĺ–Ļ, 4–—č–Ļ –≤—č–Ņ—É—Ā–ļ, –ú–ĺ—Ā–ļ–≤–į, 2009.
3. UK Perspective Diabetes Study (UKPDS) Group. Effect of intensive blood–glucose control with metformin on complication in overweigth patients with type 2 diabetes (UKPDS 34). Lancet 1998;352(9131): 854–865.
4. Fisman EZ., Tenenbaum A, Boyko V, et al. Oral antidiabetic treatment in patients with coronary disease: time–related increased mortality on combined gliburid/metformin therapy over a 7.7–year follow–up. Clin Cardiol 2001; 24(2): 151–158.
5. Mannucci E, Monami M, Masotti G, Marchionni N. All–cause mortality in diabetic patients treated with combination of sulfonylureas and biguanides. Diabetes Metab Res Rev 2004; 20(1): 44–47.
6. Olsson J, Lindberg G, Gottsater M, et al. Increased mortality in type 2 diabetic patients using sulfonylurea and metformin in combination: a population–based observational study. Diabetologia 2000; 43(5): 558–560.
7. Gilliford M, Latinovic R, Mortality in type 2 diabetic subjects prescribed metformin and sulfonylurea drugs in combination: cohord study. Diabetes Metab Res Rev 2004; 20(3):239–245.
8. Johnson JA, Simpson SH, Toth EL, Majumdar SR. Redused cardiovascular morbidity and mortality associated with metformin use in subjects with type 2 diabetes. Diabet Med 2005; 22 (4):497–502.
9. Monami M, Luzzi C, Chiasserini V, er al. Three–year mortality in diabetic patients treated with different combinations of insulin secretagogues and metformin. Diabetes Metab Res Rev 2006; 22: 477–482.
10. Blackburn H. Classification of the electrocardiogram for population studies: Minnesota Code. J Electrocardiol 1969; 2: 305–310.
11. Charlson M, Szatrowski T, Peterson J, Gold J. Validation of a combined comorbidity index. J Clin Epidemiol 1994; 47: 1245–1251.
12. Ming Wei et al. Low Fasting Plasma Glucose Level as a Predictor of Cardiovascular Disease and All–Cause Mortality. Circulation 2000; 101;2047–2052.
13. Marre et al. Diabet Med 2002; 19: 673–80/
14. Charpentier et al. Diabet Med 2001; 16: 828–34.
15. Moses et al. Diabetes Care 1999; 22: 119–24.
16. Nagashima K. et al. Sulfonylurea and non– sulfonylurea hypoglycemic agents: pharmacological properties and tissue selectivity Diabetes Research and Clinical Practice 66S (2004) S75–78.
17. Tannno M. et al. Contribution of both sarcolemmal K–ATP and mitochondrial K–ATP channels to infarct size limitation by K–ATP channels openers: differences from preconditioning in the role of sarcolemmal K–ATP channels. Naunyn–Schmiededeberg’s Arch Pharmacol (2001) 364: 226–232.
18. Tayoda et al. Am J Physiol Heart Circ Physiol 279:2694–2073,2000.
19. Garlid et al. Biochimica et Biophysica Acta 1606 (2003) 1–21.
20. Klepzig H, Kober G, Matter C, et al. Sulfonilureas and ischaemic preconditioning ; a double–blind, placebo–controlled evalution of glimepiride and glibenclamide. Eur Heart J 1999; 20(6):439–446.
21. Ovunc K. Effects of glibenclamide, a K(ATP) channel blocker, on warm–up phenomenon in type 2 diabetic patients with chronic stable angina pectoris. Clin Cardiol 2000; 23(7): 535–539.












