Состояние психической сферы у больных акромегалией изучено плохо. Ранние работы указывали на относительно частое наличие ПР у больных акромегалией [6–8], однако их сложно интерпретировать ввиду недостаточной верификации диагноза акромегалии, не указанного или малого числа обследованных больных, отсутствия единого методологического подхода к систематизации нозологических форм. В последующем появлялись единичные, причем весьма противоречивые публикации о состоянии психической сферы при акромегалии. Если одни авторы приходили к заключению, что у больных акромегалией частота ПР не повышена [9], то другие, напротив, указывали на высокую распространенность различных психопатологических изменений, включая патологию личности и некоторые когнитивные нарушения [10–13]. В подавляющем большинстве этих работ психический статус оценивался лишь с помощью шкал и опросников, а клинические диагнозы ПР не устанавливались и не анализировались. Лишь одно исследование Sievers et al. [14] включало диагностику ПР по результатам структурированного клинико-психиатрического интервью и содержало анализ именно нозологических форм ПР у 81 больного акромегалией в сравнении с таковыми у больных с другими соматическими заболеваниями и с популяционной выборкой здоровых людей, хотя в публикации авторы ограничились представлением данных лишь о расстройствах настроения. Было установлено, что у больных акромегалией частота ПР на протяжении жизни значимо выше, чем у больных другими хроническими соматическими заболеваниями (соответственно 34,6% и 21,4%; отношение шансов (ОШ) 2,0; 95% ДИ 1,2–3,2) и у соматически здоровых лиц (11,1%; ОШ 4,4; 95% ДИ 2,3–8,7). Среди выявленных ПР преобладали большая депрессия и дистимия (более мягкий вариант длительно протекающей депрессии); анамнестические данные указывали на то, что они начинались в то время, когда в организме больного предположительно уже имелся повышенный уровень соматотропного гормона (СТГ). Интересно, что в литературе описано также около 10 казуистических случаев сочетания акромегалии и расстройств шизофренического спектра [15–21]; остается неясным, существует ли в действительности ассоциация между двумя этими группами заболеваний или же к развитию СТГ-секретирующей опухоли гипофиза предрасполагает длительное применение нейролептиков, влияющих на систему дофамина в ЦНС.
Таким образом, психическая сфера больных акромегалией изучена недостаточно, а имеющиеся данные противоречивы. Между тем исследование этого вопроса представляется актуальным уже потому, что доклинические исследования указывают на возможное влияние СТГ и инсулиноподобного ростового фактора 1 (ИРФ-1) на функционирование и развитие головного мозга, включая дифференцировку клеток, подавление их апоптоза, медиаторное воздействие на разные фазы жизненного цикла нейронов и модуляцию иммунного ответа [22, 23]. Рецепторы к СТГ найдены в различных участках головного мозга, не относящихся к классической оси СТГ – ИРФ-1 (гиппокамп, путамен и др.) [24]. Некоторые из этих анатомических структур ЦНС играют важную роль в когнитивном функционировании и, имея нейрональные связи с лимбической системой и лобной долей, могут влиять на психический статус и личностные особенности пациентов.
Цель нашего исследования: установление видов и распространенности ПР в сплошной выборке больных акромегалией и анализ ассоциации ПР с некоторыми клинико-лабораторными характеристиками этого эндокринного заболевания.
Материал и методы
В данное исследование поперечного типа последовательно набирали всех больных, находившихся в отделении эндокринологии ГБУЗ МО МОНИКИ им. М.Ф. Владимирского с диагнозом «акромегалия», верифицированным в соответствии с существующим алгоритмом [1]. Единственным критерием исключения из исследования был отказ больного от психиатрического обследования (1 человек).В исследование вошли в общей сложности 115 пациентов (95 женщин и 20 мужчин) в возрасте 55,1±13,1 года (от 21 года до 78 лет). Все больные проходили обследование по клиническому стандарту, включая определение уровня СТГ и ИРФ-1 (гормональные исследования выполнялись иммуноферментным методом на анализаторе Immulite 2000, Diagnostic Products Corporation, США), а также МРТ гипофиза с контрастным усилением. У 33 больных имелась микроаденома, у 81 – макроаденома гипофиза; у 1 пациента аденома на МРТ не визуализировалась. 32 пациента из обследованных ранее не получали лечение по поводу акромегалии, а 83 пациента в период исследования продолжали или уже завершили лечение. Из них 75 больных получали медикаментозную терапию (только аналогами соматостатина – 54, только агонистами дофамина – 13, комбинированную – 8), а на момент обследования (в течение последнего месяца) активную медикаментозную терапию получали 52 пациента. Хирургическое лечение, преимущественно в виде транссфеноидальной аденомэктомии гипофиза, ранее было выполнено 39 больным, лучевое лечение – 14. Общее число больных на разных видах лечения превышает 115, т. к. многие получали 2 и более вида лечения. К моменту обследования 27 (23,5%) человек имели контролируемую и 88 (76,5%) – неконтролируемую фазу акромегалии.
У подавляющего большинства больных акромегалией имелось одно и более сопутствующих соматических заболеваний (табл. 1).

Все больные были консультированы психиатром, который ставил диагнозы ПР по критериям МКБ-10 [25] с использованием валидизированной на русском языке Международной схемы диагностической беседы с больным (CIDI) [26]. Для углубленной оценки некоторых ПР использовались Краткая шкала оценки психического статуса (MMSE) и опросник самоотчета для выявления гипоманиакальных состояний в анамнезе HCL-32 [27]. Указанные методики позволяют оценивать не только текущий психический статус, но и ПР на протяжении жизни.
Статистический анализ. Полученные данные обрабатывали методами описательной статистики с расчетом среднего значения и стандартного отклонения или медианы и интерквартильного диапазона (в зависимости от типа распределения данных). Статистическую значимость различий между группами оценивали с помощью t-критерия и критерия Манна – Уитни (в зависимости от типа распределения данных), а также теста хи-квадрат и точного теста Фишера при сравнении частот. За уровень статистической значимости принимали значение ошибки I рода альфа, равное 0,05.
Результаты
Все больные акромегалией в Московской области включаются в регистр больных акромегалией [28] и в обязательном порядке проходят обследование и лечение в отделении терапевтической эндокринологии ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского». Мы оценили психический статус у всех пациентов с акромегалией, находившихся на лечении в отделении кроме 1 случая отказа от обследования психиатра (сплошная выборка). На момент завершения набора 115 пациентов представляли собой большую часть регистра больных акромегалией (71,5%); по возрасту и по гендерному соотношению исследуемая группа подобна регистру больных акромегалией, что позволяет говорить о репрезентативности выборки. Этим она принципиально отличается от серии больных в упомянутом выше и считавшемся до последнего времени наиболее информативным исследовании Sievers et al. [14]. Эти авторы пригласили на психиатрическое обследование 145 больных акромегалией, которые за последние 6 лет лечились в двух крупных клиниках Мюнхена, однако согласились на обследование всего 56% пациентов; таким образом, выборка немецких авторов не была ни сплошной, ни репрезентативной.Результаты клинико-психопатологического обследования больных акромегалией приведены в табл. 2. У подавляющего большинства больных акромегалией – 91 из 115 (79,1%) – были выявлены ПР. В таблице представлены результаты двух типов анализа частоты ПР. В крайней правой колонке дана суммарная распространенность каждого вида ПР. Однако у многих больных акромегалией было более одного диагноза, т. е. имелась психиатрическая коморбидность. Так, у 37 больных было диагностировано по 2 разных ПР, у 7 – по 3, еще у 10 – по 4 и более. В такой ситуации принято выделять ведущий диагноз, который в наибольшей степени определяет состояние психической сферы конкретного пациента, имеет наиболее выраженные клинические проявления, или связанные с ними нарушения функционирования, или в наибольшей степени влияет на прогноз.
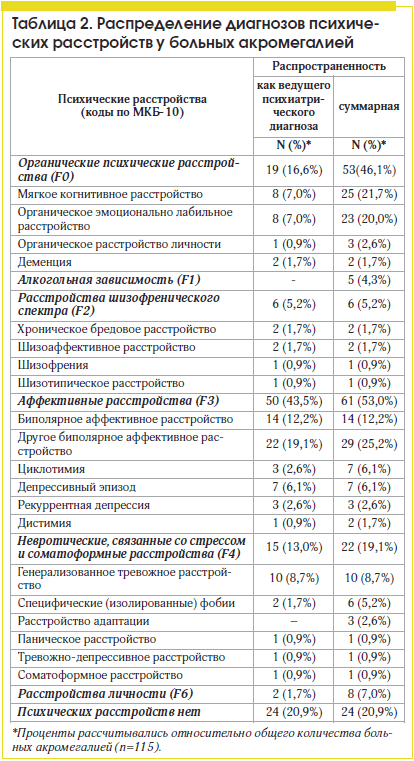
Как по суммарной распространенности, так и в качестве ведущего ПР у больных акромегалией чаще всего выявлялись патологии аффективного спектра (син.: расстройства настроения) (43,5%). Наиболее распространенными из них были различные варианты биполярного аффективного расстройства (БАР). Классическим БАР I типа с чередованием маниакальных и депрессивных фаз страдали 3 пациента, диагноз «БАР II типа» установлен у 11 пациентов [29], БАР II типа характеризуется чередованием депрессивных фаз с гипоманиакальными (т. е. не достигающими выраженности мании). Депрессии при этом чаще нетяжелые, но затяжные, а в клинической картине гипоманиакальных состояний преобладет стойкое благодушие, завышенная самооценка, необоснованный оптимизм, укорочение сна, повышенная активность, гневливость, импульсивность и усиление либидо.
Помимо БАР, в общую группу расстройств биполярного спектра (РБС) были отнесены циклотимии и ряд расстройств, вошедших в категорию «другие биполярные расстройства». У большинства из последних, наряду с хроническими гипоманиакальными состояниями в анамнезе, возникали эпизоды клинически очерченной депрессии, как правило, неглубокой и атипичной, что позволяло отнести эти случаи к БАР IV типа [29].
Различий в частоте выявления РБС у больных с активной и контролируемой фазами акромегалии не выявлено. Уровни СТГ и ИРФ-1 у больных с РБС и без РБС также не различались. Какие-либо ассоциации между РБС и различными экзогенными факторами и биологическими характеристиками пациентов отсутствовали.
Таким образом, суммарная распространенность РБС у больных акромегалией составила 33,7%, что в разы превышает популяционные показатели, которые характеризуются большим разбросом, но в среднем составляют 2–3% [30]. Частота РБС в нашем исследовании также существенно превышает таковую у больных акромегалией в упоминавшейся выше наиболее крупной работе Sievers et al. [14]. Хотя немецкие авторы выявили достаточно высокую частоту аффективных расстройств при акромегалии (от 21,0% – текущая частота до 34,6% – прижизненная частота), она была обусловлена в основном увеличением частоты депрессий, а не РБС. Подобное расхождение можно объяснить тем, что в дополнение к международной схеме диагностической беседы с больным CIDI [26], которую использовали и мы, и Sievers et al. и которая недостаточно чувствительна для выявления гипомании, циклотимии и гипертимии, мы применяли шкалу HCL-32 для оценки гипоманий в анамнезе. Это позволило нам выявить случаи БАР II и IV типа, которые в исследовании Sievers et al. могли быть не идентифицированы или отнесены к депрессиям.
Механизм потенциальной ассоциации РБС и акромегалии остается неясным. По данным литературы, у больных БАР без акромегалии уровни ИРФ-1 (но не СТГ) в сыворотке значимо выше, чем у здоровых лиц, причем высокие концентрации ИРФ-1 отмечаются у 32% больных БАР [31]. Повышение ИРФ-1 в сыворотке при БАР, которое сохранялось даже после лечения расстройства, подтверждено в последнем метаанализе Tu et al. [32]. В нашем исследовании уровни ИРФ-1 у больных акромегалией с РБС не превышали таковые у больных акромегалией без РБС, но это можно объяснить тем, что: 1) ИРФ-1 так или иначе повышен как лабораторный симптом акромегалии, и на этом фоне его потенциальное повышение, обусловленное БАР, выявить проблематично; 2) в исследовании мы определяли уровень ИРФ-1 однократно на момент психиатрического обследования и не имели данных об этом показателе на момент дебюта РБС. В любом случае роль ИРФ-1 как возможного нейромедиатора РБС нуждается в дальнейшем изучении; он может оказаться маркером как акромегалии, так и РБС. Подчеркнем, что, судя по данным анамнеза, у многих наших больных РБС предшествовали задолго до манифестации акромегалии, и не исключено, что в будущем появятся новые данные, доказывающие роль РБС как потенциальных триггеров субтипов акромегалии.
Можно предположить, что высокая частота аффективных расстройств связана с механическим воздействием соматотропиномы как таковой на лимбическую область и глубокие отделы префронтальной коры с последующим изменением настроения, поведения и личностного реагирования [33]. В таком случае у больных с макроаденомами указанные нарушения должны были быть выражены в большей степени, чем у больных с микроаденомами, но проведенное нами предварительное сравнение ПР у больных с микро- и макросоматотропиномами не выявило разницы в их видах и частоте встречаемости.
Второе место по частоте среди ведущих диагнозов занимали органические ПР (ОПР) (46,1% суммарно и 16,6% как ведущие). В структуре их клинической картины важное место занимали признаки психоорганического синдрома, клиническая картина которого складывается из когнитивных, эмоциональных и астенических нарушений. Объективно подтвержденные нарушения памяти отмечались у подавляющего большинства пациентов с ОПР (92,3% случаев). При этом лишь у 2-х больных акромегалией они достигали степени легкой деменции (сосудистого и смешанного типа). У остальных больных когнитивная дисфункция выражалась в легких или умеренных нарушениях внимания, абстрактного мышления, счета, зрительно-пространственной координации. Кроме того, в клинической картине ОПР присутствовали симптомы психической утомляемости, эмоциональной лабильности и «недержания эмоций» (у 66% – плаксивость, раздражительность, быстрая смена настроения, у 62,6% – выраженная эксплозивность), а также психовегетативная симптоматика.
Выявленная высокая частота ОПР (46,1%) значимо превышает среднюю частоту непсихотических ОПР у больных соматических стационаров (34,4%; p=0,014) [34] и частоту ОПР у стационарных больных сахарным диабетом 2-го типа (29%; р=0,003) [35]. Может ли более высокая частота органического поражения головного мозга у больных акромегалией быть связана непосредственно с повышенным уровнем СТГ или ИРФ-1? Для ответа на этот вопрос мы сравнили частоту ОПР у больных с контролируемой и неконтролируемой фазой акромегалии (табл. 3) и не получили статистически значимой разницы ни для суммарной частоты ОПР, ни для частоты ОПР как ведущих диагнозов. Не было выявлено и разницы в уровне СТГ и ИРФ-1 у больных с ОПР и без ОПР.
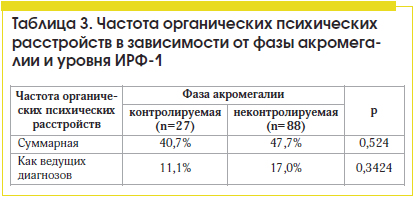
Таким образом, сама по себе гиперсекреция СТГ и высокие уровни ИРФ-1 не были ассоциированы с наличием ОПР у больных акромегалией, хотя поперечный характер исследования и сопоставление диагнозов со значениями гормонов только в одной временной точке не позволяют полностью исключить эту связь. С другой стороны, оказалось, что больные с ОПР были старше, чем пациенты без ОПР (62,4±10,5 и 50,1±13,0 года соответственно; р<0,05) и имели большее количество сопутствующих соматических заболеваний, включая те, которые могут вносить вклад в патогенез ОПР (соответственно 7,5±2,4 и 6,0±3,0 нозологий; р=0,001). Следовательно, можно предположить, что основная причина развития ОПР у больных акромегалией – сопутствующие соматические заболевания, в частности цереброваскулярная болезнь, дислипидемия и артериальная гипертония, частота которых при акромегалии очень высока (см. табл. 3). Это предположение, несомненно, нуждается в дальнейших доказательствах.
Наконец, чрезвычайно интересной представляется выявленная в нашем исследовании высокая частота расстройств шизофренического спектра у больных акромегалией – 5,2% (см. табл. 2), что в 4–10 раз превышает популяционную частоту, равную 0,5–2% [36, 37]. До настоящего времени в литературе описывались изолированные случаи сочетания акромегалии с шизофренией; скрининг сплошных выборок больных акромегалией по этому вопросу не проводился. В работе Sievers et al. [14] частота шизофрении также не описана, возможно, потому, что обследованная группа была недостаточно велика для выявления редко встречающихся шизофренических расстройств; кроме того, выборка в работах этих авторов не была сплошной, это означает, в частности, что больные психозами могли из нее выпасть, не отозвавшись на приглашение участвовать в исследовании.
Мы полагаем, что высокая частота расстройств шизофренического круга у больных акромегалией не случайна. Для шизофрении характерны определенные структурные изменения в ЦНС и нарушения дофаминовой нейротрансмиссии, такие как усиление синтеза и высвобождения дофамина, повышение базальной концентрации дофамина в синапсах [38]. Препаратами первой линии для лечения шизофрении являются нейролептики, блокирующие D2-рецепторы дофамина [39]. На фоне применения нейролептиков описано образование опухолей гипофиза [40]. В подавляющем большинстве случаев это пролактиномы, но есть сообщение и о развитии даже соматотропиномы с клиникой акромегалии на фоне лечения рисперидоном [21]. Напротив, препараты – агонисты допамина, например бромокриптин, при назначении их больным акромегалией и шизофренией могут провоцировать обострение шизофрении [41]. Селективный агонист дофамина каберголин подавляет секрецию СТГ, приводя к нормализации уровней ИРФ-1 примерно у трети больных акромегалией [42]. Все эти факты, вместе взятые, позволяют предполагать, что ассоциация между расстройствами шизофренического спектра и акромегалией обусловлена несколькими патофизиологическими дофаминергическими механизмами, которые лежат в основе шизофрении (а может быть, связаны и с ее фармакотерапией) и одновременно могут участвовать в развитии соматотропином. Следует подчеркнуть, что среди обследованных нами больных акромегалией с расстройствами шизофренического типа во всех случаях первым дебютировало ПР, а нейролептики ранее получала лишь одна пациентка. В связи с этим нам представляется более вероятным, что механизм данной ассоциации больше обусловлен заболеванием, чем применением нейролептиков.
Что касается последней группы ПР – невротических, тревожных и связанных со стрессом, то, как и Sievers et al. [14], мы показали, что их распространенность у больных акромегалией невелика. Частота встречаемости генерализованного тревожного расстройства, фобий, панического и соматоформных расстройств существенно меньше, чем у пациентов с другими хроническими соматическими заболеваниями [35, 43]. Одно из возможных объяснений этому феномену заключается в том, что невротические расстройства у больных акромегалией отходят на второй план ввиду наличия у них ПР более глубокого регистра – биполярных, органических, шизофренических.
Таким образом, на сегодня проведенное нами исследование является первым в мире сплошным скринингом на ПР у больных акромегалией, проведенным к тому же в самой большой и репрезентативной группе больных. Использованные в нем клинико-психопатологические и шкальные методы позволили надежно верифицировать диагнозы и оценить пожизненную распространенность ПР у больных акромегалией. Удалось показать не только высокую частоту ПР (79,1%), но и их весьма специфический спектр у этих больных, с многократным превышением популяционных показателей распространенности расстройств биполярного спектра и шизофрении, а также высокой частотой органических ПР. И если частоту последних еще можно объяснить, например, выраженной соматической полиморбидностью, то объяснение ассоциации акромегалии с РБС и шизофренией и шизофреноподобными состояниями следует искать в общности некоторых патофизиологических механизмов, относящихся к дофаминовой нейротрансмиссии и влиянию ИРФ-1 на соответствующие структуры ЦНС. Можно с уверенностью полагать, что высокая коморбидность акромегалии с указанными типами ПР связана именно с конкретными биохимическими изменениями в ЦНС, а не с механическим действием опухоли как таковой. Так, при другом типе опухолей гипофиза – пролактиномах – частота сопутствующих психических нарушений столь же высока (77%), однако спектр их совершенно иной, чем при соматотропиномах. При пролактиномах превалируют невротические (в частности, соматоформные) расстройства (55%), за ними следуют аффективные (19,4%), причем в основном монополярные депрессии, и, наконец, только 2,7% БАР (не выше популяционной частоты); расстройств шизофренического спектра не выявлено совсем [2]. Литературные данные по кортикотропиномам (болезнь Иценко – Кушинга) ограничены, но в большинстве своем указывают на наиболее высокую частоту монополярных затяжных депрессий у этих больных [44].
Большая распространенность и уникальный спектр ПР при акромегалии позволяют считать психические нарушения еще одним видом ассоциированных с акромегалией заболеваний, наряду с сердечно-сосудистой патологией, сахарным диабетом и повышенным риском опухолей. Несмотря на высокую распространенность ПР у обследованных нами больных акромегалией, только 8 (7,0%) из них ранее обращались к психиатру или психотерапевту и лишь 6 (5,2%) когда-либо получали терапию психофармакологическими препаратами. Такой разрыв между потребностью в психиатрической помощи и реальным ее оказанием диктует насущную необходимость введения консультирования психиатром в алгоритм стандартного обследования всех больных акромегалией.
Выводы
1. При сплошном клинико-психопатологическом скрининге репрезентативной группы больных акромегалией психические расстройства диагностированы у 79,1% больных (пожизненная распространенность), причем более чем у трети пациентов имелось более одного коморбидного психического расстройства.2. Наиболее распространенными были расстройства биполярного спектра (35,7% больных акромегалией), что существенно превышает аналогичный показатель в популяции.
3. Распространенность расстройств шизофренического круга (5,2%) у больных акромегалией также многократно превышает популяционную, что может быть обусловлено заинтересованностью дофаминергических структур в патогенезе акромегалии и психозов.
4. Органические психические расстройства (46,1%) не являются специфическими для больных акромегалией, но обнаруживаются у них чаще, чем у пациентов с другими хроническими соматическими заболеваниями, что обусловлено наличием у больных акромегалией многочисленных сопутствующими заболеваний.
5. Высокая распространенность и своеобразный спектр психических расстройств при акромегалии вместе с наличием ряда потенциальных общих патогенетических механизмов позволяют считать психические болезни еще одной группой заболеваний, ассоциированных с акромегалией.












