Было показано, что данные белковые «пробки» состоят из панкреатических ферментов и 2-х панкреатических секреторных белков: литостатина и белка GP2. Эти белки обладают особыми свойствами, способствующими формированию «пробок» в мелких панкреатических протоках [4]. Панкреатический литостатин («белок панкреатических камней») представляет собой белковую субстанцию, которая составляет 5–10% панкреатического секрета – фосфогликопротеина. Литостатин обладает 2-мя свойствами, способствующими формированию «пробок». Первое свойство – ингибирование отложения кальция из панкреатического сока [5]. Следовательно, снижение уровня литостатина в панкреатическом соке усиливает кальцификацию «пробок». Второе свойство – способность литостатина превращаться в литостатин SI, который спонтанно откладывается на стенках протоков из панкреатического сока, что является начальной фазой формирования белковых «пробок». Было показано, что длительное употребление алкоголя значительно повышает количество одного из факторов, регулирующих синтез литостатина (литостатина мРНК) [6].
Последующее увеличение синтеза литостатина может в свою очередь приводить к увеличению его концентрации в панкреатическом соке. Действие других панкреатических ферментов на литостатин может приводить к отложению белковых «пробок» в мелких протоках ПЖ. Такие «пробки» закрывают частично или полностью просвет протоков мелкого и среднего калибра, повышая внутрипротоковое давление и способствуя проникновению активных протеолитических ферментов в ткань ПЖ, а образующиеся в ПЖ биологически активные вещества вызывают воспалительную реакцию, которая приводит к замещению поврежденных панкреоцитов на фиброзную ткань. Злоупотребление алкоголем приводит к увеличению синтеза пищеварительных ферментов в ПЖ и ломкости гранул с проферментами [7]. Кроме того, было отмечено, что алкоголь повышает ломкость лизосом с выбросом из них фермента катепсина В, способствующего переходу трипсиногена в активную форму – трипсин. Повышение хрупкости лизосом может быть связано с накоплением в ПЖ после употребления алкоголя холестериловых эфиров и этиловых эфиров жирных кислот. Известно, что метаболизм алкоголя в печени сопровождается образованием токсичных веществ, таких как ацетальдегид и этиловые эфиры жирных кислот. Ацетальдегид оказывает влияние на печеночные белки, нарушая их функцию и изменяя им-мунный ответ. Этиловые эфиры жирных кислот, в свою очередь, разрушают клеточные мембраны. Метаболизм алкоголя осуществляется в печени посредством индукции в ней цитохрома Р450 2Е1. При высокой концентрации этанола индуцируется панкреатический цитохром Р450 2Е1, и уровень ацетатов в ПЖ приближается к его уровню в печени [2, 8–11].
В экспериментальных исследованиях доказано, что употребление большого количества алкоголя приводит к увеличению компонентов, формирующихся в результате реакции свободных радикалов с составляющими клеточной мембраны (продукты пероксидации липидов). Эти данные являются прямым доказательством того, что алкоголь стимулирует оксидантный стресс в ПЖ, приводя к запуску свободнорадикальных механизмов повреждения [12]. Хотя неоксидативный метаболизм этанола играет сравнительно небольшую роль в организме, этиловые эфиры жирных кислот могут повреждать клетки в ПЖ, где данных соединений синтезируется значительно больше, чем в других органах [11, 13]. При алкогольном панкреатите (АП) активируется фиброгенез ПЖ. Звездчатые клетки ПЖ аналогичны в морфологическом отношении печеночным звездчатым клеткам. Показано, что активация звездчатых клеток играет ключевую роль в формировании фиброза за счет их способности регулировать как синтез, так и распад внеклеточных матричных протеинов [14, 15].
Изучение звездчатых клеток ПЖ проводилось в основном на экспериментальных животных. Среди немногочисленных работ с использованием иммуногистохимических исследований и компьютерной томографии у людей было выявлено, что фиброзные изменения при АП не формируются из очагов некроза, возникающих в период обострения. Стимулирующее влияние алкоголя на звездчатые клетки ПЖ приводит к формированию фиброза [16] посредством прямых и косвенных воздействий этих клеток на ПЖ, активируемых цитокинами, в т. ч. трансформирующим фактором роста-β1 (ТРФ-β1) [2, 17]. Активированные миофибробласты, макрофаги, гранулоциты, лимфоциты выделяют ТРФ-β1, тромбоцитарный фактор роста В, которые увеличивают формирование фиброзной ткани. Фактор некроза опухоли-α является одним из основных факторов, участвующих в активации звездчатых клеток ПЖ, тогда как интерлейкин-6 оказывает антиапоптозное воздействие на эти клетки [18].
Однако не все лица, злоупотребляющие алкоголем, страдают ХП. В последние годы обсуждается генетическая предрасположенность к формированию этого заболевания. Основными мутациями в генах, приводящими к формированию ХП, являются: мутации гена муковисцидоза – сystic fibrosis transmembrane conductance regulator (CFTR), гена катионного трипсиногена (PRSS1) и панкреатического секреторного ингибитора трипсина (SPINK1). Распространенность мутации SPINK1 выше у пациентов с АП, чем в здоровой популяции. Эта мутация вместе с эффектами алкоголя приводит к ускорению развития АП и сахарного диабета (СД) [19, 20]. Описаны и другие мутации, оказывающие влияние на состояние ПЖ, – мутации в генах, отвечающих за синтез α-1-антитрипсина [21, 22]. Обсуждается связь полиморфизма гена CYP2Е1 с предрасположенностью к АП, т. к. окисление этанола происходит при участии этой микросомальной системы [23].
Существуют разногласия в трактовке первой тяжелой атаки АП: является ли она острым АП или это проявление обострения ХП, до той поры протекающего латентно [24, 25]. Считают, что острое воздействие избыточного количества алкоголя проявляется развитием острого некротизирующего панкреатита, как правило, вскоре после приема алкоголя [26]. Рецидивы острого панкреатита у больных, страдающих алкоголизмом, встречаются значительно чаще, чем при панкреатите другой этиологии, но хронизация заболевания наступает не всегда. Кумулятивная заболеваемость ХП после первой атаки острого АП составляет 16% за 20 лет. Однако у больных, уже имеющих одно обострение, риск развития второго обострения в течение ближайших 2 лет составляет 40% [27–29]. Вторая точка зрения объясняется тем, что так называемому острому панкреатиту всегда предшествуют патоморфологические изменения в ПЖ в виде накопления липидных включений и дегенеративных изменений в цитоплазме ацинарных клеток и что первичный клинический эпизод, протекающий как острый панкреатит, всегда развивается на фоне уже сформировавшейся гистологической картины ХП [27, 30]. Анализ степени риска развития АП у лиц, длительное время употребляющих ≥60 г алкоголя в день, показал, что частота развития острого панкреатита – не более 2–3% за 20–30 лет [31]. Такая степень риска приблизительно соответствует степени риска развития острого панкреатита у больных с бессимптомной желчнокаменной болезнью (при этом билиарный панкреатит развивается в 2% случаев в течение 20–30 лет) [28].
Схематично течение АП описывается следующим образом. Первая атака панкреатита развивается во 2-м или 3-м десятилетии жизни, в среднем через 8 лет развивается кальциноз, еще через 5–10 лет – стеаторея и СД. Классическое течение АП с типичными проявлениями встречается у 75% больных, у остальных имеют место атипичные и осложненные формы [32]. Тяжелая алкогольная интоксикация способствует уменьшению концентрации литостатина в панкреатическом соке, что приводит к повышению давления в мелких протоках ПЖ и последующему повреждению ацинарных клеток и попаданию панкреатических энзимов в периацинарное пространство. Уменьшение концентрации литостатина способствует формированию в протоках ПЖ микрокальцинатов вплоть до образования кальцинатов в главном панкреатическом протоке с последующим его расширением ввиду затруднения оттока панкреатического сока. По-видимому, этот процесс при алкогольном поражении ПЖ вторичен, т. к. нельзя исключить, что повреждение базальных мембран ацинарных клеток протокового эпителия вследствие ангиопатии приводит к нарушению секреции литостатина [33].
Осложнения АП различны по своему генезу, что обусловлено временем их появления. Кисты, псевдокисты, тромбоз селезеночной вены, экссудативный плеврит, асцит относятся к ранним осложнениям, а СД, кальциноз ПЖ, псевдотуморозный панкреатит – к поздним. Псевдокисты, как правило, – результат некроза ПЖ при обострении панкреатита. Они могут появляться уже после первого тяжелого приступа. Самая высокая частота осложнений встречается при АП, в отличие от других этиологических форм заболевания. Появление осложнений существенно отражается на течении болезни: изменяются характер и степень выраженности клинических проявлений, что во многих случаях меняет тактику лечения больных. Внешнесекреторная недостаточность ПЖ является причиной трофологических нарушений при ХП. В последние годы обсуждается нарушение минерального обмена при ХП с внешнесекреторной недостаточностью ПЖ. Остеопороз может развиваться вследствие панкреатической обструкции, хронического воспаления или муковисцидоза. Во всех перечисленных случаях наблюдается мальабсорбция, в тяжелой стадии способствующая развитию остеомаляции. При дефиците витамина D снижается содержание кальция и фосфора в костной ткани: матрикс кости растет, а отложение кальция задерживается. Также может развиваться вторичный гиперпаратиреоз [34].
Материалы и методы
В Московском клиническом научном центре с 2013 по 2014 г. обследованы 30 пациентов с хроническим кальцифицирующим панкреатитом (ХКП) алкогольной этиологии, из них 20 мужчин и 10 женщин в возрасте от 22 до 69 лет. Средний возраст больных составил 46,5±21,9 года: у женщин – 55,0±2,8 года, у мужчин – 50,0±8,5 года. Диагноз подтвержден данными инструментальных исследований: УЗИ брюшной полости, эндоскопической ультрасонографии, мультиспиральной компьютерной томографии с контрастным усилением, лабораторными данными. Дополнительно проводились исследования С-пептида, паратиреоидного гормона (ПТГ) в сыворотке крови иммунохемилюминесцентным методом с использованием стандартного набора реактивов «Siemens» (Германия), фекальной эластазы методом иммуноферментного анализа с применением стандартного набора реактивов «Вioserv diagnostiсs» (Германия). Статистическую обработку данных проводили с использованием программного обеспечения Statistica 6.0, ввиду малой выборки был использован непараметрический критерий Манна – Уитни.
Результаты и обсуждение
В результате обследования было выявлено, что острый деструктивный панкреатит с панкреонекрозом в анамнезе был отмечен у 9 больных, сочетание кальцифицирующего панкреатита с постнекротическими кистами – у 19, панкреатическая гипертензия – у 25, вирсунголитиаз – у 18, СД (специфический тип) – у 18, из них 6 получали инсулинотерапию. 16 пациентам проведено хирургическое лечение по поводу осложнений: 3 – дренирующие операции, 3 – резекционные операции, 10 – резекционно-дренирующие операции Фрея. 14 больных получали только консервативное лечение, 10 человек составили группу контроля. Уровень С-пептида во всех группах исследуемых был достоверно снижен по сравнению с контрольным значением (табл. 1, 3). Не получено достоверной разницы между группами больных, получавших только консервативное лечение и хирургическое, по всей группе с хирургическим лечением и отдельно по видам оперативного лечения. Аналогичные данные получены при определении уровня фекальной эластазы (табл. 2, 3). Таким образом, при ХКП на фоне осложненного течения, хирургических вмешательств развивается функциональная недостаточность ПЖ (как экзокринная, так и эндокринная). Хирургическое лечение влияния на развитие функциональной недостаточности ПЖ не оказывает. Следует отметить, что хирургическое лечение в исследуемых группах было преимущественно в виде дренирующих и резекционно-дренирующих операций.
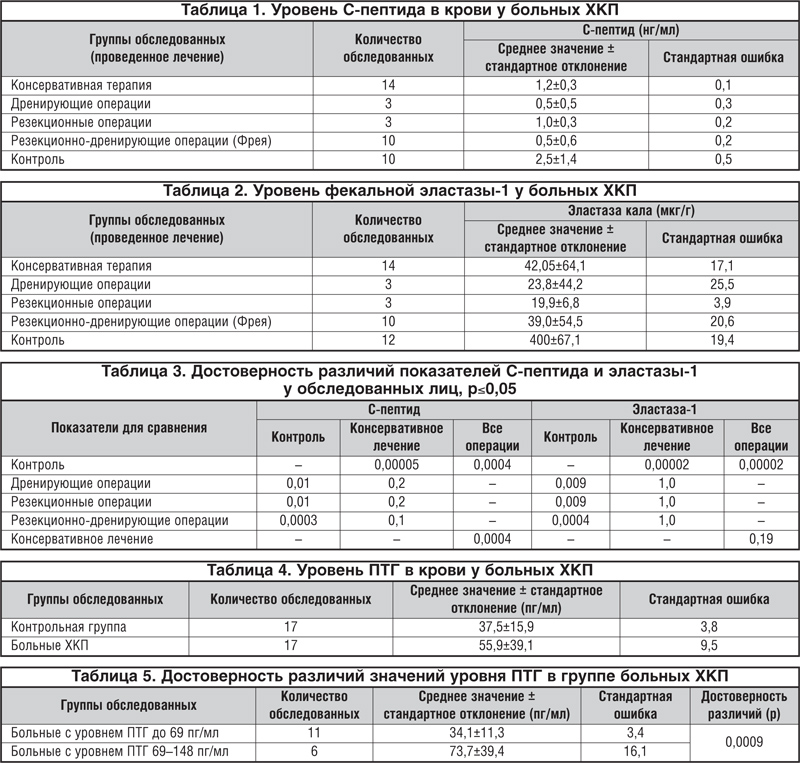
Среднее значение концентрации ПТГ в крови у больных ХКП (табл. 4) составило 55,9±39,1 пг/мл, в то время как в группе контроля – 37,5±15,9 пг/мл. Различие не носило статистической достоверности (р=0,11), однако в группе больных ХКП были выявлены 6 человек, у которых уровень паратгормона составил 69–148 пг/мл.
Различия между уровнем ПТГ в группе больных ХКП носят статистически достоверный характер (табл. 5). Группа больных с ХКП четко разделилась на 2 части – в одной уровень гормона был ниже 69 пг/мл (11 больных), в другой – выше 69 пг/мл (6 больных). Таким образом, в отношении уровня гормона группа больных ХКП неоднородна, что согласуется с предположением о наличии гиперпаратиреоидизма у этих пациентов. Однако данное исследование носило ограниченный характер и требует расширения.
Таким образом, можно заключить, что у больных ХКП при формировании кальциноза ПЖ можно прогнозировать развитие СД. Раннее развитие кальцификации и проведение панкреатодуоденэктомии являются факторами риска формирования СД. Нарушение внешнесекреторной функции ПЖ у больных СД специфического типа чаще всего бывает тяжелой степени, т. е. экзокринная и эндокринная недостаточность развиваются параллельно.
Известно, что экзокринная недостаточность ПЖ приводит к снижению всасывания жиров, в т. ч. и жирорастворимых витаминов, в частности витамина D. За счет образования нерастворимых соединений кальция с жирными кислотами, препятствующими его всасыванию, происходят потеря мышечной массы вследствие недостатка экзогенных аминокислот, нарушения фосфорно-кальциевого обмена [35]. Изменения фосфорно-кальциевого обмена сопряжены с более высокой частотой вторичного гиперпаратиреоидизма и дефицитом витамина D.












