–Я—А–Њ–±–ї–µ–Љ–∞ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –њ–∞–љ–Ї—А–µ–∞—В–Є—В–Њ–≤ (–•–Я) –Њ—Б—В–∞–µ—В—Б—П –Њ–і–љ–Њ–є –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ –∞–Ї—В—Г–∞–ї—М–љ—Л—Е –≤ –≥–∞—Б—В—А–Њ—Н–љ—В–µ—А–Њ–ї–Њ–≥–Є–Є, —З—В–Њ –Њ–±—К—П—Б–љ—П–µ—В—Б—П –Ї–∞–Ї —И–Є—А–Њ–Ї–Њ–є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М—О –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, —В–∞–Ї –Є —А–∞—Б—И–Є—А–µ–љ–Є–µ–Љ –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є—Е –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–µ–є —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Л. –Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –њ–µ—А–≤–Є—З–љ–∞—П –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В—М –•–Я –≤ –Љ–Є—А–µ —Б–Њ—Б—В–∞–≤–ї—П–µ—В 4–10 —Б–ї—Г—З–∞–µ–≤ –љ–∞ 100 —В—Л—Б. –љ–∞—Б–µ–ї–µ–љ–Є—П –≤ –≥–Њ–і. –Я—А–Є —Н—В–Њ–Љ –Ј–∞ –њ–Њ—Б–ї–µ–і–љ–Є–µ 40 –ї–µ—В –њ—А–Њ–Є–Ј–Њ—И–µ–ї –њ—А–Є–Љ–µ—А–љ–Њ –і–≤—Г–Ї—А–∞—В–љ—Л–є –њ—А–Є—А–Њ—Б—В –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є –Њ—Б—В—А—Л–Љ –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–Њ–Љ, –∞ –њ–µ—А–≤–Є—З–љ–∞—П –Є–љ–≤–∞–ї–Є–і–Є–Ј–∞—Ж–Є—П –і–Њ—Б—В–Є–≥–∞–µ—В 15%. –Т —А–∞–Ј–≤–Є—В—Л—Е —Б—В—А–∞–љ–∞—Е –≤ –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –•–Я –Ј–∞–Љ–µ—В–љ–Њ «–њ–Њ–Љ–Њ–ї–Њ–і–µ–ї»: —Б—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В —Б –Љ–Њ–Љ–µ–љ—В–∞ —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –і–Є–∞–≥–љ–Њ–Ј–∞ —Б–љ–Є–Ј–Є–ї—Б—П —Б 50 –і–Њ 39 –ї–µ—В, –њ—А–Є—З–µ–Љ —Б—А–µ–і–Є –Ј–∞–±–Њ–ї–µ–≤—И–Є—Е –љ–∞ 30% —Г–≤–µ–ї–Є—З–Є–ї–∞—Б—М –і–Њ–ї—П –ґ–µ–љ—Й–Є–љ. –≠—В–Њ —Б–≤—П–Ј–∞–љ–Њ –љ–µ —В–Њ–ї—М–Ї–Њ —Б —Г–ї—Г—З—И–µ–љ–Є–µ–Љ —Б–њ–Њ—Б–Њ–±–Њ–≤ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –љ–Њ –Є —Б —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –њ–Њ—В—А–µ–±–ї–µ–љ–Є—П –∞–ї–Ї–Њ–≥–Њ–ї—П –≤ –љ–µ–Ї–Њ—В–Њ—А—Л—Е —Б—В—А–∞–љ–∞—Е, –Є–Ј–Љ–µ–љ–µ–љ–Є–µ–Љ –њ–Є—Й–µ–≤—Л—Е –њ—А–Є–≤—Л—З–µ–Ї –Є —Г—Б–Є–ї–µ–љ–Є–µ–Љ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤ –≤–љ–µ—И–љ–µ–є —Б—А–µ–і—Л, –Ї–Њ—В–Њ—А—Л–µ, –≤–ї–Є—П—П –љ–∞ –≥–µ–љ–Њ–Љ –Ї–ї–µ—В–Ї–Є, –Њ—Б–ї–∞–±–ї—П—О—В –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є.
–Э–µ–ї—М–Ј—П –љ–µ –Њ—В–Љ–µ—В–Є—В—М –Є —В–Њ—В —Д–∞–Ї—В, —З—В–Њ –≤ –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –Њ—З–µ–≤–Є–і–љ–∞ –Є–Ј–±—Л—В–Њ—З–љ–∞—П –ї–µ–≥–Ї–Њ—Б—В—М –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–Є –і–Є–∞–≥–љ–Њ–Ј–∞ –•–Я, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–∞—П –љ–µ–Ї–Њ—В–Њ—А–Њ–є —Б—В–µ—А–µ–Њ—В–Є–њ–љ–Њ—Б—В—М—О –Љ—Л—И–ї–µ–љ–Є—П –≤—А–∞—З–µ–є, –Є—Е –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ—Л–Љ –њ—А–Њ—Д–µ—Б—Б–Є–Њ–љ–∞–ї–Є–Ј–Љ–Њ–Љ, –∞ –≥–ї–∞–≤–љ–Њ–µ – –њ–µ—А–µ–Њ—Ж–µ–љ–Ї–Њ–є –і–∞–љ–љ—Л—Е –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П. –°–∞–Љ—Л–µ —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П –њ–Є—Й–µ–≤–∞—А–µ–љ–Є—П, –Ј–∞—З–∞—Б—В—Г—О –љ–µ —Б–≤—П–Ј–∞–љ–љ—Л–µ —Б –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л (–Я–Ц), –њ–Њ—П–≤–ї–µ–љ–Є–µ –њ–Њ–≤—Л—И–µ–љ–љ–Њ–є —Н—Е–Њ–≥–µ–љ–љ–Њ—Б—В–Є, –љ–µ–Њ–і–љ–Њ—А–Њ–і–љ–Њ—Б—В–Є –Њ—А–≥–∞–љ–∞ –љ–µ—А–µ–і–Ї–Њ —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—О—В—Б—П –≤ –Ї–∞—З–µ—Б—В–≤–µ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ–≥–Њ –Њ—Б–љ–Њ–≤–∞–љ–Є—П –і–ї—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –•–Я.
–Э–µ–Љ–∞–ї–Њ–≤–∞–ґ–љ—Л–Љ –≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–Љ –Є —Б–Њ—Ж–Є–∞–ї—М–љ–Њ–Љ –њ–ї–∞–љ–µ —П–≤–ї—П—О—В—Б—П –Є —В–∞–Ї–Є–µ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –•–Я, –Ї–∞–Ї –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г—О—Й–µ–µ —В–µ—З–µ–љ–Є–µ —Б –њ–Њ—Б—В–µ–њ–µ–љ–љ—Л–Љ –љ–∞—А–∞—Б—В–∞–љ–Є–µ–Љ –≤–љ–µ—И–љ–µ—Б–µ–Ї—А–µ—В–Њ—А–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є, –њ–µ—А—Б–Є—Б—В–µ–љ—Ж–Є—П –±–Њ–ї–µ–є –Є –і–Є—Б–њ–µ–њ—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М —Б–Њ–±–ї—О–і–µ–љ–Є—П –і–Є–µ—В—Л, –Ј–∞—З–∞—Б—В—Г—О –њ–Њ—Б—В–Њ—П–љ–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞ —Д–µ—А–Љ–µ–љ—В–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –∞ —В–∞–Ї–ґ–µ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–∞—П —А–∞–Ј—А–∞–±–Њ—В–∞–љ–љ–Њ—Б—В—М –≤–Њ–њ—А–Њ—Б–Њ–≤ –њ–µ—А–≤–Є—З–љ–Њ–є –Є –≤—В–Њ—А–Є—З–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –І—А–µ–Ј–≤—Л—З–∞–є–љ–Њ –≤—Л—Б–Њ–Ї–Њ–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –•–Я —Б–≤—П–Ј–∞–љ–Њ —Б —А–Є—Б–Ї–Њ–Љ —А–∞–Ј–≤–Є—В–Є—П –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є, –ї–µ—В–∞–ї—М–љ–Њ—Б—В—М –њ—А–Є –Ї–Њ—В–Њ—А—Л—Е —Б–Њ—Б—В–∞–≤–ї—П–µ—В –і–Њ 5,5%. –Ю–і–љ–∞–Ї–Њ –Њ—В—Б—Г—В—Б—В–≤–Є–µ —А–∞–Ј–≤–Є—В–Є—П —Г –±–Њ–ї—М–љ–Њ–≥–Њ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –•–Я –Њ—В–љ—О–і—М –љ–µ –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–є –њ—А–Њ–≥–љ–Њ–Ј –њ–Њ—Б–ї–µ–і—Г—О—Й–µ–≥–Њ —В–µ—З–µ–љ–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –°–Њ –≤—А–µ–Љ–µ–љ–µ–Љ —Г –±–Њ–ї—М–љ—Л—Е —Б –•–Я, –Њ—Б–Њ–±–µ–љ–љ–Њ –њ—А–Є –љ–µ—Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–Љ –ї–µ—З–µ–љ–Є–Є, –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г–µ—В —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М –Я–Ц, –Љ–Њ–ґ–µ—В –њ—А–Є—Б–Њ–µ–і–Є–љ–Є—В—М—Б—П –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ—Л–є –Є—И–µ–Љ–Є—З–µ—Б–Ї–Є–є —Б–Є–љ–і—А–Њ–Љ, –≤–Њ–Ј—А–∞—Б—В–∞–µ—В —З–∞—Б—В–Њ—В–∞ –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –њ–∞–љ–Ї—А–µ–∞—В–Њ–≥–µ–љ–љ–Њ–≥–Њ —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞ (–°–Ф).
–≠—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —Д–∞–Ї—В–Њ—А—Л –•–Я
–Ъ —А–∞–Ј–≤–Є—В–Є—О –•–Я –Љ–Њ–≥—Г—В –њ—А–Є–≤–Њ–і–Є—В—М —А–∞–Ј–ї–Є—З–љ—Л–µ —Д–∞–Ї—В–Њ—А—Л. –Э–µ—Б–Њ–Љ–љ–µ–љ–љ—Л–Љ–Є —П–≤–ї—П—О—В—Б—П –∞–ї–Ї–Њ–≥–Њ–ї—М (–њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Г –Љ—Г–ґ—З–Є–љ) –Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –ґ–µ–ї—З–љ–Њ–≥–Њ –њ—Г–Ј—Л—А—П –Є –ґ–µ–ї—З–љ—Л—Е –њ—Г—В–µ–є (–њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Г –ґ–µ–љ—Й–Є–љ). –Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –≤ –†–Њ—Б—Б–Є–Є –∞–ї–Ї–Њ–≥–Њ–ї—М–љ—Л–µ –њ–∞–љ–Ї—А–µ–∞—В–Є—В—Л —А–µ–≥–Є—Б—В—А–Є—А—Г—О—В—Б—П —Г 25–50% –±–Њ–ї—М–љ—Л—Е (–≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ —Г –Љ—Г–ґ—З–Є–љ), –≤ –Љ–Є—А–µ – –Њ—В 35 –і–Њ 95% —Б–ї—Г—З–∞–µ–≤ –≤—Б–µ—Е –•–Я. –•–Я, —А–∞–Ј–≤–Є–≤–∞—О—Й–Є–є—Б—П –≤ —Б–≤—П–Ј–Є —Б –∞–ї–Ї–Њ–≥–Њ–ї—М–љ–Њ–є –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–µ–є, –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —Е–Њ—А–Њ—И–Њ –Є–Ј—Г—З–µ–љ. –Я—А–Є —Н—В–Њ–Љ —В–Њ–Ї—Б–Є—З–µ—Б–Ї–∞—П –і–Њ–Ј–∞ —Н—В–∞–љ–Њ–ї–∞ –і–ї—П –ґ–µ–љ—Й–Є–љ –≤ 2 —А–∞–Ј–∞ –Љ–µ–љ—М—И–µ, —З–µ–Љ –і–ї—П –Љ—Г–ґ—З–Є–љ. –Т–Љ–µ—Б—В–µ —Б —В–µ–Љ –љ–µ –≤—Л—П–≤–ї–µ–љ–∞ —З–µ—В–Ї–∞—П –≥—А–∞–љ–Є—Ж–∞ —В–Њ–Ї—Б–Є—З–љ–Њ—Б—В–Є, –љ–Є–ґ–µ –Ї–Њ—В–Њ—А–Њ–є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–є –∞–ї–Ї–Њ–≥–Њ–ї—М–љ—Л–є –њ–∞–љ–Ї—А–µ–∞—В–Є—В –љ–µ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П. –Ш —Е–Њ—В—П —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤–Њ–Ј—А–∞—Б—В–∞–µ—В –≤ –≥–µ–Њ–Љ–µ—В—А–Є—З–µ—Б–Ї–Њ–є –њ—А–Њ–≥—А–µ—Б—Б–Є–Є —Б –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ –і–Њ–Ј—Л —Г–њ–Њ—В—А–µ–±–ї—П–µ–Љ–Њ–≥–Њ –∞–ї–Ї–Њ–≥–Њ–ї—П, –µ—Б—В—М –і–∞–љ–љ—Л–µ –Њ —В–Њ–Љ, —З—В–Њ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–є –∞–ї–Ї–Њ–≥–Њ–ї—М–љ—Л–є –њ–∞–љ–Ї—А–µ–∞—В–Є—В –Љ–Њ–ґ–µ—В —Б—Д–Њ—А–Љ–Є—А–Њ–≤–∞—В—М—Б—П –Є –њ—А–Є —Г–Љ–µ—А–µ–љ–љ–Њ–Љ —Г–њ–Њ—В—А–µ–±–ї–µ–љ–Є–Є –∞–ї–Ї–Њ–≥–Њ–ї—П, –љ–∞–њ—А–Є–Љ–µ—А, 20 –≥/—Б—Г—В.
–•–Њ–ї–µ–њ–∞–љ–Ї—А–µ–∞—В–Є—В—Л, –≤—Б—В—А–µ—З–∞—О—Й–Є–µ—Б—П —Г 30–40% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ (–≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ –ґ–µ–љ—Й–Є–љ), —В–∞–Ї–ґ–µ —П–≤–ї—П—О—В—Б—П –Њ–і–љ–Њ–є –Є–Ј –Ј–љ–∞—З–Є–Љ—Л—Е –њ—А–Є—З–Є–љ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П –•–Я. –Я—А–Є —Н—В–Њ–Љ –љ–µ–ї—М–Ј—П –љ–µ –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ —Б–ї—Г—З–∞–µ–≤ –њ–∞—В–Њ–ї–Њ–≥–Є–Є –≥–µ–њ–∞—В–Њ–±–Є–ї–Є–∞—А–љ–Њ–є –Ј–Њ–љ—Л –≤ –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –Є–Љ–µ–µ—В —В–µ–љ–і–µ–љ—Ж–Є—О –Ї —Г–≤–µ–ї–Є—З–µ–љ–Є—О.
–Ъ —Н—В–Є–Љ –і–≤—Г–Љ –≥–ї–∞–≤–љ—Л–Љ —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ –≥—А—Г–њ–њ–∞–Љ –њ—А–Є–Љ—Л–Ї–∞–µ—В —В—А–µ—В—М—П – –њ–∞—В–Њ–ї–Њ–≥–Є—П –Њ–±–ї–∞—Б—В–Є –±–Њ–ї—М—И–Њ–≥–Њ –і—Г–Њ–і–µ–љ–∞–ї—М–љ–Њ–≥–Њ —Б–Њ—Б–Њ—З–Ї–∞ (–њ–∞–њ–Є–ї–ї–Є—В—Л, —П–Ј–≤—Л, –і–Є–≤–µ—А—В–Є–Ї—Г–ї—Л –Є –і—А.).
–Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –љ–µ—А–µ–і–Ї–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є—А—Г–µ—В—Б—П –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ—Л–є –•–Я, –≤ —В–Њ–Љ —З–Є—Б–ї–µ –Є –Љ—Г–Ї–Њ–≤–Є—Б—Ж–Є–і–Њ–Ј (—З–∞—Й–µ —Г –і–µ—В–µ–є), —З—В–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ —А–∞—Б—И–Є—А–µ–љ–Є–µ–Љ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–µ–є –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Њ–≥–Њ —В–µ—Б—В–Є—А–Њ–≤–∞–љ–Є—П. –С–Њ–ї–µ–µ —А–µ–і–Ї–Є–Љ–Є –њ—А–Є—З–Є–љ–∞–Љ–Є —А–∞–Ј–≤–Є—В–Є—П –•–Я —Б—З–Є—В–∞—О—В—Б—П –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –Є —В–Њ–Ї—Б–Є—З–µ—Б–Ї–Є–µ –≤–µ—Й–µ—Б—В–≤–∞, –≥–Є–њ–µ—А–ї–Є–њ–Є–і–µ–Љ–Є—П, –≥–Є–њ–µ—А–њ–∞—А–∞—В–Є—А–µ–Њ–Ј, –±–µ–ї–Ї–Њ–≤–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М, –≥–Є–њ–Њ–≤–Є—В–∞–Љ–Є–љ–Њ–Ј—Л (–Ї–≤–∞—И–Є–Њ—А–Ї–Њ—А), —В—А–∞–≤–Љ—Л –Я–Ц, –≤ —В–Њ–Љ —З–Є—Б–ї–µ –Є –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ—Л–µ, –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–є –∞—Ж–Є–і–Њ–Ј, –≥–Њ—А–Љ–Њ–љ–∞–ї—М–љ—Л–µ –Є —Ж–Є—А–Ї—Г–ї—П—В–Њ—А–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞.
–Ъ–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П –•–Я
–С–Њ–ї—М—И–Є–љ—Б—В–≤–Њ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–є –•–Я –ї–Є–±–Њ —Б–ї–Њ–ґ–љ—Л –Є –≥—А–Њ–Љ–Њ–Ј–і–Ї–Є, —З—В–Њ –Ј–∞—В—А—Г–і–љ—П–µ—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –Є—Е –≤ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Њ–є —А–∞–±–Њ—В–µ, –ї–Є–±–Њ –Є–Ј–ї–Є—И–љ–µ —Г–њ—А–Њ—Й–µ–љ—Л. –Х–і–Є–љ–Њ–є –Њ–±—Й–µ–њ—А–Є–љ—П—В–Њ–є –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є –•–Я –љ–µ—В. –Ю–±–Њ–±—Й–µ–љ–Є–µ –њ–Њ—Б–ї–µ–і–љ–Є—Е –і–∞–љ–љ—Л—Е –њ–Њ —Н—В–Є–Њ–ї–Њ–≥–Є–Є –Є –њ–∞—В–Њ–≥–µ–љ–µ–Ј—Г –•–Я –љ–∞—И–ї–Њ —Б–≤–Њ–µ –Њ—В—А–∞–ґ–µ–љ–Є–µ –≤ –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Њ–љ–љ–Њ–є —Б–Є—Б—В–µ–Љ–µ TIGAR–O (–љ–∞–Ј–≤–∞–љ–∞ –њ–Њ –њ–µ—А–≤—Л–Љ –±—Г–Ї–≤–∞–Љ –љ–∞–Ј–≤–∞–љ–Є–є –Њ—Б–љ–Њ–≤–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ – Toxic–metabolic, Idiopathic, Genetic, Autoimmune, Recurrent and severe acute pancreatitis, Obstructive), —Б–Њ–≥–ї–∞—Б–љ–Њ –Ї–Њ—В–Њ—А–Њ–є –≤—Л–і–µ–ї—П—О—В —Б–ї–µ–і—Г—О—Й–Є–µ –≤–∞—А–Є–∞–љ—В—Л –•–Я:
• —В–Њ–Ї—Б–Є–Ї–Њ––Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–є:
– –∞–ї–Ї–Њ–≥–Њ–ї—М–љ—Л–є;
– –љ–Є–Ї–Њ—В–Є–љ–Њ–≤—Л–є;
– –≥–Є–њ–µ—А–Ї–∞–ї—М—Ж–Є–µ–Љ–Є—З–µ—Б–Ї–Є–є;
– –≥–Є–њ–µ—А–ї–Є–њ–Є–і–µ–Љ–Є—З–µ—Б–Ї–Є–є;
– –њ—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –њ–Њ—З–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є;
– –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ—Л–є;
– —В–Њ–Ї—Б–Є—З–µ—Б–Ї–Є–є (–Њ—А–≥–∞–љ–Є—З–µ—Б–Ї–Є–µ —Б–Њ—Б—В–∞–≤–ї—П—О—Й–Є–µ);
• –Є–і–Є–Њ–њ–∞—В–Є—З–µ—Б–Ї–Є–є:
– —А–∞–љ–љ–µ–µ –љ–∞—З–∞–ї–Њ;
– –њ–Њ–Ј–і–љ–µ–µ –љ–∞—З–∞–ї–Њ;
– —В—А–Њ–њ–Є—З–µ—Б–Ї–Є–є (—В—А–Њ–њ–Є—З–µ—Б–Ї–Є–є –Ї–∞–ї—М—Ж–Є—Д–Є—Ж–Є—А—Г—О—Й–Є–є –Є —Д–Є–±—А–Њ–Ї–∞–ї—М–Ї—Г–ї–µ–Ј–љ—Л–є —В—А–Њ–њ–Є—З–µ—Б–Ї–Є–є –і–Є–∞–±–µ—В) –Є –і—А.;
• –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–є:
– –∞—Г—В–Њ—Б–Њ–Љ–љ–Њ––і–Њ–Љ–Є–љ–∞–љ—В–љ—Л–є;
– –∞—Г—В–Њ—Б–Њ–Љ–љ–Њ–—А–µ—Ж–µ—Б—Б–Є–≤–љ—Л–є;
• –∞—Г—В–Њ–Є–Љ–Љ—Г–љ–љ—Л–є:
– –Є–Ј–Њ–ї–Є—А–Њ–≤–∞–љ–љ—Л–є;
– —Б–Є–љ–і—А–Њ–Љ–љ—Л–є (–∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ—Л–є —Б —Б–Є–љ—А–Њ–Љ–Њ–Љ –®–µ–≥—А–µ–љ–∞, –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –Ї–Є—И–µ—З–љ–Є–Ї–∞, –њ–µ—А–≤–Є—З–љ—Л–Љ –±–Є–ї–Є–∞—А–љ—Л–Љ —Ж–Є—А—А–Њ–Ј–Њ–Љ –њ–µ—З–µ–љ–Є);
• —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є–є –Є —В—П–ґ–µ–ї—Л–є –Њ—Б—В—А—Л–є –њ–∞–љ–Ї—А–µ–∞—В–Є—В:
– –њ–Њ—Б—В–љ–µ–Ї—А–Њ—В–Є—З–µ—Б–Ї–Є–є (—В—П–ґ–µ–ї—Л–є –Њ—Б—В—А—Л–є –њ–∞–љ–Ї—А–µ–∞—В–Є—В);
– —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є–є –Њ—Б—В—А—Л–є –њ–∞–љ–Ї—А–µ–∞—В–Є—В;
– —Б–Њ—Б—Г–і–Є—Б—В—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (–Є—И–µ–Љ–Є—З–µ—Б–Ї–Є–є);
– —А–∞–і–Є–∞—Ж–Є–Њ–љ–љ–Њ–µ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є–µ;
• –Њ–±—Б—В—А—Г–Ї—В–Є–≤–љ—Л–є:
– pancreas divizum;
– –і–Є—Б—Д—Г–љ–Ї—Ж–Є—П —Б—Д–Є–љ–Ї—В–µ—А–∞ –Ю–і–і–Є (–њ—А–Њ—В–Є–≤–Њ—А–µ—З–Є–≤–Њ);
– –Њ–±—Б—В—А—Г–Ї—Ж–Є—П –њ—А–Њ—В–Њ–Ї–∞ (–љ–∞–њ—А–Є–Љ–µ—А, –Њ–њ—Г—Е–Њ–ї—М—О);
– –њ–µ—А–Є–∞–Љ–њ—Г–ї—П—А–љ—Л–є –і–Є–≤–µ—А—В–Є–Ї—Г–ї –і–≤–µ–љ–∞–і—Ж–∞—В–Є–њ–µ—А—Б—В–љ–Њ–є –Ї–Є—И–Ї–Є (–Ф–Я–Ъ);
– –њ–Њ—Б—В—В—А–∞–≤–Љ–∞—В–Є—З–µ—Б–Ї–Њ–µ –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є–µ –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ—В–Њ–Ї–∞.
–Ф–∞–љ–љ–∞—П –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П –Њ—А–Є–µ–љ—В–Є—А—Г–µ—В –љ–∞ –њ–Њ–љ–Є–Љ–∞–љ–Є–µ –њ—А–Є—З–Є–љ, –≤—Л–Ј—Л–≤–∞—О—Й–Є—Е –•–Я, –Є –њ–Њ–Љ–Њ–≥–∞–µ—В –≤—Л–±—А–∞—В—М —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й—Г—О –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї—Г—О –Є –ї–µ—З–µ–±–љ—Г—О —В–∞–Ї—В–Є–Ї—Г. –Т —Н—В–Њ–Љ –µ–µ –Њ—Б–љ–Њ–≤–љ—Л–µ –і–Њ—Б—В–Њ–Є–љ—Б—В–≤–Њ –Є –њ—А–Є–≤–ї–µ–Ї–∞—В–µ–ї—М–љ–Њ—Б—В—М –і–ї—П –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є—Е –≤—А–∞—З–µ–є. –Э–µ–ї—М–Ј—П –љ–µ –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –≤ –љ–µ–є –Њ—В—Б—Г—В—Б—В–≤—Г—О—В —В–∞–Ї–Є–µ —Д–Њ—А–Љ—Л, –Ї–∞–Ї –±–Є–ї–Є–∞—А–љ–Њ–Ј–∞–≤–Є—Б–Є–Љ—Л–є –Є –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–є –њ–∞–љ–Ї—А–µ–∞—В–Є—В, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л–µ –≤ –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ–Њ–є —Б–Є—Б—В–µ–Љ–∞—В–Є–Ј–∞—Ж–Є–Є –•–Я –Т.–Ґ. –Ш–≤–∞—И–Ї–Є–љ–∞ –Є —Б–Њ–∞–≤—В. [–Т.–Ґ. –Ш–≤–∞—И–Ї–Є–љ –Є —Б–Њ–∞–≤—В., 1990].
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –•–Я
–Ю—Б–љ–Њ–≤–љ—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –•–Я —Б–Ї–ї–∞–і—Л–≤–∞—О—В—Б—П –Є–Ј —А—П–і–∞ —Б–Є–љ–і—А–Њ–Љ–Њ–≤: –±–Њ–ї–µ–≤–Њ–≥–Њ, —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ–Њ–є –Є —Н–љ–і–Њ–Ї—А–Є–љ–љ–Њ–є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є, —В—А–Њ—Д–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤, —Б–Є–љ–і—А–Њ–Љ–Њ–≤ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–є –Є —Д–µ—А–Љ–µ–љ—В–∞—В–Є–≤–љ–Њ–є –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Є, –≤—Л—А–∞–ґ–µ–љ–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ —Б—В–∞—В—Г—Б–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –∞ —В–∞–Ї–ґ–µ –≤–Њ–Ј–Љ–Њ–ґ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ю–і–љ–∞–Ї–Њ —Б–∞–Љ—Л–Љ–Є —В—П–≥–Њ—Б—В–љ—Л–Љ–Є –і–ї—П –±–Њ–ї—М–љ—Л—Е –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ–Є, –Ї–Њ—В–Њ—А—Л–µ –≤ –љ–∞–Є–±–Њ–ї—М—И–µ–є –Љ–µ—А–µ –Њ–њ—А–µ–і–µ–ї—П—О—В —Б–љ–Є–ґ–µ–љ–Є–µ –Є—Е –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є, —П–≤–ї—П—О—В—Б—П –±–Њ–ї–µ–≤–Њ–є –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ—Л–є —Б–Є–љ–і—А–Њ–Љ –Є —Б–Є–љ–і—А–Њ–Љ –≤–љ–µ—И–љ–µ—Б–µ–Ї—А–µ—В–Њ—А–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Я–Ц.
–Т–∞–ґ–љ–Њ –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ–∞—П –±–Њ–ї—М –Є –≤–љ–µ—И–љ–µ—Б–µ–Ї—А–µ—В–Њ—А–љ–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М –Я–Ц –љ–µ —В–Њ–ї—М–Ї–Њ –≤ —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–Љ –Њ—В–љ–Њ—И–µ–љ–Є–Є, –љ–Њ –Є –њ–Њ —З–∞—Б—В–Њ—В–µ –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В–Є —П–≤–ї—П—О—В—Б—П –і–Њ–Љ–Є–љ–Є—А—Г—О—Й–Є–Љ–Є —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ–Є –•–Я. –Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –±–Њ–ї—М –≤ —А–∞–Ј–≤–µ—А–љ—Г—В—Г—О —Б—В–∞–і–Є—О –•–Я —А–µ–≥–Є—Б—В—А–Є—А—Г–µ—В—Б—П –≤ 80–90%, —Б–Є–љ–і—А–Њ–Љ —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є – –≤ 5–15%, —Б–Є–љ–і—А–Њ–Љ –њ–∞–љ–Ї—А–µ–∞—В–Њ–≥–µ–љ–љ–Њ–≥–Њ –°–Ф – –≤ 3–10% —Б–ї—Г—З–∞–µ–≤. –Я—А–Є —Н—В–Њ–Љ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –љ–∞–Є–±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ—Л –≤ –і–µ–±—О—В–µ –•–Я, —В–Њ–≥–і–∞ –Ї–∞–Ї —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М –Я–Ц –≤ –љ–∞—З–∞–ї–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є–Љ–µ–µ—В –Љ–Є–љ–Є–Љ–∞–ї—М–љ—Л–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П. –Я–Њ –Љ–µ—А–µ —Д–Є–±—А–Њ–Ј–Є—А–Њ–≤–∞–љ–Є—П –Њ—А–≥–∞–љ–∞ –Є –∞—В—А–Њ—Д–Є–Є –∞—Ж–Є–љ–∞—А–љ—Л—Е –Є –Њ—Б—В—А–Њ–≤–Ї–Њ–≤—Л—Е –Ї–ї–µ—В–Њ–Ї, –Ї–Њ–≥–і–∞ –≤ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –њ—А–Њ—Ж–µ—Б—Б –≤–Њ–≤–ї–µ–Ї–∞–µ—В—Б—П –љ–µ –Љ–µ–љ–µ–µ 90% –∞–Ї—В–Є–≤–љ–Њ —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А—Г—О—Й–µ–є –њ–∞—А–µ–љ—Е–Є–Љ—Л –Я–Ц, –±–Њ–ї—М, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, —Б—В–Є—Е–∞–µ—В, –њ—А–Є —Н—В–Њ–Љ –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г–µ—В –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М. –Э–∞ –і–∞–љ–љ–Њ–Љ —Н—В–∞–њ–µ —В–µ—З–µ–љ–Є—П –•–Я –Љ–Њ–ґ–µ—В –±—Л—В—М –Њ—В–Љ–µ—З–µ–љ–Њ —Г—Б–Є–ї–µ–љ–Є–µ –±–Њ–ї–µ–≤–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–љ–Њ–≥–Њ –Љ–µ—В–µ–Њ—А–Є–Ј–Љ–Њ–Љ, –≤–Њ–Ј–љ–Є–Ї–∞—О—Й–Є–Љ –Ї–∞–Ї –Ј–∞ —Б—З–µ—В —Б–љ–Є–ґ–µ–љ–Є—П –≤–љ–µ—И–љ–µ—Б–µ–Ї—А–µ—В–Њ—А–љ–Њ–є –і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є –Я–Ц, —В–∞–Ї –Є –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –љ–∞—А—Г—И–µ–љ–Є—П –Љ–Њ—В–Њ—А–Є–Ї–Є –Є –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л –Ї–Є—И–µ—З–љ–Є–Ї–∞.
–С–Њ–ї–µ–≤–Њ–є –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ—Л–є —Б–Є–љ–і—А–Њ–Љ —П–≤–ї—П–µ—В—Б—П –≤–µ–і—Г—Й–Є–Љ –Є –љ–∞–Є–±–Њ–ї–µ–µ —Г–њ–Њ—А–љ—Л–Љ –њ—А–Њ—П–≤–ї–µ–љ–Є–µ–Љ –•–Я, —З—В–Њ –Љ–Њ–ґ–µ—В –њ—А–Є–≤–Њ–і–Є—В—М –њ–Њ—А–Њ–є –Ї –љ–µ–і–Њ–µ–і–∞–љ–Є—О, –Ї–∞—Е–µ–Ї—Б–Є–Є, –љ–∞—А–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є, –∞ –≤ —А—П–і–µ —Б–ї—Г—З–∞–µ–≤ – –Є –Ї –Њ–њ–µ—А–∞—В–Є–≤–љ—Л–Љ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞–Љ. –Ы–Є—И—М –≤ –Њ—В–і–µ–ї—М–љ—Л—Е —Б–Є—В—Г–∞—Ж–Є—П—Е, —Б–Њ–≥–ї–∞—Б–љ–Њ –љ–∞—И–Є–Љ –љ–∞–±–ї—О–і–µ–љ–Є—П–Љ, —Г –њ–Њ–ґ–Є–ї—Л—Е –±–Њ–ї—М–љ—Л—Е —Б –і–ї–Є—В–µ–ї—М–љ—Л–Љ –∞–љ–∞–Љ–љ–µ–Ј–Њ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М—О –Я–Ц –±–Њ–ї–Є –Љ–Њ–≥—Г—В –љ–µ –Њ—В–Љ–µ—З–∞—В—М—Б—П.
–С–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ —Г –±–Њ–ї—М–љ—Л—Е –•–Я –≤–∞—А—М–Є—А—Г–µ—В –≤ —И–Є—А–Њ–Ї–Њ–Љ –і–Є–∞–њ–∞–Ј–Њ–љ–µ. –Я–∞–љ–Ї—А–µ–∞—В–Є—В—Г —Б–≤–Њ–є—Б—В–≤–µ–љ–љ—Л –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є—П –±–Њ–ї–Є –≤ –њ–Њ–і–ї–Њ–ґ–µ—З–љ–Њ–є –Њ–±–ї–∞—Б—В–Є, –ї–µ–≤–Њ–Љ –њ–Њ–і—А–µ–±–µ—А—М–µ –Є, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –µ–µ –ї–µ–≤–Њ—Б—В–Њ—А–Њ–љ–љ—П—П –Є—А—А–∞–і–Є–∞—Ж–Є—П (–Њ–±–ї–∞—Б—В—М –ї–µ–≤–Њ–є –њ–Њ–ї–Њ–≤–Є–љ—Л –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є, –ї–µ–≤–Њ–є –ї–Њ–њ–∞—В–Ї–Є, –њ–Њ—П—Б–љ–Є—З–љ–∞—П –Њ–±–ї–∞—Б—В—М —Б–ї–µ–≤–∞ –Є –Њ–њ–Њ—П—Б—Л–≤–∞—О—Й–Є–µ –±–Њ–ї–Є). –Я—А–Є –љ–∞–ї–Є—З–Є–Є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ –≤ –Њ–±–ї–∞—Б—В–Є –≥–Њ–ї–Њ–≤–Ї–Є –Я–Ц –±–Њ–ї–Є –Њ–њ—А–µ–і–µ–ї—П—О—В—Б—П –≤ –њ—А–∞–≤–Њ–Љ –њ–Њ–і—А–µ–±–µ—А—М–µ, —Н–њ–Є–≥–∞—Б—В—А–Є–Є (–њ—А–Є –ї–Њ–Ї–∞–ї–Є–Ј–∞—Ж–Є–Є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ –≤ –Њ–±–ї–∞—Б—В–Є —В–µ–ї–∞ –ґ–µ–ї–µ–Ј—Л) —Б –Є—А—А–∞–і–Є–∞—Ж–Є–µ–є –≤ –Њ–±–ї–∞—Б—В—М VI–XI –≥—А—Г–і–љ—Л—Е –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤. –Ю–њ—А–µ–і–µ–ї–µ–љ–Є–µ –±–Њ–ї–Є –≤ –ї–µ–≤–Њ–Љ –њ–Њ–і—А–µ–±–µ—А—М–µ —Е–∞—А–∞–Ї—В–µ—А–љ–Њ –і–ї—П –њ–Њ—А–∞–ґ–µ–љ–Є—П —Е–≤–Њ—Б—В–∞ –Я–Ц. –Я—А–Є —В–Њ—В–∞–ї—М–љ–Њ–Љ –њ–Њ—А–∞–ґ–µ–љ–Є–Є –Њ—А–≥–∞–љ–∞ –±–Њ–ї—М –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П –≤–Њ –≤—Б–µ–є –≤–µ—А—Е–љ–µ–є –њ–Њ–ї–Њ–≤–Є–љ–µ –ґ–Є–≤–Њ—В–∞ –Є –љ–Њ—Б–Є—В –Њ–њ–Њ—П—Б—Л–≤–∞—О—Й–Є–є —Е–∞—А–∞–Ї—В–µ—А. –Я—А–Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–Є –≤–љ–µ—И–љ–µ—Б–µ–Ї—А–µ—В–Њ—А–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Я–Ц —Г –±–Њ–ї—М–љ—Л—Е –•–Я –њ—А–Є—Б–Њ–µ–і–Є–љ—П–µ—В—Б—П –≤—В–Њ—А–Є—З–љ—Л–є —Н–љ—В–µ—А–Є—В, –њ—А–Є —Н—В–Њ–Љ –±–Њ–ї–Є –≤ —Н–њ–Є–≥–∞—Б—В—А–Є–Є –Є –ї–µ–≤–Њ–Љ –њ–Њ–і—А–µ–±–µ—А—М–µ —Б—В–Є—Е–∞—О—В, –∞ –і–Њ–Љ–Є–љ–Є—А—Г—О—В –±–Њ–ї–Є —Б—Е–≤–∞—В–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–≥–Њ —Е–∞—А–∞–Ї—В–µ—А–∞ –≤–Њ–Ї—А—Г–≥ –њ—Г–њ–Ї–∞. –£ –±–Њ–ї—М–љ—Л—Е –∞–ї–Ї–Њ–≥–Њ–ї—М–љ—Л–Љ–Є –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞–Љ–Є —З–∞—Й–µ –љ–∞–±–ї—О–і–∞—О—В—Б—П –±–Њ–ї–Є –≤ –њ—А–∞–≤–Њ–Љ –њ–Њ–і—А–µ–±–µ—А—М–µ –Є–Ј––Ј–∞ –≥–µ–њ–∞—В–Њ–, —Е–Њ–ї–µ—Ж–Є—Б—В–Њ–њ–∞—В–Є–є, –і—Г–Њ–і–µ–љ–Є—В–Њ–≤.
–Я—А–Є –•–Я –љ–∞–Є–±–Њ–ї–µ–µ —Е–∞—А–∞–Ї—В–µ—А–љ–∞ –Є—А—А–∞–і–Є–∞—Ж–Є—П –±–Њ–ї–µ–є –≤ –ї–µ–≤—Г—О –њ–Њ–ї–Њ–≤–Є–љ—Г –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є —Б–Ј–∞–і–Є, –≤ –ї–µ–≤—Г—О –њ–Њ–ї–Њ–≤–Є–љ—Г –њ–Њ—П—Б–љ–Є—Ж—Л –њ–Њ —В–Є–њ—Г «–ї–µ–≤–Њ–≥–Њ –њ–Њ–ї—Г–њ–Њ—П—Б–∞» –Є–ї–Є «–њ–Њ–ї–љ–Њ–≥–Њ –њ–Њ—П—Б–∞». –Т–Њ–Ј–Љ–Њ–ґ–љ–∞ —В–∞–Ї–ґ–µ –Є—А—А–∞–і–Є–∞—Ж–Є—П –≤ –і—А—Г–≥–Є–µ –Ј–Њ–љ—Л: –≤ —Б–њ–Є–љ—Г, –≤–ї–µ–≤–Њ –њ–Њ–і –ї–Њ–њ–∞—В–Ї—Г, –≤ –ї–µ–≤—Г—О —А—Г–Ї—Г –Є –ї–µ–≤–Њ–µ –њ–ї–µ—З–Њ, –≤ –њ—А–∞–≤–Њ–µ –њ–ї–µ—З–Њ, –њ—А–∞–≤—Г—О —А—Г–Ї—Г –Є –њ–Њ–і –њ—А–∞–≤—Г—О –ї–Њ–њ–∞—В–Ї—Г. –Я–Њ —Б–≤–Њ–µ–Љ—Г —Е–∞—А–∞–Ї—В–µ—А—Г –±–Њ–ї—М –њ—А–Є –•–Я – —А–∞–љ–љ—П—П, –њ—А–Є—Б—В—Г–њ–Њ–Њ–±—А–∞–Ј–љ–∞—П, –њ–Њ—Б–ї–µ –µ–і—Л, —Г—Б–Є–ї–Є–≤–∞—О—Й–∞—П—Б—П –њ—А–Є –њ—А–Є–µ–Љ–µ –ґ–Є—А–љ–Њ–є, –ґ–∞—А–µ–љ–Њ–є –њ–Є—Й–Є, –∞–ї–Ї–Њ–≥–Њ–ї—П, –≤–∞—А—М–Є—А—Г–µ—В –Њ—В —Б–ї–∞–±–Њ–≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –і–Њ –њ–Њ—Б—В–Њ—П–љ–љ–Њ–є, –љ–µ—Б—В–µ—А–њ–Є–Љ–Њ–є.
–Я—А–Є—З–Є–љ—Л –Є –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П –±–Њ–ї–µ–є –њ—А–Є –•–Я –љ–µ–Њ–і–љ–Њ—А–Њ–і–љ—Л. –Ю—Б–љ–Њ–≤–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –≤ –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є–Є –±–Њ–ї–µ–є –њ—А–Є–і–∞–µ—В—Б—П –њ–Њ–≤—Л—И–µ–љ–Є—О –≤–љ—Г—В—А–Є–њ—А–Њ—В–Њ–Ї–Њ–≤–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П, —А–∞—Б—В—П–ґ–µ–љ–Є—О –Ї–∞–њ—Б—Г–ї—Л –њ—А–Є –Њ—В–µ–Ї–µ –ґ–µ–ї–µ–Ј—Л –Є —Г–≤–µ–ї–Є—З–µ–љ–Є—О –≤–љ—Г—В—А–Є—В–Ї–∞–љ–µ–≤–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П, —А–∞–Ј–і—А–∞–ґ–µ–љ–Є—О –њ–∞—А–Є–µ—В–∞–ї—М–љ–Њ–≥–Њ –ї–Є—Б—В–Ї–∞ –±—А—О—И–Є–љ—Л, –∞ —В–∞–Ї–ґ–µ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ –Є —Б–Ї–ї–µ—А–Њ—В–Є—З–µ—Б–Ї–Є–Љ –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ –≤ –њ–∞—А–µ–љ—Е–Є–Љ–µ –ґ–µ–ї–µ–Ј—Л, –њ—А–Є–≤–Њ–і—П—Й–Є–Љ –Ї —А–∞–Ј–≤–Є—В–Є—О –љ–µ–≤—А–Є–љ–Њ–Љ. –Э–µ–Ї–Њ—В–Њ—А—Л–µ –∞–≤—В–Њ—А—Л –Ї —Д–∞–Ї—В–Њ—А–∞–Љ, –Є–љ–і—Г—Ж–Є—А—Г—О—Й–Є–Љ –±–Њ–ї—М –њ—А–Є –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞—Е, –Њ—В–љ–Њ—Б—П—В —В–∞–Ї–ґ–µ –і–µ—Б—В—А—Г–Ї—Ж–Є—О –њ—А–Њ—В–Њ–Ї–Њ–≤–Њ–≥–Њ —Н–њ–Є—В–µ–ї–Є—П –≤ —Б–≤—П–Ј–Є —Б –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ —Д–Є–±—А–Њ–Ј–Њ–Љ, –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї—Г—О –Є–љ—В–µ—А—Б—В–Є—Ж–Є–∞–ї—М–љ—Г—О –Є—И–µ–Љ–Є—О. –С–Њ–ї–Є –Љ–Њ–≥—Г—В –±—Л—В—М —Б–≤—П–Ј–∞–љ—Л –Є —Б –љ–∞–ї–Є—З–Є–µ–Љ –њ—Б–µ–≤–і–Њ–Ї–Є—Б—В —Б –њ–µ—А–Є—Д–Њ–Ї–∞–ї—М–љ—Л–Љ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ–Љ.
–Т—Б–µ —Г–Ї–∞–Ј–∞–љ–љ—Л–µ –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л —Г –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–≥–Њ –±–Њ–ї—М–љ–Њ–≥–Њ –Љ–Њ–≥—Г—В –≤—Б—В—А–µ—З–∞—В—М—Б—П –Њ—В–і–µ–ї—М–љ–Њ –Є–ї–Є –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є –Љ–µ–ґ–і—Г —Б–Њ–±–Њ–є —Б —В–µ–Љ –Є–ї–Є –Є–љ—Л–Љ –њ–Њ—Б—В–Њ—П–љ—Б—В–≤–Њ–Љ. –Ю—Б–љ–Њ–≤–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –њ—А–Є–і–∞–µ—В—Б—П —Г–≤–µ–ї–Є—З–µ–љ–Є—О –Њ–±—К–µ–Љ–∞ —Б–µ–Ї—А–µ—Ж–Є–Є –Я–Ц, –Ї–Њ–≥–і–∞ –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ –±–Њ–ї–µ–≤–Њ–є —Б–Є–љ–і—А–Њ–Љ –њ—А–Є –•–Я –Њ–±—Г—Б–ї–Њ–≤–ї–Є–≤–∞–µ—В—Б—П —Б–µ–Ї—А–µ—В–Њ—А–љ—Л–Љ –љ–∞–њ—А—П–ґ–µ–љ–Є–µ–Љ –Њ—А–≥–∞–љ–∞.
–Ш–Ј –і–Є—Б–њ–µ–њ—В–Є—З–µ—Б–Ї–Є—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –љ–∞–Є–±–Њ–ї–µ–µ —Е–∞—А–∞–Ї—В–µ—А–љ—Л–Љ–Є –Є —А–∞–љ–љ–Є–Љ–Є, –љ–Њ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ —Б–њ–µ—Ж–Є—Д–Є—З–љ—Л–Љ–Є —П–≤–ї—П—О—В—Б—П, –њ—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ, —З—Г–≤—Б—В–≤–Њ —В—П–ґ–µ—Б—В–Є –≤ –ґ–Є–≤–Њ—В–µ –њ–Њ—Б–ї–µ –њ—А–Є–µ–Љ–∞ –њ–Є—Й–Є, –Њ—В—А—Л–ґ–Ї–∞, –≤–Ј–і—Г—В–Є–µ –Є —А–∞—Б–њ–Є—А–∞–љ–Є–µ –ґ–Є–≤–Њ—В–∞, —Б–љ–Є–ґ–µ–љ–Є–µ –∞–њ–њ–µ—В–Є—В–∞, —В–Њ—И–љ–Њ—В–∞, —Г —З–∞—Б—В–Є –±–Њ–ї—М–љ—Л—Е – —А–≤–Њ—В–∞, –Ї–Њ—В–Њ—А–∞—П –љ–µ –њ—А–Є–љ–Њ—Б–Є—В –Њ–±–ї–µ–≥—З–µ–љ–Є—П. –£ 30–52% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –•–Я —Б–љ–Є–ґ–∞–µ—В—Б—П –Љ–∞—Б—Б–∞ —В–µ–ї–∞ –≤—Б–ї–µ–і—Б—В–≤–Є–µ –љ–∞—А—Г—И–µ–љ–Є—П –њ—А–Њ—Ж–µ—Б—Б–∞ –≤—Б–∞—Б—Л–≤–∞–љ–Є—П –≤ –Ї–Є—И–µ—З–љ–Є–Ї–µ, –∞ —В–∞–Ї–ґ–µ –њ–Њ –њ—А–Є—З–Є–љ–µ –Њ—В–Ї–∞–Ј–∞ –Њ—В –њ–Є—Й–Є –Є–Ј––Ј–∞ —Б—В—А–∞—Е–∞ –њ–µ—А–µ–і —А–∞–Ј–≤–Є—В–Є–µ–Љ –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ—Л—Е –±–Њ–ї–µ–є.
–Ъ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ –њ—А–Њ—П–≤–ї–µ–љ–Є—П–Љ –≤–љ–µ—И–љ–µ—Б–µ–Ї—А–µ—В–Њ—А–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Я–Ц –Њ—В–љ–Њ—Б—П—В: —А–∞–Ј–ї–Є—З–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ —Б—В—Г–ї–∞ (–Ј–∞–њ–Њ—А—Л, –њ–Њ–љ–Њ—Б—Л, —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Љ–∞—Б—Б—Л –Ї–∞–ї–∞ –Є –Є–Ј–Љ–µ–љ–µ–љ–Є–µ –µ–≥–Њ —Ж–≤–µ—В–∞, –љ–∞–ї–Є—З–Є–µ –≤ –љ–µ–Љ –љ–µ–њ–µ—А–µ–≤–∞—А–µ–љ–љ–Њ–є –њ–Є—Й–Є –Є —В–∞–Ї –љ–∞–Ј—Л–≤–∞–µ–Љ—Л–є «–ґ–Є—А–љ—Л–є» –Ї–∞–ї), –њ–Њ—Е—Г–і–∞–љ–Є–µ. –Я—А–Є —Н—В–Њ–Љ —Б—В—А–∞–і–∞–µ—В –Њ—Б–љ–Њ–≤–љ–∞—П —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П —Д—Г–љ–Ї—Ж–Є—П –Њ—А–≥–∞–љ–∞, —Б–≤—П–Ј–∞–љ–љ–∞—П —Б —Г–Љ–µ–љ—М—И–µ–љ–Є–µ–Љ –≤—Л—А–∞–±–Њ—В–Ї–Є —Д–µ—А–Љ–µ–љ—В–Њ–≤, –љ–∞—А—Г—И–µ–љ–Є–µ–Љ –Є—Е –∞–Ї—В–Є–≤–∞—Ж–Є–Є, –∞ —В–∞–Ї–ґ–µ —А–∞–Ј—А—Г—И–µ–љ–Є–µ–Љ, —З—В–Њ –њ—А–Є–≤–Њ–і–Є—В –≤ –і–∞–ї—М–љ–µ–є—И–µ–Љ –Ї —П–≤–ї–µ–љ–Є—П–Љ –Љ–∞–ї—М–і–Є–≥–µ—Б—В–Є–Є –Є –Љ–∞–ї—М–∞–±—Б–Њ—А–±—Ж–Є–Є, –Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є —Б–Њ—Б—В–∞–≤–∞ –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л –Ї–Є—И–µ—З–љ–Є–Ї–∞.
–Я—А–Є —Б–љ–Є–ґ–µ–љ–Є–Є –≤–љ–µ—И–љ–µ—Б–µ–Ї—А–µ—В–Њ—А–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –Я–Ц –љ–∞—А—Г—И–µ–љ–Є–µ –≤—Б–∞—Б—Л–≤–∞–љ–Є—П –ґ–Є—А–Њ–≤ –Є –±–µ–ї–Ї–Њ–≤ –љ–∞–±–ї—О–і–∞–µ—В—Б—П –≤ 90% —Б–ї—Г—З–∞–µ–≤, –Њ–і–љ–∞–Ї–Њ –љ–∞–Є–±–Њ–ї–µ–µ —А–∞–љ–љ–Є–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ –њ—А–Њ—П–≤–ї–µ–љ–Є–µ–Љ —П–≤–ї—П–µ—В—Б—П —А–∞–Ј–≤–Є—В–Є–µ —Б—В–µ–∞—В–Њ—А–µ–Є –≤—Б–ї–µ–і—Б—В–≤–Є–µ —Б–љ–Є–ґ–µ–љ–Є—П —Б–µ–Ї—А–µ—Ж–Є–Є –ї–Є–њ–∞–Ј—Л. –Э–∞—А—Г—И–µ–љ–Є–µ —Б–µ–Ї—А–µ—Ж–Є–Є –±–Є–Ї–∞—А–±–Њ–љ–∞—В–Њ–≤ –Я–Ц –µ—Й–µ –±–Њ–ї—М—И–µ –Њ–≥—А–∞–љ–Є—З–Є–≤–∞–µ—В –њ–µ—А–µ–≤–∞—А–Є–≤–∞–љ–Є–µ –ї–Є–њ–Є–і–Њ–≤ –Ј–∞ —Б—З–µ—В –Є–љ–∞–Ї—В–Є–≤–∞—Ж–Є–Є –ї–Є–њ–∞–Ј—Л –Є –љ–∞—А—Г—И–µ–љ–Є—П –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П –Љ–Є—Ж–µ–ї–ї –Є–Ј––Ј–∞ –њ—А–µ—Ж–Є–њ–Є—В–∞—Ж–Є–Є –ґ–µ–ї—З–љ—Л—Е –Ї–Є—Б–ї–Њ—В. –Э–µ–і–Њ—Б—В–∞—В–Њ—З–љ–∞—П —Б–µ–Ї—А–µ—Ж–Є—П —В—А–Є–њ—Б–Є–љ–Њ–≥–µ–љ–∞, —Е–Є–Љ–Њ—В—А–Є–њ—Б–Є–љ–Њ–≥–µ–љ–∞, –њ—А–Њ—Н–ї–∞—Б—В–∞–Ј—Л –Є –њ—А–Њ–Ї–∞—А–±–Њ–Ї—Б–Є–њ–µ–њ—В–Є–і–∞–Ј –Р –Є –Т –љ–∞—А—Г—И–∞–µ—В —Г—Б–≤–Њ–µ–љ–Є–µ –±–µ–ї–Ї–Њ–≤. –Т—Б–∞—Б—Л–≤–∞–љ–Є–µ —Г–≥–ї–µ–≤–Њ–і–Њ–≤ –љ–∞–±–ї—О–і–∞–µ—В—Б—П —А–µ–ґ–µ –≤—Б–ї–µ–і—Б—В–≤–Є–µ –±–Њ–ї—М—И–Є—Е —А–µ–Ј–µ—А–≤–љ—Л—Е –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–µ–є –∞–Љ–Є–ї–∞–Ј—Л. –Ґ–∞–Ї, —А–µ–∞–ї—М–љ—Л–є –і–µ—Д–Є—Ж–Є—В —Г–≥–ї–µ–≤–Њ–і–Њ–≤ –≤–Њ–Ј–љ–Є–Ї–∞–µ—В –њ—А–Є —Б–љ–Є–ґ–µ–љ–Є–Є —Б–µ–Ї—А–µ—Ж–Є–Є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–є –∞–Љ–Є–ї–∞–Ј—Л –±–Њ–ї–µ–µ —З–µ–Љ –љ–∞ 95–97%.
–Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –•–Я
–Ф–Є–∞–≥–љ–Њ–Ј –•–Я –і–Њ–ї–ґ–µ–љ –±–∞–Ј–Є—А–Њ–≤–∞—В—М—Б—П —В–Њ–ї—М–Ї–Њ –љ–∞ —Б–Њ–≤–Њ–Ї—Г–њ–љ–Њ—Б—В–Є —Ж–µ–ї–Њ–≥–Њ —А—П–і–∞ –Ї—А–Є—В–µ—А–Є–µ–≤ – —А–µ–Ј—Г–ї—М—В–∞—В–∞—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е, –Є–љ—Б—В—А—Г–Љ–µ–љ—В–∞–ї—М–љ—Л—Е –Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є.
–Ы–∞–±–Њ—А–∞—В–Њ—А–љ–∞—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Њ–±–Њ—Б—В—А–µ–љ–Є–є –•–Я –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л–µ —В—А—Г–і–љ–Њ—Б—В–Є –≤ —Б–≤—П–Ј–Є —Б –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ–є —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –Є —Б–њ–µ—Ж–Є—Д–Є—З–љ–Њ—Б—В—М—О –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –Њ–±—Й–µ–њ—А–Є–љ—П—В—Л—Е –±–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Є—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ –љ–∞ —Б–µ–≥–Њ–і–љ—П—И–љ–Є–є –і–µ–љ—М –њ—А–Є–Љ–µ–љ—П—О—В—Б—П –Љ–µ—В–Њ–і–Є–Ї–Є, –Њ—Б–љ–Њ–≤–∞–љ–љ—Л–µ –љ–∞ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–Є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –∞–Љ–Є–ї–∞–Ј—Л, –ї–Є–њ–∞–Ј—Л, —В—А–Є–њ—Б–Є–љ–∞ –Є –Є–љ–≥–Є–±–Є—В–Њ—А–∞ —В—А–Є–њ—Б–Є–љ–∞ –≤ –Ї—А–Њ–≤–Є (—Д–µ–љ–Њ–Љ–µ–љ «—Г–Ї–ї–Њ–љ–µ–љ–Є—П —Д–µ—А–Љ–µ–љ—В–Њ–≤»), —З—В–Њ –Ї–Њ—Б–≤–µ–љ–љ–Њ –Њ—В—А–∞–ґ–∞–µ—В —Б—В–µ–њ–µ–љ—М –і–µ—Б—В—А—Г–Ї—Ж–Є–Є –Я–Ц –Є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞. –Ю–і–љ–∞–Ї–Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М, —З—В–Њ –≤ –Њ—В–ї–Є—З–Є–µ –Њ—В –Њ—Б—В—А–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞ –њ—А–Є –•–Я —А–µ–і–Ї–Њ –љ–∞–±–ї—О–і–∞–µ—В—Б—П –њ–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П —Н–љ–Ј–Є–Љ–Њ–≤ –≤ –Ї—А–Њ–≤–Є –Є–ї–Є –Љ–Њ—З–µ. –Т —Б–ї—Г—З–∞—П—Е, –Ї–Њ–≥–і–∞ —Н—В–Њ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В, –Љ–Њ–ґ–љ–Њ –њ–Њ–і–Њ–Ј—А–µ–≤–∞—В—М —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ –њ—Б–µ–≤–і–Њ–Ї–Є—Б—В –Є–ї–Є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –∞—Б—Ж–Є—В–∞.
–Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –Є–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –і–∞–љ–љ—Л–µ —Д–µ—А–Љ–µ–љ—В—Л –љ–µ —П–≤–ї—П—О—В—Б—П –њ–∞–љ–Ї—А–µ–∞—В–Њ—Б–њ–µ—Ж–Є—Д–Є—З–љ—Л–Љ–Є. –Т —Н—В–Њ–є —Б–≤—П–Ј–Є –Ї—А–∞–є–љ–µ –∞–Ї—В—Г–∞–ї—М–љ—Л–Љ —П–≤–ї—П–µ—В—Б—П –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ —Н–ї–∞—Б—В–∞–Ј—Л 1 –≤ –Ї–∞–ї–µ. –Ъ–Њ–њ—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П —Н–ї–∞—Б—В–∞–Ј–∞ –∞–±—Б–Њ–ї—О—В–љ–Њ —Б–њ–µ—Ж–Є—Д–Є—З–љ–∞ –і–ї—П –Я–Ц –Є –љ–µ –і–µ—В–µ–Ї—В–Є—А—Г–µ—В—Б—П –љ–Є –≤ –Ї–∞–Ї–Є—Е –і—А—Г–≥–Є—Е –Њ—А–≥–∞–љ–∞—Е –Є–ї–Є —В–Ї–∞–љ—П—Е. –Т –Њ—В–ї–Є—З–Є–µ –Њ—В –і—А—Г–≥–Є—Е —Н–љ–Ј–Є–Љ–Њ–≤ (–∞–Љ–Є–ї–∞–Ј–∞, —Е–Є–Љ–Њ—В—А–Є–њ—Б–Є–љ), —Н–Ї—Б–Ї—А–µ—В–Є—А—Г–µ–Љ—Л—Е –Я–Ц, —Н–ї–∞—Б—В–∞–Ј–∞ 1 –≤ –њ—А–Њ—Ж–µ—Б—Б–µ –њ–∞—Б—Б–∞–ґ–∞ –њ–Њ –Ї–Є—И–µ—З–љ–Њ–Љ—Г —В—А–∞–Ї—В—Г –љ–µ –њ–Њ–і–≤–µ—А–≥–∞–µ—В—Б—П –і–∞–ґ–µ –Љ–Є–љ–Є–Љ–∞–ї—М–љ–Њ–є –і–µ–≥—А–∞–і–∞—Ж–Є–Є –Є –≤—Л–і–µ–ї—П–µ—В—Б—П –≤ —Д–µ–Ї–∞–ї—М–љ—Л–µ –Љ–∞—Б—Б—Л –≤ –љ–µ–Є–Ј–Љ–µ–љ–µ–љ–љ–Њ–Љ, –Є–љ—В–∞–Ї—В–љ–Њ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–Є. –Т–∞–ґ–љ–Њ –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –њ—А–Њ–≤–µ–і–µ–љ–Є–µ —Н–ї–∞—Б—В–∞–Ј–љ–Њ–≥–Њ —В–µ—Б—В–∞ –њ–Њ–Ј–≤–Њ–ї—П–µ—В –љ–µ –Њ—В–Љ–µ–љ—П—В—М —Д–µ—А–Љ–µ–љ—В–∞—В–Є–≤–љ—Г—О —В–µ—А–∞–њ–Є—О.
–Ъ–Њ–њ—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ —В–∞–Ї–ґ–µ —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Є–Љ –Є–Ј –Њ—Б–љ–Њ–≤–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –Њ—Ж–µ–љ–Ї–Є –≤–љ–µ—И–љ–µ—Б–µ–Ї—А–µ—В–Њ—А–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –Я–Ц. –Я—А–Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Њ—А–≥–∞–љ–∞ –Ї–∞–ї–Њ–≤—Л–µ –Љ–∞—Б—Б—Л –њ—А–Є–Њ–±—А–µ—В–∞—О—В —Б–µ—А—Л–є –Њ—В—В–µ–љ–Њ–Ї, –Ј–ї–Њ–≤–Њ–љ–љ—Л–є –Ј–∞–њ–∞—Е –Є –ґ–Є—А–љ—Л–є –≤–Є–і, –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Б—В–µ–∞—В–Њ—А–µ—П. –Т–∞–ґ–љ–Њ –њ–Њ–Љ–љ–Є—В—М, —З—В–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –і–Њ–ї–ґ–љ–Њ –њ—А–Њ–≤–Њ–і–Є—В—М—Б—П –љ–∞ —Д–Њ–љ–µ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞ –ґ–Є—А–∞ (100 –≥/—Б—Г—В. –≤ —В–µ—З–µ–љ–Є–µ 2–3 –і–љ–µ–є –і–Њ –∞–љ–∞–ї–Є–Ј–∞).
–Ф–ї—П –Њ—Ж–µ–љ–Ї–Є —Б—В–µ–њ–µ–љ–Є —Б–љ–Є–ґ–µ–љ–Є—П –≤–љ–µ—И–љ–µ—Б–µ–Ї—А–µ—В–Њ—А–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Я–Ц –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П —В–∞–Ї–ґ–µ –њ—А—П–Љ—Л–µ, –љ–µ–њ—А—П–Љ—Л–µ –Є –њ–µ—А–Њ—А–∞–ї—М–љ—Л–µ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ —В–µ—Б—В—Л, —Б—А–µ–і–Є –Ї–Њ—В–Њ—А—Л—Е «–Ј–Њ–ї–Њ—В—Л–Љ —Б—В–∞–љ–і–∞—А—В–Њ–Љ» —П–≤–ї—П–µ—В—Б—П —Б–µ–Ї—А–µ—В–Є–љ––њ–∞–љ–Ї—А–µ–Њ–Ј–Є–Љ–Є–љ–Њ–≤—Л–є —В–µ—Б—В. –≠—В–Є –Љ–µ—В–Њ–і–Є–Ї–Є –њ–Њ–Ј–≤–Њ–ї—П—О—В –і–Њ—Б—В–∞—В–Њ—З–љ–Њ —В–Њ—З–љ–Њ –Њ—Ж–µ–љ–Є—В—М —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –Я–Ц, –Њ–і–љ–∞–Ї–Њ —П–≤–ї—П—О—В—Б—П —В—А—Г–і–Њ–µ–Љ–Ї–Є–Љ–Є –Є —Б–ї–Њ–ґ–љ—Л–Љ–Є.
–Ш–љ—Б—В—А—Г–Љ–µ–љ—В–∞–ї—М–љ—Л–µ –Љ–µ—В–Њ–і—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Я–Ц –њ—А–Є–Њ–±—А–µ–ї–Є –њ–µ—А–≤–Њ—Б—В–µ–њ–µ–љ–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ, –Њ—Б–Њ–±–µ–љ–љ–Њ –Ј–∞ —Б—З–µ—В –Љ–µ—В–Њ–і–Њ–≤ –≤–Є–Ј—Г–∞–ї–Є–Ј–∞—Ж–Є–Є –Я–Ц, –µ–µ –њ—А–Њ—В–Њ–Ї–Њ–≤ –Є –Њ—В—З–∞—Б—В–Є –Ф–Я–Ъ. –Ъ —Н—В–Є–Љ –Љ–µ—В–Њ–і–∞–Љ –Њ—В–љ–Њ—Б—П—В—Б—П —Б–Њ–љ–Њ–≥—А–∞—Д–Є—П –Я–Ц (–£–Ч–Ш), –Ї–Њ–Љ–њ—М—О—В–µ—А–љ–∞—П —В–Њ–Љ–Њ–≥—А–∞—Д–Є—П, –Љ–∞–≥–љ–Є—В–љ–Њ–—А–µ–Ј–Њ–љ–∞–љ—Б–љ–∞—П —В–Њ–Љ–Њ–≥—А–∞—Д–Є—П, —Н–љ–і–Њ—Б–Ї–Њ–њ–Є—З–µ—Б–Ї–∞—П —А–µ—В—А–Њ–≥—А–∞–і–љ–∞—П —Е–Њ–ї–∞–љ–≥–Є–Њ–њ–∞–љ–Ї—А–µ–∞—В–Њ–≥—А–∞—Д–Є—П. –Ъ –њ—А—П–Љ—Л–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П–Љ –Я–Ц –њ—А–Є–Љ—Л–Ї–∞—О—В —Н–љ–і–Њ—Б–Ї–Њ–њ–Є—З–µ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Ф–Я–Ъ, –ґ–µ–ї—Г–і–Ї–∞ –Є –њ–Є—Й–µ–≤–Њ–і–∞. –°–Њ—Е—А–∞–љ—П–µ—В —Б–≤–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Њ–±–Ј–Њ—А–љ–∞—П —А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞—Д–Є—П –±—А—О—И–љ–Њ–є –њ–Њ–ї–Њ—Б—В–Є –і–ї—П –≤—Л—П–≤–ї–µ–љ–Є—П –Ї–∞–ї—М—Ж–Є–љ–∞—В–Њ–≤ –≤ –Я–Ц.
–Ы–µ—З–µ–љ–Є–µ –•–Я
–Ю—Б–љ–Њ–≤–љ—Л–µ –ї–µ—З–µ–±–љ—Л–µ –Љ–µ—А–Њ–њ—А–Є—П—В–Є—П –њ—А–Є –•–Я –њ—А–Њ–≤–Њ–і—П—В—Б—П —Б —Г—З–µ—В–Њ–Љ —Ж–µ–ї–µ–є –ї–µ—З–µ–љ–Є—П –і–∞–љ–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. –Ґ–∞–Ї–Њ–≤—Л–Љ–Є —П–≤–ї—П—О—В—Б—П:
• –Њ–±–µ—Б–њ–µ—З–µ–љ–Є–µ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ –њ–Њ–Ї–Њ—П –Я–Ц;
• –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є–µ –±–Њ–ї–Є;
• –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –≤–љ–µ—И–љ–µ—Б–µ–Ї—А–µ—В–Њ—А–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Њ—А–≥–∞–љ–∞.
–Ю–±—К–µ–Љ —В–µ—А–∞–њ–Є–Є –Ј–∞–≤–Є—Б–Є—В –Њ—В —Д–∞–Ј—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є —Б—В–µ–њ–µ–љ–Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Я–Ц.
–Ю—Б–љ–Њ–≤–љ–Њ–є —Б–Њ—Б—В–∞–≤–ї—П—О—Й–µ–є –ї–µ—З–µ–љ–Є—П –•–Я —П–≤–ї—П–µ—В—Б—П —Г—Б—В—А–∞–љ–µ–љ–Є–µ –њ—А–Є—З–Є–љ–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (–Њ—В–Ї–∞–Ј –Њ—В –∞–ї–Ї–Њ–≥–Њ–ї—П, –ї–µ—З–µ–љ–Є–µ –≥–µ–њ–∞—В–Њ–±–Є–ї–Є–∞—А–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є –Є —В.–і.). –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –љ–µ–ї—М–Ј—П –Ј–∞–±—Л–≤–∞—В—М –Њ –і–Є–µ—В–Є—З–µ—Б–Ї–Є—Е –Љ–µ—А–Њ–њ—А–Є—П—В–Є—П—Е, –Ї–Њ—А—А–µ–Ї—В–Є—А–Њ–≤–Ї–∞ –Ї–Њ—В–Њ—А—Л—Е –Ј–∞–≤–Є—Б–Є—В –Њ—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –Њ–±–Њ—Б—В—А–µ–љ–Є—П (–Њ—В –≥–Њ–ї–Њ–і–∞ –і–Њ –і–Є–µ—В—Л —Б –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Є–Љ –Є —Е–Є–Љ–Є—З–µ—Б–Ї–Є–Љ —Й–∞–ґ–µ–љ–Є–µ–Љ, –∞ —В–∞–Ї–ґ–µ –і—А–Њ–±–љ–Њ–µ –њ–Є—В–∞–љ–Є–µ). –Ю—Б–Њ–±–µ–љ–љ–Њ –≤–∞–ґ–љ–Њ —Б–љ–Є–ґ–µ–љ–Є–µ –њ–Њ—В—А–µ–±–ї–µ–љ–Є—П –ґ–Є—А–Њ–≤ –і–Њ 60–80 –≥ –≤ —Б—Г—В–Ї–Є. –Ч–∞–њ—А–µ—Й–µ–љ–Њ –њ–µ—А–µ–µ–і–∞–љ–Є–µ. –•–Њ—В–µ–ї–Њ—Б—М –±—Л –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –љ–µ—Б–Њ–±–ї—О–і–µ–љ–Є–µ —Н—В–Є—Е —Г—Б–ї–Њ–≤–Є–є —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Њ–є –Є–Ј –≥–ї–∞–≤–љ—Л—Е –њ—А–Є—З–Є–љ —В—Й–µ—В–љ–Њ—Б—В–Є —Г—Б–Є–ї–Є–є –≤—А–∞—З–∞.
–Ю–±–µ–Ј–±–Њ–ї–Є–≤–∞—О—Й–∞—П —В–µ—А–∞–њ–Є—П
–Ф–ї—П –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є—П –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ–Њ–є –±–Њ–ї–Є –њ—А–Є –•–Я –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П —А–∞–Ј–ї–Є—З–љ—Л–µ –Љ–µ—В–Њ–і—Л –ї–µ—З–µ–±–љ–Њ–≥–Њ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П, –≤–Ї–ї—О—З–∞—О—Й–Є–µ: –Є–љ–≥–Є–±–Є—А–Њ–≤–∞–љ–Є–µ –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–є —Б–µ–Ї—А–µ—Ж–Є–Є (–∞–љ–∞–ї–Њ–≥–Є —Б–Њ–Љ–∞—В–Њ—Б—В–∞—В–Є–љ–∞, —Н–љ–Ї–µ—Д–∞–ї–Є–љ–Њ–≤, –±–ї–Њ–Ї–∞—В–Њ—А—Л —Б–µ–Ї—А–µ—Ж–Є–Є —Б–Њ–ї—П–љ–Њ–є –Ї–Є—Б–ї–Њ—В—Л, —Б–њ–∞–Ј–Љ–Њ–ї–Є—В–Є–Ї–Є –Є –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Є, —Д–µ—А–Љ–µ–љ—В–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л.
–Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –Њ–і–љ–Є–Љ –Є–Ј –љ–∞–Є–±–Њ–ї–µ–µ –∞–Ї—В–Є–≤–љ—Л—Е –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–є —Б–µ–Ї—А–µ—Ж–Є–Є (–Ї–∞–Ї —Б–Є–љ—В–µ–Ј–∞ —Д–µ—А–Љ–µ–љ—В–Њ–≤, —В–∞–Ї –Є –±–Є–Ї–∞—А–±–Њ–љ–∞—В–Њ–≤ –Є –≤–Њ–і—Л) —П–≤–ї—П–µ—В—Б—П —Б–Њ–Љ–∞—В–Њ—Б—В–∞—В–Є–љ, –і–µ–є—Б—В–≤–Є–µ –Ї–Њ—В–Њ—А–Њ–≥–Њ –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П –і–≤–Њ–є–љ—Л–Љ —Н—Д—Д–µ–Ї—В–Њ–Љ, –Њ–њ–Њ—Б—А–µ–і–Њ–≤–∞–љ–љ—Л–Љ —З–µ—А–µ–Ј —А–µ—Ж–µ–њ—В–Њ—А—Л –∞—Ж–Є–љ–∞—А–љ—Л—Е –Ї–ї–µ—В–Њ–Ї, –Є –њ–Њ–і–∞–≤–ї–µ–љ–Є–µ–Љ —Б–Є–љ—В–µ–Ј–∞ —Б–µ–Ї—А–µ—В–Є–љ–∞ –Є —Е–Њ–ї–µ—Ж–Є—Б—В–Њ–Ї–Є–љ–Є–љ–∞. –°–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є–µ –∞–љ–∞–ї–Њ–≥–Є —Б–Њ–Љ–∞—В–Њ—Б—В–∞—В–Є–љ–∞ –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П –і–ї—П —Н–Ї—Б—В—А–µ–љ–љ–Њ–≥–Њ –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є—П –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, —Г–Љ–µ–љ—М—И–µ–љ–Є—П –Њ–±—К–µ–Љ–∞ —Б–µ–Ї—А–µ—Ж–Є–Є –Я–Ц –њ—А–Є –њ—Б–µ–≤–і–Њ–Ї–Є—Б—В–∞—Е, —Б–≤–Є—Й–∞—Е. –Ф–ї–Є—В–µ–ї—М–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –Є–Љ–Є –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –Є–Ј––Ј–∞ —Г—Б—Г–≥—Г–±–ї–µ–љ–Є—П –Љ–∞–ї—М–і–Є–≥–µ—Б—В–Є–Є (—А–µ–Ј–Ї–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –≤—Л–і–µ–ї–µ–љ–Є—П —Д–µ—А–Љ–µ–љ—В–Њ–≤ –≤ –Ф–Я–Ъ), –њ–∞—А–µ–Ј–∞ –Ї–Є—И–µ—З–љ–Є–Ї–∞, —Г—Е—Г–і—И–µ–љ–Є—П –Ї—А–Њ–≤–Њ—Б–љ–∞–±–ґ–µ–љ–Є—П –Я–Ц.
–° —Ж–µ–ї—М—О –њ–Њ—В–µ–љ—Ж–Є—А–Њ–≤–∞–љ–Є—П —Н—Д—Д–µ–Ї—В–Њ–≤, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л—Е –љ–∞ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Є –ї–Є–Ї–≤–Є–і–∞—Ж–Є—О –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, –њ—А–Є–Љ–µ–љ—П—О—В —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ —Б–њ–∞–Ј–Љ–Њ–ї–Є—В–Є—З–µ—Б–Ї–Є–µ –Є –∞–љ–∞–ї—М–≥–µ—В–Є—З–µ—Б–Ї–Є–µ —Б—А–µ–і—Б—В–≤–∞ (–≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ –љ–µ–љ–∞—А–Ї–Њ—В–Є—З–µ—Б–Ї–Є–µ). –Т—Л–±–Њ—А –њ—А–µ–њ–∞—А–∞—В–∞ –Ј–∞–≤–Є—Б–Є—В –Њ—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П –і—А–Њ—В–∞–≤–µ—А–Є–љ (–љ–µ—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–є –Љ–Є–Њ—В—А–Њ–њ–љ—Л–є —Б–њ–∞–Ј–Љ–Њ–ї–Є—В–Є–Ї), –Љ–µ–±–µ–≤–µ—А–Є–љ (—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–є –Љ–Є–Њ—В—А–Њ–њ–љ—Л–є —Б–њ–∞–Ј–Љ–Њ–ї–Є—В–Є–Ї, –±–ї–Њ–Ї–∞—В–Њ—А –љ–∞—В—А–Є–µ–≤—Л—Е –Ї–∞–љ–∞–ї–Њ–≤), –њ–Є–љ–∞–≤–µ—А–Є—П –±—А–Њ–Љ–Є–і (—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–є –±–ї–Њ–Ї–∞—В–Њ—А –Ї–∞–ї—М—Ж–Є–µ–≤—Л—Е –Ї–∞–љ–∞–ї–Њ–≤) –Є –≥–Є–Њ—Б—Ж–Є–љ –±—Г—В–Є–ї–±—А–Њ–Љ–Є–і (–љ–µ–є—А–Њ—В—А–Њ–њ–љ—Л–є —Б–њ–∞–Ј–Љ–Њ–ї–Є—В–Є–Ї). –Ч–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є –њ—А–Њ–±–ї–µ–Љ–Њ–є –≤ –ї–µ—З–µ–љ–Є–Є –•–Я —П–≤–ї—П—О—В—Б—П —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–µ —Б–њ–∞—Б—В–Є—З–µ—Б–Ї–Є–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞, –і–Є—Б—Д—Г–љ–Ї—Ж–Є—П —Б—Д–Є–љ–Ї—В–µ—А–∞ –Ю–і–і–Є, –Њ—Б–Њ–±–µ–љ–љ–Њ –µ–≥–Њ –≥–Є–њ–µ—А—В–Њ–љ–Є—П. –Ф–ї—П —В–µ—А–∞–њ–Є–Є –і–∞–љ–љ—Л—Е —Б–Њ—Б—В–Њ—П–љ–Є–є –љ–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В–Њ –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П —Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–µ —Б–њ–∞–Ј–Љ–Њ–ї–Є—В–Є–Ї–Є. –Т —Б–ї—Г—З–∞–µ –і–ї–Є—В–µ–ї—М–љ–Њ–є, –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ–є –Є —Г—Б–Є–ї–Є–≤–∞—О—Й–µ–є—Б—П –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ–Њ–є –±–Њ–ї–Є, –Ї–Њ–≥–і–∞ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –љ–∞—А—Г—И–µ–љ–Є–µ –µ–µ –≤–Њ—Б–њ—А–Є—П—В–Є—П, –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П –±–ї–Њ–Ї–∞—В–Њ—А—Л —Б–µ—А–Њ—В–Њ–љ–Є–љ–Њ–≤—Л—Е —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤, –љ–µ—Б—В–µ—А–Њ–Є–і–љ—Л–µ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л, –љ–µ–љ–∞—А–Ї–Њ—В–Є—З–µ—Б–Ї–Є–µ –∞–љ–∞–ї—М–≥–µ—В–Є–Ї–Є –Є –њ—Б–Є—Е–Њ—В—А–Њ–њ–љ—Л–µ —Б—А–µ–і—Б—В–≤–∞.
–£—З–Є—В—Л–≤–∞—П —В–µ—Б–љ—Г—О —Б–Њ–њ—А—П–ґ–µ–љ–љ–Њ—Б—В—М –Љ–µ–ґ–і—Г —Е–∞—А–∞–Ї—В–µ—А–Њ–Љ –Ї–Є—Б–ї–Њ—В–Њ–Њ–±—А–∞–Ј—Г—О—Й–µ–є —Д—Г–љ–Ї—Ж–Є–Є –ґ–µ–ї—Г–і–Ї–∞ –Є –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М—О –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –•–Я, –і–ї—П —Б–Њ–Ј–і–∞–љ–Є—П —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ –њ–Њ–Ї–Њ—П –Я–Ц –Є, –Ї–∞–Ї —Б–ї–µ–і—Б—В–≤–Є–µ, –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є—П –±–Њ–ї–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –∞–љ—В–Є—Б–µ–Ї—А–µ—В–Њ—А–љ—Л—Е —Б—А–µ–і—Б—В–≤.
–°–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –∞—Б–њ–µ–Ї—В—Л –њ–Њ–ї–Є—Д–µ—А–Љ–µ–љ—В–љ–Њ–є
—В–µ—А–∞–њ–Є–Є –≤ –ї–µ—З–µ–љ–Є–Є –•–Я
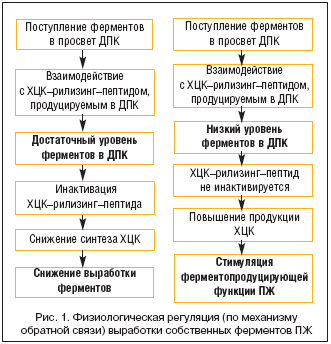
–Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –і–ї—П –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є—П –±–Њ–ї–Є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П –Є—Б–њ–Њ–ї—М–Ј—Г—О—В—Б—П —Д–µ—А–Љ–µ–љ—В–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л (–Ј–∞ —Б—З–µ—В –Љ–µ—Е–∞–љ–Є–Ј–Љ–∞ –Њ–±—А–∞—В–љ–Њ–≥–Њ —В–Њ—А–Љ–Њ–ґ–µ–љ–Є—П –≤—Л—А–∞–±–Њ—В–Ї–Є —Д–µ—А–Љ–µ–љ—В–Њ–≤ –Я–Ц, –Є–Ј—Г—З–µ–љ–Є–µ –Ї–Њ—В–Њ—А–Њ–≥–Њ –љ–∞—З–∞–ї–Њ—Б—М –µ—Й–µ –≤ 1970 –≥.). –Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П —А–µ–≥—Г–ї—П—Ж–Є—П –≤—Л—А–∞–±–Њ—В–Ї–Є —Б–Њ–±—Б—В–≤–µ–љ–љ—Л—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤ –Я–Ц –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–µ—В—Б—П –њ–Њ –Љ–µ—Е–∞–љ–Є–Ј–Љ—Г –Њ–±—А–∞—В–љ–Њ–є —Б–≤—П–Ј–Є (—А–Є—Б. 1). –Я—А–Є –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є–Є —Д–µ—А–Љ–µ–љ—В–Њ–≤ (–≤ —З–∞—Б—В–љ–Њ—Б—В–Є, –њ—А–Њ—В–µ–∞–Ј) –≤ –њ—А–Њ—Б–≤–µ—В –Ф–Я–Ъ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –Є—Е –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є–µ —Б —Е–Њ–ї–µ—Ж–Є—Б—В–Њ–Ї–Є–љ–Є–љ(–•–¶–Ъ)–—А–Є–ї–Є–Ј–Є–љ–≥––њ–µ–њ—В–Є–і–Њ–Љ. –Я—А–Є –і–Њ—Б—В–∞—В–Њ—З–љ–Њ–Љ —Г—А–Њ–≤–љ–µ –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Є—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤ –≤ –Ф–Я–Ъ –њ—А–Њ–Є—Б—Е–Њ–і—П—В –Є–љ–∞–Ї—В–Є–≤–∞—Ж–Є—П —А–Є–ї–Є–Ј–Є–љ–≥––њ–µ–њ—В–Є–і–∞, —Б–љ–Є–ґ–µ–љ–Є–µ —Б–Є–љ—В–µ–Ј–∞ –•–¶–Ъ –Є –≤—Л—А–∞–±–Њ—В–Ї–Є —Д–µ—А–Љ–µ–љ—В–Њ–≤ –Я–Ц.
–Х—Б–ї–Є —Д–µ—А–Љ–µ–љ—В–Њ–≤ –Я–Ц –≤ –њ—А–Њ—Б–≤–µ—В–µ –Ф–Я–Ъ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ, —В–Њ –•–¶–Ъ–—А–Є–ї–Є–Ј–Є–љ–≥––њ–µ–њ—В–Є–і –љ–µ –Є–љ–∞–Ї—В–Є–≤–Є—А—Г–µ—В—Б—П, –њ—А–Њ–Є—Б—Е–Њ–і—П—В –њ–Њ–≤—Л—И–µ–љ–Є–µ –њ—А–Њ–і—Г–Ї—Ж–Є–Є –•–¶–Ъ –Є —Б—В–Є–Љ—Г–ї—П—Ж–Є—П –≤—Л—А–∞–±–Њ—В–Ї–Є —Д–µ—А–Љ–µ–љ—В–Њ–≤ –Я–Ц. –Т —А–µ–Ј—Г–ї—М—В–∞—В–µ –њ—А–Є –љ–∞–ї–Є—З–Є–Є –•–Я —Г—Б–Є–ї–Є–≤–∞–µ—В—Б—П –∞—Г—В–Њ–ї–Є–Ј, –њ–Њ–≤—Л—И–∞–µ—В—Б—П –≤–љ—Г—В—А–Є–њ—А–Њ—В–Њ–Ї–Њ–≤–Њ–µ –і–∞–≤–ї–µ–љ–Є–µ –Є–Ј––Ј–∞ —Г–≤–µ–ї–Є—З–µ–љ–Є—П –Њ–±—К–µ–Љ–∞ —Б–µ–Ї—А–µ—В–∞, –Є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–∞—П –±–Њ–ї—М —Г—Б–Є–ї–Є–≤–∞–µ—В—Б—П.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, —Д–µ—А–Љ–µ–љ—В–љ–∞—П —В–µ—А–∞–њ–Є—П –љ–µ —В–Њ–ї—М–Ї–Њ –Ј–∞–Љ–µ—Й–∞–µ—В –і–µ—Д–Є—Ж–Є—В –њ–∞–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Є—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤ –≤ –Ї–Є—И–µ—З–љ–Њ–Љ –њ–Є—Й–µ–≤–∞—А–µ–љ–Є–Є, –љ–Њ –Є –Љ–Є–љ–Є–Љ–Є–Ј–Є—А—Г–µ—В —Б–µ–Ї—А–µ—В–Њ—А–љ—Г—О –і–µ—П—В–µ–ї—М–љ–Њ—Б—В—М –Я–Ц, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—П —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–Љ—Г –њ–Њ–Ї–Њ—О –Њ—А–≥–∞–љ–∞ –Ј–∞ —Б—З–µ—В —В–Њ—А–Љ–Њ–ґ–µ–љ–Є—П –≤—Л—А–∞–±–Њ—В–Ї–Є —Н–љ–Ј–Є–Љ–Њ–≤ –Я–Ц –њ–Њ –њ—А–Є–љ—Ж–Є–њ—Г –Њ–±—А–∞—В–љ–Њ–є —Б–≤—П–Ј–Є.
–†–µ–Ј—Г–ї—М—В–∞—В—Л —А—П–і–∞ –Ј–∞—А—Г–±–µ–ґ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є —В–∞–Ї–ґ–µ –њ–Њ–Ї–∞–Ј–∞–ї–Є —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –±–Њ–ї–µ–≤–Њ–≥–Њ –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –љ–∞ —Д–Њ–љ–µ –њ—А–Є–µ–Љ–∞ –њ–Њ–ї–Є—Д–µ—А–Љ–µ–љ—В–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Я—А–Є —Н—В–Њ–Љ –Њ–±–Њ—Б–љ–Њ–≤—Л–≤–∞–µ—В—Б—П, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є, —В–Њ—З–Ї–∞ –Ј—А–µ–љ–Є—П, —Б–Њ–≥–ї–∞—Б–љ–Њ –Ї–Њ—В–Њ—А–Њ–є —В–∞–±–ї–µ—В–Є—А–Њ–≤–∞–љ–љ—Л–µ –њ–Њ–ї–Є—Д–µ—А–Љ–µ–љ—В–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –Є–Љ–µ—О—В –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л–µ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞ –≤ –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є–Є –±–Њ–ї–µ–≤–Њ–≥–Њ –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –∞–Ї—В–Є–≤–∞—Ж–Є—П —Б–Њ–і–µ—А–ґ–∞—Й–Є—Е—Б—П –≤ –љ–Є—Е —Н–љ–Ј–Є–Љ–Њ–≤ –љ–∞—З–Є–љ–∞–µ—В—Б—П –љ–µ–њ–Њ—Б—А–µ–і—Б—В–≤–µ–љ–љ–Њ –≤ –њ—А–Њ–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–Љ –Њ—В–і–µ–ї–µ –Ф–Я–Ъ, —З—В–Њ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –±—Л—Б—В—А–µ–є—И–µ–Љ—Г —Б–Њ–Ј–і–∞–љ–Є—О —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ –њ–Њ–Ї–Њ—П –Я–Ц –Є —Б—В–Є—Е–∞–љ–Є—О –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ–Њ–є –±–Њ–ї–Є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П. –Я—А–Є —Н—В–Њ–Љ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ–Њ–і—З–µ—А–Ї–љ—Г—В—М, —З—В–Њ –∞–ї–≥–Њ—А–Є—В–Љ –ї–µ—З–µ–љ–Є—П –•–Я —Б –±–Њ–ї–µ–≤—Л–Љ —Б–Є–љ–і—А–Њ–Љ–Њ–Љ, –њ—А–µ–і–ї–Њ–ґ–µ–љ–љ—Л–є –≤ 1998 –≥. –Р–Љ–µ—А–Є–Ї–∞–љ—Б–Ї–Њ–є –≥–∞—Б—В—А–Њ—Н–љ—В–µ—А–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є–µ–є, –Њ—А–Є–µ–љ—В–Є—А—Г–µ—В –≤—А–∞—З–∞ –љ–∞ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –Є–Љ–µ–љ–љ–Њ —В–∞–±–ї–µ—В–Є—А–Њ–≤–∞–љ–љ—Л—Е —Д–µ—А–Љ–µ–љ—В–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤.
–Т–∞–ґ–љ–Њ –Њ—В–Љ–µ—В–Є—В—М –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –њ–Њ–ї–Є—Д–µ—А–Љ–µ–љ—В–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Є –њ—А–Є —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ –Ј–∞–Љ–µ—Б—В–Є—В–µ–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є –і–ї—П –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –≤–љ–µ—И–љ–µ—Б–µ–Ї—А–µ—В–Њ—А–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є –Я–Ц. –Я–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ–Є —П–≤–ї—П—О—В—Б—П —Б—В–µ–∞—В–Њ—А–µ—П, –Љ–µ—В–µ–Њ—А–Є–Ј–Љ, –њ–Њ—Е—Г–і–∞–љ–Є–µ. –Т—Л–±–Њ—А —Д–µ—А–Љ–µ–љ—В–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –Њ—Б–љ–Њ–≤—Л–≤–∞–µ—В—Б—П –љ–∞ –≤—Л—Б–Њ–Ї–Њ–Љ —Б–Њ–і–µ—А–ґ–∞–љ–Є–Є –ї–Є–њ–∞–Ј—Л, –љ–∞–ї–Є—З–Є–Є –Ј–∞—Й–Є—В–љ–Њ–є –Ї–Є—Б–ї–Њ—В–Њ—Г—Б—В–Њ–є—З–Є–≤–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є, –Њ—В—Б—Г—В—Б—В–≤–Є–Є –ґ–µ–ї—З–љ—Л—Е –Ї–Є—Б–ї–Њ—В –≤ —Б–Њ—Б—В–∞–≤–µ –њ—А–µ–њ–∞—А–∞—В–∞ (–ґ–µ–ї—З–љ—Л–µ –Ї–Є—Б–ї–Њ—В—Л –≤—Л–Ј—Л–≤–∞—О—В —Г—Б–Є–ї–µ–љ–Є–µ —Б–µ–Ї—А–µ—Ж–Є–Є –Я–Ц, –∞ —В–∞–Ї–ґ–µ —Е–Њ–ї–Њ–≥–µ–љ–љ—Г—О –і–Є–∞—А–µ—О).
–Т —Н—В–Њ–є —Б–≤—П–Ј–Є —Н–љ—В–µ—А–Њ—Б–Њ–ї—О–±–Є–ї—М–љ—Л–µ –Љ–Є–Ї—А–Њ—Б—Д–µ—А–Є—З–µ—Б–Ї–Є–µ —Д–µ—А–Љ–µ–љ—В–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л, –њ–Њ––≤–Є–і–Є–Љ–Њ–Љ—Г, –Є–Љ–µ—О—В –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–Њ –≤ –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є–Є —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Я–Ц, —В–Њ–≥–і–∞ –Ї–∞–Ї –њ—А–Њ—П–≤–ї–µ–љ–Є—П –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ —Г–Љ–µ–љ—М—И–∞—О—В—Б—П –Љ–µ–љ–µ–µ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ. –Ф–∞–љ–љ—Л–є —Д–µ–љ–Њ–Љ–µ–љ, —Б–Ї–Њ—А–µ–µ –≤—Б–µ–≥–Њ, –Њ–±—К—П—Б–љ—П–µ—В—Б—П —В–µ–Љ, —З—В–Њ –Є–љ–≥–Є–±–Є—А–Њ–≤–∞–љ–Є–µ –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–є —Б–µ–Ї—А–µ—Ж–Є–Є –њ–Њ –Љ–µ—Е–∞–љ–Є–Ј–Љ—Г –Њ–±—А–∞—В–љ–Њ–є —Б–≤—П–Ј–Є –Ј–∞–≤–Є—Б–Є—В –Њ—В –љ–∞–ї–Є—З–Є—П –≤—Л—Б–Њ–Ї–Є—Е –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–є –њ—А–Њ—В–µ–∞–Ј –Є–Љ–µ–љ–љ–Њ –≤ –њ—А–Њ–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–Љ –Њ—В–і–µ–ї–µ –Ф–Я–Ъ, –∞ —Н–љ—В–µ—А–Њ—Б–Њ–ї—О–±–Є–ї—М–љ—Л–µ —Д–µ—А–Љ–µ–љ—В–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –і–Њ—Б—В–Є–≥–∞—О—В –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –≤ –і–Є—Б—В–∞–ї—М–љ–Њ–Љ –Њ—В–і–µ–ї–µ –њ–Њ—Б–ї–µ–і–љ–µ–є, –Њ–±–ї–∞–і–∞—П –њ—А–Є —Н—В–Њ–Љ –Љ–µ–љ—М—И–µ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О –≤ –Є–љ–∞–Ї—В–Є–≤–∞—Ж–Є–Є –•–¶–Ъ–—А–Є–ї–Є–Ј–Є–љ–≥––њ–µ–њ—В–Є–і–∞, —Б–љ–Є–ґ–µ–љ–Є–Є —Е–Њ–ї–µ—Ж–Є—Б—В–Њ–Ї–Є–љ–Є–љ–∞ –Є, —Б–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ, –≤ –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є–Є –±–Њ–ї–Є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П.
–Э–∞—И –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є –Њ–њ—Л—В –Є –Њ–њ—Л—В –і—А—Г–≥–Є—Е –∞–≤—В–Њ—А–Њ–≤ –њ–Њ–Ї–∞–Ј—Л–≤–∞–µ—В, —З—В–Њ —В–∞–±–ї–µ—В–Є—А–Њ–≤–∞–љ–љ—Л–µ —Д–µ—А–Љ–µ–љ—В–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л –Є –≤ –Ї–Њ—А—А–µ–Ї—Ж–Є–Є —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Я–Ц –ї–µ–≥–Ї–Њ–є –Є —Б—А–µ–і–љ–µ–є —Б—В–µ–њ–µ–љ–Є —В—П–ґ–µ—Б—В–Є, –Ї–Њ–≥–і–∞ –љ–µ —В—А–µ–±—Г–µ—В—Б—П –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Њ—З–µ–љ—М –≤—Л—Б–Њ–Ї–Є—Е –њ–Њ —Б–Њ–і–µ—А–ґ–∞–љ–Є—О –ї–Є–њ–∞–Ј—Л –і–Њ–Ј. –°—А–µ–і–Є —В–∞–±–ї–µ—В–Є—А–Њ–≤–∞–љ–љ—Л—Е —Д–µ—А–Љ–µ–љ—В–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б –Ї–Є—Б–ї–Њ—В–Њ—Г—Б—В–Њ–є—З–Є–≤–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Њ–є —И–Є—А–Њ–Ї–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –≤ –ї–µ—З–µ–љ–Є–Є —А–∞–Ј–ї–Є—З–љ—Л—Е —Д–Њ—А–Љ –•–Я –Љ–Њ–ґ–µ—В –љ–∞–є—В–Є –њ—А–µ–њ–∞—А–∞—В –Я–µ–љ–Ј–Є—В–∞–ї. –Я–µ–љ–Ј–Є—В–∞–ї (Shreya® Life Sciences) —Б–Њ–і–µ—А–ґ–Є—В 6 000 –Ь–Х FIP –ї–Є–њ–∞–Ј—Л, 300 –Ь–Х FIP –њ—А–Њ—В–µ–∞–Ј—Л, 4500 ME FIP –∞–Љ–Є–ї–∞–Ј—Л. –Ъ–Є—Б–ї–Њ—В–Њ—Г—Б—В–Њ–є—З–Є–≤–∞—П –Њ–±–Њ–ї–Њ—З–Ї–∞ –љ–µ —А–∞—Б—В–≤–Њ—А—П–µ—В—Б—П –њ–Њ–і –і–µ–є—Б—В–≤–Є–µ–Љ —Б–Њ–ї—П–љ–Њ–є –Ї–Є—Б–ї–Њ—В—Л –≤ –ґ–µ–ї—Г–і–Ї–µ –Є —В–µ–Љ —Б–∞–Љ—Л–Љ –њ—А–µ–і–Њ—Е—А–∞–љ—П–µ—В —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ—Б—П –≤ –њ—А–µ–њ–∞—А–∞—В–µ —Н–љ–Ј–Є–Љ—Л –Њ—В –Є–љ–∞–Ї—В–Є–≤–∞—Ж–Є–Є. –†–∞—Б—В–≤–Њ—А–µ–љ–Є–µ –Њ–±–Њ–ї–Њ—З–Ї–Є –Є –≤—Л—Б–≤–Њ–±–Њ–ґ–і–µ–љ–Є–µ —Д–µ—А–Љ–µ–љ—В–Њ–≤ –њ—А–Њ–Є—Б—Е–Њ–і—П—В –њ—А–Є –Ј–љ–∞—З–µ–љ–Є—П—Е pH, –±–ї–Є–Ј–Ї–Є—Е –Ї –љ–µ–є—В—А–∞–ї—М–љ—Л–Љ, —З—В–Њ –Є–Љ–µ–µ—В –Љ–µ—Б—В–Њ –≤ –њ—А–Њ–Ї—Б–Є–Љ–∞–ї—М–љ—Л—Е –Њ—В–і–µ–ї–∞—Е –Ф–Я–Ъ.
–Ю—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л–Љ–Є –∞–≤—В–Њ—А–∞–Љ–Є –њ—А–Њ–≤–µ–і–µ–љ—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –і–∞–љ–љ–Њ–≥–Њ —Д–µ—А–Љ–µ–љ—В–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –≤ —В–µ—А–∞–њ–Є–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П, –∞ —В–∞–Ї–ґ–µ –≤ –Ї–Њ—А—А–µ–Ї—Ж–Є–Є —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Я–Ц. –Ґ–∞–Ї, —Б–Њ–≥–ї–∞—Б–љ–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Ю.–Э. –Ь–Є–љ—Г—И–Ї–Є–љ–∞ –Є —Б–Њ–∞–≤—В., –Я–µ–љ–Ј–Є—В–∞–ї —Н—Д—Д–µ–Ї—В–Є–≤–µ–љ –≤ –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, —Б–≤—П–Ј–∞–љ–љ–Њ–≥–Њ —Б –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ –њ—А–Њ—В–Њ–Ї–Њ–≤–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П (–Є–Ј 30 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –•–Я – –≤ 80% —Б–ї—Г—З–∞–µ–≤). –Я–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞ –і–Є—Б–њ–µ–њ—Б–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –±—Л–ї–∞ –Њ—В–Љ–µ—З–µ–љ–∞ —Г 92,3% –±–Њ–ї—М–љ—Л—Е. –£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Г–Љ–µ—А–µ–љ–љ–Њ–є —Б—В–µ–њ–µ–љ—М—О —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Я–Ц –і–Њ–Ј–∞ –Я–µ–љ–Ј–Є—В–∞–ї–∞ (2 —В–∞–±–ї–µ—В–Ї–Є –љ–∞ –њ—А–Є–µ–Љ –њ–Є—Й–Є) –Њ–Ї–∞–Ј–∞–ї–∞—Б—М –і–Њ—Б—В–∞—В–Њ—З–љ–Њ–є –і–ї—П –Ї–Њ—А—А–µ–Ї—Ж–Є–Є, —З—В–Њ –Њ—В—А–∞–ґ–∞–µ—В —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М —Д–µ—А–Љ–µ–љ—В–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –≤ –Ї–∞—З–µ—Б—В–≤–µ –Ј–∞–Љ–µ—Б—В–Є—В–µ–ї—М–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –°–Њ–≥–ї–∞—Б–љ–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –£–Ч–Ш –Я–Ц, –±—Л–ї–∞ –Њ—В–Љ–µ—З–µ–љ–∞ –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–∞—П –і–Є–љ–∞–Љ–Є–Ї–∞, –Ї–Њ—В–Њ—А–∞—П –љ–∞–±–ї—О–і–∞–ї–∞—Б—М –≤ 54,5% —Б–ї—Г—З–∞–µ–≤; –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ–∞ –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є—П –Љ–Њ—В–Њ—А–Є–Ї–Є (–і–∞–љ–љ—Л–µ –Ї–∞—А–±–Њ–ї–µ–љ–Њ–≤–Њ–є –њ—А–Њ–±—Л), –Њ —З–µ–Љ —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤–Њ–≤–∞–ї–Њ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –≤—А–µ–Љ–µ–љ–Є –њ–∞—Б—Б–∞–ґ–∞ –њ–Њ –Ї–Є—И–µ—З–љ–Є–Ї—Г. –£ –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –±–Њ–ї—М–љ—Л—Е (93,3%) –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –њ—А–µ–њ–∞—А–∞—В–∞ –±—Л–ї–∞ —Е–Њ—А–Њ—И–µ–є. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –∞–≤—В–Њ—А–∞–Љ–Є –±—Л–ї —Б–і–µ–ї–∞–љ –≤—Л–≤–Њ–і –Њ —В–Њ–Љ, —З—В–Њ –њ—А–µ–њ–∞—А–∞—В –Љ–Њ–ґ–µ—В –њ—А–Є–Љ–µ–љ—П—В—М—Б—П —Г –њ–Њ–і–∞–≤–ї—П—О—Й–µ–≥–Њ –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –±–Њ–ї—М–љ—Л—Е –•–Я.
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–≥–Њ –Х.–Р. –Ф–ґ–∞–љ–∞—И–Є—П, —В–∞–Ї–ґ–µ –њ–Њ–Ї–∞–Ј–∞–ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –Я–µ–љ–Ј–Є—В–∞–ї–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤, —Б—В—А–∞–і–∞—О—Й–Є—Е –•–Я, –Ї–∞–Ї –≤ –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, —В–∞–Ї –Є –њ—А–Є –Ї–Њ—А—А–µ–Ї—Ж–Є–Є —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Я–Ц. –С—Л–ї–Є –Њ—В–Љ–µ—З–µ–љ—Л —Е–Њ—А–Њ—И–∞—П –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –Є –≤—Л—Б–Њ–Ї–∞—П —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –§–Я –њ—А–Є –•–Я: –≤ 83% —Б–ї—Г—З–∞–µ–≤ –±–Њ–ї–Є –њ—А–µ–Ї—А–∞—В–Є–ї–Є—Б—М –Є–ї–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–Љ–µ–љ—М—И–Є–ї–Є—Б—М, –≤ 81% —Б–ї—Г—З–∞–µ–≤ –љ–Њ—А–Љ–∞–ї–Є–Ј–Њ–≤–∞–ї–Є—Б—М –Ї–Њ–љ—Б–Є—Б—В–µ–љ—Ж–Є—П –Є —З–∞—Б—В–Њ—В–∞ —Б—В—Г–ї–∞. –Ш–Љ–µ—О—В—Б—П —А–∞–±–Њ—В—Л, –і–µ–Љ–Њ–љ—Б—В—А–Є—А—Г—О—Й–Є–µ –≤—Л—Б–Њ–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Я–µ–љ–Ј–Є—В–∞–ї–∞ –≤ —В–µ—А–∞–њ–Є–Є –•–Я, —Б–Њ—З–µ—В–∞—О—Й–µ–≥–Њ—Б—П —Б –Ц–Ъ–С.
–Я–µ–љ–Ј–Є—В–∞–ї –њ—А–Є–љ–Є–Љ–∞–µ—В—Б—П –њ–Њ 1–2 —В–∞–±–ї–µ—В–Ї–Є 3 —А–∞–Ј–∞/—Б—Г—В. –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –±–Њ–ї–µ–≤–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ –Є/–Є–ї–Є —В—П–ґ–µ—Б—В–Є –љ–∞—А—Г—И–µ–љ–Є—П –њ–Є—Й–µ–≤–∞—А–µ–љ–Є—П.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –љ–∞ —Б–µ–≥–Њ–і–љ—П—И–љ–Є–є –і–µ–љ—М –њ–Њ–ї–Є—Д–µ—А–Љ–µ–љ—В–љ–∞—П —В–µ—А–∞–њ–Є—П —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Є–Љ –Є–Ј –≤–µ–і—Г—Й–Є—Е –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–є –Ї–Њ–Љ–њ–ї–µ–Ї—Б–љ–Њ–≥–Њ –њ–Њ–і—Е–Њ–і–∞ –≤ –ї–µ—З–µ–љ–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –•–Я. –Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞ –Я–µ–љ–Ј–Є—В–∞–ї –њ–Њ–≤—Л—И–∞–µ—В –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –Ї—Г–њ–Є—А–Њ–≤–∞–љ–Є—П –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ–Њ–є –±–Њ–ї–Є –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є—П, –∞ —В–∞–Ї–ґ–µ –Ї–Њ—А—А–µ–Ї—Ж–Є–Є —Н–Ї–Ј–Њ–Ї—А–Є–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –Я–Ц.
–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. –У—Г–±–µ—А–≥—А–Є—Ж –Э.–С., –•—А–Є—Б—В–Є—З –Ґ.–Э. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –њ–∞–љ–Ї—А–µ–∞—В–Њ–ї–Њ–≥–Є—П. –Ф–Њ–љ–µ—Ж–Ї: –Ы–µ–±–µ–і—М, 2000. 412 —Б.
2. –Ф–ґ–∞–љ–∞—И–Є—П –Х.–Р., –Ъ–∞–ї–Є–љ–Є–љ –Р.–Т. –Ю—Ж–µ–љ–Ї–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ–µ–љ–Ј–Є—В–∞–ї–∞ –≤ –ї–µ—З–µ–љ–Є–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞ // –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ–µ—А—Б–њ–µ–Ї—В–Є–≤—Л –≥–∞—Б—В—А–Њ—Н–љ—В–µ—А–Њ–ї–Њ–≥–Є–Є –Є –≥–µ–њ–∞—В–Њ–ї–Њ–≥–Є–Є. 2004. вДЦ 4. –°. 27–30.
3. –Ъ–Њ—А–Њ—В—М–Ї–Њ –У.–§. –°–µ–Ї—А–µ—Ж–Є—П –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л. –Ь.: –Ґ—А–Є–∞–і–∞––•, 2002. 224 —Б.
4. –Ь–∞–µ–≤ –Ш.–Т., –Ъ—Г—З–µ—А—П–≤—Л–є –Ѓ.–Р. –С–Њ–ї–µ–Ј–љ–Є –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л. –Т 2 —В. –Ґ. 2. / –Ш.–Т. –Ь–∞–µ–≤, –Ѓ.–Р. –Ъ—Г—З–µ—А—П–≤—Л–є. –Ь.: –Ь–µ–і–Є—Ж–Є–љ–∞, 2008. 558 —Б.
5. –Ь–∞—Е–Њ–≤ –Т.–Ь., –°–Њ–Ї–Њ–ї–Њ–≤–∞ –Р.–Р. –†–Њ–ї—М —Н–Ї–Ј–Њ–≥–µ–љ–љ—Л—Е –њ–∞–љ–Ї—А–µ–∞—В–Є—З–µ—Б–Ї–Є—Е —Д–µ—А–Љ–µ–љ—В–Њ–≤ –≤ –ї–µ—З–µ–љ–Є–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–∞ // –†–Ь–Ц. 2011. вДЦ 21.
6. –Ь–Є–љ—Г—И–Ї–Є–љ –Ю.–Э., –Ь–∞—Б–ї–Њ–≤—Б–Ї–Є–є –Ы.–Т., –°–µ—А–≥–µ–µ–≤ –Р.–Т. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞ –Я–µ–љ–Ј–Є—В–∞–ї —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–Њ–Љ // –†–Ь–Ц. 2005. –Ґ. 7. вДЦ 2. –°. 70–74.
7. –Ь–Є–љ—Г—И–Ї–Є–љ –Ю.–Э. –Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Є —В–µ—А–∞–њ–Є—П –≤–љ–µ—И–љ–µ—Б–µ–Ї—А–µ—В–Њ—А–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –њ–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л —Г –±–Њ–ї—М–љ—Л—Е —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ –њ–∞–љ–Ї—А–µ–∞—В–Є—В–Њ–Љ // –†–Ь–Ц. 2011. –Ґ. 19. вДЦ 17. –°. 1052–1057.
8. –Я–∞—Е–Њ–Љ–Њ–≤–∞ –Ш.–У. –§–µ—А–Љ–µ–љ—В–Њ—В–µ—А–∞–њ–Є—П – –Ї–ї—О—З–µ–≤–Њ–µ –Ј–≤–µ–љ–Њ –≤ –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ –љ–∞—А—Г—И–µ–љ–љ–Њ–≥–Њ –њ–Є—Й–µ–≤–∞—А–µ–љ–Є—П // –†–Ь–Ц. 2011. –Ґ. 19. вДЦ 7. –°. 456–462.
9. Buchler M.W., Uhl W., Malferstheiner P. –Я–Њ–і–ґ–µ–ї—Г–і–Њ—З–љ–∞—П –ґ–µ–ї–µ–Ј–∞: –Ч–∞–±–Њ–ї–µ–≤–∞–љ–Є—П. Karger, 2004. 186 —Б.
10. Etemad B., Whitcomb D.C. Chronic Pancreatitis: Diagnosis, Classification, and New Genetic Developments // Gastroenterology. 2001. Vol. 120. P. 682–707.
11. Malesci A., Gala E. –µt al. No effect of long term treatment with pancreatic extract on recurrent abdominal pain in patient with chronic pancreatic // Scand. J. Gastroenterol. 1995. Vol. 30. P. 392.
12. Nair R.J., Lawler L., Miller M.R. Chronic Pancreatitis // Am Fam Physician. 2007. Vol. 76. вДЦ 11. –†. 1679–1688.
13. Slaff J.I., Jacobson D. et al. Protease–specific suppression of pancreatic exocrine secretion // Gastroenterology. 1984. Vol. 87. P. 44.
14. Treatment of pain in chronic pancreatitis: AGA Medical Position Statement // Gastroenterology. 1998. Vol. 115. P. 763–764.












