Последние исследования показали увеличение риска сердечно-сосудистых осложнений в пожилом возрасте при наличии запора. Так, при обследовании 73047 женщин в постменопаузе при наличии среднетяжелых и тяжелых запоров число кардиоваскулярных событий составило соответственно 14,2 и 19,1 на 1000 лиц в год, в то время как у женщин без запоров – 9,6 на 1000 лиц в год. Тяжелые запоры увеличивают риск кардиоваскулярных событий на 23% (HR 1,28; 95% CI: 1,08; 1,53), а умеренные – в 1,13 раза (95% CI: 1,03; 1,24) [5, 6].
Существует несколько мифов относительно запоров, которые на настоящий момент удалось опровергнуть [7]:
• Более активные в физическом плане люди менее склонны к запорам. У пожилых, гиподинамичных и страдающих депрессией запоры могут формироваться, но причина в данном случае комплексная. Чрезмерная физическая активность, например бег на марафонские дистанции, отрицательно сказывается на моторной функции кишечника.
• Привыкания к легким слабительным средствам не происходит – ни на уровне рецепторов кишки, ни головного мозга. Связи между легкими слабительными и повышенным риском развития колоректального рака нет. Подобные препараты не могут быть средством снижения веса.
• Диета с низким содержанием растительных волокон не может быть причиной хронического запора. Хотя многим пациентам такое питание может пойти на пользу, в тяжелых случаях дополнительное введение грубой клетчатки только усугубляет клинику. Ограничивающим фактором для волокон клетчатки может быть избыток газов, образующийся при ее переваривании и, как следствие, метеоризм.
• Если нет признаков дегидратации, избыточное потребление жидкости не является методом лечения запоров.
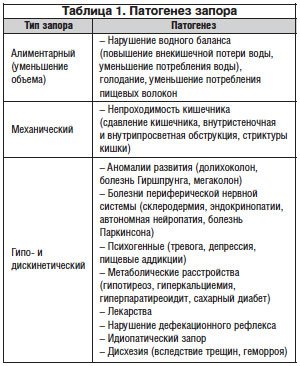
В ряде случаев запор может носить вторичный характер. Причины его весьма многообразны (табл. 1).
Среди наиболее распространенных лекарственных средств, вызывающих запоры, выделяют следующие группы [8]:
• антипаркинсонические (антихолинергические, допаминергические);
• антациды (содержащие гидроксид алюминия или карбонат кальция);
• спазмолитики;
• антидепрессанты (трициклические, ингибиторы обратного захвата серотонина);
• нестероидные противовоспалительные препараты (напроксен, ибупрофен);
• анальгетики (кодеин, морфин и его производные);
• ингибиторы протонной помпы;
• гастропротекторы;
• противоэпилептические препараты (этосуксимид и др.);
• антигипертензивные (β-блокаторы – атенолол; антагонисты кальция – нифедипин; антиадренергические препараты центрального действия – клонидин; антагонисты ангиотензина II – лозартан; ингибиторы АПФ – каптоприл);
• противотуберкулезные средства (изониазид);
• антибиотики (цефалоспорины);
• витамин D3;
• системные противогрибковые средства (кетоконазол);
• нейролептики;
• препараты железа (соединения Fe2+ и Fe3+);
• противокашлевые препараты (кодеин и его производные);
• гестагены (аллилэстренол, медрогестон);
• диуретики (амилорид хлористоводородный, торасемид, салуретики).
Абсолютно очевидно, что при обнаружении приема такого препарата необходимо предпринять попытку его отмены или замены. Если это удается, то существует большая вероятность, что запор будет устранен. Однако даже если выявлен лекарственный препарат как наиболее вероятная причина запора, не всегда возможно его легко отменить. Так, иллюстрацией подобной ситуации может быть следующий клинический случай.
Больная С., 35 лет, предъявляла жалобы на запоры (твердый кал, натуживание при дефекации). Из анамнеза известно, что данные жалобы появились около года назад, хотя и ранее отмечала задержку стула в непривычной обстановке – гостях, командировке.
Около 1,5 лет регулярно получает лечение у невролога по поводу остеохондроза грудного и шейного отдела позвоночника, цефалгий в виде эторикоксиба и омепразола 20 мг, венотоников и вазодилататоров, мануальной терапии и массажа. При осмотре не выявлено никаких патологических изменений. Общий анализ крови, мочи, копрограмма, кал на скрытую кровь – без патологии. При проведении ирригографии выявлена долихосигма. УЗИ органов брюшной полости – без патологических изменений.
Был поставлен диагноз: Запор сочетанного генеза (долихосигма + медикаментозный, вероятно). Остеохондроз позвоночника, цефалгический синдром.
Даны рекомендации по коррекции образа жизни, режима питания (включение в рацион достаточного количества овощей, фруктов (до 450 г в сутки)), повышению двигательной активности до 40 мин в день, употреблению жидкости не менее 1,5–2 л в сутки; медикаментозно произведена замена ИПП с омепразола на рабепразол 10 мг, на 4 нед. назначен прием макрогола 10 г с последующей отменой и использованием по требованию.
Идиопатическое расширение и/или удлинение ободочной кишки – мега- и долихоколон, является благоприятным фоном, на котором при определенном стечении внешних и внутренних факторов возникают нарушения функции толстой кишки, проявляющиеся замедлением пассажа по толстой кишке и абдоминальными болями. К внутренним факторам (генетически детерминированным) относятся конституциональные особенности и признаки синдрома дисплазии соединительной ткани. К внешним факторам – неутреннее время дефекации, стрессовые ситуации в жизни, операции на брюшной полости. Риск запора при мега- и долихоколоне возрастает в 11 раз (OR 11,6; 95% CI 7,66– 17,43; p=0,00001) [9–11].
Современный подход, или алгоритм ведения пациентов с данным симптомокомплексом, который предлагается ведущими европейскими гастроэнтерологами, представлен на рисунке 1 [2]. Мы должны совершенно четко понимать, что диагноз запора как такового ставится анамнестически на основании совокупности вышеперечисленных симптомов. Для постановки диагноза запора необходимо выявить наличие хотя бы двух из типичных для запора симптомов, для чего применяется обычный метод расспроса. При этом наиболее частыми проявлениями данного страдания являются натуживание (81%), твердый стул (72%), чувство неполного опорожнения кишечника (54%) [12, 13].
Важным аспектом в постановке диагноза является оценка выявления именно хронического запора, который в отличие от эпизодического имеет длительность более 3 мес. и теряет связь с изменением характера питания, снижением физической активности и т. д.
Помимо общеклинического исследования важным является осмотр перианальной области с пальпацией прямой кишки для выявления перианальных изменений, выпадения прямой кишки, опущения промежности, а также для исключения объемных процессов прямой кишки и ректоцеле.
Запор может быть составляющим в симптомокомплексе синдрома раздраженного кишечника (СРК). Основным критерием данного диагноза является абдоминальная боль или абдоминальный дискомфорт, ассоциированный с дефекацией и/или изменением частоты и/или формы стула.
Следующий вопрос или следующая задача, которая стоит перед нами, – она всегда стоит, и особенно остро перед гастроэнтерологами, – имеются или нет симптомы тревоги (рис. 2). Именно от наличия или отсутствия симптомов тревоги зависит дальнейшая тактика врача. Наличие симптомов тревоги является показанием для проведения детальных визуализирующих обследований желудочно-кишечного тракта, включая колоноскопию.
Обследование кишечника требуется и больным в возрасте 50 лет и старше для скрининга колоректального рака в связи с увеличением риска его возникновения в данной возрастной группе. В случае обнаружения органического заболевания, вызвавшего симптомы тревоги, проводятся дальнейшие необходимые обследования и лечение. Но само по себе наличие хронического запора не связано с повышенным риском развития злокачественной опухоли толстой кишки [14].
Необходимо помнить, что даже выявление причины не всегда дает возможность устранить запор, т. к. причина некупируема.
Дифференциальная диагностика
В соответствии с международными критериями, запор вследствие гипокинезии кишки следует дифференцировать от затрудненной дефекации вследствие дисфункции тазового дна. Для этого применяют аноректальную манометрию, цефекографию и электромиографию. Пациентам с дисфункцией тазового дна могут помочь специальные упражнения, направленные на укрепление его мышц, методики обратной связи. Хирургическое лечение показано лишь больным с запором, связанным с замедленным транзитом при отсутствии нервно-мышечных нарушений тазового дна.
СРК у лиц старше 50 лет является диагнозом исключения, поэтому следует проводить его дифференциальную диагностику с органическими заболеваниями. Для СРК наиболее характерны следующие особенности [15–17]: страдают заболеванием преимущественно женщины молодого и среднего возраста, которые отмечают длительное течение заболевания со значительной вариабельностью симптомов (например, мигрирование боли и изменения ее интенсивности на протяжении суток), зависимость их от стрессовых факторов в большей степени, чем от характера пищи, а также наличие функциональных нарушений разного рода (головная боль по типу мигрени, ощущение «кома» при глотании, неудовлетворенность вдохом, вазоспастические реакции, учащенное мочеиспускание и др.). Характерно, что симптомы не приводят к нарушению сна, т. е. ни боли в животе, ни нарушения стула не возникают во время сна и не нарушают его. В то же время органическая патология не коррелирует с определенным возрастом и полом, характеризуется монотонностью проявлений, слабой зависимостью от психогенных влияний, присоединением снижения массы тела и нарушений ночного сна, патологией отправления.
Лечение
После постановки диагноза разрабатывается стратегия лечения [1–3]. Безусловно, основой терапии является коррекция образа жизни и питания. Для этого необходимо уменьшить прием триггерных продуктов (кофе, алкоголь, сорбитол, цитрусовые, сладкие сиропы); увеличить потребление пищевых волокон до 450–500 г в сутки в виде овощей, фруктов, потребление жидкости – до 1,5–2 л в сутки. Также следует увеличить объем физической нагрузки – не менее 30 мин быстрой ходьбы ежедневно или плавания 40 мин 3 раза в неделю. Важным моментом является также культура дефекации, к которой относится и своевременное опорожнение кишечника без игнорирования позывов к дефекации. Необходимо также иметь в виду, что продукты, содержащие танин, так же, как и теплые, вязкие блюда, замедляют перистальтику.
Выработка или восстановление рефлекса дефекации включают в себя [18]:
• до утреннего туалета – самомассаж живота и упражнения с напряжением брюшного пресса;
• употребление перед завтраком 200 мл газированного напитка или фруктового сока;
• посещение туалета в одно и то же время, желательно в утренние часы (после достаточного по объему завтрака, необходимого для активации гастроцекального рефлекса);
• наличие комфортного туалета;
• принятие для дефекации физиологической позы (с подтянутыми коленями, ноги на невысокой скамеечке);
• дефекация без спешки и внешних помех (регулярное подавление позыва к дефекации, связанное с утренней спешкой или нежеланием оправляться в некомфортном общественном туалете, трансформируется в привычные запоры).
Наиболее широко на рынке представлены препараты, относящиеся к типичным слабительным, которые являются препаратами первой линии в лечении пациентов с СРК. Так, объемные, балластные слабительные (отруби, плоды подорожника, семена льна, препараты целлюлозы) трудно перевариваются, почти не всасываются, набухают и за счет увеличения в объеме вызывают повышение давления в просвете кишки и механическую стимуляцию перистальтики. Подтверждена эффективность гидрофильного муциллоида псиллиума (экстракт шелухи семян подорожника яйцевидного), который назначается в дозе 4–5 г от 3 до 6 р./сут (УД 2А СР В) [19]. Проведение терапии требует адекватного приема жидкости – не менее 100–200 мл на каждый прием препарата. Эффект от назначения пищевых волокон следует оценивать не ранее чем через 2–4 нед. от начала приема.
Осмотические препараты, классическим примером которых является макрогол, взаимодействуя с водой, увеличивают объем внутрипросветного содержимого в кишечнике, тем самым стимулируя перистальтику. Более сложный механизм действия имеют неадсорбируемые олиго- и дисахариды (препараты лактулозы). Увеличивая содержание микрофлоры в кишечнике, изменяя внутрипросветное значение рН, они повышают осмотическое давление в просвете кишки, что вызывает увеличение объема содержимого кишечника и стимулирование его пропульсивной моторики. Лактулоза неэффективна в лечении СРК в связи с высокой частотой нежелательных явлений, в первую очередь повышенного газообразования [19].
Стимулирующие слабительные – пикосульфат натрия; производные дифенилметана – фенолфталеин, бисакодил; антраксиноиды – препараты алкалоидов сенны, раздражая рецепторный аппарат кишечника, вызывают увеличение содержания воды в его просвете, тем самым повышая внутрипросветное давление и стимулируя перистальтику.
Следует отдельно остановиться на характеристике отрицательных сторон препаратов, содержащих антрагликозиды (препараты ревеня, сенны и крушины), которые особенно широко используются пациентами в порядке самолечения. Растительное происхождение, доступность и удобство в применении служат обманчивыми положительными сторонами данных препаратов.
В экспериментах на крысах показано, что метаболиты антрагликозидов – антрахиноны – обладают потенциальной гепатотоксичностью, при длительном приеме накапливаются в слизистой оболочке кишечника, макрофагах собственной пластинки слизистой, нейронах ганглионарных сплетений. Катализация окислительных реакций, в результате которых образуются радикалы семихинонов и кислорода, повреждающие геном клетки, обусловливает мутагенный потенциал. Цитотоксический эффект обусловливает нарушение слизистой оболочки и таким образом увеличение количества воды в стуле. При этом развивается атрофия слизистой и мышечного слоя кишечной стенки, нарушение автономной иннервации. Дегенеративные изменения гладкой мускулатуры и нервных сплетений со временем могут привести к тяжелому угнетению перистальтики, вплоть до атонии. Подобные изменения получили название «слабительная толстая кишка». [20, 21]. Рентгенологически определяются снижение перистальтической активности, снижение или отсутствие гаустрации, участки спастических сокращений [21]. Результатом накопления метаболитов антрагликозидов в макрофагах собственной пластинки слизистой является обратимый феномен псевдомеланоза толстой кишки, не являющийся предраковым состоянием. Однако в исследовании C.P. Siegers и соавт. показано, что у пациентов, в течение длительного времени принимающих слабительные, содержащие антрагликозиды, риск развития колоректального рака в 3 раза выше, чем в общей популяции [22].
Стимуляция рецепторов слизистой оболочки толстой кишки – механизм действия натрия пикосульфата, что сопровождается повышением перистальтической активности. Препарат практически не всасывается из желудочно-кишечного тракта и не подвергается метаболизму в печени. Слабительный эффект, как правило, развивается спустя 6–12 ч после приема препарата. Наиболее типичными ситуациями, в которых оптимально использование данного препарата являются запоры у больных, находящихся на постельном режиме, временные запоры, связанные с изменением характера пищи, эмоциональным стрессом и некомфортными условиями для дефекации («запоры путешественников»), болезненная дефекация вследствие патологических процессов в области заднего прохода (трещины, геморрой). Натрия пикосульфат эффективен в устранении запоров у онкологических больных, получающих большие дозы опиоидов (применяется в дозе 2,5–15 мг/сут). При необходимости, после консультации с акушером-гинекологом, можно назначать беременным женщинам (эффективен в дозе 2–10 мг/сут). У препарата не выявлено отрицательного влияния на плод и сократительную активность матки [23]. Средство не проникает в грудное молоко, однако при необходимости его применения в период лактации кормление грудью следует прекратить.
Вот пример, когда прием слабительных препаратов не приносит желаемого эффекта, а вызывает большое количество дополнительных симптомов.
Больная K., 37 лет, обратилась к гастроэнтерологу с жалобами на постоянные запоры. При этом употребляет достаточное – около 2 л – количество жидкости в сутки, включает в рацион достаточное количество клетчатки, овощей, фруктов, ведет активный образ жизни – двигается около 50 мин в день. Раньше помогал бисакодил. Последнее время эффекта от обычных дозировок нет, но появляются боли после приема. В качестве альтернативы пробовала пользоваться лактулозой, что приводило к сильному вздутию.
Другой пример, когда на прием к гастроэнтерологу обратилась пожилая пациентка В., 69 лет, с жалобами на многолетние запоры, в последнее время появились боли в животе. В рационе достаточное количество клетчатки, жидкости около 1,5 л, самостоятельно употребляет препараты сенны в течение многих лет. Из сопутствующих заболеваний – хроническая сердечная недостаточность с 50 лет, артериальная гипертензия, аутоиммунный тиреоидит, в 42 года гистерэктомия. Получает терапию: иАПФ + диуретики, β-блокаторы, L-тироксин. Некоторое время назад после 3-дневной задержки приняла большую дозу слабительных, чем обычно; в результате развилась сильная диарея с выраженной слабостью, падением АД. Была госпитализирована с подозрением на острый коронарный синдром.
У пациентки развилась классическая лаксативная болезнь. Эта патология возникает как результат передозировки слабительных средств, проявляется диареей, гипокалиемией, развитием инертной толстой кишки с дистрофическими изменениями кишечной стенки, возможным токсическим повреждением печени, почек и нарушением электролитного баланса. У лиц пожилого возраста состояние несет угрозу серьезных сосудистых катастроф.
Приведенные клинические ситуации наглядно показали, что, во-первых, большинство больных обращаются за помощью к специалистам, применив самостоятельно различные слабительные средства и не получив желаемого результата от них. Кроме того, нередко прием классических слабительных препаратов не приносит желаемого результата, а нередко вызывает новые симптомы.
В случае отсутствия или недостаточного эффекта от приема слабительных препаратов либо при возникновении различных побочных эффектов, либо вследствие неудовлетворенности пациента назначаемой терапией рекомендовано перейти к следующему классу препаратов – энтерокинетикам.
На сегодняшний день в России представлен единственный препарат этого класса – прукалоприд. Он оказывает непосредственное влияние на моторику кишечника. Средство является полным агонистом серотонинергических рецепторов 4-го типа (5HT4) и в обычных терапевтических дозировках не вступает во взаимодействие с рецепторами других типов.
Прукалоприд был хорошо изучен в многочисленных исследованиях, куда включались пациенты с длительным анамнезом запора, не отвечающие на стандартную терапию слабительными препаратами. При его приеме в дозировке 2 мг/сут в течение 4 нед. эффект наблюдался у 73% больных, т. е. количество дефекаций увеличилось хотя бы на одну в неделю. При этом у каждого четвертого частота стула нормализовалась. Одновременно с этим были купированы и другие симптомы запора – длительный период натуживания, ощущение кишечной обструкции, измененная форма кала и др. В исследованиях больных старших возрастных групп не было выявлено негативного воздействия на кардиоваскулярную систему, в т. ч. проводящую систему сердца. Таким пациентам рекомендовано начать терапию с половинной дозы – 1 мг 1 р./сут [1, 24, 25].
Рекомендации для отдельных ситуаций
В пожилом и старческом возрасте лечение аналогично таковому у молодых с акцентом на изменение образа жизни и питания. При возможности – отмена препаратов, потенциально вызывающих запор.
При беременности и в период лактации главный принцип – увеличение употребления пищевых волокон и жидкости, физические упражнения. Безопасность лекарств – важнейший критерий их назначения. При беременности они должны применяться короткое время.
Официально разрешены к применению у беременных и кормящих препараты лактулозы; не противопоказаны при беременности: препараты на основе семян подорожника; препараты на основе макрогола, полиэтиленгликоля – возможно употребление при лактации; сенна и бисакодил – с осторожностью при беременности и лактации. Сенна в больших дозах может проникать в грудное молоко и стать причиной диареи и колик у детей; прукалоприд – не рекомендуется при беременности и лактации; касторовое масло противопоказано при беременности; натрия пикосульфата моногидрат противопоказан в 1-м триместре.
У детей запоры зачастую могут быть проявлением врожденной аномалии – мега- и долихоколона. После исключения аномалий и пороков развития используют слабительные с предпочтительным приемом внутрь при неэффективности диеты и физической активности. Регулярный прием лучше эпизодического в связи с развитием рецидивов. Обязательным является проведение психотерапии с детским психологом.
Больные сахарным диабетом. Набухающие слабительные безопасны и могут применяться при невозможности увеличения пищевых волокон в диете. Следует избегать назначения лактулозы и сорбитола, т. к. их метаболиты могут повышать уровень глюкозы, особенно у пациентов с сахарным диабетом 1-го типа.
Паллиативная помощь терминальным больным осуществляется помимо основной терапии профилактическим приемом слабительных. Если кал твердый и прямая кишка переполнена, рекомендуются глицериновые суппозитории; если кал мягкий, используются стимулирующие слабительные (бисакодил).
Онкологическим больным при приеме высоких доз наркотических анальгетиков можно рекомендовать постоянный ежедневный прием слабительных [20, 26].
При поездках нарушается обычный порядок питания и опорожнения кишечника, следует значительно увеличить потребление овощей и фруктов. При необходимости используются осмотические слабительные, магнийсодержащие препараты (окись магния – 3–5 г на ночь, сульфат магния – 2–3 столовые ложки 20–25% раствора на ночь), натрия пикосульфат (10–20 капель на ночь), свечи с глицерином. Кроме того, можно прибегнуть к постановке теплых водных клизм малого объема (250 мл).


Литература
1. American Gastroenterological Association Medical Position Statement on Constipation // Gastroenterol. 2013. Vol. 144. P. 211–217.
2. Tack J., Muller-Lissner S., Stanghellini M. et al. Diagnosis and treatment of chronic constipation a European perspective // Neurogastroenterol. Motil. 2011. Vol. 23. P. 697–710.
3. Bove A., Bellini M., Battaglia E. et al. Consensus statement AIGO/SICCR diagnosis and treatment of chronic constipation and obstructed defecation (Part: Treatment) // World J. Gastroenterol. 2012. Vol. 18(36). P. 4994–5013.
4. Longstreth G.F., Thompson W.G., Chey W.D. et al. Functional Bowel Disorders // Gastroenterol. 2006. Vol. 130. P. 1480–1491.
5. Salmoirago-Blotcher E., Crawford S., Jackson E. et al. Constipation and Risk of Cardiovascular Disease among Post-Menopausal Women // Am. J. Med. 2011. Vol. 124(8). P. 714–723.
6. Salmoirago-Blotcher E., Crawford S., Jackson E. et al. Constipation and Risk of Cardiovascular Events in Menopausal Women // Circulation. 2009. Vol.120. S408.
7. Müller-Lissner S.A., Kamm M.A., Scarpignato C., Wald A. Myths and misconceptions about chronic constipation // Am. J. Gastroenterol. 2005. Vol. 100(1). P.232–242.
8. Федеральное руководство по использованию лекарственных средств / Под. ред А.Г. Чучалина, Ю.Б. Белоусова, В.В. Яснецова. Вып. XI. М., 2010.
9. Осипенко М.Ф. Мега- и долихоколон: клинические проявления, факторы риска, патогенез, диагностика // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2005. Т. 15. № 4. С. 74–81.
10. Осипенко М.Ф. Аномалии ободочной кишки у взрослых: распространенность, клиника, диагностика, подходы к терапии. Новосибирск, 2005. 160 с.
11. Осипенко М.Ф., Бикбулатова Е.А. Дивертикулы ободочной кишки: происхождение, распространенность, клинические проявления // Тер. архив. 2007. Т. 79. № 2. С. 26–31.
12. Pare P., Ferrazzi S., Thompson W. et al. An epidemiological survey of constipation in Canada: definitions, rates, demographics, and predictors of health care seeking // Am. J. Gastroenterol. 2001. Vol. 96. P. 3130–3137S.
13. Müller-Lissner J., Tack Y., Feng F. et al. Levels of satisfaction with current chronic constipation treatment options in Europe – an internet survey // Aliment. Pharmacol. Ther. 2013. Vol. 37. P. 137–145.
14. Stewart. Study No CT588 Doc. No U94–0226. 1994.
15. Thompson W.G., Longstreth G.F., Drossman D.A. et al. Functional bowel disorders and functional abdominal pain // Gut. 1999 (Suppl. 11). Vol. 45, II. P. 43.
16. Парфенов А.И. Энтерология. М.: Триада-Х, 2002. 744 c.
17. Ивашкин В.Т. Клинические рекомендации. Гастроэнтерология 2006–2007. М.: Гэотар-Медиа, 2006. 208 с
18. Минушкин О.Н. Запоры и принципы их лечения // Тер. архив. 2003. № 1. С. 19–23.
19. Ассоциация колопроктологов России «Клинические рекомендации по диагностике и лечению взрослых больных с синдромом раздраженного кишечника», 2013. С.11.
20. Фисенко В.П. Фармакология Гутталакса // Врач. 2000. № 6. С. 304.
21. Westendorf J. Pharmakologische und toxikologische Beewertuing von Anthranoiden // J. Pharm. Ztgp. P. 8–14.
22. Siegers C.P., von Hertzberg-Lottin E., Otte M., Schneider B. Anthranoid laxative abuse – a risk for colorectal cancer? // Gut. 1993. Vol. 34, № 8. P.1099–1101.
23. Ciula U., Zodoli C., Rognoni V. Fatebenesorelle – Ciceri Agnesi, Milan. Doc. No U665–0147. 1965 (Отчет о клиническом испытании).
24. Quigley E.M. Prucalopride: safety, efficacy and potential applications // Ther. Adv. Gastroenterol. 2012. Vol. 5(1). P. 23–30.
25. Tack J., Corsetti M. Prucalopride: evaluation of the pharmacokinetics, pharmacodynamics, efficacy and safety in the treatment of chronic constipation // Exp. Opin. Drug Metab. Toxicol. 2012. Vol. 8(10). P.1327–1335.
26. Кукес В.Г. Клиническая фармакология. М.: Изд-во Московской медицинской академии, 1991. 444 с.












