Сегодня на фоне неуклонного роста заболеваемости различными болезнями желудочно–кишечного тракта, изменяющейся экологии, применения новых технологий в пищевой промышленности, расширения показаний к применению антибактериальной терапии уровень обсуждения проблемы изменений микробиоценоза кишечника представляется недостаточным. Между тем количественный и качественный состав микробных ассоциаций подвергается существенным изменениям под действием огромного количества внешних и внутренних факторов. Каковы последствия нарушений динамического равновесия симбиотической микрофлоры?
Известно, что количество кишечных микроорганизмов на порядок превышает число собственных клеток организма хозяина, что дает повод утверждать, что это – особая, весьма сложная и еще недостаточно изученная система [16,4].
Распределение микроорганизмов в желудочно–кишечном тракте неравномерно: каждому отделу свойственен свой, относительно постоянный состав микробных ассоциаций. В желудке и проксимальных отделах тонкой кишки микроорганизмов содержится относительно мало, чему способствуют бактерицидные свойства слюны и особенно соляной кислоты желудка. Тем не менее в желудке присутствуют устойчивые в кислой среде стафилококки, стрептококки, молочнокислые бактерии, грибы. В норме доминируют стрептококки и лактобактерии при отсутствии облигатно–анаэробных бактерий и энтеробактерий. В последние десятилетия активно обсуждаются проблемы персистирования на слизистой оболочке антрального отдела желудка Helicobacter pylori, принимающего участие в патогенезе ряда серьезных гастроэнтерологических заболеваний.
В проксимальных отделах тонкой кишки микроорганизмов еще меньше, чему, кроме барьерной функции кислой среды желудочного содержимого, способствуют бактерицидные свойства желчи, микробный антагонизм ацидофильной флоры илеоцекального отдела к бактериям толстого кишечника. При патологических состояниях, связанных со снижением кислотопродукции в желудке (ахлоргидрия, гипоацидный и анацидный гастриты, состояние после резекции желудка и т.д.), наблюдается заселение различными микроорганизмами проксимальных отделов тонкого кишечника.
В дистальных отделах тонкой кишки увеличивается бактериальная плотность микрофлоры, причем пристеночная микрофлора превалирует над внутрипросветной, а количество аэробных и анаэробных бактерий становится равным. Существенно количество широко распространенных в окружающей среде актиномицет и близких к ним микроорганизмов, роль которых в продукции витаминов и веществ, обеспечивающих колонизационную резистентность, весьма значительна [15].
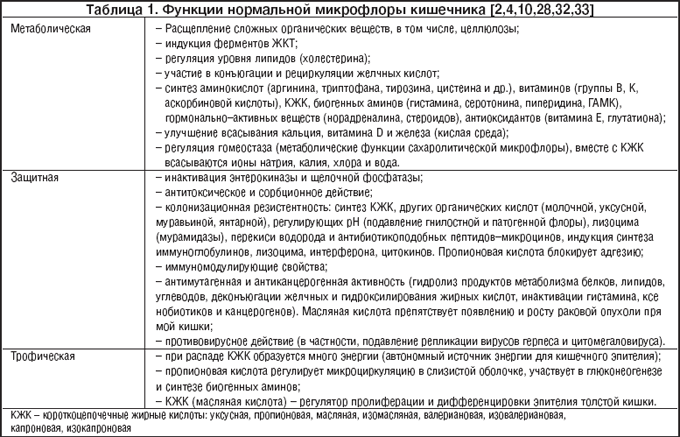
Наиболее богата микрофлора толстая кишка: 30% от сухой массы фекалий составляют микроорганизмы. Состав микрофлоры толстого кишечника исключительно разнообразен [1,5]. Известно приблизительно 500 видов микроорганизмов, его населяющих. Однако представления о микроэкологическом благополучии обычно строятся на основе изучения нескольких наиболее распространенных представителей микрофлоры. Анаэробами являются бифидобактерии, лактобациллы, бактероиды, вейонеллы, пептострептококки, клостридии. Аэробы представлены кишечной палочкой, лактозонегативными энтеробактериями (протей, энтеробактер, цитробактер и т.д.), энтерококками, стафилококками, дрожжеподобными грибами. Количество бактериальных клеток к нижележащим отделам увеличивается, внутрипросветная флора начинает доминировать над пристеночной [7]. Состав микробных популяций в разных биотопах ЖКТ различен, но все компоненты экосистемы находятся в состоянии симбиоза, поддерживая в ней динамическое равновесие (табл. 1).
Качественные или количественные нарушения нормальной микрофлоры в зарубежной литературе обозначаются как микроэкологические нарушения. В нашей стране их принято называть дисбактериозом. Хотя этот термин не очень удачен, адекватного аналога ему пока не найдено. Для российских клиницистов он традиционен и понятен, ассоциируясь именно с микроэкологическими нарушениями разных биотопов. Поэтому в отраслевом стандарте по микробной экологии желудочно–кишечного тракта сохранен термин «дисбактериоз», как исторически сложившийся, хотя и спорный [4]. Дисбиоз (дисбактериоз) кишечника – это не только количественное и качественное изменение кишечной микрофлоры. Согласно отраслевому стандарту под дисбактериозом кишечника понимают клинико–лабораторный синдром, возникающий при ряде заболеваний и клинических ситуаций и характеризующийся:
• симптомами поражения кишечника;
• изменением качественного и/или количественного состава нормальной микрофлоры;
• транслокацией различных микроорганизмов в несвойственные биотопы;
• избыточным ростом микрофлоры.
В настоящее время как в зарубежной, так и в отечественной литературе широко употребляется термин «синдром избыточного бактериального роста» (bacterial overgrow syndrome) по отношению к тонкой кишке. Следует отметить, что он не является полным аналогом понятия «дисбактериоз». Термин обозначает один из его вариантов – транслокацию условно–патогенной микрофлоры в тонкую кишку из других биотопов с последующим ее ростом и развитием и повышением содержания бактерий в тонкой кишке с 104/мл (тощая кишка) до 106/мл и выше [4].
Дисбиоз кишечника всегда является вторичным состоянием и, следовательно, требуется поиск первопричины. Ведущая роль в его формировании принадлежит нарушению популяционного уровня бифидо– и лактобактерий. При развитии микроэкологических и иммунных нарушений в организме селективное преимущество приобретают условно–патогенные микробы, среди которых обнаруживаются клоны, несущие гены лекарственной устойчивости и генетические детерминанты так называемых «островов» патогенности, ассоциированные с адгезивными, цитотоксическими и энтеротоксическими свойствами бактерий [5]. Продукты метаболизма условно–патогенной микрофлоры (индол, скатол, сероводород и др.) и токсины снижают детоксикационную способность печени, усугубляют симптомы интоксикации, подавляют регенерацию слизистой оболочки, способствуют образованию опухолей, угнетают перистальтику и обусловливают развитие диспепсического синдрома. Воздействие бактериальных токсинов приводит к увеличению проницаемости слизистого барьера и повреждению эпителия слизистой оболочки кишечника [9]. Проникшие через поврежденные мембраны энтероцитов макромолекулы нерасщепленных белков и сахаров являются причиной аллергических реакций и пищевой непереносимости.
Наблюдаемое в настоящее время увеличение частоты и тяжести острых инфекционных заболеваний, торпидное течение и хронизация воспалительного процесса объясняются некоторыми исследователями сопутствующим дисбактериозом [4].
Значительные качественные и количественные изменения в составе нормальной микрофлоры могут быть вызваны действием различных стрессовых факторов, широким и бесконтрольным применением антибактериальных препаратов, лучевой и гормональной терапией, гнойно–воспалительными процессами и т.д. [4,13]. Существуют и другие факторы, способствующие избыточному росту микрофлоры в тонкой кишке: применение препаратов, блокирующих кислотопродукцию в желудке, атрофический гастрит, дивертикулиты тонкой кишки, кишечная непроходимость, нарушения моторики кишки и т.д. [8].
Развитие собственно кишечных симптомов, ассоциированных с микроэкологическими изменениями в толстой кишке и/или избыточным бактериальным ростом в тонкой кишке, не всегда коррелирует со степенью микробных нарушений и зависит от компенсаторных возможностей организма. Нарушение микробной экологии на уровне только толстой кишки может не иметь никаких клинических проявлений, в то же время повышение содержания бактерий в тонкой кишке до 106/мл и выше имеет четко выраженную клиническую составляющую – диарею с возможным развитием мальабсорбции [4].
Одной из основных причин развития дисбиоза кишечника сегодня справедливо называют антибиотикотерапию, которая широко используется при лечении множества гастроэнтерологических заболеваний.
По своей распространенности, клинической и социальной значимости язвенная болезнь желудка и двенадцатиперстной кишки в настоящее время занимает лидирующие позиции в плане изучения этиологии, патогенеза и возможностей терапевтического и хирургического подходов к лечению. В последние десятилетия активно обсуждается роль инфекционного фактора в развитии данного заболевания, а антихеликобактерная терапия является основным стандартом лечения хеликобактер–ассоциированных кислотозависимых состояний, что отражено в международных соглашениях (Маастрихтские соглашения 1–3, соответственно 1996, 2000 и 2005 годы) [12]. Хорошо известно, что состав мукозной микрофлоры гастродуоденальной зоны не ограничивается только хеликобактериями, а включает в себя еще до 12–14 различных видов микроорганизмов [20]. При обострении хронического гастрита и рецидиве язвенной болезни из биоптатов слизистой оболочки высевается до 22 видов различных микроорганизмов, обладающих выраженной ферментативной и цитотоксической активностью, что укладывается в избыточный рост мукозной флоры, способствующей развитию воспалительно–некротических и торможению репаративных процессов. Эти данные, конечно, свидетельствуют о необходимости ликвидации избыточного роста микрофлоры и восстановления нормального микробиоценоза гастродуоденальной зоны. Изучение чувствительности выделенных микроорганизмов к антибактериальным препаратам позволило показать, что ампициллин, амоксициллин, офлоксацин, кларитромицин, гентамицин подавляют рост 16–20 видов микроорганизмов и 100% штаммов H. рylori, а норфлоксацин, ципрофлоксацин, хлорамфеникол и тетрациклин – 17–20 видов и 71,4–76,2% H. рylori. Однако после проведенного курса антибактериальной терапии названными препаратами определяется требующий коррекции дефицит лактобактерий.
Тем не менее базисная терапия при язвенной болезни включает использование антисекреторного (ингибитора протонного насоса) и антибактериального (макролидов, полусинтетических пенициллинов, нитрофуранов) компонентов [12]. Некоторые схемы предполагают прием вместо антисекреторного средства висмутсодержащего препарата. Согласно итоговому документу Маастрихтского соглашения–2 язвенная болезнь, независимо от фазы заболевания, является основным показанием к антихеликобактерной терапии. Кроме того, такими показаниями назывались хронический антральный гастрит, атрофический гастрит, MALTома, состояние после резекции желудка по поводу рака. Эрадикация считалась необходимой у ближайших родственников больных раком желудка. Более того, проведение антихеликобактерной терапии допускалось по желанию пациента и при отсутствии клиники заболевания. Причем протоколом в принципе допускалось назначение эрадикационных схем без предварительного эндоскопического лечения. H. pylori–позитивным пациентам с функциональной диспепсией также рекомендовано проведение эрадикационной терапии, так как это приводит к длительному улучшению самочувствия и является профилактикой язвенной болезни [21].
Терапия первой линии, согласно этим протоколам, включает 7–дневное применение ингибиторов протонной помпы (или ранитидин висмут цитрата) в стандартной дозе 2 раза в сутки; кларитромицина 500 мг 2 раза в сутки и амоксициллина 1000 мг 2 раза в сутки или метронидазола 500 мг 2 раза в сутки. При отсутствии эрадикации рекомендовано назначение терапии второй линии: ингибиторы протонной помпы в стандартной дозе 2 раза в сутки + висмута субсалицилат/субцитрат 120 мг 4 раза в сутки + метронидазол 500 мг 3 раза в сутки + тетрациклин 500 мг 4 раза в сутки. В 2005 году были разработаны дальнейшие рекомендации по лечению H. pylori–ассоциированной патологии желудочно–кишечного тракта, получившие название «Маастрихт–3». Они предполагают увеличение длительности антихеликобактерной терапии до 14 дней, расширение показаний к проведению эрадикации (длительный прием нестероидных противовоспалительных препаратов (НПВП), ингибиторов протонной помпы (ИПП) при гастроэзофагеальной рефлюксной болезни (ГЭРБ), квадротерапия в качестве схемы первой линии может назначаться при наличии в данном регионе резистентных к кларитромицину штаммов H. pylori более 10% и к метронидазолу более 40%. Одновременное применение двух и более антибактериальных препаратов не может не оказывать влияния на микробиоценоз кишечника, особенно если он исходно нарушен (что наблюдается у подавляющего большинства больных). Учитывая это, схемы антихеликобактерной терапии при лечении данной патологии необходимо подбирать таким образом, чтобы, помимо достижения необходимого уровня эрадикации H. рylori, антибактериальные препараты, входящие в их состав, были активны и в отношении условнопатогенной микрофлоры [24,26].
Антибиотикорезистентность является одной из наиболее важных проблем, возникающих при применении антибактериальных препаратов. Ее развитие наблюдается не только у микроорганизмов, на которые направлено действие препарата, но и у представителей сапрофитной микрофлоры. Показано, что применение наиболее распространенной комбинации препаратов для эрадикации H. pylori (кларитромицин, метронидазол и омепразол) способствует появлению высокорезистентных, персистирующих не менее 3 лет, штаммов энтерококков [31]. В исследовании [26], где проводилась 7–дневная эрадикационная терапия с применением 1 г амоксициллина или 250 мг кларитромицина (доза, в 2 раза меньше рекомендуемой), 20 мг омепразола и 400 мг метронидазола 2 раза в сутки, изучался состав микрофлоры до и после эрадикационной терапии. В обоих случаях были выявлены значительные изменения нормальной микрофлоры: обнаруживался резистентный к антибиотикам стрептококк, в группе, где пациенты принимали амоксициллин, выявлен избыточный рост и колонизация желудка резистентными энтеробактериями с повышенной продукцией b–лактамаз. В целом была отмечена выраженная супрессия анаэробной микрофлоры. При применении кларитромицина выявлены кларитромицин–резистентные бактероиды. Было обнаружено, что эрадикационная схема, включающая кларитромицин, хотя и эффективнее, но обладает более выраженным подавляющим действием в отношении нормальной микрофлоры.
Известно, что при приеме антисекреторных препаратов (блокаторов Н2–гистаминовых рецепторов и ингибиторов протонной помпы) устраняется барьерная функция кислого желудочного содержимого для патогенной микрофлоры [8,19,27]. На фоне применения омепразола наблюдается избыточный рост в тонкой кишке Escherichia coli, Candida albicans, Enterococcus, Lactobacillus bifidus, Bacteroides vilgatus, Bacteroides uniformis, Eubacterium lentum, Eubacterium parvum, Corynebacterium granulosum [19,34]. Возникновение острых эрозивно–язвенных поражений желудка и двенадцатиперстной кишки, кроме язвенной болезни, может быть связано с рядом стрессовых факторов и заболеваний: травмой, ожогами, обширным хирургическим вмешательством, сепсисом, сердечной, легочной, печеночной, почечной недостаточностью. Применение НПВП, кортикостероидов, дигиталиса и др. также может вызвать повреждение слизистых оболочек гастродуоденального тракта, при этом лечебная тактика практически всегда будет основана на подавлении кислотной продукции.
Другой частой причиной (порой безосновательной) для назначения антибактериальных препаратов являются острые кишечные инфекции (ОКИ). Из–за незнания особенностей патогенеза и клиники заболеваний, относящихся к этой довольно большой группе, имеют место многочисленные случаи бесконтрольного применения антибиотиков, особенно при лечении сальмонеллеза и пищевых токсикоинфекций. При этом чаще применяются антибиотики широкого спектра действия. Часто при нетяжелых формах заболевания наблюдаются случаи самолечения. Однако хорошо известно, что у больных, перенесших острую кишечную инфекцию, клиническое выздоровление может не означать завершение патологического процесса в слизистой оболочке. Более чем у 30% больных развиваются хронические заболевания кишечника, наблюдается рост числа затяжных и хронических форм инфекций, повышается вероятность развития дисбиоза кишечника [14]. Некоторые авторы считают, что применение антибиотиков целесообразно лишь при генерализованной форме сальмонеллеза и при нозокомиальном сальмонеллезе [18,25]. В других случаях сальмонеллеза, а также при неосложненном течении ОКИ нешигеллезной и нехолерной этиологии антибиотики не показаны.
Иерсиниоз – острое инфекционное заболевание с первичным поражением кишечника и наклонностью к генерализованному течению и системным проявлениям [17]. Иерсиниозный илеит представляет собой значительную проблему для диагностики. Илеоцекальный отдел место формирования патологического процесса при целом ряде воспалительных болезней кишечника. Диагноз иерсиниозного илеита устанавливают на основании клинической картины (боли в правой подвздошной области, понос, повышение температуры тела), морфологических изменений (воспаление слизистой оболочки кишечника и узловой лимфоидной гиперплазии), бактериологического или серологического подтверждения иерсиниозной инфекции. Таким образом, жалобы больных неспецифичны, постановка диагноза требует применения специальных методов исследования. Поэтому больные с иерсиниозным илеитом часто являются пациентами терапевтических отделений, этим больным предварительно проводятся курсы соответственно нерациональной антибиотикотерапии, а правильный диагноз часто устанавливается при лишь затяжном и хроническом течении.
Дисбиоз закономерно развивается при состояниях, сопровождающихся хронической диареей [3]. Она является следствием значительного количества заболеваний органов желудочно–кишечного тракта (болезнь Менетрие, Крона, Уиппла, язвенный колит, лучевой колит, лимфома кишечника, абдоминальная форма лимфогранулематоза, кишечные инфекции), наследственных ферментопатий. В развитии хронической диареи следует отметить также роль ишемического и радиационного энтеритов, паразитарных инвазий, ятрогенных (лекарственных) энтеритов после применения антибактериальных и слабительных средств, нестероидных противовоспалительных препаратов [3,9]. Упорная диарея, возникшая при применении ингибиторов протонной помпы, может быть связана с развитием колита (лимфоцитарного и коллагенозного) [19].
Длительный прием слабительных средств (препаратов сенны, коры крушины, ревеня, бисакодила, оксифенизатина) повреждает межклеточные соединения и клеточные мембраны, увеличивает проницаемость слизистой оболочки, десквамацию эпителия. Следствием этого является диарея с дегидратацией, гипокалиемией, гипонатриемией, синдромом мальабсорбции. Описаны необратимые изменения различных отделов слизистой оболочки кишечника [9].
НПВП (индометацин, диклофенак, ибупрофен, пироксикам), глюкокортикостероиды снижают протективные свойства пристеночной слизи кишечника, способствуя потере белка, образованию язв, возникновению перфораций и кровотечений [9]. Это имеет особое значение при наличии у пациента сочетанной патологии. Например, частота развития язвенной болезни двенадцатиперстной кишки, требующей назначения антибиотикотерапии, при бронхиальной астме, по мнению некоторых авторов, составляет 25,4% [21].
Тяжелой, нерешенной проблемой являются неспецифический язвенный колит и болезнь Крона, в том числе в плане развития дисбиоза кишечника как следствия течения воспалительного процесса, так и проявления нежелательных эффектов лекарственных средств. Известно негативное влияние глюкокортикостероидов на нормальную микрофлору кишечника. Некоторыми исследователями [30] показано, что на фоне приема сульфасалазина наблюдаются серьезные изменения фекальной микрофлоры с сокращением количества Escherichia coli и Bacteroides. Эффект сульфасалазина на микрофлору тонкой кишки описан как незначительный.
Диарея, ассоциированная с применением антибиотиков, причиной которой является дисбиоз кишечника, развивается у 2,6 – 26% пациентов, получавших клиндамицин, линкомицин, ампициллин, рифампицин и цефалоспорины [29]. Причиной такой диареи являются микроорганизмы, способные усиливать секрецию ионов и воды или повреждать стенку кишки. При этом морфологические изменения в слизистой оболочке кишечника чаще всего отсутствуют. В более тяжелых случаях выявляют три типа изменений: 1) катаральное воспаление (отек и гиперемия) слизистой оболочки; 2) эрозивно–геморрагическое поражение; 3) псевдомембранозное поражение. Применение антибиотиков широкого спектра действия способствует избыточному росту клостридий, вырабатывающих энтеротоксины А и В. Они вызывают отек слизистой оболочки кишки и изъязвление – псевдомембранозный энтероколит с тяжелыми проявлениями: диареей, иногда кровотечением, интоксикацией, высокой температурой тела, лейкоцитозом [9].
Эндоскопическая картина псевдомембранозного колита характеризуется отеком слизистой оболочки, наличием преимущественно в дистальных отделах ободочной и прямой кишок спаянных со слизистой оболочкой «мембран» (бляшковидных, лентовидных и сплошных). При гистологическом исследовании обнаруживают субэпителиальный отек с круглоклеточной инфильтрацией собственной пластинки, капиллярные стазы. При образовании псевдомембран видны экссудативные инфильтраты, «сепарирующие» эпителий от подлежащих тканей. Эпителий местами отсутствует. Протяженность поражения может быть различной.
Кандидоз слизистых оболочек органов пищеварения – яркий пример оппортунистической инфекции, «иммунологическая драма» [22]. В связи с большой распространенностью в природе грибов рода Candida транзиторное носительство значительно распространено. Candida spp. не представляют серьезной угрозы здоровью иммунокомпетентного человека, однако при нарушениях в системе антимикробной защиты наблюдается значительный рост заболеваемости кандидозом. Candida spp. способны к адгезии и инвазии с последующим цитолизом ткани, а затем к лимфогематогенной диссеминации. Из факторов агрессии и патогенности микроорганизмов у кандид обнаруживают ферментные (плазмокоагулазы), неферментные белки (эндотоксин), полисахариды, глюкоконьюгаты, свободные липиды. Candida spp. способны к инвазии слизистых оболочек, представленных, в первую очередь, плоским эпителием, реже – однослойным цилиндрическим. Парадокс заключается в сложности для Candida spp. инвазировать цилиндрический эпителий, хотя он однослойный, поэтому инвазивный микотический процесс, часто наблюдаемый в полости рта, пищевода, гораздо реже наблюдается в желудке и кишечнике. Инвазия связана с трансформацией гриба рода Candida в нитчатую (псевдомицелий) форму. При отсутствии подобных изменений говорят о кандидоносительстве.
При неинвазивной форме кандидоза происходит контакт поверхностных, корпускулярных антигенов, первичных метаболитов гриба с иммунокомпетентными клетками с образованием повышенного количества IgE и сенсибилизированных лимфоцитов. Это может привести к развитию бронхиальной астмы, атопического дерматита, крапивницы. При резорбции в кишечнике продуктов метаболизма гриба его плазмокоагулаза, протеазы, липофосфорилазы, гемолизин и эндотоксины могут вызвать специфическую интоксикацию и вторичный иммунодефицит. Наконец, за счет взаимодействия с нормальной и условно–патогенной микрофлорой Candida spp. могут индуцировать дисбиоз и микст–инфекцию слизистых оболочек.
Выделяют 3 формы кандидоза кишечника:
– инвазивный,
– фокальный,
– неинвазивный (кандидозный дисбиоз).
Иногда язвенная болезнь двенадцатиперстной кишки и неспецифический язвенный колит могут осложняться кандидозом. При этом инвазия псевдомицелия Candida spp. происходит исключительно в участках кишечника, деэпителизированных вследствие основного заболевания (фокальный кандидоз). Во врачебной практике чаще встречается дисбиоз кишечника с избыточным ростом Candida spp.
Следует обратить внимание на проблему перианального кандидодерматита. Так как основной жалобой при данной патологии является рецидивирующий анальный зуд, обычно пациенты обращаются именно к гастроэнтерологу.
Часто кандидоз органов пищеварения протекает в виде микст–инфекции: Candida–бактериальной, Candida–герпетической, Candida–протозойной, что делает клиническую картину заболевания довольно вариабельной.
В настоящее время коррекция нарушенного микробиоценоза кишечника состоит из 3 этапов:
– селективная деконтаминация;
– заместительная терапия;
– стимуляция роста нормальной микрофлоры.
Санация кишечника от условно–патогеной микрофлоры с помощью антибиотиков (основных виновников подавления нормальной микрофлоры) должна применяться при дисбиозе кишечника для подавления избыточного бактериального роста микрофлоры по абсолютным и относительными показаниями. Абсолютными показаниями к назначению антибиотиков являются бактериемия и угроза энтерогенного сепсиса. Применяют антибиотики широкого спектра действия. Относительные показания к применению антибиотиков: хронические диарейные заболевания с избыточным бактериальным ростом патогенной микрофлоры в тонкой кишке (пострезекционный синдром, спаечная болезнь, общая вариабельная гипогаммаглобулинемия, целиакия с торпидным течением и др.). Лечение следует начинать с применения кишечных антисептиков, которые в меньшей степени подавляют рост симбиотной микробиоты. При дисбиозе толстой кишки антибактериальные препараты не показаны. В любом случае коррекцию дисбиоза следует проводить на фоне патогенетической терапии заболевания, ставшего причиной дисбиоза.
Селективная деконтаминация принципиально направлена на уничтожение патогенной и условнопатогенной флоры и защиту организма хозяина от заражения экзогенными бактериями. С этой целью применяются средства, обладающие селективной антибактериальной активностью: специфические бактериофаги (стафилококковый бактериофаг, коли–протейный бактериофаг, пиобактериофаг поливалентный, бактериофаг клебсиелл поливалентный), пробиотики, содержащие активные антагонисты патогенной и условнопатогенной микрофлоры [6, 23].
Для коррекции дисбиозов кишечника применяют препараты на основе микроорганизмов – представителей нормальной микрофлоры человека, так называемых эубиотиков (пробиотиков). Популярными стали пробиотики, изготовленные на основе бифидобактерий и лактобактерий (бифидумбактерин–форте, бифиформ, бифилиз, бификол, аципол, линекс, биомасса ацидофильных лактобактерий «Наринэ» ацилакт) (табл. 2). Эти препараты содержат культуры живых микроорганизмов, способных восстанавливать нормальный микробиоценоз, угнетать патогенные и условнопатогенные микроорганизмы и создавать благоприятные условия для развития нормальной микрофлоры. В присутствии пробиотиков происходит индукция антител (IgA), активизация фагоцитарной функции лейкоцитов. Важным преимуществом таких биопрепаратов является то, что микроорганизмы, входящие в их состав, непатогенны и нетоксичны. Состав микроорганизмов, входящих в препараты пробиотиков, может быть различным.
Живые бифидобактерии практически не достигают толстой кишки. Уже в желудке большая их часть погибает из–за высокой кислотности. Преодолевшая кислотный барьер часть микроорганизмов подвергается воздействию щелочной среды в двенадцатиперстной кишке, из–за чего может повреждаться их оболочка, утрачивается способность к адгезии.
Лактобациллы более устойчивы в кислой среде. Антибактериальная активность их связана с продукцией молочной кислоты, спирта и лизоцима, веществ, обладающих антибиотической активностью, интерферонов, интерлейкина–1 и др. Для приготовления первого препарата, содержащего лактобактерии – лактобактерина применяли микробную массу живых L. plantarum, лиофильно высушенную в защитной сахаро–желатино–молочной среде. Аципол, изготавливаемый на основе микробной массы живых L. аcidophilus, обладает высокой антагонистической активностью в отношении широкого спектра патогенных и условнопатогенных микрооргаизмов. В отличие от лактобактерий вида плантарум используемые для приготовления Аципола ацидофильные лактобактерии являются облигатными для человека микроорганизмами; они выделяют ферменты, витамины, способствуют пищеварению и, улучшая обмен веществ, обладают иммуномодулирующим действием, нормализуя естественную резистентность организма. Основаниями для выбора L. аcidophilus для производства Аципола стали их активная кислотопродукция, выраженная способность к адгезии и, следовательно, к длительному персистированию в кишечнике, устойчивость к действию соляной кислоты и пищеварительных ферментов. L. аcidophilus обладают относительно высокой резистентностью к антибактериальным препаратам.
Для селективной стимуляции роста нормальной микрофлоры кишечника используют пребиотики – вещества, стимулирующие рост и развитие микроорганизмов нормофлоры кишечника. Полисахариды различного происхождения (пектины, пуллулан, декстрин, инулин, хитозан и др.) могут использоваться в качестве пребиотических соединений. В качестве такого пребиотического компонента в состав Аципола входит полисахарид кефирных грибов.
Аципол применяется для лечения и профилактики дисбиоза кишечника при патологических состояниях, его вызывающих. Аципол используют также для коррекции ятрогенных повреждений состава нормальной микрофлоры. Следует отметить, что назначение Аципола, в который входят L. аcidophilus, обладающие высокой кислотообразующей активностью, будет оправданным у больных со сниженной желудочной кислотопродукцией и с нарушением моторной функции кишечника. Способность ацидофильных лактобактерий расщеплять лактозу может быть важным преимуществом при лечении пациентов с лактазной недостаточностью.
Препараты, создаваемые на основе бифидо– и лактобактерий, абсолютно безвредны для человека. Зафиксированные в последние два десятилетия единичные случаи заболеваний, вызванные лактобактериями (эндокардит) и бифидобактериями (менингит), отмечены только у больных с выраженным иммунодефицитом и относятся к редчайшей казуистике [35]. Таким образом, Аципол является эффективным и безопасным препаратом для лечения дисбиоза кишечника различного генеза.

Литература
1. Ардатская М.Д., Минушкин О.Н., Иконников Н.С. Дисбактериоз кишечника: понятие, диагностические подходы и пути коррекции. Возможности и преимущества биохимического исследования кала. Пособие для врачей. М., 2004.
2. Белобородова Н.В., Белдобородов С.М. Метаболиты анаэробных бактерий (летучие жирные кислоты) и реактивность макроорганизма. Антибиотики и химиотерапия. 2000; 2: 28–35
3. Белоусова Е.А., Златкина А.Р. Синдром диареи в практике гастроэнтеролога: патофизиология и дифференцированный подход к лечению. Фарматека. 2003; 10: 65–71.
4. Бондаренко В.М., Грачева Н.М. Пробиотики, пребиотики и синбиотики в терапии и профилактике кишечных дисбактериозов. Фарматека. 2003; 7: 56–63.
5. Бондаренко В.М., Грачева Н.М., Мацулевич Т.В. Дисбактериозы кишечника у взрослых. М., 2003. 224 с.
6. Воробьев А.А. и др. Дисбактериозы у детей. М.: КМК Лтд. 1998, 64 с.
7. Воробьев А. А., Несвижский Ю. В., Липницкий Е. М. и др. Исследование пристеночной микрофлоры желудочно–кишечного тракта у человека в норме и при патологии. Вестник РАМН. 2004; 2: 43–47.
8. Григорьев П.Ф., Яковенко А.В. Учебник для студентов медицинских вузов и врачей–курсантов учреждений постдипломного образования. М., 1998; 647 с.
9. Златкина А.Р. Фармакотерапия хронических болезней органов пищеварения. М.: Медицина, 1998, 287 с.
10. Ильина Н.О. и др. Метаболические критерии дисбактериоза кишечника при острых кишечных инфекциях у детей. Гастроэнтерология (Приложение к журналу Consilium Medicum). 2006; 1: 32–38
11. Красноголовец В.Н. Дисбактериоз кишечника и его клиническое значение. М., «Медицина», 1979. 191 с.
12. Маев И.В., Самсонов А.А. Современные стандарты лечения кислотозависимых заболеваний, ассоциированных с H.pylori (материалы консенсуса Маастрихт–3). Гастроэнтерология (Приложение к журналу Consilium Medicum). 2006; 1: 3–8.
13. Москалов Ю.И. Отдаленные последствия ионизирующих излучений. М.: Наука. 1995. 283 с.
14. Нозокомиальный сальмонеллез. Методические рекомендации М, 1998.
15. Осипов Г. А., Парфенов А. И., Верховцева Н. В. и др. Клиническое значение исследования микроорганизмов слизистой оболочки кишечника культурально биохимическим и хромато–масс–спектрометрическим методами. Экспер. и клинич. гастроэнтерология. 2004.
16. Парфенов А. И. Энтерология на рубеже ХХ и ХХI веков. Рос. журн. гастроэнтерол., гепатол., колопроктол. 2004; 3: 41–44.
17. Парфенов А.И., Чижикова М.Д. Иерсиниозный илеит затяжного и хронического течения. Терапевтический архив. 2002; 12: 77–80.
18. Руководство по инфекционным болезням (под ред. В.И Покровского), 996.
19. Хапаев Б.А., Журавлева М.В., Ребров В.Г. Нежелательные эффекты блокаторов протонной помпы и блокаторов Н2–гистаминовых рецепторов. Молекулярные механизмы нежелательных эффектов лекарственных средств. Монография. М.: Издательский дом «Русский врач». 2005 С. 249 – 293.
20. Чернин В.В., Червинец В.М. Пробиотики, антибактериальные и антифунгальные препараты как основа лечебно–реабилитационных мероприятий ликвидации дисбактериоза гастродуоденальной зоны при язвенной болезни и хроническом гастрите. Материалы научной программы II Международного конгресса «Восстановительная медицина и реабилитация», Москва, 20 – 21 сентября 2005 года.
21. Чернявская Г.М. и др. Особенности течения язвенной болезни двенадцатиперстной кишки при бронхиальной астме (клинические и патоморфологические аспекты). Терапевтический архив. 2004; 1: 58–62.
22. Шевяков М.А. Диагностика и лечение кандидоза кишечника. Терапевтический архив. 2003; 11: 77–79.
23. Шендеров Б.А. Медицинская микробная экология и функциональное питание. Т.1, 287 с.; Т2, 413с. М. 1998. Изд–во Грантъ.
24. Шептулин А.А. Синдром избыточного роста бактерий и «дисбактериоз кишечника»: их место в современной гастроэнтерологии. Рос. журн. гастроэнтерол., гепатол., колопроктол. 1999; 3: 51–54.
25. Ющук Н. Д., Бродов Л. Е. Острые кишечные инфекции, диагностика и лечение. – 2001.
26. Adamsson I. et al. Comparative effects of omeprazole, amoxycillin plus metronidazole versus omeprazole, clarithromycin plus metronidazole on the oral, gastric and intestinal microflora in Helicobacter pylori–infected patients. J Antimicrob Chemother. 1999 Nov;44(5):629–40.
27. Canani RB et al. Therapy with gastric acidity inhibitors increases the risk of acute gastroenteritis and community–acquired pneumonia in children.Pediatrics. 2006 May;117(5):e817–20
28. Gibson GR, Berry–Ottaway P, Rastall RA. Prebiotics: new developments in functional food. Oxford, UK: Chandos Publishing Limited 2000.
29. Gilbert DN. Infect Dis Clin Pract 1995; 4 (Suppl 2): SI03–S9.
30. Kanerud L. Et al. Effect of sulphasalazine on gastrointestinal microflora and on mucosal heat shock protein expression in patients with rheumatoid arthritis. Br J Rheumatol. 1994 Nov;33(11):1039–48.
31. M. Sjolund, K. Wreiber, D. Andersson et al. Long–Term Persistence of Resistant Enterococcus Species after Antibiotics To Eradicate Helicobacter pylori. Ann Intern Med 2003;139:483–487
32. McCracken VJ, Gaskins HR. Probiotics and the immune system.–in: Tannock GW ed. Probiotics a critical review. Wymondham: Horizon Scintific Press 1999, p. 85–111.
33. Ouwehand A, Isolauri E, Salminen S. The role of intestinal microflora for the development of the immune system in early childhood. Eur J Nutr 2002(suppl. 1):I/32–I/37.
34. Shindo K. et al. Omeprazole induces altered bile acid metabolism. Gut 1998; 42(2):266–271.
35. Weisman Z. Are probiotics beneficial for children’s health? Infant nutrition. 2000. E.Lebenthal, ed. 68–72.












