Цель: оценить практическую значимость психодиагностического обследования больных с эзофагоспазмом.
Дизайн: обсервационное исследование.
Материалы и методы: обследовано 64 больных с диагнозом «эзофагоспазм», подтвержденным данными манометрии пищевода. Обследование больных проводилось во время их госпитализации в отделение заболеваний верхних отделов пищеварительного тракта МКНЦ. Психодиагностическое обследование включало вопросник для выявления вегетативных изменений [3] и сокращенную методику обследования личности (СМОЛ) [5]. Из общего количества исключены больные с недостоверными значениями по оценочным шкалам СМОЛ, вследствие чего сопоставление по отдельным параметрам исследования проводилось на группе из 60 больных.
Результаты исследования
Клинические проявления заболевания
Изучение клинической картины заболевания показало следующее: 32 больных (53,3%) жаловались на загрудинную боль, 27 (45%) отмечали ощущение дискомфорта за грудиной («ком», «распирание», «давление), не доходящее по интенсивности до уровня боли; 33 больных (55%) предъявляли жалобу на затруднение при прохождении пищи по пищеводу. Следует отметить, что примерно у половины больных (53,3%) отмечалось сочетание жалоб в разных комбинациях. Отличительной чертой являлось непостоянство симптомов и степени их выраженности. Частота появления симптомов варьировала в широких пределах: от неоднократного появления в течение одного приема пищи до 1–3 эпизодов в месяц и реже. Связь симптомов с отрицательными эмоциями отмечали 42 больных из 60 (70,0%).
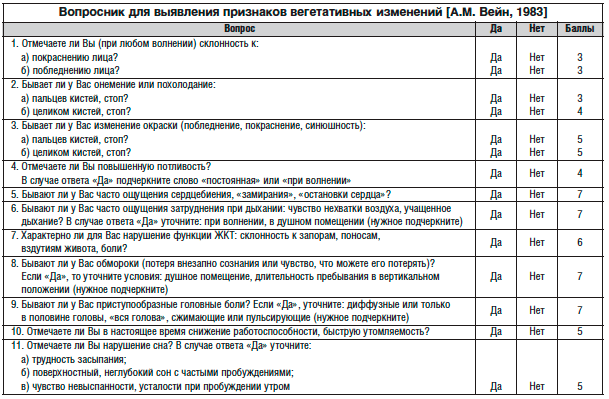
Оценка деятельности вегетативной нервной системы
Метод анкетирования остается одним из ведущих для диагностики вегетативной дисфункции. Анкета состоит из 14 вопросов, ее заполнение занимает 3–5 мин. На подсчет результата с учетом балльной оценки признаков требуется не более 1 мин. Простота применения и доказанная практическая ценность являются одними из достоинств данной методики [3].
При оценке результата суммарный показатель больше 15 баллов свидетельствует о наличии вегетативной дисфункции. В исследуемой группе вегетативные изменения выявлены у большинства больных (46 из 60), что составило 76,7%. Степень выраженности (умеренная и высокая) отмечена примерно с одинаковой частотой (рис. 1).
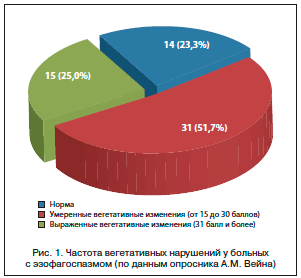
Чаще всего больные предъявляли жалобы на нарушение сна (41 из 60; 68,3%), ощущение сердцебиения (39 из 60; 65,0%) или покраснение лица (31 из 60; 51,7%) при волнении, быструю утомляемость (34 из 60; 56,7%).
Приобретенный опыт свидетельствует о том, что если при трактовке результата анкетирования больному представляется информация о том, что вегетативные нарушения являются коррелятами тревоги, больные более осознанно относятся к продолжению психодиагностического тестирования.
Результат обследования эмоциональной сферы
СМОЛ, примененная для оценки состояния эмоциональной сферы больных, является упрощенным вариантом широко известной методики многостороннего исследования личности (ММИЛ) [2].
Для оценки степени выраженности нарушений
- профиль, не превышающий 65
Т-баллов и не имеющий выраженных пиков по отношению к среднему уровню графика. Такой вариант профиля соответствует отсутствию нарушений психической адаптации (в нашем исследовании1-я группа — 16 больных); - профиль, превышающий 65
Т-баллов , но не достигающий 80Т-баллов , или профиль, не превышающий 65Т-баллов , но имеющий выраженные пики по отношению к среднему уровню графика (рис. 2). Подобные изменения характерны для больных с преходящими, нерезко выраженными невротическими и психопатическими расстройствами (2-я группа — 37 больных); - профиль, превышающий уровень 80
Т-баллов по одной или нескольким шкалам (рис. 3). С учетом клинических проявлений заболевания в этих случаях речь, как правило, идет об очерченных невротических или психопатологических синдромах (3-я группа — 7 больных).
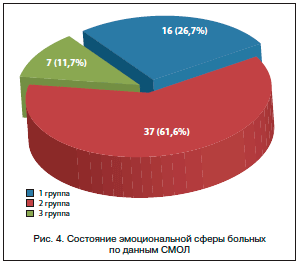
Таким образом, невротические расстройства той или иной степени выраженности отмечены у большинства больных (73,3%), и только у 26,7% не было признаков нарушенной психической адаптации (рис. 4). Сопоставление частоты вегетативных нарушений и состояния психической адаптации представлено в таблице 1.
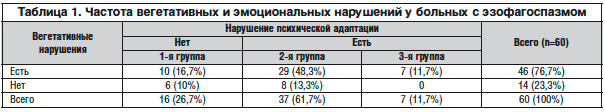
Только у 6 больных (10,0%) показатели обеих методик находились в нормальных пределах. В подавляющем большинстве случаев (90,0% больных) обнаружены те или иные изменения, при этом у 36 больных (60,0%) имели место и эмоциональные нарушения, и их вегетативные корреляты. Следует отметить обязательное присутствие вегетативных проявлений у больных с резко выраженными невротическими реакциями (7 больных). В эту же подгруппу с учетом клинических проявлений заболевания можно было отнести и 4 больных с недостоверными графиками СМОЛ, превышающими показатель 70
Выводы
- Психовегетативные нарушения выявлены у абсолютного большинства больных с эзофагоспазмом: признаки вегетативной дисфункции присутствовали в 76,7% случаев, невротические расстройства той или иной степени выраженности диагностированы у 73,3% больных.
- Только в 10,0% случаев показатели обеих методик находились в нормальных пределах.
- У 17,2% больных результаты психодиагностического обследования свидетельствовали о необходимости проведения консультации психиатра или психотерапевта.
Полученные результаты позволяют утверждать, что психодиагностика должна являться обязательным компонентом обследования больных с эзофагоспазмом. Предварительный этап диагностики может быть ограничен двумя хорошо себя зарекомендовавшими методиками, которые позволяют оценить состояние вегетативной нервной системы, установить наличие и определить спектр












