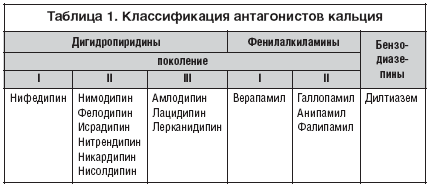
В основе классификации, разделяющей препараты на три поколения, лежат следующие параметры:
1. продолжительность действия и частота приема препаратов, которые определяются скоростью связывания с рецепторами, периодом полувыведения и объемом распределения;
2. частота и выраженность побочных эффектов, связанных с быстрой вазодилатацией, которые зависят от времени достижения пиковой концентрации препарата в плазме крови;
3. отрицательное инотропное, хронотропное действие, замедление атриовентрикулярной проводимости;
4. предсказуемость реакции на препарат, которая зависит от биодоступности, объема распределения.
По фармакологическим эффектам АК разделяются на 2 группы:
–кардиоселективные (изоптин, дилтиазем);
–вазоселективные (дигидропиридины).
В последнее время стали подразделять АК по влиянию на частоту сердечных сокращений: на урежающие частоту пульса, или «брадикардитические» (изоптин, дилтиазем), и увеличивающие или не изменяющие его (дигидропиридины).
К первому поколению антагонистов кальция относятся нифедипин, верапамил и дилтиазем, у которых были выявлены следующие положительные эффекты:
1. замедляют рост начальных минимальных атерогенных поражений в сосудах, уменьшают адгезию моноцитов, замедляют высвобождение факторов роста и пролиферацию гладкомышечных клеток, уменьшают способность макрофагов к захвату эфиров холестерина;
2. не вызывают задержки натрия и воды;
3. оказывают антиангинальное и антиишемическое действие благодаря уменьшению постнагрузки на сердце вследствие периферического вазодилатирующего эффекта и снижению сопротивления системных сосудов, прямому отрицательному инотропному действию на миокард и уменьшению перфузии миокарда при ишемии.
Антагонисты кальция первого поколения обладают рядом отрицательных эффектов:
1. быстрое начало действия, ведущее к нейрогуморальной активизации;
2. короткая продолжительность действия и необходимость многократного приема;
3. нежелательный отрицательный инотропный эффект и способность к замедлению атриовентрикулярной проводимости;
4. большие колебания между максимальными и минимальными концентрациями на протяжении междозового интервала;
5. низкая тканевая селективность и наличие таких побочных эффектов, как рефлекторная тахикардия, вызванная первичным вазодилатирующим эффектом, покраснение лица, отечность в области лодыжек, головная боль, головокружение и запоры.
Отличительные признаки антагонистов кальция II и III поколений:
– менее выраженный отрицательный хронотропный эффект;
– большая продолжительность действия;
– большая селективность в отношении коронарных и мозговых сосудов.
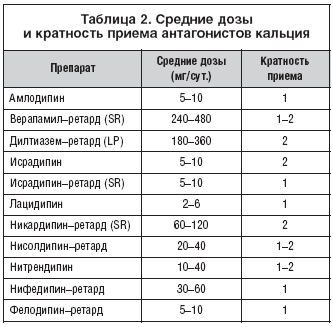
В клинической практике часто используют формы антагонистов кальция длительного действия: верапамил SR, нифедипин–XL, –Ретард, –GITS, фелодипин – SR и др. (табл. 2).
В течение последних трех десятилетий антагонисты кальция широко используются при лечении артериальной гипертонии [3], ишемической болезни сердца и легочной гипертонии, а в лечении вариантной стенокардии у пожилых больных они превосходят нитраты и ?–адреноблокаторы.
Антигипертензивная эффективность антагонистов кальция несколько увеличивается с возрастом, так как, улучшая эластические свойства аорты и ее ветвей, они снижают систолическое артериальное давление в большей степени, чем диастолическое давление.
Снижение повышенного АД уменьшает риск развития фатальных и нефатальных сердечно–сосудистых осложнений, причем АК, по данным завершившихся исследований, таких как STOP–2 [7], NORDIL [8], INSIGHT [6], ELSA [12], ALLHAT [11], CONVINCE [5], INVEST [10], в этом плане не уступают препаратам сравнения, считающимся стандартными – диуретикам и ?–блокаторам. Полученные данные по АК нашли отражение в рекомендациях Европейского общества по АГ.
Амлодипин, по данным исследований ALLHAT и VALUE [9], оказался сопоставимым по эффективности с ингибиторами ангиотензинпревращающего фермента (АПФ) и блокаторами ангиотензиновых рецепторов.
В исследовании Syst–Eur доказана способность дигидропиридинового антагониста кальция со средней продолжительностью действия нитрендипина предупреждать развитие сердечно–сосудистых осложнений у больных пожилого возраста с изолированной систолической артериальной гипертонией.
В течение 4–х лет мы наблюдали 75 больных с ИСГ, которые участвовали в исследовании Syst–Eur, целью которого было изучение эффективности терапии антигипертензивными препаратами у пожилых больных с ИСГ.
Первые 3 месяца все больные получали плацебо, затем рандомизированы и разделены на 2 группы: 37 больных получали плацебо, 38 – активную терапию (лечение проводилось двойным слепым методом). Через 1,5 года исследование стало открытым, и все больные получали активную терапию. Лечение начинали с приема 10 мг нитрендипина, доза которого при необходимости могла быть увеличена до 40 мг. В случае, когда даже высокие дозы нитрендипина не позволяли контролировать уровень АД, больным назначался эналаприл 5 мг, доза которого при необходимости могла быть увеличена в несколько этапов до 20 мг. Если комбинация этих 2–х препаратов также оказывалась неэффективной, больным назначался третий препарат – гидрохлортиазид в дозе от 12,5 до 25 мг. Снижение АД происходило как в группе плацебо, так и на активной терапии, однако во втором случае снижение АД было достоверно. Таким образом, к концу 4–го года лечения систолическое и диастолическое АД нормализовалось во всех возрастных группах и составило: в I возрастной группе (60–69 лет) САД 146,7±3,2 мм рт.ст., ДАД 74,3±2,1 мм рт.ст.; в II группе (70–79 лет) САД 148,2±3,5 мм рт.ст., ДАД 77,2±2,3 мм рт.ст.; в III группе (80 лет и старше) САД 151,2±1,3 мм рт.ст., ДАД 77,6±1,1 мм рт.ст.
Следует отметить, что к концу 4–го года терапии большинство больных всех возрастных групп достигало желаемого гипотензивного эффекта на монотерапии нитрендипином (52%). В нашем исследовании удалось избежать развития ортостатической гипотонии. Возможно, это связано с назначением малых доз препаратов в начале лечения и постепенным их повышением при необходимости. По данным J. Staessen и соавт., за время наблюдения (в исследовании Syst–Eur) активная терапия снизила риск развития мозгового инсульта в среднем на 42%, инфаркта миокарда – на 30%. Общее число фатальных и нефатальных сердечно–сосудистых событий в основной группе было на 31% меньше, чем в контрольной.
Антагонисты кальция широко используются при стабильной стенокардии. Снижая частоту приступов стенокардии и повышая толерантность к нагрузкам, АК существенно улучшают качество жизни больных [1].
Применение после инфаркта миокарда дигидропиридинов нового поколения – амлодипина и фелодипина – изучено недостаточно, однако известно, что эти препараты безопасны при сердечной недостаточности, в том числе вызванной ИБС. Для постоянного лечения стенокардии назначают только пролонгированные лекарственные формы или длительно действующие АК нового поколения.
В экспериментах продемонстрированы антиатерогенные свойства АК (торможение пролиферации гладкомышечных клеток сосудистой стенки, снижение активности тромбоцитов и др.), а также возможно замедление под влиянием АК прогрессирования атеросклероза в коронарных и сонных артериях [1].
Основные сердечно–сосудистые эффекты антагонистов кальция трех основных групп обусловлены инактивацией потенциал–зависимых кальциевых каналов L–типа в мембранах специализированных клеток синусового и АВ–узлов, кардиомиоцитов и гладкомышечных клеток средней оболочки артерий и артериол. Поэтому все без исключения антагонисты кальция L–типа обладают в той или иной степени отрицательным хроно–, дроно– и инотропным действием, а также снижают системное и легочное АД.
Из дополнительных фармакологических свойств антагонистов кальция в последние годы особое внимание привлекают следующие:
1. Обратное развитие гипертрофии левого желудочка при длительном назначении антагонистов кальция описано во многих клинических и экспериментальных исследованиях у больных гипертонической болезнью.
2. Нефропротективное действие. В основе такого действия могут лежать несколько потенциально полезных эффектов, в разной мере присущих различным антагонистам кальция: а) снижение системного АД и почечного перфузионного давления у больных с АГ; б) расширение почечных артерий и артериол; в) торможение пролиферации мезангиальных клеток; г) повышение скорости клубочковой фильтрации; д) умеренное натрийуретическое действие.
3. Антиатерогенное действие различных антагонистов кальция убедительно продемонстрировано в экспериментальных исследованиях. В клинических исследованиях [INTACT, P. Lichtlen 1990, D. Waters 1990] отмечено благоприятное влияние на возникновение новых атеросклеротических поражений коронарного русла у больных ИБС.
Общим свойством антагонистов кальция является липофильность, которой объясняется их хорошая всасываемость в желудочно–кишечном тракте (90–100%), и единственный путь элиминации из организма – метаболизм в печени. В печени антагонисты кальция полностью метаболизируются до неактивных метаболитов, которые выводятся через почки и желудочно–кишечный тракт. В крови антагонисты кальция находятся в основном (на 85–99%) в связи с альбумином и другими плазменными белками. Этими общими фармакокинетическими свойствами антагонистов кальция объясняется замедление их выведения из организма с возрастом, при дисфункции печени, но практически не изменяется при почечной недостаточности. Поэтому у лиц старше 60–65 лет и у больных с циррозом печени разовую дозу или кратность приема антагонистов кальция рекомендуется уменьшить. Метаболизмом в печени и отсутствием активных метаболитов объясняется безопасность антагонистов кальция при почечной недостаточности. По этой причине антагонисты кальция являются наиболее предпочтительными для лечения АГ или стенокардии напряжения у больных с нарушенной функцией почек.
Данные литературы о влиянии пищи на фармакокинетику антагонистов кальция немногочисленны. Исследования показали, что прием пищи оказывает значительное влияние на фармакокинетику фелодипина, биодоступность которого составляет 15–22%. Прием пищи увеличивает биодоступность фелодипина в среднем на 50% и вдвое увеличивает время достижения максимальной концентрации в плазме крови по сравнению с исследованием натощак. Алкоголь увеличивает биодоступность и усиливает гемодинамические эффекты нифедипина и фелодипина (но не амлодипина!). Выраженная вазодилатация может наблюдаться при комбинации антагонистов кальция (в особенности дигидропиридинового ряда) с ?1–адреноблокаторами (например, празозином) или прямыми вазодилататорами (магния сульфат, гидралазин). Усиление кардиодепрессивного эффекта верапамила и дилтиазема возможно при их совместном применении с ?–адреноблокаторами, пропафеноном и рядом других антиаритмических средств. Верапамил и нитрендипин в большей степени, чем другие антагонисты кальция, повышают концентрацию дигоксина в плазме, что следует учитывать при одновременном назначении их с сердечными гликозидами. Важное значение имеет то обстоятельство, что с дигоксином не взаимодействует с амлодипином, эффективность и безопасность которого продемонстрирована у больных с хронической сердечной недостаточностью III–IV ФК (как дополнение к ингибиторам АПФ при клапанной регургитации и неишемической этиологии ХСН). Наиболее хорошо изучено влияние на фармакокинетические параметры антагонистов кальция лекарственных препаратов, способных повышать или, наоборот, тормозить активность микросомальных ферментов печени. Так, индукторы печеночных ферментов (барбитураты, рифампицин и др.) увеличивают клиренс антагонистов кальция в печени и тем самым могут ослаблять их терапевтическое действие. Напротив, ингибиторы печеночных ферментов (циметидин, хлорпромазин) замедляют метаболизм антагонистов кальция в печени и таким образом могут потенцировать их действие.
Заслуживают внимания данные о том, что препараты витамина D ослабляют сердечно–сосудистые эффекты антагонистов кальция. Нежелательные эффекты взаимодействия антагонистов кальция и теофиллина (усиление токсического эффекта теофиллина) имеют важное клиническое значение, учитывая частое сочетание хронических обструктивных заболеваний легких и ИБС.
Верапамил и дилтиазем (но не дигидропиридиновые антагонисты кальция!) с большим или меньшим успехом используются для лечения наджелудочковых и некоторых желудочковых аритмий. Эффективность верапамила и дилтиазема при наджелудочковых тахиаритмиях связана в основном с их способностью замедлять проведение возбуждения через АВ–узел.
Антагонисты кальция вызывают дилатацию не только периферических и коронарных, но и легочных артерий, что послужило основанием для их использования при лечении больных с различными формами легочной гипертензии. Препаратами выбора для длительной терапии первичной легочной гипертензии в настоящее время считаются дигидропиридиновые антагонисты кальция (нифедипин и исрадипин). Перспективным оказалось применение дигидропиридиновых антагонистов кальция при лечении вторичной легочной гипертензии у больных с хроническими обструктивными заболеваниями легких (бронхиальной астмой, хроническим обструктивным бронхитом, эмфиземой легких). Верапамил и дилтиазем, по–видимому, менее эффективны, чем нифедипин, в снижении давления в легочной артерии, однако они могут быть полезны у больных с наклонностью к тахикардии.
Способность антагонистов кальция расширять мозговые артерии послужила основанием для попыток их использования при лечении некоторых цереброваскулярных заболеваний.
В контролируемых исследованиях установлено, что нимодипин, предотвращая спазм мозговых артерий, уменьшает размеры поражения головного мозга, способствует регрессии мозговой симптоматики и снижает смертность у больных с субарахноидальным кровоизлиянием [G.Allen et all.,1983; J.Pickard et all.,1989; P.van Zwieten 1993]. Интересно, что нимодипин улучшал исходы субарахноидального кровоизлияния даже в тех случаях, когда, по данным повторной ангиографии или транскраниальной допплерографии, он не устранял спазма мозговых артерий. Поэтому предполагают, что благоприятный эффект нимодипина обусловлен его нейроцитопротективными, антиишемическими свойствами, а не вазодилатирующим действием.
К основным побочным эффектам антагонистов кальция относятся следующие:
1) эффекты, связанные с вазодилатацией (головная боль, головокружение, приливы к лицу, сердцебиение, периферические отеки, преходящая гипотония), более характерны для дигидропиридинов;
2) отрицательные ино–, хроно– и дромотропные эффекты, присущие верапамилу и в меньшей степени дилтиазему и нифедипину, из–за которых применение антагонистов кальция противопоказано при тяжелой систолической дисфункции левого желудочка (ХСН III–IV ФК, фракция выброса левого желудочка меньше 40%), синдроме слабости синусового узла и АВ–блокаде II–III ст.;
3) желудочно–кишечные эффекты (запор, понос, тошнота и др.). Самый частый побочный эффект верапамила – запор. Особенно часто запор возникает у больных пожилого возраста; по некоторым наблюдениям, у пожилых больных частота запора достигает 63% при назначении высоких доз верапамила (в среднем 416 мг/сут.);
4) метаболические эффекты и эффекты, связанные со взаимодействием между антагонистами кальция и другими лекарственными препаратами.
Учитывая расслабляющее действие нифедипина на нижний пищеводный сфинктер, препарат не показан больным с грыжей пищеводного отверстия диафрагмы, так как он усиливает проявления рефлюкс–эзофагита.
Обычно применяемые для снятия спазма артерий антагонисты кальция вызывают также релаксацию клеток гладкой мускулатуры желудочно–кишечного тракта. Наиболее высокой спазмолитической активностью обладает нифедипин. Известно, что нифедипин, как активный вазодилататор, снижает тонус нижнепищеводного сфинктера и давление в нижнем пищеводном сфинктере.
При нарушении функции нижнего пищеводного сфинктера отсутствует полноценный барьер для рефлюкса кислого содержимого желудка в пищевод, что может обусловить развитие эзофагита. Развитием или усилением эзофагита, как одной из основных причин псевдокоронарного синдрома при ГПОД, мы объясняли возникновение или усиление болевого синдрома и гастроэзофагеальной дискинезии после приема нифедипина, учитывая и то, что расстройства функции пищевода при ГПОД выражаются халазией кардии в 100%. После приема нифедипина (сублингвально 20 мг) больные ГПОД и с сочетанием ГПОД и ИБС предъявляли жалобы на появление болей в области сердца, за грудиной, чувства жжения, гастроэзофагеальной дискинезии. Больные ИБС никаких субъективных ощущений не испытывали. Следует выделить варианты субъективных реакций на применение нифедипина: давящие боли за грудиной, сжимающие боли в области сердца, жжение за грудиной, сердцебиение, чувство дискомфорта в эпигастрии. Мы привели различные субъективные реакции при положительной пробе с нифедипином у двух групп больных. Нужно отметить, что у больных с сочетанием ИБС и ГПОД преобладают реакции, схожие по своему характеру с приступом стенокардии. Положительной мы считали пробу с нифедипином, если имелись следующие признаки (один или несколько): 1) субъективные ощущения (боли, дискомфорт, дискинезия); 2) уменьшение толерантности к физической нагрузке; 3) изменения на ЭКГ (появление отрицательного или уплощение зубца Т в грудных отведениях). В нашей работе положительная проба с нифедипином встречалась у больных ГПОД в 63%, отрицательная – в 36,8%, у больных с сочетанной патологией ИБС и ГПОД – положительная проба – у 63,6% больных, отрицательная – у 36,4%. При определении информативности пробы с нифедипином мы выявили: чувствительность – 63%, специфичность – 85,7%, предсказующая ценность для отрицательных результатов – 44,4%, для положительных результатов – 92,9%; диагностическая эффективность – 69,1%. Таким образом, мы предлагаем использовать пробу с нифедипином как при индивидуальном, так и при массовом ориентировочном исследовании для предварительной диагностики грыжи пищеводного отверстия диафрагмы [2].
С другой стороны, нифедипин облегчает симптомы дисфагии у больных с ахалазией кардии (кардиоспазмом) или диффузным спазмом пищевода.
Желудочно–пищеводный рефлюкс особенно опасен у больных с циррозом печени, так как заброс кислого желудочного содержимого в пищевод может вызвать кровотечение из варикозно расширенных вен. Нежелательно использовать антагонисты кальция для лечения больных с сопутствующим циррозом печени, потому что при этом заболевании из–за сниженного клиренса обычные дозы препаратов могут вызвать интоксикацию (печень – единственный путь элиминации антагонистов кальция), а также, увеличивая печеночный кровоток, антагонисты кальция (в отличие от ?–адреноблокаторов) повышают давление в воротной вене. Таким образом, у больных с подозрением на цирроз печени для лечения стенокардии и АГ лучше не использовать антагонисты кальция.
Способность верапамила вызывать запор послужила основанием для его использования в качестве антидиарейного средства, в частности, у больных с дискинезией толстой кишки (или синдромом раздраженной толстой кишки).
Среди других областей клинического применения антагонистов кальция дигидропиридинового ряда заслуживают упоминания синдром (болезнь) Рейно и синдром «астмы физического напряжения», при которых эти препараты, как правило, назначаются с профилактической целью.
Антагонисты кальция – единственный класс антигипертензивных препаратов, эффект которых не ослабевает при совместном применении с нестероидными противовоспалительными препаратами. Поэтом антагонисты кальция особенно подходят для длительной терапии АГ у больных с ревматоидным артритом.
Антагонисты кальция отвечают всем требованиям, которые предъявляют к современным антигипертензивным средствам: снижают ОПС, мало влияют на нормальное АД (что важно при лечении лабильной гипертонии), не дают серьезных побочных эффектов, не изменяют показатели липопротеидного профиля крови, благоприятно влияют на почечный кровоток, оказывают вазопротективное действие, вызывают регресс гипертрофии левого желудочкa.
Литература
1. Карпов Ю.А., Сорокин Е.В. Стабильная ишемическая болезнь сердца: стратегия и тактика лечения. М. 2003 г., 256 с
2. Комиссаренко И.А., Особенности клинической картины и диагностики у больных сочетанием ишемической болезни сердца и грыжи пищеводного отверстия диафрагмы. Дисс. на соискание уч. ст. к.м.н., Москва, 1999.
3. Преображенский Д. В., Сидоренко Б. А. Лечение артериальной гипертензии. Москва. 1999. 215 стр.
4. Сидоренко Б.А., Преображенский Д.В. Антагонисты кальция. Москва, 1997.
5. Black HR, Elliott WJ, Grandits G, et al. Principal results of the controlled onset verapamil investigation of cardiovascular end points (CONVINCE) trial. JAMA 2003; 289: 2073–2082
6. Brown MJ, Palmer CR, Castaigne A, et al. Morbidity and mortality in patients randomized to double–blind treatment with a long–acting calcium channel blocker or diuretic in the International Nifedipine GITS study: INSIGHT. Lancet 2000; 356: 366–372.
7. Hansson L, Lindholm L, Ekbom T, et al. Randomised trial of old and new antihypertensive drugs in elderly patients: cardiovascular morbidity and mortality the Swedish Trial in Old Patients with Hypertension–2 study. Lancet 1999; 354: 1751–1756
8. Hansson L, Hedner T, Lund–Johansen P, et al. Randomised trial of effects of calcium antagonists compared with diuretics and beta–blockers on cardiovascular morbidity and mortality in hypertension: the Nordic Diltiazem (NORDIL) study. Lancet 2000; 356: 359–365.
9. Julius S, Kjeldsen SE, Weber M, et al. Outcomes in hypertensive patients at high cardiovascular risk treatad with regimens based on valsartan or amlodipin: the VALUE randomised trial. Lancet 2004; June 14
10. Pepine C, Handberg EM, Cooper–deHoff RM, et al. A calcium antagonist vs a non–calcium antagonist hypertension treatment strategy for patients with coronary artery disease. The International Verapamil–Trandolapril Study (INVEST): a randomized controlled trial.JAMA 2003; 290: 2805–2816.
11. The ALLHAT Officers and Coordinators. Major outcomes in high–risk hypertensive patients randomized to ACE inhibitor or calcium channel blocker vs diuretic (ALLHAT). JAMA 2002; 288: 2981–2997
12. Zanchetti A, Bond G, Hennig M, et al. Calcium antagonist lacidipine slows down progression asymptomatic carotid atherosclerosis. Principal results of the European lacidipine study on atherosclerosis (ELSA), a randomized, double–blind, long–term trial. Circulation 2002; 106: 2422–2427.












