ДЖ у беременных неблагоприятно отражается на течении беременности, родов, послеродового периода, состоянии плода и новорожденного, способствуя увеличению частоты преждевременных родов, плацентарной недостаточности, угрозы прерывания беременности, гипотрофии плода, аномалий родовой деятельности, инфекционных осложнений и гипогалактии у родильниц, частоты и объема патологической кровопотери в родах и послеродовом периоде. Кроме того, недостаточное депонирование железа в антенатальном периоде является одной из причин развития дефицита железа и анемии у грудных детей, отставания в психомоторном и умственном развитии детей ранних лет жизни (табл. 1) [2,6,10,12].
Основными свойствами ЖДС являются их обратимость и возможность предупреждения, чем и объясняется их меньшая частота в развитых странах. Даже в самых ранних, латентных стадиях ДЖ (ЛДЖ) имеет биохимические признаки, позволяющие его выявлять и, следовательно, своевременно корректировать и предупреждать развитие манифестной стадии [1,2,6,15].
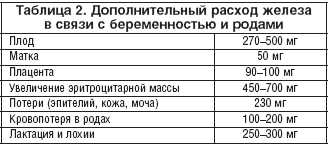
Чаще всего развитие ЖДС обусловлено перерасходом железа во время беременности, для которой оно абсолютно необходимо (табл. 2). К факторам, предрасполагающим к возникновению дефицита железа относятся: 1) истощенные запасы микроэлемента у 40–60% женщин до беременности; 2) интенсификация эритропоэза, увеличение эритроцитарной массы; 3) потребление плодом железа из материнского депо, вследствие которого у матери формируется отрицательный баланс железа [2,4,7,10].
Если беременность наступает при адекватных запасах микроэлемента, то в I триместре кишечная абсорбция снижена, расходуется железо из депо. Во II и III триместрах увеличивается эритроцитарная масса, растет плод и плацента, запасы железа истощаются, что стимулирует его всасывание. Именно поэтому ежедневная потребность в микроэлементе к концу беременности возрастает до 6 мг/сут. (в среднем 4,6 мг/сут.). Всасывание железа в кишечнике при ЖДС у небеременных женщин возрастает в 2–5 раз, а у беременных – почти в 10, что обусловлено увеличением потребности в железе [3,4,9,14].
Для поддержания нормального баланса железа во время беременности необходимо, чтобы запасы микроэлемента до зачатия были адекватными (сывороточный ферритин (СФ) не менее 69 мкг/л в I триместре) и количество биодоступного железа, поступающего с пищей, было достаточным. На всю беременность дополнительно требуется 800–1200 мг микроэлемента с учетом того, что происходит экономия около 160 мг железа за счет отсутствия менструации.
Частота ЖДС у беременных зависит от многих факторов (регион, паритет, питание, величина менструальной кровопотери, сопутствующие заболевания и др.), однако несомненно одно: с прогрессированием беременности частота ДЖ возрастает не менее чем в 3–3,5 раза. Сведения о частоте предлатентного ДЖ (ПДЖ) и ЛДЖ среди беременных и родильниц весьма ограничены. По некоторым данным, к концу беременности ДЖ развивается в скрытой или в явной форме у всех без исключения беременных [7,11,13]. По данным наших исследований, прогрессирование физиологической беременности (не осложненной дефицитом железа в I триместре) приводит к формированию ПДЖ к концу III триместра [4,6].
В отечественной литературе преобладает мнение, что ДЖ при беременности может выявляться у 99% беременных, если исследовать уровень сывороточного железа. По некоторым данным, на долю ЖДА приходится 90% всех случаев анемии у беременных [1,3,5,7]. Однако в последние годы появилась другая точка зрения, согласно которой ЖДА не является самым частым видом анемии у беременных. Так, частота ЖДА (по уровню ферритина сыворотки) среди всех беременных с анемиями составила в I триместре 50%, во II – 30%, в III – 40%. Кроме ЖДА, одной из наиболее частых причин снижения уровня Hb во время беременности, по мнению некоторых исследователей, является недостаточный уровень эритропоэтина (ЭПО), развивающийся на фоне инфекционно–воспалительных заболеваний (гестационный пиелонефрит, урогенитальные инфекции) и экстрагенитальной патологии [4,6].
Доказано, что частота ДЖ зависит как от паритета, так и от уровня жизни. Увеличение частоты ДЖ и ЖДА в 2 раза обнаружено у представительниц национальных меньшинств США, людей с низким уровнем доходов. Частота ДЖ выше у повторнородящих по сравнению с первородящими. Риск развития ЖДС в 3 раза выше у женщин, имеющих 2–3 ребенка, и почти в 4 раза – у многорожавших (≥4 детей).
Различают три стадии дефицита железа (табл. 3). Выделяют предлатентный, латентный и манифестный ДЖ или ЖДА. Первые две стадии характеризуются снижением показателей запасного и транспортного фондов метаболизма железа при сохраненном функциональном, третья – уменьшением уровня показателей всех фондов метаболизма железа.
Клинические проявления МДЖ обусловлены, с одной стороны, наличием анемического синдрома, а с другой – дефицитом железа (гипосидерозом), некоторые признаки которого могут быть и при ранних стадиях ДЖ (предлатентной и латентной).
Анемический синдром проявляется неспецифическими симптомами. Основные жалобы больных сводятся к слабости, повышенной утомляемости, головокружениям, шуму в ушах, мельканием «мушек» перед глазами, сердцебиению, одышке при физической нагрузке.
Клинические проявления гипосидероза обусловлены тканевым ДЖ. В результате снижения активности некоторых железосодержащих тканевых энзимов (в частности, цитохромов) появляются изменения в эпителиальных тканях (кожа и ее придатки, слизистые оболочки). Отмечаются бледность и сухость кожи, ломкость и слоистость ногтей, извращение вкуса, затрудненное глотание сухой и твердой пищи (сидеропеническая дисфагия). К симптомам, связанным с дефицитом железа, относится также мышечная слабость (из–за дефицита железосодержащих ферментов).
Медикаментозная профилактика дефицита железа при беременности, применяемая в различных странах мира, отличается в зависимости от состава популяции. В развивающихся странах распространена рутинная (всем беременным) профилактика. В индустриально развитых странах предпочтение отдается селективной профилактике (назначение ПЖ беременным с установленным ДЖ по уровню СФ) в режиме малых доз [2,5,10,12].
Рутинная профилактика ПЖ у беременных существует с 1968 года. Данные о ее эффективности противоречивы, однако в развивающихся странах применять ее необходимо, так как традиционная диета там не обеспечивает женщин достаточным количеством железа, а некоторые инфекции увеличивают его потерю. В индустриально развитых странах женщины вступают в беременность с нормальными запасами железа. Однако и в развитых странах некоторые авторы склоняются к рутинной профилактике у всех беременных во II и III триместрах беременности.
До настоящего времени в разных регионах нет единого подхода к рутинной профилактике, и она продолжает претерпевать изменения по рекомендуемой дозе элементарного железа в сутки. Некоторые исследователи утверждают, что малые дозы (20 мг железа в сутки) с 20–й недели беременности и до родов – эффективный метод профилактики ЖДС, который не имеет побочных действий. К такому методу профилактики можно отнести прием витаминно–минеральных комплексов, на фоне приема которых сохраняются запасы железа при беременности. Другие исследователи считают, что предпочтительнее назначать 27 мг элементарного железа, содержащего гем, так как эквивалентная доза неорганического железа менее эффективна.
В США предусмотрено рутинное использование 30 мг элементарного железа в сутки всем беременным. Однако по сроку начала приема такой дозы нет единого мнения. Так, например, Американская коллегия акушеров–гинекологов рекомендует рутинную профилактику начинать всем беременным со II триместра, а Центром по контролю заболеваний США предусмотрено начало приема этой дозы также всеми беременными, но начиная с первичного обращения женщины по поводу беременности.
В 1989 году ВОЗ рекомендовала принимать 60 мг железа в сутки всем беременным в местности, где распространенность ЖДА <20%, и 120 мг – в тех районах, где она >20%. Однако эти рекомендации были пересмотрены из–за возникающих в ряде случаев побочных эффектов. В настоящее время ВОЗ предлагает 60 мг/сут. железа + 400 мкг/сут. фолиевой кислоты беременным во II и III триместрах во всех регионах.
Согласно аналитическим исследованиям Кохрановской базы данных нет научных доказательств пользы рутинной профилактики в развитых странах, в отличие от стран развивающихся, где она повлияла на снижение распространенности ДЖ и ЖДА среди беременных и родильниц.
Однако рутинная профилактика, по некоторым данным, может приносить вред в тех случаях, когда противопоказано назначение ПЖ. Это касается пациенток с наследственным гемохроматозом (частота 0,25–0,5%); гемоглобинопатиями; метаболическими нарушениями (например, при кожной порфирии) и другими состояниями, при которых возможно перенасыщение организма железом. У таких пациенток свободное железо вследствие приема ПЖ может вызывать оксидативный стресс с образованием свободных радикалов, обладающих повреждающим действием на клетки. Избыток железа в организме также ассоциируется с сердечно–сосудистыми и неврологическими нарушениями, раком и ростом железо–зависимых патогенных микроорганизмов. Кроме того, железо снижает всасывание цинка, а также может нарушать биодоступность других микроэлементов. У женщин с нормальным уровнем Hb и СФ прием ПЖ может приводить к увеличению вязкости крови. В связи с этим рутинное применение ПЖ (без определения запасов железа) у беременных должно применяться с осторожностью.
Селективная профилактика. Рекомендации Норвежского Совета по здравоохранению базируются на разработанной схеме селективной профилактики (назначение ПЖ беременным с подтвержденными низкими запасами железа), основанной на раннем (до 12 недель гестации) определении СФ. При уровне СФ >60 мкг/л препараты железа (ПЖ) не показаны; при СФ = 20–60 мкг/л – назначение ПЖ необходимо с 20 недель; при СФ <20 мкг/л – ПЖ необходимы с 12–14 недель; при СФ<15 мкг/л показано незамедлительное начало лечения. В отличие от рутинного селективное назначение ПЖ позволяет избежать дополнительного накопления железа в тканях беременных с гомо– или гетерозиготным гемохроматозом, частота которых в общей популяции составляет 0,5 и 12–13% соответственно.
Однако зарубежные исследователи не пришли к единому мнению как о дозировке железа для селективной профилактики, так и об уровне СФ, при котором ее следует назначать. Разброс текущих рекомендаций в работах зарубежных исследователей находится в пределах между 60 и 120 мг элементарного железа в сутки. Доза менее 60 мг оказалась малоэффективной, а при таковой, превышающей 120 мг – увеличивается частота побочных эффектов. Согласно публикациям иностранных коллег остается неясным, при каком уровне СФ следует назначать селективную профилактику: при СФ 20–60 мкг/л или при СФ <70 мкг/л [11,14,15].
Цель профилактики заключается в уменьшении распространенности ДЖ во время беременности и тех неблагоприятных последствий для женщины и плода, которые он может вызвать. Учитывая определенную стадийность развития ДЖ в организме (от предлатентного до манифестного ДЖ), очевидно, что профилактика (как рутинная, так и селективная) корригирует предлатентный и латентный ДЖ. При этом снижается частота развития манифестного ДЖ у беременных, который, как хорошо известно и доказано, увеличивает частоту акушерских и неонатальных осложнений. Тем не менее сведения о влиянии профилактики ДЖ при беременности на исходы для плода и новорожденного весьма противоречивы. Противоречия затрагивают вопросы влияния на массу тела новорожденного, оценку состояния по шкале Апгар при рождении, пролонгацию беременности и др. Не вызывает сомнения, что прием ПЖ при беременности улучшает показатели обмена железа у матери при беременности и особенно после родов, однако в литературе данный вопрос освещен весьма скромно.
Таким образом, методы профилактики ДЖ у беременных, используемые в настоящее время в мире, далеки от совершенства, данные о необходимости проведения профилактики – противоречивы, ее эффективность (влияние на снижение частоты акушерских и неонатальных осложнений) и побочные эффекты требуют дальнейшего изучения.
Существующие в мире противоречия по вопросу селективной профилактики связаны во многом с отсутствием целенаправленных научных исследований в этой области. В течение последних 10 лет в ФГУ «НЦ АГиП им. В.И. Кулакова» (Москва) были проведены научные исследования по проблеме ЖДС у беременных, позволившие дать клинико–лабораторную характеристику ЛДЖ, разработать его диагностические критерии у беременных, провести оценку эффективности селективной профилактики.
Для селективной профилактики у беременных с ЛДЖ применяется препарат «Ферро–Фольгамма®» (Верваг Фарма, Германия), содержащий сульфат железа 100 мг, цианокобаламин 5 мкг, фолиевую кислоту 10 мг, аскорбиновую кислоту 75 мг. Препарат назначают по 100 мг/сут. в течение 1,5 месяцев. «Ферро–Фольгамма®» – мультифакторный гемопоэтик, включающий все необходимые компоненты, обеспечивающие стимуляцию структурного синтеза гемоглобина и повышающие продукцию эритроцитов красным ростком костного мозга. Универсальность препарата связана с его избирательно–стимулирующим действием на синтез железосодержащей и белковой частей гемоглобина. Сульфат железа обладает высоким коэффициентом всасывания в желудочно–кишечном тракте и практически не образует в нем малодоступных сложных соединений. Абсорбционный коэффициент в значительной степени усилен присутствием в препарате аскорбиновой кислоты. Клинико–лабораторная эффективность «Ферро–Фольгаммы®» в лечении ЖДА у беременных подтверждена в ряде работ [4,6,12].
На фоне селективной профилактики через 1,5 месяца было отмечено повышение уровней Hb, Ht и RBC по сравнению с исходными (p<0,05), а также сохранение запасов железа. У беременных группы сравнения 1 (не получавших селективную профилактику) через 0,5–2,5 месяца развился МДЖ, снизились гематологические показатели и уровень СФ по отношению к исходным значениям (p<0,05). Среди беременных, получавших селективную профилактику, только у одной через 1,5 месяца развился МДЖ легкой степени тяжести.
В результате сравнительного анализа акушерских осложнений у беременных с ЛДЖ в двух группах выявлено отсутствие хронической плацентарной недостаточности и гипотрофии плода у беременных основной группы, в то время как в группе сравнения частота их составила 23 и 9% соответственно (p<0,05). Хроническая гипоксия плода выявлена у 12% пациенток в основной группе и у 32% в группе сравнения (p>0,05). При анализе массы и длины тела, а также частоты осложнений раннего неонатального периода у новорожденных этих двух групп матерей с ЛДЖ достоверных различий не выявлено. В то же время оценка состояния новорожденных при рождении по шкале Апгар на 1–й минуте была достоверно выше у новорожденных от матерей основной группы, в отличие от таковой в группе сравнения (7,8±0,1 и 7,3±0,2 и балла соответственно; p<0,05).
Отсутствие своевременного лечения ЛДЖ приводит к развитию МДЖ у 65% беременных, в то время как проведение селективной профилактики в 94% предупреждает возникновение МДЖ у беременных, тем самым снижая частоту развития осложнений беременности.
Таким образом, проведение селективной профилактики ЛДЖ препаратом Ферро–Фольгамма® является высокоэффективным способом снижения осложнений течения беременности, послеродового и неонатального периодов.


Литература
1. Бурлев В.А., Коноводова Е.Н., Орджоникидзе Н.В. и др. Лечение латентного дефицита железа и железодефицитной анемии у беременных. // Российский вестник акушера–гинеколога.–2006.–№ 1.–C.64–68.
2. Коноводова Е.Н., Бурлев В.А. Эффективность применения препарата Ферро–Фольгамма у беременных и родильниц с железодефицитной анемией. // Русский медицинский журнал.–2003.– Т.11, № 16.– С.899–901.
3. Коноводова Е.Н., Бурлев В.А., Тютюнник В.Л., Вердян Г.А. Рациональные схемы лечения родильниц с железодефицитной анемией. // Русский медицинский журнал.–2005.–Т.13, № 1.– С.25–27.
4. Коноводова Е.Н. Железодефицитные состояния у беременных и родильниц (патогенез, диагностика, профилактика, лечение). Автореф. дисс. … доктора мед. наук.– М.–2008.– 47с.
5. Серов В.Н., Бурлев В.А., Коноводова Е.Н. и др. Железодефицитные состояния у беременных. // Российский клинический опыт для акушеров–гинекологов: серия научно–практических информационных материалов.– М., 2005.– 32с.
6. Серов В.Н., Бурлев В.А., Коноводова Е.Н. и др. Профилактика манифестного дефицита железа у беременных и родильниц (медицинская технология). Разрешение (серия АА №0000150) федеральной службы по надзору в сфере здравоохранения и социального развития на применение новой медицинской технологии ФС №2010/004 от 18 января 2010 г., М.: МедЭкспертПресс, 2010.– 16 с.
7. Хух Р,. Брейман К. Анемия во время беременности и в послеродовом периоде.– М.: «Триада–Х», 2007.– 73с.
8. Bhandal N., Russel R. Intravenosus versus oral iron therapy for postpartum anaemia. // BJOG.–2006.– Vol.113, № 11.– Р.1248–1252.
9. Breymann C. Iron deficiency and anaemia in pregnancy: modern aspects of diagnosis and therapy. // Blood Cells Mol. Dis.–2002.– Vol.29, № 3.– P.506–516.
10. Gordon N. Iron deficiency and the intellect. // Brain & Development.–2003.–Vol.25.– P.3–8.
11. Kotto–Kome A.C., Calhoun D.A., Montenegro R. et al. Effect of administering recombinant erythropoietin to women with postpartum anemia: a meta–analysis. // J. Perinatol.–2004.– Vol.24, № 1.– P.11–15.
12. Lozoff B. Iron deficiency and child development. // Food Nutr Bull. 2007.– Vol.28.–S.560–571
13. Milman N. Prepartum anaemia: prevention and treatment. // Ann Hematol.–2008.– Vol.87.–P.949–959.
14. Wagstrom, E., Akesson A., Van Rooijen M. et al. Erythropoietin and intravenous iron therapy in postpartum anaemia. // Acta Obstet Gynecol Scand.–2007.–Vol.86, № 8.– P.957–62.
15. Wulff, M., Ekstrom E.–C. Iron supplementation during pregnancy in Sweden: to what extend is the national recommendation followed? // Acta Obstet. Gynecol. Scand.–2003.–Vol.82.– P.628–635.












