–Ъ–∞–љ–і–Є–і–Њ–Ј–љ—Л–є –≤—Г–ї—М–≤–Њ–≤–∞–≥–Є–љ–Є—В (–Ъ–Т–Т) вАФ –Њ–і–љ–Њ –Є–Ј —Б–∞–Љ—Л—Е —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –њ–Њ—А–∞–ґ–µ–љ–Є–є —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є –≤—Г–ї—М–≤—Л –Є –≤–ї–∞–≥–∞–ї–Є—Й–∞, –≤—Л–Ј—Л–≤–∞–µ–Љ–Њ–µ –і—А–Њ–ґ–ґ–µ–њ–Њ–і–Њ–±–љ—Л–Љ–Є –≥—А–Є–±–∞–Љ–Є —А–Њ–і–∞ Candida. –І–∞—Б—В–Њ—В–∞ —А–µ–≥–Є—Б—В—А–∞—Ж–Є–Є –Ъ–Т–Т –Ј–∞ –њ–Њ—Б–ї–µ–і–љ–Є–µ 10 –ї–µ—В –њ–Њ—З—В–Є —Г–і–≤–Њ–Є–ї–∞—Б—М –Є –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П —Б–Њ—Б—В–∞–≤–ї—П–µ—В 30вАУ45% –≤ —Б—В—А—Г–Ї—В—Г—А–µ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –њ–Њ—А–∞–ґ–µ–љ–Є–є –≤—Г–ї—М–≤—Л –Є –≤–ї–∞–≥–∞–ї–Є—Й–∞. –Я–Њ –і–∞–љ–љ—Л–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–µ–є, 70вАУ75% –ґ–µ–љ—Й–Є–љ –≤ —В–µ—З–µ–љ–Є–µ –ґ–Є–Ј–љ–Є –Є–Љ–µ—О—В —Е–Њ—В—П –±—Л –Њ–і–Є–љ —Н–њ–Є–Ј–Њ–і –Ъ–Т–Т, –њ—А–Є —Н—В–Њ–Љ –≤ 5вАУ10% —Б–ї—Г—З–∞–µ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ —Б—В–∞–љ–Њ–≤–Є—В—Б—П —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є–Љ [1вАУ4]. –Э–∞—А—П–і—Г —Б –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ–Љ (–Њ—Б—В—А–∞—П, —Е—А–Њ–љ–Є—З–µ—Б–Ї–∞—П –Є–ї–Є —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–∞—П —Д–Њ—А–Љ–∞ –Ъ–Т–Т) —Б—Г—Й–µ—Б—В–≤—Г–µ—В –±–µ—Б—Б–Є–Љ–њ—В–Њ–Љ–љ–∞—П –Ї–Њ–ї–Њ–љ–Є–Ј–∞—Ж–Є—П –≤–ї–∞–≥–∞–ї–Є—Й–∞ –і—А–Њ–ґ–ґ–µ–њ–Њ–і–Њ–±–љ—Л–Љ–Є –≥—А–Є–±–∞–Љ–Є [4].
–°–Њ–≥–ї–∞—Б–љ–Њ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П–Љ —Г—А–Њ–≥–µ–љ–Є—В–∞–ї—М–љ—Л–є –Ї–∞–љ–і–Є–і–Њ–Ј –љ–µ –Њ—В–љ–Њ—Б–Є—В—Б—П –Ї –Є–љ—Д–µ–Ї—Ж–Є—П–Љ, –њ–µ—А–µ–і–∞–≤–∞–µ–Љ—Л–Љ –њ–Њ–ї–Њ–≤—Л–Љ –њ—Г—В–µ–Љ [5вАУ7]. –У—А–Є–±—Л —А–Њ–і–∞ Candida, —П–≤–ї—П—П—Б—М –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї—П–Љ–Є –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л —З–µ–ї–Њ–≤–µ–Ї–∞, —Б–њ–Њ—Б–Њ–±–љ—Л —А–µ–∞–ї–Є–Ј–Њ–≤–∞—В—М –њ–∞—В–Њ–≥–µ–љ–љ—Л–µ —Б–≤–Њ–є—Б—В–≤–∞ –Є –њ—А–Њ–≤–Њ—Ж–Є—А–Њ–≤–∞—В—М –љ–∞—З–∞–ї–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ—А–Є –љ–∞–ї–Є—З–Є–Є –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л—Е —Н–Ї–Ј–Њ–≥–µ–љ–љ—Л—Е –Є —Н–љ–і–Њ–≥–µ–љ–љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤ (–њ—А–Є–µ–Љ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, —Н–љ–і–Њ–Ї—А–Є–љ–Њ–њ–∞—В–Є–Є, –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М, —Б–≤–Њ–є—Б—В–≤–∞ –Њ–і–µ–ґ–і—Л –Є —В. –њ.) [5, 8, 9]. –Ґ–∞–Ї–ґ–µ –Є–Љ–µ—О—В—Б—П –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л–µ —Б–Њ–Њ–±—Й–µ–љ–Є—П –Њ —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В–Є –≥—А–Є–±–Њ–≤ —А–Њ–і–∞ Candida –Є–Ј–Љ–µ–љ—П—В—М –±–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Є–µ —Б–≤–Њ–є—Б—В–≤–∞, –Љ–Њ—А—Д–Њ–ї–Њ–≥–Є—О –Є –≤–Є—А—Г–ї–µ–љ—В–љ–Њ—Б—В—М –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Г—Б–ї–Њ–≤–Є–є —Б—Г—Й–µ—Б—В–≤–Њ–≤–∞–љ–Є—П [6, 7].
–Э–µ–Љ–∞–ї–Њ–≤–∞–ґ–љ—Л–Љ —Д–∞–Ї—В–Њ—А–Њ–Љ —А–∞–Ј–≤–Є—В–Є—П –≤—Г–ї—М–≤–Њ–≤–∞–≥–Є–љ–Є—В–Њ–≤ —А–∞–Ј–ї–Є—З–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є, –≤ —В. —З. –≤—Л–Ј–≤–∞–љ–љ—Л—Е –і—А–Њ–ґ–ґ–µ–њ–Њ–і–Њ–±–љ—Л–Љ–Є –≥—А–Є–±–∞–Љ–Є —А–Њ–і–∞ Candida, —П–≤–ї—П–µ—В—Б—П –љ–∞—А—Г—И–µ–љ–Є–µ –Љ–Є–Ї—А–Њ–±–Є–Њ—Ж–µ–љ–Њ–Ј–∞ –≤–ї–∞–≥–∞–ї–Є—Й–∞ [10]. –Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –ї–∞–Ї—В–Њ–±–∞–Ї—В–µ—А–Є–Є –Њ–±–ї–∞–і–∞—О—В –Ї–Њ–љ–Ї—Г—А–µ–љ—В–љ—Л–Љ –∞–љ—В–∞–≥–Њ–љ–Є–Ј–Љ–Њ–Љ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —Г—Б–ї–Њ–≤–љ–Њ-–њ–∞—В–Њ–≥–µ–љ–љ–Њ–є —Д–ї–Њ—А—Л –≤–ї–∞–≥–∞–ї–Є—Й–∞ (–≥—А–Є–±—Л —А–Њ–і–∞ Candida –Є –і—А.), –њ–Њ–і–і–µ—А–ґ–Є–≤–∞—О—В –љ–Є–Ј–Ї–Є–є —Г—А–Њ–≤–µ–љ—М pH –≤–Њ –≤–ї–∞–≥–∞–ї–Є—Й–µ, —З—В–Њ —В–∞–Ї–ґ–µ –њ—А–µ–њ—П—В—Б—В–≤—Г–µ—В —А–Њ—Б—В—Г –њ–∞—В–Њ–≥–µ–љ–љ—Л—Е –±–∞–Ї—В–µ—А–Є–є –Є –≥—А–Є–±–Њ–≤ [11].
–°—Г—Й–µ—Б—В–≤—Г—О—Й–Є–µ –Љ–µ—В–Њ–і—Л –ї–µ—З–µ–љ–Є—П –≤—Г–ї—М–≤–Њ–≤–∞–≥–Є–љ–Є—В–Њ–≤, –≤ —В. —З. –Ї–∞–љ–і–Є–і–Њ–Ј–љ—Л—Е, –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ –њ—А–µ–і–њ–Њ–ї–∞–≥–∞—О—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤—Л—Е —Б—А–µ–і—Б—В–≤ –Љ–µ—Б—В–љ–Њ–≥–Њ –Є —Б–Є—Б—В–µ–Љ–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ –њ–Њ—Б–ї–µ –њ—А–Њ–≤–µ–і–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –≤ –љ–µ–Ї–Њ—В–Њ—А—Л—Е —Б–ї—Г—З–∞—П—Е —А–∞–Ј–≤–Є–≤–∞—О—В—Б—П —А–µ—Ж–Є–і–Є–≤—Л –Ї–∞–љ–і–Є–і–Њ–Ј–∞. –≠—В–Њ, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є, –Љ–Њ–ґ–µ—В –±—Л—В—М —Б–≤—П–Ј–∞–љ–Њ —Б —В–µ–Љ, —З—В–Њ —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ–µ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –Љ–Є–Ї—А–Њ–±–Є–Њ—Ж–µ–љ–Њ–Ј–∞ –≤–ї–∞–≥–∞–ї–Є—Й–∞ –љ–µ –≤—Б–µ–≥–і–∞ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –Є –Ј–∞–≤–Є—Б–Є—В –Њ—В –Љ–љ–Њ–≥–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ (—Е–Є–Љ–Є—З–µ—Б–Ї–Њ–є —Б—В—А—Г–Ї—В—Г—А—Л –њ—А–µ–њ–∞—А–∞—В–∞, —Д–Њ—А–Љ—Л –≤–≤–µ–і–µ–љ–Є—П, –і–Њ–Ј—Л, –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В–Є –Ї—Г—А—Б–∞) [12вАУ14].
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –≤–∞–ґ–љ—Л–Љ –∞—Б–њ–µ–Ї—В–Њ–Љ —В–µ—А–∞–њ–Є–Є –≤—Г–ї—М–≤–Њ–≤–∞–≥–Є–љ–Є—В–Њ–≤ —П–≤–ї—П–µ—В—Б—П –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л –≤–ї–∞–≥–∞–ї–Є—Й–∞, –і–ї—П —В–Њ–≥–Њ —З—В–Њ–±—Л —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л –Ї–Њ–ї–Њ–љ–Є–Ј–∞—Ж–Є–Є —Б–ї–Є–Ј–Є—Б—В–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–Є —Б–∞–њ—А–Њ—Д–Є—В–∞–Љ–Є —Б–њ–Њ—Б–Њ–±—Б—В–≤–Њ–≤–∞–ї–Є –њ–Њ–і–∞–≤–ї–µ–љ–Є—О —А–Њ—Б—В–∞ –њ–Њ—В–µ–љ—Ж–Є–∞–ї—М–љ—Л—Е –њ–∞—В–Њ–≥–µ–љ–Њ–≤, –≤ —А–Њ–ї–Є –Ї–Њ—В–Њ—А—Л—Е —З–∞—Й–µ –≤—Б–µ–≥–Њ –≤—Л—Б—В—Г–њ–∞—О—В –≥—А–Є–±—Л —А–Њ–і–∞ Candida. –Т—Б–µ –±–Њ–ї—М—И–µ —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В–Њ–≤ –Њ—В–Љ–µ—З–∞—О—В –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –Љ–Є–Ї—А–Њ–±–Є–Њ—Ж–µ–љ–Њ–Ј–∞ –≤–ї–∞–≥–∞–ї–Є—Й–∞ [11, 15вАУ17] –Є –њ—А–Є–±–µ–≥–∞—О—В –Ї –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—О –њ—А–Њ–±–Є–Њ—В–Є–Ї–Њ–≤ –Ї–∞–Ї –Ј–∞–≤–µ—А—И–∞—О—Й–µ–Љ—Г —Н—В–∞–њ—Г —В–µ—А–∞–њ–Є–Є –њ–Њ—Б–ї–µ —Н–ї–Є–Љ–Є–љ–∞—Ж–Є–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ —А–∞–љ–µ–µ –±—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –њ—А–µ–њ–∞—А–∞—В—Л, —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ –ґ–Є–≤—Л–µ –±–∞–Ї—В–µ—А–Є–Є, –њ—А–µ–і–љ–∞–Ј–љ–∞—З–µ–љ–љ—Л–µ –і–ї—П –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –і–Є—Б–±–Є–Њ—В–Є—З–µ—Б–Ї–Є—Е —Б–і–≤–Є–≥–Њ–≤ –≤ –Љ–Є–Ї—А–Њ–±–Є–Њ—Ж–µ–љ–Њ–Ј–µ, –±—Л—Б—В—А–Њ —Н–ї–Є–Љ–Є–љ–Є—А—Г—О—В—Б—П, –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—П –ї–Є—И—М –Ї—А–∞—В–Ї–Њ–≤—А–µ–Љ–µ–љ–љ—Л–є —Н—Д—Д–µ–Ї—В –≤ —Е–Њ–і–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П. –Р–ї—М—В–µ—А–љ–∞—В–Є–≤–љ—Л–Љ –Є –±–Њ–ї–µ–µ –њ–µ—А—Б–њ–µ–Ї—В–Є–≤–љ—Л–Љ –њ–Њ–і—Е–Њ–і–Њ–Љ, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ—Л–Љ –љ–∞ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л, –Љ–Њ–ґ–љ–Њ —Б—З–Є—В–∞—В—М –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –њ—А–µ–±–Є–Њ—В–Є–Ї–Њ–≤, –Ї–Њ—В–Њ—А—Л–µ, —П–≤–ї—П—П—Б—М –њ–Є—В–∞—В–µ–ї—М–љ–Њ–є —Б—А–µ–і–Њ–є –і–ї—П —А–∞–Ј–Љ–љ–Њ–ґ–µ–љ–Є—П —Б–Њ–±—Б—В–≤–µ–љ–љ–Њ–є –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л, —Б–њ–Њ—Б–Њ–±–љ—Л –і–ї–Є—В–µ–ї—М–љ–Њ —Б—В–Є–Љ—Г–ї–Є—А–Њ–≤–∞—В—М –Є –њ–Њ–і–і–µ—А–ґ–Є–≤–∞—В—М –µ–µ —А–Њ—Б—В [18, 19].
–¶–µ–ї—М—О –і–∞–љ–љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Б—В–∞–ї–∞ —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ–∞—П –Њ—Ж–µ–љ–Ї–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –љ–∞ –Њ—Б–љ–Њ–≤–µ –љ–∞—В–∞–Љ–Є—Ж–Є–љ–∞ (—Б—Г–њ–њ–Њ–Ј–Є—В–Њ—А–Є–Є –і–ї—П –Є–љ—В—А–∞–≤–∞–≥–Є–љ–∞–ї—М–љ–Њ–≥–Њ –≤–≤–µ–і–µ–љ–Є—П) —Б –њ—А–µ–±–Є–Њ—В–Є–Ї–Њ–Љ –ї–∞–Ї—В—Г–ї–Њ–Ј–Њ–є –Є –±–µ–Ј –њ—А–µ–±–Є–Њ—В–Є–Ї–∞ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–Ї —Б –Њ—Б—В—А—Л–Љ –Ї–∞–љ–і–Є–і–Њ–Ј–љ—Л–Љ –≤–∞–≥–Є–љ–Є—В–Њ–Љ/–≤—Г–ї—М–≤–Њ–≤–∞–≥–Є–љ–Є—В–Њ–Љ.
–Ь–∞—В–µ—А–Є–∞–ї –Є –Љ–µ—В–Њ–і—Л
–Ф–Є–Ј–∞–є–љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П вАФ –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤–Њ–µ –Њ—В–Ї—А—Л—В–Њ–µ —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ–µ —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –њ—А–µ–њ–∞—А–∞—В–∞ –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ —Б—Г–њ–њ–Њ–Ј–Є—В–Њ—А–Є–Є –≤–∞–≥–Є–љ–∞–ї—М–љ—Л–µ, —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ 100 –Љ–≥ –љ–∞—В–∞–Љ–Є—Ж–Є–љ–∞ –Є —Б—В–Є–Љ—Г–ї—П—В–Њ—А —А–Њ—Б—В–∞ –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л –≤–ї–∞–≥–∞–ї–Є—Й–∞ вАФ –њ—А–µ–±–Є–Њ—В–Є–Ї –ї–∞–Ї—В—Г–ї–Њ–Ј—Г –≤ –і–Њ–Ј–Є—А–Њ–≤–Ї–µ 300 –Љ–≥, –Є –њ—А–µ–њ–∞—А–∞—В–∞ –Я–Є–Љ–∞—Д—Г—Ж–Є–љ¬Ѓ —Б—Г–њ–њ–Њ–Ј–Є—В–Њ—А–Є–Є –≤–∞–≥–Є–љ–∞–ї—М–љ—Л–µ, —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ 100 –Љ–≥ –љ–∞—В–∞–Љ–Є—Ж–Є–љ–∞.
–Э–∞—В–∞–Љ–Є—Ж–Є–љ вАФ –њ–Њ–ї–Є–µ–љ–Њ–≤—Л–є –∞–љ—В–Є–±–Є–Њ—В–Є–Ї (–≥—А—Г–њ–њ–∞ —В–µ—В—А–∞–µ–љ–Њ–≤—Л—Е –њ–Њ–ї–Є–µ–љ–Њ–≤). –Ю–Ї–∞–Ј—Л–≤–∞–µ—В —Д—Г–љ–≥–Є—Ж–Є–і–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ –љ–∞ –≥—А–Є–±—Л –Є –і—А–Њ–ґ–ґ–Є, —Б–≤—П–Ј—Л–≤–∞—П—Б—М —Б–Њ —Б—В–µ—А–Њ–ї–∞–Љ–Є –Ї–ї–µ—В–Њ—З–љ–Њ–є –Љ–µ–Љ–±—А–∞–љ—Л –≥—А–Є–±–∞, –∞–Ї—В–Є–≤–µ–љ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –і—А–Њ–ґ–ґ–µ–њ–Њ–і–Њ–±–љ—Л—Е –≥—А–Є–±–Њ–≤ (–Њ—Б–Њ–±–µ–љ–љ–Њ Candida albicans) [20].
–Ы–∞–Ї—В—Г–ї–Њ–Ј–∞ —П–≤–ї—П–µ—В—Б—П –њ—А–µ–±–Є–Њ—В–Є–Ї–Њ–Љ, –њ—А–µ–і—Б—В–∞–≤–ї—П—О—Й–Є–Љ —Б–Њ–±–Њ–є —Б–Є–љ—В–µ—В–Є—З–µ—Б–Ї–Є–є –і–Є—Б–∞—Е–∞—А–Є–і. –Ю–љ–∞ –∞–Ї—В–Є–≤–љ–Њ —Д–µ—А–Љ–µ–љ—В–Є—А—Г–µ—В—Б—П –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є –Љ–Є–Ї—А–Њ—Д–ї–Њ—А–Њ–є –≤–ї–∞–≥–∞–ї–Є—Й–∞, —Б—В–Є–Љ—Г–ї–Є—А—Г—П —А–Њ—Б—В –±–Є—Д–Є–і–Њ- –Є –ї–∞–Ї—В–Њ–±–∞–Ї—В–µ—А–Є–є [19].
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –њ—А–Є–љ–Є–Љ–∞–ї–Є —Г—З–∞—Б—В–Є–µ –љ–µ–±–µ—А–µ–Љ–µ–љ–љ—Л–µ –њ–∞—Ж–Є–µ–љ—В–Ї–Є –≤ –≤–Њ–Ј—А–∞—Б—В–µ –Њ—В 18 –і–Њ 45 –ї–µ—В, —Б –і–Є–∞–≥–љ–Њ–Ј–Њ–Љ ¬Ђ–Њ—Б—В—А—Л–є –Ї–∞–љ–і–Є–і–Њ–Ј–љ—Л–є –≤–∞–≥–Є–љ–Є—В/–≤—Г–ї—М–≤–Њ–≤–∞–≥–Є–љ–Є—В¬ї. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ—А–Њ–≤–Њ–і–Є–ї–Њ—Б—М –≤ —Б–ї–µ–і—Г—О—Й–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—М—Б–Ї–Є—Е —Ж–µ–љ—В—А–∞—Е: –У–£–Ч ¬Ђ–У–Њ—А–Њ–і—Б–Ї–Њ–є –Ї–Њ–љ—Б—Г–ї—М—В–∞—В–Є–≤–љ–Њ-–і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–є —Ж–µ–љ—В—А –і–ї—П –і–µ—В–µ–є ¬Ђ–Ѓ–≤–µ–љ—В–∞¬ї (—А–µ–њ—А–Њ–і—Г–Ї—В–Є–≤–љ–Њ–µ –Ј–і–Њ—А–Њ–≤—М–µ) ¬ї (–°–∞–љ–Ї—В-–Я–µ—В–µ—А–±—Г—А–≥); –§–У–С–£–Ч ¬Ђ–°–µ–≤–µ—А–љ—Л–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є —Ж–µ–љ—В—А –Є–Љ. –Э.–Р. –°–µ–Љ–∞—И–Ї–Њ¬ї –§–Ь–С–Р –†–Њ—Б—Б–Є–Є (–Р—А—Е–∞–љ–≥–µ–ї—М—Б–Ї); –У–С–Ю–£ –Т–Я–Ю ¬Ђ–Ю–Љ—Б–Ї–∞—П –≥–Њ—Б—Г–і–∞—А—Б—В–≤–µ–љ–љ–∞—П –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–∞—П –∞–Ї–∞–і–µ–Љ–Є—П¬ї –Ь–Є–љ–Ј–і—А–∞–≤–∞ –†–Њ—Б—Б–Є–Є (–Ю–Љ—Б–Ї). –Я–µ—А–µ–і –љ–∞—З–∞–ї–Њ–Љ –њ—А–Њ–≤–µ–і–µ–љ–Є—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –±—Л–ї–Њ –њ–Њ–ї—Г—З–µ–љ–Њ –Њ–і–Њ–±—А–µ–љ–Є–µ –ї–Њ–Ї–∞–ї—М–љ—Л—Е —Н—В–Є—З–µ—Б–Ї–Є—Е –Ї–Њ–Љ–Є—В–µ—В–Њ–≤ –≤–Њ –≤—Б–µ—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї—М—Б–Ї–Є—Е —Ж–µ–љ—В—А–∞—Е. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ—А–Њ–≤–Њ–і–Є–ї–Њ—Б—М –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –њ—А–Њ—В–Њ–Ї–Њ–ї–Њ–Љ, –њ—А–Є–љ—Ж–Є–њ–∞–Љ–Є –•–µ–ї—М—Б–Є–љ–Ї—Б–Ї–Њ–є –і–µ–Ї–ї–∞—А–∞—Ж–Є–Є –Т—Б–µ–Љ–Є—А–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є–Є, —Б—В–∞–љ–і–∞—А—В–∞–Љ–Є –Э–∞–і–ї–µ–ґ–∞—Й–µ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–Є (ICH GCP) –∞ —В–∞–Ї–ґ–µ –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –Ј–∞–Ї–Њ–љ–Њ–і–∞—В–µ–ї—М—Б—В–≤–Њ–Љ –†–Њ—Б—Б–Є–є—Б–Ї–Њ–є –§–µ–і–µ—А–∞—Ж–Є–Є.
–°—Е–µ–Љ–∞ —В–µ—А–∞–њ–Є–Є: –њ–∞—Ж–Є–µ–љ—В–Ї–Є –њ–Њ–ї—Г—З–∞–ї–Є –Є–љ—В—А–∞–≤–∞–≥–Є–љ–∞–ї—М–љ–Њ –Я–Є–Љ–∞—Д—Г—Ж–Є–љ¬Ѓ –ї–Є–±–Њ –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ –≤ –і–Њ–Ј–Є—А–Њ–≤–Ї–µ 100 –Љ–≥ 1 —А./—Б—Г—В –≤ —В–µ—З–µ–љ–Є–µ 6 –і–љ–µ–є.
–Ю—Ж–µ–љ–Ї—Г –њ–∞—А–∞–Љ–µ—В—А–Њ–≤ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –Є—Б—Б–ї–µ–і—Г–µ–Љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ—А–Њ–≤–Њ–і–Є–ї–Є —Б –њ–Њ–Љ–Њ—Й—М—О –і–∞–љ–љ—Л—Е, –Њ—В–Љ–µ—З–∞–µ–Љ—Л—Е —Б–∞–Љ–Є–Љ–Є –њ–∞—Ж–Є–µ–љ—В–Ї–∞–Љ–Є –≤ –і–љ–µ–≤–љ–Є–Ї–∞—Е –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є –≤—Б–µ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –Є –њ–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –Њ—Б–Љ–Њ—В—А–∞ –Є –ї–∞–±–Њ—А–∞—В–Њ—А–љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П. –Я—А–Є —Н—В–Њ–Љ –њ–∞—Ж–Є–µ–љ—В–Ї–Є –њ–Њ—Б–µ—Й–∞–ї–Є –≤—А–∞—З–∞ –≤ —Б—А–Њ–Ї–Є 4, 7 –Є 37¬±2 –і–љ—П –Њ—В –љ–∞—З–∞–ї–∞ –ї–µ—З–µ–љ–Є—П (30¬±2 –і–љ—П –њ–Њ—Б–ї–µ –Њ–Ї–Њ–љ—З–∞–љ–Є—П —В–µ—А–∞–њ–Є–Є).
–Ъ–Т–Т –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–ї–Є –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –Њ–±—К–µ–Ї—В–Є–≤–љ—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –і–∞–љ–љ—Л—Е (–Њ—Б–Љ–Њ—В—А–∞ —Б–ї–Є–Ј–Є—Б—В–Њ–є –≤ –Ј–µ—А–Ї–∞–ї–∞—Е) –Є –ґ–∞–ї–Њ–± –њ–∞—Ж–Є–µ–љ—В–Њ–Ї. –Ф–Є–∞–≥–љ–Њ–Ј –≥—А–Є–±–Ї–Њ–≤–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є –њ–Њ–і—В–≤–µ—А–ґ–і–∞–ї–Є –Љ–µ—В–Њ–і–Њ–Љ –њ—А—П–Љ–Њ–є –Љ–Є–Ї—А–Њ—Б–Ї–Њ–њ–Є–Є –Љ–∞–Ј–Ї–Њ–≤ —Б –њ–µ—А–µ–і–љ–µ–є —Б—В–µ–љ–Ї–Є –≤–ї–∞–≥–∞–ї–Є—Й–∞. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –њ—А–Њ–≤–Њ–і–Є–ї–Є –±–∞–Ї—В–µ—А–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Њ—Б–µ–≤–Њ–≤ –Љ–∞–Ј–Ї–Њ–≤ –Є–Ј –≤–ї–∞–≥–∞–ї–Є—Й–∞ –љ–∞ —Б–њ–µ—Ж–Є–∞–ї—М–љ—Л–µ –њ–Є—В–∞—В–µ–ї—М–љ—Л–µ —Б—А–µ–і—Л –і–ї—П –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П –љ–∞–ї–Є—З–Є—П –Є –≤–Є–і–∞ –≥—А–Є–±–∞, –≤—Л–Ј—Л–≤–∞—О—Й–µ–≥–Њ –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ. –Ґ–µ–Љ –ґ–µ —Б–њ–Њ—Б–Њ–±–Њ–Љ –Њ–њ—А–µ–і–µ–ї—П–ї–Є –љ–∞–ї–Є—З–Є–µ –ї–∞–Ї—В–Њ–±–∞—Ж–Є–ї–ї —Б —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ–Љ –Є—Е —З–Є—Б–ї–µ–љ–љ–Њ—Б—В–Є –≤ –Љ–∞–Ј–Ї–µ, –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –≤ log10 –Ъ–Ю–Х.
–£ –≤—Б–µ—Е –њ–∞—Ж–Є–µ–љ—В–Њ–Ї –і–ї—П –Є—Б–Ї–ї—О—З–µ–љ–Є—П —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е –Є–љ—Д–µ–Ї—Ж–Є–є –Њ–і–љ–Њ–Ї—А–∞—В–љ–Њ –і–Њ –ї–µ—З–µ–љ–Є—П –Њ–њ—А–µ–і–µ–ї—П–ї–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є —Г—А–Њ–≥–µ–љ–Є—В–∞–ї—М–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є –≤ –Њ–±—А–∞–Ј—Ж–∞—Е –Њ—В–і–µ–ї—П–µ–Љ–Њ–≥–Њ –Є–Ј –≤–ї–∞–≥–∞–ї–Є—Й–∞
–Љ–µ—В–Њ–і–Њ–Љ –Ї–∞—З–µ—Б—В–≤–µ–љ–љ–Њ–є –њ–Њ–ї–Є–Љ–µ—А–∞–Ј–љ–Њ–є —Ж–µ–њ–љ–Њ–є —А–µ–∞–Ї—Ж–Є–Є. –Ф–ї—П –Є—Б–Ї–ї—О—З–µ–љ–Є—П —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є –≤—Л–њ–Њ–ї–љ—П–ї–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є –Є –±–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј –Ї—А–Њ–≤–Є, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–є –Њ—Б–Љ–Њ—В—А.
–Я–∞—Ж–Є–µ–љ—В–Ї–Є —Б–Њ —Б–Љ–µ—И–∞–љ–љ—Л–Љ–Є –Є–љ—Д–µ–Ї—Ж–Є—П–Љ–Є –Њ—А–≥–∞–љ–Њ–≤ —Г—А–Њ–≥–µ–љ–Є—В–∞–ї—М–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞, –∞ —В–∞–Ї–ґ–µ —Б —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–Љ–Є —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є–Љ–Є –Є–ї–Є –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є, –њ—А–Є –Ї–Њ—В–Њ—А—Л—Е —В—А–µ–±–Њ–≤–∞–ї–Њ—Б—М –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П, –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –љ–µ –≤–Ї–ї—О—З–∞–ї–Є—Б—М.
–°—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј –і–∞–љ–љ—Л—Е –њ—А–Њ–≤–Њ–і–Є–ї–Є –њ—А–Є –њ—А–µ–і–≤–∞—А–Є—В–µ–ї—М–љ–Њ–Љ —В–µ—Б—В–Є—А–Њ–≤–∞–љ–Є–Є —В–Њ–є –Є–ї–Є –Є–љ–Њ–є –њ–µ—А–µ–Љ–µ–љ–љ–Њ–є –љ–∞ –љ–Њ—А–Љ–∞–ї—М–љ–Њ—Б—В—М —А–∞—Б–њ—А–µ–і–µ–ї–µ–љ–Є—П —Б –њ–Њ–Љ–Њ—Й—М—О —В–µ—Б—В–∞ –®–∞–њ–Є—А–Њ вАФ –£–Є–ї–Ї–∞, —Б –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ–Љ –Ј–љ–∞—З–µ–љ–Є—П —Г—А–Њ–≤–љ—П –Ј–љ–∞—З–Є–Љ–Њ—Б—В–Є (p) –њ—А–Є —В–µ—Б—В–Є—А–Њ–≤–∞–љ–Є–Є –љ—Г–ї–µ–≤–Њ–є –≥–Є–њ–Њ—В–µ–Ј—Л –Њ –љ–Њ—А–Љ–∞–ї—М–љ–Њ–Љ —А–∞—Б–њ—А–µ–і–µ–ї–µ–љ–Є–Є –њ–µ—А–µ–Љ–µ–љ–љ–Њ–є. –Т —Б–ї—Г—З–∞–µ –љ–Њ—А–Љ–∞–ї—М–љ–Њ–≥–Њ —А–∞—Б–њ—А–µ–і–µ–ї–µ–љ–Є—П –і–ї—П —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ –∞–љ–∞–ї–Є–Ј–∞ –њ—А–Є–Љ–µ–љ—П–ї–Є—Б—М –њ–∞—А–∞–Љ–µ—В—А–Є—З–µ—Б–Ї–Є–µ —В–µ—Б—В—Л: t-—В–µ—Б—В, –њ–∞—А–љ—Л–є t-—В–µ—Б—В. –Я—А–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–Љ –Њ—В–Ї–ї–Њ–љ–µ–љ–Є–Є –Њ—В –љ–Њ—А–Љ–∞–ї—М–љ–Њ—Б—В–Є (p<0,05) –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї—Б—П –љ–µ–њ–∞—А–∞–Љ–µ—В—А–Є—З–µ—Б–Ї–Є–є —В–µ—Б—В –Ь–∞–љ–љ–∞ вАФ –£–Є—В–љ–Є. –Ф–ї—П –Њ—Ж–µ–љ–Ї–Є –і–Є–љ–∞–Љ–Є–Ї–Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –Љ–µ–ґ–і—Г –≤–Є–Ј–Є—В–∞–Љ–Є –±—Л–ї –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ –Њ–і–љ–Њ—Д–∞–Ї—В–Њ—А–љ—Л–є –і–Є—Б–њ–µ—А—Б–Є–Њ–љ–љ—Л–є –∞–љ–∞–ї–Є–Ј. –Ф–ї—П —Б—А–∞–≤–љ–µ–љ–Є—П –≥—А—Г–њ–њ –њ–Њ –≤—Б–µ–Љ –Є–Ј—Г—З–µ–љ–љ—Л–Љ –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Ї–∞—З–µ—Б—В–≤–µ–љ–љ—Л–Љ, –њ–Њ—А—П–і–Ї–Њ–≤—Л–Љ –Є –Ї–∞—В–µ–≥–Њ—А–Є–∞–ї—М–љ—Л–Љ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П–Љ –њ—А–Є–Љ–µ–љ—П–ї–Є—Б—М –Ї—А–Є—В–µ—А–Є–є ѕЗ2 –Я–Є—А—Б–Њ–љ–∞, –і–≤—Г—Б—В–Њ—А–Њ–љ–љ–Є–є –Ї—А–Є—В–µ—А–Є–є –§–Є—И–µ—А–∞.
–†–µ–Ј—Г–ї—М—В–∞—В—Л –Є –Њ–±—Б—Г–ґ–і–µ–љ–Є–µ
–Т —Е–Њ–і–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –±—Л–ї–Є –Њ—В–Њ–±—А–∞–љ—Л –Є —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ—Л 72 –њ–∞—Ж–Є–µ–љ—В–Ї–Є, —Г –Ї–Њ—В–Њ—А—Л—Е –Њ–±–љ–∞—А—Г–ґ–Є–≤–∞–ї–Є—Б—М –і—А–Њ–ґ–ґ–µ–њ–Њ–і–Њ–±–љ—Л–µ –≥—А–Є–±—Л –Є –њ–Њ—З–Ї—Г—О—Й–Є–є—Б—П –Љ–Є—Ж–µ–ї–Є–є. –Я—А–Є —Н—В–Њ–Љ —Г 71 –њ–∞—Ж–Є–µ–љ—В–Ї–Є –≤ –±–∞–Ї—В–µ—А–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –њ–Њ—Б–µ–≤–∞—Е –Њ–±—А–∞–Ј—Ж–Њ–≤ –Њ–±–љ–∞—А—Г–ґ–µ–љ—Л Candida albicans –Є —В–Њ–ї—М–Ї–Њ —Г –Њ–і–љ–Њ–є вАФ Candida glabrata. –Я–∞—Ж–Є–µ–љ—В–Ї–Є –±—Л–ї–Є —А–∞–Ј–і–µ–ї–µ–љ—Л –љ–∞ 2 –≥—А—Г–њ–њ—Л: –Њ—Б–љ–Њ–≤–љ–∞—П –≥—А—Г–њ–њ–∞ вАФ 36 —З–µ–ї–Њ–≤–µ–Ї вАФ –њ–Њ–ї—Г—З–∞–ї–∞ –Є–љ—В—А–∞–≤–∞–≥–Є–љ–∞–ї—М–љ–Њ –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ (–љ–∞—В–∞–Љ–Є—Ж–Є–љ 100 –Љ–≥ —Б –ї–∞–Ї—В—Г–ї–Њ–Ј–Њ–є 300 –Љ–≥); –Ї–Њ–љ—В—А–Њ–ї—М–љ–∞—П –≥—А—Г–њ–њ–∞ вАФ 36 –њ–∞—Ж–Є–µ–љ—В–Њ–Ї вАФ –њ–Њ–ї—Г—З–∞–ї–∞ —Б–≤–µ—З–Є –Я–Є–Љ–∞—Д—Г—Ж–Є–љ¬Ѓ (–љ–∞—В–∞–Љ–Є—Ж–Є–љ 100 –Љ–≥).–Я–Њ—Б–Ї–Њ–ї—М–Ї—Г –Њ–і–љ–Є–Љ –Є–Ј –≤–∞–ґ–љ—Л—Е –њ–∞—А–∞–Љ–µ—В—А–Њ–≤ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П –Ъ–Т–Т —П–≤–ї—П–µ—В—Б—П —Б—А–Њ–Ї –љ–∞—Б—В—Г–њ–ї–µ–љ–Є—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —А–µ–Љ–Є—Б—Б–Є–Є, –њ–µ—А–≤–Њ–љ–∞—З–∞–ї—М–љ–Њ –±—Л–ї–∞ –њ—А–Њ–≤–µ–і–µ–љ–∞ –Њ—Ж–µ–љ–Ї–∞ —З–∞—Б—В–Њ—В—Л –ґ–∞–ї–Њ–± –≤ –≥—А—Г–њ–њ–∞—Е –љ–∞ 4, 7 –Є 37-–є –і–µ–љ—М –љ–∞–±–ї—О–і–µ–љ–Є—П, —А–µ–Ј—Г–ї—М—В–∞—В—Л –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 1.

–°—В–Њ–Є—В –Ј–∞–Љ–µ—В–Є—В—М, —З—В–Њ –і–Њ –љ–∞—З–∞–ї–∞ —В–µ—А–∞–њ–Є–Є –і–Њ—Б—В–Њ–≤–µ—А–љ—Л—Е —А–∞–Ј–ї–Є—З–Є–є —Б—А–µ–і–Є –њ–∞—Ж–Є–µ–љ—В–Њ–Ї –≤ –≥—А—Г–њ–њ–∞—Е –њ–Њ —З–∞—Б—В–Њ—В–µ –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В–Є –ґ–∞–ї–Њ–± –љ–µ –Њ—В–Љ–µ—З–µ–љ–Њ. –Я—А–Є —Н—В–Њ–Љ —Г–ґ–µ —З–µ—А–µ–Ј 4 –і–љ—П –њ–Њ—Б–ї–µ –љ–∞—З–∞–ї–∞ —В–µ—А–∞–њ–Є–Є –Є—Б—Б–ї–µ–і—Г–µ–Љ—Л–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –≤ –Њ–±–µ–Є—Е –≥—А—Г–њ–њ–∞—Е —Г –њ–∞—Ж–Є–µ–љ—В–Њ–Ї –љ–∞–±–ї—О–і–∞–ї–Њ—Б—М –Ј–љ–∞—З–Є–Љ–Њ–µ —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –≤—Б–µ—Е –ґ–∞–ї–Њ–± –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –Є—Е —З–∞—Б—В–Њ—В–Њ–є –і–Њ –љ–∞—З–∞–ї–∞ —В–µ—А–∞–њ–Є–Є. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –љ–µ –Њ—В–Љ–µ—З–µ–љ–Њ —А–∞–Ј–ї–Є—З–Є–є –≤ —З–∞—Б—В–Њ—В–µ –ґ–∞–ї–Њ–± –Љ–µ–ґ–і—Г –≥—А—Г–њ–њ–∞–Љ–Є –љ–∞ 4, 7 –Є 37-–є –і–µ–љ—М –Њ—В –љ–∞—З–∞–ї–∞ —В–µ—А–∞–њ–Є–Є, —З—В–Њ —Г–Ї–∞–Ј—Л–≤–∞–µ—В –љ–∞ —Б—Е–Њ–ґ—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Њ–±–Њ–Є—Е –Є—Б—Б–ї–µ–і—Г–µ–Љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Я–Њ –≤—Б–µ–є –≤–Є–і–Є–Љ–Њ—Б—В–Є, —Н—В–Њ —Б–≤—П–Ј–∞–љ–Њ —Б –љ–∞–ї–Є—З–Є–µ–Љ –≤ –Є—Е —Б–Њ—Б—В–∞–≤–µ –Њ–і–Є–љ–∞–Ї–Њ–≤—Л—Е –і–Њ–Ј–Є—А–Њ–≤–Њ–Ї –љ–∞—В–∞–Љ–Є—Ж–Є–љ–∞. –Ъ–∞–Ї –Є–Ј–≤–µ—Б—В–љ–Њ –Є–Ј –і–∞–љ–љ—Л—Е –ї–Є—В–µ—А–∞—В—Г—А—Л, –љ–∞—В–∞–Љ–Є—Ж–Є–љ –њ—А–Њ—П–≤–ї—П–µ—В –≤—Л—Б–Њ–Ї—Г—О –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є Candida albicans –Є Candida glabrata, –Ї–Њ—В–Њ—А—Л–µ –±—Л–ї–Є –Њ–±–љ–∞—А—Г–ґ–µ–љ—Л —Г –њ–∞—Ж–Є–µ–љ—В–Њ–Ї [20]. –Ф–µ–є—Б—В–≤–Є–µ –љ–∞—В–∞–Љ–Є—Ж–Є–љ–∞ –њ—А–Є–≤–µ–ї–Њ –Ї —Б–љ–Є–ґ–µ–љ–Є—О —З–Є—Б–ї–µ–љ–љ–Њ—Б—В–Є –≥—А–Є–±–Њ–≤ Candida –≤–Њ –≤–ї–∞–≥–∞–ї–Є—Й–µ, —З—В–Њ –Њ—В—А–∞–Ј–Є–ї–Њ—Б—М –≤ —Г–Љ–µ–љ—М—И–µ–љ–Є–Є –≤–Њ—Б–њ–∞–ї–µ–љ–Є—П —Б–ї–Є–Ј–Є—Б—В–Њ–є –Є —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ —Г–Љ–µ–љ—М—И–µ–љ–Є–Є –ґ–∞–ї–Њ–± –њ–∞—Ж–Є–µ–љ—В–Њ–Ї. –Я–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–є —Н—Д—Д–µ–Ї—В –љ–∞—В–∞–Љ–Є—Ж–Є–љ–∞ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –Њ—Б–Љ–Њ—В—А–∞. –†–µ–Ј—Г–ї—М—В–∞—В—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 2. –Ч–љ–∞—З–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –Ј–љ–∞—З–Є–Љ–Њ—Б—В–Є (p) –Њ—Ж–µ–љ–Є–≤–∞–ї–Є –њ—А–Є —Б—А–∞–≤–љ–µ–љ–Є–Є –і–≤—Г—Е –≥—А—Г–њ–њ –њ–Њ –і–≤—Г—Б—В–Њ—А–Њ–љ–љ–µ–Љ—Г –Ї—А–Є—В–µ—А–Є—О –§–Є—И–µ—А–∞.
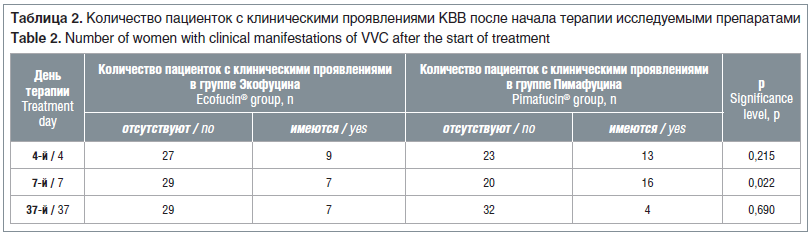
–Ъ–∞–Ї –≤–Є–і–љ–Њ –Є–Ј —А–µ–Ј—Г–ї—М—В–∞—В–Њ–≤, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л—Е –≤ —В–∞–±–ї–Є—Ж–µ 2, —Г–ґ–µ –љ–∞ 4-–µ —Б—Г—В –Њ—В –љ–∞—З–∞–ї–∞ —В–µ—А–∞–њ–Є–Є –љ–∞–±–ї—О–і–∞–ї–∞—Б—М –≤—Л—Б–Њ–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –≠–Ї–Њ—Д—Г—Ж–Є–љ–∞ –Є –Я–Є–Љ–∞—Д—Г—Ж–Є–љ–∞, –Ї–Њ—В–Њ—А–∞—П –≤—Л—А–∞–ґ–∞–ї–∞—Б—М –≤ –Є—Б—З–µ–Ј–љ–Њ–≤–µ–љ–Є–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Ъ–Т–Т —Г 75 –Є 64% –њ–∞—Ж–Є–µ–љ—В–Њ–Ї —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ. –Ю–±—А–∞—Й–∞–µ—В —В–∞–Ї–ґ–µ –љ–∞ —Б–µ–±—П –≤–љ–Є–Љ–∞–љ–Є–µ –±√≥–ї—М—И–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–µ–њ–∞—А–∞—В–∞ –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Я–Є–Љ–∞—Д—Г—Ж–Є–љ–Њ–Љ –љ–∞ 7-–µ —Б—Г—В –њ–Њ—Б–ї–µ –љ–∞—З–∞–ї–∞ —В–µ—А–∞–њ–Є–Є, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –≤ –≥—А—Г–њ–њ–µ –≠–Ї–Њ—Д—Г—Ж–Є–љ–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–Ї –±–µ–Ј –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Ъ–Т–Т –±—Л–ї–Њ –љ–∞ 25% –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –±–Њ–ї—М—И–µ, —З–µ–Љ –≤ –≥—А—Г–њ–њ–µ –Я–Є–Љ–∞—Д—Г—Ж–Є–љ–∞ (p=0,022). –Я–Њ –≤—Б–µ–є –≤–Є–і–Є–Љ–Њ—Б—В–Є, –њ—А–µ–≤–Њ—Б—Е–Њ–і—Б—В–≤–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ –љ–∞–і –Я–Є–Љ–∞—Д—Г—Ж–Є–љ–Њ–Љ –љ–∞ 7-–µ —Б—Г—В –њ–Њ—Б–ї–µ –љ–∞—З–∞–ї–∞ —В–µ—А–∞–њ–Є–Є —Б–≤—П–Ј–∞–љ–Њ —Б —В–µ–Љ, —З—В–Њ –ї–∞–Ї—В—Г–ї–Њ–Ј–µ, —Б–Њ–і–µ—А–ґ–∞—Й–µ–є—Б—П –≤ —Б–Њ—Б—В–∞–≤–µ –њ—А–µ–њ–∞—А–∞—В–∞ –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ, –і–ї—П –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –µ—Б—В–µ—Б—В–≤–µ–љ–љ–Њ–є –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л –≤–ї–∞–≥–∞–ї–Є—Й–∞ 4 —Б—Г—В –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ, —З—В–Њ–±—Л –њ—А–µ–њ–∞—А–∞—В –Љ–Њ–≥ –њ—А–Њ—П–≤–Є—В—М –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–µ –ї–µ—З–µ–±–љ—Л–µ —Б–≤–Њ–є—Б—В–≤–∞ —Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–Ї [19]. –Т–µ—А–Њ—П—В–љ–Њ, –Ј–∞ 7 —Б—Г—В –ї–∞–Ї—В—Г–ї–Њ–Ј–∞ –±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ –њ–Њ–≤–ї–Є—П–ї–∞ –љ–∞ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л –Є –њ–Њ–і–∞–≤–ї–µ–љ–Є–µ —А–Њ—Б—В–∞ –±–Њ–ї–µ–Ј–љ–µ—В–≤–Њ—А–љ—Л—Е –≥—А–Є–±–Њ–≤ —Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–Ї, —З—В–Њ –Њ—В—А–∞–Ј–Є–ї–Њ—Б—М –≤ –њ—А–µ–Њ–±–ї–∞–і–∞—О—Й–µ–Љ —З–Є—Б–ї–µ –њ–∞—Ж–Є–µ–љ—В–Њ–Ї –±–µ–Ј –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –Ъ–Т–Т –≤ –≥—А—Г–њ–њ–µ –≠–Ї–Њ—Д—Г—Ж–Є–љ–∞. –Э–∞ 37-–µ —Б—Г—В –Њ—В –љ–∞—З–∞–ї–∞ —В–µ—А–∞–њ–Є–Є —В–∞–Ї–Њ–є —А–∞–Ј–љ–Є—Ж—Л –Љ–µ–ґ–і—Г –≥—А—Г–њ–њ–∞–Љ–Є —Г–ґ–µ –љ–µ –љ–∞–±–ї—О–і–∞–ї–Є. –Т–µ—А–Њ—П—В–љ–Њ, —Н—В–Њ –±—Л–ї–Њ —Б–≤—П–Ј–∞–љ–Њ —Б –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ –њ—А–µ–Ї—А–∞—Й–µ–љ–Є–µ–Љ –і–µ–є—Б—В–≤–Є—П –љ–∞—В–∞–Љ–Є—Ж–Є–љ–∞ –≤ –Њ–±–µ–Є—Е –≥—А—Г–њ–њ–∞—Е –њ–Њ—Б–ї–µ –µ–≥–Њ –Њ—В–Љ–µ–љ—Л –љ–∞ 7-–є –і–µ–љ—М –Њ—В –љ–∞—З–∞–ї–∞ –ї–µ—З–µ–љ–Є—П, —З—В–Њ –њ–Њ–і—В–≤–µ—А–ґ–і–∞–µ—В –µ–≥–Њ –Њ—Б–љ–Њ–≤–љ—Г—О —А–Њ–ї—М –≤ –ї–µ—З–µ–љ–Є–Є –Ъ–Т–Т. –Ґ–∞–Ї–Њ–µ –њ—А–µ–і–њ–Њ–ї–Њ–ґ–µ–љ–Є–µ —Б–Њ–≥–ї–∞—Б—Г–µ—В—Б—П —Б –і–∞–љ–љ—Л–Љ–Є –і—А—Г–≥–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є, –≤ –Ї–Њ—В–Њ—А—Л—Е –Є–Ј—Г—З–∞–ї–∞—Б—М —З–∞—Б—В–Њ—В–∞ –љ–∞—Б—В—Г–њ–ї–µ–љ–Є—П –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —А–µ–Љ–Є—Б—Б–Є–Є (—В–∞–±–ї. 3). –Ч–љ–∞—З–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –Ј–љ–∞—З–Є–Љ–Њ—Б—В–Є (p) –Њ—Ж–µ–љ–Є–≤–∞–ї–Є –њ—А–Є —Б—А–∞–≤–љ–µ–љ–Є–Є –Њ–±–µ–Є—Е –≥—А—Г–њ–њ –њ–Њ –і–≤—Г—Б—В–Њ—А–Њ–љ–љ–µ–Љ—Г –Ї—А–Є—В–µ—А–Є—О ѕЗ2 –Я–Є—А—Б–Њ–љ–∞.

–Ъ–∞–Ї —Б–ї–µ–і—Г–µ—В –Є–Ј —В–∞–±–ї–Є—Ж—Л 3, —Г–ґ–µ –љ–∞ 4-–µ —Б—Г—В –Њ—В –љ–∞—З–∞–ї–∞ —В–µ—А–∞–њ–Є–Є –љ–∞–±–ї—О–і–∞–ї–∞—Б—М –≤—Л—Б–Њ–Ї–∞—П —З–∞—Б—В–Њ—В–∞ –Љ–Є–Ї—А–Њ–±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —А–µ–Љ–Є—Б—Б–Є–Є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–Ї, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ –Є –Я–Є–Љ–∞—Д—Г—Ж–Є–љ¬Ѓ, —З—В–Њ –≤—Л—А–∞–ґ–∞–ї–Њ—Б—М –≤ –Є—Б—З–µ–Ј–љ–Њ–≤–µ–љ–Є–Є –≤–Њ–Ј–±—Г–і–Є—В–µ–ї—П —Г 75 –Є 72% –њ–∞—Ж–Є–µ–љ—В–Њ–Ї —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–µ–љ–љ–Њ. –Я—А–Є —Н—В–Њ–Љ –Ј–љ–∞—З–Є–Љ—Л—Е –Њ—В–ї–Є—З–Є–є –Љ–µ–ґ–і—Г –≥—А—Г–њ–њ–∞–Љ–Є –њ–Њ —З–∞—Б—В–Њ—В–µ —Н–ї–Є–Љ–Є–љ–∞—Ж–Є–Є Candida albicans –љ–µ –≤—Л—П–≤–ї–µ–љ–Њ, —З—В–Њ, –њ–Њ –≤—Б–µ–є –≤–Є–і–Є–Љ–Њ—Б—В–Є, —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г–µ—В –Њ–± –Њ—В—Б—Г—В—Б—В–≤–Є–Є –њ—А—П–Љ–Њ–є –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –ї–∞–Ї—В—Г–ї–Њ–Ј—Л. –Я–Њ–ї—Г—З–µ–љ–љ—Л–µ —А–µ–Ј—Г–ї—М—В–∞—В—Л —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—В –і–∞–љ–љ—Л–Љ –і—А—Г–≥–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞—В–µ–ї–µ–є, –Ї–Њ—В–Њ—А—Л–µ –Њ—Ж–µ–љ–Є–≤–∞–ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є–љ—В—А–∞–≤–∞–≥–Є–љ–∞–ї—М–љ–Њ –њ—А–Є–Љ–µ–љ—П–µ–Љ–Њ–≥–Њ –љ–∞—В–∞–Љ–Є—Ж–Є–љ–∞ –≤ —Б—Е–Њ–ґ–µ–є –і–Њ–Ј–Є—А–Њ–≤–Ї–µ [20]. –Т —Ж–µ–ї–Њ–Љ –≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –ї–µ—З–µ–љ–Є—П –Ъ–Т–Т —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–љ–∞—П –≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–µ–њ–∞—А–∞—В–Њ–≤, —Б–Њ–і–µ—А–ґ–∞—Й–Є—Е –љ–∞—В–∞–Љ–Є—Ж–Є–љ, –Њ—Ж–µ–љ–Є–≤–∞–µ—В—Б—П –Ї–∞–Ї –≤—Л—Б–Њ–Ї–∞—П [20, 21].
–Я—А–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є —Г—Б—А–µ–і–љ–µ–љ–љ–Њ–≥–Њ —Б—А–Њ–Ї–∞ –љ–∞—Б—В—Г–њ–ї–µ–љ–Є—П –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є —А–µ–Љ–Є—Б—Б–Є–Є –≤ –≥—А—Г–њ–њ–∞—Е, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ –Є –Я–Є–Љ–∞—Д—Г—Ж–Є–љ¬Ѓ, –љ–∞–±–ї—О–і–∞–µ—В—Б—П –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –≠–Ї–Њ—Д—Г—Ж–Є–љ–∞ (—А–Є—Б. 1).
–Т –≥—А—Г–њ–њ–µ, –њ–Њ–ї—Г—З–∞–≤—И–µ–є –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —А–µ–Љ–Є—Б—Б–Є—П –љ–∞—Б—В—Г–њ–∞–ї–∞ –љ–∞ 0,7 —Б—Г—В —А–∞–љ—М—И–µ, —З–µ–Љ –≤ –≥—А—Г–њ–њ–µ –Я–Є–Љ–∞—Д—Г—Ж–Є–љ–∞. –Ґ–∞–Ї–∞—П —А–∞–Ј–љ–Є—Ж–∞ –≤ —Б–Ї–Њ—А–Њ—Б—В–Є –љ–∞—Б—В—Г–њ–ї–µ–љ–Є—П —А–µ–Љ–Є—Б—Б–Є–Є, –≤–µ—А–Њ—П—В–љ–µ–µ –≤—Б–µ–≥–Њ, —Б–≤—П–Ј–∞–љ–∞ —Б –њ—А–Њ—Ж–µ—Б—Б–Њ–Љ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л –≤–ї–∞–≥–∞–ї–Є—Й–∞ –Ј–∞ —Б—З–µ—В –і–µ–є—Б—В–≤–Є—П –ї–∞–Ї—В—Г–ї–Њ–Ј—Л –≤ —Б–Њ—Б—В–∞–≤–µ –≠–Ї–Њ—Д—Г—Ж–Є–љ–∞. –Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –ї–∞–Ї—В—Г–ї–Њ–Ј–∞ —Б–њ–Њ—Б–Њ–±–љ–∞ —Б—В–Є–Љ—Г–ї–Є—А–Њ–≤–∞—В—М —А–Њ—Б—В —А–∞–Ј–ї–Є—З–љ—Л—Е –њ—А–Њ–±–Є–Њ—В–Є—З–µ—Б–Ї–Є—Е –±–∞–Ї—В–µ—А–Є–є, –љ–∞–њ—А–Є–Љ–µ—А —В–µ—Е, –Ї–Њ—В–Њ—А—Л–µ –Є–≥—А–∞—О—В –њ—А–Є–Њ—А–Є—В–µ—В–љ—Г—О —А–Њ–ї—М –≤ –Љ–Є–Ї—А–Њ–±–Є–Њ—Ж–µ–љ–Њ–Ј–µ –≤–ї–∞–≥–∞–ї–Є—Й–∞ –Є –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—О—В –Ј–∞—Й–Є—В—Г –Њ—В —А–∞–Ј–ї–Є—З–љ—Л—Е –њ–∞—В–Њ–≥–µ–љ–Њ–≤ [19].

–°–Њ–і–µ—А–ґ–∞–љ–Є–µ –ї–∞–Ї—В–Њ–±–∞–Ї—В–µ—А–Є–є –≤ –Љ–∞–Ј–Ї–∞—Е –њ–∞—Ж–Є–µ–љ—В–Њ–Ї –Њ–±–µ–Є—Е –≥—А—Г–њ–њ –њ–Њ–Ї–∞–Ј–∞–ї–Њ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —З–Є—Б–ї–µ–љ–љ–Њ—Б—В–Є Lactobacillus spp. –≤ –≥—А—Г–њ–њ–µ, –њ–Њ–ї—Г—З–∞–≤—И–µ–є –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ (—А–Є—Б. 2).
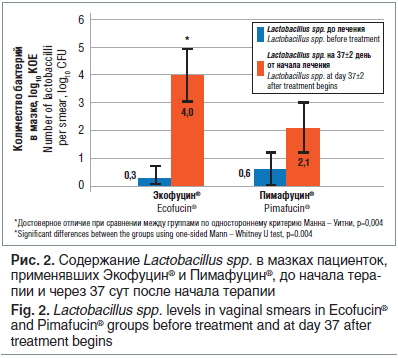
–Ъ–∞–Ї –≤–Є–і–љ–Њ –Є–Ј —А–Є—Б—Г–љ–Ї–∞ 2, —Г—А–Њ–≤–љ–Є Lactobacillus spp. —Г –њ–∞—Ж–Є–µ–љ—В–Њ–Ї –і–Њ –љ–∞—З–∞–ї–∞ —В–µ—А–∞–њ–Є–Є –≤ –Њ–±–µ–Є—Е –≥—А—Г–њ–њ–∞—Е –Ј–љ–∞—З–Є–Љ–Њ –љ–µ —А–∞–Ј–ї–Є—З–∞–ї–Є—Б—М –Љ–µ–ґ–і—Г —Б–Њ–±–Њ–є. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ –љ–∞ 37-–µ —Б—Г—В –њ–Њ—Б–ї–µ –љ–∞—З–∞–ї–∞ –ї–µ—З–µ–љ–Є—П –≤ –≥—А—Г–њ–њ–µ, –њ–Њ–ї—Г—З–∞–≤—И–µ–є –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ, –љ–∞–±–ї—О–і–∞–ї–Є –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —З–Є—Б–ї–∞ Lactobacillus spp. –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –≤ 100 —А–∞–Ј –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –≥—А—Г–њ–њ–Њ–є –њ–∞—Ж–Є–µ–љ—В–Њ–Ї, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –Я–Є–Љ–∞—Д—Г—Ж–Є–љ¬Ѓ. –Ґ–∞–Ї–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —З–Є—Б–ї–∞ Lactobacillus spp., –≤–µ—А–Њ—П—В–љ–Њ, —Б–≤—П–Ј–∞–љ–Њ —Б –њ—А—П–Љ—Л–Љ –і–µ–є—Б—В–≤–Є–µ–Љ –ї–∞–Ї—В—Г–ї–Њ–Ј—Л, –Ї–Њ—В–Њ—А–∞—П, –Ї–∞–Ї –Є–Ј–≤–µ—Б—В–љ–Њ, —П–≤–ї—П–µ—В—Б—П –њ—А–µ–і–њ–Њ—З—В–Є—В–µ–ї—М–љ—Л–Љ —Б—Г–±—Б—В—А–∞—В–Њ–Љ –і–ї—П —Н—В–Є—Е –±–∞–Ї—В–µ—А–Є–є –Є —Г—Б–Є–ї–Є–≤–∞–µ—В –Є—Е —А–Њ—Б—В [19]. –Ґ–∞–Ї–ґ–µ –Љ–Њ–ґ–љ–Њ –Њ—В–Љ–µ—В–Є—В—М —В–µ–љ–і–µ–љ—Ж–Є—О –Ї —Г–≤–µ–ї–Є—З–µ–љ–Є—О —З–Є—Б–ї–∞ Lactobacillus spp. –≤ –≥—А—Г–њ–њ–µ –Я–Є–Љ–∞—Д—Г—Ж–Є–љ–∞, —Б–Њ–њ—А—П–ґ–µ–љ–љ—Г—О, —Б–Ї–Њ—А–µ–µ –≤—Б–µ–≥–Њ, —Б –µ—Б—В–µ—Б—В–≤–µ–љ–љ—Л–Љ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є–µ–Љ –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л, —З—В–Њ –њ–Њ–і—В–≤–µ—А–ґ–і–∞–µ—В—Б—П –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П–Љ–Є –і—А—Г–≥–Є—Е –∞–≤—В–Њ—А–Њ–≤ [21]. –£—З–Є—В—Л–≤–∞—П, —З—В–Њ –Ї 37-–Љ—Г –і–љ—О –њ–Њ—Б–ї–µ –љ–∞—З–∞–ї–∞ —В–µ—А–∞–њ–Є–Є –ї–∞–Ї—В—Г–ї–Њ–Ј–∞ –љ–µ –њ–Њ—Б—В—Г–њ–∞–ї–∞ –≤–Њ –≤–ї–∞–≥–∞–ї–Є—Й–µ –њ–∞—Ж–Є–µ–љ—В–Њ–Ї –≤–Љ–µ—Б—В–µ —Б –њ—А–µ–њ–∞—А–∞—В–Њ–Љ –±–Њ–ї–µ–µ 30 –і–љ–µ–є, –Љ–Њ–ґ–љ–Њ —Б—Г–і–Є—В—М –Њ —Б—В–Њ–є–Ї–Њ–Љ –Є –і–ї–Є—В–µ–ї—М–љ–Њ–Љ —Н—Д—Д–µ–Ї—В–µ –ї–∞–Ї—В—Г–ї–Њ–Ј—Л. –£—А–Њ–≤–љ–Є Lactobacillus spp., –Ї–Њ—В–Њ—А—Л–µ –±—Л–ї–Є –≤—Л—П–≤–ї–µ–љ—Л –≤ —Е–Њ–і–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –љ–µ —П–≤–ї—П—О—В—Б—П –і–Њ—Б—В–∞—В–Њ—З–љ—Л–Љ–Є –Є —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є–Љ–Є –љ–Њ—А–Љ–∞–ї—М–љ–Њ–Љ—Г —Б–Њ—Б—В–∞–≤—Г –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л –≤–ї–∞–≥–∞–ї–Є—Й–∞. –Ґ–∞–Ї, —Б—З–Є—В–∞–µ—В—Б—П, —З—В–Њ –≤ –љ–Њ—А–Љ–µ —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ –ї–∞–Ї—В–Њ–±–∞–Ї—В–µ—А–Є–є –і–Њ–ї–ґ–љ–Њ –±—Л—В—М –љ–µ –Љ–µ–љ–µ–µ 109 –Ъ–Ю–Х/–Љ–ї, —В. –µ. –≤ 1000вАУ10000 —А–∞–Ј –±–Њ–ї—М—И–µ, —З–µ–Љ –љ–∞–±–ї—О–і–∞–ї–Є –≤ –і–∞–љ–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є (–≤ –њ–µ—А–µ—Б—З–µ—В–µ —Б –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –Ъ–Ю–Х –≤ –Љ–∞–Ј–Ї–µ). –Я–Њ –≤—Б–µ–є –≤–Є–і–Є–Љ–Њ—Б—В–Є, –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ –≤—Л—Б–Њ–Ї–Є–є —Г—А–Њ–≤–µ–љ—М –ї–∞–Ї—В–Њ–±–∞–Ї—В–µ—А–Є–є –≤–Њ –≤–ї–∞–≥–∞–ї–Є—Й–µ –њ–Њ—Б–ї–µ —В–µ—А–∞–њ–Є–Є, –Ї–Њ—В–Њ—А—Л–є –љ–µ –Љ–Њ–ґ–µ—В –Њ–±–µ—Б–њ–µ—З–Є—В—М –љ–∞–і–ї–µ–ґ–∞—Й—Г—О –Ј–∞—Й–Є—В—Г –Њ—В –њ–∞—В–Њ–≥–µ–љ–Њ–≤, –Љ–Њ–ґ–µ—В –Њ–Ї–∞–Ј–∞—В—М—Б—П –њ—А–Є—З–Є–љ–Њ–є —А–∞–Ј–≤–Є—В–Є—П —А–µ—Ж–Є–і–Є–≤–Њ–≤ –Ъ–Т–Т, –Њ–±—Л—З–љ–Њ –≤–Њ–Ј–љ–Є–Ї–∞—О—Й–Є—Е –≤ 10% —Б–ї—Г—З–∞–µ–≤ [1]. –£—З–Є—В—Л–≤–∞—П –њ–Њ–ї—Г—З–µ–љ–љ—Л–є –≤ —Е–Њ–і–µ –і–∞–љ–љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Њ–њ—Л—В –Є–љ—В—А–∞–≤–∞–≥–Є–љ–∞–ї—М–љ–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–∞ –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ, –Љ–Њ–ґ–љ–Њ –њ—А–µ–і–њ–Њ–ї–Њ–ґ–Є—В—М, —З—В–Њ –Љ–µ—Б—В–љ–Њ–µ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–Њ–≤, —Б–Њ–і–µ—А–ґ–∞—Й–Є—Е –ї–∞–Ї—В—Г–ї–Њ–Ј—Г, —Б—А–∞–Ј—Г –њ–Њ—Б–ї–µ —В–µ—А–∞–њ–Є–Є –Ъ–Т–Т –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤—Л–Љ–Є —Б—А–µ–і—Б—В–≤–∞–Љ–Є, —В–∞–Ї–Є–Љ–Є –Ї–∞–Ї –љ–∞—В–∞–Љ–Є—Ж–Є–љ, –≤ —В–µ—З–µ–љ–Є–µ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е 7 –і–љ–µ–є –њ–Њ–Ј–≤–Њ–ї–Є—В –±–Њ–ї–µ–µ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–Є—В—М –љ–Њ—А–Љ–∞–ї—М–љ—Г—О –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Г –≤–ї–∞–≥–∞–ї–Є—Й–∞ –Є –Њ–±–µ—Б–њ–µ—З–Є—В—М –Ј–љ–∞—З–Є–Љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П —А–µ—Ж–Є–і–Є–≤–Њ–≤ –Ъ–Т–Т. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –ї–∞–Ї—В—Г–ї–Њ–Ј—Л —Б –љ–∞—В–∞–Љ–Є—Ж–Є–љ–Њ–Љ –њ—А–Є –Ъ–Т–Т —В–∞–Ї–ґ–µ –њ–µ—А—Б–њ–µ–Ї—В–Є–≤–љ–Њ, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –і–∞–µ—В –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –±–Њ–ї–µ–µ –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ–Љ—Г –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—О –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л –≤–ї–∞–≥–∞–ї–Є—Й–∞ —Г–ґ–µ –љ–∞ —Н—В–∞–њ–µ –ї–µ—З–µ–љ–Є—П.
–Ю–±—А–∞—Й–∞–µ—В –љ–∞ —Б–µ–±—П –≤–љ–Є–Љ–∞–љ–Є–µ —Е–Њ—А–Њ—И–∞—П –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –њ—А–µ–њ–∞—А–∞—В–∞ –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ –њ–∞—Ж–Є–µ–љ—В–Ї–∞–Љ–Є –≤ —В–µ—З–µ–љ–Є–µ –≤—Б–µ–≥–Њ –Ї—Г—А—Б–∞ —В–µ—А–∞–њ–Є–Є –Ъ–Т–Т. –Т —А–µ–Ј—Г–ї—М—В–∞—В–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –љ–µ –±—Л–ї–Њ –Њ—В–Љ–µ—З–µ–љ–Њ –љ–Є –Њ–і–љ–Њ–≥–Њ —Б–ї—Г—З–∞—П –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є –љ–∞ –і–∞–љ–љ—Л–є –њ—А–µ–њ–∞—А–∞—В, –∞ —В–∞–Ї–ґ–µ –Ї–∞–Ї–Є—Е-–ї–Є–±–Њ –Љ–µ—Б—В–љ—Л—Е –Є–ї–Є –Њ–±—Й–Є—Е –Њ—В–Ї–ї–Њ–љ–µ–љ–Є–є –≤ –Ј–і–Њ—А–Њ–≤—М–µ –њ–∞—Ж–Є–µ–љ—В–Њ–Ї, –Ї–Њ—В–Њ—А—Л–µ –Љ–Њ–≥–ї–Є –±—Л –±—Л—В—М —Б–≤—П–Ј–∞–љ—Л —Б –µ–≥–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ.
–Ч–∞–Ї–ї—О—З–µ–љ–Є–µ
–Т —Е–Њ–і–µ –њ—А–Њ–≤–µ–і–µ–љ–Є—П –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤–Њ–≥–Њ –Њ—В–Ї—А—Л—В–Њ–≥–Њ —Б—А–∞–≤–љ–Є—В–µ–ї—М–љ–Њ–≥–Њ —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –њ—А–µ–њ–∞—А–∞—В–∞ –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ —Б—Г–њ–њ–Њ–Ј–Є—В–Њ—А–Є–Є –≤–∞–≥–Є–љ–∞–ї—М–љ—Л–µ (–Р–Ю ¬Ђ–Р–Т–Т–Р –†–£–°¬ї, –†–Њ—Б—Б–Є—П), —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ 100 –Љ–≥ –љ–∞—В–∞–Љ–Є—Ж–Є–љ–∞ –Є —Б—В–Є–Љ—Г–ї—П—В–Њ—А —А–Њ—Б—В–∞ –љ–Њ—А–Љ–∞–ї—М–љ–Њ–є –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л –≤–ї–∞–≥–∞–ї–Є—Й–∞ вАФ –њ—А–µ–±–Є–Њ—В–Є–Ї –ї–∞–Ї—В—Г–ї–Њ–Ј—Г, –Є –њ—А–µ–њ–∞—А–∞—В–∞ —Б—А–∞–≤–љ–µ–љ–Є—П –Я–Є–Љ–∞—Д—Г—Ж–Є–љ¬Ѓ —Б—Г–њ–њ–Њ–Ј–Є—В–Њ—А–Є–Є –≤–∞–≥–Є–љ–∞–ї—М–љ—Л–µ, —Б–Њ–і–µ—А–ґ–∞—Й–Є–µ 100 –Љ–≥ –љ–∞—В–∞–Љ–Є—Ж–Є–љ–∞, —Г 72 –њ–∞—Ж–Є–µ–љ—В–Њ–Ї —Б –і–Є–∞–≥–љ–Њ–Ј–Њ–Љ ¬Ђ–Њ—Б—В—А—Л–є –Ъ–Т–Т¬ї –±—Л–ї–Є –њ–Њ–ї—Г—З–µ–љ—Л —А–µ–Ј—Г–ї—М—В–∞—В—Л, —Б–≤–Є–і–µ—В–µ–ї—М—Б—В–≤—Г—О—Й–Є–µ –Њ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –≤—Л—Б–Њ–Ї–Њ–є –Є —Б—Е–Њ–ґ–µ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В–Є –њ—А–µ–њ–∞—А–∞—В–Њ–≤, —Б–Њ–і–µ—А–ґ–∞—Й–Є—Е –љ–∞—В–∞–Љ–Є—Ж–Є–љ. –Я—А–Є —Н—В–Њ–Љ —Б–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–Ї, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ, –≤—Л–Ј–і–Њ—А–Њ–≤–ї–µ–љ–Є–µ –љ–∞—Б—В—Г–њ–∞–ї–Њ –±—Л—Б—В—А–µ–µ.–Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –Њ—В–Љ–µ—З–µ–љ–Њ –±–Њ–ї–µ–µ –Ј–љ–∞—З–Є–Љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞ –≠–Ї–Њ—Д—Г—Ж–Є–љ¬Ѓ –љ–∞ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —Г—А–Њ–≤–љ—П —Б–Њ–±—Б—В–≤–µ–љ–љ—Л—Е Lactobacillus spp. —Г –њ–∞—Ж–Є–µ–љ—В–Њ–Ї, —З—В–Њ –Є–Љ–µ–µ—В –±–Њ–ї—М—И–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –і–ї—П –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –±–∞–ї–∞–љ—Б–∞ –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л –≤–ї–∞–≥–∞–ї–Є—Й–∞. –Т —Ж–µ–ї–Њ–Љ –Є–љ—В—А–∞–≤–∞–≥–Є–љ–∞–ї—М–љ–Њ–µ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –ї–∞–Ї—В—Г–ї–Њ–Ј—Л –≤–Љ–µ—Б—В–µ —Б–Њ —Б—В–∞–љ–і–∞—А—В–љ—Л–Љ –Љ–µ—Б—В–љ—Л–Љ –ї–µ—З–µ–љ–Є–µ–Љ –њ—А–Њ—В–Є–≤–Њ–≥—А–Є–±–Ї–Њ–≤—Л–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є, –∞ —В–∞–Ї–ґ–µ –і–ї—П –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –Љ–Є–Ї—А–Њ—Д–ї–Њ—А—Л –≤–ї–∞–≥–∞–ї–Є—Й–∞ —П–≤–ї—П–µ—В—Б—П –њ–µ—А—Б–њ–µ–Ї—В–Є–≤–љ—Л–Љ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–µ–Љ –≤ —В–µ—А–∞–њ–Є–Є –Ъ–Т–Т.
–°–≤–µ–і–µ–љ–Є—П –Њ–± –∞–≤—В–Њ—А–∞—Е:
–Ъ—А–Њ—В–Є–љ –Я–∞–≤–µ–ї –Э–∞—Г–Љ–Њ–≤–Є—З вАФ –і.–Љ.–љ., –њ—А–Њ—Д–µ—Б—Б–Њ—А.
–Ъ–Є—А–Є–ї–µ–љ–Ї–Њ –Ю–Ї—Б–∞–љ–∞ –Т–∞—Б–Є–ї—М–µ–≤–љ–∞ вАФ –≤—А–∞—З –∞–Ї—Г—И–µ—А-–≥–Є–љ–µ–Ї–Њ–ї–Њ–≥, –Ј–∞–≤–µ–і—Г—О—Й–∞—П –Њ—В–і–µ–ї–µ–љ–Є–µ–Љ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–є –њ–Њ–Љ–Њ—Й–Є, ORCID iD 0000-0003-2521-4999.
–°–Я–± –У–С–£–Ч –У–Ъ–Ф–¶ ¬Ђ–Ѓ–≤–µ–љ—В–∞¬ї. 190020, –†–Њ—Б—Б–Є—П, –≥. –°–∞–љ–Ї—В-–Я–µ—В–µ—А–±—Г—А–≥, –°—В–∞—А–Њ-–Я–µ—В–µ—А–≥–Њ—Д—Б–Ї–Є–є –њ—А., –і. 12.
–Ъ–Њ–љ—В–∞–Ї—В–љ–∞—П –Є–љ—Д–Њ—А–Љ–∞—Ж–Є—П: –Ъ–Є—А–Є–ї–µ–љ–Ї–Њ –Ю–Ї—Б–∞–љ–∞ –Т–∞—Б–Є–ї—М–µ–≤–љ–∞, e-mail: okv333@yandex.ru. –Я—А–Њ–Ј—А–∞—З–љ–Њ—Б—В—М —Д–Є–љ–∞–љ—Б–Њ–≤–Њ–є –і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є: –љ–Є–Ї—В–Њ –Є–Ј –∞–≤—В–Њ—А–Њ–≤ –љ–µ –Є–Љ–µ–µ—В —Д–Є–љ–∞–љ—Б–Њ–≤–Њ–є –Ј–∞–Є–љ—В–µ—А–µ—Б–Њ–≤–∞–љ–љ–Њ—Б—В–Є –≤ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л—Е –Љ–∞—В–µ—А–Є–∞–ї–∞—Е –Є–ї–Є –Љ–µ—В–Њ–і–∞—Е. –Ъ–Њ–љ—Д–ї–Є–Ї—В –Є–љ—В–µ—А–µ—Б–Њ–≤ –Њ—В—Б—Г—В—Б—В–≤—Г–µ—В. –°—В–∞—В—М—П –њ–Њ—Б—В—Г–њ–Є–ї–∞ 21.04.2019.
About the authors:
Pavel N. Krotin вАФ MD, PhD, Professor;
Oksana V. Kirilenko вАФ MD, Head of the Outpatient Department, ORCID iD 0000-0003-2521-4999.
City Consultative Diagnostic Center вАЬJuventaвАЭ. 12, Staro-Petergofskiy Pass., St. Petersburg, 190020, Russian Federation.
Contact information: Oksana V. Kirilenko, E-mail: okv333@yandex.ru. Financial Disclosure: no author has a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 21.04.2019.








.gif)



