Введение
Проблема роста инфекций, передаваемых половым путем, и воспалительных заболеваний органов малого таза является традиционно актуальной на протяжении последних лет. Воспалительные заболевания урогенитального тракта, обусловленные патогенными и условно-патогенными микроорганизмами, остаются серьезной проблемой в связи с возможностью развития тяжелых осложнений, связанных с репродуктивной функцией. В структуре гинекологических нозологий они занимают первое место и выявляются у 60–65% всех гинекологических больных [1, 2]. В настоящее время для инфекционных заболеваний женских половых органов характерны смешанная этиология, стертая или бессимптомная клиническая картина, высокая частота микст-инфекций, склонность к рецидивированию [3–5]. Инфекционный вульвовагинит может быть результатом размножения патогенных или условно-патогенных микроорганизмов, которые становятся патогенными в результате дисбаланса в экосистеме, развившегося вследствие каких-либо заболеваний или их лечения [6–8]. Этиология вагинитов разнообразна: Trichomonas vaginalis (до 10% от числа вульвовагинитов), Candida spp. (до 25%), анаэробные микроорганизмы (до 30%), смешанные инфекции (15–20%) [6, 9]. Этиологическим фактором развития воспалительных заболеваний женской репродуктивной системы могут являться факультативная и облигатная анаэробная флора бактериального вагиноза и другие грамположительные и грамотрицательные анаэробные и аэробные бактерии, при этом в 20% случаев возбудителей выявить не удается [10, 11].
Воспалительные заболевания довольно часто протекают торпидно, без проявлений общей интоксикации и выраженного болевого синдрома. Это приводит к поздней диагностике и лечению, которое в ряде случаев не проводят вообще. Все эти факторы способствуют формированию различных осложнений на уровне шейки матки, матки и ее придатков [12, 13]. Последнее десятилетие в структуре инфекций нижнего отдела половых путей преобладают бактериальный вагиноз и кандидоз гениталий, часто характеризующиеся рецидивирующим течением. Причины рецидивов разнообразны: неполная санация влагалища, низкая комплаентность пациенток, сохраняющийся или сформировавшийся на фоне терапии дисбиоз влагалища [12–15], неконтролируемое применение антибактериальных препаратов, эндокринная патология, нарушения локального мукозального иммунитета [16, 17]. Имеет определенное значение неадекватная контрацепция (химические спермициды, комбинированные гормональные контрацептивные средства с высоким содержанием эстрогенов, нарушение правил применения внутриматочной контрацепции, иммунодефицитные состояния, особенно на уровне вагинального эпителия [12, 18, 19].
Кроме того, инфекционная патология урогенитального тракта у женщин занимает одно из ведущих мест в структуре материнской заболеваемости и смертности. Интерес к этой проблеме связан не только с ее частотой, но и с возможностью передачи инфекции плоду, перинатальными потерями и заболеваемостью детей первых дней жизни. Инфекционный процесс нарушает физиологическое течение беременности, что может сопровождаться ее несвоевременным прерыванием и осложненным течением (травматизм в родах, послеродовые инфекционные осложнения) [12, 16, 18, 19].
Международные и российские рекомендации по лечению бактериального вагиноза и вульвовагинального кандидоза предусматривают несколько схем терапии данных заболеваний [20–22]. При этом основными целями лечения считаются: клиническое выздоровление; нормализация микробиологических показателей; предотвращение развития осложнений, связанных с беременностью, послеродовым периодом и выполнением инвазивных гинекологических процедур. Элиминация анаэробных микроорганизмов достигается с помощью применения препаратов группы 5-нитроимидазола или клиндамицина [20]. Из системных антимикотиков наиболее распространенным и эффективным на сегодняшний день признан флуконазол [23]. Наибольшие трудности в выборе терапии бактериального вагиноза представляют собой беременные женщины, тем не менее
местное применение клиндамицина фосфата во II–III триместрах гестации не противопоказано [20–21], а антимикотический антибиотик натамицин может применяться даже в I триместре [23].
С учетом вышеизложенного целью настоящей работы является оценка клинического опыта различных вариантов ведения женщин с урогенитальными инфекциями.
Материал и методы
Проведен анализ терапии 32 пациенток со смешанной формой урогенитальной инфекции (сочетание бактериального вагиноза и вульвовагинального кандидоза), 31 пациентки с сочетанной инфекцией урогенитального тракта (бактериальный вагиноз и хламидийная инфекция) и 28 беременных женщин в сроке гестации 28–36 нед. с диагностированным бактериальным вагинозом. Исследования проводились на кафедре акушерства, гинекологии и перинатологии ФГБОУ ВО «Кубанский государственный медицинский университет» Минздрава России, в женских консультациях г. Краснодара. Всем женщинам проведено обследование согласно приказу № 572н от 12.11.2012
Министерства здравоохранения Российской Федерации.
Состояние вагинальной микрофлоры оценивали по унифицированной схеме Херлена с классификацией результатов по Е.Ф. Кире (2011) [12]. Для обнаружения C. trachomatis использовался метод полимеразной цепной реакции (ПЦР). Оценка состояния микробиоты урогенитального тракта проводилась с помощью ПЦР с детекцией результатов в режиме реального времени (ПЦР-РВ) путем проведения анализа Фeмофлор-16 (OOO «НПO ДНK-Тeхнология», Мoсквa), диагностика инфицированности различными видами Candida spp. — с помощью прямой микроскопии, посева с выделением чистой культуры и окончательной идентификации возбудителя (система API 20 C Aux BioMerieux, Франция). Количественная оценка урогенитальной биоты проводилась в абсолютных и относительных показателях. Абсолютный показатель количества исходной дезоксирибонуклеиновой кислоты (ДНК) рассчитывали методом прямого сравнения графиков накопления (Ср). B абсолютных значениях выражали следующие показатели: общую бактериальную массу (ОБМ), содержание Mycоplаsma hоminis, Urеаplasma spp. (urеаlyticum+parvum), Cаndida spp. Диагностически значимый показатель для Mycoplasma hominis, Ureaplasma spp. был принят равным 104 ГЭ/мл, Candida spp. — 103 ГЭ/мл. Для количественной оценки нормофлоры и условно-патогенной микрофлоры (УПМ) использовали относительные показатели, которые рассчитывали как разницу логарифмов по основанию 10 по формуле: log10(-)=log10х – log10y. Относительный показатель нормофлоры представлял собой разницу логарифмов, полученных для общей бактериальной массы и нормофлоры. При величине данной разницы >1 расценивали снижение нормофлоры как значительное. Относительный показатель УПМ представлял собой разницу логарифмов нормофлоры и конкретного микроорганизма и в норме должен быть не менее 3. Анализ результатов лабораторного заключения позволяет учитывать взаимное содержание (доли) нормофлоры и УПМ. C целью оценки долевого содержания нормофлоры и УПМ рассчитывали сумму всех выделенных микроорганизмов. Для объективизации полученных данных и удобства интерпретации результатов долю нормофлоры и УПМ рассчитывали как процентное отношение абсолютного ее количества к сумме всех выделенных микроорганизмов.
Результаты исследований были обработаны методом вариационной статистики с определением критерия Фишера (F) для оценки непараметрических показателей групп малых выборок и критерия Стьюдента (t) для независимых групп. Анализ проводился с использованием программы Statistica 6.0.
Результаты и обсуждение
Смешанная форма урогенитальной инфекции (бактериальный вагиноз + вульвовагинальный кандидоз) у небеременных
Наблюдались и были обследованы 32 женщины в возрасте от 18 до 38 лет (средний возраст — 28,1±3,6 года) у которых была диагностирована смешанная форма урогенитальной инфекции (сочетание бактериального вагиноза и вульвовагинального кандидоза). По поводу вульвовагинального кандидоза было зарегистрировано первичное обращение (острый вульвовагинальный кандидоз). Все больные, включенные в выборку, в той или иной степени имели определенные клинические проявления (рис. 1). Превалировали жалобы на выделения из половых путей в повышенном количестве «слизисто-молочного» и «творожистого» характера с неприятным запахом, субъективные ощущения в виде зуда, жжения, болей при мочеиспускании, болезненности полового акта (диспареуния).
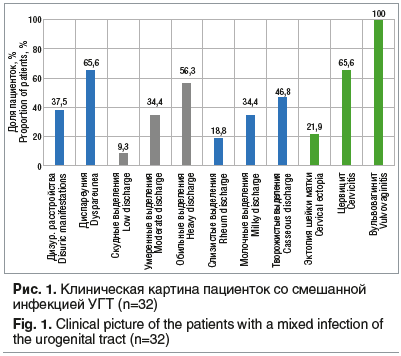
При объективном исследовании отмечались изменения слизистых, характерные для вульвовагинита (отечность, гиперемия слизистых влагалища и вульвы, иногда изъязвления и трещины в области наружных половых органов), мацерация половых губ и аногенитальной зоны.
Вагинальная микроскопическая картина морфотипов микроорганизмов соответствовала понятию вагинального дисбиоза. Нормальное количество лактобацилл определялось лишь в 9,4% случаев, при этом условно-патогенная микрофлора в основном была представлена Gardnerella vaginalis, Mobiluncus spp. и Bacteroides spp. — 93,7%, 78,1% и 43,7% соответственно (рис. 2).
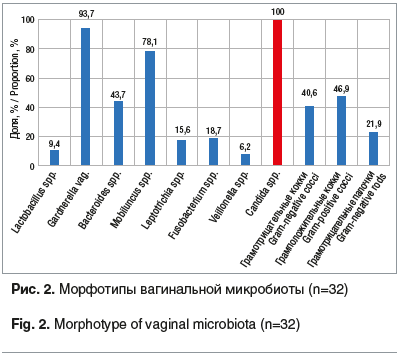
Также преобладала кокковая микрофлора (в сумме 87,5%). Оценка признаков бактериального вагиноза по методу Ньюджента (1991) выявила в 100% случаев 7–10 баллов (бактериальный вагиноз).
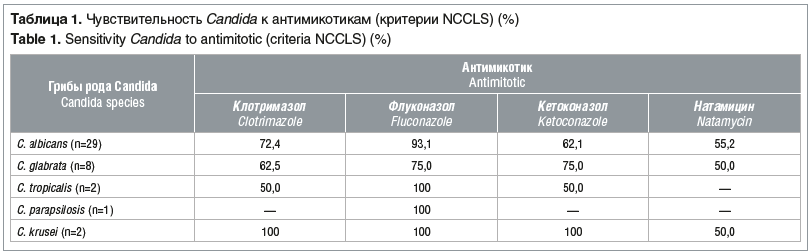
В соответствии с критериями NCCLS выделенные штаммы C. albicans оказались наиболее чувствительными к флуконазолу. C. glabrata, C. tropicalis, C. parapsilosis и C. krusei проявили себя более устойчиво к современным антимикотикам, но, учитывая их малую выборку, результаты считаются нерепрезентативными (табл. 1).
На основании клинико-микробиологического обследования данному контингенту пациенток была назначена комплексная терапия, включавшая местное применение клиндамицина фосфата (Далацин® (Pfizer Inc., USA) — вагинальные суппозитории 100 мг 1 р./сут № 3) и перорально флуконазол 150 мг (Дифлюкан® (Pfizer Inc., USA)) № 1 (однократно в первый день терапии клиндамицином). Выбор вышеперечисленных препаратов осуществлялся в соответствии с международными и российскими рекомендациями по лечению бактериального вагиноза и вульвовагинального кандидоза [20–22].
Клиническое излечение при обследовании через 14 дней после окончания терапии составило 93,7%, остальные 6,3% пациенток зафиксировали значительное улучшение (рис. 3).
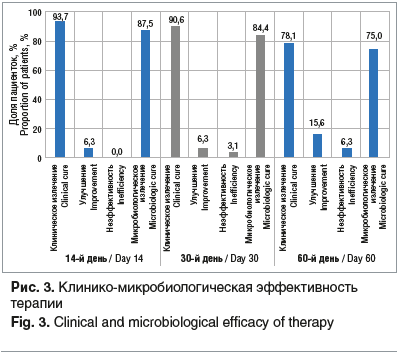
Через 30 дней излечение (отсутствие симптоматики
смешанной инфекции урогенитального тракта) выявлено у 90,6% женщин. При этом частота рецидива (неэффективность терапии) на данном сроке мониторинга составила 3,1%. Через 60 дней мониторинга частота клинических рецидивов составила 6,3%. Микробиологическая эффективность на данных сроках наблюдения составила, соответственно, 87,5–84,4–75,0%. При этом пациентки с оценкой степени бактериального вагиноза 7–10 баллов по Ньюдженту через 14 дней от начала терапии отсутствовали, а через 1 и 2 мес. их количество составило 6,3%.
Таким образом, проведенное клиническое исследование показало высокую эффективность сочетанного применения клиндамицина и флуконазола в терапии смешанных форм урогенитальной инфекции.
Смешанная форма урогенитальной инфекции (бактериальный вагиноз + хламидийная инфекция) у небеременных
Наблюдалась 31 женщина в возрасте от 19 до 32 лет (средний возраст — 25,4±4,1 года), у которых была диагностирована смешанная форма урогенитальной инфекции (сочетание бактериального вагиноза и хламидийной инфекции). В клинической картине присутствовали жалобы на «слизисто-гноевидные» выделения из половых путей с неприятным запахом, зуд в области половых органов, боли при половом акте и мочеиспускании (рис. 4).
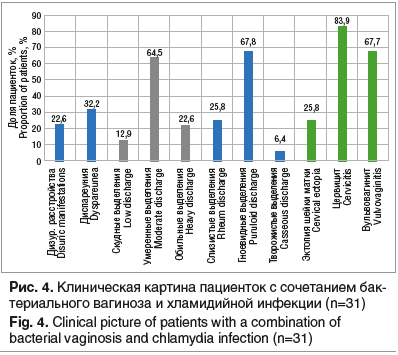
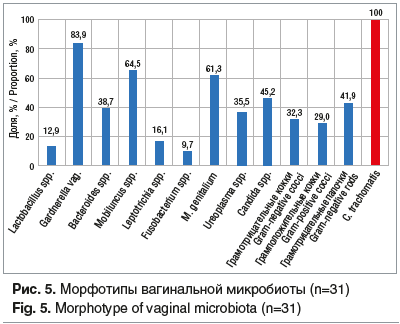
Анализ вагинальной микробиоты выявил, кроме наличия C. trachomatis на фоне выраженного снижения количества лактобактерий, достаточно частое присутствие M. genitalium (61,3%), Urеаplasma spp. (35,5%) и гарднерелл (83,9%) (рис. 5). Оценка признаков бактериального вагиноза по Ньюдженту выявила в 90,3% 7–10 баллов (бактериальный вагиноз).
Была проведена комплексная терапия, включающая местное применение клиндамицина фосфата (Далацин® вагинальные суппозитории 100 мг 1 р./сут № 3) и пер-орально азитромицин по схеме (1-й день 500 мг, 2–5-й дни по 250 мг). Через 2 нед. после окончания терапии клиническое излечение (отсутствие симптоматики смешанной инфекции урогенитального тракта) выявлено у 90,3% больных, неэффективность терапии зарегистрирована лишь в 1 случае (3,2%) (рис. 6). Через 1 и 2 мес. излечение составило, соответственно, 83,9 и 74,1%.
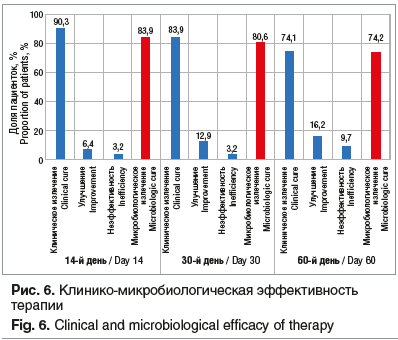
Микробиологическая эффективность на данных сроках наблюдения составила, соответственно, 83,9–80,6–74,2%. При этом пациентки с оценкой степени бактериального вагиноза 7–10 баллов по Ньюдженту через 14 дней от начала терапии отсутствовали, а через 1 и 2 мес. их количество составило 9,7%.
Бактериальный вагиноз у беременных
Проведено лечение 28 беременных женщин с бактериальным вагинозом в сроке гестации 28–36 нед. В клинической картине преобладали жалобы на выделения из половых путей с неприятным запахом, у 42,8% пациенток жалобы отсутствовали. При гинекологическом исследовании выявлялись признаки вагинита (71,4%) и цервицита (57,1%). При микробиологическом исследовании методом ПЦР-РВ обращали на себя внимание низкое содержание лактофлоры (10,7%) и преобладание анаэробной микрофлоры.
В качестве базовой терапии выбраны вагинальный крем 2%, содержащий в 1 г 20 мг клиндамицина фосфата (Далацин® крем вагинальный 100 мг/сут № 7 — 1 аппликатор (5 г) — 100 мг клиндамицина). Лечение сопутствующего кандидоза проводилось полиеновым макролидом (натамицин) (интравагинально в дозе 100 мг 1 р./сут в течение 6 дней). В качестве последующей деконтаминационной терапии проводилось местное лечение эубиотиком, содержащим не менее 100 млн Lactobacillus acidophilus (по 1 свече на ночь интравагинально за 3 дня до начала преиндукции в течение 6 дней). Все вышеперечисленные препараты разрешены к применению во II–III триместрах беременности.
Микробиологический контроль эффективности терапии проводился через 7 дней после окончания лечения.
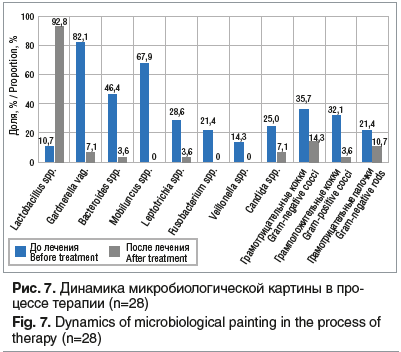
На фоне проводимой деконтаминационной и последующей контаминационной терапии у пациенток зарегистрированы увеличение количества лактобактерий (до 92,8%), уменьшение количества гарднерелл (с 82,1% до 7,1%), нивелирование Mobiluncus spp. и Veillonella spp., а также выраженное уменьшение грамположительной и грамотрицательной микрофлоры (рис. 7).
Заключение
В ходе проведенного исследования у пациенток с различными формами инфекции урогенитального тракта выявлена высокая эффективность местной терапии бактериального вагиноза антибактериальным препаратом — клиндамицина фосфатом (который также можно применять во II и III триместрах беременности), в качестве антимикотической терапии не теряет своей актуальности и эффективности системный противогрибковый препарат флуконазол.
Сведения об авторах: Боровиков Игорь Олегович — д.м.н., доцент кафедры акушерства, гинекологии и перинатологии; Куценко Ирина Игоревна — д.м.н., профессор, заведующая кафедрой акушерства, гинекологии и перинатологии; Рубинина Эдита Рубеновна — аспирант кафедры акушерства, гинекологии и перинатологии. ФГБОУ ВО Кубанский государственный медицинский университет Минздрава России. 350063, Россия, г. Краснодар, ул. Седина, д. 4. Контактная информация: Боровиков Игорь Олегович, e-mail: bio2302@mail.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в предоставленных материалах и методах. Конфликт интересов отсутствует. Статья поступила 24.07.2018.
About the authors: Igor O. Borovikov — MD, AP of the Department of Obstetrics, Gynecology and Perinatology; Irina I. Kutsenko — MD, professor, Head of the Department of Obstetrics, Gynecology and Perinatology; Edita R. Rubinina — Graduate student. The Department of Obstetrics, Gynecology and Perinatology of Kuban state medical university, Krasnodar, Ministry of Health of Russia. 4, Sedina str., Krasnodar, 350063, Russian Federation. Contact information: Igor O. Borovikov, e-mail: bio2302@mail.ru. Financial Disclosure: no author has a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 24.07.2018.








.gif)



