Наступление менопаузы является нормальным физиологическим процессом, однако снижение уровня эстрогенов приводит к выраженному ухудшению самочувствия и снижению качества жизни, вызывая приливы, раздражительность, бессоницу, снижение памяти, познавательной функции, урогенитальные расстройства, а также повышает риск развития остеопороза, сердечно-сосудистых заболеваний (ССЗ) и болезни Альцгеймера.
Значительное увеличение продолжительности жизни привело к тому, что треть, а то и половину жизни женщина проводит после наступления менопаузы. Планируемое увеличение числа женщин постменопаузального возраста связано также с тенденцией к старению населения. По сравнению с 1990 г. в 2000 г. число женщин старше 55 лет в США увеличилось на 3 млн, через 20 лет число женщин в этой возрастной группе увеличится на 14 млн и составит 45,9 млн женщин. Наступление менопаузы нередко характеризуется обострением имеющихся и возникновением новых эндокринных заболеваний. При этом часто отмечается маскировка клинических проявлений и взаимоотягощение, изменение течения как эндокринного заболевания, так и климактерического синдрома и поздних осложнений менопаузы.
Известно, что наступление менопаузы сопровождается выраженным увеличением массы тела и перераспределением жировой ткани. Наличие ожирения, особенно висцерального, значительно повышает риск развития рака эндометрия, шейки матки, яичников и молочных желез. Мнение о более позднем наступлении менопаузы у женщин с выраженным ожирением достоверно не подтверждено. Единственным положительным следствием ожирения является меньшая предрасположенность к развитию остеопороза в связи с повышенной периферической конверсией андрогенов в эстрогены.
Ожирение значительно повышает риск развития так называемых ассоциированных заболеваний: синдрома X и сахарного диабета (СД), артериальной гипертензии (АГ), ишемической болезни сердца (ИБС). АГ, СД 2 типа в 2,9 раза, а гиперлипидемия в 1,5 раза чаще встречаются у лиц с ожирением.
Наступление менопаузы также приводит к резкому увеличению сердечно-сосудистых заболеваний (ССЗ), которые становятся основной причиной смертности женщин постменопаузального возраста. Риск возникновения ССЗ повышается пропорционально увеличению индекса массы тела (ИМТ).
Ассимиляция неблагоприятных факторов в перименопаузе часто приводит к возникновению синдрома X, СД именно в этот период времени. Среди эндокринных заболеваний СД занимает первое место по распространенности, тяжести осложнений и причин смертности. СД объявлен эпидемией среди неинфекционных заболеваний, т.к. каждые 15 лет число больных СД удваивается. Наличие СД повышает риск развития ССЗ в 2-4 раза. Смертность пациентов с СД после перенесенного инфаркта миокарда в 2-3 раза превышает этот показатель у лиц без СД.
СД и менопауза являются взаимоотягчающими состояниями в плане развития атеросклероза и ССЗ. Традиционные факторы риска ССЗ при СД 2 типа: ожирение, инсулинорезистентность, гиперинсулинемия, дислипидемия, а также частое сочетание с АГ, окислительный стресс, дисфункция эндотелия, нарушения в системе гемостаза способствуют развитию множественного атеросклероза с поражением дистальных отделов артерий. Помимо атеросклеротических изменений при СД наблюдается нарушение микроциркуляции в сердечной мышце, развивается диабетическая кардиомиопатия, которая приводит к систолической и диастолической дисфункции, дилатации желудочков, застойной сердечной недостаточности. Автономная полинейропатия часто является причиной безболевой ишемии, значительно повышает риск внезапной смерти.
Для СД 1 типа традиционные факторы риска сердечно-сосудистых заболеваний нехарактерны, однако дисфункция эндотелия, нарушения в системе гемостаза и преждевременное развитие атеросклероза имеют место и определяются длительностью СД.
Наступление менопаузы и течение постменопаузального периода у женщин с СД имеет особенности.
Наличие СД сопровождается более тяжелым течением климактерического синдрома (КС): чаще отмечаются сухость кожи, снижение памяти, изменение либидо, а также сухость, зуд, жжение во влагалище.
50 % женщин в возрасте 55-60 лет страдают от урогенитальных расстройств. У женщин с СД инфекционно-воспалительные заболевания мочеполовой системы отмечаются в 2-3 раза чаще. Инфицированию мочевых путей при СД способствуют декомпенсация СД, длительная глюкозурия, снижение иммунитета, диабетическая висцеральная нейропатия с развитием нейрогенного мочевого пузыря.
СД и менопауза характеризуются взаимомаскировкой симптомов. Так, гипогликемии могут быть приняты за приливы при КС. Зуд, жжение во влагалище наблюдаются при гипергликемии независимо от менопаузальных расстройств.
Женщины с СД 2 типа в ранней постменопаузе характеризуются большей выраженностью относительной гиперандрогении по сравнению со здоровыми женщинами того же возраста со сходным индексом массы тела, что может быть обусловлено более выраженной инсулинорезистентностью и гиперинсулинемией.
В популяции к 70-летнему возрасту 40% женщин имеют не менее одного перелома, обусловленного остеопорозом. Женщины с СД 2 типа, напротив, часто имеют повышенную плотность костной ткани. Причиной этого, кроме ожирения, может быть гиперинсулинемия. Инсулин структурно похож на инсулиноподобный фактор роста, являющийся важным регулятором образования кости, кроме того, инсулин вызывает пролиферацию остеобластов.
К осложнениям СД 1 типа относят более раннее, чем в популяции, наступление менопаузы, наличие аутоиммунной диабетической мастопатии, развивающейся при длительном течении и декомпенсации СД, а также частую встречаемость остеопороза.
Заместительная гормональная терапия (ЗГТ) оказывает комплексное воздействие на многие звенья в цепи развития климактерических расстройств и поздних осложнений менопаузы. В основном это положительное влияние связывают с действием эстрогенов. Гестагены, необходимые для профилактики рака эндометрия, могут не влиять или уменьшать эффект эстрогенов.
Целесообразность комбинирования эстрогенов с теми или иными формами гестагенов имеет особенное значение при назначении препаратов женщинам с эндокринными заболеваниями с учетом особенностей течения климактерического периода.
В зависимости от химической структуры выделяют две основные группы гестагенов, различных по своим метаболическим эффектам:
Прогестерон и его производные:
• микронизированный прогестерон
• изомер прогестерона - дидрогестерон
• производные прогестерона - ципротерона ацетат, медроксипрогестерона ацетат.
Производные андрогенов - 19-норстероиды:
• левоноргестрел и его производные
• норэтистерона ацетат и его производные.
19-норстероиды (производные тестостерона) обладают андрогенным действием, что является нежелательным у женщин с ожирением, сахарным диабетом, сердечно-сосудистыми заболеваниями. Ниже представлены эффекты гестагенов на липидный спектр, гемостаз, углеводный обмен.
Кардиотропное действие гестагенов
Прогестерон и его производные:
Прогестерон и его производные:• вызывают минимальные изменения величины липопротеинов и холестерина,
• не влияют на тромбоцитарную агрегацию, активность факторов коагуляции и систему фибринолиза,
• при длительном применении снижают уровень антитромбина III, концентрацию фактора VIII,
• оказывают отрицательное инотропное действие,
• уменьшают систолический выброс,
• снижают системное внутрисосудистое давление,
• оказывают эндотелийнезависимое сосудорасширяющее действие,
• угнетают поступление кальция в коронаро- и кардиомиоциты,
• оказывают кардиостимулирующее действие.
Норстероиды:
• ухудшают липидный спектр (понижают ЛПВП, повышают ЛПНП и общий ХС),
• усиливают активацию процесса свертывания крови.
Влияние гестагенов на углеводный обмен
Прогестерон и его производные:
Прогестерон и его производные:• Прогестерон уменьшает способность инсулина подавлять эндогенную продукцию глюкозы печенью.
• Дидрогестерон cохраняет положительный эффект эстрогенов на метаболизм углеводов.
• Медроксипрогестерона ацетат - нейтральное действие.
Норстероиды:
• Левоноргестрел уменьшает толерантность к глюкозе, повышает инсулинорезистентность.
• Норэтистерона ацетат – нейтральное действие.
У женщин с выраженными метаболическими нарушениями, сопровождающимися повышенным риском развития ССЗ - ожирением, метаболическим синдромом, СД, гипотиреозом, следует отдавать предпочтение препаратам, содержащим гестаген, максимально приближенный по свойствам к натуральному ПГ или его производным. В частности, дидрогестерон (Дюфастон, Фемостон) является пространственным изомером натурального прогестерона, так называемого ретропрогестерона, и практически полностью повторяет его спектр действия.
При назначении ЗГТ женщинам с ожирением необходимо учитывать ИМТ. Следует с осторожностью назначать ЗГТ женщинам с ИМТ более 30. При ИМТ свыше 40 назначение ЗГТ возможно только после комплексной работы по снижению массы тела и тщательному анализу соотношения риск/польза.
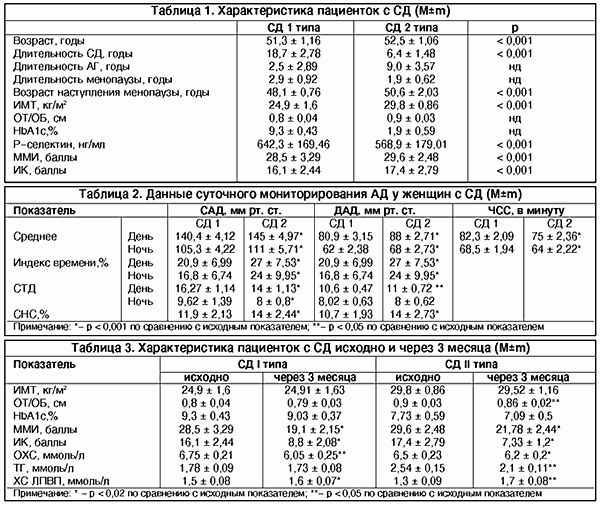
С целью оценки влияния препарата Фемостон на углеводный и жировой обмен в клинике эндокринологии ММА им. И.М. Сеченова были обследованы 20 пациенток в возрасте 48-60 лет (в пери- и постменопаузе), страдающих СД 1 и 2 типа.
Для паценток с СД 1 типа (группа 1) были характерны более выраженные осложнения СД, а также достоверно более раннее наступление менопаузы.
Из 10 пациенток с СД 1 у 3-х в семейном анамнезе отмечались ранние, до 55 лет, инфаркты или инсульты, 3 пациентки курили. На боли в сердце при поступлении жаловались 5 больных, боли в ногах по типу ишемических отмечались у 4 женщин. В группе 2 (10 пациенток с СД 2 типа ) курили 3 пациентки, наследственность по ССЗ была отягощена у 5 больных. 7 пациенток жаловались на боли в сердце, и только 1 - на боли в ногах.
Всем пациенткам проводилось исследование углеводного, жирового обмена, Р-селектина, печеночных ферментов, ТТГ, показателей гомеостаза. Инструментальное обследование включало велоэргометрию (ВЭМ), УЗИ сердца, сосудов шеи и нижних конечностей, электронно-лучевую томографию (ЭЛТ). Работа проводилась совместно с Российским научно-производственным комплексом «Кардиология» и Российским центром хирургии ММА имени И.М.Сеченова.
В 1-й группе у 4 пациенток был выявлен атеросклероз сосудов сердца и нижних конечностей. У одной пациентки отмечено наличие гипертрофии стенки левого желудочка, у двух - гипокинезия. При проведении ВЭМ ишемия была выявлена у 2 пациенток. Во 2-й группе 3 пациентки имели атеросклероз сосудов сердца и нижних конечностей. У двух пациенток выявлена гипертрофия стенки левого желудочка. По результатам ВЭМ ишемия была также выявлена в 2-х случаях. По данным ЭЛТ, индекс коронарного кальция (ИКК), характеризующий наличие атеросклеротических бляшек в сосудах сердца, значительно превышал возрастную норму у трех пациенток из 1-й группы и у двух пациенток из 2-й группы. При этом у пациенток с СД 1 типа значения ИКК были значительно выше.
АГ выявлена у 7 пациенток с СД 1 и была вторичной, как следствие развития нефропатии. В группе 2 АГ отмечена у 6 больных, из них у 4 - эсенциальная. Для всех пациенток была характерна мягкая АГ: систолическое АД (САД) - 140-159 мм рт. ст., диастолическое (ДАД)- 90-99 мм рт. ст. Всем больным проводилось суточное мониторирование АД с помощью монитора фирмы «Scanlight». Показатели АД были достоверно выше в группе 2 (табл. 2), где нарушение суточного ритма среди больных с СД 2 отмечалось в два раза реже.
В 1-й группе 4 пациентки находились в перименопаузе, 6 - в постменопаузе, из них 2 - в поздней постменопаузе (5 лет). В группе 2 в перименопаузе были 6 больных , в постменопаузе (5 лет) - 4 пациентки. При этом менопауза достоверно раньше наступила у женщин с СД 1. Модификационный менопаузальный индекс (ММИ) и индекс Купермана (ИК) в группе 2 были достоверно выше (табл.1).
Перед назначением препарата Фемостон все пациентки прошли гинекологическое обследование, включающее осмотр гинеколога, Пэп-тест, УЗИ органов малого таза, маммографию. Пациентки принимали препарат по 1 т в день по схеме (14 таблеток, содержащих эстрадиол 2 мг, затем 14 таблеток, содержащих эстрадиол 2 мг и дидрогестерон 10 мг) в непрерывном режиме. На фоне приема возникали регулярные менструальноподобные кровотечения.
В данном исследовании проанализированы результаты приема фемостона в течение трех месяцев. Спустя месяц после начала приема из каждой группы выбыло по одной пациентке. Больная из 1-й группы мотивировала отказ тем, что «передумала» принимать ЗГТ. У пациентки из 2-й группы начавшееся менструальноподобное кровотечение продолжалось более 7 дней, в связи с чем гинеколог рекомендовал прекратить прием препарата. При гинекологическом обследовании не было выявлено каких-либо отклонений. Из оставшихся в исследовании 18 пациенток наличие побочных действий отметили 8 пациенток с СД 1 и 6 пациенток с СД 2. Наиболее часто отмечались боли в желудке, боли внизу живота, напряженность в молочных железах, отеки. В целом переносимость препарата была хорошей и удовлетворительной, однако у пациенток с СД 1 она была несколько хуже, чем во 2-й группе. Они значительно чаще жаловались на напряженность и боли в молочных железах, появление и учащение умеренных головных болей. Двух пациенток беспокоили «разбитость», увеличение аппетита и веса, не нравилось наличие менструальноподобных выделений. Через 3 месяца отмечено значительное снижение ММИ и ИК, в основном за счет изменения нейровегетативных проявлений. Психоэмоциональные симптомы измененялись в меньшей степени.
В 1-й группе наметилась тенденция к увеличению, а во 2-й группе - к снижению индекса массы тела (ИМТ), однако разница не была достоверной (табл. 3). Во 2-й группе отмечено достоверное снижение отношения объема талии к объему бедер (ОТ/ОБ). Снижение гликированного гемоглобина не было значимым. В обеих группах отмечено достоверное снижение уровня общего холестерина (ОХС) и повышение липопротеинов высокой плотности (ХС ЛВП). Снижение уровня триглицеридов (ТГ) было значимым только в группе 2.
Нужно подчеркнуть, что побочные действия встречаются при применении любой ЗГТ. У большинства пациенток, принимающих фемостон, побочные явления оказались преходящими, что делает переносимость препарата действительно хорошей. Данных по применению ЗГТ у пациенток с СД 1 в литературе мало и это затрудняет сравнение. В нашем исследовании этих больных наиболее часто беспокоили неприятные ощущения в молочных железах, что, возможно, объясняется более высокой исходной частотой заболеваний молочных желез. Неприятие менструальноподобных выделений связано с тем, что женщины были старше и длительность менопаузы у них была свыше 5 лет. Увеличение веса у двух пациенток с СД 1 также нельзя трактовать однозначно. Одна из них самостоятельно увеличила дозу инсулина, которая не соответствовала режиму питания, что могло способствовать увеличению ИМТ.
Таким образом, наши результаты подтверждают данные литературы о хорошем терапевтическом эффекте фемостона. Комплексное обследование и дифференцированный индивидуальный подход с учетом основного заболевания позволят добиться желаемого эффекта и снизить частоту побочных действий. Грамотное назначение ЗГТ приносит несомненную пользу пациенткам с хроническими эндокринными заболеваниями.
Список литературы Вы можете найти на сайте http://www.rmj.ru
Дидрогестерон + эстрадиол –
Фемостон (торговое название)
(Solvay Pharma)
1. Караченцев А.Н., Сергеев П.В. «Вазоактивные эффекты половых гормонов.» // Проблемы эндокринологии 1997, N 2 Том 43 стр. 45-53
2. Караченцев А.Н., Сергеев П.В., Матюшин А.И. «Гестагены и сердце.»// Проблемы эндокринологии 1996, N 2 Том 42 стр. 42-45
3. Матюшин А.И., Караченцев А.Н., Исаева С.А., Мамбетова А.Ж. «Сравнительная оценка инотропного действия липофильных и гидрофильных форм 17 бета эстрадиола и прогестерона». // Проблемы эндокринологии 1997, N 6 Том 43 стр. 43-45
4. Ожирение: Эпидемия XXI века? Международный отчет стр. 9
5. Попков С.А., Старкова Н.Т. Морозова Т.П., Волобуева Ю.В. «О лечении климактерических расстройств у женщин при сахарном диабете II типа» // Проблемы эндокринологии 1996, N 5 Том 42 стр.18-20
6. Cметник В.П., Тумилович Л.Г. Неоперативная гинекология. 1995, стр. 191
7. American Diabetes Association 57th Annual Meeting And Scientific Sessions June 21-24, 1997 Boston, Mass. // Clinician Reviews 1997, 7(8): 162-165, 168-170
8. Andersson B., Mattsson L-A., Hahn L. et al. Estrogen replacement therapy decreases Hyperandrogenicity and improves Glucose Homeostasis and plasma lipids in postmenopausal women with noninsulin-dependent diabetes mellitus. // J of Clinical End and Metabolism 1997 ,Vol. 82 No. 2 p. 638-643
9. Astrup A. Physical activity and weight gain and fat distribution changes with menopause: current evidence and research issues.// Med. Sci. Sports Exerc. 1999 Nov; 31(11 Suppl) p. S564-7
10. Barrett-Connor E., Kritz-Silverstein D. Does Hyperinsulinemia Preserve Bone? // Diabetes Care 1996, Vol.19, No. 12 p.1388-92
11. Consensus Development Conference on the Diagnosis of Coronary Heart Disease in People with Diabetes 10-11 February 1998, Miami, Florida. // Clinical diabetes 1998, Vol. 16 No. 4
12. Cyganek K. Menopause and hormone replacement therapy in women with diabetes.// Przegl. Lek 1999; 56(5) p. 362-71
13. Geary N. The Effect of Estrogen on Appetite.// Medscape Women’s Health 3(6), 1998
14. Gilligan D.M., Badar D.M., Panza J.A., Quyyumi A.A., Cannon R.O. 3rd. Acute Vascular Effects of Estrogen in Postmenopausal Women. // Circulation 1994, 90(2):786-91
15. Giugliano D, Ceriello A, Paolisso G., «Сахарный диабет, гипертензия и сердечно-сосудистая патология: какова роль окислительного стресса?»// Metabolism 1995; 44-363-368
16. Godsland I. «Принципы и практика использования ЗГТ у женщин с симптомами диабета.» // Климактерий и постменопауза 1997 (2), стр 28
17. Gredmark T., Kvint S., Havel G., Mattsson L. Adipose tissue distribution in postmenopausal women with adenomatous hyperplasia of the endometrium.// Gynecol. Oncol. 1999 Feb; 72(2) p. 138-42
18. Grodstein F et. al. Postmenopausal estrogen and progestin use and the risk of cardiovascular disease. // The New England J. of Medicine 1996; 335: 453-61
19. Ijuin H., Douchi T., Oki T., Maruta K., Nagata Y. The contribution of menopause to changes in body-fat distribution. // J. Obstet. Gynaecol. Res. 1999 Oct; 25(5) p. 367-72
20. Jovanovic-Peterson L. Hormone replacement therapy and diabetes. // Clinical diabetes. 1996 Nov./Dec. p.142-147
21. Jussi T. Tuominen, Olli Impivaara, Pauli Puukka, Tapani Ronnemaa. Bone Mineral Density in Patients With Type 1 and Type 2 Diabetes.// Diabetes Care 1999 22(7) p.1196-1200
22. Kaplan R.C., Heckbert S.R., Weiss N.S. et. al. Postmenopausal Estrogens and Risk of Myocardial Infarction in Diabetic Women. // Diabetes Care 1998, Vol.21 No. 7 p.1117-21
23. Lenhard M.J. Perspectives on Obesity. A Report From the 1999 North American Association for the Study of Obesity (NAASO) Annual Scientific Meeting November 14-18, 1999 Charleston, SC // Medscape Diabetes & Endocrinology, 1999
24. Lovejoy J.C. The influence of sex hormones on obesity across the female life span. // J. Womens Health 1998 Dec; 7(10) p. 1247-56
25. Luotola H., Pyorala T., Loikkanen M. Effects of Natural Oestrogen/Progestogen Substitution Therapy on Carbohydrate and Lipid Metabolism in Post-menopausal Women.// Maturitas 8 (1986) p. 245-253
26. McGinnis JM, Lee FR. Healthy people 2000 at mid decade. J Am Med Assoc 1995; 273: 1123-9.
27. Nelson T., Shulman G., Grainger D., Diamond M.P. Progesterone Administration Induced Impairment of Insulin Suppression of Hepatic Glucose Production. // Fertil. Steril. 1994, 62(3):491-6
28. Norman RJ, Flight IH, Rees MC. Oestrogen and progestogen hormone replacement therapy for peri-menopausal and postmenopausal women: weight and body fat distribution. Cochrane Database Syst Rev 2000; (2): CD 001018.
29. Ottesen B., Sorensen M.B. Women at cardiac risk: is HRT the route to maintaining cardiovascular health? // Int J Gynaecol Obstet 1997, 59 Suppl 1:S19-27
30. Owens D, Collins PB, Johnson A, Tomkin GH Lipoproteins and low-dose estradiol replasement therapy in menopausal Type 2 diabetic patients: the effect of addition of norethisterone acetate. Diabet Med 2000; 17(4): 308-315.
31. Robinson J.S., Folsom A.R., Nabulsi A.A., Watson R., Brancati F.L., Cai J. Can postmenopausal hormone replacement improve plasma lipids in women with diabetes? The Atherosclerosis Risk in Communities Study Investigators. // Diabetes Care 1996, Vol.19 No. 5 p.480-5
32. Rogerio A. Lobo. Menopause Management for the Millennium.// Women’s Health Clinical Management Vol.1
33. Tremollieres F.A., Pouilles J.-P., Ribot C.A. Relative influence of age and menopause on total and regional body composition.// American J. of Obstetrics and Gynecology 1996, Vol. 175 No. 6 p. 1594-1599
34. Wenger N.K. Postmenopausal hormone therapy. Is it useful for coronary prevention?// Cardiology Clinics 1998, Vol. 16 No. 1 p. 17-24












