РТ новорожденных – различные повреждения плода, возникающие в процессе родового акта. Среди РТ новорожденных встречаются повреждения мягких тканей (кожи, подкожной клетчатки, мышц), костной системы, внутренних органов, центральной и периферической нервной системы. РТ новорожденных диагностируется с учетом акушерско-гинекологического анамнеза матери, особенностей течения родов, данных осмотра новорожденного и дополнительных исследований (ЭЭГ, УЗИ, рентгенографии, офтальмоскопии и др.). Лечение РТ новорожденных проводится дифференцированно с учетом вида и тяжести повреждения.
РТ диагностируются у 8–11% новорожденных, нередко сочетаются с родовыми травмами матери (разрывы вульвы, влагалища, промежности, матки, мочеполовые и влагалищно-прямокишечные свищи и др.).
Причинами родового травматизма во время беременности могут быть: наличие экстрагенитальной патологии, осложнения беременности, в особенности хроническая маточно-плацентарная недостаточность, ведущая к возникновению хронической гипоксии плода и его гипотрофии, низкий социальный статус и вредные привычки беременной, такие как курение, злоупотребление алкоголем, наркомания. Играют роль также неполноценное питание беременной, профессиональные вредности.
Во время родового акта на формирование РТ у новорожденных влияют: чрезмерная сила мышечных сокращений матки при ситуации, предрасполагающей к травме, аномалии расположения плода, его крупная масса, уменьшение размеров и ригидность родовых путей, затяжные, быстрые и стремительные роды.
Предрасполагающие состояния (длительная гипоксия, нарушения питания и роста плода, внутриутробные инфекции, недоношенность) во время беременности и в родах увеличивают вероятность родового травматизма даже при нормальном течении родов.
Важную роль в возникновении РТ играют нарушение биомеханизма родов во время родового акта, особенно при тазовом предлежании плода и разгибательных вставлениях, и погрешности оказания акушерского пособия во втором периоде родов.
РТ новорожденных могут оказывать серьезное влияние на дальнейшее физическое здоровье и интеллектуальное развитие ребенка. Все это делает родовой травматизм одной из актуальнейших проблем акушерства и гинекологии, неонатологии и педиатрии, детской неврологии и травматологии.
Клинические формы родовой травмы новорожденных
В зависимости от локализации повреждения и преимущественного нарушения функций выделяют следующие виды РТ новорожденных:
– мягких тканей (кожи, подкожной клетчатки, мышц, родовая опухоль);
– костно-суставной системы (трещины и переломы ключицы, плечевых и бедренных костей; травматический эпифизеолиз плечевой кости, подвывих суставов СI-СII, повреждение костей черепа, кефалогематома и др.);
– внутренних органов (кровоизлияния во внутренние органы: печень, селезенку, надпочечники);
– центральной и периферической нервной системы:
а) внутричерепные (эпидуральные, субдуральные, субарахноидальные, интравентрикулярные кровоизлияния);
б) спинного мозга (кровоизлияния в спинной мозг и его оболочки);
в) периферической нервной системы (повреждение плечевого сплетения – парез/паралич Дюшена – Эрба или паралич Дежерин – Клюмпке, тотальный паралич, парез диафрагмы, повреждение лицевого нерва и др.).
Цель: определить структуру РТ в нашей клинике и выявить основные факторы риска, влияющие на ее формирование.
Материал и методы: проведен ретроспективный анализ 132 историй новорожденных с РТ, которые родились в родильном доме КГБУЗ «КМКБ № 20 им. И.С. Берзона» в 2013 г.
Результаты и их обсуждение: в родильном доме в 2013 г. родились живыми 2820 детей, из них 1306 – с различными заболеваниями. С РТ родились 132 ребенка, что составило 10,1% от всей заболеваемости. Родовой травматизм занимает 6-е место в структуре общей заболеваемости. По сравнению с 2012 г. в 2013 г. процент травматизма несколько ниже (в 2012 г. родилось 2993 детей, из них с травмами – 158, что составило 11% от всей заболеваемости) (рис. 1).

Вероятно, причинами снижения родового травматизма являются повышение уровня квалификации персонала, изменение подходов к ведению родов с учетом разработанных клинических протоколов МЗ РФ.
Среди 132 детей, родившихся с травмами, было 59 (44,8%) мальчиков и 73 (55,2%) девочки. 74 новорожденных с сопутствующими заболеваниями, сочетанными травмами были переведены в стационар. Остальные 58 детей были выписаны домой под наблюдение участкового педиатра.
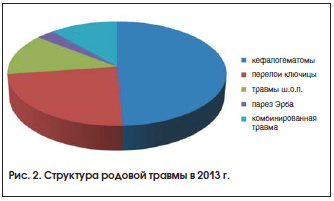
По родильному дому в структуре РТ в 2013 г. ведущее место занимают кефалогематомы (49,3%) и переломы ключиц (23,5%) (рис. 2).
Четыре новорожденных (10,5%) были рождены путем кесарева сечения, остальные 118 – через естественные родовые пути. Доношенных из общего числа новорожденных было 128 (97,4%), недоношенных – 4 (2,6%).
При анализе структуры РТ наиболее часто встречаются РТ черепа: кефалогематомы у 65 (49,3%) новорожденных, на 2-м месте – переломы ключиц (31 (23,5%) ребенок), на 3-м месте – травмы центральной и периферической нервной системы: у 4 (3%) – парез Эрба, у 17 (12,8%) – поражение шейных позвонков, у 15 (11,4%) – комбинированная РТ.
Из вышеприведенного следует, что чаще всего у детей с РТ регистрировались такие осложнения раннего неонатального периода, как асфиксия (15,9%) и неонатальная желтуха (23,5%) (табл. 1). Это, вероятно, связано с тем, что предрасполагающим фактором развития данных осложнений является внутриутробная гипоксия.

При анализе историй родов, которые закончились формированием РТ новорожденного, были выявлены следующие наиболее часто встречающиеся осложнения беременности: преэклампсия – у 34 (26%) родильниц, узкий таз – у 7 (5,3%), масса плода превышала среднюю в 59 (44,7%) случаях (рис. 3).

Среди осложнений родов выявлены нарушения биомеханизма родов в 21 (15,8%) случае, первичная слабость родовой деятельности – в 10 (7,9%). Характерным явилось наличие у многих обследованных родильниц (45 (34,2%)) преждевременного излития околоплодных вод (как дородового, так и раннего). В 3-х случаях роды были стремительными (рис. 3).
Таким образом, основными факторами риска, влияющими на формирование РТ новорожденных, являются осложнения беременности, особенно большая масса плода, преэклампсия, сопровождающаяся маточно-плацентарной недостаточностью, а среди осложнений течения родов отмечены преждевременное излитие околоплодных вод, аномалии родовой деятельности, нарушение биомеханизма родов. Поэтому в современном родильном доме с целью снижения родового травматизма необходимо:
– проводить раннюю диагностику гипоксии плода;
– осуществлять рациональное ведение родов при крупной массе плода со своевременным решением вопроса об изменении тактики родов;
– постоянно совершенствовать профессиональные навыки врачей и акушерок при оказании акушерского пособия;
– внедрять в практику современные перинатальные технологии и достижения клинической неонатологии.












