–Т–Ю–Ч –Њ–±—А–∞—В–Є–ї–∞ –Њ—Б–Њ–±–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ –љ–∞ –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–є —Г—Й–µ—А–±, –Ї–Њ—В–Њ—А—Л–є –љ–∞–љ–Њ—Б—П—В —Н–њ–Є–і–µ–Љ–Є–Є –≥—А–Є–њ–њ–∞ –Ј–і–Њ—А–Њ–≤—М—О –љ–∞—Б–µ–ї–µ–љ–Є—П –Є —Н–Ї–Њ–љ–Њ–Љ–Є–Ї–µ –≤–Њ –≤—Б–µ–Љ –Љ–Є—А–µ. –° —Ж–µ–ї—М—О —Б–љ–Є–ґ–µ–љ–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є –Є —Б–Љ–µ—А—В–љ–Њ—Б—В–Є, —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –µ–ґ–µ–≥–Њ–і–љ—Л–Љ–Є —Н–њ–Є–і–µ–Љ–Є—П–Љ–Є –≥—А–Є–њ–њ–∞, –±—Л–ї–Њ —А–µ—И–µ–љ–Њ —А–∞–Ј—А–∞–±–Њ—В–∞—В—М ¬Ђ–Т—Б–µ–Љ–Є—А–љ—Г—О –њ—А–Њ–≥—А–∞–Љ–Љ—Г –і–µ–є—Б—В–≤–Є–є (Global Agenda) –њ–Њ —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–Љ—Г –љ–∞–і–Ј–Њ—А—Г –Є –±–Њ—А—М–±–µ —Б –≥—А–Є–њ–њ–Њ–Љ¬ї. –Ю–і–љ–Њ–є –Є–Ј –Њ—Б–љ–Њ–≤–љ—Л—Е –Ј–∞–і–∞—З –њ—А–Њ–≥—А–∞–Љ–Љ—Л —П–≤–ї—П–µ—В—Б—П —Г–≥–ї—Г–±–ї–µ–љ–Є–µ –Ј–љ–∞–љ–Є–є –Є –Њ—Ж–µ–љ–Ї–∞ —Г—Й–µ—А–±–∞, –Ї–Њ—В–Њ—А—Л–є –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В—М –≥—А–Є–њ–њ–Њ–Љ –љ–∞–љ–Њ—Б–Є—В –Ј–і–Њ—А–Њ–≤—М—О –љ–∞—Б–µ–ї–µ–љ–Є—П –Є —Н–Ї–Њ–љ–Њ–Љ–Є–Ї–µ.
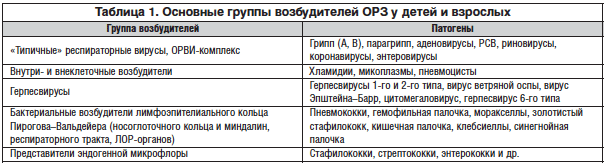
–С–Њ–ї–µ–µ 250 —А–∞–Ј–ї–Є—З–љ—Л—Е –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї–µ–є –†–Э–Ъ- –Є –Ф–Э–Ъ-—Б–Њ–і–µ—А–ґ–∞—Й–Є—Е –≤–Є—А—Г—Б–Њ–≤ –≤—Л–Ј—Л–≤–∞—О—В –Ю–†–Т–Ш, –Ї–Њ—В–Њ—А—Л–µ –≤—Б–µ–≥–і–∞ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—В—Б—П –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ–Љ —А–∞–Ј–ї–Є—З–љ—Л—Е –Њ—В–і–µ–ї–Њ–≤ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞. –Т —Б—В—А—Г–Ї—В—Г—А–µ –Ю–†–Т–Ш –≥–µ—А–њ–µ—Б–≤–Є—А—Г—Б–љ—Л–µ –Є–љ—Д–µ–Ї—Ж–Є–Є (–У–Т–Ш) —Б–Њ—Б—В–∞–≤–ї—П—О—В –Њ—В 5вАУ16 –і–Њ 20% [5]. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ–µ—А–≤–Њ–µ —Б—Е–Њ–і—Б—В–≤–Њ –Ю–†–Т–Ш, –≥—А–Є–њ–њ–∞ –Є –У–Т–Ш —Б–Њ—Б—В–Њ–Є—В –≤ —В–Њ–Љ, —З—В–Њ –Њ–љ–Є —П–≤–ї—П—О—В—Б—П —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–Љ–Є –Є–љ—Д–µ–Ї—Ж–Є—П–Љ–Є, –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –Ї–Њ–љ—В–∞–≥–Є–Њ–Ј–љ—Л, —В. –Ї. –њ–µ—А–µ–і–∞—О—В—Б—П –≤–Њ–Ј–і—Г—И–љ–Њ-–Ї–∞–њ–µ–ї—М–љ—Л–Љ –њ—Г—В–µ–Љ [5, 6] –Њ—В –±–Њ–ї—М–љ–Њ–≥–Њ —З–µ–ї–Њ–≤–µ–Ї–∞ –Ї–∞–Ї –њ—А–Є –Њ—Б—В—А—Л—Е, —В–∞–Ї –Є —Б—В–µ—А—В—Л—Е –Є–ї–Є –±–µ—Б—Б–Є–Љ–њ—В–Њ–Љ–љ—Л—Е —Д–Њ—А–Љ–∞—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П.
–†–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–µ –≤–Є—А—Г—Б—Л, –≤–Ї–ї—О—З–∞—П –≥—А–Є–њ–њ, –Ю–†–Т–Ш-–Ї–Њ–Љ–њ–ї–µ–Ї—Б, –≥–µ—А–њ–µ—Б–≤–Є—А—Г—Б—Л, —Г—Б—В–Њ–є—З–Є–≤–Њ –Ј–∞–љ–Є–Љ–∞—О—В –њ–µ—А–≤–Њ–µ –Є –≤—В–Њ—А–Њ–µ –Љ–µ—Б—В–Њ –≤ —Б—В—А—Г–Ї—В—Г—А–µ –њ—А–Є—З–Є–љ —Б–Љ–µ—А—В–љ–Њ—Б—В–Є –Њ—В –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є [5]. –Ю–†–Т–Ш –≤—Л–Ј—Л–≤–∞—О—В—Б—П –±–Њ–ї—М—И–Є–Љ —З–Є—Б–ї–Њ–Љ –≤–Њ–Ј–±—Г–і–Є—В–µ–ї–µ–є, —Б—А–µ–і–Є –Ї–Њ—В–Њ—А—Л—Е –љ–µ –Љ–µ–љ–µ–µ 7 —А–∞–Ј–ї–Є—З–љ—Л—Е –≥—А—Г–њ–њ –≤–Є—А—Г—Б–Њ–≤ (–≤–Є—А—Г—Б—Л –њ–∞—А–∞–≥—А–Є–њ–њ–∞, –≥—А–Є–њ–њ–∞, –∞–і–µ–љ–Њ–≤–Є—А—Г—Б—Л, —А–Є–љ–Њ–≤–Є—А—Г—Б—Л, —А–µ–Њ–≤–Є—А—Г—Б—Л, –Ї–Њ—А–Њ–љ–∞–≤–Є—А—Г—Б—Л, –≥–µ—А–њ–µ—Б–≤–Є—А—Г—Б—Л –Є –і—А.) –Є –±–Њ–ї–µ–µ 300 –Є—Е –њ–Њ–і—В–Є–њ–Њ–≤. –Ю—Б–љ–Њ–≤–љ—Л–µ –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї–Є –Ю–†–Ч, –≤–Ї–ї—О—З–∞—П –Ю–†–Т–Ш, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 1. –Ш–Љ–µ—О—В—Б—П –і–∞–љ–љ—Л–µ –Њ —В–Њ–Љ, —З—В–Њ –Ю–†–Т–Ш –ї–µ–≥–Ї–Њ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ—П—О—В—Б—П –Є –њ—А–Є —В–µ–ї–µ—Б–љ–Њ–Љ –Ї–Њ–љ—В–∞–Ї—В–µ, –љ–∞–њ—А–Є–Љ–µ—А –њ—А–Є —А—Г–Ї–Њ–њ–Њ–ґ–∞—В–Є–Є. –Т –љ–∞—З–∞–ї—М–љ—Л–є –њ–µ—А–Є–Њ–і –±–Њ–ї–µ–Ј–љ–Є –≤–Є—А—Г—Б—Л —А–µ–њ–ї–Є—Ж–Є—А—Г—О—В—Б—П –≤ –≤–Њ—А–Њ—В–∞—Е –Є–љ—Д–µ–Ї—Ж–Є–Є: –≤ –љ–Њ—Б—Г, –љ–Њ—Б–Њ–≥–ї–Њ—В–Ї–µ, –≥–Њ—А—В–∞–љ–Є, —З—В–Њ –њ—А–Њ—П–≤–ї—П–µ—В—Б—П –≤ –≤–Є–і–µ —А–µ–Ј–Є, –љ–∞—Б–Љ–Њ—А–Ї–∞, –њ–µ—А—И–µ–љ–Є—П, —Б—Г—Е–Њ–≥–Њ –Ї–∞—И–ї—П. –Ґ–µ–Љ–њ–µ—А–∞—В—Г—А–∞ —В–µ–ї–∞ –Њ–±—Л—З–љ–Њ –љ–µ –њ–Њ–≤—Л—И–∞–µ—В—Б—П (–Ј–∞ –Є—Б–Ї–ї—О—З–µ–љ–Є–µ–Љ –≥—А–Є–њ–њ–∞). –Ш–љ–Њ–≥–і–∞ –≤ —Н—В–Њ—В –њ—А–Њ—Ж–µ—Б—Б –≤–Њ–≤–ї–µ–Ї–∞—О—В—Б—П —Б–ї–Є–Ј–Є—Б—В—Л–µ –≥–ї–∞–Ј –Є –Ц–Ъ–Ґ [7, 8]. –Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ —А–µ–њ–ї–Є–Ї–∞—Ж–Є—П —А—П–і–∞ –≤–Є—А—Г—Б–Њ–≤ (–≥—А–Є–њ–њ–∞, –њ–∞—А–∞–≥—А–Є–њ–њ–∞, —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–≥–Њ —Б–Є–љ—Ж–Є—В–Є–∞–ї—М–љ–Њ–≥–Њ –≤–Є—А—Г—Б–∞ (–†–°–Т), —А–Є–љ–Њ-, –Ї–Њ—А–Њ–љ–∞–≤–Є—А—Г—Б–Њ–≤ –Є –і—А.) –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –≤ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–Љ —В—А–∞–Ї—В–µ, –∞ —Г –љ–µ–Ї–Њ—В–Њ—А—Л—Е –∞–і–µ–љ–Њ-, —Н–љ—В–µ—А–Њ–≤–Є—А—Г—Б–Њ–≤ –Љ–µ—Б—В–Њ–Љ —А–µ–њ—А–Њ–і—Г–Ї—Ж–Є–Є —П–≤–ї—П–µ—В—Б—П –љ–µ —В–Њ–ї—М–Ї–Њ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–є, –љ–Њ –Є –ґ–µ–ї—Г–і–Њ—З–љ–Њ-–Ї–Є—И–µ—З–љ—Л–є —В—А–∞–Ї—В –Є —Ж–µ–љ—В—А–∞–ї—М–љ–∞—П –љ–µ—А–≤–љ–∞—П —Б–Є—Б—В–µ–Љ–∞. –Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –Њ—В –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Ю–†–Т–Ш –±—Л–ї–Є –≤—Л–і–µ–ї–µ–љ—Л –Є –Є–і–µ–љ—В–Є—Д–Є—Ж–Є—А–Њ–≤–∞–љ—Л —А–∞–љ–µ–µ –љ–µ–Є–Ј–≤–µ—Б—В–љ—Л–µ –≤–Є—А—Г—Б—Л –Є–Ј —Б–µ–Љ–µ–є—Б—В–≤–∞ Parvovirus (–±–Њ–Ї–∞–≤–Є—А—Г—Б вАУ HboV), Paramyxovirus (–Љ–µ—В–∞–њ–љ–µ–≤–Љ–Њ–≤–Є—А—Г—Б —З–µ–ї–Њ–≤–µ–Ї–∞ вАУ hMPV) –Є 3 –Ї–Њ—А–Њ–љ–∞–≤–Є—А—Г—Б–∞, –≤—Л–Ј—Л–≤–∞—О—Й–Є–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –љ–Є–ґ–љ–Є—Е –Њ—В–і–µ–ї–Њ–≤ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ вАУ –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, –∞ —В–∞–Ї–ґ–µ —В—П–ґ–µ–ї—Л–є –Њ—Б—В—А—Л–є —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–є —Б–Є–љ–і—А–Њ–Љ (–Ґ–Ю–†–°, SARS) [9].
–Х–ґ–µ–≥–Њ–і–љ–Њ –≤ –Њ—Б–µ–љ–љ–µ-–Ј–Є–Љ–љ–Є–є –њ–µ—А–Є–Њ–і –∞–Ї—В–Є–≤–Є–Ј–Є—А—Г–µ—В—Б—П —Ж–Є—А–Ї—Г–ї—П—Ж–Є—П –≤–Є—А—Г—Б–Њ–≤ –≥—А–Є–њ–њ–∞ –Є –і—А—Г–≥–Є—Е —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е –≤–Є—А—Г—Б–Њ–≤, –Ї–Њ—В–Њ—А—Л–µ –±—Л—Б—В—А–Њ –њ–µ—А–µ–і–∞—О—В—Б—П –Њ—В —З–µ–ї–Њ–≤–µ–Ї–∞ –Ї —З–µ–ї–Њ–≤–µ–Ї—Г, –≤—Л–Ј—Л–≤–∞—П –Љ–∞—Б—Б–Њ–≤—Г—О –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В—М –љ–∞—Б–µ–ї–µ–љ–Є—П —Б –њ–Њ–і—К–µ–Љ–Њ–Љ –µ–µ –і–Њ —Н–њ–Є–і–µ–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Г—А–Њ–≤–љ—П. –У—А–Є–њ–њ –Є –Ю–†–Т–Ш –Њ—В–љ–Њ—Б—П—В—Б—П –Ї —З–Є—Б–ї—Г –љ–∞–Є–±–Њ–ї–µ–µ –Љ–∞—Б—Б–Њ–≤—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є: –њ–Њ –і–∞–љ–љ—Л–Љ –†–Њ—Б–њ–Њ—В—А–µ–±–љ–∞–і–Ј–Њ—А–∞, –љ–∞ –Є—Е –і–Њ–ї—О –µ–ґ–µ–≥–Њ–і–љ–Њ –њ—А–Є—Е–Њ–і–Є—В—Б—П –і–Њ 90вАУ96% –≤ —Б—В—А—Г–Ї—В—Г—А–µ —А–µ–≥–Є—Б—В—А–Є—А—Г–µ–Љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ–Њ–є –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є. –Я–Њ –і–∞–љ–љ—Л–Љ —Б—В–∞—В–Є—Б—В–Є—З–µ—Б–Ї–Є—Е –љ–∞–±–ї—О–і–µ–љ–Є–є, —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–Љ–Є –Є–љ—Д–µ–Ї—Ж–Є—П–Љ–Є –Ї–∞–ґ–і—Л–є –≤–Ј—А–Њ—Б–ї—Л–є —З–µ–ї–Њ–≤–µ–Ї –≤ —Б—А–µ–і–љ–µ–Љ –≤ –≥–Њ–і –±–Њ–ї–µ–µ—В 2 —А–∞–Ј–∞, —И–Ї–Њ–ї—М–љ–Є–Ї вАУ 3 —А–∞–Ј–∞, —А–µ–±–µ–љ–Њ–Ї –і–Њ—И–Ї–Њ–ї—М–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ вАУ 6 —А–∞–Ј [8, 10], —З—В–Њ –Њ–±—К—П—Б–љ—П–µ—В—Б—П —Г—В—А–∞—В–Њ–є –Љ–∞—В–µ—А–Є–љ—Б–Ї–Њ–≥–Њ –Є –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ –њ—А–Є–Њ–±—А–µ—В–µ–љ–љ–Њ–≥–Њ –Є–Љ–Љ—Г–љ–Є—В–µ—В–∞.
–Ф–ї—П –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –Ј–і–Њ—А–Њ–≤–Њ–≥–Њ –≤–Ј—А–Њ—Б–ї–Њ–≥–Њ —З–µ–ї–Њ–≤–µ–Ї–∞ –і–Њ–њ—Г—Б—В–Є–Љ—Л 1вАУ2 –ї–µ–≥–Ї–Є—Е —Б–ї—Г—З–∞—П –Ю–†–Т–Ш –≤ –≥–Њ–і –±–µ–Ј —А–∞–Ј–≤–Є—В–Є—П –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –Є –њ–Њ—Б–ї–µ–і—Б—В–≤–Є–є. –Э–∞–ї–Є—З–Є–µ —З–∞—Б—В—Л—Е –Ю–†–Т–Ш –±–Њ–ї–µ–µ 3вАУ4 —А–∞–Ј –≤ –≥–Њ–і, –њ–Њ—П–≤–ї–µ–љ–Є–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є –њ—А–Њ—Б—В–Њ–≥–Њ –≥–µ—А–њ–µ—Б–∞ –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –Ю–†–Т–Ш –Є–ї–Є –±–µ–Ј –У–Т–Ш –љ–µ—А–µ–і–Ї–Њ —Б–ї—Г–ґ–Є—В –њ—А–Є–Ј–љ–∞–Ї–Њ–Љ —А–∞–Ј–≤–Є—В–Є—П –Є–Љ–Љ—Г–љ–љ–Њ–є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –Є –≤—В–Њ—А–Є—З–љ–Њ–є –Є–Љ–Љ—Г–љ–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є [12].
–Э–µ—А–µ–і–Ї–Њ —А–µ–≥–Є—Б—В—А–Є—А—Г—О—В—Б—П –≤–Є—А—Г—Б–љ–Њ-–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–µ –Љ–Є–Ї—Б—В-–Є–љ—Д–µ–Ї—Ж–Є–Є, —А–µ–Ј—Г–ї—М—В–∞—В–Њ–Љ —З–µ–≥–Њ –Љ–Њ–ґ–µ—В —П–≤–Є—В—М—Б—П —Г–≥–љ–µ—В–µ–љ–Є–µ —Д–∞–Ї—В–Њ—А–Њ–≤ –Љ–µ—Б—В–љ–Њ–є –Є –Њ–±—Й–µ–є –Ј–∞—Й–Є—В—Л —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є (–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–µ —Б—Г–њ–µ—А–Є–љ—Д–µ–Ї—Ж–Є–Є). –Т —З–∞—Б—В–љ–Њ—Б—В–Є, –≤ 10вАУ15% —Б–ї—Г—З–∞–µ–≤ –≥—А–Є–њ–њ –Њ—Б–ї–Њ–ґ–љ—П–µ—В—Б—П —А–∞–Ј–≤–Є—В–Є–µ–Љ –≤–љ–µ–±–Њ–ї—М–љ–Є—З–љ–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, –≤ 8вАУ12% вАУ –њ–Њ—А–∞–ґ–µ–љ–Є–µ–Љ –Ы–Ю–†-–Њ—А–≥–∞–љ–Њ–≤, –≤ 2вАУ3% вАУ –Љ–Є–Њ–Ї–∞—А–і–Є—В–∞–Љ–Є [13].
–Т—В–Њ—А–Њ–µ —Б—Е–Њ–і—Б—В–≤–Њ –Ю–†–Т–Ш, –≥—А–Є–њ–њ–∞ –Є –У–Т–Ш –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ, —Б –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ —Б—В–Њ–є–Ї–Њ–≥–Њ –Є–Љ–Љ—Г–љ–љ–Њ–≥–Њ –Њ—В–≤–µ—В–∞, —Б –і—А—Г–≥–Њ–є, –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ –≤–∞–Ї—Ж–Є–љ –Њ—В –Љ–љ–Њ–≥–Є—Е —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е –≤–Є—А—Г—Б–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є (–Ї—А–Њ–Љ–µ –≥—А–Є–њ–њ–∞, –њ—А–Њ—Б—В–Њ–≥–Њ –≥–µ—А–њ–µ—Б–∞ (HSV) –Є VZV-–Є–љ—Д–µ–Ї—Ж–Є–Є). –Я—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –Є–Љ–Љ—Г–љ–Є—В–µ—В–∞ –њ–Њ—Б–ї–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є–ї–Є –≤–∞–Ї—Ж–Є–љ–∞—Ж–Є–Є, –љ–∞–њ—А–Є–Љ–µ—А –њ—А–Є –≥—А–Є–њ–њ–µ, —Б–Њ—Б—В–∞–≤–ї—П–µ—В 1,5вАУ3 –≥–Њ–і–∞ –Є —В–Њ–ї—М–Ї–Њ –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –і–∞–љ–љ–Њ–≥–Њ –≤–Є–і–∞ –≤–Є—А—Г—Б–∞. –Ф–ї—П –њ–∞—А–∞–≥—А–Є–њ–њ–Њ–Ј–љ–Њ–є –Є –†–°–Т-–Є–љ—Д–µ–Ї—Ж–Є–Є –Є–Љ–Љ—Г–љ–Є—В–µ—В –±–Њ–ї–µ–µ –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ—Л–є вАУ 3вАУ5 –ї–µ—В. –Ю—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ —Б—В–Њ–є–Ї–Є–є –Є–Љ–Љ—Г–љ–Є—В–µ—В –≤—Л—А–∞–±–∞—В—Л–≤–∞–µ—В—Б—П –Ї –∞–і–µ–љ–Њ- –Є —А–Є–љ–Њ–≤–Є—А—Г—Б–∞–Љ [14].
C –і—А—Г–≥–Њ–є —Б—В–Њ—А–Њ–љ—Л, —Е–∞—А–∞–Ї—В–µ—А–љ—Л –Љ—Г—В–∞—Ж–Є–Є, –Њ—Б–Њ–±–µ–љ–љ–Њ –†–Э–Ъ-—Б–Њ–і–µ—А–ґ–∞—Й–Є—Е –≤–Є—А—Г—Б–Њ–≤, –∞ —В–∞–Ї–ґ–µ —А–∞–Ј–≤–Є—В–Є–µ —Г—Б—В–Њ–є—З–Є–≤–Њ—Б—В–Є –Ї –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–Љ –њ—А–µ–њ–∞—А–∞—В–∞–Љ –Є —Б–ї–Њ–ґ–љ–Њ—Б—В—М –Њ–і–љ–Њ–Ј–љ–∞—З–љ–Њ–є —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є (—В–∞–Ї –љ–∞–Ј—Л–≤–∞–µ–Љ—Л–є –≥—А–Є–њ–њ–Њ–њ–Њ–і–Њ–±–љ—Л–є —Б–Є–љ–і—А–Њ–Љ), –Њ—Б–Њ–±–µ–љ–љ–Њ –≤ –њ—А–Њ–і—А–Њ–Љ–∞–ї—М–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ, –Ї–Њ–≥–і–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –љ–∞–Ј–љ–∞—З–∞–µ–Љ–Њ–є –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –±—Л–≤–∞–µ—В –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–є –Є, —З—В–Њ –Њ—З–µ–љ—М –≤–∞–ґ–љ–Њ, вАУ –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞–µ—В —А–∞–Ј–≤–Є—В–Є–µ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –Є –≥–Є–±–µ–ї–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤.
–Ю–±—Л—З–љ–Њ –њ–Є–Ї –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є –≥—А–Є–њ–њ–Њ–Љ –њ—А–Є—Е–Њ–і–Є—В—Б—П –љ–∞ –Ј–Є–Љ–љ–Є–µ –Љ–µ—Б—П—Ж—Л, –∞ –≤—Б–њ—Л—И–Ї–Є –Ю–†–Т–Ш –Є –У–Т–Ш –љ–∞–±–ї—О–і–∞—О—В—Б—П –Ї—А—Г–≥–ї—Л–є –≥–Њ–і. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Ю–†–Т–Ш –≤–Њ –Љ–љ–Њ–≥–Њ–Љ —Б—Е–Њ–ґ–Є: –≥–Є–њ–µ—А—В–µ—А–Љ–Є—П, –Ї–∞—В–∞—А–∞–ї—М–љ—Л–µ —П–≤–ї–µ–љ–Є—П (–љ–∞—Б–Љ–Њ—А–Ї, –Ї–∞—И–µ–ї—М), –≥–Њ–ї–Њ–≤–љ–∞—П –±–Њ–ї—М, –≥–Є–њ–µ—А–µ–Љ–Є—П –Ј–µ–≤–∞, –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤–Є—В, —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —А–µ–≥–Є–Њ–љ–∞—А–љ—Л—Е –ї–Є–Љ—Д–∞—В–Є—З–µ—Б–Ї–Є—Е —Г–Ј–ї–Њ–≤, –±–Њ–ї–Є –≤ –ґ–Є–≤–Њ—В–µ, —А–≤–Њ—В–∞, –∞—А—В—А–∞–ї–≥–Є–Є. –Ы–Є—Е–Њ—А–∞–і–Њ—З–љ—Л–є –њ–µ—А–Є–Њ–і –њ—А–Є –≥—А–Є–њ–њ–µ —Б–Њ—Е—А–∞–љ—П–µ—В—Б—П 1вАУ2 –і–љ—П, –≥–Є–њ–µ—А—В–µ—А–Љ–Є—П –і–Њ—Б—В–Є–≥–∞–µ—В 38вАУ40¬∞–°, –њ—А–Є –њ–∞—А–∞–≥—А–Є–њ–њ–µ вАУ 37вАУ38¬∞–° (–Љ–µ–љ–µ–µ 5 —Б—Г—В), –њ—А–Є –∞–і–µ–љ–Њ–≤–Є—А—Г—Б–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є вАУ –≤ —В–µ—З–µ–љ–Є–µ 2 –љ–µ–і. –і–µ—А–ґ–Є—В—Б—П —В–µ–Љ–њ–µ—А–∞—В—Г—А–∞ 38вАУ39¬∞–°. –Я—А–Є —А–Є–љ–Њ–≤–Є—А—Г—Б–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є —В–µ–Љ–њ–µ—А–∞—В—Г—А–љ–∞—П —А–µ–∞–Ї—Ж–Є—П –≤—Л—А–∞–ґ–µ–љ–∞ –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ, —З–∞—Й–µ —Б—Г–±—Д–µ–±—А–Є–ї—М–љ–∞—П. –Я–µ—А–≤—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П вАУ –±–Њ–ї–µ–Ј–љ–µ–љ–љ—Л–µ –Њ—Й—Г—Й–µ–љ–Є—П –Є–ї–Є –њ–µ—А—И–µ–љ–Є–µ –≤ –≥–Њ—А–ї–µ. –Ч–∞—В–µ–Љ –≤–Њ–Ј–љ–Є–Ї–∞—О—В –њ–Њ–Ј—Л–≤—Л –Ї –Ї–∞—И–ї—О –Є –љ–∞—Б–Љ–Њ—А–Ї, —З–∞—Б—В–Њ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—Й–Є–µ—Б—П –≥–Њ–ї–Њ–≤–љ–Њ–є –±–Њ–ї—М—О –Є –ї–Њ–Љ–Њ—В–Њ–є –≤ –Ї–Њ–љ–µ—З–љ–Њ—Б—В—П—Е. –Ч–∞—В–µ–Љ —З–∞—Й–µ –≤—Б–µ–≥–Њ (–Ї–∞–Ї —Б–ї–µ–і—Б—В–≤–Є–µ) –≤–Њ–Ј–љ–Є–Ї–∞–µ—В –Њ—Б—В—А—Л–є –±—А–Њ–љ—Е–Є—В. –Т–Њ–Ј–±—Г–і–Є—В–µ–ї–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –Ї–∞–Ї —Г–ґ–µ —Г–њ–Њ–Љ–Є–љ–∞–ї–Њ—Б—М, –њ–µ—А–µ–і–∞—О—В—Б—П –≤–Њ–Ј–і—Г—И–љ–Њ-–Ї–∞–њ–µ–ї—М–љ—Л–Љ –њ—Г—В–µ–Љ, –Љ–Њ–≥—Г—В —В–∞–Ї–ґ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ—П—В—М—Б—П –њ—А–Є –њ—А—П–Љ—Л—Е –Є–ї–Є –Ї–Њ—Б–≤–µ–љ–љ—Л—Е –Ї–Њ–љ—В–∞–Ї—В–∞—Е —Б –Ј–∞–±–Њ–ї–µ–≤—И–Є–Љ –Є–ї–Є –Ј–∞—А–∞–ґ–µ–љ–љ—Л–Љ–Є –њ—А–µ–і–Љ–µ—В–∞–Љ–Є (–Є–љ—Д–µ–Ї—Ж–Є—П, –њ–µ—А–µ–і–∞–≤–∞–µ–Љ–∞—П –Ї–Њ–љ—В–∞–Ї—В–љ—Л–Љ –њ—Г—В–µ–Љ). –Ч–∞—В–µ–Љ –≤–Є—А—Г—Б –њ–Њ–њ–∞–і–∞–µ—В –≤ –Ї—А–Њ–≤—М –Є –≤—Л–Ј—Л–≤–∞–µ—В —Б–Є–Љ–њ—В–Њ–Љ—Л –Њ–±—Й–µ–є –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Є: –Њ–Ј–љ–Њ–±, –≥–Њ–ї–Њ–≤–љ—Г—О –±–Њ–ї—М, –ї–Њ–Љ–Њ—В—Г –≤ —Б–њ–Є–љ–µ –Є –Ї–Њ–љ–µ—З–љ–Њ—Б—В—П—Е. –Р–Ї—В–Є–≤–∞—Ж–Є—П –Є–Љ–Љ—Г–љ–љ–Њ–≥–Њ –Њ—В–≤–µ—В–∞ –њ—А–Є–≤–Њ–і–Є—В –Ї –≤—Л—А–∞–±–Њ—В–Ї–µ –Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–Љ –∞–љ—В–Є—В–µ–ї –Ї –≤–Є—А—Г—Б—Г, –≤—Б–ї–µ–і—Б—В–≤–Є–µ —З–µ–≥–Њ –Ї—А–Њ–≤—М –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ –Њ—З–Є—Й–∞–µ—В—Б—П –Њ—В –љ–µ–≥–Њ, –Є —Б–Є–Љ–њ—В–Њ–Љ—Л –Є–љ—В–Њ–Ї—Б–Є–Ї–∞—Ж–Є–Є –Њ—Б–ї–∞–±–µ–≤–∞—О—В. –Э–∞ —Д–Є–љ–∞–ї—М–љ–Њ–Љ —Н—В–∞–њ–µ –њ—А–Є –љ–µ–Њ—Б–ї–Њ–ґ–љ–µ–љ–љ–Њ–є –Ю–†–Т–Ш –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –Њ—З–Є—Й–µ–љ–Є–µ –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є –Њ—В –њ–Њ—А–∞–ґ–µ–љ–љ—Л—Е –≤–Є—А—Г—Б–Њ–Љ —Б–ї–Њ–µ–≤ —Н–њ–Є—В–µ–ї–Є—П, —З—В–Њ –њ—А–Њ—П–≤–ї—П–µ—В—Б—П –≤ –≤–Є–і–µ –љ–∞—Б–Љ–Њ—А–Ї–∞ –Є –≤–ї–∞–ґ–љ–Њ–≥–Њ –Ї–∞—И–ї—П.
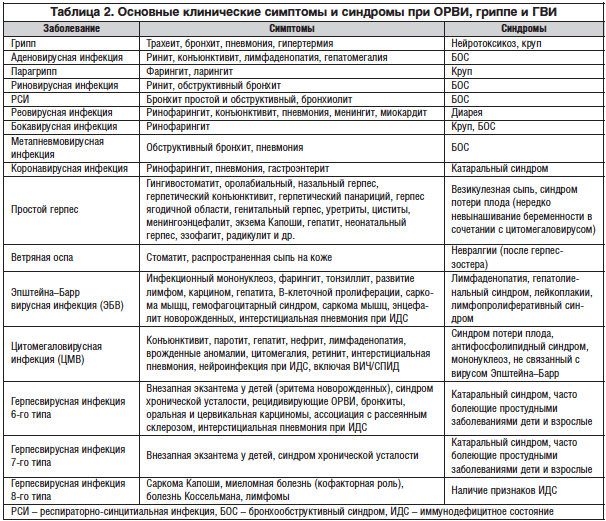
–Т –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–µ –Є–љ—Д–µ–Ї—Ж–Є–Є –≤—Б–µ–≥–і–∞ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О—В—Б—П –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ–Љ —А–∞–Ј–ї–Є—З–љ—Л—Е –Њ—В–і–µ–ї–Њ–≤ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–≥–Њ —В—А–∞–Ї—В–∞ –Є —Б–Є–љ–і—А–Њ–Љ–∞–ї—М–љ–Њ –њ—А–Њ—П–≤–ї—П—О—В—Б—П —А–Є–љ–Њ—Б–Є–љ—Г—Б–Є—В–Њ–Љ, —Д–∞—А–Є–љ–≥–Є—В–Њ–Љ, –ї–∞—А–Є–љ–≥–Є—В–Њ–Љ, —В—А–∞—Е–µ–Њ–±—А–Њ–љ—Е–Є—В–Њ–Љ, —В—П–ґ–µ–ї—Л–µ –Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–љ—Л–µ —Д–Њ—А–Љ—Л –≥—А–Є–њ–њ–∞ –Є –Ю–†–Т–Ш –њ—А–Њ—В–µ–Ї–∞—О—В —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ —В—А–∞–љ–Ј–Є—В–Њ—А–љ–Њ–є –ҐвАУ–Ї–ї–µ—В–Њ—З–љ–Њ–є –Є–Љ–Љ—Г–љ–Њ—Б—Г–њ—А–µ—Б—Б–Є–Є, —Б–љ–Є–ґ–µ–љ–Є–µ–Љ —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –љ–∞—В—Г—А–∞–ї—М–љ—Л—Е –Ї–Є–ї–ї–µ—А–Њ–≤, —Д–∞–≥–Њ—Ж–Є—В–∞—А–љ–Њ–є –Є –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –љ–µ–є—В—А–Њ—Д–Є–ї–Њ–≤ –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–є –Ї—А–Њ–≤–Є, –љ–∞–ї–Є—З–Є–µ–Љ –Є–љ—В–µ—А—Д–µ—А–Њ–љ–Њ–≤–Њ–≥–Њ –і–µ—Д–Є—Ж–Є—В–∞, —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –∞–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В–љ–Њ–≥–Њ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–∞ —Б—Л–≤–Њ—А–Њ—В–Ї–Є –Ї—А–Њ–≤–Є –Є —Ж–µ—А–µ–±—А–Њ—Б–њ–Є–љ–∞–ї—М–љ–Њ–є –ґ–Є–і–Ї–Њ—Б—В–Є, —А–∞–Ј–≤–Є—В–Є–µ–Љ —Б–µ–љ—Б–Є–±–Є–ї–Є–Ј–∞—Ж–Є–Є –ї–µ–є–Ї–Њ—Ж–Є—В–Њ–≤ –Ї –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л–Љ –Є –≤–Є—А—Г—Б–љ—Л–Љ –∞–љ—В–Є–≥–µ–љ–∞–Љ. –Ґ–Є–њ–Є—З–љ—Л–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 2.
–Э–µ—А–µ–і–Ї–Њ –Њ—В–Љ–µ—З–∞—О—В—Б—П –ї–µ–є–Ї–Њ–њ–µ–љ–Є—П, –ї–Є–Љ—Д–Њ–њ–µ–љ–Є—П –Є –љ–µ–є—В—А–Њ–њ–µ–љ–Є—П, –љ–∞–Є–±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–µ –≤ –Ї–Њ–љ—Ж–µ 1-–є –љ–µ–і. –±–Њ–ї–µ–Ј–љ–Є –њ—А–Є —В—П–ґ–µ–ї–Њ–Љ —В–µ—З–µ–љ–Є–Є –Ю–†–Т–Ш. –≠—В–Њ –≤–Њ –Љ–љ–Њ–≥–Њ–Љ –Њ–њ—А–µ–і–µ–ї—П–µ—В –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М —А–∞–Ј–≤–Є—В–Є—П –Њ–±–Њ—Б—В—А–µ–љ–Є—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –Њ—А–≥–∞–љ–Њ–≤ –і—Л—Е–∞–љ–Є—П (–±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–є –∞—Б—В–Љ—Л (–С–Р) –Є–ї–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –Њ–±—Б—В—А—Г–Ї—В–Є–≤–љ–Њ–є –±–Њ–ї–µ–Ј–љ–Є –ї–µ–≥–Ї–Є—Е (–•–Ю–С–Ы)) –Є —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б–Є—Б—В–µ–Љ—Л, –Ј–∞—В—П–ґ–љ–Њ–≥–Њ —В–µ—З–µ–љ–Є—П –Є–љ—Д–µ–Ї—Ж–Є–Є –Є –њ–µ—А—Б–Є—Б—В–µ–љ—Ж–Є–Є —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е –≤–Є—А—Г—Б–Њ–≤ –Є–ї–Є –Є—Е –∞—Б—Б–Њ—Ж–Є–∞—Ж–Є–є. –Я–Њ—Б–ї–µ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є —Б–Є–љ–і—А–Њ–Љ –њ–Њ—Б–ї–µ–≤–Є—А—Г—Б–љ–Њ–є –∞—Б—В–µ–љ–Є–Є –Є –њ–Њ–≤—Л—И–µ–љ–љ–Њ–є —Г—В–Њ–Љ–ї—П–µ–Љ–Њ—Б—В–Є —А–µ–≥–Є—Б—В—А–Є—А—Г–µ—В—Б—П —Г 65вАУ80% –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є –Љ–Њ–ґ–µ—В —Б–Њ—Е—А–∞–љ—П—В—М—Б—П –і–Њ 2вАУ3 –Љ–µ—Б. –Є –і–Њ–ї—М—И–µ.
–†–µ–Ј—Г–ї—М—В–∞—В–∞–Љ–Є –Љ–љ–Њ–≥–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –і–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–µ –≤–Є—А—Г—Б—Л –њ–Њ–і–∞–≤–ї—П—О—В —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М —А–∞–Ј–ї–Є—З–љ—Л—Е –Ј–≤–µ–љ—М–µ–≤ –Є–Љ–Љ—Г–љ–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л –Є –њ—А–Є–≤–Њ–і—П—В –Ї –Њ–±–Њ—Б—В—А–µ–љ–Є—О —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –∞ —В–∞–Ї–ґ–µ –Ї –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—О –≤—В–Њ—А–Є—З–љ—Л—Е –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –Ю–†–Т–Ш вАУ —З–∞—Б—В–∞—П –њ—А–Є—З–Є–љ–∞ –Њ–±—А–∞—Й–µ–љ–Є–є –Ј–∞ –љ–µ–Њ—В–ї–Њ–ґ–љ–Њ–є –њ–Њ–Љ–Њ—Й—М—О, –Њ—Б–Њ–±–µ–љ–љ–Њ –≤ —Б–ї—Г—З–∞–µ —А–∞–љ–µ–µ —Б—Г—Й–µ—Б—В–≤–Њ–≤–∞–≤—И–µ–≥–Њ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Њ—А–≥–∞–љ–Њ–≤ –і—Л—Е–∞–љ–Є—П. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –≤ –њ–µ—А–Є–Њ–і—Л —Н–њ–Є–і–µ–Љ–Є–є –≥—А–Є–њ–њ–∞ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –њ–Њ–≤—Л—И–∞–µ—В—Б—П —Б–Љ–µ—А—В–љ–Њ—Б—В—М –Њ—В –і—А—Г–≥–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –≤ —З–∞—Б—В–љ–Њ—Б—В–Є —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В—Л—Е [15].
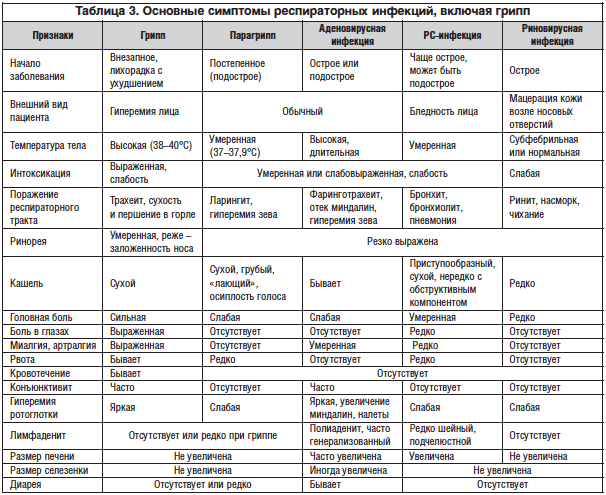
–Т–≤–Є–і—Г —И–Є—А–Њ–Ї–Њ–є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –Є —А–∞–Ј–љ–Њ—А–Њ–і–љ–Њ—Б—В–Є —А–∞–Ј–ї–Є—З–љ—Л—Е –Ю–†–Т–Ш —З–∞—Б—В–Њ –≤–Њ–Ј–љ–Є–Ї–∞–µ—В –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М –њ—А–Њ–≤–µ–і–µ–љ–Є—П –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –≤ —Ж–µ–ї—П—Е —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П —В–Њ—З–љ–Њ–є –њ—А–Є—З–Є–љ—Л –±–Њ–ї–µ–Ј–љ–Є. –Ч–љ–∞–љ–Є–µ –њ—А–Є–љ—Ж–Є–њ–Њ–≤ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є–∞–ї—М–љ–Њ–є –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є —А–∞–Ј–ї–Є—З–љ—Л—Е –Ю–†–Т–Ш –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –і–ї—П –њ—А–µ–і—Г–њ—А–µ–ґ–і–µ–љ–Є—П –≤–Њ–Ј–Љ–Њ–ґ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –Є –Ї–Њ—А—А–µ–Ї—Ж–Є–Є —В–∞–Ї—В–Є–Ї–Є –ї–µ—З–µ–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤. –Э–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —Г—З–Є—В—Л–≤–∞—В—М –≥—А—Г–њ–њ—Л —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –≥—А–Є–њ–њ–∞ –Є —Д–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є. –Э–∞–Є–±–Њ–ї–µ–µ —З–∞—Б—В—Л–µ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –Ю–†–Т–Ш вАУ –≥—А–Є–њ–њ (–Њ—Б—В—А–Њ–µ –љ–∞—З–∞–ї–Њ, –≤—Л—Б–Њ–Ї–∞—П —В–µ–Љ–њ–µ—А–∞—В—Г—А–∞ —В–µ–ї–∞, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М —А–∞–Ј–≤–Є—В–Є—П —В—П–ґ–µ–ї—Л—Е —Д–Њ—А–Љ –±–Њ–ї–µ–Ј–љ–Є), –њ–∞—А–∞–≥—А–Є–њ–њ (–±–Њ–ї–µ–µ –ї–µ–≥–Ї–Њ–µ, —З–µ–Љ —Г –≥—А–Є–њ–њ–∞, —В–µ—З–µ–љ–Є–µ, –њ–Њ—А–∞–ґ–µ–љ–Є–µ –≥–Њ—А—В–∞–љ–Є —Б —А–Є—Б–Ї–Њ–Љ —Г–і—Г—И—М—П —Г –і–µ—В–µ–є), –∞–і–µ–љ–Њ–≤–Є—А—Г—Б–љ–∞—П –Є–љ—Д–µ–Ї—Ж–Є—П (–Љ–µ–љ–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ–Њ–µ, —З–µ–Љ —Г –≥—А–Є–њ–њ–∞, –љ–∞—З–∞–ї–Њ, –∞–љ–≥–Є–љ–∞ –Є –ї–Є–Љ—Д–∞–і–µ–љ–Њ–њ–∞—В–Є—П, –њ–Њ—А–∞–ґ–µ–љ–Є–µ –Ї–Њ–љ—К—О–љ–Ї—В–Є–≤—Л –≥–ї–∞–Ј, —Б–Є–ї—М–љ—Л–є –љ–∞—Б–Љ–Њ—А–Ї, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –њ–µ—З–µ–љ–Є), –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є–µ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ-—Б–Є–љ—Ж–Є—В–Є–∞–ї—М–љ—Л–Љ –≤–Є—А—Г—Б–Њ–Љ (–њ–Њ—А–∞–ґ–µ–љ–Є–µ –±—А–Њ–љ—Е–Њ–≤ –Є –±—А–Њ–љ—Е–Є–Њ–ї, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М —А–∞–Ј–≤–Є—В–Є—П –±—А–Њ–љ—Е–Њ–њ–љ–µ–≤–Љ–Њ–љ–Є–Є, –±–Њ–ї–µ–µ –ї–µ–≥–Ї–Њ–µ –Є –і–ї–Є—В–µ–ї—М–љ–Њ–µ, —З–µ–Љ —Г –≥—А–Є–њ–њ–∞, —В–µ—З–µ–љ–Є–µ). –Ґ–Њ–њ–Є—З–µ—Б–Ї–∞—П –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Ю–†–Т–Ш, –≥—А–Є–њ–њ–∞ –Є –У–Т–Ш, —А—П–і –≤–∞–ґ–љ—Л—Е –Њ—В–ї–Є—З–Є–є –Є —Б—Е–Њ–і—Б—В–≤ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–∞—Е 3 –Є 4.
–У—А—Г–њ–њ—Л –≤—Л—Б–Њ–Ї–Њ–≥–Њ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є –ї–µ—В–∞–ї—М–љ–Њ–≥–Њ –Є—Б—Е–Њ–і–∞ –≤—Б–ї–µ–і—Б—В–≤–Є–µ –≥—А–Є–њ–њ–∞ –Є –Ю–†–Т–Ш [7, 9 c –і–Њ–њ.]
вАҐ –Ф–µ—В–Є –≤ –≤–Њ–Ј—А–∞—Б—В–µ –і–Њ 5 –ї–µ—В (–Љ–ї–∞–і—И–µ 2 –ї–µ—В).
вАҐ –Я–∞—Ж–Є–µ–љ—В—Л —Г—З—А–µ–ґ–і–µ–љ–Є–є –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ —Г—Е–Њ–і–∞.
вАҐ –Ф–µ—В–Є –Є –≤–Ј—А–Њ—Б–ї—Л–µ —Б —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –і—Л—Е–∞—В–µ–ї—М–љ–Њ–є (–∞—В–Њ–њ–Є—П, –•–Ю–С–Ы), —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В–Њ–є, —Н–љ–і–Њ–Ї—А–Є–љ–љ–Њ–є (—Б–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В, –Њ–ґ–Є—А–µ–љ–Є–µ, –і–Є—Б–Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–є —Б–Є–љ–і—А–Њ–Љ), –≤—Л–і–µ–ї–Є—В–µ–ї—М–љ–Њ–є —Б–Є—Б—В–µ–Љ –Є–ї–Є –≥–µ–Љ–Њ–≥–ї–Њ–±–Є–љ–Њ–њ–∞—В–Є—П–Љ–Є.
вАҐ –Я–∞—Ж–Є–µ–љ—В—Л —Б –Є–Љ–Љ—Г–љ–Њ–і–µ—Д–Є—Ж–Є—В–∞–Љ–Є —А–∞–Ј–ї–Є—З–љ–Њ–≥–Њ –≥–µ–љ–µ–Ј–∞.
вАҐ –Я–∞—Ж–Є–µ–љ—В—Л —Б –∞–ї–Ї–Њ–≥–Њ–ї–Є–Ј–Љ–Њ–Љ.
вАҐ –Ф–µ—В–Є –Є –њ–Њ–і—А–Њ—Б—В–Ї–Є, –і–ї–Є—В–µ–ї—М–љ–Њ –њ—А–Є–љ–Є–Љ–∞—О—Й–Є–µ –∞—Ж–µ—В–Є–ї—Б–∞–ї–Є—Ж–Є–ї–Њ–≤—Г—О –Ї–Є—Б–ї–Њ—В—Г.
вАҐ –С–µ—А–µ–Љ–µ–љ–љ—Л–µ.
вАҐ –Ы–Є—Ж–∞ –≤ –≤–Њ–Ј—А–∞—Б—В–µ —Б—В–∞—А—И–µ 65 –ї–µ—В.*
вАҐ –Ы–Є—Ж–∞ —Б –њ–Њ–≤—Л—И–µ–љ–љ–Њ–є –Љ–∞—Б—Б–Њ–є —В–µ–ї–∞.
–§–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –≥—А–Є–њ–њ–∞ [7, 9 —Б –і–Њ–њ.]
вАҐ –Я–Њ–Ј–і–љ–µ–µ –Њ–±—А–∞—Й–µ–љ–Є–µ.
вАҐ –Ю—В—Б—Г—В—Б—В–≤–Є–µ —Б—В–∞—А—В–Њ–≤–Њ–є –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Є/–Є–ї–Є —Б–µ–Ј–Њ–љ–љ–Њ–є –Є–Љ–Љ—Г–љ–Њ–њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є.
вАҐ –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б –љ–Є–Ј–Ї–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О.
вАҐ –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –љ–µ –њ–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ (–љ–∞–њ—А–Є–Љ–µ—А, –∞–љ—В–Є–±–Є–Њ—В–Є–Ї–Њ–≤).
вАҐ –°–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (—Б–Љ. –≥—А—Г–њ–њ—Л —А–Є—Б–Ї–∞).
–Ф–∞–ґ–µ —Г –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –Ј–і–Њ—А–Њ–≤—Л—Е –ї—О–і–µ–є —В–µ—З–µ–љ–Є–µ –Ю–†–Т–Ш –Љ–Њ–ґ–µ—В –Њ—Б–ї–Њ–ґ–љ—П—В—М—Б—П –њ—А–Є—Б–Њ–µ–і–Є–љ–µ–љ–Є–µ–Љ –±–∞–Ї—В–µ—А–Є–∞–ї—М–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є. –Э–Њ –µ—Б—В—М –Ї–∞—В–µ–≥–Њ—А–Є–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Ю–†–Т–Ш, –Ї–Њ—В–Њ—А—Л–µ —В—А–µ–±—Г—О—В –Њ—Б–Њ–±–Њ–≥–Њ –≤–љ–Є–Љ–∞–љ–Є—П —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–є —Б–ї—Г–ґ–±—Л. –≠—В–Њ –ї–Є—Ж–∞, –Є–Љ–µ—О—Й–Є–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤–µ—А—Е–љ–Є—Е –Є –љ–Є–ґ–љ–Є—Е –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є, —Б–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В, –Њ—Б—В—А—Л–µ –Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –њ–µ—З–µ–љ–Є –Є –њ–Њ—З–µ–Ї, –њ–µ—А–µ–љ–µ—Б—И–Є–µ —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Є–µ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞, —В—А–∞–≤–Љ—Л –Є –і—А. [16]. –Ю–†–Т–Ш –Є –≥—А–Є–њ–њ —Г –±–Њ–ї—М–љ—Л—Е —Б –±—А–Њ–љ—Е–Њ–ї–µ–≥–Њ—З–љ—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –Љ–Њ–≥—Г—В –њ—А–Є–≤–Њ–і–Є—В—М –Ї —А–∞–Ј–≤–Є—В–Є—О –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є, –∞ –≤ –Њ—Б–Њ–±–Њ —В—П–ґ–µ–ї—Л—Е —Б–ї—Г—З–∞—П—Е вАУ –і–∞–ґ–µ –Ї –ї–µ—В–∞–ї—М–љ—Л–Љ –Є—Б—Е–Њ–і–∞–Љ. –£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Њ–±–Њ—Б—В—А–µ–љ–Є–µ–Љ –•–Ю–С–Ы –љ–∞–±–ї—О–і–∞—О—В—Б—П —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –љ–µ–є—В—А–Њ—Д–Є–ї–Њ–≤ –≤ –±—А–Њ–љ—Е–Њ–∞–ї—М–≤–µ–Њ–ї—П—А–љ–Њ–Љ —Б–µ–Ї—А–µ—В–µ –Є –Њ—Б–ї–∞–±–ї–µ–љ–Є–µ —Д—Г–љ–Ї—Ж–Є–Є –∞–ї—М–≤–µ–Њ–ї—П—А–љ—Л—Е –Љ–∞–Ї—А–Њ—Д–∞–≥–Њ–≤, —Б–љ–Є–ґ–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –Њ–±—Й–Є—Е –ҐвАУ–ї–Є–Љ—Д–Њ—Ж–Є—В–Њ–≤, –і–µ—Д–Є—Ж–Є—В —Б–Њ–і–µ—А–ґ–∞–љ–Є—П –Є–Љ–Љ—Г–љ–Њ–≥–ї–Њ–±—Г–ї–Є–љ–Њ–≤ (Ig) –Ї–ї–∞—Б—Б–Њ–≤ M –Є A –Є —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –Т-–Ї–ї–µ—В–Њ–Ї [17]. –Я—А–Є –С–Р —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Б–љ–Є–ґ–∞—О—В—Б—П —Г—А–Њ–≤–µ–љ—М —Б–µ–Ї—А–µ—В–Њ—А–љ–Њ–≥–Њ IgA –Є —Б–Њ–і–µ—А–ґ–∞–љ–Є–µ –Ґ- –Є –Т-–ї–Є–Љ—Д–Њ—Ж–Є—В–Њ–≤, –Њ—В–Љ–µ—З–∞–µ—В—Б—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М –Ґ-—Е–µ–ї–њ–µ—А–Њ–≤ 1-–≥–Њ —В–Є–њ–∞ (Th1), —З—В–Њ —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –≤—Л—А–∞–±–Њ—В–Ї–Є –Є–љ—В–µ—А—Д–µ—А–Њ–љ–∞ (–Ш–§–Э)-пГ£. –£ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –њ–Њ—Б—В–Њ—П–љ–љ–Њ –њ—А–Є–љ–Є–Љ–∞—О—Й–Є—Е —Б–Є—Б—В–µ–Љ–љ—Л–µ —Б—В–µ—А–Њ–Є–і—Л, –і–∞–љ–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Њ—Б–Њ–±–µ–љ–љ–Њ –≤—Л—А–∞–ґ–µ–љ—Л. –Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ –Ю–†–Т–Ш —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—В –њ–Њ–≤—Л—И–µ–љ–Є—О —А–µ–∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є (–≤ —З–∞—Б—В–љ–Њ—Б—В–Є, –±—А–Њ–љ—Е–Є–∞–ї—М–љ–Њ–≥–Њ –і–µ—А–µ–≤–∞) –і–∞–ґ–µ —Г —Б–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є –Ј–і–Њ—А–Њ–≤—Л—Е –ї—О–і–µ–є. –Ю–і–љ–Њ–є –Є–Ј –≤–Њ–Ј–Љ–Њ–ґ–љ—Л—Е –њ—А–Є—З–Є–љ —Н—В–Њ–≥–Њ —Б—З–Є—В–∞–µ—В—Б—П –њ—А—П–Љ–Њ–µ –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є–µ –≤–Є—А—Г—Б–љ—Л—Е –∞–≥–µ–љ—В–Њ–≤ —Б –Љ–Њ–ї–µ–Ї—Г–ї–∞–Љ–Є –Љ–µ–ґ–Ї–ї–µ—В–Њ—З–љ–Њ–є –∞–і–≥–µ–Ј–Є–Є 1 (intercellular adhesion molecule-1). –≠—В–Є –±–µ–ї–Ї–Њ–≤—Л–µ –Љ–Њ–ї–µ–Ї—Г–ї—Л —А–∞—Б–њ–Њ–ї–∞–≥–∞—О—В—Б—П –љ–∞ –Ї–ї–µ—В–Њ—З–љ–Њ–є –Љ–µ–Љ–±—А–∞–љ–µ —Д–Є–±—А–Њ–±–ї–∞—Б—В–Њ–≤, —Н–љ–і–Њ—В–µ–ї–Є–Њ—Ж–Є—В–Њ–≤, —В–Ї–∞–љ–µ–≤—Л—Е –Љ–∞–Ї—А–Њ—Д–∞–≥–Њ–≤, –і–µ–љ–і—А–Є—В–љ—Л—Е –Ї–ї–µ—В–Њ–Ї –Є —Б–ї—Г–ґ–∞—В –і–ї—П –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є—П –Ї–ї–µ—В–Њ–Ї –Љ–µ–ґ–і—Г —Б–Њ–±–Њ–є [18].
–Э–∞–Є–±–Њ–ї—М—И–Є–µ —Г—Б–њ–µ—Е–Є –≤ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –±–Њ–ї–µ–Ј–љ–µ–є –≤ –њ—А–Њ—И–µ–і—И–µ–Љ —Б—В–Њ–ї–µ—В–Є–Є —Б–≤—П–Ј–∞–љ—Л —Б –≤–∞–Ї—Ж–Є–љ–∞—Ж–Є–µ–є, —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Ї–Њ—В–Њ—А–Њ–є –і–Њ–Ї–∞–Ј–∞–љ–∞ –Љ–љ–Њ–≥–Њ–ї–µ—В–љ–Є–Љ –Љ–Є—А–Њ–≤—Л–Љ –Њ–њ—Л—В–Њ–Љ. –І–Є—Б–ї–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –њ—А–Њ—В–Є–≤ –Ї–Њ—В–Њ—А—Л—Е —Б–Њ–Ј–і–∞–љ—Л –Є–ї–Є —Б–Њ–Ј–і–∞—О—В—Б—П –≤–∞–Ї—Ж–Є–љ—Л, –њ–Њ—Б—В–Њ—П–љ–љ–Њ —А–∞—Б—В–µ—В. –Ю–і–љ–∞–Ї–Њ —В–Њ–ї—М–Ї–Њ –≤–∞–Ї—Ж–Є–љ–Њ–њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ –љ–µ –Љ–Њ–ґ–µ—В —А–µ—И–Є—В—М –њ—А–Њ–±–ї–µ–Љ—Г –њ—А–µ–і—Г–њ—А–µ–ґ–і–µ–љ–Є—П –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –±–Њ–ї–µ–Ј–љ–µ–є, –≤—Л–Ј—Л–≤–∞–µ–Љ—Л—Е —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–Љ–Є –≤–Є—А—Г—Б–∞–Љ–Є [19].
–Ы–µ—З–µ–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –≥—А–Є–њ–њ–Њ–Љ –Є –і—А—Г–≥–Є–Љ–Є –Ю–†–Т–Ш –Ј–∞—В—А—Г–і–љ–µ–љ–Њ –Є–Ј-–Ј–∞ –њ–Њ–ї–Є—Н—В–Є–Њ–ї–Њ–≥–Є—З–љ–Њ—Б—В–Є –Ю–†–Т–Ш (–≤—Л–Ј–≤–∞–љ–љ—Л—Е –≤ —В. —З. –≥–µ—А–њ–µ—Б–≤–Є—А—Г—Б–∞–Љ–Є). –Т–Њ–Ј–Љ–Њ–ґ–љ—Л —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є –≤–Є—А—Г—Б–Њ–≤ –Ї —Е–Є–Љ–Є–Њ–њ—А–µ–њ–∞—А–∞—В–∞–Љ (–•–Я) –Є —А–∞–Ј–≤–Є—В–Є–µ –≤—В–Њ—А–Є—З–љ–Њ–є –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є, –Њ—В—П–≥–Њ—Й–∞—О—Й–µ–є —В–µ—З–µ–љ–Є–µ –Є –Є—Б—Е–Њ–і —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–є –Є–љ—Д–µ–Ї—Ж–Є–Є. –Ґ–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–є —Н—Д—Д–µ–Ї—В —Б–Њ—Е—А–∞–љ—П–µ—В—Б—П –љ–∞ —Д–Њ–љ–µ —А–∞–љ–љ–µ–≥–Њ –њ—А–Є–µ–Љ–∞ –•–Я —В–Њ–ї—М–Ї–Њ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е –≤–Є—А—Г—Б–Њ–≤ –Є –љ–µ –≤–Њ–Ј–і–µ–є—Б—В–≤—Г–µ—В –љ–∞ –і—А—Г–≥–Є–µ –Ј–≤–µ–љ—М—П –њ–∞—В–Њ–≥–µ–љ–µ–Ј–∞, –≤–Њ–Ј–Љ–Њ–ґ–љ—Л –њ–Њ–±–Њ—З–љ—Л–µ —В–Њ–Ї—Б–Є—З–µ—Б–Ї–Є–µ —Н—Д—Д–µ–Ї—В—Л. –Ґ–∞–Ї, –њ–Њ—Б–ї–µ –њ—А–Є–µ–Љ–∞ –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –љ–µ–є—А–∞–Љ–Є–љ–Є–і–∞–Ј—Л вАУ –Њ–Ј–µ–ї—М—В–∞–Љ–Є–≤–Є—А–∞ вАУ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ –њ–Њ—П–≤–ї–µ–љ–Є–µ —А—П–і–∞ —А–µ–і–Ї–Є—Е –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —П–≤–ї–µ–љ–Є–є (—В–Њ—И–љ–Њ—В–∞, —А–≤–Њ—В–∞, –і–Є–∞—А–µ—П, –±–Њ–ї—М –≤ –ґ–Є–≤–Њ—В–µ; –±–µ—Б—Б–Њ–љ–љ–Є—Ж–∞, –≥–Њ–ї–Њ–≤–Њ–Ї—А—Г–ґ–µ–љ–Є–µ, –њ—А–Њ—Е–Њ–і—П—Й–Є–µ –њ—Б–Є—Е–Њ–њ–∞—В–Є–Є, —Б–ї–∞–±–Њ—Б—В—М, —З—Г–≤—Б—В–≤–Њ —Г—Б—В–∞–ї–Њ—Б—В–Є). –Э–∞–Ј–љ–∞—З–µ–љ–Є–µ –Ј–∞–љ–∞–Љ–Є–≤–Є—А–∞ –Љ–Њ–ґ–µ—В –≤—Л–Ј–≤–∞—В—М —А–∞–Ј–≤–Є—В–Є–µ –±—А–Њ–љ—Е–Њ—Б–њ–∞–Ј–Љ–∞ –љ–∞ —Д–Њ–љ–µ –±—А–Њ–љ—Е–Њ–Њ–±—Б—В—А—Г–Ї—В–Є–≤–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є (–•–Ю–С–Ы, –С–Р), —З—В–Њ –Њ–≥—А–∞–љ–Є—З–Є–≤–∞–µ—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ —Н—В–Є—Е –•–Я. –Я—А–Є —Н—В–Њ–Љ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—П –≥—А–Є–њ–њ–∞ –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞ –њ—А–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –Є–љ–≥–Є–±–Є—В–Њ—А–Њ–≤ –љ–µ–є—А–∞–Љ–Є–љ–Є–і–∞–Ј—Л –≤ –њ–µ—А–≤—Л–µ 24 —З –Њ—В –Љ–Њ–Љ–µ–љ—В–∞ –њ–Њ—П–≤–ї–µ–љ–Є—П –њ—А–Њ–і—А–Њ–Љ–∞–ї—М–љ—Л—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤, –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –≥–µ—А–њ–µ—Б–≤–Є—А—Г—Б–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –∞—Ж–Є–Ї–ї–Є—З–µ—Б–Ї–Є—Е –љ—Г–Ї–ї–µ–Њ–Ј–Є–і–Њ–≤ вАУ —В–∞–Ї–ґ–µ –≤ –њ–µ—А–≤—Л–µ 6вАУ24 —З –Њ—В –љ–∞—З–∞–ї–∞ –Њ–±–Њ—Б—В—А–µ–љ–Є—П. –≠—В–Њ –Ї—А–∞–є–љ–µ –≤–∞–ґ–љ–Њ —Г—З–Є—В—Л–≤–∞—В—М, –њ—А–Њ–≤–Њ–і—П –Ї–Њ–љ—Б—Г–ї—М—В–Є—А–Њ–≤–∞–љ–Є–µ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є –њ—А–Є –Њ–±—Г—З–µ–љ–Є–Є –≤—А–∞—З–µ–є.
–Э–µ—Б–Љ–Њ—В—А—П –љ–∞ —В–Њ, —З—В–Њ –і–ї—П –ї–µ—З–µ–љ–Є—П –Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –≥—А–Є–њ–њ–∞ –Є –Ю–†–Т–Ш –Є—Б–њ–Њ–ї—М–Ј—Г–µ—В—Б—П —И–Є—А–Њ–Ї–Є–є –Є —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–љ—Л–є –Ї—А—Г–≥ –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –Ї–Њ—В–Њ—А—Л–є –≤–Ї–ї—О—З–∞–µ—В –ґ–Є–≤—Л–µ –Є –Є–љ–∞–Ї—В–Є–≤–Є—А–Њ–≤–∞–љ–љ—Л–µ –≤–∞–Ї—Ж–Є–љ—Л, –•–Я —Н—В–Є–Њ—В—А–Њ–њ–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П, –∞ —В–∞–Ї–ґ–µ —Б—А–µ–і—Б—В–≤–∞ –і–ї—П –Є–Љ–Љ—Г–љ–Њ–Ї–Њ—А—А–Є–≥–Є—А—Г—О—Й–µ–є –Є –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є, –і–∞–љ–љ—Л–µ –Є–љ—Д–µ–Ї—Ж–Є–Є –њ—А–Њ–і–Њ–ї–ґ–∞—О—В –Њ—Б—В–∞–≤–∞—В—М—Б—П –Љ–∞–ї–Њ–Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ—Л–Љ–Є. –≠—В–Њ —Б–≤—П–Ј–∞–љ–Њ –љ–µ —В–Њ–ї—М–Ї–Њ —Б –њ–Њ–ї–Є—Н—В–Є–Њ–ї–Њ–≥–Є—З–љ–Њ—Б—В—М—О –і–∞–љ–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –љ–Њ –Є, –≤ —Б–ї—Г—З–∞–µ —Б –≤–Є—А—Г—Б–Њ–Љ –≥—А–Є–њ–њ–∞, —Г–љ–Є–Ї–∞–ї—М–љ–Њ–є –Є–Ј–Љ–µ–љ—З–Є–≤–Њ—Б—В—М—О –≤–Є—А—Г—Б–Њ–≤ –Є –≥–ї–Њ–±–∞–ї—М–љ—Л–Љ —Е–∞—А–∞–Ї—В–µ—А–Њ–Љ —Н–њ–Є–і–µ–Љ–Є–є. –†–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є–µ –Ю–†–Т–Ш –≤ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П —Н–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –Є —Б–Њ—Ж–Є–∞–ї—М–љ–Њ-—Н–Ї–Њ–љ–Њ–Љ–Є—З–µ—Б–Ї–Њ–є —Б–Є—В—Г–∞—Ж–Є–µ–є, –∞ —В–∞–Ї–ґ–µ –љ–∞–ї–Є—З–Є–µ–Љ –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –Є —А—П–і–Њ–Љ –і—А—Г–≥–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤. –Я–Њ—Н—В–Њ–Љ—Г –≤ —Ж–µ–ї–Њ–Љ –і–ї—П –і–∞–љ–љ–Њ–є –≥—А—Г–њ–њ—Л –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –≤–∞–Ї—Ж–Є–љ–Њ–њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ –Љ–∞–ї–Њ–њ–µ—А—Б–њ–µ–Ї—В–Є–≤–љ–∞, —В. –Ї. –≤—А—П–і –ї–Є –≤–Њ–Ј–Љ–Њ–ґ–љ–∞ –њ—А–Є–≤–Є–≤–Ї–∞ —Б–Њ—В–љ—П–Љ–Є —А–∞–Ј–љ—Л—Е –≤–∞–Ї—Ж–Є–љ. –С–Њ–ї–µ–µ –њ–µ—А—Б–њ–µ–Ї—В–Є–≤–љ—Л–Љ–Є —Б–ї–µ–і—Г–µ—В —Б—З–Є—В–∞—В—М —Е–Є–Љ–Є–Њ—В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л, –љ–∞—А—П–і—Г —Б –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ –љ–µ—Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Њ–є —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є —Б –њ–Њ–Љ–Њ—Й—М—О –Ш–§–Э –Є –і—А—Г–≥–Є—Е –Є–Љ–Љ—Г–љ–Њ–Љ–Њ–і—Г–ї—П—В–Њ—А–Њ–≤ [20].
–Т —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –њ—А–µ–і–њ–Њ—З—В–µ–љ–Є–µ –Њ—В–і–∞–µ—В—Б—П –њ—А–µ–њ–∞—А–∞—В–∞–Љ, –Њ–±–ї–∞–і–∞—О—Й–Є–Љ –њ–Њ–ї–Є–≤–∞–ї–µ–љ—В–љ–Њ—Б—В—М—О —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П, —З—В–Њ –њ–Њ–Ј–≤–Њ–ї—П–µ—В —Б–Њ–Ї—А–∞—В–Є—В—М –Њ–±—Й–µ–µ —З–Є—Б–ї–Њ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е —Б—А–µ–і—Б—В–≤, –љ–∞–Ј–љ–∞—З–∞–µ–Љ—Л—Е –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ –њ–∞—Ж–Є–µ–љ—В—Г, –Є –Є–Ј–±–µ–ґ–∞—В—М –њ–Њ–ї–Є–њ—А–∞–≥–Љ–∞–Ј–Є–Є. –Я–µ—А—Б–њ–µ–Ї—В–Є–≤–љ–Њ–є —Б—З–Є—В–∞–µ—В—Б—П —А–∞–Ј—А–∞–±–Њ—В–Ї–∞ –љ–Њ–≤—Л—Е –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –Ї–Њ—В–Њ—А—Л–µ, –Њ–±–ї–∞–і–∞—П –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О, —Б–њ–Њ—Б–Њ–±–љ—Л —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ –≤–ї–Є—П—В—М –љ–∞ —А–∞–Ј–ї–Є—З–љ—Л–µ –Ї–ї–Є–љ–Є–Ї–Њ-–њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–µ —Б–Є–љ–і—А–Њ–Љ—Л –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є [21].
–Т —Н—В–Њ–Љ –Ї–Њ–љ—В–µ–Ї—Б—В–µ –њ—А–Є–≤–ї–µ–Ї–∞—О—В –≤–љ–Є–Љ–∞–љ–Є–µ –љ–µ–Ї–Њ—В–Њ—А—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л, –Ї–Њ—В–Њ—А—Л–µ –≤ –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –љ–∞—Е–Њ–і—П—В—Б—П –љ–∞ —А—Л–љ–Ї–µ —Б—В—А–∞–љ –°–Э–У, –Њ–±–ї–∞–і–∞—О—Й–Є–µ –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В—М—О –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –≤–Є—А—Г—Б–Њ–≤ –≥—А–Є–њ–њ–∞ –Р –Є –Т. –Ю–і–љ–Є–Љ –Є–Ј —В–∞–Ї–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —П–≤–ї—П–µ—В—Б—П —Н–љ–Є—Б–∞–Љ–Є—Г–Љ –є–Њ–і–Є–і, –Ї–Њ—В–Њ—А—Л–є –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ –Є –Љ–∞—А–Ї–µ—В–Є—А—Г–µ—В—Б—П –њ–Њ–і —В–Њ—А–≥–Њ–≤—Л–Љ –љ–∞–Ј–≤–∞–љ–Є–µ–Љ –Р–Љ–Є–Ј–Њ–љ¬Ѓ –≤ –†–Њ—Б—Б–Є–Є, –£–Ї—А–∞–Є–љ–µ, –С–µ–ї–Њ—А—Г—Б—Б–Є–Є, –Ъ–∞–Ј–∞—Е—Б—В–∞–љ–µ –Є –£–Ј–±–µ–Ї–Є—Б—В–∞–љ–µ –Ї–∞–Ї –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ–Њ–µ —Б—А–µ–і—Б—В–≤–Њ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –≥—А–Є–њ–њ–∞ [22].
–Я—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ—Л–є –њ—А–µ–њ–∞—А–∞—В –Р–Љ–Є–Ј–Њ–љ –њ—А–µ–і–љ–∞–Ј–љ–∞—З–µ–љ –і–ї—П —Б–Є—Б—В–µ–Љ–љ–Њ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П, –Њ–±–ї–∞–і–∞–µ—В –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ, –ґ–∞—А–Њ–њ–Њ–љ–Є–ґ–∞—О—Й–Є–Љ, –∞–љ–∞–ї—М–≥–µ–Ј–Є—А—Г—О—Й–Є–Љ –і–µ–є—Б—В–≤–Є–µ–Љ –Є –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ —П–≤–ї—П–µ—В—Б—П –Є–љ–і—Г–Ї—В–Њ—А–Њ–Љ —Б–Є–љ—В–µ–Ј–∞ —Н–љ–і–Њ–≥–µ–љ–љ–Њ–≥–Њ –Ш–§–Э. –Я–Њ–≤—Л—И–µ–љ–Є–µ —Г—А–Њ–≤–љ—П –Ш–§–Э –≤–љ–Њ—Б–Є—В —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л–є –≤–Ї–ї–∞–і –≤ —А–µ–∞–ї–Є–Ј–∞—Ж–Є—О –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –њ—А–µ–њ–∞—А–∞—В–∞, —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є–Є –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є, —Б–љ–Є–ґ–∞–µ—В –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В—М –њ–µ—А–µ–Ї–Є—Б–љ–Њ–≥–Њ –Њ–Ї–Є—Б–ї–µ–љ–Є—П –ї–Є–њ–Є–і–Њ–≤, —Г—Б–Є–ї–Є–≤–∞–µ—В –і–µ–є—Б—В–≤–Є–µ –∞–љ—В–Є–±–∞–Ї—В–µ—А–Є–∞–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤. –Я—А–µ–њ–∞—А–∞—В —П–≤–ї—П–µ—В—Б—П –Њ—А–Є–≥–Є–љ–∞–ї—М–љ—Л–Љ –Є –љ–µ –Є–Љ–µ–µ—В –Ј–∞—А—Г–±–µ–ґ–љ—Л—Е –∞–љ–∞–ї–Њ–≥–Њ–≤.
–Р–Љ–Є–Ј–Њ–љ вАУ –њ—А–Њ–Є–Ј–≤–Њ–і–љ–Њ–µ –Є–Ј–Њ–љ–Є–Ї–Њ—В–Є–љ–Њ–≤–Њ–є –Ї–Є—Б–ї–Њ—В—Л (NвАУ–Љ–µ—В–Є–ї-4-–Ъ-–±–µ–љ–Ј–Є–ї–∞–Љ–Є–љ–Њ-–Ї–∞—А–±–Њ–љ–Є–ї-1-–Љ–µ—В–Є–ї–њ–Є—А–Є–і–Є–љ–Є—П –є–Њ–і–Є–і), –љ–µ–Њ–њ–Є–Њ–Є–і–љ—Л–є –∞–љ–∞–ї—М–≥–µ—В–Є–Ї —Б –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ–Є, –ґ–∞—А–Њ–њ–Њ–љ–Є–ґ–∞—О—Й–Є–Љ–Є, –∞–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В–љ—Л–Љ–Є, –Є–љ—В–µ—А—Д–µ—А–Њ–љ–Њ–≥–µ–љ–љ—Л–Љ–Є –Є –≤–Є—А—Г—Б–Њ—Б—В–∞—В–Є—З–µ—Б–Ї–Є–Љ–Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є (—З–∞—Б—В–Є—З–љ–∞—П –±–ї–Њ–Ї–Є—А–Њ–≤–Ї–∞ —А–µ–њ–ї–Є–Ї–∞—Ж–Є–Є). –Я–Њ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Р–Љ–Є–Ј–Њ–љ –њ—А–µ–≤–Њ—Б—Е–Њ–і–Є—В –Є–±—Г–њ—А–Њ—Д–µ–љ, –њ–Њ –∞–љ–∞–ї—М–≥–µ–Ј–Є—А—Г—О—Й–µ–є вАУ –љ–µ —Г—Б—В—Г–њ–∞–µ—В –∞–Љ–Є–і–Њ–њ–Є—А–Є–љ—Г –Є –∞—Ж–µ—В–Є–ї—Б–∞–ї–Є—Ж–Є–ї–Њ–≤–Њ–є –Ї–Є—Б–ї–Њ—В–µ. –Т –Љ–љ–Њ–≥–Њ–ї–µ—В–љ–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е –≤ –£–Ї—А–∞–Є–љ–µ –Є –†–Њ—Б—Б–Є–Є –≤ –њ–µ—А–Є–Њ–і —Б 1997 –њ–Њ 2012 –≥. —Г–±–µ–і–Є—В–µ–ї—М–љ–Њ –њ–Њ–Ї–∞–Ј–∞–љ–∞ –≤—Л—Б–Њ–Ї–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Р–Љ–Є–Ј–Њ–љ–∞ –Ї–∞–Ї –Є–љ–і—Г–Ї—В–Њ—А–∞ —Н–љ–і–Њ–≥–µ–љ–љ–Њ–≥–Њ пГ°-–Є–љ—В–µ—А—Д–µ—А–Њ–љ–∞, –љ–µ —Г—Б—В—Г–њ–∞—О—Й–µ–≥–Њ –≤ —Н—В–Њ–Љ –њ–ї–∞–љ–µ —В–Є–ї–Њ—А–Њ–љ—Г –Є –њ—А–µ–≤–Њ—Б—Е–Њ–і—П—Й–µ–≥–Њ –Љ–µ—Д–µ–љ–∞–Љ–Њ–≤—Г—О –Ї–Є—Б–ї–Њ—В—Г –Є –Є–±—Г–њ—А–Њ—Д–µ–љ.
–Р–Љ–Є–Ј–Њ–љ –Њ–±–ї–∞–і–∞–µ—В –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ—Л–Љ –Є –Є–љ—В–µ—А—Д–µ—А–Њ–љ-–Є–љ–і—Г—Ж–Є—А—Г—О—Й–Є–Љ –і–µ–є—Б—В–≤–Є–µ–Љ. –≠–љ–Є—Б–∞–Љ–Є—Г–Љ –і–Њ–Ј–Њ–Ј–∞–≤–Є—Б–Є–Љ–Њ —Б–љ–Є–ґ–∞–µ—В —А–µ–њ–ї–Є–Ї–∞—Ж–Є—О –≤–Є—А—Г—Б–Њ–≤ –≥—А–Є–њ–њ–∞, –≤ —В. —З. —Б–µ–Ј–Њ–љ–љ–Њ–≥–Њ H1N1, –Ї–Њ—В–Њ—А—Л–є –Є–Љ–µ–µ—В –Љ—Г—В–∞—Ж–Є—О H275Y NA, –Є —В–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ –Њ–±–љ–∞—А—Г–ґ–Є–≤–∞–µ—В —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–Њ—В–Є–≤ –Њ—Б–µ–ї—М—В–∞–Љ–Є–≤–Є—А-—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ–≥–Њ –≤–Є—А—Г—Б–∞ [22]. –°–њ–µ–Ї—В—А —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ—А–µ–њ–∞—А–∞—В–∞ —Г–і–∞—З–љ–Њ –і–Њ–њ–Њ–ї–љ—П—О—В –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–µ, –ґ–∞—А–Њ–њ–Њ–љ–Є–ґ–∞—О—Й–Є–µ, –∞–љ–∞–ї—М–≥–µ–Ј–Є—А—Г—О—Й–Є–µ —Б–≤–Њ–є—Б—В–≤–∞. –°—Г–Љ–Љ–Є—А–Њ–≤–∞–љ–Є–µ —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —Н—Д—Д–µ–Ї—В–Њ–≤ –Р–Љ–Є–Ј–Њ–љ–∞ –њ–Њ–Ј–≤–Њ–ї—П–µ—В —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞—В—М –њ—А–µ–њ–∞—А–∞—В –і–ї—П –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –≤ —В–µ—А–∞–њ–Є–Є –Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ –≥—А–Є–њ–њ–∞ –Є –Ю–†–Т–Ш —Г –≤–Ј—А–Њ—Б–ї—Л—Е –Є –і–µ—В–µ–є —Б 6 –ї–µ—В (–≤ —В. —З. —З–∞—Б—В–Њ –Є –і–ї–Є—В–µ–ї—М–љ–Њ –±–Њ–ї–µ—О—Й–Є—Е). –С–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –Є —Е–Њ—А–Њ—И–∞—П –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –њ—А–µ–њ–∞—А–∞—В–∞, –Њ—В—Б—Г—В—Б—В–≤–Є–µ –≥–∞—Б—В—А–Њ—В–Њ–Ї—Б–Є—З–љ–Њ—Б—В–Є –њ–Њ–≤—Л—И–∞—О—В –Ї–Њ–Љ–њ–ї–∞–µ–љ—В–љ–Њ—Б—В—М –µ–≥–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П.
–Я–Њ –ї–Є—В–µ—А–∞—В—Г—А–љ—Л–Љ –і–∞–љ–љ—Л–Љ, —А–µ–∞–ї–Є–Ј–∞—Ж–Є—П —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –њ—А–µ–њ–∞—А–∞—В–∞ –Р–Љ–Є–Ј–Њ–љ –Њ–њ–Њ—Б—А–µ–і—Г–µ—В—Б—П —А—П–і–Њ–Љ —Н—Д—Д–µ–Ї—В–Њ–≤: –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ—Л–Љ, –Є–Љ–Љ—Г–љ–Њ–Љ–Њ–і—Г–ї–Є—А—Г—О—Й–Є–Љ, –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ. –Р–Љ–Є–Ј–Њ–љ –љ–Њ—А–Љ–∞–ї–Є–Ј—Г–µ—В —Г—А–Њ–≤–µ–љ—М –њ—А–Њ—Б—В–∞–≥–ї–∞–љ–і–Є–љ–Њ–≤ –Є —Ж–Є–Ї–ї–Є—З–µ—Б–Ї–Є—Е –љ—Г–Ї–ї–µ–Њ—В–Є–і–Њ–≤ (—Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є–µ —Ж–Р–Ь–§/—Ж–У–Ь–§), –∞ —В–∞–Ї–ґ–µ –Љ–Є–Ї—А–Њ–≥–µ–Љ–Њ—Ж–Є—А–Ї—Г–ї—П—Ж–Є—О, —Г–Љ–µ–љ—М—И–∞–µ—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М —Б–ї–∞–і–ґ-—Б–Є–љ–і—А–Њ–Љ–∞ –Є –њ–µ—А–Є–≤–∞—Б–Ї—Г–ї—П—А–љ–Њ–≥–Њ –Њ—В–µ–Ї–∞, —З–µ–Љ —В–∞–Ї–ґ–µ –Њ–±—К—П—Б–љ—П–µ—В—Б—П –µ–≥–Њ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ [21]. –Я—А–Є–µ–Љ –Р–Љ–Є–Ј–Њ–љ–∞ –≤–љ–Њ—Б–Є—В –≤–Ї–ї–∞–і –≤ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ–Њ–є –Ј–∞—Й–Є—В—Л –њ–Њ—Б—А–µ–і—Б—В–≤–Њ–Љ —Б—В–Є–Љ—Г–ї—П—Ж–Є–Є –≤—Л—А–∞–±–Њ—В–Ї–Є –Ш–§–Э, –Ї–Њ—В–Њ—А—Л–µ –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—О—В —И–Є—А–Њ–Ї–Є–є —Б–њ–µ–Ї—В—А –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є. –Ю—З–µ–≤–Є–і–љ–Њ, —З—В–Њ –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –Р–Љ–Є–Ј–Њ–љ–∞ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–Љ–µ–љ—М—И–∞–µ—В –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –ї–Є—Е–Њ—А–∞–і–Њ—З–љ–Њ–≥–Њ –њ–µ—А–Є–Њ–і–∞, –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –Є –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї–∞—В–∞—А–∞–ї—М–љ—Л—Е —П–≤–ї–µ–љ–Є–є (—А–Є–љ–Є—В–∞ –Є –Ї–∞—И–ї—П) –њ—А–Є –≥—А–Є–њ–њ–µ –Є –Ю–†–Т–Ш –Є, –Ї–∞–Ї —Б–ї–µ–і—Б—В–≤–Є–µ, –њ—А–Є–≤–Њ–і–Є—В –Ї —Б–Њ–Ї—А–∞—Й–µ–љ–Є—О –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є –њ—А–Є–µ–Љ–∞ –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л—Е —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є—Е —Б—А–µ–і—Б—В–≤. –Ш–Ј–≤–µ—Б—В–љ–Њ, —З—В–Њ —А–µ–≥—Г–ї—П—Ж–Є—П –њ–∞—В–Њ–≥–µ–љ–µ–Ј–∞ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ –њ—А–Є –Ю–†–Т–Ш —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –љ–µ—Б—В–µ—А–Њ–Є–і–љ—Л—Е –њ—А–Њ—В–Є–≤–Њ–≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —П–≤–ї—П–µ—В—Б—П –Њ–њ—А–∞–≤–і–∞–љ–љ–Њ–є –≤ —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Њ–є —В–µ—А–∞–њ–Є–Є –Ю–†–Т–Ш [23]. –≠—В–Њ—В –њ–Њ–і—Е–Њ–і —А–µ–∞–ї–Є–Ј—Г–µ—В—Б—П –≤ –±–Њ–ї—М—И–Њ–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–µ —А–∞–Ј–љ–Њ–Њ–±—А–∞–Ј–љ—Л—Е –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤.
–Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –Р–Љ–Є–Ј–Њ–љ–∞ —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –±–Њ–ї–µ–µ –±—Л—Б—В—А–Њ–є –ї–Є–Ї–≤–Є–і–∞—Ж–Є–Є –Њ—Б–љ–Њ–≤–љ—Л—Е —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є —Б–љ–Є–ґ–µ–љ–Є—О —Б—В–µ–њ–µ–љ–Є –Є—Е –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є, –∞ —В–∞–Ї–ґ–µ —Б–Њ–Ї—А–∞—Й–µ–љ–Є—О –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є –≤—Л–і–µ–ї–µ–љ–Є—П –≤–Є—А—Г—Б–љ—Л—Е –∞–љ—В–Є–≥–µ–љ–Њ–≤ –Є–Ј –љ–Њ—Б–Њ–≤—Л—Е —Б–Љ—Л–≤–Њ–≤. –Ш–Ј—Г—З–µ–љ–Є–µ –Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Ю–†–Т–Ш, –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –Р–Љ–Є–Ј–Њ–љ, –њ–Њ–Ї–∞–Ј–∞–ї–Њ, —З—В–Њ –њ—А–µ–њ–∞—А–∞—В –Њ–±–ї–∞–і–∞–µ—В –Є–љ—В–µ—А—Д–µ—А–Њ–љ–Њ–≥–µ–љ–љ—Л–Љ–Є –Є –Є–Љ–Љ—Г–љ–Њ–Љ–Њ–і—Г–ї–Є—А—Г—О—Й–Є–Љ–Є —Б–≤–Њ–є—Б—В–≤–∞–Љ–Є. –Ш—В–∞–Ї, –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Р–Љ–Є–Ј–Њ–љ–∞ вАУ —Н—В–Њ –Є —Н—В–Є–Њ—В—А–Њ–њ–љ–∞—П, –Є –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–∞—П, –Є —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–∞—П —В–µ—А–∞–њ–Є—П –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ, –∞ —В–∞–Ї–ґ–µ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є. –Ґ–∞–Ї–∞—П –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є—П —Н—Д—Д–µ–Ї—В–Њ–≤ –Њ—З–µ–љ—М –≤–∞–ґ–љ–∞ –њ—А–Є –љ—Л–љ–µ—И–љ–µ–є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–є –љ–∞–≥—А—Г–Ј–Ї–µ –љ–∞ –њ–∞—Ж–Є–µ–љ—В–Њ–≤, –Ї–Њ–≥–і–∞ –њ—А–Є—Е–Њ–і–Є—В—Б—П –і–ї—П —В–µ—А–∞–њ–Є–Є –≥—А–Є–њ–њ–∞ –Є –Ю–†–Т–Ш –љ–∞–Ј–љ–∞—З–∞—В—М 2вАУ3 –њ—А–µ–њ–∞—А–∞—В–∞. –Ш—Б–Ї–ї—О—З–Є—В–µ–ї—М–љ–Њ –≤–∞–ґ–љ–Њ, —З—В–Њ –Р–Љ–Є–Ј–Њ–љ –Љ–Њ–ґ–љ–Њ –њ—А–Є–Љ–µ–љ—П—В—М –≤ –ї—О–±–Њ–є –і–µ–љ—М –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, —В–Њ–≥–і–∞ –Ї–∞–Ї –±–Њ–ї—М—И–Є–љ—Б—В–≤–Њ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–Є–љ—П—В—М –≤ —В–µ—З–µ–љ–Є–µ –њ–µ—А–≤—Л—Е 36вАУ48 —З. –£—Б—В–∞–љ–Њ–≤–ї–µ–љ—Л —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –њ—А–µ–њ–∞—А–∞—В–∞ –Р–Љ–Є–Ј–Њ–љ –≤ –ї–µ—З–µ–љ–Є–Є –≥—А–Є–њ–њ–∞ –Є –Ю–†–Т–Ш, –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Ї–∞–љ—Ж–µ—А–Њ–≥–µ–љ–љ—Л—Е, —В–µ—А–∞—В–Њ–≥–µ–љ–љ—Л—Е, –Љ—Г—В–∞–≥–µ–љ–љ—Л—Е, —Н–Љ–±—А–Є–Њ—В–Њ–Ї—Б–Є—З–µ—Б–Ї–Є—Е –Є –∞–ї–ї–µ—А–≥–Є—З–µ—Б–Ї–Є—Е —Н—Д—Д–µ–Ї—В–Њ–≤ [21].
–Ш–Ј –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ–Є–є –Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—О –Р–Љ–Є–Ј–Њ–љ–∞ —Б–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М —В–Њ–ї—М–Ї–Њ –њ–Њ–≤—Л—И–µ–љ–љ—Г—О —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В—М –Ї –њ—А–µ–њ–∞—А–∞—В–∞–Љ –є–Њ–і–∞, –і–µ—В—Б–Ї–Є–є –≤–Њ–Ј—А–∞—Б—В –і–Њ 6 –ї–µ—В (–і–ї—П –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–є —Д–Њ—А–Љ—Л —В–∞–±–ї–µ—В–Ї–Є; –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–∞—П —Д–Њ—А–Љ–∞ —Б–Є—А–Њ–њ, —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ–Љ–∞—П –Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—О –і–µ—В—П–Љ —Б 3 –ї–µ—В, –≤ –†–Њ—Б—Б–Є–Є –љ–µ –Ј–∞—А–µ–≥–Є—Б—В—А–Є—А–Њ–≤–∞–љ–∞) –Є –њ–µ—А–≤—Л–є —В—А–Є–Љ–µ—Б—В—А –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є.
–Р–Љ–Є–Ј–Њ–љ –≤—Л–њ—Г—Б–Ї–∞–µ—В—Б—П –≤ —Д–Њ—А–Љ–µ —В–∞–±–ї–µ—В–Њ–Ї –њ–Њ 0,25 –≥ (–≤ —Г–њ–∞–Ї–Њ–≤–Ї–µ 10 —И—В.). –Ґ–∞–±–ї–µ—В–Ї–Є —Б–ї–µ–і—Г–µ—В –њ—А–Њ–≥–ї–∞—В—Л–≤–∞—В—М, –љ–µ —А–∞–Ј–ґ–µ–≤—Л–≤–∞—П, –њ—А–µ–њ–∞—А–∞—В –њ—А–Є–Љ–µ–љ—П—О—В –њ–Њ—Б–ї–µ –µ–і—Л, –Ј–∞–њ–Є–≤–∞—П –љ–µ–±–Њ–ї—М—И–Є–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ–Љ –ґ–Є–і–Ї–Њ—Б—В–Є. –Ф–Њ–Ј–∞ –і–ї—П –≤–Ј—А–Њ—Б–ї—Л—Е вАУ 0,25вАУ0,5 –≥ 2вАУ4 —А./—Б—Г—В (–і–Њ 2 –≥/—Б—Г—В), –Ї—Г—А—Б –ї–µ—З–µ–љ–Є—П вАУ –і–Њ 30 –і–љ–µ–є.
–°—Е–µ–Љ—Л –њ—А–Є–µ–Љ–∞ –њ—А–µ–њ–∞—А–∞—В–∞ –Р–Љ–Є–Ј–Њ–љ
–Ф–ї—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –≥—А–Є–њ–њ–∞ –Є –Ю–†–Т–Ш:
вАҐ –і–µ—В—П–Љ –≤ –≤–Њ–Ј—А–∞—Б—В–µ 6вАУ12 –ї–µ—В вАУ –њ–Њ 0,125 –≥ —З–µ—А–µ–Ј –і–µ–љ—М –≤ —В–µ—З–µ–љ–Є–µ 3вАУ4 –љ–µ–і., –і–∞–ї–µ–µ вАУ –≤ —В–Њ–є –ґ–µ –і–Њ–Ј–µ 2 —А–∞–Ј–∞ –≤ –љ–µ–і–µ–ї—О –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є –≤—Б–µ–≥–Њ –њ–µ—А–Є–Њ–і–∞ –њ–Њ–≤—Л—И–µ–љ–љ–Њ–≥–Њ —А–Є—Б–Ї–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є (2вАУ3 –Љ–µ—Б.);
вАҐ –њ–Њ–і—А–Њ—Б—В–Ї–∞–Љ 13вАУ16 –ї–µ—В вАУ –њ–Њ 0,25 –≥ —З–µ—А–µ–Ј –і–µ–љ—М –≤ —В–µ—З–µ–љ–Є–µ 2вАУ3 –љ–µ–і., –і–∞–ї–µ–µ вАУ –њ–Њ 0,25 –≥ 2 —А–∞–Ј–∞ –≤ –љ–µ–і–µ–ї—О –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є 1вАУ2 –Љ–µ—Б.;
вАҐ –≤–Ј—А–Њ—Б–ї—Л–Љ вАУ –њ–Њ 0,25 –≥ –µ–ґ–µ–і–љ–µ–≤–љ–Њ –≤ —В–µ—З–µ–љ–Є–µ 3вАУ5 –і–љ–µ–є, –і–∞–ї–µ–µ –≤ —В–Њ–є –ґ–µ –і–Њ–Ј–µ 1 —А–∞–Ј –≤ 2 –і–љ—П –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є 2 –љ–µ–і., –Ј–∞—В–µ–Љ 2 —А–∞–Ј–∞ –≤ –љ–µ–і–µ–ї—О –і–Њ –Њ–Ї–Њ–љ—З–∞–љ–Є—П –њ–µ—А–Є–Њ–і–∞ –≤—Л—Б–Њ–Ї–Њ–≥–Њ —А–Є—Б–Ї–∞ –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є.
–Я—А–Є –Ї–Њ–љ—В–∞–Ї—В–µ —Б –±–Њ–ї—М–љ—Л–Љ –Ю–†–Т–Ш –Є –≥—А–Є–њ–њ–Њ–Љ:
вАҐ –і–µ—В—П–Љ 6вАУ12 –ї–µ—В вАУ –њ–Њ 0,125 –≥ 2 —А./—Б—Г—В –≤ –њ–µ—А–≤—Л–µ 3вАУ5 –і–љ–µ–є –Ї–Њ–љ—В–∞–Ї—В–∞ (–і–Њ –Є–Ј–Њ–ї—П—Ж–Є–Є –±–Њ–ї—М–љ–Њ–≥–Њ –Є 2вАУ4 –њ–Њ—Б–ї–µ–і—Г—О—Й–Є—Е –і–љ—П), –≤ –і–∞–ї—М–љ–µ–є—И–µ–Љ вАУ –њ–Њ 0,125 –≥ –µ–ґ–µ–і–љ–µ–≤–љ–Њ –і–Њ –ї–Є–Ї–≤–Є–і–∞—Ж–Є–Є —Г–≥—А–Њ–Ј—Л –Ј–∞—А–∞–ґ–µ–љ–Є—П;
вАҐ –њ–Њ–і—А–Њ—Б—В–Ї–∞–Љ 13вАУ16 –ї–µ—В вАУ –њ–Њ 0,25 –≥ 2 —А./—Б—Г—В –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є 3вАУ5 –і–љ–µ–є, –≤ –і–∞–ї—М–љ–µ–є—И–µ–Љ вАУ –њ–Њ 0,25 –≥ –µ–ґ–µ–і–љ–µ–≤–љ–Њ –Є–ї–Є —З–µ—А–µ–Ј –і–µ–љ—М, –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Б—В–µ–њ–µ–љ–Є –≤–µ—А–Њ—П—В–љ–Њ—Б—В–Є –Ј–∞—А–∞–ґ–µ–љ–Є—П;
вАҐ –≤–Ј—А–Њ—Б–ї—Л–Љ вАУ –њ–Њ 0,25 –≥ 3 —А./—Б—Г—В –≤ —В–µ—З–µ–љ–Є–µ 3вАУ5 –і–љ–µ–є, –Ј–∞—В–µ–Љ –њ–Њ 0,25 –≥ –µ–ґ–µ–і–љ–µ–≤–љ–Њ –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є –≤—Б–µ–≥–Њ –њ–µ—А–Є–Њ–і–∞ –Ї–Њ–љ—В–∞–Ї—В–Њ–≤ —Б –Ј–∞—А–∞–Ј–љ—Л–Љ–Є –±–Њ–ї—М–љ—Л–Љ–Є.
–Ф–ї—П –ї–µ—З–µ–љ–Є—П –≥—А–Є–њ–њ–∞ –Є –Ю–†–Т–Ш:
вАҐ –≤–Ј—А–Њ—Б–ї—Л–Љ –Є –і–µ—В—П–Љ –Њ—В 12 –і–Њ 16 –ї–µ—В вАУ –њ–Њ 1вАУ2 —В–∞–±–ї–µ—В–Ї–Є 2вАУ4 —А./—Б—Г—В (5вАУ7 –і–љ–µ–є);
вАҐ –і–µ—В—П–Љ –Њ—В 6 –і–Њ 12 –ї–µ—В вАУ –њ–Њ 1/2 —В–∞–±–ї–µ—В–Ї–Є 2вАУ3 —А./—Б—Г—В (5вАУ7 –і–љ–µ–є).
–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. –Т–Є–Ї—Г–ї–Њ–≤ –У.–•. –†–µ—Д–µ—А–µ–љ—Б-–ї–∞–±–Њ—А–∞—В–Њ—А–Є—П –Т–Ю–Ч –њ–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –≥—А–Є–њ–њ–∞ H5. –Х–ґ–µ–љ–µ–і–µ–ї—М–љ—Л–є –±—О–ї–ї–µ—В–µ–љ—М –њ–Њ –Є–љ—Д–Њ—А–Љ–∞—Ж–Є–Њ–љ–љ–Њ–Љ—Г –Љ–Њ–љ–Є—В–Њ—А–Є–љ–≥—Г –њ—А–Њ—П–≤–ї–µ–љ–Є–є –≥—А–Є–њ–њ–∞ H1N1 –Є –і—А—Г–≥–Є—Е –≥–µ–љ–Њ—В–Є–њ–Њ–≤ –≤–Є—А—Г—Б–∞ —Б –њ–∞–љ–і–µ–Љ–Є—З–µ—Б–Ї–Є–Љ –њ–Њ—В–µ–љ—Ж–Є–∞–ї–Њ–Љ –Ј–∞ –њ–µ—А–Є–Њ–і 23.05.2010вАУ28.05.2010 –Т—Л–њ—Г—Б–Ї вДЦ 9. –§–У–£–Э –У–Э–¶ –Т–С ¬Ђ–Т–µ–Ї—В–Њ—А¬ї. C. 24вАУ25.
2. –Ю—Б–Є–і–∞–Ї –Ы.–Т., –Х—А–Њ–њ–Ї–Є–љ –Ь.–Ѓ., –Х—А–Њ—Д–µ–µ–≤–∞ –Ь.–Ъ. –Є –і—А. –У—А–Є–њ–њ –Р (H1N1) 2009 –≤ –†–Њ—Б—Б–Є–Є // Terra Medica Nova. 2009. вДЦ 4вАУ5. –°. 6вАУ9.
3. –Ґ–Є—И–Ї–Є–љ–∞ –Ш.–°. –Я—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ–≥—А–∞–Љ–Љ—Л —Г —З–∞—Б—В–Њ –±–Њ–ї–µ—О—Й–Є—Е –і–µ—В–µ–є —А–∞–љ–љ–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –≤ —Г—З—А–µ–ґ–і–µ–љ–Є—П—Е –њ–µ—А–≤–Є—З–љ–Њ–≥–Њ –Ј–≤–µ–љ–∞. –Ф–Є—Б—Б–µ—А—В–∞—Ж–Є—П –Ї–∞–љ–і. –Љ–µ–і. –љ–∞—Г–Ї. –Ь., 2015. C. 5.
4. –Ъ–∞–Ј—О–Ї–Њ–≤–∞ –Ґ.–Т. –Є –і—А. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –∞–љ–∞—Д–µ—А–Њ–љ–∞ —Г –і–µ—В–µ–є —А–∞–љ–љ–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –Є–Ј —А–∞–Ј–ї–Є—З–љ–Њ–≥–Њ —Б–Њ—Ж–Є–∞–ї—М–љ–Њ–≥–Њ –Њ–Ї—А—Г–ґ–µ–љ–Є—П // –Я–µ–і–Є–∞—В—А–Є—П. 2004. вДЦ6. –°. 42вАУ46.
5. –Т–Є–Ї—Г–ї–Њ–≤ –У.–•. –У–µ—А–њ–µ—Б–≤–Є—А—Г—Б–љ—Л–µ –Є–љ—Д–µ–Ї—Ж–Є–Є —З–µ–ї–Њ–≤–µ–Ї–∞ –≤ –љ–Њ–≤–Њ–Љ —В—Л—Б—П—З–µ–ї–µ—В–Є–Є: –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П, —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—П –Є –Љ–µ–і–Є–Ї–Њ-—Б–Њ—Ж–Є–∞–ї—М–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ. –≠–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—П –Є –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–µ –±–Њ–ї–µ–Ј–љ–Є // –Р–Ї—В—Г–∞–ї—М–љ—Л–µ –≤–Њ–њ—А–Њ—Б—Л. 2014. вДЦ 3. –°. 35вАУ40.
6. –Ы—М–≤–Њ–≤ –Э.–Ш., –Я–Є—Б–∞—А–µ–≤–∞ –Ь.–Ь., –Ь–∞–ї—М—Ж–µ–≤ –Ю.–Т. –Є –і—А. –Ю—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є —Н—В–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є —Б—В—А—Г–Ї—В—Г—А—Л –Ю–†–Т–Ш –≤ –Њ—В–і–µ–ї—М–љ—Л—Е –≤–Њ–Ј—А–∞—Б—В–љ—Л—Е –Є –њ—А–Њ—Д–µ—Б—Б–Є–Њ–љ–∞–ї—М–љ—Л—Е –≥—А—Г–њ–њ–∞—Е –љ–∞—Б–µ–ї–µ–љ–Є—П –°–∞–љ–Ї—В-–Я–µ—В–µ—А–±—Г—А–≥–∞ –≤ —Н–њ–Є–і–µ–Љ–Є—З–µ—Б–Ї–Є–є —Б–µ–Ј–Њ–љ 2013-2014 –≥–≥. // –Ц—Г—А–љ–∞–ї –Є–љ—Д–µ–Ї—В–Њ–ї–Њ–≥–Є–Є. 2014. –Ґ. 6, вДЦ 3. C. 62вАУ70.
7. –Ъ–Њ–ї–Њ–±—Г—Е–Є–љ–∞ –Ы.–Т. –Т–Є—А—Г—Б–љ—Л–µ –Є–љ—Д–µ–Ї—Ж–Є–Є –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є // –†–Ь–Ц. 2000. –Ґ. 8. вДЦ 13вАУ14 (114вАУ115). –°. 559вАУ564.
8. –Ъ–љ—П–ґ–µ—Б–Ї–∞—П –Э.–Я. –Э–Њ–≤—Л–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–µ –Љ–µ—В–Њ–і—Л –ї–µ—З–µ–љ–Є—П –Ю–†–Т–Ш —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–є –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л // –Я–Њ–ї–Є–Ї–ї–Є–љ–Є–Ї–∞. 2012. вДЦ 3. –°. 92вАУ95.
9. –І—Г—З–∞–ї–Є–љ –Р.–У. –Є –і—А. –Я—Г–ї—М–Љ–Њ–љ–Њ–ї–Њ–≥–Є—П. –Э–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–µ —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ: –Ъ—А–∞—В–Ї–Њ–µ –Є–Ј–і–∞–љ–Є–µ. –Ь.: –У–≠–Ю–Ґ–Р–†-–Ь–µ–і–Є–∞, 2013.
10. –Ъ–∞—А–µ—В–Ї–Є–љ–∞ –У.–Э. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –Є–љ–і—Г–Ї—В–Њ—А–Њ–≤ –Є–љ—В–µ—А—Д–µ—А–Њ–љ–Њ–≤ –і–ї—П –ї–µ—З–µ–љ–Є—П –Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –≥—А–Є–њ–њ–∞ –Є –і—А—Г–≥–Є—Е –Њ—Б—В—А—Л—Е —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е –≤–Є—А—Г—Б–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є // –Ы–µ—З–∞—Й–Є–є –≤—А–∞—З. 2009. вДЦ 10.
11. –Ч–∞–є—Ж–µ–≤–∞ –Ю.–Т. –°–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Є –ї–µ—З–µ–љ–Є—П –Њ—Б—В—А—Л—Е —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є // –Ы–µ—З–∞—Й–Є–є –≤—А–∞—З. 2012. вДЦ 10.
12. –Т–Є–Ї—Г–ї–Њ–≤ –У.–•. –Ъ–ї–Є–љ–Є–Ї–Њ-–Є–Љ–Љ—Г–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–∞—П —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–∞ –≥–µ—А–њ–µ—Б-–≤–Є—А—Г—Б–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є –≤ –Њ—В–і–∞–ї–µ–љ–љ–Њ–Љ –њ–Њ—Б–ї–µ –Њ–±–ї—Г—З–µ–љ–Є—П –њ–µ—А–Є–Њ–і–µ —Г –ї–Є—Ж, –њ–Њ–і–≤–µ—А–≥–∞–≤—И–Є—Е—Б—П –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—О —А–∞–і–Є–∞—Ж–Є–Њ–љ–љ–Њ–≥–Њ —Д–∞–Ї—В–Њ—А–∞. –Р–≤—В–Њ—А–µ—Д. –і–Є—Б—Б. –Ї–∞–љ–і. –Љ–µ–і. –љ–∞—Г–Ї. –Ь., 2009.
13. Siegel S.J., Roche A.M., Weiser J.N. Influenza promotes pneumococcal growth during coinfection by providing host sialylated substrates as a nutrient source // Cell. Host. Microbe. 2014. Vol. 16 (1). –†. 55вАУ67. Doi: 10.1016/j.chom.2014. 06.005.
14. –С–∞—А—Л—З–µ–≤–∞ –Ы.–Ѓ., –У–Њ–ї—Г–±–µ–≤–∞ –Ь.–Т., –Я–Њ–≥–Њ—А–µ–ї–Њ–≤–∞ –Ы.–Т. –Ю—Б—В—А—Л–µ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–µ –Є–љ—Д–µ–Ї—Ж–Є–Є —Г –і–µ—В–µ–є: –Ї–ї–Є–љ–Є–Ї–∞ –Є –ї–µ—З–µ–љ–Є–µ. –†–Њ—Б—В–Њ–≤-–љ–∞-–Ф–Њ–љ—Г: –§–µ–љ–Є–Ї—Б, 2012.
15. –І–µ—И–Є–Ї –°.–У. –У—А–Є–њ–њ // –Ф–µ—В—Б–Ї–Є–µ –Є–љ—Д–µ–Ї—Ж–Є–Є. 2005. –Ґ. 4, вДЦ 4. –°. 56вАУ63.
16. –С–Њ–≥–Њ–Љ–Њ–ї–Њ–≤ –С.–Я., –Ф–µ–≤—П—В–Ї–Є–љ A.B. –Ь–Є–Ї—А–Њ—Ж–Є—А–Ї—Г–ї—П—В–Њ—А–љ—Л–µ –Є –≥–µ–Љ–Њ—Б—В–∞–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –љ–∞—А—Г—И–µ–љ–Є—П —Г –±–Њ–ї—М–љ—Л—Е –≥—А–Є–њ–њ–Њ–Љ –Є —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л–Љ–Є –Є–љ—Д–µ–Ї—Ж–Є—П–Љ–Є, –Њ—В—П–≥–Њ—Й–µ–љ–љ—Л—Е —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–Є–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є // –Ъ–ї–Є–љ. –Љ–µ–і. 2000. –Ґ. 78. вДЦ 8. –°. 52вАУ56.
17. –®–Љ–µ–ї–µ–≤ –Х.–Ш. –С–∞–Ї—В–µ—А–Є–∞–ї—М–љ–∞—П –Є–Љ–Љ—Г–љ–Њ–Ї–Њ—А—А–µ–Ї—Ж–Є—П –њ—А–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–Љ –±—А–Њ–љ—Е–Є—В–µ, —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –Њ–±—Б—В—А—Г–Ї—В–Є–≤–љ–Њ–є –±–Њ–ї–µ–Ј–љ–Є –ї–µ–≥–Ї–Є—Е // –Р—В–Љ–Њ—Б—Д–µ—А–∞. –Я—Г–ї—М–Љ–Њ–љ–Њ–ї–Њ–≥–Є—П –Є –∞–ї–ї–µ—А–≥–Њ–ї–Њ–≥–Є—П. 2005. вДЦ 1. –°. 35вАУ38.
18. Trigg C.J., Nicholson K.G., Wang J.H. et al. Bronchial inflammation and the common cold: a comparison of atopic and non-atopic individuals // Clin. Exp. Allergy. 1996. Vol. 26 (6). –†. 665вАУ676.
19. –£—З–∞–є–Ї–Є–љ –Т.–§. –Ф–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞ –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –±–Њ–ї–µ–Ј–љ–µ–є –љ–∞ —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–Љ —Н—В–∞–њ–µ // –Ф–µ—В—Б–Ї–Є–µ –Є–љ—Д–µ–Ї—Ж–Є–Є. 2005. –Ґ. 4, вДЦ 4. –°. 3вАУ6.
20. –Х—А—И–Њ–≤ –§.–Ш., –Ъ–Є—Б–µ–ї–µ–≤ –Ю.–Ш. –Ш–љ—В–µ—А—Д–µ—А–Њ–љ—Л –Є –Є—Е –Є–љ–і—Г–Ї—В–Њ—А—Л (–Њ—В –Љ–Њ–ї–µ–Ї—Г–ї –і–Њ –ї–µ–Ї–∞—А—Б—В–≤). –Ь.: –У–≠–Ю–Ґ–Р–†-–Ь–µ–і–Є–∞, 2005. 368 —Б.
21. –Ш—Б–∞–Ї–Њ–≤ –Т.–Р., –Ю—Е–∞–њ–Ї–Є–љ–∞ –Х.–Р., –Х–≤–≥—А–∞—Д–Њ–≤ –Т.–Ф. –≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –∞–Љ–Є–Ј–Њ–љ–∞ –≤ —В–µ—А–∞–њ–Є–Є –Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ –≥—А–Є–њ–њ–∞ –Є –Ю–†–Т–Ш // –Ь–µ–і–Є—Ж–Є–љ—Б–Ї–Є–є —Д–Њ—А—Г–Љ. 2015. вДЦ 1 (2).
22. –С–Њ–ї—М—Ж –Ф., –Я–µ–љ –°., –Ь—Г–Ј–Ј–Є–Њ –Ь. –Є –і—А. –Я—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М —Н–љ–Є—Б–∞–Љ–Є—Г–Љ–∞ (–Р–Љ–Є–Ј–Њ–љ–∞¬Ѓ) –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –≤–Є—А—Г—Б–Њ–≤ –≥—А–Є–њ–њ–∞ –≤ –і–Є—Д—Д–µ—А–µ–љ—Ж–Є—А–Њ–≤–∞–љ–љ—Л—Е –љ–Њ—А–Љ–∞–ї—М–љ—Л—Е –Ї–ї–µ—В–Ї–∞—Е —Н–њ–Є—В–µ–ї–Є—П –±—А–Њ–љ—Е–Њ–≤ —З–µ–ї–Њ–≤–µ–Ї–∞ // –†–Ь–Ц . 2015. вДЦ 2. –°. 72вАУ74.
23. –Ъ–Є—Б–µ–ї–µ–≤ –Ю.–Ш. –•–Є–Љ–Є–Њ–њ—А–µ–њ–∞—А–∞—В—Л –Є —Е–Є–Љ–Є–Њ—В–µ—А–∞–њ–Є—П –≥—А–Є–њ–њ–∞. –°–Я–±.: –†–Њ—Б—В–Њ–Ї, 2012. 272 —Б.












