Центр Государственного санитарно-эпидемиологического надзора, Москва
Эффективность иммунопрофилактики многих инфекционных болезней доказана многолетним мировым опытом. Сегодня является бесспорным тот факт, что вакцинопрофилактика является наиболее мощным методом борьбы с инфекционной патологией. Среди болезней, реально управляемых средствами активной иммунизации видное место занимают корь, краснуха и паротит. Значительные успехи профилактики достигнутые за последние 2-3 десятилетия, позволили прогнозировать ликвидацию этих инфекций. Гепатит В также относится к числу повсеместно распространенных инфекционных болезней и по праву занимает одно из ведущих мест в инфекционной патологии человека. Считается, что вирусом инфицировано около двух миллиардов человек, а ежегодно умирает порядка двух миллионов человек. В ряде стран вирус гепатита В ответственен за 80% всех случаев первичной гепатоцеллюлярной карциномы. Накопленные в настоящее время данные наглядно демонстрируют решающую роль вакцинопрофилактики в борьбе с этой инфекцией.
Распространенность и эпидемиологические детерминанты инфекций
В России наблюдается устойчивая тенденция к росту заболеваемости гепатитом В от 17,9 на 100 тыс. населения в 1991 г до 43,5 в 1999г., значительно отличаясь от такового во многих странах Западной Европы и США (где в эти годы регистрировали всего 1-4 случая ОГВ на 100 тыс. жителей). Несмотря на то, что прививки против кори проводятся у нас в стране с 1967 г., а паротитом с 1981 г., в последние годы на многих территориях страны отмечается рост заболеваемости этими инфекциями (см. рис. 1).

Рис. 1. Заболеваемость корью, эпидемическим паротитом и краснухой в Москве за 1980-1999 гг. (на 100 тыс. населения)
Крупные вспышки заболеваний имели место в организованных коллективах, наиболее полно охваченных иммунизацией. Нестабильность эпидемиологической ситуации в значительной мере связана с упущениями в стратегии вакцинопрофилактики.
В последние два года в г. Москве также сложилась напряженная обстановка по этим заболеваниям. В течение последних десяти лелбт показатели заболеваемости корью и краснухой в Москве были в 3–4 раза выше, чем в целом по России. Ежегодно регистрируется от 11 до 70 тыс. случаев заболеваний краснухой, в 1998 г. - 85 тыс. заболеваний. По распространенности краснуха уступает лишь гриппу и ОРВИ. По экономическому ущербу эта инфекция в настоящее время также занимает одно из ведущих мест. Несмотря на снижение уровня заболеваемости краснухой в 1999 г. в 2,1 раза по сравнению с предыдущим годом, число выявленных больных данной инфекцией остается огромным - 40214 человек, а показатель заболеваемости является одним из самых высоких среди всей инфекционной патологии (1999 году - 465,8 против 971,3 на 100 тыс. населения в 1998 году). После периода подъема в 1995-1998 годах в многолетней динамике заболеваемость эпидемическим паротитом в 1999 году снизилась в сравнении с 1998 годом в 2,4 раза до уровня 45,4 на 100 тыс. населения (рис. 1). Характерной особенностью эпидемического процесса является сдвиг заболеваемости в сторону старших возрастных групп. Школьники 7-14 лет составляют 58,3% заболевших, взрослые – 28,4%. Циклический подъем заболеваемости корью, наблюдавшийся в 1998 году, в 1999 году сменился выраженным спадом заболеваемости (рис.1). Показатель составил 10,9 на 100 тыс. человек. Среди заболевших преобладают взрослые – 76,9%, в первую очередь подростки 15-19 лет. Следует отметить, что еще в 1995 г. удельный вес взрослых, заболевших корью составлял 55,0%. Аналогичная тенденция отмечена и при паротите.
Эпидемиологическая обстановка по гепатиту В в городе характеризуется как неблагополучная: начиная с 1993 г. показатель неуклонно возрастает и в 1999 г. достиг величины 61,1 на 100 тыс. населения (рис. 2). Параллельно с ростом заболеваемости гепатитом В отмечается и увеличение частоты носительства возбудителя. Так, если в 1992 г. уровень носительства составлял 2,1,то в 1998 и 1999 гг. - 98,1 и 82,0 на 100 тыс. населения соответственно.

Рис. 2. Заболеваемость вирусным гепатитом В в Москве и Российской Федерации (на 100 тыс. населения)
В эпидемический процесс интенсивно вовлекается молодое трудоспособное население: среди заболевших преобладают лица в возрасте от 15 до 30 лет, на долю которых приходится около 90% заболевших. Среди этой возрастной группы в 1999г зарегистрированы и самые высокие показатели заболеваемости: 15–19 лет– 297,5, 20–29 лет - 231,1 на 100 тыс. лиц соответствующего возраста, что в 3–4 раза выше показателя заболеваемости взрослого населения. Такой возрастной состав заболевших гепатитом обусловлен тем, что в структуре путей инфицирования доминирует “наркозависимый” и половой пути передачи инфекции. В 1999 г. половым путем заразилось 51,5% и при внутривенном введении наркотических средств – 30,1% лиц. Молодые люди в возрасте до 30 лет, употреблявшие наркотики, составляют (по данным формы Госстатучета №2) 80% умерших от гепатита В. Значительная часть летальных исходов (до 42%) обусловлена одновременным инфицированием HBV, HCV и HDV инфекций. Группы риска составляют медицинские работники, в процессе своей профессиональной деятельности соприкасающиеся с кровью и ее препаратами (хирурги, стоматологи, работники гемодиализа, лабораторий и др.) При этом удельный вес внутрибольничной заболеваемости в общей заболеваемости населения ежегодно снижается (от 34,1 в 1993 г. до 3,3% в 1999 г.).
Основные направления профилактики
Снижению заболеваемости корью и паротитом в немалой степени способствовало повышение охвата вакцинацией детей в календарные сроки: на 1 января 2000 г. в 24 месяца жизни привито против кори – 97,3% детей, против эпидемического паротита – 95,8%; проведение ревакцинации против кори в 6 лет у 95,7% детей и у 93,3% против эпидемического паротита, а также иммунизация не привитых и не болевших школьников и студентов средних специальных и высших учебных заведений. Всего в 1999 году было привито против кори – 173 647, а против эпидемического паротита 171 497 детей и подростков. Охват прививками против эпидемического паротита до 1997 г. значительно отставал от такового при кори (более чем на 20%), и только в последние годы этот разрыв существенно сократился. Следствием этого является более высокий уровень заболеваемости паротитом, чем корью в г. Москве.
В соответствии с приказом МЗ РФ от 18.12.97 г. №375 вакцинация против краснухи внесена в национальный календарь обязательных прививок. Вместе с тем, для того, чтобы реально начать борьбу с краснухой необходимо изыскать средства на закупку вакцины, поскольку отечественная вакцина до сих пор не разработана. Несмотря на определенные затраты, они полностью себя окупят в ближайшее время. Известно, что на 1 доллар, вложенный сегодня в вакцинацию против краснухи приходится 7,7 долл., которые сейчас тратятся на борьбу с этим заболеванием. Экономический эффект удваивается, если используется тривакцина (корь-краснуха-паротит). Вакцинами такого плана, зарегистрированными у нас в стране является хорошо известная M-M-R II вакцина фирмы Merck Sharp & Dohme Idea, содержащая антигены кори (штамм Enders Edmonston), паротита (штамм Jeryl Lynn) и краснухи (штамм Wistar RA 27/3) и недавно зарегистрированная вакцина Priorix фирмы SmithKline Beecham, содержащая антигены кори (штамм Schwarz), паротита (RIT 4385 штамм) и краснухи (Wistar RA 27/3 штамм). С учетом значения для здравоохранения СВК 48-я сессия Регионального Комитета ВОЗ для Европы на своем заседании в сентябре 1998 г. включила краснуху в число инфекций, борьба с которыми будет определяться целями программы “Здоровье для всех в XXI веке”. Сессия подчеркнула, что “основной задачей по элиминации СВК является зашита женщин детородного возраста, а следующей задачей - перерыв краснухи у детей младшего возраста”. По данным ВОЗ, из всех случаев краснухи, регистрируемых в Европе, 83% приходится на страны СНГ, 57% из них - на Россию. По данным НИИ вирусных препаратов, количество серонегативных женщин в некоторых районах России составляет свыше 30%, составляя в среднем по стране 11%. Результаты серологического обследования беременных в г. Москве свидетельствуют о высокой восприимчивости женщин детородного возраста к вирусу краснухи, особенно в группе 20-29 лет (в разные годы от 8 до 30% серонегативных).
Широкое распространение краснухи в стране, ее социально-экономическая значимость обусловливает необходимость обязательной вакцинации против этой инфекции у нас в стране. В США прививки против краснухи вакциной M-M-R II проводятся с 1969 г., заболеваемость сведена к единичным случаям и почти полному отсутствию случаев врожденной краснухи. В Швеции после 10 лет применения M-M-R II не зарегистрировано ни одного случая заболевания краснухой беременных женщин и возникновения синдрома врожденной краснухи.
В настоящее время вакцинация против краснухи проводится практически во всех развитых странах. Для решения этой задачи используются различные подходы, однако, наиболее эффективной следует признать стратегию, направленную на использование ассоциированных вакцин (тривакцин) против кори, краснухи и паротита. При выборе вакцины следует учитывать, что использование вакцин с гиператтенуированным паротитным компонентом может в долгосрочном плане не обеспечивать эффективность в снижении заболеваемости и даже, как показывает опыт ряда стран, приводить к значительным вспышкам паротитной инфекции. В то же время безопасность и эффективность тривакцины M-M-R II с оригинальным штаммом Jeryl Lynn подтверждаются более 25 летним опытом использования 300 миллионов доз вакцины. M-M-R II доказала свою эффективность при использовании в США. Заболеваемость корью снизилась на 99,9% по сравнению с пиковой; паротитом - на 99,5%; и краснухой - на 99,9%. В Финляндии в результате 12-летней программы иммунизации вакциной М-М-R II, природные случаи кори, паротита и краснухи в были ликвидированы. В дополнение, заболеваемость детскими энцефалитами снизилась на треть, и прекратился рост заболеваемости 1 типом диабета среди детей 5–9 лет, что также может являться результатом кампании иммунизации.
Многолетний опыт показывает, что наиболее перспективной является программа, сочетающая двукратную иммунизацию детей в возрасте 12-16 месяцев и 6 лет ассоциированной вакциной корь - краснуха - паротит с последующей ревакцинацией против краснухи девочек-подростков и женщин детородного возраста. Использование ассоциированной вакцины имеет то преимущество, что позволяет одновременно снизить число восприимчивых к кори подростков, поскольку большинство из них в возрасте 6-7 лет не получали второй дозы коревой вакцины. То, что с тривакциной некоторые подростки получат третью дозу паротитной или коревой вакцин, не должно вызывать опасений - это не принесет им вреда, но может повысить уровень антител у лиц с “вторичной неэффективностью вакцинации”.
Учитывая многообразие путей передачи вируса гепатита В и большое число источников инфекции, наиболее перспективным средством профилактики этой инфекции также является вакцинация. Именно она являегся единственным средством профилактики гепатита В у новорожденных. Это первая вакцина, которая предотвращает раковое заболевание печени и снижает уровень носительства вируса в популяции. Всемирная Организация Здравоохранения, обобщив многолетний опыт применения вакцины против гепатита В, рекомендует в качестве наиболее эффективной меры специфической профилактики этой инфекции введение вакцинации в национальные календари профилактических прививок вне зависимости от уровня носительства HВsAg. Сегодня есть все основания относить гепатит В к инфекциям, управляемым средствами специфической профилактики.
За последнее десятилетие в мире привито более 100 млн. чел, что позволило в ряде стран не только резко уменьшить заболеваемость гепатитом В и существенно повлиять на уровень носительства в популяции, но и сделать правомерным постановку вопроса о полном искоренении в этих странах НВ-вирусной инфекции. Более 75 стран включили в свои программы вакцинации рутинную иммунизацию против гепатита В новорожденных и/или подростков. В число этих стран недавно вошла и Россия, вакцинация против гепатита В lenepb включена в национальный прививочный календарь.
Специфическая профилактика гепатита В осуществляется путем использования одной из вакцин, разрешенных к применению в Российской Федерации. В стране зарегистрировано и рекомендовано к применению 5 дрожжевых рекомбинантных вакцин (табл. 1).
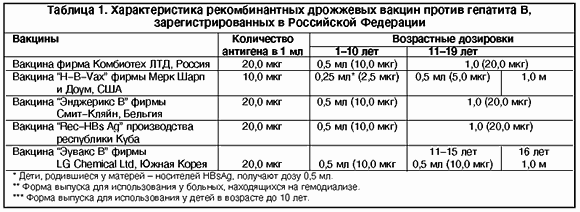
Все вакцины против гепатита В взаимозаменяемы. Любую из них можно использовать для завершения курса первичной иммунизации, начатой другой вакциной. Вакцины индуцируют образование специфических антител к HВsAg (антитела анти-HBs). Титр анти-HВs антител, равный 10 МЕ/л достаточен для создания иммунитета против вируса гепатита В. Имеющиеся данные свидетельствуют о том, что достижение такого уровня антител после первичной иммунизации приводит к формированию долговременной иммунологической памяти и обеспечивает продолжительную защиту от гепатита В даже при дальнейшем падении уровня антител. Авторами показано, что иммунологическая память сохраняется по меньшей мере от 5 до 12 лет независимо от уровня антител сыворотки перед повторным введением антигена. Данное обстоятельство применимо и к вакцине H-B-Vax II, содержащей меньшее количество антигена. Высокая степень очистки H-B-Vax II позволяет снизить антигенную нагрузку во взрослой дозе вакцины в 2, а в детской - в 4 раза, по сравнению с другими вакцинами против гепатита В, зарегистрированными в Российской Федерации. Кроме того, показано, что содержание загрязняющих, и в первую очередь дрожжевых, наиболее аллергизирующих, белков в детской дозе вакцины H-B-Vax II до 20 раз меньше, чем в других вакцинах против гепатита В.
Вакцинации подлежат медицинские работники из групп высокого риска заражения вирусным гепатитом В, выпускники медицинских ВУЗов и техникумов, новорожденные, родившиеся от матерей-носителей HBsAg и женщин, переболевших гепатитом В в 3-м триместре беременности, дети и персонал детских домов и специнтернатов, пациенты, находящиеся в отделениях с высоким риском заражения гепатитом В, лица, соприкасавшиеся с больными гепатитом В в очагах заболевания по месту жительства. Курс вакцинации проводится по двум основным схемам: первая схема, т.е. вакцинация с месячным интервалом (0-1-2 мес.) дает более быстрое нарастание антител и рекомендуется для экстренной профилактики (новорожденных от матерей - носителей HВsAg) и в случаях возможного заражения вирусом ГВ при проведении оперативного вмешательства и других парентеральных манипуляций и лабораторных исследований. При этой схеме ревакцинация проводится через 12-14 мес. При второй схеме, т.е. две первые инъекции с интервалом в 1 мес и третью через 6 мес от начала прививок (0-1-6 мес) иммунный ответ вырабатывается медленнее, но достигается более высокий титр антител.
Накопленный опыт свидетельствует, что проведение вакцинации приводит к снижению заболеваемости в 10–12 раз и носительства HВsAg в популяции с 9–12 до 1%. В Москве вакцинация активно проводится с 1994 г. среди групп повышенного риска. По состоянию на 1 января 2000 года охват прививками против гепатита В новорожденных, рожденных от матерей больных или носителей вируса гепатита В составил 99,5%, детей и персонала домов ребенка – 69,2% и 72,4% соответственно, контактных в очагах – 26,4%, студентов медицинских училищ – 40,7%, учащихся ПТУ и техникумов - 6,9%.
Вакцинация медиков привела к заметному снижению показателей заболеваемости гепатитом В среди этого контингента. В результате в 1995 г. уровни заболеваемости гепатитом В среди медработников и взрослых жителей Москвы впервые практически не различались, а начиная с 1996 г. заболеваемость медработников стала ниже; в то же время среди взрослого населения эти показатели продолжали расти. Разница в заболеваемости медицинских работников и совокупного населения города составила в последние годы 4-5 раз. По состоянию на 01.01.2000 г. трехкратную вакцинацию против гепатита В получили 55000 (66,9%) из числа подлежащих иммунизации медицинских работников. Сравнивая заболеваемость ГВ врачей различных специальностей в 1999 г. со среднемноголетними показателями следует отметить прежде всего существенное снижение заболеваемости хирургов и анес гезиологов-реаниматологов.
В городе с сентября 1999 г. активно проводится работа по иммунизации детей раннего возраста, в основном за счет средств федерального бюджета в рамках регионального календаря профилактических прививок. По состоянию на 01.04.2000 г. в г. Москве прививками охвачено 15640 детей данного возраста, доля детей раннего возраста, имеющих две профилактические прививки против данной инфекции составляет 71,4%.
Однако иммунизация только групп риска (медицинские работники, имеющие “кровяные контакты”, новорожденные от носителей и больных, персонал и дети домов ребенка), проводимая в Москве уже в течение ряда лет, не обеспечивает эффективного снижения заболеваемости. Опыт, накопленный в нашей стране и за рубежом, свидетельствует, что активно повлиять на эпидемический процесс и добиться существенного снижения заболеваемости гепатитом В возможно лишь перейдя от вакцинации только лиц, составляющих “группы риска” к иммунизации подростков и новорожденных детей. Учитывая, что остроту ситуации в городе определяют подростки, в 1998–2000 г. санэпидслужбой города и Комитетом здравоохранения при поддержке Правительства г. Москвы проводилась крупномасштабная кампания иммунизации школьников 7-х классов общеобразовательных школ и школ-интернатов. В апреле текущего года двухкратную вакцинацию получили 109 410 школьников.
В условиях, когда имеется риск того, что подросток не получит все три дозы вакцины, логично делать выбор вакцины, которая обеспечивает надежную и быструю выработку иммунитета. Явным преимуществом в этом случае обладает вакцина H-B-Vax II: доказано, что у 98% подростков 11-19 лет, получивших H-B-Vax II в дозе 5 мкг, серопротекция достигается после 2-й дозы.
В результате проведенной работы, в 1999 г. отмечено снижение темпов прироста заболеваемости ГВ. Если в 1997 г. показатели заболеваемости ГВ выросли по сравнению с 1996 г. на 53%, то в 1999 г. по сравнению с 1998 г. отмечается даже некоторое снижение заболеваемости на 6%. При этом, трехкратная вакцинопрофилактика школьников 13-14 лет, проведенная в 1998г позволила снизить уровень заболеваемости среди данной возрастной группы в 1,8 раза (1998 г. - 25,7, 1999 г. - 14,4 на 100 тыс. нас.). Проведение вакцинации среди других контингентов, в том числе среди учащихся медучилищ, ПТУ, техникумов, лиц, состоящих на учете в наркодиспансерах позволило снизить уровни заболеваемости среди лиц в возрасте 15-19 лет и 20-29 лет в 1,2 раза.
Следует отметить приоритетность этой инфекции и с точки зрения ее экономической значимости, определяемой сочетанием очень высокой “стоимости” одного острого случая заболевания (уступающей только полиомиелиту и столбняку) и широкого и все возрастающего распространения среди населения. Экономические потери, связанные с гепатитом В в Москве за 1999 г. составили 115,6 млн руб., что больше, чем при всех других болезнях инфекционной природы.
В этой ситуации стратегия вакцинопрофилактики (при любой тактической схеме) по мнению ряда исследователей будет безусловно экономически оправданной.
Список литературы Вы можете найти на сайте http://www.rmj.ru
1. Зверев В.В. //Средства профилактики краснухи и их экономический эффект. Инф. Бюллетень “Вакцинация”, 1999* 1: 9.
2. Де Вилья Г. / Тез. докл. I Международной конф. По вирусным гепатитам, Минск, 11-12 июня 1997 г.//В кн.: Эпидемиология, диагностика, профилактика, лечение. Минск: “Беларусь”, 1997; 40: 178.
3. Онищенко Г.Г.// Медицина для всех. - Проблемы и решения. В третье тысячелетие – без гепатитов. 1999; 2 (13): 1–3.
4.Таточенко В.К. Цели Всемирной Организации Здравоохранения по вакцинопрофилактике кори и краснухи Ж.Микробиол,.2000; 3: 51–4.
5.Шахгильдян И.В., Михайлов М.И., Хухлович П.А. , Ананьев В.А., Клименко С.М. Уральское медицинское обозрение (“Доктор Лэндинг“). Тематическое приложение №1: Гепатит А, В, С. май, 1998; 4–8.
6. Bloom B.S. et al.// Annals of Internal Medicine, 1993; 4 (118): 298–306.
7.Centers for Disease Control and Prevention: Summary of notifiable diseases, United States, 1994, MMWR 43(53):70–7, October 6, 1995.
8. Centers for Disease Control and Prevention: Summary of notifiable diseases, United States, 1995, MMWR 44(53):74–5, October 25, 1996.
9. Centers for Disease Control and Prevention: Summary of notifiable diseases, United States, 1990, MMWR.
10. Centers for Disease Control and Prevention: Measles-United States, 1996, and the interruption of indigenous transmission, MMWR, March 21, 1997; 6(77): 242–6.
11. Emini EA et al.// Journal of Infection 13(Suppl A): 3-9,1986 12. Extract of Regional Committee document of Health 21. EUR/RC 48/10 (extract) november 1998.
13.Immunisation policy. Expanded Programme of Immunisation, WHO, Geneva, Switzerland, 1995.
14. Mangtani P., Hall A.J., Normand C.E.// Journal of Epidemiology and Community Health, 1995; 49; 238–44 Poovorawan Y et al. // J. Trop. Med. Public Health. June 1993; 24 (2): 255–9.
15. Physicians Desk Reference. Ed 49. Montvale, N.J., U.S.A., Medical Economics Data Production Co. 1995; 2371.
16. Plotkin S.A, W.A. Orenstein. Вакцина против краснухи. Опыт применения в мире. Инф. бюллетень “Вакцинация” №1, 1999; 6–7.
17. West D.J., Calandra G.B.// Implication for policy on booster vaccination, Vaccine 1996; 14 (1): 1019–27.
18. Peltola H., et al: The elimination of indigenous measles, mumps, and rubella from Finland by a 12-year, two-dose vaccination program, N Engi J Med, November 24, 1994; 331(21): 1397–402.
19. West.D.J.: Clinical experience with hepatitis В vaccines, Am J Infect Control, June, 1989; 17(3): 172–80.












