Ацетилсалициловая кислота (АСК) на сегодняшний день – самое широко используемое и, возможно, наиболее полно изученное лекарственное средство в мире. Тем не менее, несмотря на более чем 100–летний период, прошедший с момента ее открытия, еще далеко до раскрытия ее полного терапевтического потенциала и механизма действия.
В последние годы с позиций доказательной медицины выявлена польза назначения АСК для самых разных категорий больных, однако спектр показаний для ее назначения по–прежнему расширяется, хотя не существует окончательного ответа на вопрос об оптимальных как с позиций эффективности, так и с позиций безопасности, дозах АСК. Кроме того, не прекращаются попытки создания лекарственных форм, которые могли бы улучшить переносимость АСК.
В настоящем обзоре суммированы основные группы пациентов, у которых назначение АСК позволяет снизить смертность и частоту серьезных сердечно–сосудистых осложнений (инфаркт миокарда, инсульт, тромбоэмболии), освещается вопрос о рекомендуемых в настоящее время дозах этого препарата, а также обсуждаются возможные пути повышения переносимости АСК.
В 2002 году Antithrombotic Trialists’ Collaboration опубликовало крупнейший мета–анализ рандомизированных клинических исследований о преимуществах АСК у пациентов с высоким риском развития осложнений. В мета–анализ были включены результаты 287 исследований, в которых принимали участие 135 тысяч пациентов с высоким риском развития осложнений. Результаты данного мета–анализа свидетельствуют о том, что назначение АСК этой категории больных позволяет снизить риск развития серьезных сердечно–сосудистых осложнений (нефатальный инфаркт миокарда + нефатальный инсульт + смертность от сердечно–сосудистых заболеваний) примерно на одну четверть.
Пациенты с острым инфарктом миокарда (ИМ)
Результаты мета–анализа суммируют результаты лечения 19 288 больных в 15 многоцентровых рандомизированных исследованиях, при этом средняя длительность лечения составила один месяц. Назначение АСК в остром периоде ИМ позволило достоверно (p<0,0001) снизить частоту сердечно–сосудистых осложнений у 38 из каждых 1000 леченных пациентов. Доказано, что если 1000 больных острым ИМ получают АСК, то это позволит предотвратить у них 13 повторных нефатальных ИМ и 23 смерти от сердечно–сосудистых причин. При этом также достоверно (p<0,02) снизилась и частота инсультов – по 2 на каждые 1000 пациентов, получавших АСК (рис. 1).
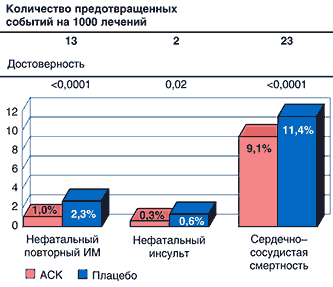
Рис 1. Снижение риска сердечно-сосудистых событий на фоне лечения АСК у больных с острым инфарктом миокарда (срок наблюдения - 1 месяц)
По данным ряда авторов, у пациентов, которые ранее, до развития ИМ, уже принимали АСК, ее назначение в острой стадии ИМ сопровождается более легким течением инфаркта (при оценке по уровню ферментемии и по отсутствию зубца Q на ЭКГ). У тех пациентов, кто ранее не принимал АСК, ее действие, проявляется в основном, увеличением уровня выживаемости.Эффективность АСК в острой стадии ИМ возрастает при комбинации с тромболитиками – до 42%. При этом, если комбинированная терапия начата в первые 6 часов после развития инфаркта, смертность уменьшается на 53%.
Следовательно, назначение АСК в острой стадии ИМ позволяет достоверно увеличить выживаемость этих больных уже через месяц лечения. Кроме того, наблюдение за 6213 из 17187 участников, изначально включенных в исследование ISIS–2, показало, что увеличение выживаемости, достигнутое в первые месяцы, сохраняется, по крайней мере, еще в течение десяти лет. По мнению авторов данного исследования, прием АСК мог бы дать еще более хорошие отдаленные результаты, если бы терапия не ограничивалась только одним месяцем, а продолжалась бы более длительно.
Дополнительные благоприятные эффекты АСК в острой стадии ИМ обусловлены также ее анальгетическими и противовоспалительными свойствами. Так, было показано, что один грамм АСК, введенный внутривенно, препятствует развитию типичной ангинальной боли у 6 из 8 пациентов, у которых она была индуцирована введением брадикинина в левую венечную артерию. Это может оказаться очень важным патогенетическим механизмом, поскольку брадикинин высвобождается ишемизированной сердечной мышцей и может участвовать в формировании боли при ишемии миокарда.
Также АСК считается препаратом выбора при перикардите – одном из осложнений ИМ (ACC/AHA Guidelines 1996).
Пациенты с нестабильной стенокардией
АСК является препаратом первой линии в лечении больных с нестабильной стенокардией, так как она снижает частоту развития сердечно–сосудистых смертей и ИМ.
Назначение АСК этой категории пациентов с ИБС сопровождается высокодостоверным (p<0,0001) снижением риска серьезных сердечно–сосудистых осложнений на 46% (мета–анализ Antithrombotic Trialist’s Collaboration) (рис. 2). В мета–анализ включены результаты 12 рандомизированных исследований, в которых принимали участие более 5 тысяч пациентов с нестабильной стенокардией.

Рис 2. Терапия АСК снижает риск серьезных сердечно-сосудистых событий у различных групп пациентов
Как известно, у пациентов с нестабильной стенокардией тромбоциты находятся в активированном состоянии и регулярно высвобождаются вазоактивные медиаторы. Именно поэтому эффект АСК у данной категории пациентов выражен даже в большей степени, чем у пациентов со стабильной стенокардией.Эффективность АСК в лечении больных нестабильной стенокардией была доказана в ряде проспективных рандомизированных исследований. Так, в «Исследовании госпиталя ветеранов», целью которого являлось изучение влияния терапии АСК в суточной дозе 324 мг на частоту смерти и развития ИМ у больных с нестабильной стенокардией, и которое включало более 1200 больных (период наблюдения составил 6 лет), выявлено, что к 3 месяцу наблюдения у больных, получавших АСК, в сравнении с группой плацебо суммарная частота смерти и ИМ снизилась на 41%, а через год она была ниже на 43%. При этом не обнаружено межгрупповых различий по частоте кровотечений. В 1990 году опубликованы результаты Шведского исследования RISK, в котором оценивали эффективность АСК в дозе 75 мг в сутки в сравнении с плацебо. Через 3 и 12 месяцев риск развития ИМ и смерти уменьшался на 64 и 48% соответственно.
Пациенты с инфарктом миокарда в анамнезе
В мета–анализ Antithrombotic Trialists’Collaboration вошли 11 многоцентровых плацебо–контролируемых исследований, в которых приняли участие в общей сложности 18 788 больных, а средний срок наблюдения составлял 27 месяцев. Полученные результаты с высокой степенью достоверности (p<0,0001) свидетельствуют о снижении риска сердечно–сосудистых событий (инфаркт миокарда + инсульт + сердечно–сосудистая смертность) на фоне лечения АСК (рис. 3). Так, назначение АСК позволяет предотвратить 36 серьезных сердечно–сосудистых эпизодов, в том числе 18 повторных нефатальных инфарктов миокарда (ИМ), 14 смертей от сердечно–сосудистых причин и 5 нефатальных инсультов на каждую 1000 леченных пациентов.

Рис 3. Снижение риска сердечно-сосудистых событий на фоне лечения АСК у больных с острым инфарктом миокарда в анамнезе (срок наблюдения - 2 года)
Пациенты со стабильной стенокардией, согласно данным мета–анализа Antithrombotic Trialist’s Collaboration, назначение АСК пациентам со стабильной стенокардией сопровождается выосокодостоверным (p=0,00004) 33% снижением риска серьезных сердечно–сосудистых событий (ИМ + инсульт + сердечно–сосудистая смертность) (рис. 2). В данный мета–анализ включены результаты 7 рандомизированных исследований, в которых принимали участие около 3 тысяч пациентов со стабильной стенокардией.По данным некоторых авторов, у лиц, принимающих АСК и госпитализирующихся в связи с приступом стенокардии, ИМ без зубца Q на ЭКГ развивается с относительно меньшей вероятностью.
Пациенты с «немой» ишемией миокарда
АСК, по крайней мере, столь же эффективна при «немой» ишемии миокарда, как и при симптоматическом варианте ишемической болезни сердца (ИБС). По данным некоторых сравнительных рандомизированных исследований, в которых пациенты с «немой» или симптоматической ишемией миокарда ежедневно получали 75 мг АСК либо плацебо, в группе больных с «немой» ишемией миокарда за 3 месяца наблюдения прием АСК снизил риск развития ИМ более чем на 80% по сравнению с плацебо (4% против 21%). В то же время у пациентов с клинически выраженными симптомами стенокардии риск ИМ по сравнению с плацебо уменьшился вдвое (9% против 21%).
Пациенты после операции на коронарных артериях
Польза от назначения АСК этой категории больных несомненна. Дело в том, что все эти методы лечения неизбежно связаны с повреждением эндотелия и последующей активацией тромбоцитов. АСК подавляет активацию тромбоцтитов, таким образом препятствуя развитию раннего стенозирования стента или рестенозирования коронарных сосудов (Antiplatelets Trialists’ Collaboration II, 1994).
По данным мета–анализа Antithrombotic Trialists’ Collaboration (2002), у больных после коронарной ангиопластики назначение АСК сопровождается 53% снижением риска серьезных сердечно–сосудистых осложнений (p<0,0001) (рис. 2). В мета–анализ попали результаты 9 рандомизированных исследований (более чем 3 тысячи пациентов). Результаты применения АСК у больных после аорто–коронарного шунтирования выглядят «скромнее» – снижение риска серьезных сердечно–сосудистых осложнений всего на 4% (данные 25 рандомизированных исследований, более 6 тысяч пациентов).
Терапию АСК предпочтительно начинать вечером накануне хирургического вмешательства или, как вариант, сразу после него. В настоящее время все большее распространение получает тенденция комбинирования АСК с другими антиагрегантными препаратами.
Пациенты с хронической сердечной недостаточностью (ХСН). ХСН – состояние, при котором возрастает риск тромбоэмболических осложнений и инсультов, особенно при наличии у пациентов мерцательной аритмии. Однако убедительных данных о целесообразности применения каких–либо антиагрегантов для лечения ХСН нет.
В настоящее время всего в 2–х рандомизированных исследованиях, в которых участвовали лишь 134 пациента с ХСН (в подавляющем большинстве случаев ишемической этиологии), изучалось влияние АСК на прогноз при ХСН. В группе получавших АСК зафиксировано 4 серьезных сердечно–сосудистых события на 66 пациентов (6,1%), а в группе плацебо – 7 осложнений у 68 человек (7,3%).
Поэтому вопрос о пользе назначения АСК у пациентов с ХСН остается открытым и требует дальнейших специальных исследований.
Пациенты с инсультом и/или транзиторными ишемическими атаками в анамнезе
С 1990 года резко увеличилось количество данных относительно пользы от применения АСК этой группе больных. По данным Antithrombotic Trialists’ Collaboration, cреди 18 270 больных из более чем 20 многоцентровых рандомизированных исследований, средняя длительность наблюдения в которых составляла 29 месяцев, терапия АСК способствовала профилактике 36 серьезных сердечно–сосудистых событий, в том числе 26 случаев нефатального инсульта (оба результата высокодостоверны, p<0,0001) (рис. 4). Кроме того, назначение АСК 1000 больным с инсультами и/или транзиторными ишемическими атаками в анамнезе позволит предотвратить у них 6 нефатальных инфарктов миокарда (p<0,0009). Полученные данные со всей очевидностью демонстрируют большую пользу от АСК для этой категории больных.

Рис. 4 Снижение риска серьезных сердечно-сосудистых событий на фоне лечения АСК у больных с инсультами и/или транзиторными ишемическими атаками в анамнезе (средний период наблюдения - 3 года)
Большая польза АСК у пациентов с нарушенным кровоснабжением головного мозга обусловлена тем, что это состояние сопровождается гиперактивностью тромбоцитов. Именно поэтому у пациентов с повышенным риском (обусловленным предшествуюшими ТИА или инсультом) применение АСК значительно уменьшает частоту возникновения транзиторных ишемических атак (ТИА), а также фатальных и нефатальных инсультов (см. также Canadian Cooperative Study Group, 1978; ESPS Group, 1987; SALT Collaborative Group, 1991). Это положение особенно актуально для пожилых женщин, пациентов с повышенным артериальным давлением (АД) и курильщиков.При этом пациенты, которые на момент развития у них инсульта уже в течение некоторого времени принимали АСК, имеют в два раза больше шансов на выживание. Таким образом, АСК способна также смягчать течение инсультов.
Данные о высокой распространенности инсульта и сопровождающей его значительной инвалидизации больных обусловливают большую не только медико–социальную, но и экономическую значимость его профилактики. На основании данных исследования ESPS–2 были подсчитаны затраты на профилактику инсульта по сравнению с расходами на лечение. Так, было показано, что применение АСК (в сравнении с плацебо) у 1 пациента в течение 2 лет дает экономию 923,39 новозеландских доллара (с учетом прямых затрат) и 982 (с учетом прямых и непрямых затрат).
Пациенты с острым инсультом
В настоящее время мы имеем результаты 2–х крупных исследований: одно из них открытое (International stroke trial, суточная доза ацетилсалициловой кислоты составляла 300 мг), другое плацебо–контролируемое (Chinese acute stroke trial, суточная доза ацетилсалициловой кислоты – 160 мг). В каждом из этих исследований приняли участие около 20 000 пациентов с острым ишемическим инсультом. Средняя продолжительность лечения составила 3 недели. Результаты мета–анализа, свидетельствуют о том, что назначение АСК позволяет предотвратить 9 серьезных сердечно–сосудистых осложнений на каждые 1000 леченных пациентов, в том числе 4 нефатальных инсультов и 5 смертей от сердечно–сосудистых причин (различия с плацебо достоверны) (рис. 5). Влияние на риск развития ИМ в этих исследованиях не изучали. Возможно, данные результаты менее впечатляющие, чем у пациентов с ишемией головного мозга в анамнезе, но ведь и период наблюдения был минимален – всего 3 недели в отличие от нескольких лет в исследованиях у больных с инсультами и/или транзиторными ишемическими атаками в анамнезе.

Рис. 5 Снижение риска серьезных сердечно-сосудистых событий на фоне лечения АСК у больных с острым инсультом (средний период наблюдения - 3 недели)
В 4–х из этих 7 исследований, включенных в мета–анализ Antithrombotic Trialists’ Collaboration, проследили влияние терапии АСК на риск развития различных типов инсультов. Так, риск развития ишемического инсульта снизился на 6,9 на 1000, а геморрагического – увеличился на 1,9 на 1000, что в сумме дало снижение риска инсультов в целом на 5,4 на каждую 1000 леченных пациентов.Пациенты, которые на момент развития у них инсульта уже в течение некоторого времени принимали АСК, имели в два раза больше шансов на выживание.
Ценные свойства АСК при терапии цереброваскулярных расстройств могут включать не только ее антиагрегантное действие, но также и клеточно–протективные эффекты. Нервные клетки, которые подвергались предварительной терапии АСК, лучше переживают последствия кислородного дефицита. Высокая температура тела ухудшает прогноз выживания после инсульта даже при других приемлемых условиях. Повышенная температура тела увеличивает скорость основного обмена и потребление кислорода. Поэтому ткани, которые и без того уже были повреждены патологическим процессом, имеют повышенную чувствительность к ишемии. Следовательно, жаропонижающее действие АСК (особенно, в высоких дозах) может оказаться полезным и у пациентов с ишемическим инсультом.
Неотложная терапия АСК при остром инсульте в последующем должна быть продолжена приемом низких доз препарата (100 мг АСК в день).
Пациенты с повышенным риском развития тромбоэмболий
Пациенты с мерцательной аритмией
Мерцательная аритмия является основной причиной тромбоэмболических осложнений и одной из основных причин инсульта у пожилых лиц. Фибрилляция предсердий является самой распространенной формой нарушений ритма сердца у взрослых. У лиц старше 60 лет она развивается в 2–4% случаев и отмечена практически у каждого шестого человека старше 75 лет. Однако вне зависимости от возраста мерцательная аритмия является причиной примерно одного из каждых 7 инсультов. У лиц старше 80 лет это отношение увеличивается до одного из каждых 4 инсультов. Наиболее распространенной причиной фибрилляции предсердий является ИБС.
Последнее руководство, изданное «Национальной Ассоциацией по Инсультам» (National Stroke Association) в Соединенных Штатах (Gorelick et al., 1999) рекомендует прием АСК в качестве первичной профилактики инсультов пациентам старше 65 лет с фибрилляцией предсердий, но в отсутствие других факторов риска. Для пациентов в возрасте от 65 до 75 лет с фибрилляцией предсердий АСК рассматривается как альтернатива варфарину, при условии отсутствия других факторов риска.
Результаты Antithrombotic Trialists’ Collaboration суммируют результаты лечения АСК или плацебо 2770 пациентов с мерцательной аритмией (4 рандомизированных исследования). Показано, что назначение этой категории пациентов АСК приводит к снижению риска серьезных сердечно–сосудистых событий (нефатальный ИМ + нефатальный инсульт + смертность от сердечно–сосудистых причин) на 24% (рис. 2).
Пациенты после операций на клапанах сердца. Как известно, трансплантация митрального клапана повышает вероятность образования тромбов и эмболов, в связи с чем пациенты, подвергающиеся этому типу оперативного вмешательства, должны получать терапию антикоагулянтами до конца своей жизни. Совместное применение АСК позволяет уменьшить потребность в антикоагулянтах, что сопровождается снижением частоты развития осложнений. В исследовании, проведенном Turpie et al. (1993), АСК снизила риск развития эмболии или смерти от осложнений на 77%. В этом исследовании 370 пациентов, перенесших замену митрального клапана, дополнительно к варфарину рандомизированно ежедневно получали 100 мг АСЕ или плацебо.
В мета–анализе Antithrombotic Trialists’Collaboration, в который были включены данные 7 исследований (около 1600 пациентов), снижение риска у больных после операций на клапанах сердца на фоне применения АСК составило 45% (рис. 2).
Пациенты с заболеваниями периферических артерий
Еще более интенсивные научные исследования необходимы для получения ответа на вопрос, в какой степени АСК обладает положительным эффектом при облитерирующих заболеваниях периферических артерий. АСК рутинно назначается при этих заболеваниях из–за их сходства с кардиоваскулярными и цереброваскулярными расстройствами. Однако несмотря на это, на сегодняшний день все еще недостаточно хорошо спланированных исследований, которые бы давали четкий ответ на вопрос о пользе назначения АСК этой категории пациентов.
Тем более ценными являются результаты мета–анализа Antithrombotic trialists’ Collaboratioin, в котором объединены результаты лечения 9 214 пациентов из 42 рандомизированных исследований. Снижение риска серьезных сердечно–сосудистых событий (нефатальный инсульт + нефатальный ИМ + смерть от сердечно–сосудистых причин) на фоне приема АСК составило 23% (p=0,004), при этом у больных с перемежающейся хромотой и у пациентов, перенесших хирургические операции на сосудах нижних конечностей, получен примерно одинаковый эффект (рис.2).
АСК способствует профилактике венозных тромбозов и легочных эмболий. В 2000 году было опубликовано самое большое из когда–либо проводившихся клинических исследований по профилактике венозных тромбозов: «Профилактика Легочных Эмболий» (Pulmonary Embolism Prevention, PEP–study), в котором изучалось влияние АСК на частоту возникновения тромбозов глубоких вен и эмболий легочных артерий у 13 356 пациентов, перенесших оперативное лечение по поводу перелома бедра (Pulmonary Embolism Prevention, (PEP) Trial Collaborative Group, 2000). Перед операцией и затем в течение 35 дней дополнительно к другим профилактическим средствам (например, подкожные инъекции гепарина) пациенты получали либо 81 мг ацетилсалициловой кислоты в виде таблеток, покрытых оболочкой, либо соответствующее по внешнему виду плацебо. Даже такие низкие дозы ацетилсалициловой кислоты привели к уменьшению частоты развития легочных эмболий на 43% (95% доверительный интервал [18–16%]; р = 0,002), а частоты развития симптоматических тромбозов глубоких вен – на 29% (95% доверительный интервал [3%–48%]; р = 0,03). Тромбоэмболии легочной артерии или тромбозы глубоких вен в группе АСК развились у 105 (1,6%) из 6 679 пациентов, а в группе плацебо – у 165 (2,5%) из 6 677 пациентов, что соответствует абсолютному снижению на 9±2% на 1000 пациентов и пропорциональному снижению на 36% (95% доверительный интервал [19%–50%]; р = 0,0003). АСК предотвращает 4±1 фатальную эмболию легочных артерий на 1000 пациентов (18 vs 43 смерти; снижение 58%, 95% доверительный интервал [27%–76%]; р = 0,002).
Сахарный диабет ассоциируется с повышенным риском развития сердечно–сосудистых событий. Поскольку сахарный диабет также сопровождается гиперактивностью тромбоцитов, значительно повышенным сывороточным уровнем тромбоксана А2, ускоренным обменом тромбоцитов, более быстрым развитием атеросклероза и повышенной частотой развития тромбоэмболий, это предполагает, что больные сахарным диабетом с коронарными нарушениями в первую очередь могли бы получить пользу от приема АСК.
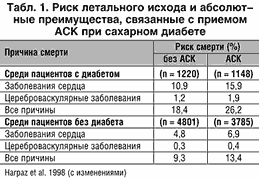
Оба упомянутые выше исследования были подвергнуты сомнению некоторыми исследователями, которые не получили выраженного аналогичного эффекта или получили менее выраженные эффекты. Так, результаты мета–анализа Antithrombotic Trialists’ Collaboration (2002 год), суммировавшие результаты лечения 4961 пациента с сахарным диабетом в 9 рандомизированных исследованиях, выявили, что применение АСК привело к снижению риска серьезных сердечно–сосудистых осложнений (нефатальный ИМ + нефатальный инсульт + смерть от сердечно–сосудистых причин) только на 7% (рис. 2).
Американская Диабетологическая Ассоциация (ADA) (1999) рекомендует для вторичной профилактики заболеваний крупных сосудов у больных диабетом прием АСК (в дозе от 81 до 325 мг в день). Более того, ADA рекомендует АСК в качестве препарата для первичной профилактики у пациентов с классическими факторами риска, такими как отягощенный семейный анамнез по ишемической болезни сердца, курение, высокое артериальное давление, избыточная масса тела (> 120% от идеальной массы тела, ИМТ > 28 у женщин и > 27,3 у мужчин), отклонение от нормы показателей липидов крови (холестерин > 200 мг%; холестерин ЛПНП > 130 мг%; холестерин ЛПВП < 40 мг%; триглицериды > 250 мг%). Поскольку еще не накоплено достаточного опыта использования АСК у молодых лиц с сахарным диабетом, рекомендации ADA касаются только пациентов старше 30 лет.
Кроме того, назначение АСК больным с сахарным диабетом способствует профилактике осложнений самого диабета. Так, длительные наблюдения (14 лет) показали, что регулярное использование АСК защищает больного диабетом от ампутаций нижних конечностей. Риск ампутаций среди пациентов, у которых сахарный диабет развился в возрасте до 30 лет, уменьшается примерно на 20%. Одно пилотное исследование показало, что у пациентов с сахарным диабетом 1 типа АСК может влиять на уровень микроальбуминурии (Gue et al., 1998). АСК, вероятно, не противопоказана при диабетической ретинопатии, поскольку она не увеличивает частоту кровоизлияний в стекловидное тело и отрицательно не влияет на течение заболевания (исследование EDTRS 1992). Более того, терапия АСК (как монотерапия, так и в сочетании с дипиридамолом) приводит к значительно меньшему количеству микроаневризм в сетчатке, чем плацебо (DAMAD Study Group, 1989).
Поражение сонных артерий
Вопрос о пользе назначения АСК этой категории пациентов нуждается в дальнейшем изучении. Так, в мета–анализ Antithrombotic Trialists’ Collaboration удалось включить данные 6 рандомизированных исследований, в которых участвовало около 700 пациентов (5 исследований по эффективности АСК после оперативных вмешательств на сонных артериях и одно – у пациентов с бессимптомным стенозом сонных артерий). Выявленное снижение риска серьезных сердечно–сосудистых событий (19%) на фоне применения АСК было недостоверным по сравнению с плацебо (рис. 2).
Артериальная гипертония (АГ)
Возможно, в будущем показания к применению АСК будут включать, среди прочих сердечно–сосудистых заболеваний, и АГ. Это предположение вытекает из результатов исследования HOT, охватившего 18 790 пациентов с уровнем диастолического артериального давления от 100 до 110 мм рт.ст. Половина из пациентов, участвовавших в исследовании, дополнительно к их обычной гипотензивной терапии рандомизированно получала либо 75 мг АСК, либо плацебо. Дополнительное применение АСК снизило частоту возникновения сердечно–сосудистых событий на 15%, а частоту развития инфаркта миокарда – на 36%.
Рекомендуемые дозы АСК
Несмотря на то, что в некоторых рандомизированных исследованиях проведены сравнения эффективности АСК в дозах < 75 и і75 мг и эти сравнения не выявили достоверных различий между данными двумя режимами назначения АСК, эффективность АСК в дозах < 75 все же гораздо менее изучена, чем эффективность АСК в дозе і75 мг. Поэтому вопрос о том, являются ли дозы АСК < 75 мг так же эффективны, как и дозы АСК і75 мг остается открытым. В то же время назначения высоких (более 500 мг) доз АСК не выявило особых преимуществ по сравнению с меньшими дозами.
Так, по данным мета–анализа Antithrombotic Trialists’ Collaboration, снижение риска сердечно–сосудистых осложнений на фоне применения АСК в дозе 500–1500 мг составило 19%, в дозе 160–325 мг – 26% и в дозе 75–150 мг – 32%. В то же время на фоне применения доз < 75 мг АСК в сутки отмечен меньший эффект – снижение риска на 13% (p=0,05).
Вместе с тем риск развития «больших» кровотечений был одинаков при различных дозах АСК в пределах до 325 мг в сутки: 1,7 для доз < 75 мг, 1,5 для доз 75–150 мг, и 1,4 для доз 160–325 мг. (Аntithrombotic Trialists’ Collaboration, 2002 год.)
Поэтому в настоящее время рекомендуемая ежедневная доза АСК – от 75 до 325 мг в сутки.
Возможные пути повышения переносимости АСК
Помимо риска кровотечений, который повышен у пожилых пациентов, при одновременном приеме кортикостероидов, а также при наличии язвенной болезни в анамнезе, основной клинической проблемой назначения АСК являются частые побочные эффекты со стороны желудочно–кишечного тракта – прежде всего повышение частоты эррозивно–язвенных поражений желудочно–кишечного тракта и диспептические симптомы.
Долгое время единственным и практически 100% решением этой проблемы многие считали применение кишечно–растворимых форм АСК. Однако ряд авторов отметили образование эррозий и язв желудка даже при применении таблеток АСК, покрытых кишечно–растворимой оболочкой. Более того, согласно результатам еще одного исследования применение кишечно–растворимых форм АСК у пациентов с аспирин–индуцированными язвами не вело к увеличению показателей рубцевания язв при терапии циметидином и антацидами; у 7 больных, получавших АСК в кишечно–растворимой оболочке, вообще не было достигнуто рубцевание язвы, тогда как у 90% больных после отмены этой формы АСК язвы зарубцевались.
Поэтому созданы новые лекарственные формы АСК, предлагающие другие способы защиты желудочно–кишечного тракта. Особый интерес представляет препарат Кардиомагнил, который представляет собой соединение АСК (в наиболее эффективных и безопасных дозах – 75 и 150 мг) с невсасывающимся антацидом – гидроокисью магния.
Невсасывающиеся антациды являются одними из наиболее часто используемых препаратов для лечения заболеваний желудка, в том числе и язвенной болезни. Свой положительный эффект они реализуют, адсорбируя соляную кислоту. Кроме того, невсасывающиеся антациды обладают и рядом других позитивных свойств. Они снижают протеолитическую активность желудочного сока (посредством адсорбции пепсина, повышения pH среды, в результате чего пепсин становится неактивным), обладают обволакивающими свойствами, связывают лизолецитин и желчные кислоты, оказывающие неблагоприятное воздействие на слизистую желудка.
Но, пожалуй, самыми важными для профилактики аспирин–индуцированных осложнений являются данные о цитопротективном действии антацидов, опубликованные в последние годы. В частности, антациды способны предотвращать в экспериментальных и клинических условиях возникновение повреждений слизистой оболочки желудка при применении нестероидных противовоспалительных препаратов. Было установлено, что цитопротективный эффект антацидов обусловлен повышением простагландинов в стенке желудка (снижение простагландинов в стенке желудка – основной механизм язвообразования при применении АСК), усилением секреции бикарбонатов и увеличением гликопротеинов желудочной слизи.
Гидроокись магния, входящая в состав Кардиомагнила, кроме того, является наиболее быстродействующим антацидом, в отличие от гидроокиси алюминия. Это очень важный момент, поскольку АСК быстро всасывается из желудка: значимые концентрации в плазме достигаются всего через 15–20 мин. При этом результаты специально проведенных исследований показали, что доза гидроокиси магния, входящая в состав Кардиомагнила, не влияет на всасываемость АСК. Поэтому широкое использование в практике этого препарата, обладающего к тому же отличным соотношением стоимость/эффективность, позволит повысить переносимость АСК у многих пациентов.
Таким образом, назначение АСК особенно показано:
- в острой стадии инфаркта миокарда
- больным с постинфарктным кардиосклерозом
- при нестабильной и стабильной стенокардии
- при коронарной реваскуляризации
- больным с транзиторными ишемическими атаками и инсультами в анамнезе
- в острой стадии инсульта
- при наличии мерцательной аритмии
- у больных с облитерирующими заболеваниями периферических артерий
- при наличии тромбозов глубоких вен
- после пересадки искусственных клапанов.
У данной категории больных назначение АСК позволит снизить частоту инфарктов миокарда и инсультов (первичных и повторных), риск тромбоэмболических осложнений и смертность от сердечно–сосудистых причин.
Наиболее оптимальными с позиций эффективности и безопасности в настоящее время считают ежедневные дозы АСК – от 75 до 325 мг в сутки.
Препарат Кардиомагнил, представляющий собой соединение АСК с гидроокисью магния, позволяет повысить переносимость АСК и снизить частоту поражения слизистой оболочки желудка.
Соllaborative meta–analysis of randomized trials of antiplatelet therapy for prevention of death, myocardial infarction, and stroke in high risk patients. BMJ 2002; 324:71–86.












