В середине 1950-х гг. Д.У. Блэк теоретически разработал способ уменьшения частоты приступов стенокардии. Он предположил, что можно будет изобрести лекарство для эффективной защиты b-рецепторов сердечной мышцы от влияния адреналина. Ведь этот гормон стимулирует мышечные клетки сердца, заставляя их сокращаться слишком интенсивно и провоцируя сердечные приступы. Первым таким лекарством стал пропранолол, клиническое применение которого началось в 1964 г. За разработку пропранолола и «теории» b-блокаторов в 1988 г. Д.У. Блэк был удостоен Нобелевской премии по физиологии и медицине (рис. 1).
Сегодня в арсенале лечебных средств каждого терапевта есть β-адреноблокаторы (БАБ). За 50 лет применения в клинике они доказали свою эффективность при ишемической болезни сердца (ИБС), артериальной гипертензии (АГ), аритмиях сердца, хронической сердечной недостаточности (ХСН), гипертрофической кардиомиопатии и т. д.
За годы широкого клинического применения препараты, блокирующие адренорецепторы, существенно изменились, стали более безопасными и удобными в использовании. Наибольшее распространение получили селективные блокаторы β1-адренорецепторов, одним из представителей которых является бисопролол.

В терапевтических дозах бисопролол более селективен, чем бетаксолол, атенолол, метопролол, его сродство к β1-адренорецепторам в 100 раз выше, чем к β2-адренорецепторам [1, 2]. Поскольку бисопролол в терапевтических дозах почти не блокирует воздействия эндогенных катехоламинов на β2-адренорецепторы, он в меньшей степени, чем неселективные БАБ, влияет на кровоток в коже, печени, почках, не оказывает существенного влияния на тонус мускулатуры бронхов, кровоток и гликолитические процессы в скелетных мышцах, вследствие чего не снижает переносимость физических нагрузок. Бисопролол лишен таких неблагоприятных метаболических эффектов неселективных БАБ, как гипогликемия, гипокалиемия, увеличение уровня липопротеинов очень низкой плотности и триглицеридов плазмы [3].
В зависимости от способности растворяться в жирах БАБ делятся на жирорастворимые и водорастворимые. Жирорастворимые препараты хорошо проникают через биологические мембраны, что обусловливает быстрое и почти полное всасывание в желудочно-кишечном тракте, способность проникать через гематоэнцефалический барьер и связываться с центральными β1-адренорецепторами. Бисопролол обладает свойством амфифильности – способности растворяться как в липидах, так и в воде. После перорального приема бисопролол почти полностью всасывается в желудочно-кишечном тракте. Абсолютная биодоступность препарата составляет 88–90% [4]. Зависимость фармакокинетики бисопролола от дозы носит линейный характер, индивидуальные и межиндивидуальные колебания ее невелики, что обеспечивает постоянное и предсказуемое терапевтическое действие препарата [4, 5]. Клиренс бисопролола осуществляется в равных долях печенью и почками.
Особенности метаболизма бисопролола определяют его клинические преимущества: возможность приема 1 р./сут, высокая безопасность лечения пациентов с сопутствующими заболеваниями, такими как сахарный диабет (СД), патология периферических артерий, хроническая обструктивная болезнь легких.
Согласно концепции Д.У. Блэка, БАБ сразу нашли широкое применение в качестве антиангинальных и антиишемических средств и сохраняют лидирующие позиции в терапии стенокардии до настоящего времени. Так, в соответствии с рекомендациями по лечению стабильной стенокардии 2013 г. [6], БАБ должны назначаться всем больным с диагнозом стенокардии при отсутствии противопоказаний. В многочисленных исследованиях было показано, что БАБ существенно уменьшают вероятность внезапной сердечной смерти (ВСС), повторного инфаркта миокарда (ИМ) и увеличивают общую продолжительность жизни больных, перенесших ИМ. БАБ значительно улучшают прогноз жизни больных в том случае, если ИБС осложнена сердечной недостаточностью. По результатам исследования The β-Blockers Pooling Project (объединенные данные по всем препаратам данной группы), в группе больных, получавших БАБ, было установлено достоверное снижение смертности. По этой причине принято считать, что БАБ способны снижать смертность, особенно за счет профилактики ВСС и ИМ даже среди больных без ИМ в анамнезе [7].
В исследовании TIBBS [8] оценивалось влияние бисопролола на транзиторную ишемию миокарда у больных стабильной стенокардией с верифицированной при проведении тредмил-теста и суточного мониторирования ЭКГ ишемией миокарда в сравнении с лечением нифедипином. Через 4 нед. терапии в группе бисопролола число эпизодов ишемии миокарда снизилось с 8,1±0,6 до 3,2±0,4, общая продолжительность ишемии миокарда уменьшилась с 99,3±10,1 до 31,2±5,5 мин, достоверно (на 135) уменьшилось количество ишемических атак в ранние утренние часы. Кроме этого, в исследовании TIBBS были получены очень важные данные о влиянии непосредственных результатов лечения на прогноз больных стенокардией. Оказалось, что риск смерти, нефатального ИМ, нестабильной стенокардии, необходимость проведения операций реваскуляризации прямо коррелировали с исходным количеством и продолжительностью эпизодов ишемии миокарда. Еще более тесно исходы ИБС зависели от эффективности фармакотерапии: пациенты, у которых полностью устранялась транзиторная ишемия миокарда, имели достоверно более низкий риск смерти по сравнению с больными, у которых сохранялись ишемические эпизоды. Таким образом, в исследовании TIBBS продемонстрирована не только антиишемическая эффективность бисопролола, но и положительное влияние этого препарата на прогноз больных стенокардией.
Поскольку основным эффектом БАБ, с которым связывают его антиангинальную эффективность, считалось урежение ЧСС (уменьшение ЧСС приводит к снижению потребления кислорода миокардом, увеличению времени диастолической перфузии и улучшению кровоснабжения субэндокардиальных отделов), были предприняты попытки найти им более совершенную альтернативу.
Новый класс антиангинальных препаратов – ингибиторы If-каналов клеток синусового узла, селективно урежающие синусовый ритм (ивабрадин), показал выраженный антиангинальный эффект, сопоставимый с эффектом БАБ [9, 10]. Однако у пациентов со стабильной ИБС, не имеющих клинических симптомов сердечной недостаточности, уменьшение ЧСС с помощью ивабрадина, несмотря на улучшение самочувствия пациентов, не привело к снижению смертности и частоты сердечно-сосудистых событий [11].
Таким образом, ограничение ЧСС при стенокардии может улучшить самочувствие пациентов, но не оказывает заметного влияния на их прогноз. Излишним упрощением было бы сводить антиишемические эффекты БАБ только к урежению ЧСС. На фоне терапии БАБ ЧСС является показателем адекватности блокады β-адренергических рецепторов и ограничения повреждающего действия гиперактивации симпатической системы (гиперкатехоламинемия). Улучшение же прогноза может быть связано с другими эффектами, обусловленными применением БАБ, помимо урежения ЧСС:
1. Антигипертензивный эффект за счет ослабления центральных адренергических влияний, снижения сердечного выброса, ингибирования продукции ренина и ангиотензина II. Ведь АГ является одним из основных факторов риска развития сердечно-сосудистых катастроф.
АГ оказывает прямое воздействие на стенку артерий: нарушая вазодилатирующую и антитромботическую функции эндотелия, вызывает ремоделирование сосудистой стенки с увеличением ригидности артерий, способствует прогрессированию атеросклероза, повышает риск разрыва атеросклеротических бляшек. В совокупности эти факторы увеличивают риск неблагоприятных клинических исходов при ИБС.
2. БАБ препятствуют развитию стресс-индуцированной гипергликемии (СГ) и блокируют выброс свободных жирных кислот из жировой ткани, вызываемый катехоламинами.
В качестве объяснения установленного неблагоприятного влияния СГ на течение ИБС рассматривается усиление оксидативного стресса. Полагают, что относительная инсулиновая недостаточность и инсулинорезистентность сопровождаются нарушениями окисления глюкозы как в зонах ишемии, так и в нормально кровоснабжаемых участках сердца с увеличением метаболизма жирных кислот. Данная инверсия метаболизма способствует прогрессированию ишемии, снижению контрактильности миокарда и развитию аритмий [12].
3. Антиаритмический эффект является результатом как прямого электрофизиологического действия БАБ, вызывающего снижение ЧСС и порога спонтанной деполяризации эктопических водителей ритма, удлинение рефрактерного периода АВ-узла, так и способности β-блокаторов с жирорастворимыми свойствами проникать через гематоэнцефалический барьер и ослаблять центральные адренергические влияния, увеличивая вариабельность ритма сердца [12, 13].
Несмотря на то, что в последние десятилетия в клиническую практику были внедрены новые классы препаратов, БАБ наряду с диуретиками по-прежнему занимают лидирующее положение среди антигипертензивных лекарственных средств. Антигипертензивное действие бисопролола основано на снижении сердечного выброса, уменьшении частоты и силы сердечных сокращений, снижении секреции и концентрации ренина в плазме, угнетающем влиянии на сосудодвигательные центры.
Установлена дозозависимость антигипертензивного действия бисопролола. При 2–3-месячном лечении больных легкой и умеренной АГ бисопрололом в дозах 5, 10 и 20 мг/сут. систолическое АД снижалось соответственно на 10–12%, 14% и 18–20%. По мере возрастания дозы увеличивалось и число больных с уровнем диастолического АД ниже 90 мм рт. ст. [14–16].
Благоприятные фармакокинетические свойства препарата позволяют назначать его при АГ 1 р./сут. При длительном применении бисопролол вызывает обратное развитие гипертрофии левого желудочка. В сравнительном рандомизированном исследовании, продолжавшемся 6 мес., на фоне приема бисопролола в дозах до 20 мг/сут. достоверно уменьшился индекс массы миокарда левого желудочка [17].
В специальном исследовании изучали эффективность комбинированного применения бисопролола и гидрохлоротиазида у 512 больных с мягкой и умеренной АГ. Каждый из препаратов назначали в нескольких дозах (бисопролол от 2,5 до 40 мг, гидрохлоротиазид от 6,25 до 25 мг). Комбинированная терапия этими препаратами в минимальных дозах хорошо переносится больными и приводит к снижению диастолического АД до 90 мм рт. ст. и ниже у 61% больных [18].
При сравнении выраженности антигипертензивного эффекта бисопролола у молодых (моложе 60 лет) и пожилых людей (старше 60 лет) значимых различий обнаружено не было, хотя доля больных с положительным эффектом была несколько выше среди пожилых (83,8% против 76,1%). Большее число пожилых пациентов отвечало также на низкие дозы препарата (60% против 53,7%). Частота побочных эффектов в группах молодых и пожилых больных существенно не отличалась [19].
В рандомизированном двойном слепом 4-недельном исследовании BISOMET 87 пациентов с АГ получали либо 10 мг бисопролола, либо 100 мг метопролола 1 р./сут. Эффекты БАБ в отношении систолического АД и ЧСС на фоне физической нагрузки через 3 и 24 ч после введения препарата сравнивались с соответствующими исходными показателями. Через 24 ч после приема эффект бисопролола значимо превосходил эффект метопролола, хотя через 3 ч существенных различий в действии препаратов не наблюдалось. Остаточный эффект бисопролола через 24 ч по отношению к 3-часовому его уровню (86–93%) был выше, чем у метопролола (53–66%). На основании результатов исследования был сделан вывод, что однократный прием 10 мг бисопролола гарантирует статистически значимое снижение среднего дневного и среднего ночного АД с плавным снижением в течение суток и сохранением суточного ритма АД. Это сопровождалось надежным снижением ЧСС на фоне физической нагрузки в течение всего 24-часового интервала после приема препарата [20].
Антигипертензивный эффект бисопролола сравнивался и с эффектом дигидропиридиновых антагонистов кальция. В рандомизированном двойном слепом 8-недельном исследовании больные АГ получали бисопролол в дозе 10–20 мг/сут. или нифедипин пролонгированного действия по 20–40 мг 2 р./сут. Было установлено, что по антигипертензивному действию и переносимости бисопролол не уступает нифедипину [21].
Бисопролол и хроническая сердечная недостаточность
Активация симпатической нервной системы при ХСН исходно направлена на сохранение нормального функционирования сердца. Однако длительное и чрезмерное повышение уровня норадреналина в плазме сопряжено с кардиотоксическим действием и ухудшением прогноза больных ХСН. БАБ защищают миокард от неблагоприятных повреждающих эффектов избыточной и длительной активации симпатической нервной системы. Основные механизмы действия бисопролола при ХСН включают уменьшение ЧСС, антиаритмическое действие, снижение электрической нестабильности миокарда, предупреждение гибели кардиомиоцитов (путем некроза и апоптоза), блокаду процессов ремоделирования сердца (уменьшение гипертрофии миокарда и сокращение полостей сердца), нормализацию диастолической функции левого желудочка, восстановление чувствительности рецепторов к внешним стимулам, уменьшение гипоксии миокарда, снижение выраженности застойных явлений (через блокаду ренин-ангиотензин-альдостероновой системы), увеличение сердечного выброса [22–25]. Отмечено благоприятное влияние бисопролола на так называемый спящий (гибернированный) миокард у больных сердечной недостаточностью ишемической этиологии даже без одновременного использования ингибиторов ангиотензинпревращающего фермента (иАПФ) [26].
В исследование CIBIS (Cardiac Insufficiency Bisoprolol Stady) был включен 641 пациент с ХСН III–IV функциональных классов (ФК) по NYHA (New York Heart Association) с фракцией сердечного выброса (ФВ) менее 40%. Бисопролол добавляли к традиционной терапии вазодилататорами и диуретиками; начальную дозу 1,25 мг увеличивали в течение месяца максимально до 5 мг. На фоне терапии бисопрололом значительно снизилась частота госпитализаций(относительное снижение риска – 31%, p<0,01) по поводу сердечной декомпенсации, у 21% пациентов с ХСН снизился ФК по NYHA. Бисопролол не оказал статистически значимого влияния на общую смертность (16,6 против 20,9% в группе плацебо), но среди пациентов с дилатационной кардиомиопатией летальность достоверно снизилась [27].
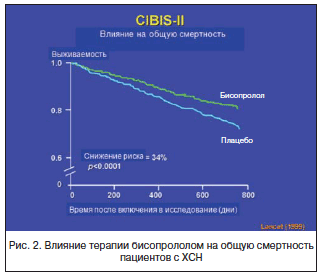
Высокую эффективность селективного БАБ бисопролола в отношении больных ХСН продемонстрировало и исследование CIBIS-II [25]. В двойное слепое плацебо-контролируемое исследование CIBIS-II были включены 2647 больных ИБС, дилатационной кардиомиопатией с ХСН III–IV ФК по NYHA и ФВ <35%. Бисопролол назначен на фоне постоянного применения диуретиков и иАПФ с минимальной дозы 1,25 мг. Затем каждые 2 нед. доза препарата увеличивалась в 2 раза до достижения максимальной (10 мг).
Уже через 1 год в группе больных, получавших бисопролол, было достигнуто снижение летальности (рис. 2) на 34% по сравнению с плацебо (11,8 и 17,3%; р<0,0001). Относительный риск внезапной смерти на фоне лечения снизился на 44% (3,6% в группе бисопролола и 6,3% – в группе плацебо; p=0,0011), в основном за счет предотвращения фибрилляции желудочков. Общее число госпитализаций сократилось на 20%, а госпитализаций из-за декомпенсации ХСН – на 36%.
При метаанализе данных исследований CIBIS и CIBIS-II [28] было продемонстрировано достоверное (на 43%) уменьшение риска внезапной смерти в ночные часы, во время сна (1,6% в группе плацебо против 0,6% – на фоне лечения бисопрололом). При анализе в подгруппах не было выявлено влияния на результаты лечения этиологии ХСН, пола, возраста, исходного значения ФВ левого желудочка и ФК ХСН. Доля пациентов, отказавшихся от продолжения лечения из-за развития нежелательных побочных эффектов (таких как брадикардия, гипотензия, головокружение и слабость) и непереносимости терапии, составила 15%. Следует отметить, что в 81% случаев прекращение лечения было связано не с медицинскими обстоятельствами, а с решением пациента прекратить участие в исследовании.
Целью исследования CIBIS-III стал вопрос об эффективности монотерапии бисопрололом (целевая доза – 10 мг/сут.) по сравнению с монотерапией эналаприлом (целевая доза – 10 мг 2 р./сут.) в качестве начального лечения ХСН II–III ФК в течение первых 6 мес. с последующей комбинацией этих препаратов. В исследование были включены 1010 пациентов старше 65 лет (средний возраст – 72,4 года) с ФВ <35% (в среднем 28,8%).
Для 62,4% пациентов причиной ХСН стала ИБС, для 36,5% – АГ. Результаты исследования показали, что обе стратегии начального лечения ХСН в виде монотерапии эналаприлом или бисопрололом одинаковы в плане прогноза: осложнения ХСН (госпитализация, летальный исход) наблюдались в обеих подгруппах пациентов с одинаковой частотой – 36,83 и 35,25% соответственно. Однако в группе пациентов, начавших лечение с бисопролола, отмечена несколько более низкая летальность после первых 6 мес. и к концу первого года наблюдения; несколько чаще развивалась декомпенсация ХСН (причем декомпенсация сердечной недостаточности, требующая экстренной госпитализации, на фоне приема бисопролола наблюдалась достоверно чаще). Но, по мнению авторов, применение бисопролола до начала приема иАПФ вполне безопасно и может давать определенное преимущество в плане выживаемости. При длительной терапии бисопрололом уменьшается выраженность симптомов ХСН и улучшается качество жизни, увеличивается вариабельность сердечного ритма, происходит уменьшение конечного диастолического и систолического объемов [29, 30].
При назначении БАБ пациентам с ХСН необходимо придерживаться следующих правил:
• Пациенты должны находиться в относительно стабильном состоянии без внутривенной инотропной поддержки, признаков выраженных застойных явлений.
• Лечение начинают с небольших доз. При условии хорошей переносимости доза препарата удваивается не чаще чем 1 раз в 2 нед. (в исследовании CIBIS-II постепенное повышение дозы бисопролола с 1,25 до 10,0 мг проводили в течение 6 мес.).
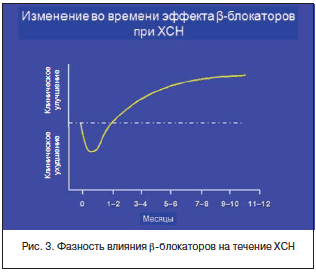
• В начале терапии возможны гипотония, брадикардия, нарастание признаков сердечной недостаточности (рис. 3). Необходим тщательный контроль проявлений сердечной недостаточности, величины АД и ЧСС. При нарастании явлений ХСН необходимо временное снижение дозы БАБ, увеличение дозы диуретиков, иАПФ.
При соблюдении этих правил целевой дозы БАБ в рандомизированных клинических исследованиях удалось достичь только 1/3 пациентов, 15% больных от приема препарата пришлось отказаться.
Несмотря на то, что добавление БАБ улучшает прогноз больных ХСН, назначают эти препараты менее чем половине пациентов с ХСН. По мнению ряда исследователей, это связано с укоренившимся представлением о частых негативных эффектах БАБ [31–33]. К основным причинам, ограничивающим применение БАБ, относят пожилой возраст, обструктивные заболевания легких, сахарный диабет (СД) [32, 33].
С целью изучения переносимости БАБ пациентами старших возрастных групп с ХСН было проведено двойное слепое исследование CIBIS-ELD (n=883, 41 медицинский центр Европы). В этой работе сравнили бисопролол (целевая доза – 10 мг/сут.) и карведилол (целевая доза 25–50 мг 2 р./сут.). Средний возраст пациентов, включенных в исследование, составил 73 года. ХСН II ФК по NYHA имели 66% пациентов, 30% – ХСН III ФК. Большинство больных получали иАПФ или сартаны (85%), диуретики (74%), антиагреганты (66%).
Сердечные гликозиды принимали 15% больных. Достигнуть использования целевой дозы бисопролола в результате титрования удалось 31% пациентов, а целевой дозы карведилола – 32%. Показана одинаково хорошая переносимость изучаемых препаратов, однако спектр наблюдавшихся осложнений отличался: на фоне бисопролола преобладало дозозависимое урежение пульса, в то время как для карведилола было характерно выраженное повышение бронхиального сопротивления (уменьшение объема форсированного выдоха за первую секунду в среднем на 42 мл). Динамика АД была практически одинаковой (-9,3/-4,7 мм рт. ст. для бисопролола и -9,5/-4,2 мм рт. ст. – для карведилола). По результатам исследования сделан следующий вывод: у пожилых пациентов с ХСН при подборе дозы БАБ следует ориентироваться на достижение и поддержание целевого уровня ЧСС [34].
В исследовании CIBIS-ELD подтверждено, что бисопролол можно использовать при наличии у пациента с ХСН компенсированного СД 2-го типа, т. к. препарат не влияет на гликемию, степень альбуминурии и липидный профиль [35].
Таким образом, терапия блокаторами β-адренергических рецепторов приводит к уменьшению риска смерти и тяжелых сосудистых осложнений у больных ХСН. Особенно значимо влияние лечения БАБ на риск развития фатальных желудочковых аритмий в группах пациентов с высоким риском внезапной смерти. Бисопролол (Конкор) обладает хорошей биодоступностью, длительным периодом полувыведения, сбалансированным клиренсом, метаболически нейтрален. Высокая эффективность и хорошая переносимость препарата позволили включить его в группу основных средств, рекомендованных к применению у пациентов с ХСН.












