–•—А–Њ–љ–Є—З–µ—Б–Ї–∞—П —Б–µ—А–і–µ—З–љ–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М (–•–°–Э) —П–≤–ї—П–µ—В—Б—П —Д–Є–љ–∞–ї–Њ–Љ –Љ–љ–Њ–≥–Є—Е —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –≥–ї–∞–≤–љ—Л–Љ –Њ–±—А–∞–Ј–Њ–Љ –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ–Є —Б–µ—А–і—Ж–∞ –Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є. –Я—А–Њ–±–ї–µ–Љ–∞ –•–°–Э, —Б –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В—Б—П –Њ–і–љ–Њ–є –Є–Ј –≤–∞–ґ–љ–µ–є—И–Є—Е –≤ —А–∞–Ј–і–µ–ї–µ —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Л, –∞ —Б –і—А—Г–≥–Њ–є – –Є–Љ–µ–µ—В –Њ–≥—А–Њ–Љ–љ–Њ–µ —Б–Њ—Ж–Є–∞–ї—М–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ. –•–∞—А–∞–Ї—В–µ—А–љ–Њ–є —З–µ—А—В–Њ–є —Б–µ–≥–Њ–і–љ—П—И–љ–µ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П —Н—В–Њ–є –њ—А–Њ–±–ї–µ–Љ—Л —П–≤–ї—П–µ—В—Б—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ, –Љ–Њ–ґ–љ–Њ —Б–Ї–∞–Ј–∞—В—М, —Б—В—А–µ–Љ–Є—В–µ–ї—М–љ–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —З–Є—Б–ї–∞ –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э. –У–ї–∞–≤–љ—Л–Љ –Њ–±—А–∞–Ј–Њ–Љ —Н—В–Њ –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ–Њ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —З–Є—Б–ї–∞ –њ–Њ–ґ–Є–ї—Л—Е –ї—О–і–µ–є, –±–Њ–ї—М—И–µ–є –≤—Л–ґ–Є–≤–∞–µ–Љ–Њ—Б—В—М—О –±–Њ–ї—М–љ—Л—Е —Б –Њ—Б—В—А—Л–Љ –Є–љ—Д–∞—А–Ї—В–Њ–Љ –Љ–Є–Њ–Ї–∞—А–і–∞ –Є —Б–Њ–Ј–і–∞–љ–Є–µ–Љ –љ–Њ–≤—Л—Е, –±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –•–°–Э. –Ґ–Њ–ї—М–Ї–Њ –Ј–∞ –њ–Њ—Б–ї–µ–і–љ–µ–µ –і–µ—Б—П—В–Є–ї–µ—В–Є–µ —И–Є—А–Њ–Ї–Њ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є–µ –њ–Њ–ї—Г—З–Є–ї–Є –Є–љ–≥–Є–±–Є—В–Њ—А—Л –∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ–њ—А–µ–≤—А–∞—Й–∞—О—Й–µ–≥–Њ —Д–µ—А–Љ–µ–љ—В–∞ (–Є–Р–Я–§), b-–±–ї–Њ–Ї–∞—В–Њ—А—Л, –∞–љ—В–∞–≥–Њ–љ–Є—Б—В—Л –∞–ї—М–і–Њ—Б—В–µ—А–Њ–љ–∞, —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Ї–Њ—В–Њ—А—Л—Е —Б—В–∞–ї–∞ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є–Љ –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М—Б—В–≤–Њ–Љ –њ—А–∞–≤–Є–ї—М–љ–Њ—Б—В–Є –љ–µ–є—А–Њ–≥—Г–Љ–Њ—А–∞–ї—М–љ–Њ–є –Ї–Њ–љ—Ж–µ–њ—Ж–Є–Є —А–∞–Ј–≤–Є—В–Є—П –•–°–Э [1].
–Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –µ–і–≤–∞ –ї–Є –≤ –Љ–µ–і–Є—Ж–Є–љ–µ –љ–∞–є–і–µ—В—Б—П –Љ–љ–Њ–≥–Њ –њ—А–Є–Љ–µ—А–Њ–≤, –∞–љ–∞–ї–Њ–≥–Є—З–љ—Л—Е —Б–Є—В—Г–∞—Ж–Є–Є —Б –ї–µ—З–µ–љ–Є–µ–Љ –•–°–Э, –Ї–Њ–≥–і–∞ –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ –њ–Њ—П–≤–ї–µ–љ–Є–µ —В—А–µ—Е –Ї–ї–∞—Б—Б–Њ–≤ –њ—А–µ–њ–∞—А–∞—В–Њ–≤, —Н—Д—Д–µ–Ї—В –Ї–Њ—В–Њ—А—Л—Е –≤ –њ–ї–∞–љ–µ —Г–ї—Г—З—И–µ–љ–Є—П –њ—А–Њ–≥–љ–Њ–Ј–∞ –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ —Б —Б–Њ–±–ї—О–і–µ–љ–Є–µ–Љ —Б—В–∞–љ–і–∞—А—В–Њ–≤ –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Л, –њ—А–Њ–±–ї–µ–Љ–∞ –њ–Њ-–њ—А–µ–ґ–љ–µ–Љ—Г –Њ—Б—В–∞–µ—В—Б—П –і–∞–ї–µ–Ї–Њ–є –Њ—В —А–∞–Ј—А–µ—И–µ–љ–Є—П. –С–Њ–ї—М—И—Г—О –Њ–±–µ—Б–њ–Њ–Ї–Њ–µ–љ–љ–Њ—Б—В—М –≤—Л–Ј—Л–≤–∞–µ—В –Ј–љ–∞—З–Є—В–µ–ї—М–љ–∞—П —З–∞—Б—В–Њ—В–∞ –њ–Њ–≤—В–Њ—А–љ—Л—Е –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–є –≤ —Б–≤—П–Ј–Є —Б —Г—Е—Г–і—И–µ–љ–Є–µ–Љ —Б–Њ—Б—В–Њ—П–љ–Є—П –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Є –≤—Л—Б–Њ–Ї–∞—П —Б–Љ–µ—А—В–љ–Њ—Б—В—М, –і–Њ—Б—В–Є–≥–∞—О—Й–∞—П 40% –≤ —В–µ—З–µ–љ–Є–µ 2-—Е –ї–µ—В –Є 65% –≤ —В–µ—З–µ–љ–Є–µ 5 –ї–µ—В —Г –≤—Б–µ—Е –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э, –≤–Ї–ї—О—З–∞—П –µ–µ —А–∞–љ–љ–Є–µ —Б—В–∞–і–Є–Є [2]. –Т—Б–µ —Н—В–Њ —Б—В–Є–Љ—Г–ї–Є—А—Г–µ—В –њ–Њ–Є—Б–Ї –љ–Њ–≤—Л—Е –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –і–ї—П –ї–µ—З–µ–љ–Є—П –•–°–Э.
–Я–∞—В–Њ—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—П –Є –Є–љ–≥–Є–±–Є—А–Њ–≤–∞–љ–Є–µ —А–µ–љ–Є–љ-–∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ–Њ–≤–Њ–є —Б–Є—Б—В–µ–Љ—Л
–†–∞–Ј–≤–Є—В–Є–µ —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є —Н—В–Њ —Б–ї–Њ–ґ–љ—Л–є –њ–∞—В–Њ—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –њ—А–Њ—Ж–µ—Б—Б –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –Є–Ј–Љ–µ–љ–µ–љ–Є–є –љ–∞—Б–Њ—Б–љ–Њ–є —Д—Г–љ–Ї—Ж–Є–Є —Б–µ—А–і—Ж–∞, –њ–µ—А–µ–≥—А—Г–Ј–Ї–Є –Њ–±—К–µ–Љ–Њ–Љ (–Ј–∞–і–µ—А–ґ–Ї–Є –ґ–Є–і–Ї–Њ—Б—В–Є) –Є –љ–µ–є—А–Њ–≥—Г–Љ–Њ—А–∞–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–∞—Ж–Є–Є. –Ъ–∞–Ї –њ–Њ–Ї–∞–Ј–∞–љ–Њ –љ–∞ —А–Є—Б—Г–љ–Ї–µ 1, —Е—А–Њ–љ–Є—З–µ—Б–Ї–∞—П –љ–µ–є—А–Њ—Н–љ–і–Њ–Ї—А–Є–љ–љ–∞—П —Б—В–Є–Љ—Г–ї—П—Ж–Є—П –≤—Л–Ј—Л–≤–∞–µ—В –Ј–∞–і–µ—А–ґ–Ї—Г –љ–∞—В—А–Є—П, –≤–Њ–і—Л –Є –≤–∞–Ј–Њ–Ї–Њ–љ—Б—В—А–Є–Ї—Ж–Є—О, –∞ —В–∞–Ї–ґ–µ –Њ–Ї–∞–Ј—Л–≤–∞–µ—В —В–Њ–Ї—Б–Є—З–µ—Б–Ї–Є–µ —Н—Д—Д–µ–Ї—В—Л –љ–∞ –Ї–∞—А–і–Є–Њ–Љ–Є–Њ—Ж–Є—В—Л [3]. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ–Є –њ–Њ—Б–ї–µ–і—Б—В–≤–Є—П–Љ–Є —Н—В–Є—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є —П–≤–ї—П—О—В—Б—П –Ј–∞—Б—В–Њ–є, –і–Є—Б—Д—Г–љ–Ї—Ж–Є—П —Б–µ—А–і—Ж–∞, –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є —Б–Љ–µ—А—В—М.
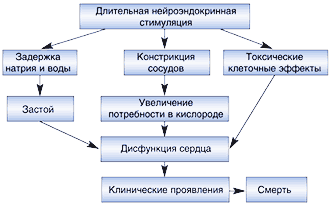
–†–Є—Б. 1. –Э–µ–є—А–Њ–≥—Г–Љ–Њ—А–∞–ї—М–љ–∞—П –Љ–Њ–і–µ–ї—М —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є
–†–µ–љ–Є–љ-–∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ–Њ–≤–∞—П —Б–Є—Б—В–µ–Љ–∞ (–†–Р–°) –Ј–∞–љ–Є–Љ–∞–µ—В —Ж–µ–љ—В—А–∞–ї—М–љ—Л–µ –њ–Њ–Ј–Є—Ж–Є–Є –≤ —Н—В–Њ–Љ –њ—А–Њ—Ж–µ—Б—Б–µ. –Ъ–∞–Ї —Г–ґ–µ –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М —А–∞–љ–µ–µ [4], –∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ II (AII), –≥–ї–∞–≤–љ—Л–є —Н—Д—Д–µ–Ї—В–Њ—А–љ—Л–є –≥–Њ—А–Љ–Њ–љ —Н—В–Њ–є —Б–Є—Б—В–µ–Љ—Л, –≤—Л–Ј—Л–≤–∞–µ—В –Ї–Њ–љ—Б—В—А–Є–Ї—Ж–Є—О –∞—А—В–µ—А–Є–є –Є —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Њ–µ —Б–Њ—Б—Г–і–Є—Б—В–Њ–µ —Б–Њ–њ—А–Њ—В–Є–≤–ї–µ–љ–Є–µ. –Ч–∞–і–µ—А–ґ–Ї–∞ –љ–∞—В—А–Є—П –Є –≤–Њ–і—Л –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –≤—Б–ї–µ–і—Б—В–≤–Є–µ –њ—А—П–Љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П AII –љ–∞ –њ–Њ—З–µ—З–љ—Л–µ –Ї–∞–љ–∞–ї—М—Ж—Л –Є –Њ–њ–Њ—Б—А–µ–і–Њ–≤–∞–љ–љ–Њ – —З–µ—А–µ–Ј –≤—Л—Б–≤–Њ–±–Њ–ґ–і–µ–љ–Є–µ –∞–ї—М–і–Њ—Б—В–µ—А–Њ–љ–∞. –≠—В–Є “–Ї–Њ–Љ–њ–µ–љ—Б–∞—В–Њ—А–љ—Л–µ” –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л –Љ–Њ–≥—Г—В —Б–њ–Њ—Б–Њ–±—Б—В–≤–Њ–≤–∞—В—М —Г—Б–Є–ї–µ–љ–Є—О —Б–Є–Љ–њ—В–Њ–Љ–Њ–≤ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є –і–∞–ї—М–љ–µ–є—И–µ–Љ—Г —А–µ–Љ–Њ–і–µ–ї–Є—А–Њ–≤–∞–љ–Є—О (—Б—В—А—Г–Ї—В—Г—А–љ–Њ-—Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–Љ –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ) —Б–µ—А–і—Ж–∞.–Т—Б–µ –Є–Ј–≤–µ—Б—В–љ—Л–µ —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ, –∞ –њ—А–Є –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е –Є –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л AII, —Б–≤—П–Ј–∞–љ–љ—Л–µ —Б —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В—Л–Љ –≥–Њ–Љ–µ–Њ—Б—В–∞–Ј–Њ–Љ – –≤–∞–Ј–Њ–Ї–Њ–љ—Б—В—А–Є–Ї—Ж–Є—П, —Б–Њ—Б—Г–і–Є—Б—В–∞—П –≥–Є–њ–µ—А—В—А–Њ—Д–Є—П –Є –≤—Л—Б–≤–Њ–±–Њ–ґ–і–µ–љ–Є–µ –∞–ї—М–і–Њ—Б—В–µ—А–Њ–љ–∞ – –Њ–њ–Њ—Б—А–µ–і—Г—О—В—Б—П —З–µ—А–µ–Ј —Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є–µ —А–µ—Ж–µ–њ—В–Њ—А—Л –Ї AII –њ–Њ–і—В–Є–њ –Р–Ґ1 [5]. –≠—В–Є —А–µ—Ж–µ–њ—В–Њ—А—Л —И–Є—А–Њ–Ї–Њ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —А–∞–Ј–ї–Є—З–љ—Л—Е —В–Ї–∞–љ—П—Е, –≤–Ї–ї—О—З–∞—П —Б–µ—А–і—Ж–µ –Є –њ–Њ—З–Ї–Є, –Є –∞–Ї—В–Є–≤–љ–Њ –±–ї–Њ–Ї–Є—А—Г—О—В—Б—П –∞–љ—В–∞–≥–Њ–љ–Є—Б—В–∞–Љ–Є –Є–ї–Є –±–ї–Њ–Ї–∞—В–Њ—А–∞–Љ–Є –∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ–Њ–≤—Л—Е —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ (–С–Р–†). –І–µ—А–µ–Ј –і—А—Г–≥–Њ–є –њ–Њ–і—В–Є–њ —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ – –Р–Ґ2, –Ї–∞–Ї –њ—А–µ–і–њ–Њ–ї–∞–≥–∞—О—В, AII –≤—Л–Ј—Л–≤–∞–µ—В —Н—Д—Д–µ–Ї—В—Л, –њ—А–Њ—В–Є–≤–Њ–њ–Њ–ї–Њ–ґ–љ—Л–µ —В–µ–Љ, –Ї–Њ—В–Њ—А—Л–µ –Њ–њ–Њ—Б—А–µ–і—Г—О—В—Б—П —З–µ—А–µ–Ј AII. –≠–Ї—Б–њ—А–µ—Б—Б–Є—П —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ A–Ґ2 –Є–Ј–±—Л—В–Њ—З–љ–∞ —Г –њ–ї–Њ–і–∞ –Є –Њ–≥—А–∞–љ–Є—З–µ–љ–∞ —Г –≤–Ј—А–Њ—Б–ї—Л—Е. –Ю–і–љ–∞–Ї–Њ –≤ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е —Г—Б–ї–Њ–≤–Є—П—Е, –Ї–∞–Ї –±—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ –≤ —А—П–і–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є [6], –Љ–Њ–ґ–µ—В –њ—А–Њ–Є—Б—Е–Њ–і–Є—В—М —А–µ—Н–Ї—Б–њ—А–µ—Б—Б–Є—П –Є –Є–Ј–Љ–µ–љ–µ–љ–Є–µ —А–µ–≥—Г–ї—П—Ж–Є–Є –Р–Ґ2 —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤. –Ъ–Њ–≥–і–∞ –Р–Ґ1 —А–µ—Ж–µ–њ—В–Њ—А—Л –±–ї–Њ–Ї–Є—А—Г—О—В—Б—П –С–Р–†, —В–Њ –Р–Ґ2 —А–µ—Ж–µ–њ—В–Њ—А—Л –Љ–Њ–≥—Г—В —Б—В–Є–Љ—Г–ї–Є—А–Њ–≤–∞—В—М—Б—П. –Я—А–µ–і–њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ, –Є–Ј–±—Л—В–Њ—З–љ–Њ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ AII —З–µ—А–µ–Ј —Б—В–Є–Љ—Г–ї—П—Ж–Є—О –Р–Ґ2 —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –њ—А–Є–≤–Њ–і–Є—В –Ї –≤–∞–Ј–Њ–і–Є–ї–∞—В–∞—Ж–Є–Є, –Є–љ–≥–Є–±–Є—А–Њ–≤–∞–љ–Є—О —А–Њ—Б—В–∞ –Є –∞–њ–Њ–њ—В–Њ–Ј–∞.
–Я—А–µ–і–њ–Њ—Б—Л–ї–Ї–Є –Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—О –С–Р–† —Г –±–Њ–ї—М–љ—Л—Е –•–°–Э
–Ю—Б–ї–∞–±–ї–µ–љ–Є–µ –і–µ–є—Б—В–≤–Є—П AII —П–≤–ї—П–µ—В—Б—П –≤–њ–Њ–ї–љ–µ –ї–Њ–≥–Є—З–љ–Њ–є —Ж–µ–ї—М—О –≤ –ї–µ—З–µ–љ–Є–Є –•–°–Э –Є –і–Њ –њ–Њ—Б–ї–µ–і–љ–µ–≥–Њ –≤—А–µ–Љ–µ–љ–Є –і–Њ—Б—В–Є–≥–∞–ї–Њ—Б—М —Б –њ–Њ–Љ–Њ—Й—М—О –Є–Р–Я–§, –Ї–Њ—В–Њ—А—Л–µ —Б–Є—Б—В–µ–Љ–∞—В–Є—З–µ—Б–Ї–Є –±–ї–Њ–Ї–Є—А–Њ–≤–∞–ї–Є (–Є–љ–≥–Є–±–Є—А–Њ–≤–∞–ї–Є) –Ї–Њ–љ–≤–µ—А—Б–Є—О –∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ–∞ I –≤ AII. –Ш–љ–≥–Є–±–Є—В–Њ—А—Л –Р–Я–§ —Б—В–∞–ї–Є –Њ—Б–љ–Њ–≤–љ—Л–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –≤ –ї–µ—З–µ–љ–Є–Є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є, –Њ—В —Б–∞–Љ—Л—Е –љ–∞—З–∞–ї—М–љ—Л—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –≤ –≤–Є–і–µ –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є –ї–µ–≤–Њ–≥–Њ –ґ–µ–ї—Г–і–Њ—З–Ї–∞ –і–Њ —Б–∞–Љ—Л—Е —В—П–ґ–µ–ї—Л—Е –µ–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є–є. –Я–Њ—З–µ–Љ—Г –ґ–µ –≤–Њ–Ј–љ–Є–Ї–ї–∞ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М –≤ —Б–Њ–Ј–і–∞–љ–Є–Є –љ–Њ–≤–Њ–≥–Њ –Ї–ї–∞—Б—Б–∞ –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –Є–љ–≥–Є–±–Є—А—Г—О—Й–Є—Е –њ–Њ–≤—Л—И–µ–љ–љ—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М –†–Р–° –њ—А–Є –•–°–Э?
–Т–Њ-–њ–µ—А–≤—Л—Е, –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Є–Р–Я–§, —Е–Њ—В—П –Є —Б—В–∞–ї–Њ –≤–∞–ґ–љ—Л–Љ —И–∞–≥–Њ–Љ –≤ –ї–µ—З–µ–љ–Є–Є –•–°–Э, –љ–µ —А–µ—И–∞–µ—В –Њ–Ї–Њ–љ—З–∞—В–µ–ї—М–љ–Њ –њ—А–Њ–±–ї–µ–Љ—Г –≤—Л—Б–Њ–Ї–Њ–є —З–∞—Б—В–Њ—В—Л –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—П –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –Є —Б–Љ–µ—А—В–љ–Њ—Б—В–Є —Н—В–Є—Е –±–Њ–ї—М–љ—Л—Е. –Т–Њ-–≤—В–Њ—А—Л—Е, —Б–љ–Є–ґ–µ–љ–Є–µ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П AII —В–Њ–ї—М–Ї–Њ —З–µ—А–µ–Ј –њ–Њ–і–∞–≤–ї–µ–љ–Є–µ –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Р–Я–§, –Њ—Б—В–∞–≤–ї—П–ї–Њ —Д—Г–љ–Ї—Ж–Є–Њ–љ–Є—А—Г—О—Й–Є–Љ–Є –і—А—Г–≥–Є–µ, –∞–ї—М—В–µ—А–љ–∞—В–Є–≤–љ—Л–µ (—Е–Є–Љ–∞–Ј–љ—Л–µ) –Љ–µ—Е–∞–љ–Є–Ј–Љ—Л –њ—А–Њ–і—Г–Ї—Ж–Є–Є —Н—В–Њ–≥–Њ –≥–Њ—А–Љ–Њ–љ–∞ [4]. –≠—В–∞ –њ—А–Є—З–Є–љ–∞ –Є, –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ, –і—А—Г–≥–Є–µ –њ—А–Є–≤–Њ–і—П—В –Ї —В–Њ–Љ—Г, —З—В–Њ —Г –±–Њ–ї—М–љ—Л—Е –њ—А–Є –і–ї–Є—В–µ–ї—М–љ–Њ–Љ –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –Є–Р–Я–§ –Љ–Њ–ґ–µ—В —А–∞–Ј–≤–Є—В—М—Б—П —Д–µ–љ–Њ–Љ–µ–љ “—Г—Б–Ї–Њ–ї—М–Ј–∞–љ–Є—П” AII –Є –∞–ї—М–і–Њ—Б—В–µ—А–Њ–љ–∞ [7]. –Э–µ–і–∞–≤–љ–Њ –±—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ [8], —З—В–Њ —Г –њ–Њ–ї–Њ–≤–Є–љ—Л –љ–∞–±–ї—О–і–∞–≤—И–Є—Е—Б—П –±–Њ–ї—М–љ—Л—Е –•–°–Э –Є–Љ–µ–ї—Б—П –њ–Њ–≤—Л—И–µ–љ–љ—Л–є —Г—А–Њ–≤–µ–љ—М –љ–µ–є—А–Њ–≥—Г–Љ–Њ—А–∞–ї—М–љ—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –≤ –њ–ї–∞–Ј–Љ–µ, –≤ —В–Њ–Љ —З–Є—Б–ї–µ AII, –љ–µ—Б–Љ–Њ—В—А—П –љ–∞ –і–ї–Є—В–µ–ї—М–љ—Л–є –њ—А–Є–µ–Љ –Є–Р–Я–§, –њ—А–Є—З–µ–Љ –њ—А–Њ–≥–љ–Њ–Ј —Г —Н—В–Є—Е –±–Њ–ї—М–љ—Л—Е –Њ–Ї–∞–Ј–∞–ї—Б—П —Е—Г–ґ–µ. –Ш, –љ–∞–Ї–Њ–љ–µ—Ж, –≤–ї–Є—П–љ–Є–µ –Є–Р–Я–§ –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ –Є –љ–∞ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ –±—А–∞–і–Є–Ї–Є–љ–Є–љ–∞ —Г 5-15% –±–Њ–ї—М–љ—Л—Е –њ—А–Є–≤–Њ–і–Є—В –Ї –љ–µ–њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є —Н—В–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Є–Ј-–Ј–∞ —А–∞–Ј–≤–Є—В–Є—П –Ї–∞—И–ї—П.
–С–ї–Њ–Ї–∞—В–Њ—А—Л –∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ–Њ–≤—Л—Е —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤, —Б —В–Њ—З–Ї–Є –Ј—А–µ–љ–Є—П –Є—Е –Љ–µ—Е–∞–љ–Є–Ј–Љ–∞ –і–µ–є—Б—В–≤–Є—П, —Г –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э –і–Њ–ї–ґ–љ—Л –Њ–±–µ—Б–њ–µ—З–Є—В—М –±–Њ–ї–µ–µ “–њ–Њ–ї–љ—Г—О” –±–ї–Њ–Ї–∞–і—Г AII. –Т–Њ–Ј–і–µ–є—Б—В–≤—Г—П –љ–∞ —А–µ—Ж–µ–њ—В–Њ—А–љ–Њ–Љ —Г—А–Њ–≤–љ–µ, –Њ–љ–Є –і–Њ–ї–ґ–љ—Л –±–ї–Њ–Ї–Є—А–Њ–≤–∞—В—М –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л AII, –Ї–∞–Ї–Є–Љ–Є –±—Л –њ—Г—В—П–Љ–Є –Њ–љ –љ–µ —Б–Є–љ—В–µ–Ј–Є—А–Њ–≤–∞–ї—Б—П: —З–µ—А–µ–Ј –Љ–µ—Е–∞–љ–Є–Ј–Љ –Р–Я–§ –Є–ї–Є –ї–Њ–Ї–∞–ї—М–љ–Њ –≤ —В–Ї–∞–љ—П—Е —З–µ—А–µ–Ј —В–∞–Ї–Є–µ –∞–ї—М—В–µ—А–љ–∞—В–Є–≤–љ—Л–µ –њ—Г—В–Є, –Ї–∞–Ї —Е–Є–Љ–∞–Ј–љ—Л–є. –Я–Њ–і–Њ–±–љ–Њ –Є–Р–Я–§, –С–Р–† —В–∞–Ї–ґ–µ –≤—Л–Ј—Л–≤–∞—О—В –Ї–Њ–Љ–њ–µ–љ—Б–∞—В–Њ—А–љ–Њ–µ –њ–Њ–≤—Л—И–µ–љ–Є–µ –≤ –њ–ї–∞–Ј–Љ–µ —А–µ–љ–Є–љ–∞ –Є AII. –Ю–і–љ–∞–Ї–Њ –С–Р–† –љ–µ —В–Њ–ї—М–Ї–Њ –±–ї–Њ–Ї–Є—А—Г—О—В –∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ–Њ–≤—Л–µ —А–µ—Ж–µ–њ—В–Њ—А—Л –Р–Ґ1, —З–µ—А–µ–Ј –Ї–Њ—В–Њ—А—Л–µ –Њ–њ–Њ—Б—А–µ–і—Г—О—В—Б—П —Н—Д—Д–µ–Ї—В—Л AII, –љ–Њ –Є —Б—В–Є–Љ—Г–ї–Є—А—Г—О—В –Р–Ґ2 —А–µ—Ж–µ–њ—В–Њ—А—Л, –Ї–Њ—В–Њ—А—Л–µ –Љ–Њ–≥—Г—В –Њ–Ї–∞–Ј–∞—В—М –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л —Г –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э.
–°–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ —Н—В–Є —В–µ–Њ—А–µ—В–Є—З–µ—Б–Ї–Є–µ –њ—А–µ–і–њ–Њ—Б—Л–ї–Ї–Є –Ї –њ—А–Є–Љ–µ–љ–µ–љ–Є—О –С–Р–† –њ—А–Є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –љ–∞—И–ї–Є –њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є–µ —Г–ґ–µ –≤ –њ–µ—А–≤—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е —Г –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э.
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –С–Р–† –њ—А–Є –•–°–Э
–Т —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є [9] —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –і–≤–Њ–є–љ–Њ–≥–Њ —Б–ї–µ–њ–Њ–≥–Њ –Љ–µ—В–Њ–і–∞ –Њ—Ж–µ–љ–Є–ї–Є –≤–ї–Є—П–љ–Є–µ –С–Р–† –≤–∞–ї—Б–∞—А—В–∞–љ–∞ –љ–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —Ж–µ–љ—В—А–∞–ї—М–љ–Њ–є –≥–µ–Љ–Њ–і–Є–љ–∞–Љ–Є–Ї–Є —Г 116 –±–Њ–ї—М–љ—Л—Е —Б—В–∞–±–Є–ї—М–љ–Њ–є –•–°–Э. –Я–Њ—Б–ї–µ 28 –і–љ–µ–є –ї–µ—З–µ–љ–Є—П –≤–∞–ї—Б–∞—А—В–∞–љ –≤ –і–Њ–Ј–µ –і–Њ 160 –Љ–≥ —Е 2 —А–∞–Ј–∞ –≤ –і–µ–љ—М —Б–љ–Є–Ј–Є–ї —Б—А–µ–і–љ–µ–µ –і–∞–≤–ї–µ–љ–Є–µ –Ј–∞–Ї–ї–Є–љ–Є–≤–∞–љ–Є—П –≤ –ї–µ–≥–Њ—З–љ–Њ–є –∞—А—В–µ—А–Є–Є, —Б–Є—Б—В–µ–Љ–љ–Њ–µ —Б–Њ—Б—Г–і–Є—Б—В–Њ–µ —Б–Њ–њ—А–Њ—В–Є–≤–ї–µ–љ–Є–µ –Є —Г–≤–µ–ї–Є—З–Є–ї —Б–µ—А–і–µ—З–љ—Л–є –≤—Л–±—А–Њ—Б –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –њ–ї–∞—Ж–µ–±–Њ.
–≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –≤–∞–ї—Б–∞—А—В–∞–љ–∞ –≤ —Н—В–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Њ–Ї–∞–Ј–∞–ї–∞—Б—М —Б–Њ–њ–Њ—Б—В–∞–≤–Є–Љ–Њ–є —Б –ї–Є–Ј–Є–љ–Њ–њ—А–Є–ї–Њ–Љ, –∞ –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –њ—А–Њ—П–≤–Є–ї–Њ—Б—М —Г –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –±—Л—Б—В—А–Њ.
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є ELITE [10] –Є–Ј—Г—З–∞–ї–Њ—Б—М –≤–ї–Є—П–љ–Є–µ –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞ –ї–Њ–Ј–∞—А—В–∞–љ–∞ –Є–ї–Є –Ї–∞–њ—В–Њ–њ—А–Є–ї–∞ –љ–∞ —Д—Г–љ–Ї—Ж–Є—О –њ–Њ—З–µ–Ї —Г –њ–Њ–ґ–Є–ї—Л—Е –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э. –С–Њ–ї—М–љ—Л–µ –±—Л–ї–Є —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ—Л –љ–∞ –≥—А—Г–њ–њ—Л –њ–Њ–ї—Г—З–∞–≤—И–Є—Е –ї–Њ–Ј–∞—А—В–∞–љ 50 –Љ–≥ –Њ–і–љ–Њ–Ї—А–∞—В–љ–Њ –≤ —Б—Г—В–Ї–Є –Є–ї–Є –Ї–∞–њ—В–Њ–њ—А–Є–ї –њ–Њ 50 –Љ–≥ 3 —А–∞–Ј–∞ –≤ —Б—Г—В–Ї–Є. –І–µ—А–µ–Ј 48 –љ–µ–і–µ–ї—М –ї–µ—З–µ–љ–Є—П —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л—Е —А–∞–Ј–ї–Є—З–Є–є –≤ —З–∞—Б—В–Њ—В–µ –љ–∞—А—Г—И–µ–љ–Є—П —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П –њ–Њ—З–µ–Ї –≤ 2-—Е –≥—А—Г–њ–њ–∞—Е –≤—Л—П–≤–ї–µ–љ–Њ –љ–µ –±—Л–ї–Њ. –Ю–і–љ–∞–Ї–Њ –ї–µ—З–µ–љ–Є–µ –С–Р–† –ї–Њ–Ј–∞—А—В–∞–љ–Њ–Љ –ї—Г—З—И–µ –њ–µ—А–µ–љ–Њ—Б–Є–ї–Њ—Б—М –Є –і–Њ–≤–Њ–ї—М–љ–Њ –љ–µ–Њ–ґ–Є–і–∞–љ–љ–Њ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–ї–Њ—Б—М –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –Љ–µ–љ—М—И–µ–є —Б–Љ–µ—А—В–љ–Њ—Б—В—М—О (4,8% –њ—А–Њ—В–Є–≤ 8,7%). –≠—В–Є —А–µ–Ј—Г–ї—М—В–∞—В—Л –њ–Њ—А–Њ–і–Є–ї–Є –Є–Ј–≤–µ—Б—В–љ—Л–є –Њ–њ—В–Є–Љ–Є–Ј–Љ –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –і–∞–ї—М–љ–µ–є—И–Є—Е –њ–µ—А—Б–њ–µ–Ї—В–Є–≤ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –С–Р–† –њ—А–Є –•–°–Э.
–¶–µ–ї—М—О –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П RESOLVD [11] –±—Л–ї–∞ –Њ—Ж–µ–љ–Ї–∞ –≤–ї–Є—П–љ–Є—П –Ї–∞–љ–і–µ—Б–∞—А—В–∞–љ–∞ –≤ –≤–Є–і–µ –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є–Є (4, 8 –Є 16 –Љ–≥) –Є –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є –Ї–∞–љ–і–µ—Б–∞—А—В–∞–љ–∞ —Б —Н–љ–∞–ї–∞–њ—А–Є–ї–Њ–Љ (20 –Љ–≥) —Г 768 –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э. –Я–Њ—Б–ї–µ 43 –љ–µ–і–µ–ї—М –ї–µ—З–µ–љ–Є—П –Ї–∞–љ–і–µ—Б–∞—А—В–∞–љ –Њ–Ї–∞–Ј–∞–ї—Б—П —В–∞–Ї–Є–Љ –ґ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–Љ, –Ї–∞–Ї –Є —Н–љ–∞–ї–∞–њ—А–Є–ї –≤ –њ–ї–∞–љ–µ –≤–ї–Є—П–љ–Є—П –љ–∞ —Д–Є–Ј–Є—З–µ—Б–Ї—Г—О –∞–Ї—В–Є–≤–љ–Њ—Б—В—М, —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–µ —Б–Њ—Б—В–Њ—П–љ–Є–µ –ї–µ–≤–Њ–≥–Њ –ґ–µ–ї—Г–і–Њ—З–Ї–∞, —Г—А–Њ–≤–µ–љ—М –љ–µ–є—А–Њ–≥–Њ—А–Љ–Њ–љ–Њ–≤ –Є –Ї–∞—З–µ—Б—В–≤–Њ –ґ–Є–Ј–љ–Є. –Ъ–Њ–Љ–±–Є–љ–∞—Ж–Є—П –Ї–∞–љ–і–µ—Б–∞—А—В–∞–љ–∞ —Б —Н–љ–∞–ї–∞–њ—А–Є–ї–Њ–Љ –±—Л–ї–∞ –±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–є –≤ –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є–Є —А–µ–Љ–Њ–і–µ–ї–Є—А–Њ–≤–∞–љ–Є—П –ї–µ–≤–Њ–≥–Њ –ґ–µ–ї—Г–і–Њ—З–Ї–∞.
–Т—Л—И–µ–њ–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л–µ –Є –і—А—Г–≥–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–Ї–∞–Ј–∞–ї–Є –њ–Њ—В–µ–љ—Ж–Є–∞–ї—М–љ—Л–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –С–Р–† —Г –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э, –Њ–і–љ–∞–Ї–Њ –і–µ–є—Б—В–≤–Є—В–µ–ї—М–љ–Њ –ї–Є –Њ–љ–Є –Є–Љ–µ—О—В –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞, –Ї—А–Њ–Љ–µ –ї—Г—З—И–µ–є –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В–Є –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Є–Р–Я–§, –і–Њ–ї–ґ–љ—Л –±—Л–ї–Є —Г—Б—В–∞–љ–Њ–≤–Є—В—М —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ –Њ—А–≥–∞–љ–Є–Ј–Њ–≤–∞–љ–љ—Л–µ –Є—Б–њ—Л—В–∞–љ–Є—П. –Ю—Б–љ–Њ–≤–љ—Л–µ –њ—А–Є–љ—Ж–Є–њ—Л –њ–Њ—Б—В—А–Њ–µ–љ–Є—П —Н—В–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є (ELITE II, Val-HeFT –Є CHARM), –≤—Л–њ–Њ–ї–љ—П–µ–Љ—Л—Е –љ–∞ –њ—А–Є–љ—Ж–Є–њ–∞—Е –њ—А–∞–≤–Є–ї—М–љ–Њ–є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–Є, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –≤ —В–∞–±–ї–Є—Ж–µ 1. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –Љ—Л —А–∞—Б–њ–Њ–ї–∞–≥–∞–µ–Љ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ–Є –і–≤—Г—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є – ELITE II –Є Val-HeFT. –Я–µ—А–≤–Њ–µ –Є–Ј –љ–Є—Е –≤ –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ–є —Б—В–µ–њ–µ–љ–Є —А–∞–Ј–Њ—З–∞—А–Њ–≤–∞–ї–Њ –љ–∞—Б [12]. –Ю–Ї–∞–Ј–∞–ї–Њ—Б—М, —З—В–Њ –њ–Њ –Њ—Б–љ–Њ–≤–љ—Л–Љ –Ї–Њ–љ–µ—З–љ—Л–Љ —В–Њ—З–Ї–∞–Љ, –Ї–Њ—В–Њ—А—Л–µ –±—Л–ї–Є —Ж–µ–ї—П–Љ–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П: –Њ–±—Й–∞—П —Б–Љ–µ—А—В–љ–Њ—Б—В—М (–ї–Њ–Ј–∞—А—В–∞–љ 17,7% –Є –Ї–∞–њ—В–Њ–њ—А–Є–ї 15,9%, —А–∞–Ј–љ–Є—Ж–∞ 12%, —А=0,16), –≤–љ–µ–Ј–∞–њ–љ–∞—П —Б–Љ–µ—А—В—М + —Г—Б–њ–µ—И–љ—Л–µ —А–µ–∞–љ–Є–Љ–∞—Ж–Є–Є (–ї–Њ–Ј–∞—А—В–∞–љ 9,0% –Є –Ї–∞–њ—В–Њ–њ—А–Є–ї 7,3%, —А–∞–Ј–љ–Є—Ж–∞ 20%, —А=0,08), –Њ–±—Й–∞—П —Б–Љ–µ—А—В–љ–Њ—Б—В—М + –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є—П (–ї–Њ–Ј–∞—А—В–∞–љ 46,7% –Є –Ї–∞–њ—В–Њ–њ—А–Є–ї 44.9%, —А–∞–Ј–љ–Є—Ж–∞ 6%, —А=0,21), –і–Њ—Б—В–Њ–≤–µ—А–љ—Л—Е —А–∞–Ј–ї–Є—З–Є–є –Љ–µ–ґ–і—Г –≥—А—Г–њ–њ–∞–Љ–Є –±–Њ–ї—М–љ—Л—Е –•–°–Э, –ї–µ—З–µ–љ—Л—Е –Є–Р–Я–§ –Є –С–Р–† –≤ —Г–Ї–∞–Ј–∞–љ–љ—Л—Е –і–Њ–Ј–∞—Е, –љ–µ –±—Л–ї–Њ. –Я–Њ–і—В–≤–µ—А–і–Є–ї–Є—Б—М —В–Њ–ї—М–Ї–Њ –ї—Г—З—И–∞—П –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –Є –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М –ї–Њ–Ј–∞—А—В–∞–љ–∞ (–Њ—В–Љ–µ–љ–∞ –њ—А–µ–њ–∞—А–∞—В–∞ —Г 9,4% –±–Њ–ї—М–љ—Л—Е –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б 14,5% –≤ –≥—А—Г–њ–њ–µ –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е –Ї–∞–њ—В–Њ–њ—А–Є–ї, —А<0,01). –Ъ–∞—И–µ–ї—М –Њ—В–Љ–µ—З–µ–љ —Г 15,9% –±–Њ–ї—М–љ—Л—Е –њ—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –Ї–∞–њ—В–Њ–њ—А–Є–ї–∞ –Є —Г 8,6% –≤ –≥—А—Г–њ–њ–µ –ї–Њ–Ј–∞—А—В–∞–љ–∞ (—А<0,001). –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ—А–Є –њ—А—П–Љ–Њ–Љ —Б—А–∞–≤–љ–µ–љ–Є–Є –њ–µ—А–≤–Њ–≥–Њ –њ—А–µ–і—Б—В–∞–≤–Є—В–µ–ї—П –С–Р–† —Б —А–Њ–і–Њ–љ–∞—З–∞–ї—М–љ–Є–Ї–Њ–Љ –Є–Р–Я–§ –Ї–∞–њ—В–Њ–њ—А–Є–ї–Њ–Љ –њ—А–µ–і–њ–Њ–ї–Њ–ґ–µ–љ–Є—П –Њ –њ—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–µ –њ–µ—А–≤—Л—Е –љ–∞–і –≤—В–Њ—А—Л–Љ–Є –љ–µ –њ–Њ–і—В–≤–µ—А–і–Є–ї–Є—Б—М.

–Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ Val-HeFT, —А–µ–Ј—Г–ї—М—В–∞—В—Л –Ї–Њ—В–Њ—А–Њ–≥–Њ –±—Л–ї–Є –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ—Л –љ–∞ –Њ—З–µ—А–µ–і–љ–Њ–є —Б–µ—Б—Б–Є–Є –Р–Э–Р (–љ–Њ—П–±—А—М 2000 –≥.) –љ–µ —Б—В–∞–≤–Є–ї–Њ –Ј–∞–і–∞—З–µ–є —Б–Њ–њ–Њ—Б—В–∞–≤–Є—В—М —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є–Р–Я–§ –Є –≤–∞–ї—Б–∞—А—В–∞–љ–∞. –¶–µ–ї—М—О —Н—В–Њ–≥–Њ –Ї—А—Г–њ–љ–Њ–Љ–∞—Б—И—В–∞–±–љ–Њ–≥–Њ –Є—Б–њ—Л—В–∞–љ–Є—П –±—Л–ї–Њ –Є–Ј—Г—З–µ–љ–Є–µ –≤–ї–Є—П–љ–Є—П –±–Њ–ї–µ–µ –њ–Њ–ї–љ–Њ–є –±–ї–Њ–Ї–∞–і—Л –†–Р–° (–Є–Р–Я–§+–≤–∞–ї—Б–∞—А—В–∞–љ) –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –Є–љ–≥–Є–±–Є—А–Њ–≤–∞–љ–Є–µ–Љ –µ–µ —В–Њ–ї—М–Ї–Њ –љ–∞ —Г—А–Њ–≤–љ–µ –Р–Я–§ (–Є–Р–Я–§+–њ–ї–∞—Ж–µ–±–Њ) –љ–∞ —Е–Њ–і —В–µ—З–µ–љ–Є—П –Є —Б–Љ–µ—А—В–љ–Њ—Б—В—М —Г –±–Њ–ї—М–љ—Л—Е —Б –•–°–Э. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –±—Л–ї–Њ –≤–Ї–ї—О—З–µ–љ–Њ 5010 –±–Њ–ї—М–љ—Л—Е, —Б—А–µ–і–љ–Є–є –≤–Њ–Ј—А–∞—Б—В 62 –≥–Њ–і–∞, –•–°–Э (II —Д.–Ї. 62%, III —Д.–Ї. 36% –Є IV —Д.–Ї. –њ–Њ NYHA 2%), —Б —Д—А–∞–Ї—Ж–Є–µ–є –≤—Л–±—А–Њ—Б–∞ –Љ–µ–љ–µ–µ 40% –Є –і–Є–∞—Б—В–Њ–ї–Є—З–µ—Б–Ї–Є–Љ –і–Є–∞–Љ–µ—В—А–Њ–Љ –ї–µ–≤–Њ–≥–Њ –ґ–µ–ї—Г–і–Њ—З–Ї–∞ –±–Њ–ї–µ–µ 2,9 —Б–Љ/–Љ2. –С–Њ–ї—М–љ—Л–µ —Г–ґ–µ –њ–Њ–ї—Г—З–∞–ї–Є –Є–Р–Я–§ (93%) b-–±–ї–Њ–Ї–∞—В–Њ—А—Л (36%), –і–Є—Г—А–µ—В–Є–Ї–Є (86%) –Є –і–Є–≥–Њ–Ї—Б–Є–љ (67%) [13].
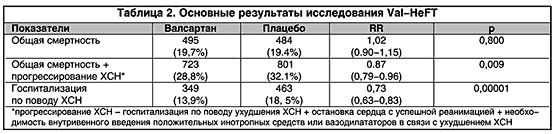
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –њ—А–Є—Б–Њ–µ–і–Є–љ–µ–љ–Є–µ –≤–∞–ї—Б–∞—А—В–∞–љ–∞ –≤ –і–Њ–Ј–µ 160 –Љ–≥ 2 —А–∞–Ј–∞ –≤ —Б—Г—В–Ї–Є –Ї —Б—В–∞–љ–і–∞—А—В–љ–Њ–є —В–µ—А–∞–њ–Є–Є –•–°–Э (–Є–Р–Я–§ + b-–±–ї–Њ–Ї–∞—В–Њ—А—Л + –і–Є—Г—А–µ—В–Є–Ї–Є + –і–Є–≥–Њ–Ї—Б–Є–љ) –њ—А–Є–≤–µ–ї–Њ –Ї —Б–љ–Є–ґ–µ–љ–Є—О –љ–∞ 13,3% –≤—Б–µ—Е –Є—Б—Е–Њ–і–Њ–≤ –•–°–Э (–Њ–±—Й–∞—П —Б–Љ–µ—А—В–љ–Њ—Б—В—М + –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ –•–°–Э) –Є –љ–∞ 27% – –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–є –≤ —Б–≤—П–Ј–Є —Б –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ–Љ –•–°–Э. –Р–љ–∞–ї–Є–Ј –њ–Њ–Ї–∞–Ј–∞–ї, —З—В–Њ –≤–∞–ї—Б–∞—А—В–∞–љ –Њ—Б–Њ–±–µ–љ–љ–Њ –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–ї —Б–≤–Њ—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –≤ –њ–ї–∞–љ–µ —Б–љ–Є–ґ–µ–љ–Є—П —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П —Б–Љ–µ—А—В–Є + –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ –•–°–Э –љ–∞ 44,5% –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –≥—А—Г–њ–њ–Њ–є –±–Њ–ї—М–љ—Л—Е (n=181), –љ–µ –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е –Є–Р–Я–§, –Є —Г –±–Њ–ї—М–љ—Л—Е, –љ–µ –њ–Њ–ї—Г—З–∞–≤—И–Є—Е b-–±–ї–Њ–Ї–∞—В–Њ—А—Л (37,0% –љ–∞ —Д–Њ–љ–µ b-–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤ –Є 30,8% –±–µ–Ј b-–±–ї–Њ–Ї–∞—В–Њ—А–Њ–≤, —А<0,001) (—В–∞–±–ї. 2). –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –њ—А–Є—Б–Њ–µ–і–Є–љ–µ–љ–Є–µ –≤–∞–ї—Б–∞—А—В–∞–љ–∞ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–ї–Њ—Б—М –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–Љ —Г–ї—Г—З—И–µ–љ–Є–µ–Љ –Ї–ї–∞—Б—Б–∞ —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є –њ–Њ NYHA, —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —Д—А–∞–Ї—Ж–Є–Є –≤—Л–±—А–Њ—Б–∞ –Є —Г–ї—Г—З—И–µ–љ–Є–µ–Љ –Ї–∞—З–µ—Б—В–≤–∞ –ґ–Є–Ј–љ–Є.