История изучения ренин- ангиотензин-альдостероновой системы
О роли нейрогормональных нарушений в патогенезе сердечно-сосудистых заболеваний было известно достаточно давно. Более 100 лет назад на рубеже XX века Tigerstedt и Bergman открыли ренин, который, как они считали, вырабатывается почками и играет важную роль в становлении и прогрессировании артериальной гипертонии (АГ). В 30-е годы независимые исследования Page, описавшего гипертензин, и Menedez, назвавшего открытое им вещество ангиотонином, позволили развить теорию. Вновь открытое вещество (современный ангиотензин II) было признано ответственным за усиление тонуса сосудов и повышение артериального давления (АД). Еще через 20 лет было доказано, что ангиотензин II прямо стимулирует синтез гормона альдостерона (Gross и соавт.,1958). В 60-е годы была описана роль ангиотензинпревращающего фермента (АПФ) в синтезе ангиотензина II и сформирована концепция о функционировании ренин-ангиотензин-альдостероновой системы (РААС) организма. Классическое представление этой системы показано на рис. 1. Ангиотензиноген, вырабатывающийся печенью, под влиянием ренина, продуцируемого юкстагломерулярными клетками почек, превращается в малоактивный декапептид ангиотензин I. На следующем этапе при участии АПФ от ангиотензина I отщепляются две аминокислоты и образуется один из основных эффекторов РААС–ангиотензин II. Этот октапептид сам является мощным вазоконстриктором и антидиуретиком и, кроме того, стимулирует синтез многих других гормонов (например, норадреналина, вазопрессина). Одним из важных свойств ангиотензина II является способность стимулировать синтез альдостерона корой надпочечников. Альдостерон признали одним из основных факторов задержки жидкости в организме и активного ионообмена в дистальных канальцах почек, что приводит к потере организмом калия и магния. Альдостерон наряду с ангиотензином II во многом связан со становлением АГ и развитием симптомов хронической сердечной недостаточности (ХСН), т.е. образованием отечного синдрома.
Создание препаратов, блокирующих различные компоненты РААС
Как видно из рис. 1, естественным выглядел поиск лекарственных средств для лечения многих пациентов с АГ и ХСН, блокирующих некоторые компоненты РААС. Первыми оказались конкурентные антагонисты альдостерона (см. рис. 1, 2). Спиронолактон был синтезирован и описан Kagawa в 1959 г. Смысл применения спиронолактона, имевшего химическую структуру, cхожую со структурой альдостерона, состоял в блокаде рецепторов к альдостерону в дистальных канальцах почек, что оказывало умеренное диуретическое действие и позволяло незначительно снизить уровень АД. Через 10 лет был синтезирован первый антагонист рецепторов к ангиотензину II, получивший название “саралазин” (см. рис. 1, 2). Саралазин давал мощный, однако плохо прогнозируемый антигипертензивный эффект. Иногда давление снижалось чрезмерно, вплоть до коллапса, в других случаях рецепторы распознавали саралазин, как ангиотензин II, что сопровождалось резким подъемом АД. Поэтому от применения саралазина пришлось отказаться, но идея была воплощена в жизнь спустя 20 лет – к концу 80-х годов были синтезированы непептидные селективные антагонисты рецепторов к ангиотензину II. Наконец, в 1971 г. был создан первый ингибитор АПФ (иАПФ) тепротид. История этого открытия весьма интересна. В 1965 г. бразильский ученый Ferreira, изучая яд гремучей змеи Bothrops Jararaca, обнаружил его способность стабилизировать брадикинин. В последующем исследования целого ряда лабораторий доказали, что фермент, стабилизирующий брадикинин (названный кининазой II), идентичен АПФ. Классическое представление о функционировании вазоконстрикторной, антидиуретической и стимулирующей пролиферацию клеток РААС и противоположной по эффектам вазодилатирующей, диуретической и блокирующей пролиферацию и ремоделирование органов калликреин-кининовой системы показано на рис. 2. Точки приложения действия иАПФ обозначены на рис. 1 и 2. Как видно, иАПФ имеют двойной механизм вазодилатации и снижения уровня АД. Первый иАПФ нонапептид тепротид был выделен Rubin непосредственно из яда змеи Bothrops Jararaca в лаборатории фирмы “Squibb” в 1971 г. Этот препарат не долго применяли в клинической практике, несмотря на устойчивое гипотензивное действие. Причиной была его токсичность, кратковременность действия и внутривенный путь введения. Однако работа по созданию новых иАПФ продолжалась, и в 1975 г. в той же лаборатории фирмы “Squibb” Cushman и Ondetti синтезировали первый пероральный иАПФ SQ 14,225, получивший название “каптоприл”. Это было революционное открытие, положившее начало эры иАПФ в кардиологии.
Особенности действия иАПФ. Понятие о тканевых РААС
Активное исследование механизмов действия иАПФ привело к целому ряду открытий, наиболее значительным из которых было доказательство существования локальных (тканевых) РААС (V. Dzau, 1978). Иными словами, кроме плазменной, общей для организма РААС, активация которой играет роль “скорой помощи”, например, при кровотечении, падении АД, остром инфаркте миокарда (ОИМ) и др., была обнаружена локальная РААС, функционирующая в органах-мишенях, прежде всего в сердце, почках, мозге, сосудах, периферической мускулатуре. Схематично это показано на рис. 3. Как видно, воздействие основного эффектора РААС, а именно ангиотензина II на ангиотензиновые рецепторы первого типа (AT1), стимулирует пролиферацию клеток и процессы, получившие название ремоделирования органов и тканей. В мозге это приводит к ускорению атеросклеротического поражения сосудов, что ведет к развитию инсульта. Гипертрофия, пролиферация гладкомышечных клеток периферических сосудов сопровождаются развитием АГ. Ремоделирование сердца проявляется гипертрофией миокарда, развитием фиброза миокарда и гибелью кардиомиоцитов (некроз и/или апоптоз). В итоге происходят дилатация левого желудочка и развитие симптомов ХСН, что также ведет к смерти. В почках хроническая активация локальной РААС (увеличение продукции ангиотензина II и альдостерона) сопровождается развитием клубочковой гипертензии с последующей гибелью клубочков, постепенным снижением фильтрации и ростом протеинурии, потерей электролитов, снижением диуреза и появлением признаков хронической почечной недостаточности (ХПН). Поэтому с теоретических позиций, когда мы назначаем иАПФ, то рассчитываем не только на быстрый гипотензивный, диуретический и другой клинический эффект, который достигают при блокаде плазменной РААС, сколько на органопротекторные свойства иАПФ, проявляющиеся при их длительном применении и связанные с блокадой РААС на тканевом уровне. Эти эффекты, проявляющиеся начиная с 3—4-й недели лечения, позволяют снизить опасность развития инсульта, инфаркта, замедлить развитие АГ, ХСН и ХПН, иными словами, надеяться на улучшение прогноза пациентов с различными сердечно-сосудистыми заболеваниями. Именно этот уникальный профиль действия и позволил назвать иАПФ “краеугольным камнем в лечении” и “золотым стандартом в терапии сердечно-сосудистых заболеваний” (материалы XIII Всемирного конгресса кардиологов, 1998).
иАПФ при артериальной гипертонии и нарушении функции почек
Как известно, абсолютным показанием к применению того или иного препарата является доказанность его действия на прогноз заболевания, подтвержденная в ходе длительных контролируемых исследований. Рассмотрим основные исследования, которые с позиций “медицины доказательств” подтверждают показания к применению иАПФ.
Как это ни странно, первое и основное показание к применению иАПФ — АГ не имело подтверждений вплоть до конца 90-х годов. Метаанализ исследований с b-адреноблокаторами (БАБ) и диуретиками у больных с АГ доказывал, что при уменьшении диастолического АД ниже 90 мм рт.ст. удается на 42% (р < 0,001) снизить риск развития инсульта и на 14% (р < 0,01) — коронарной болезни сердца и инфарктов миокарда (R.Collins и соавт., 1990). Стало ясно, что новые препараты, претендующие на первое место в лечении АГ, должны доказать свою эффективность и быть по крайней мере не хуже БАБ и диуретиков.
САРР
Проект по предотвращению осложнений гипертонии при лечении иАПФ каптоприлом получил название CAPP и его реализация проводилась в Скандинавии в 1990—1997 гг. В это рандомизированное проспективное открытое исследование со слепыми конечными точками (препараты назначали открыто, оценка результатов лечения проводилась закрыто, независимым комитетом экспертов) вошло 10 895 пациентов с АГ (диастолическое давление в положении лежа более 100 мм рт.ст.). Половина пациентов получали традиционную терапию БАБ и мочегонными средствами, а вторая — каптоприлом в дозе 50—100 мг 2 раза в день. Прогноз больных, включенных в группу лечения каптоприлом, оказался хуже, так как диастолическое АД у пациентов было достоверно выше (на 1,7 мм рт.ст.), чем в группе сравнения. Такое различие предполагает увеличение числа инсультов на 15%. Кроме того, среди пациентов, лечившихся каптоприлом, было больше больных с инсультами или транзиторным нарушением мозгового кровообращения в анамнезе. Более часто АГ сочеталась с сахарным диабетом.
В результате исследования не было получено различий в суммарной частоте инфарктов, инсультов и других сердечно-сосудистых катастроф у больных после приема иАПФ и пациентов, леченных БАБ и мочегонными средствами. Более того, имелась тенденция к снижению (на 23%, р=0,091) сердечно-сосудистой смертности и достоверно меньшая (на 14%, р=0,04) частота заболеваемости сахарным диабетом. Единственным параметром, по которому при лечении имели преимущество БАБ и диуретики, было снижение частоты инсультов. Однако, как уже говорилось выше, подобное, скорее всего, можно связать с разным исходным состоянием больных.
В подгруппе пациентов с АГ, нелеченных ранее, которым гипотензивную терапию назначали впервые, каптоприл имел явные преимущества перед БАБ и диуретиками и достоверно снижал (на 46%; р=0,015) риск сердечно-сосудистой смертности. Кроме того, каптоприл у пациентов с АГ и сахарным диабетом достоверно снижал риск ОИМ и общей смертности.
Таким образом, исследование CAPP впервые доказало, что иАПФ (каптоприл) могут быть средствами первой линии в лечении АГ или по крайней мере не уступают БАБ и диуретикам, а в некоторых случаях, особенно при сопутствующем сахарном диабете, и превосходят их.
С позиций рекомендаций по лечению АГ Всемирной организации здравоохранения (ВОЗ) и Международного общества по борьбе с артериальной гипертонией (МОАГ), риск сердечно-сосудистых осложнений и смерти у больных с АГ определяется далеко не уровнем АД, а сопутствующими факторами риска и заболеваниями (1999 г). Наличие диабета, даже при мягкой АГ, многократно повышает риск смерти, заставляя врачей стремиться к большему снижению уровня АД.
В третьем разделе уже упоминавшихся рекомендаций ВОЗ и МОАГ (1999 г.) говорится: “... к примеру, 65-летний мужчина с диабетом и стенокардией при АД 145/90 мм рт.ст. имеет риск сердечно-сосудистой заболеваемости и смертности в 20 раз больше, чем 40-летний мужчина с таким же АД и без дополнительных факторов риска и сердечно-сосудистой патологии... наоборот, 40-летний мужчина с АД 170/105 мм рт.ст. имеет лишь 2—3-кратный риск сердечно-сосудистой заболеваемости и смертности, чем его сверстник с АД 145/90 мм рт.ст. и аналогичными факторами риска”. Кроме того, метаанализ крупных проспективных исследований показал, что присоединение к диабету микроальбуминурии, свидетельствующей о начинающейся нефропатии, вдвое повышает риск смерти больных (S.F. Dinneenn и соавт.,1997).
SHEP
Как было показано в исследовании SHEP, лечение БАБ и мочегонными средствами больных с АГ позволяет снизить риск сердечно-сосудистых осложнений на 34% как при наличии, так и при отсутствии сопутствующего диабета. Однако у диабетиков истинная частота таких осложнений после активного лечения оставалась в 1,5 раза выше, чем у больных с АГ без диабета до начала терапии. Иными словами, требуется поиск более активных способов гипотензивной терапии при АГ и диабете.
FACET
Исследование, пытавшееся ответить на вопрос о перспективах лечения больных с АГ, диабетом и нарушенной функцией почек, получило название FACET. В нем сравнивали клиническую эффективность, влияние на биохимические показатели и конечные точки (смерть, инфаркт, инсульт, терминальная почечная недостаточность) одного из наиболее перспективных иАПФ фозиноприла и дигидропиридинового кальциевого антагониста третьего поколения – амлодипина. Особенностями фозиноприла является двойной путь выведения его из организма, позволяющий безопасно применять его в случаях почечной или печеночной недостаточности. Кроме того, фозиноприл имеет достоверно меньше побочных реакций, в том числе и возникновение кашля, что определяет его возможные преимущества перед другими иАПФ.
Гипотензивный эффект обоих препаратов в исследовании FACET оказался примерно одинаковым. По степени снижения систолического АД амлодипин даже имел небольшое преимущество. По изменению уровня глюкозы, инсулина и липидов достоверных различий не выявлено. Отмечено только положительное влияние фозиноприла по сравнению с амлодипином на уровень креатинина (-1% против +6%) и фибриногена (-9% против +2%). При этом выявлено существенное и достоверное различие по влиянию на исходы болезни. Риск суммарных конечных точек (смерть + инфаркты + инсульты) при применении иАПФ снижался на 51%. Реже регистрировались и экстракардиальные осложнения (рак и ХПН).
АВСD
В другом исследовании больных с АГ и диабетом (ABCD) иАПФ эналаприл достоверно снижал (более чем в 4 раза) смертность и частоту ОИМ по сравнению с кальциевым антагонистом нисолдипином. Это исследование доказало, что иАПФ являются средствами выбора при лечении АГ в сочетании с диабетом и нарушенной функцией почек. Более подробно эти вопросы обсуждаются в статьях И.Е. Чазовой и М.В. Шестаковой, опубликованных в этом номере.
иАПФ при инфаркте миокарда и сердечной недостаточности
Классические исследования второй половины 80-х годов, доказавшие способность иАПФ улучшать прогноз больных с сердечно-сосудистой патологией, открыли для клинической кардиологии “эру доказательной медицины”. Отныне любой препарат для лечения заболеваний сердца должен быть не только клинически эффективен, но и улучшать качество жизни, благоприятно влиять на прогноз больных и, конечно, быть безопасным в рандомизированных двойных слепых контролируемых исследованиях. В статье Ф.Т. Агеева и соавт., опубликованной в этом номере журнала, обсуждаются вопросы влияния иАПФ на риск ОИМ, поэтому мы коснемся лишь некоторых, наиболее важных исследований и главных аспектов проблемы.
Первым крупным исследованием по использованию иАПФ у пациентов, перенесших ОИМ, был протокол SAVE с каптоприлом. В этом исследовании впервые было показано, что каптоприл (по 50 мг 3 раза в сутки) при лечении пациентов, имевших после ОИМ дисфункцию левого желудочка (фракция выброса — ФВ < 40%), достоверно снижает общую (на 19%), сердечно-сосудистую смертность (на 21%), число госпитализаций из-за обострения ХСН (на 22%) и частоту повторных ОИМ (на 25%).
Несмотря на столь явный эффект каптоприла, открытым оставался вопрос, а можно и нужно ли назначать иАПФ больным, которые не имеют нарушения функции левого желудочка после ОИМ? А ведь именно такие пациенты составляют большинство. Ответ на этот вопрос был частично получен в самом крупном исследовании ISIS-4, включившем около 58 000 больных. Всем больным, поступавшим в клинику с подозрением на ОИМ, независимо от его локализации и величины (присутствие патологического зубца Q на ЭКГ, наличие или отсутствие признаков декомпенсации или дисфункции левого желудочка), начиная с 1-го дня на 5 недель назначали каптоприл (по 50 мг 2 раза в сутки). В итоге лечение каптоприлом больных даже с подозрением на ОИМ позволило достоверно снизить риск смерти на 7% и предотвратить 6 смертей при лечении 1000 больных. Именно после завершения этого исследования каптоприл первым из иАПФ был зарегистрирован для лечения ОИМ. Затем последовали успешные исследования с рамиприлом (AIRE), лизиноприлом (GISSI - 3), зофеноприлом (SMILE) и трандолаприлом (TRACE). Проводится исследование PRE — AMI c периндоприлом. Отдельный интерес представляет исследование FAMIS, в котором фозиноприл применяли у больных, перенесших ОИМ и не имевших никаких признаков левожелудочковой дисфункции (ФВ>45%). Даже в этой группе пациентов наименьшего риска фозиноприл оказался весьма эффективным и достоверно снижал риск смерти и развитие выраженной ХСН (III-IV ФК) на 36,2%.
Не вызывает сомнений и эффективность иАПФ в лечении ХСН. Наиболее впечатляющей по размаху и полученным результатам была программа с эналаприлом, включившая исследования SOLVD prevention (I ФК ХСН). SOLVD treatment (II ФК ХСН), V-HeFT II (III ФК ХСН) и CONSENSUS (IV ФК ХСН).
В исследовании SOLVD prevention (I ФК ХСН) снижение риска смерти составляло 16%, а снижение риска развития ХСН - 26%. В исследовании SOLVD treatment (II ФК ХСН) снижение риска смерти составляло 8%, а снижение риска развития ХСН - 37%. После завершения этой программы было убедительно доказано, что иАПФ могут с успехом применяться у всех больных с ХСН.
CONSENSUS
Особенный интерес представляет рандомизированное двойное слепое плацебо-контролируемое исследование CONSENSUS, проводившееся в конце 80-х годов. В этом исследовании было показано, что применение эналаприла у больных с тяжелой ХСН (III—IV ФК) достоверно и значительно снижает (на 31%) риск смерти пациентов, улучшая к тому же клиническое состояние выживших. Эти результаты были получены в течение 12 мес терапии, после чего всем пациентам рекомендовали открытое лечение иАПФ эналаприлом. Через 10 лет были опубликованы данные наблюдения за больными, участвовавшими в исследовании. Было выявлено, что различия между кривыми смертности сохранялись до 5 лет в пользу тех пациентов, которые на 1-м году принимали эналаприл, хотя последующие 4 года лечение было одинаковым. Через 10 лет из исходно крайне тяжелой группы больных живыми остались только 5 – и все из группы лечения эналаприлом. Было подсчитано, что эналаприл в 1,5 раза увеличивает срок жизни пациентов с тяжелой ХСН.
В последующие годы во многих исследованиях был подтвержден положительный эффект иАПФ на клинику, качество жизни и прогноз пациентов с ХСН. Внимания заслуживает сравнительное исследование фозиноприла и эналаприла. В нем было показано, что фозиноприл при применении в дозе до 20 мг в большей степени снижает ФК (р=0,059) при ХСН, чем эналаприл в той же дозе. Кроме того, достоверно возрастало время до первого негативного побочного эффекта (смерть + госпитализация + обострение ХСН + ОИМ) и снижалась потребность в мочегонных препаратах.
“Ренессанс” иАПФ на рубеже веков
Несмотря на казалось бы очевидные доказательства успешного применения иАПФ по различным показаниям, к середине 90-х годов стали все больше обсуждать недостатки этих препаратов. Основные моменты, которые подвергались критике, это неполная блокада РААС при применении иАПФ, возможные побочные эффекты иАПФ.
Как видно из рис. 3, теоретические исследования 90-х годов доказали, что РААС гораздо сложнее, чем представлялось ранее. Было доказано, что синтез ангиотензина II, основного эффектора РААС, происходит различными путями. иАПФ позволяют активно блокировать лишь АПФ-зависимое образование ангиотензина II, никак не влияя на химазный и другие пути. Кроме того, что блокада ангиотензина II под влиянием иАПФ представляется неполной, она еще и не селективная. Ослабляется действие ангиотензина II на все типы рецепторов, а как следует из рис. 3, стимуляция ангиотензина II рецепторов второго типа (АТ2) позволяет надеяться на защитное антипролиферативное действие.
В середине 90-х годов в клинике появились непептидные селективные антагонисты рецепторов к ангиотензину II (АРА), которые обеспечивают, на первый взгляд, оптимальный профиль действия: полную блокаду негативного действия ангиотензина II на АТ1 и одновременно стимуляцию его защитных свойств на АТ2. Более того, эти препараты, первым из которых был лозартан, дают очень малое количество побочных эффектов и, в частности, не вызывают кашель, что свойственно иАПФ. Эти препараты оказывают гипотензивное действие, не уступающее иАПФ, что позволяет применять их в лечении АГ. Обоснованы надежды на их успешное использование и при почечной недостаточности и после ОИМ. Однако наиболее интересно выглядела ситуация при лечении больных с ХСН. В пилотном исследовании ELITE, завершенном в 1997 г., было показано, что лозартан более существенно снижает риск смерти (особенно аритмической) больных с ХСН в сравнении с иАПФ каптоприлом. Кроме того, отмечались и лучшая переносимость АРА, и меньшее число побочных реакций. Правда, различий в частоте нарушения функции почек (основная первичная точка исследования ELITE) при использовании каптоприла и лозартана выявлено не было.
Для доказательства возможных преимуществ АРА перед иАПФ в лечении ХСН было проведено крупномасштабное, многоцентровое сравнительное исследование ELITE II, завершившееся в 1999 г. В нем предполагалось доказать, что лозартан эффективнее и безопаснее каптоприла в лечении ХСН и снижает риск смерти больных на 25% существеннее, чем каптоприл.
ELITE II
Результаты исследования ELITE II не подтвердили эффективность АРА лозартана. Было выявлено, что каптоприл, хотя и недостоверно, но снижает риск общей смертности на 12% (р=0,16), а риск смерти и частоту госпитализаций из-за обострения ХСН на 6% (р=0,21). Риск внезапной смерти и успешных реанимаций имеет отчетливую тенденцию к снижению (на 20%; р=0,08), а частота собственно внезапной смерти в группе каптоприла была достоверно ниже (на 23%, р=0,04). Последняя цифра прямо противоположна данным, положенным в основу исследования ELITE II.
Особенно заметно преимущество каптоприла перед лозартаном в подгруппах больных, принимавших одновременно БАБ (на 44%) или калийсберегающие диуретики (на 32%). Результаты исследования ELITE II позволяют говорить о возрождении интереса к применению иАПФ. По крайней мере для лечения ХСН они остаются средствами первого ряда. Символично, что в качестве иАПФ, доказавших свое превосходство, оказался каптоприл, первый и, возможно, лучший, наиболее надежный препарат этого класса.
По безопасности лозартан, как и предполагалось, превосходил каптоприл, и частота отмены АРА лосартана была достоверно ниже (8,6%), чем каптоприла (15,9), при этом частота отмен из-за возникновения кашля составила 1,2%.
SPICE
Вообще вопрос о частоте побочных реакций при применении иАПФ требует пояснений. Нередко в литературе последних лет встречаются совершенно немыслимые цифры о частоте возникновения кашля и других побочных явлений. Для прояснения ситуации проводили специальное многоцентровое исследование SPICE, где придирчиво оценивали частоту побочных реакций и отмены иАПФ при их длительном назначении более чем 9500 пациентов (B.A. Bart и соавт., 1999). В результате исследования было определено, что иАПФ отменяли у 9,7% больных, что, видимо, следует принять за максимум, поскольку это абсолютная цифра, а, как известно, и плацебо в контролируемых протоколах отменяют у 1—2% пациентов. Три основные причины отмены иАПФ: кашель (3,6%), ухудшение функции почек (2,2%) и гипотензия (1,7%). Другие побочные эффекты регистрировали менее чем у 0,5% больных. Эти данные подтверждают хорошую переносимость иАПФ даже тяжелыми больными. У 5—7% пациентов, плохо переносящих иАПФ, они могут быть заменены на АРА.
НОРЕ
Наконец, последним исследованием, подтвердившим “ренессанс” иАПФ на рубеже веков и поставившим вопрос о расширении показаний к их применению в кардиологической практике, стал протокол HOPЕ, завершившийся тоже в 1999 г. В этом исследовании иАПФ рамиприл сравнивали с плацебо в лечении больных с высоким риском сердечно-сосудистой заболеваемости и смертности. В исследование было включено 9297 больных старше 55 лет с признаками какого-либо сосудистого заболевания (ИБС, инсульт в анамнезе или периферическая ангиопатия), с наличием диабета и еще одного (любого) дополнительного фактора риска. Первичной целью было определить, как рамиприл влияет на число ОИМ, инсультов и сердечно-сосудистых смертей.
Результаты превзошли ожидания. Рамиприл достоверно снижал риск развития ОИМ, инсультов и сердечно-сосудистых смертей на 22% с высочайшей степенью достоверности (р=0,000002). Снижалось число и ОИМ, и инсультов, и сердечно-сосудистых смертей. Общая смертность также снижалась достоверно на 16% (р=0,0058), причем кривые расходились в пользу рамиприла уже после 200 дней лечения.
Кроме того, рамиприл снижал риск развития ХСН (на 23%, р=0,0004), тяжелой нефропатии (на 25%, р=0,01), микроальбуминурии (на 10%, р=0,032), диабета (на 32%, р=0,002) и необходимости процедур реваскуляризации (на 16%, р=0,0005).
Общее среднее снижение АД за период лечения, составлявший 5 лет, было равно 3,3% и не могло объяснить резкое снижение частоты инсультов с 31% в группе плацебо до 20% в группе рамиприла. Можно предположить, что результаты исследования HOPE открывают новую страницу в применении иАПФ в кардиологии.
Заключение
Последняя четверть ХХ века и так получила название “эры иАПФ”, но можно с большой долей уверенности говорить, что перспективы этого класса лекарственных препаратов более многообещающи. Наши знания совершенствуются, и недалек тот день, когда мы будем обсуждать новые показания к применению иАПФ в клинической практике. Мы надеемся, что серия статей в этом номере “Русского медицинского журнала” поможет врачам лучше понять место иАПФ в современной кардиологии.
Каптоприл –
Капотен (торговое название)
(Bristol–Myers Squibb)
Каптоприл –
Капотен (торговое название)
(Акрихин в сотр. с Bristol–Myers Squibb)
Эналаприл –
Ренитек (торговое название)
(Merck Sharp & Dohme Idea)
Эналаприл+гидрохлоротиазид –
Ко-Ренитек (торговое название)
(Merck Sharp & Dohme Idea)
Эналаприл –
Энап (торговое название)
(KRKA)
Эналаприл –
Эналаприл-Акри (торговое название)
(Акрихин)
Лизиноприл –
Диротон (торговое название)
(Gedeon Richter)
Фозиноприл –
Моноприл (торговое название)
(Bristol–Myers Squibb)
Приложения к статье

| Рис. 1. Классическое представление о РААС Здесь и на рис. 2: А-I - ангиотензин I; А-II - ангиотензин II; АПФ - ангиотензинпревращающий фермент. 1 - точка приложения действия антагонистов альдостерона; 2 - точка приложения действия антагонистов рецепторов к ангиотензину II; 3 - точка приложения действия и АПФ |
| За 20 лет исследования было выделено четыре основных показания к применению иАПФ:
1) артериальная гипертония; 2) хроническая сердечная недостаточность; 3) острый инфаркт миокарда; 4) почечная недостаточность. |
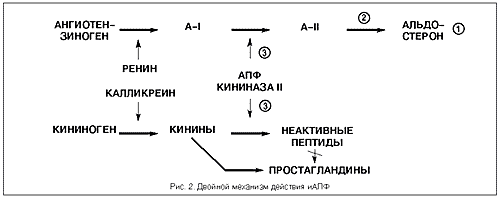
| Рис. 2. Двойной механизм действия иАПФ |

| Рис. 3. Современное представление о РААС и различный механизм действия иАПФ и антагонистов рецепторов к ангиотензину II |












