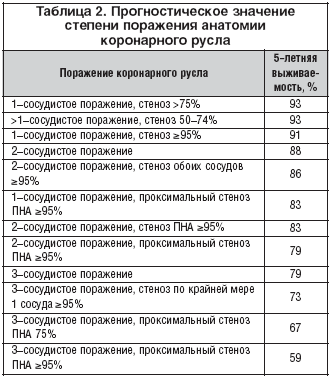
Существует ряд теоретических предпосылок для положительного влияния ЧКВ на прогноз пациентов со стабильной ИБС. Доказана четкая связь степени выраженности каждого отдельного гемодинамически значимого стеноза при коронароангиографии (КАГ), а также количества пораженных артерий и риска развития отдаленных неблагоприятных событий (табл. 2) [4].
Выявление ишемии миокарда у больных с подтвержденной или предполагаемой ИБС увеличивает риск общей и сердечно–сосудистой смертности, частоты развития ИМ, даже при отсутствии стенокардии. Проведение реваскуляризации у бессимптомных больных со значительной массой ишемизированного миокарда приводит к улучшению их отдаленного прогноза. С другой стороны, отрицательный тест на ишемию при нагрузочной сцинтиграфии миокарда даже при наличии болевого синдрома в грудной клетке является маркером благоприятного отдаленного прогноза. Кроме того, ишемия миокарда является пусковым механизмом, запускающим полиморфную желудочковую тахикардию/фибрилляцию желудочков и, соответственно, приводит к развитию внезапной смерти. Поэтому неудивительно, что степень поражения коронарного русла коррелирует с выживаемостью в отдаленном периоде. Учитывая указанные теоретические предпосылки, были проведены несколько клинических исследований, в которых сравнивались консервативная – оптимальная медикаментозная терапия (ОМТ) и инвазивная тактики, при которой наряду с ОМТ проводилось ЧКВ.
Современная ОМТ
В соответствии с рекомендациями по лечению больных ИБС для снижения риска развития осложнений используются такие классы препаратов, как антитромбоцитарные (ацетилсалициловая кислота, клопидогрел), липидснижающие (статины и др.), ингибиторы ангиотензинпревращающего фермента (АПФ), β–блокаторы (после перенесенного ИМ).
Для лечения стенокардии применяются препараты, направленные либо на увеличение доставки кислорода к сердечной мышце, либо на уменьшение потребности в нем миокарда (табл. 3). Препараты, традиционно используемые для этих целей, – β–блокаторы, антагонисты кальция и нитраты, оказывают свое антиангинальное/антиишемическое действие через изменение гемодинамических параметров деятельности сердца (ЧСС, коронарный кровоток, пред– и постнагрузка и др.) и АД, а также средства метаболического или цитопротективного действия.
β–блокаторы уменьшают ЧСС и АД во время нагрузки, задерживают или предотвращают развитие болей и ишемических изменений по данным ЭКГ. При подборе дозы ориентируются на частоту приступов, обычно стараются замедлить ЧСС до 55–60 уд./мин. Антагонисты кальция обычно назначаются при недостаточном антиангинальном эффекте нитратов или β–блокаторов. Этот класс препаратов обладает различным гемодинамическим эффектом (группа дигидропиридинов и препараты с ритм–замедляющими эффектами – верапамил и дилтиазем) и, соответственно, спектром побочного действия, что необходимо учитывать при выборе препарата. Антагонисты кальция, в основном верапамил и дилтиазем, особенно показаны для лечения вазоспастической стенокардии. При применении нитратов уменьшаются частота и тяжесть приступов стенокардии, однако назначение длительно действующих нитратов после перенесенного ИМ не приводит к улучшению прогноза. При развитии толерантности к нитратам ухудшается контроль за приступами стенокардии.
Ивабрадин – ингибитор If–тока клеток синусового узла, рекомендуется для клинического применения как антиангинальное средство у больных стабильной стенокардией с синусовым ритмом как при непереносимости или противопоказаниях к применению β–блокаторов, так и для совместного применения с β–блокаторами, если последние не контролируют ЧСС, а увеличение их дозы невозможно.
Активатор калиевых каналов – препарат никорандил – одновременно обладает свойствами органических нитратов и активирует АТФ–зависимые калиевые каналы. Никорандил расширяет коронарные артериолы и вены, воспроизводит защитный эффект ишемического прекондиционирования.
Миокардиальный цитопротектор триметазидин в монотерапии и в комбинации с любым из антиангинальных средств не только уменьшает количество приступов стенокардии и число потребляемых таблеток нитроглицерина, но и достоверно увеличивает время физической нагрузки на велоэргометре и тредмиле, объем выполненной работы, толерантность к физической нагрузке. Триметазидин может с успехом применяться у лиц пожилого и молодого возраста, с нарушениями углеводного обмена и при сопутствующей недостаточности кровообращения. Получены данные о том, что триметазидин до и после процедур реваскуляризации миокарда может оказать благоприятное влияние на ишемическое повреждение миокарда и быть эффективным в лечении стенокардии, возобновившейся после ЧКВ.
Первые исследования по изучению влияния ЧКВ на отдаленный прогноз у больных стабильной ИБС
В исследовании ACME [5] пациенты с одно– и двухсосудистым поражением и верифицированной ишемией миокарда или перенесенным ИМ в анамнезе при наличии подходящих для ЧКВ стенозов были рандомизированы к медикаментозной терапии, или им выполнялась транслюминальная баллонная коронарная ангиопластика (ТБКА). При анализе больных с однососудистым поражением оказалось, что в группе ТБКА через 6 мес. было достоверно больше пациентов без приступов стенокардии (64 против 46%), что сопровождалось большей толерантностью к физической нагрузке. Вместе с тем достоверной разницы при длительном наблюдении отмечено не было. Через 3 года наблюдения преимущество ТБКА перед медикаментозной терапией по приступам стенокардии сохранялось, и также без влияния на прогноз. В подгруппе пациентов с двухсосудистым поражением через 6 мес. ТБКА и медикаментозная терапия были одинаково эффективны в плане избавления от стенокардии, повышения толерантности к физической нагрузке и качества жизни.
В крупном исследовании RITA–2 (1018 участников) пациенты со стенозами коронарных артерий, подходящими для проведения ЧКВ, были рандомизированы в группу медикаментозного лечения, или им дополнительно проводилась ТБКА [6]. У значительного числа включенных больных было многососудистое поражение (40%), в том числе у 34% – гемодинамически значимое поражение проксимального сегмента передней нисходящей артерии. Через 3 мес. у пациентов в группе инвазивного лечения на 16,5% реже встречалась стенокардия II–IV ФК (р=0,001), достоверно выше (на 35 с) было общее время нагрузки при повторном проведении нагрузочной пробы, а также выше качество жизни. В группе медикаментозной терапии 23% пациентов потребовалось проведение ТБКА вследствие неэффективности медикаментозного лечения. Однако через 2,7 лет наблюдения в группе ТБКА суммарная частота смерти/ИМ была достоверно выше (6,3 против 3,3%) в группе консервативной терапии за счет частоты перипроцедуральных ИМ; разница по частоте стенокардии снизилась до 7,6%, хотя и сохранялась достоверность в пользу ТБКА. При более длительном (7–летнем) наблюдении частота смерти/ИМ между группами уже достоверно не различалась.
В исследовании MASS (у пациентов с поражением проксимального отдела передней нисходящей артерии) и MASS II (у пациентов с многососудистым поражением) ТБКА была также более эффективной в плане уменьшения симптомов стенокардии и показателей нагрузочных проб как через 12 мес., так и при длительном наблюдении (4–5 лет). При этом достоверной разницы по частоте развития смерти/ИМ между группой медикаментозной терапии и ТБКА отмечено не было [7,8]. У пожилых больных в исследовании TIME (старше 75 лет) лечение с помощью ЧКВ снова оказалось более эффективным, чем медикаментозная терапия в плане уменьшения приступов стенокардии и улучшения качества жизни. Указанная разница сохранилась и после 4 лет наблюдения [9].
Все ранее описанные исследования были проведены до внедрения в клиническую практику стентов и современных стандартов медикаментозного лечения. Кроме того, число включенных больных не позволяло сделать точный вывод при сравнении влияния ЧКВ и медикаментозной терапии на отдаленный прогноз.
Современные исследования
по изучению влияния ЧКВ на прогноз при стабильной ИБС
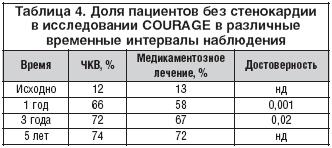
Наиболее современными и крупными из завершенных на данный момент исследований являются COURAGE, BARI 2D, JSAP. В исследование COURAGE было включено 2287 пациентов с ишемией миокарда, доказанной при проведении нагрузочных проб, и гемодинамически значимыми стенозами, выявленными во время КАГ [10]. После заключения экспертов о том, что выявленные стенозы подходят для проведения ЧКВ, больные были рандомизированы к ОМТ, или помимо ОМТ им дополнительно проводилось ЧКВ. ОМТ включала в себя антиангинальные препараты, антиагреганты, агрессивную липидснижающую и гипотензивную терапию. Важной особенностью исследования было частое (90%) применение стентов, хотя стенты с лекарственным покрытием использовались менее чем в 3% случаев. В течение длительного периода наблюдения (в среднем 4,6 лет) достоверной разницы по частоте смерти, развития ИМ, инсульта, потребности в госпитализации из–за развития ОКС отмечено не было. Как и ожидалось, ЧКВ оказалось более эффективным в плане избавления от стенокардии (табл. 4), а также повышения качества жизни (согласно различным опросникам), однако через 5 лет разница и по уровню качества жизни, и доле пациентов без стенокардии между группами не различалась, во многом за счет высокой частоты внеплановой реваскуляризации в группе исходно медикаментозного лечения вследствие развития рефрактерной стенокардии (33% в группе ОМТ и 21% в группе ЧКВ, р<0,001).
Надо отметить, что в исследование COURAGE не включались пациенты высокого риска. Так, в частности, критериями исключения в нем было сохранение стенокардии IV ФК, несмотря на проведение антиангинальной терапии, не включались также пациенты, у которых во время нагрузочной пробы отмечалась резко положительная проба (выраженная депрессия сегмента ST или падение АД на первой стадии нагрузки), пациенты с недавно перенесенным ИМ, у которых сохранялись приступы покоя, пациенты со сниженной ФВ, а также больные, у которых в предшествующие 6 мес. проводилось ЧКВ или КШ, больные с гемодинамически значимым поражением ствола ЛКА. Частота включения больных с 3–сосудистым поражением также была низкой – 30%. Кроме того, рандомизация проводилась после проведения КАГ, что снизило число пациентов с критическими стенозами, т.к. врачам–исследователям психологически было трудно их рандомизировать в исследование, где с 50% вероятностью они могли попасть в группу медикаментозного лечения.
Интересные данные были получены при отдельном анализе небольшой группы (n=300) пациентов, участвовавших в исследовании COURAGE, которым проводилась сцинтиграфия миокарда. Оказалось, что у небольшой группы пациентов (n=100) с большой и умеренной областью ишемии (с 10% и более объемом ишемизированного миокарда, согласно данным исходной сцинтиграфии миокарда) проведение ЧКВ привело к более выраженному снижению объема ишемизированного миокарда, что сопровождалось достоверным снижением смертности и частоты ИМ.
В исследование BARI 2D было включено 2368 пациентов со стабильной ИБС, страдающих СД 2 типа [11]. Пациенты были рандомизированы к ОМТ, или помимо ОМТ им проводилась реваскуляризация миокарда в виде ЧКВ или коронарного шунтирования (КШ) на усмотрение лечащего врача. Через 5 лет выживаемость между группами достоверно не различалась: 88,3% в группе реваскуляризации и 87,8% в группе медикаментозного лечения (p=0,97). Доля пациентов без неблагоприятных сердечно–сосудистых событий (смерть, ИМ, инсульт) также достоверно не различалась (77,2% в группе реваскуляризации против 75,9% в группе медикаментозной терапии, p=0,70). При отдельном анализе групп ЧКВ и медикаментозной терапии также достоверной разницы выявлено не было. Таким образом, в группе больных СД 2 типа проведение ЧКВ также не приводит к улучшению отдаленного прогноза по сравнению с ОМТ.
В относительно небольшом рандомизированном исследовании JSAP (Japanese Stable Angina Pectoris), проведенном в Японии, 384 пациента со стабильной ИБС низкого риска, направляемые лечащими врачами на инвазивное лечение, были рандомизированы к проведению ОМТ, или наряду с ОМТ им выполнялось ЧКВ [12]. Через 3,3 года наблюдения частота смерти достоверно не различалась между группами (2,9% в группе инвазивного лечения против 3,9% в группе ОМТ), однако частота комбинированной конечной точки (смерть + ОКС) достоверно реже встречалась в группе инвазивного лечения (7,9 и 14,9%, p=0,018). Недостатком данного исследования является небольшое число включенных пациентов, а также использование внутрисосудистого ультразвукового исследования при всех ЧКВ. Этим объясняется увеличение частоты первоначального успеха ЧКВ в исследовании JSAP (99,5%) по сравнению с COURAGE (93%), что, возможно, и является причиной различий в полученных результатах.
Результаты метаанализов
После публикации результатов исследований COURAGE, BARI 2D, JSAP был выполнен ряд метаанализов по той же тематике. В ряде из них были получены противоречащие COURAGE результаты. Так, в метаанализе A. Schomig и соавт., в который вошли данные 17 исследований, было выявлено 20% снижение общей смертности при проведении ЧКВ по сравнению с медикаментозной терапией [13]. Однако в указанный метаанализ был включен ряд исследований, в которых участвовали пациенты с недавно перенесенным ИМ, где ЧКВ, как было указано выше, улучшает прогноз пациентов, а также исследования пациентов с безболевой ишемией миокарда. Поэтому правомочность указанного метаанализа по отношению к больным со стабильной стенокардией вызывает сомнения. В метаанализ A. Jeremias был включен 13 121 пациент из исследований, где сравнивались реваскуляризация миокарда (ЧКВ или КШ) и медикаментозная терапия [14]. Согласно данным этого метаанализа, у больных после реваскуляризации миокарда отмечено снижение общей смертности, но не частоты ИМ. Указанный эффект был более выраженным в группе КШ по сравнению с ЧКВ (OP=0,62 95% CI 0,5–0,77 против OP=0,82 95% CI 0,68–0,99). При этом даже после исключения больных с недавним ИМ указанные различия сохранялись. В 2012 г. был выполнен еще ряд метаанализов, где были получены несколько иные результаты. В метаанализе, выполненном Stergiopoulos, проведение ЧКВ не только не привело к снижению смертности, ИМ и потребности в экстренной реваскуляризации, но и не оказалось более эффективным в плане снижения частоты стенокардии по сравнению с ОМТ [15]. Однако в данный метаанализ были включены не все исследования со стабильной ИБС, кроме того, в некоторые из них также были включены пациенты со стенокардией после перенесенного ИМ. Этого недостатка лишен метаанализ Pursnani, куда были включены исследования, в которых участвовали только пациенты со стабильной стенокардией и не включались больные с ОКС. Строгие критерии отбора больных только со стабильной ИБС, исключение пациентов с КШ, включение в анализ данных по длительности последующего наблюдения за больными делают данный метаанализ самым лучшим на данный момент [16]. Согласно полученным результатам, частота ССС при применении ЧКВ не снижается по сравнению с ОМТ, однако оно действительно на 20% снижает долю пациентов без стенокардии, при этом указанная разница сохранялась во всех проанализированных временных точках 1, 1–5 лет и 5 лет. Была выявлена также интересная временная закономерность: по мере включения более современных исследований, где чаще применялись стенты и более агрессивная медикаментозная терапия, влияние ЧКВ на улучшение прогноза уменьшалось.
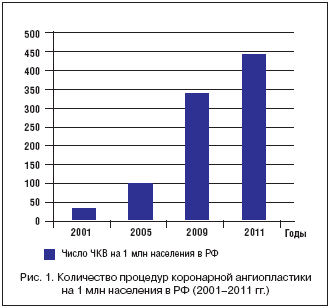
После публикации данных исследования COURAGE, BARI 2D, JSAP, а также указанных метаанализов во всем мире отмечается снижение частоты инвазивных вмешательств у больных со стабильной ИБС. Какие же тенденции наблюдаются в нашей стране? Согласно данным статистики, в РФ наблюдается непрерывный рост числа выполняемых ЧКВ [17]: с 2001 по 2011 г. отмечено 16–кратное увеличение числа выполняемых ЧКВ на 1 млн населения (рис. 1). Несмотря на это, мы все еще отстаем по данному показателю от многих стран Европы. Кроме того, доля ЧКВ, проводимых при ОКС, составляет всего 40,1% от всех ЧКВ при ИБС, что ниже среднеевропейского уровня, который составляет 60%. Т.е. в нашей стране сохраняется парадоксальная ситуация, когда в условиях ограниченного финансирования ЧКВ чаще применяется у больных со стабильной ИБС, где его прогностическая роль не ясна.
В то же время наблюдается рост приверженности пациентов к лечению препаратами, положительное влияние большинства из которых при стабильной ИБС не вызывает сомнений. Хотя надо отметить, что мы и по этим показателям отстаем от лучших центров США, где проводилось исследование COURAGE (табл. 5).
Таким образом, в настоящее время нет убедительных данных, что проведение ЧКВ у больных со стабильной ИБС, получающих ОМТ, приводит к снижению общей, сердечно–сосудистой смертности, нефатального ИМ или потребности в экстренной реваскуляризации. В то же время проведение ЧКВ приводит к значительному снижению выраженности стенокардии по сравнению с медикаментозной терапией. Следует отметить, что дискуссия о прогностическом влиянии ЧКВ продолжается. Критики исследования COURAGE утверждают, что незначительная частота использования СЛП, отсутствие СЛП нового поколения, которые, как было показано в ряде исследований, не только снижают частоту рестеноза стента, но и снижают частоту ИМ по сравнению с непокрытыми стентами и СЛП первого поколения, недостатки дизайна (в частности рандомизация после КАГ и нечеткие критерии ишемии), данные подысследования пациентов с большим объемом ишемизированного миокарда, не позволяет заключить, что данное исследование дало окончательный ответ на вопрос о влиянии ЧКВ на прогноз больных со стабильной ИБС. Кроме того, как уже отмечалось ранее, за последнее время произошел качественный скачок как в медикаментозном лечении, так и технике и фармакологии инвазивного лечения. Поэтому было инициировано крупнейшее исследование International Study of Comparative Health Effectiveness with Medical and Invasive Approaches (ISCHEMIA), в котором ЧКВ + ОМТ и ОМТ будут сравниваться у больных с верифицированной, по крайней мере умеренной, ишемией. При этом будет использоваться весь арсенал современной медикаментозной и инвазивной терапии (в частности СЛП). Планируется включить как минимум 8000 пациентов, что позволит определить даже небольшую разницу в исходах [20].



Литература
1. The World Health Organization the top ten causes of death fact sheet. 2004. Available at: http://www.who.int/mediacentre/factsheets/fs310/en/ index.html. Accessed February 2, 2012.
2. Ribeiro E.E., Silva L.A., Carneiro R. et al. Randomized trial of direct coronary angioplasty versus intravenous streptokinase in acute myocardial infarction // J. Am. Coll. Cardiol. 1993. Vol. 22. P. 376–380.
3. The Fragmin and Fast Revascularization During Instability in Coronary Artery Disease (FRISC) Investigators. Invasive compared with non–inva–sive treatment in unstable coronary–artery disease: FRISC–II prospective randomised multicentre study // Lancet. 1999. Vol. 354. P. 708.
4. 2011 ACCF/AHA/SCAI Guideline for Percutaneous Coronary Intervention: A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines and the Society for Cardiovascular Angiography and Interventions // Circulation. 2011. Vol. 124(23). P. e574–e651.
5. Folland E.D., Hartigan P.M., Parisi A.F. Percutaneous transluminal coronary angioplasty versus medical therapy for stable angina pectoris: outcomes for patients with double–vessel versus single–vessel coronary artery dis–ease in a Veterans Affairs Cooperative randomized trial. Veterans Affairs ACME InvestigatorS // J. Am. Coll. Cardiol. 1997. Vol. 29. P.1505–1511.
6. Coronary angioplasty versus medical therapy for angina: the second Randomised Intervention Treatment of Angina (RITA2) trial // Lancet. 1997. Vol. 350. P. 461468.
7. Hueb W.A., Soares P.R., Almeida De Oliveira S. et al. Five–year follow–op of the medicine, angioplasty, or surgery study (MASS): A prospective, random¬ized trial of medical therapy, balloon angioplasty, or bypass surgery for single proximal left anterior descending coronary artery stenosis // Circulation. 1999. Vol. 100(19 Suppl). P. II107–II113.
8. Hueb W., Lopes N.H., Gersh B.J. et al. Five–year follow–up of the Medicine, Angioplasty, or Surgery Study (MASS II): a randomized controlled clinical trial of 3 therapeutic strategies for multivessel coronary artery disease // Circulation. 2007. Vol.115. P.1082–1089.
9. Pfisterer M. Trial of Invasive versus Medical therapy in Elderly patients Investigators. Long–term outcome in elderly patients with chronic an¬gina managed invasively versus by optimized medical therapy: four–year follow–up of the randomized Trial of Invasive versus Medical therapy in Elderly patients (TIME) // Circulation. 2004. Vol. 110. P.1213–1218.
10. Boden W.E., O’Rourke R.A., Teo K.K. et al. Optimal medical therapy with or without PCI for stable coronary disease // N. Engl. J. Med. 2007. Vol. 356. P. 15031516.
11. Dagenais G.R., Lu J., Faxon D.P. et al. Bypass Angioplasty Revascularization Investigation2 Diabetes (BARI 2D) Study Group. Effects of optimal medical treatment with or without coronary revascularization on angina and subsequent revascularizations in patients with type 2 diabetes mellitus and stable ischemic heart disease // Circulation. 2011. Vol. 123. P.1492–1500.
12. Nishigaki K., Yamazaki T., Kitabatake A. et al. Japanese Stable Angina Pectoris Study Investigators. Percutaneous coronary intervention plus medical therapy reduces the incidence of acute coronary syndrome more effectively than initial medical therapy only among patients with low–risk coronary artery disease a randomized, comparative, multicenter study // JACC Cardiovasc. Interv. 2008. Vol. 1. P. 469–479.
13. Schomig A., Mehilli J., de Waha A. et al. A meta–analysis of 17 randomized trials of a percutaneous coronary intervention–based strategy in patients with stable coronary artery disease // J. Am. Coll. Cardiol. 2008. Vol. 52.
14. Jeremias A., Kaul S., Rosengart T.K. et al. The impact of revascularization on mortality in patients with nonacute coronary artery disease // Am. J. Med. 2009. Vol. 122. P. 152–161.
15. Stergiopoulos K., Brown D.L. Initial coronary stent implantation with medical therapy vs medical therapy alone for stable coronary artery disease // Arch. Intern. Med. 2012. Vol. 172. P. 312–319.
16. Pursnani S., Korley F., Gopaul R. et al. Coronary Intervention Versus Optimal Medical Therapy in Stable Coronary Artery Disease. A Systematic Review and Meta–Analysis of Randomized Clinical Trials. // Circ. Cardiovasc. Interv. 2012. Vol. 5. P. 476–490.
17. Бокерия Л.А., Алекян Б.Г. Рентгенэндоваскулярная диагностика и лечение заболеваний сердца и сосудов в Российской Федерации – 2011 год.– М.: Издательство НЦССХ им. А.Н. Бакулева РАМН, 2012.
18. Карпов Ю.А., Самко А.Н., Буза В.В. Коронарная ангиопластика и стентирование. – М.: Медицинское информационное агентство, 2010.
19. Karpov Y., Buza V. Pre–procedure C–reactive Protein and Erythrocyte Sedimentation Rate but not Lipoprotein–associated Phospholipase A2 Predict Clinical Outcomes after Drug–eluting Stents Implantation in Patients with Stable Coronary Disease on Chronic Statin Therapy .. AHA 2012. Abstract Poster Board Number: 2026.
20. International Study of Comparative Health Effectiveness with Medical and Invasive Approaches (ISCHEMIA) home page. 2012. Available at: https://www.ischemiatrial.org. Accessed June 11, 2012.












