Крупным исследованием, доказавшим преимущества хлорталидона, явилось рандомизированное контролируемое двойное слепое исследование ALLHAT (The Antihypertensive and
Всего в исследовании ALLHAT приняли участие 42 418 больных в возрасте старше 55 лет с АГ
Больные были рандомизированы в группы лечения хлорталидоном, лизиноприлом, амлодипином и доксазозином в соотношении 1,7:1:1:1. Всего в группу леченных диуретиком вошли 15 225 больных, антагонистом кальция — 9048, иАПФ — 9054 и
На первом этапе назначали хлорталидон в дозе 12,5–25 мг/сут, амлодипин — 2,
Первичной конечной точкой в ALLHAT считали смерть от ишемической болезни сердца (ИБС) и нефатальный инфаркт миокарда. Вторичными конечными точками являлись: смерть от любой причины, фатальный и нефатальный инсульт, все коронарные эпизоды (включая первичную конечную точку, проведение коронарной реваскуляризации и госпитализацию по поводу стенокардии), все эпизоды
В 2000 г. было досрочно приостановлено лечение в группе, где базовым препаратом являлся доксазозин. Общий срок наблюдения к моменту преждевременного прекращения лечения в этой группе составил около 4 лет. Различий с другими группами по частоте достижения первичной конечной точки (смерть от ИБС и инфаркт миокарда) не отмечалось, но среди принимавших доксазозин больных достоверно выше были частота инсультов, новых случаев сердечной недостаточности и суммарное число эпизодов, связанных с
В группе, получавшей хлорталидон, уровень снижения систолического артериального давления (САД) через 5 лет наблюдения был достоверно больше, чем в группе амлодипина (на 0,8 мм рт. ст., р=0,03) и лизиноприла (на 2 мм рт. ст., р<0,001). Снижение диастолического артериального давления (ДАД) в группе хлорталидона через 5 лет не отличалось от такового в группе лизиноприла, тогда как в группе амлодипина оно было больше на 0,8 мм рт. ст. (р<0,001). При этом исходное АД не различалось между группами и в среднем составляло 146/84 мм рт. ст. Через 5 лет АД составило в среднем: в группе хлорталидона — 134/75 мм рт. ст., в группе амлодипина — 135/75 мм рт. ст. и в группе лизиноприла — 136/75 мм рт. ст. Целевое АД достигнуто в группе хлорталидона в 68,2%, в группе амлодипина — в 66,3% (р=0,09), в группе лизиноприла — в 61,2% случаев (p<0,001). При этом значительная часть пациентов (63%) была вынуждена принимать более одного препарата [2]. Следовательно, в группе хлорталидона зафиксированы большее снижение уровня АД и больший процент достижения целевого АД.
По первичной конечной точке (смерть от ИБС плюс нефатальный инфаркт миокарда) различий между тремя группами не было [2]. Анализ общей смертности также не выявил преимуществ
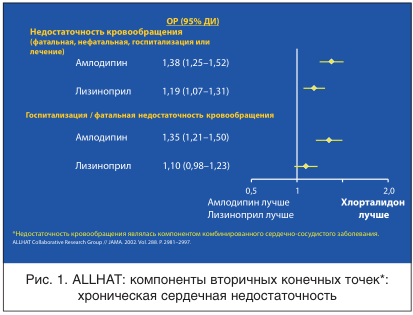
Также в группе хлорталидона отмечена достоверно меньшая частота развития инсультов (на 15%) по сравнению с группой больных, для которых базовым препаратом являлся лизиноприл [2]. Анализ подгрупп показал, что в наибольшей степени риск инсульта в группе иАПФ возрастал у чернокожих больных и пациентов без СД. Кроме того, в группе больных, леченных лизиноприлом, чаще, чем в группе хлорталидона, отмечались стенокардия (требовавшая госпитализации или изменения терапии) и необходимость проведения реваскуляризации. Большей при применении лизиноприла была и частота достижения комбинированных
Основной итог исследования ALLHAT состоит в том, что ни один из сравниваемых с хлорталидоном препаратов не продемонстрировал никаких преимуществ. На основании результатов исследования ALLHAT в качестве базовой антигипертензивной терапии следует рекомендовать диуретик хлорталидон.
Организаторами исследования ALLHAT была спланирована и продленная фаза, целью которой стало выявление заболеваемости и смертности среди участников исследования ALLHAT в течение 8–13 лет после рандомизации для определения влияния антигипертензивной терапии вышеперечисленными антигипертензивными препаратами, проводимой на первом этапе, на долгосрочную перспективу [4]. Это было рандомизированное контролируемое многоцентровое двойное слепое исследование. Из 33 357 пациентов, получавших антигипертензивную терапию хлорталидоном, амлодипином или лизиноприлом при проведении исследования ALLHAT, были исключены 553 участника из Канады, таким образом, проанализировали данные 32 804 участников. Средняя продолжительность периода последующего наблюдения, включая период после проведения исследования, была равна 8,8 года, а максимальный период последующего наблюдения достигал 12,9 года [4]. Первичная конечная точка —
Результаты исследования SHEP (Systolic Hypertension in the Elderly Program) также свидетельствуют в пользу высокой эффективности применения хлорталидона по сравнению с плацебо у пожилых больных с АГ [5]. Целью данного многоцентрового рандомизированного двойного слепого
На момент начала исследования средний возраст участников составил 71,6±6,7 года, средний уровень АД — 170,3±9,4/76,6±9,7 мм рт. ст., инфаркт миокарда в анамнезе отмечен у 5% больных, инсульт в анамнезе — у 1,4% пациентов, СД имели 10% больных [5]. В группе хлорталидона АД достоверно снизилось на 26,5 мм рт. ст. (со 170,5 до 144 мм рт. ст.). При этом общее количество инсультов в группе хлорталидона было на 36% меньше, чем в группе плацебо. Снижение относительного риска (ОР) нефатального инсульта составило 0,63 (95% ДИ 0,49–0,82). Общая смертность снизилась на 13%, количество
Исследование SHEP включало и долгосрочный период наблюдения, целью которого являлось определение увеличения продолжительности жизни у участников, которых распределили в произвольном порядке для получения активной терапии в период последующего наблюдения продолжительностью 22 года [6]. Оценивали
В интервенционном исследовании MRFIT (Multiple Risk Factor Intervention Trial) по изучению множественных факторов риска основной целью было изучение
В результате проведенного исследования обнаружено, что хлорталидон по сравнению с гидрохлоротиазидом обеспечивает снижение относительного риска
В двойном слепом рандомизированном
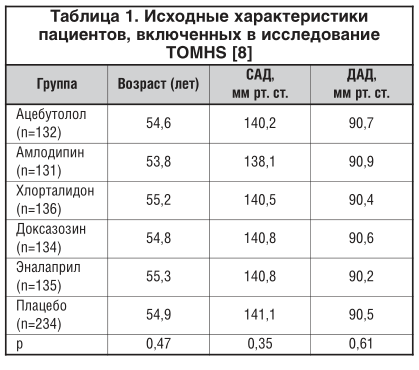
Полученные результаты исследования TOMHS свидетельствуют о том, что снижение САД отмечено в группе хлорталидона (рис. 2). Также отмечено, что хлорталидон снижает массу миокарда ЛЖ более значимо по сравнению с другими антигипертензивными препаратами (рис. 3) [8].
В исследование HDFP (Hypertension Detection and
Вопреки исходным представлениям о том, что постоянный прием антигипертензивных препаратов, особенно обладающих диуретическим эффектом, будет плохо переноситься больными, более 80% пациентов, рандомизированных к непрерывной антигипертензивной терапии, оказались приверженными ей и более чем у 75% из них было достигнуто целевое ДАД [9]. Более того, было установлено, что постоянная антигипертензивная терапия с использованием хлорталидона позволяет добиваться значительного снижения общей смертности по сравнению с теми, кто получал антигипертензивную терапию эпизодически; это различие оставалось статистически достоверным независимо от степени повышения АД, возраста, пола и расы [10, 11]. Так, пятилетняя смертность уменьшилась на 17% в основной группе по сравнению с контрольной (6,4% и 7,7% соответственно, p<0,01) [11]. Прогностические преимущества постоянной антигипертензивной терапии объяснялись в первую очередь достоверным, по сравнению с группой, где антигипертензивные препараты принимали эпизодически, снижением АД: разница в снижении ДАД составила 6,3 мм рт. ст. в первый год наблюдения и 4,9 мм рт. ст. — на пятый год наблюдения [11].
В группе 1 отмечено достоверно (р<0,01) меньше (на 34,5%) инсультов (1,9%), чем в группе 2 (2,9%) [12]. При этом в основной группе отмечено меньшее количество как фатальных, так и нефатальных инсультов (0,53% и 1,33% соответственно) по сравнению с контрольной группой (0,95% и 1,94% соответственно). Анализ подгрупп показал, что риск инсульта в группе 1 был ниже у лиц обоего пола, во всех возрастных группах (30–49, 50–59, 60–69 лет — 26,7%, 29,0% и 45,5% соответственно), у лиц различной расовой принадлежности, а также при различном исходном уровне ДАД (90–104 мм рт. ст., 105–114 мм рт. ст. и >115 мм рт. ст. — 31,8%, 35,1%, 45,3% соответственно) [12].
Через 8 лет после окончания программы HDFP авторы проанализировали результаты продленной фазы [13]. В группе 1 отмечено уменьшение количества принимаемых антигипертензивных препаратов, тогда как в группе 2, напротив, их количество выросло. Средний уровень ДАД повысился в группе 1 и снизился группе 2, однако все равно сохранялась разница между группами — 1,1 мм рт. ст. (86,5 мм рт. ст. — в основной группе и 87,6 мм рт. ст. — в контрольной группе). Число больных с контролируемым АД (ДАД менее 90 мм рт. ст.) уменьшилось в основной группе на 8,9%, а в контрольной группе увеличилось на 2,9%, разница между группами составила 5,9%, но все равно в пользу основной группы регулярного приема антигипертензивных препаратов (для сравнения: на конец основного исследования была 17,7%). Общая смертность
Через 12 лет наблюдения уровень АД
Следовательно, программа HDFP выявила несомненные преимущества регулярной антигипертензивной терапии на основе хлорталидона.
Хлорталидон — тиазидоподобный сульфаниламидный диуретик с выраженным по длительности действием [15]. По фармакодинамике препарат подобен гидрохлоротиазиду. Фармакологическое действие — гипотензивное, диуретическое. Угнетает реабсорбцию ионов Na+ и Cl- в дистальных и, частично, проксимальных канальцах, способствует выведению ионов K+, Mg2+ и воды, задерживает Ca2+. Уменьшая содержание Na+ в сосудистой стенке, снижает ее чувствительность к сосудосуживающим влияниям. Уменьшает объем внеклеточной жидкости и плазмы крови, минутный объем сердца, задерживает выведение мочевой кислоты, ионов кальция.
Для фармакокинетики хлорталидона характерны следующие особенности. Он абсорбируется после приема внутрь за 10 ч, имеет нелинейную кинетику выведения.
Гипотензивный эффект развивается постепенно, достигая максимума через 2–4 нед. после начала лечения. Диуретический эффект начинается через 2–4 ч после приема препарата, достигает максимума через 12 ч и продолжается 2–3 сут. Экскретируется он в основном с мочой в неизмененном виде, а также с желчью. У пациентов пожилого возраста выведение замедляется по сравнению с больными молодого и среднего возраста, абсорбция не меняется.
Показания — АГ, отечный синдром различной этиологии (хроническая сердечная недостаточность, нефротический синдром, цирроз печени). Дозировку устанавливают индивидуально. При АГ — 25 мг 1 р./сут. При необходимости доза может быть повышена до 50–100 мг/сут. После достижения эффекта переходят на поддерживающую терапию в минимальной эффективной дозе. При отечном синдроме применяют в дозе 50–100 мг 1 р./сут, при необходимости — до 200 мг, после достижения эффекта переходят на поддерживающую терапию.
Лекарственное взаимодействие. При одновременном применении с глюкокортикостероидами, амфотерицином B, карбеноксолоном повышается риск развития тяжелой гипокалиемии. При одновременном применении с нестероидными противовоспалительными препаратами возможно снижение диуретического и антигипертензивного действия хлорталидона. При одновременном применении с препаратами наперстянки возможно повышение риска токсического действия препаратов наперстянки вследствие гипокалиемии, обусловленной действием хлорталидона. При одновременном применении лития карбоната повышаются концентрация лития в плазме крови и риск развития интоксикации литием.
Проникает через плацентарный барьер. Во время беременности противопоказан при АГ. В остальных случаях применение возможно только по строгим показаниям в минимальной эффективной дозе и когда ожидаемая польза терапии для матери превышает потенциальный риск для плода. Хлорталидон выделяется с грудным молоком. При необходимости применения в период лактации грудное вскармливание следует прекратить.
Побочные действия. Со стороны пищеварительной системы: возможны тошнота, рвота, диарея, запор, потеря аппетита. Со стороны центральной нервной системы и периферической нервной системы: возможны головная боль, слабость, парестезии, головокружение. Со стороны
Противопоказания. Анурия, тяжелая почечная и печеночная недостаточность, гипокалиемия, гипонатриемия, гиперкальциемия, гиперурикемия, гипохлоремический алкалоз, АГ при беременности, повышенная чувствительность к хлорталидону и сульфаниламидам.
В ближайшем будущем на фармацевтическом рынке России появится фиксированная комбинация (ФК) блокатора рецепторов ангиотензина II (БРА) азилсартана с хлорталидоном (Эдарби Кло). Таким образом, это будет первая фиксированная комбинация не только среди ФК БРА с диуретиками, но и среди ФК иАПФ с диуретиками, где в качестве диуретика используется хлорталидон. В настоящее время все ФК БРА с диуретиком в качестве диуретика содержат гидрохлоротиазид, а среди ФК иАПФ + диуретик одна в качестве диуретика содержит индапамид, а все остальные — гидрохлоротиазид. Появление ФК БРА с хлорталидоном, несомненно, расширит наши возможности в снижении риска у больных с АГ, учитывая огромный доказательный потенциал как класса БРА, так и хлорталидона.












