–Я—А–µ–і—Л–і—Г—Й–∞—П –≤–µ—А—Б–Є—П —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є –Х–Ю–Р–У/–Х–Ю–Ъ 2003 –≥. [2] –±—Л–ї–∞ –њ–Њ–Ј–Є—В–Є–≤–љ–Њ –≤–Њ—Б–њ—А–Є–љ—П—В–∞ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Њ–±—Й–µ—Б—В–≤–µ–љ–љ–Њ—Б—В—М—О –Љ–Є—А–∞, –Њ–Ї–∞–Ј–∞–≤—И–Є—Б—М –Ј–∞ 2 –њ–Њ—Б–ї–µ–і–љ–Є—Е –≥–Њ–і–∞ —Б–∞–Љ–Њ–є —З–∞—Б—В–Њ —Ж–Є—В–Є—А—Г–µ–Љ–Њ–є —Б—В–∞—В—М–µ–є –≤ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–є –ї–Є—В–µ—А–∞—В—Г—А–µ. –Ю–і–љ–∞–Ї–Њ –≤ —В–µ—З–µ–љ–Є–µ –њ–Њ—Б–ї–µ–і—Г—О—Й–Є—Е –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е –ї–µ—В –њ–Њ—П–≤–Є–ї–Є—Б—М –љ–Њ–≤—Л–µ –і–∞–љ–љ—Л–µ –њ–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є –ї–µ—З–µ–љ–Є—О –Р–У, —З—В–Њ —Б—В–∞–ї–Њ –Њ—Б–љ–Њ–≤–љ–Њ–є –њ—А–Є—З–Є–љ–Њ–є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –≤–љ–µ—Б–µ–љ–Є—П –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤ –Љ–µ—В–Њ–і–Є—З–µ—Б–Ї–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є. –Я—А–Є —Б–Њ–Ј–і–∞–љ–Є–Є –љ–Њ–≤–Њ–≥–Њ –≤–∞—А–Є–∞–љ—В–∞ –і–Њ–Ї—Г–Љ–µ–љ—В–∞ —Н–Ї—Б–њ–µ—А—В—Л —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ–≤–∞–ї–Є—Б—М —В–µ–Љ–Є –ґ–µ, —З—В–Њ –Є —А–∞–љ—М—И–µ –њ–Њ–ї–Њ–ґ–µ–љ–Є—П–Љ–Є: –Њ–њ–Є—А–∞—В—М—Б—П –љ–∞ –≤—Б–µ –і–Њ—Б—В—Г–њ–љ—Л–µ –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М—Б—В–≤–∞ –≤ –Ї–ї—О—З–µ–≤—Л—Е –≤–Њ–њ—А–Њ—Б–∞—Е –ї–µ—З–µ–љ–Є—П –Р–У, –≤–Ї–ї—О—З–∞—П –љ–∞–±–ї—О–і–∞—В–µ–ї—М–љ—Л–µ –Є –і—А—Г–≥–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П; –Є–Ј–±–µ–≥–∞—В—М –ґ–µ—Б—В–Ї–Њ–є –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є –њ–Њ —Г—А–Њ–≤–љ—О –і–Њ–Ї–∞–Ј–∞–љ–љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П; —Б–∞–Љ–Є —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –і–Њ–ї–ґ–љ—Л –Є–Љ–µ—В—М —Б–Ї–Њ—А–µ–µ –Њ–±—А–∞–Ј–Њ–≤–∞—В–µ–ї—М–љ–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ, —З–µ–Љ —З–Є—Б—В–Њ —А–µ–≥–ї–∞–Љ–µ–љ—В–Є—А—Г—О—Й–Є–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є—П –≤—А–∞—З–∞. –Ф–µ–є—Б—В–≤–Є—В–µ–ї—М–љ–Њ, –Њ–±—А–∞—Й–∞–µ—В –љ–∞ —Б–µ–±—П –≤–љ–Є–Љ–∞–љ–Є–µ —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Њ–±—К–µ–Љ–∞ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є: —Б 43 —Б—В—А–∞–љ–Є—Ж (342 –Є—Б—В–Њ—З–љ–Є–Ї–∞ –≤ –њ–µ—А–µ—З–љ–µ –ї–Є—В–µ—А–∞—В—Г—А—Л) –≤ 2003 –≥. –і–Њ 82 —Б—В—А–∞–љ–Є—Ж (825 –Є—Б—В–Њ—З–љ–Є–Ї–Њ–≤) –≤ 2007 –≥. –Ф–ї—П –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є—Е –≤—А–∞—З–µ–є, –ґ–µ–ї–∞—О—Й–Є—Е –њ–Њ–ї—Г—З–Є—В—М –≤ —Б–Њ–Ї—А–∞—Й–µ–љ–љ–Њ–Љ –≤–Є–і–µ —Б–Њ–≤–µ—В—Л –њ–Њ –≤–µ–і–µ–љ–Є—О –±–Њ–ї—М–љ–Њ–≥–Њ, –≤ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П—Е –Є–Љ–µ—О—В—Б—П —Б–њ–µ—Ж–Є–∞–ї—М–љ—Л–µ —А–∞–Ј–і–µ–ї—Л, –њ–µ—А–µ—З–Є—Б–ї—П—О—Й–Є–µ –Њ—Б–љ–Њ–≤–љ—Л–µ –њ–Њ–ї–Њ–ґ–µ–љ–Є—П –њ–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є –ї–µ—З–µ–љ–Є—О, –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –Ї–Њ—В–Њ—А—Л—Е —В–∞–Ї–ґ–µ —Г–≤–µ–ї–Є—З–Є–ї–Њ—Б—М —Б 16 –і–Њ 22.
–Я–Њ—Б–ї–µ –і–µ—В–∞–ї—М–љ–Њ–≥–Њ —А–∞—Б—Б–Љ–Њ—В—А–µ–љ–Є—П –љ–Њ–≤—Л—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є –њ–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є –ї–µ—З–µ–љ–Є—О –Р–У —Е–Њ—В–µ–ї–Њ—Б—М –±—Л –Њ—В–Љ–µ—В–Є—В—М –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –њ—А–Є–љ—Ж–Є–њ–Є–∞–ї—М–љ–Њ –љ–Њ–≤—Л—Е –њ–Њ–Ј–Є—Ж–Є–є, –∞ —В–∞–Ї–ґ–µ —В–µ—Е –њ–Њ–ї–Њ–ґ–µ–љ–Є–є, –Ї–Њ—В–Њ—А—Л–µ —Г—И–ї–Є –≤ –Є—Б—В–Њ—А–Є—О.
–£—А–Њ–≤–µ–љ—М –Р–Ф –Є –і–Є–∞–≥–љ–Њ–Ј –Р–У
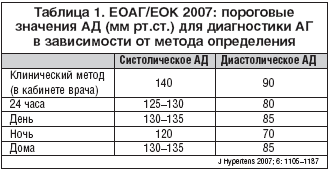
–Ъ–ї—О—З–µ–≤–∞—П –њ–Њ–Ј–Є—Ж–Є—П – —Н—В–Њ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ –Є –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П —Г—А–Њ–≤–љ–µ–є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П (–Р–Ф) (—В–∞–±–ї. 1), –Ї–Њ—В–Њ—А–∞—П –Њ—Б—В–∞–ї–∞—Б—М –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –њ—А–µ–ґ–љ–µ–є. –Т–Љ–µ—Б—В–µ —Б —В–µ–Љ –Є–Ј –љ–µ–µ –њ–Њ–ї–љ–Њ—Б—В—М—О –Є—Б–Ї–ї—О—З–µ–љ—Л —В–∞–Ї–Є–µ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П –Р–У –њ–Њ —Г—А–Њ–≤–љ—О –Р–Ф, –Ї–∞–Ї –Љ—П–≥–Ї–∞—П, —Г–Љ–µ—А–µ–љ–љ–∞—П –Є —В—П–ґ–µ–ї–∞—П, –Ї–Њ—В–Њ—А—Л–µ –Љ–Њ–≥—Г—В –љ–µ–њ—А–∞–≤–Є–ї—М–љ–Њ —В—А–∞–Ї—В–Њ–≤–∞—В—М—Б—П –њ—А–Є —Б–Њ–њ–Њ—Б—В–∞–≤–ї–µ–љ–Є–Є —Б –Њ–±—Й–Є–Љ —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л–Љ —А–Є—Б–Ї–Њ–Љ. –≠–Ї—Б–њ–µ—А—В—Л –њ–Њ—Б—З–Є—В–∞–ї–Є –љ–µ—Ж–µ–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ—Л–Љ –≤–≤–µ–і–µ–љ–Є–µ —В–∞–Ї–Њ–є –Ї–∞—В–µ–≥–Њ—А–Є–Є –Р–Ф, –Ї–∞–Ї –њ—А–µ–і–≥–Є–њ–µ—А—В–Њ–љ–Є—П, —Б–Њ–≥–ї–∞—Б–љ–Њ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П–Љ –Ю–±—К–µ–і–Є–љ–µ–љ–љ–Њ–≥–Њ –љ–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ –Ї–Њ–Љ–Є—В–µ—В–∞ –°–®–Р 2003 –≥. [3].
–Т –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Њ–Љ –њ–ї–∞–љ–µ –Ї–Њ–љ–Ї—А–µ—В–Є–Ј–Є—А—Г—О—В—Б—П —Ж–Є—Д—А—Л –Р–Ф –і–ї—П –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–Є –і–Є–∞–≥–љ–Њ–Ј–∞ –Р–У –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –Љ–µ—Б—В–∞ –Є –Љ–µ—В–Њ–і–∞ –Є–Ј–Љ–µ—А–µ–љ–Є—П –љ–∞ –њ—А–Є–µ–Љ–µ —Г –≤—А–∞—З–∞, —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ –і–Њ–Љ–∞ –Є –њ–Њ –і–∞–љ–љ—Л–Љ —Б—Г—В–Њ—З–љ–Њ–≥–Њ –Љ–Њ–љ–Є—В–Њ—А–Є—А–Њ–≤–∞–љ–Є—П (—В–∞–±–ї. 1). –Т–њ–µ—А–≤—Л–µ –љ–∞—А—П–і—Г —Б —Г–ґ–µ –Є–Ј–≤–µ—Б—В–љ—Л–Љ —Д–µ–љ–Њ–Љ–µ–љ–Њ–Љ «–≥–Є–њ–µ—А—В–Њ–љ–Є—П –±–µ–ї–Њ–≥–Њ —Е–∞–ї–∞—В–∞» –Є–ї–Є «–Є–Ј–Њ–ї–Є—А–Њ–≤–∞–љ–љ–∞—П –Њ—Д–Є—Б–љ–∞—П –≥–Є–њ–µ—А—В–Њ–љ–Є—П» –і–ї—П «–Є–Ј–Њ–ї–Є—А–Њ–≤–∞–љ–љ–Њ–є –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є» –≤–≤–Њ–і–Є—В—Б—П –њ–Њ–љ—П—В–Є–µ «–Љ–∞—Б–Ї–Є—А–Њ–≤–∞–љ–љ–∞—П –≥–Є–њ–µ—А—В–Њ–љ–Є—П», –њ—А–Є –Ї–Њ—В–Њ—А–Њ–є –њ–Њ–≤—Л—И–µ–љ–љ—Л–µ —Ж–Є—Д—А—Л –Р–Ф —А–µ–≥–Є—Б—В—А–Є—А—Г—О—В—Б—П —В–Њ–ї—М–Ї–Њ –≤ –і–Њ–Љ–∞—И–љ–Є—Е —Г—Б–ї–Њ–≤–Є—П—Е. –Т–≤–µ–і–µ–љ—Л –љ–Њ–≤—Л–µ —А–∞–Ј–і–µ–ї—Л –њ–Њ –Њ—Ж–µ–љ–Ї–µ –і–Є–љ–∞–Љ–Є–Ї–Є –Р–Ф –≤–Њ –≤—А–µ–Љ—П –љ–∞–≥—А—Г–Ј–Њ—З–љ—Л—Е —В–µ—Б—В–Њ–≤ –Є –µ–≥–Њ –Ј–љ–∞—З–µ–љ–Є—О, —В–∞–Ї–ґ–µ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П —Ж–µ–љ—В—А–∞–ї—М–љ–Њ–≥–Њ –Ї—А–Њ–≤—П–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П.
–°—В—А–∞—В–Є—Д–Є–Ї–∞—Ж–Є—П —А–Є—Б–Ї–∞
–Я–Њ–≤—Л—И–µ–љ–љ–Њ–µ –Р–Ф —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Є–Љ –Є–Ј –Њ—Б–љ–Њ–≤–љ—Л—Е –љ–µ–Ј–∞–≤–Є—Б–Є–Љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –Є–љ—Б—Г–ї—М—В–∞ –Є –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ–Є —Б–µ—А–і—Ж–∞ (–Ш–С–°), –∞ —В–∞–Ї–ґ–µ —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є: –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ (–Ш–Ь) –Є —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є [1,2].
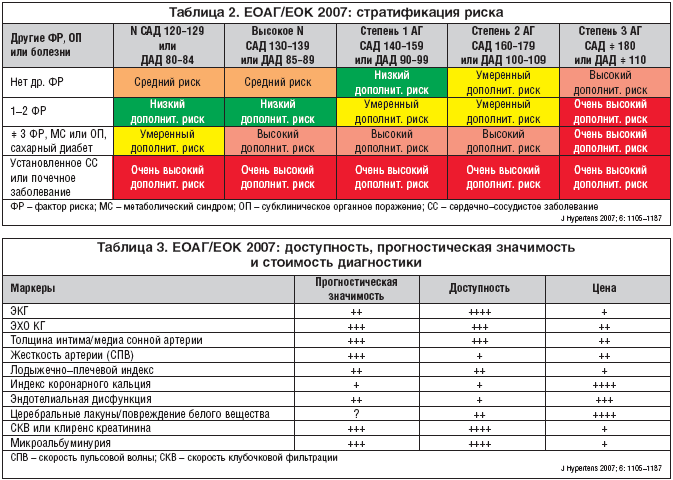
–Ю–і–љ–Њ –Є–Ј –Њ—Б–љ–Њ–≤–љ—Л—Е –њ–Њ–ї–Њ–ґ–µ–љ–Є–є —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є – —Б—В—А–∞—В–Є—Д–Є–Ї–∞—Ж–Є—П —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є, –Є–ї–Є –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ –њ—А–Њ–≥–љ–Њ–Ј–∞, –љ–∞ –Њ—Б–љ–Њ–≤–µ –Ї–Њ—В–Њ—А–Њ–є –Ї–Њ–љ—Б—В—А—Г–Є—А—Г–µ—В—Б—П —Б—В—А–∞—В–µ–≥–Є—П –ї–µ—З–µ–љ–Є—П –±–Њ–ї—М–љ–Њ–≥–Њ. –Я–µ—А–µ—З–µ–љ—М —Г–ґ–µ —А–∞–љ–µ–µ —Г—З–Є—В—Л–≤–∞–µ–Љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞ (–§–†) –њ–Њ–њ–Њ–ї–љ–Є–ї—Б—П –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є–µ–є –љ–∞—В–Њ—Й–∞–Ї –Є –љ–∞—А—Г—И–µ–љ–љ—Л–Љ —В–µ—Б—В–Њ–Љ —В–Њ–ї–µ—А–∞–љ—В–љ–Њ—Б—В–Є –Ї –≥–ї—О–Ї–Њ–Ј–µ; —Г–ґ–µ—Б—В–Њ—З–Є–ї–Є—Б—М —В—А–µ–±–Њ–≤–∞–љ–Є—П –Ї –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—О –і–Є—Б–ї–Є–њ–Є–і–µ–Љ–Є–Є –Є, —З—В–Њ –≤–µ—Б—М–Љ–∞ —Б–Є–Љ–њ—В–Њ–Љ–∞—В–Є—З–љ–Њ, –і–µ–Ј–∞–≤—Г–Є—А–Њ–≤–∞–љ –њ–Њ–≤—Л—И–µ–љ–љ—Л–є —Г—А–Њ–≤–µ–љ—М –°–—А–µ–∞–Ї—В–Є–≤–љ–Њ–≥–Њ –±–µ–ї–Ї–∞ (–°–†–С) –Ї–∞–Ї —Д–∞–Ї—В–Њ—А –њ—А–Њ–≥–љ–Њ–Ј–∞. –†–∞–Ј–і–µ–ї «–Я–Њ—А–∞–ґ–µ–љ–Є–µ –Њ—А–≥–∞–љ–Њ–≤––Љ–Є—И–µ–љ–µ–є» –Є–Ј–Љ–µ–љ–µ–љ –љ–∞ —А–∞–Ј–і–µ–ї «–°—Г–±–Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –њ–Њ—А–∞–ґ–µ–љ–Є–µ –Њ—А–≥–∞–љ–Њ–≤». –°—А–µ–і–Є —Н—В–Є—Е –Љ–∞—А–Ї–µ—А–Њ–≤ –њ–Њ—П–≤–ї—П—О—В—Б—П –≤–њ–µ—А–≤—Л–µ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ –ї–Њ–і—Л–ґ–µ—З–љ–Њ––њ–ї–µ—З–µ–≤–Њ–≥–Њ –Є–љ–і–µ–Ї—Б–∞ (<0,9) –Є —Б–Ї–Њ—А–Њ—Б—В–Є –њ—Г–ї—М—Б–Њ–≤–Њ–є –≤–Њ–ї–љ—Л (>12 –Љ/—Б).
–£–њ–Њ–Љ–Є–љ–∞–µ—В—Б—П –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–є —Б–Є–љ–і—А–Њ–Љ, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –Њ–љ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В –Ї–ї—Г–±–Њ–Ї –§–†, —З–∞—Б—В–Њ –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ—Л—Е —Б –њ–Њ–≤—Л—И–µ–љ–љ—Л–Љ –Р–Ф –Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞—О—Й–Є—Е –Ї–∞—А–і–Є–Њ–≤–∞—Б–Ї—Г–ї—П—А–љ—Л–є —А–Є—Б–Ї. –Ю–і–љ–∞–Ї–Њ –љ–µ –і–µ–ї–∞–µ—В—Б—П –≤—Л–≤–Њ–і –Њ —В–Њ–Љ, —З—В–Њ –Њ–љ –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї—Г—О —Б—Г—Й–љ–Њ—Б—В—М. –†–∞—Б—И–Є—А–µ–љ –њ–µ—А–µ—З–µ–љ—М –њ–Њ—З–µ—З–љ—Л—Е –Љ–∞—А–Ї–µ—А–Њ–≤ –њ–Њ—А–∞–ґ–µ–љ–Є—П —Н—В–Њ–≥–Њ –Њ—А–≥–∞–љ–∞ —Б –≤–Ї–ї—О—З–µ–љ–Є–µ–Љ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П –Ї–ї–Є—А–µ–љ—Б–∞ –Ї—А–µ–∞—В–Є–љ–Є–љ–∞ –њ–Њ —Д–Њ—А–Љ—Г–ї–µ Cockroft–Gault –Є–ї–Є —Б–Ї–Њ—А–Њ—Б—В–Є –Ї–ї—Г–±–Њ—З–Ї–Њ–≤–Њ–є —Д–Є–ї—М—В—А–∞—Ж–Є–Є –њ–Њ —Д–Њ—А–Љ—Г–ї–µ MDRD. –Ь–Є–Ї—А–Њ–∞–ї—М–±—Г–Љ–Є–љ—Г—А–Є—П —Б–µ–є—З–∞—Б —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞–µ—В—Б—П –Ї–∞–Ї —Б—Г—Й–µ—Б—В–≤–µ–љ–љ—Л–є –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В –Њ—Ж–µ–љ–Ї–Є –Њ—А–≥–∞–љ–љ–Њ–≥–Њ –њ–Њ—А–∞–ґ–µ–љ–Є—П, –њ–Њ—В–Њ–Љ—Г —З—В–Њ –µ–µ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ – –њ—А–Њ—Б—В–Њ–є –Є –Њ—В–љ–Њ—Б–Є—В–µ–ї—М–љ–Њ –љ–µ–і–Њ—А–Њ–≥–Њ–є –Љ–µ—В–Њ–і. –Ъ–Њ–љ—Ж–µ–љ—В—А–Є—З–µ—Б–Ї–∞—П –≥–Є–њ–µ—А—В—А–Њ—Д–Є—П –Љ–Є–Њ–Ї–∞—А–і–∞ –Є–і–µ–љ—В–Є—Д–Є—Ж–Є—А–Њ–≤–∞–љ–∞ –Ї–∞–Ї —Б—В—А—Г–Ї—В—Г—А–љ—Л–є –Ї–∞—А–і–Є–∞–ї—М–љ—Л–є –њ–∞—А–∞–Љ–µ—В—А, —Б—Г—Й–µ—Б—В–≤–µ–љ–љ–Њ —Г–≤–µ–ї–Є—З–Є–≤–∞—О—Й–Є–є —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л–є —А–Є—Б–Ї. –†–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –≤—Б–µ–≥–і–∞, –Ї–Њ–≥–і–∞ –Є–Љ–µ–µ—В—Б—П –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М, –≤—Л—П–≤–ї—П—В—М –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—П —А–∞–Ј–ї–Є—З–љ—Л—Е –Њ—А–≥–∞–љ–Њ–≤ (–љ–∞–њ—А–Є–Љ–µ—А, —Б–µ—А–і—Ж–µ, –Ї—А–Њ–≤–µ–љ–Њ—Б–љ—Л–µ —Б–Њ—Б—Г–і—Л, –њ–Њ—З–Ї–Є –Є –Љ–Њ–Ј–≥), —В–∞–Ї –Ї–∞–Ї –Љ—Г–ї—М—В–Є–Њ—А–≥–∞–љ–љ—Л–µ –њ–Њ—А–∞–ґ–µ–љ–Є—П –∞—Б—Б–Њ—Ж–Є–Є—А—Г—О—В—Б—П —Б —Е—Г–і—И–Є–Љ –њ—А–Њ–≥–љ–Њ–Ј–Њ–Љ.
–Ю–њ—А–µ–і–µ–ї–µ–љ–Є–µ –Њ—А–≥–∞–љ–љ—Л—Е –њ–Њ—А–∞–ґ–µ–љ–Є–є —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –љ–µ —В–Њ–ї—М–Ї–Њ –і–Њ –љ–∞—З–∞–ї–∞ –ї–µ—З–µ–љ–Є—П (—З—В–Њ–±—Л —Б—В—А–∞—В–Є—Д–Є—Ж–Є—А–Њ–≤–∞—В—М —А–Є—Б–Ї –Є—Б—Е–Њ–і–љ–Њ), –љ–Њ –Є –≤ –µ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–µ –і–ї—П –Љ–Њ–љ–Є—В–Њ—А–Є—А–Њ–≤–∞–љ–Є—П —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤ (—А–µ–≥—А–µ—Б—Б –≥–Є–њ–µ—А—В—А–Њ—Д–Є–Є –Љ–Є–Њ–Ї–∞—А–і–∞ –ї–µ–≤–Њ–≥–Њ –ґ–µ–ї—Г–і–Њ—З–Ї–∞ –Є–ї–Є —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –Љ–Є–Ї—А–Њ–∞–ї—М–±—Г–Љ–Є–љ—Г—А–Є–Є –Ї–∞–Ї –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –њ—А–Њ—В–µ–Ї—Ж–Є–Є) (—В–∞–±–ї.?2).
–Т–њ–µ—А–≤—Л–µ —Г–Ї–∞–Ј—Л–≤–∞–µ—В—Б—П, —З—В–Њ –Є–Љ–µ—О—В—Б—П –Њ—Б–љ–Њ–≤–∞–љ–Є—П —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—В—М –њ–Њ–≤—Л—И–µ–љ–љ—Г—О —З–∞—Б—В–Њ—В—Г —Б–µ—А–і–µ—З–љ—Л—Е —Б–Њ–Ї—А–∞—Й–µ–љ–Є–є (–І–°–°) –Ї–∞–Ї –§–†, —В–∞–Ї –Ї–∞–Ї —Б—Г—Й–µ—Б—В–≤—Г–µ—В –љ–µ–Љ–∞–ї–Њ –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М—Б—В–≤ –µ–µ —Б–≤—П–Ј–Є –Ї–∞–Ї —Б —А–Є—Б–Ї–Њ–Љ —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В–Њ–є –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В–Є –Є —Б–Љ–µ—А—В–љ–Њ—Б—В–Є, —В–∞–Ї –Є —Б–Њ —Б–Љ–µ—А—В—М—О –Њ—В –≤—Б–µ—Е –њ—А–Є—З–Є–љ. –Х—Б—В—М –і–∞–љ–љ—Л–µ –Њ —В–Њ–Љ, —З—В–Њ –њ–Њ–≤—Л—И–µ–љ–љ–∞—П –І–°–° —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –љ–Њ–≤—Л—Е —Б–ї—Г—З–∞–µ–≤ –Р–У –Є —З–∞—Б—В–Њ –∞—Б—Б–Њ—Ж–Є–Є—А—Г–µ—В—Б—П —Б –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є –Є –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–Љ —Б–Є–љ–і—А–Њ–Љ–Њ–Љ. –Ю–і–љ–∞–Ї–Њ –Є–Ј––Ј–∞ –і–Њ–≤–Њ–ї—М–љ–Њ —И–Є—А–Њ–Ї–Њ–≥–Њ –і–Є–∞–њ–∞–Ј–Њ–љ–∞ –њ—А–Є–љ—П—В—Л—Е –≥—А–∞–љ–Є—Ж –љ–Њ—А–Љ–∞–ї—М–љ–Њ–≥–Њ —А–Є—В–Љ–∞ (60–90 —Г–і./–Љ–Є–љ.) —Б–µ–є—З–∞—Б —В—А—Г–і–љ–Њ –Њ–њ—А–µ–і–µ–ї–Є—В—М –µ–≥–Њ –њ–Њ—А–Њ–≥–Њ–≤–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –і–ї—П —Г–≤–µ–ї–Є—З–µ–љ–Є—П —В–Њ—З–љ–Њ—Б—В–Є —Б—В—А–∞—В–Є—Д–Є–Ї–∞—Ж–Є–Є –Њ–±—Й–µ–≥–Њ —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В–Њ–≥–Њ —А–Є—Б–Ї–∞.
–Т–њ–µ—А–≤—Л–µ –≤ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є—Е —Ж–µ–ї—П—Е –њ—А–µ–і–ї–∞–≥–∞–µ—В—Б—П –њ–µ—А–µ—З–µ–љ—М –≥–ї–∞–≤–љ—Л—Е –і–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є—Е —Н–ї–µ–Љ–µ–љ—В–Њ–≤ –і–ї—П –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є –ї–Є—Ж –љ–∞ –Ї–∞—В–µ–≥–Њ—А–Є–Є –≤—Л—Б–Њ–Ї–Њ–≥–Њ –Є –Њ—З–µ–љ—М –≤—Л—Б–Њ–Ї–Њ–≥–Њ —А–Є—Б–Ї–∞ (—В–∞–±–ї. 3). –°–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л–µ –§–†, —Б–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В –Є–ї–Є –Њ—А–≥–∞–љ–љ—Л–µ –њ–Њ—А–∞–ґ–µ–љ–Є—П –љ–µ–Є–Ј–±–µ–ґ–љ–Њ —Г—Б—В–∞–љ–∞–≤–ї–Є–≤–∞—О—В –Є–љ–і–Є–≤–Є–і—Г—Г–Љ–∞ —Б –Р–У –Є –і–∞–ґ–µ —Б –≤—Л—Б–Њ–Ї–Є–Љ –љ–Њ—А–Љ–∞–ї—М–љ—Л–Љ –Р–Ф –≤ –Ї–∞—В–µ–≥–Њ—А–Є—О –≤—Л—Б–Њ–Ї–Њ–≥–Њ —А–Є—Б–Ї–∞.
–§–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞, —Б—Г–±–Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –Њ—А–≥–∞–љ–љ—Л–µ –њ–Њ—А–∞–ґ–µ–љ–Є—П –Є —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–љ—Л–µ —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л–µ –Є –њ–Њ—З–µ—З–љ—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б —Г—А–Њ–≤–љ—П–Љ–Є –Р–Ф —Б–Њ—Б—В–∞–≤–ї—П—О—В —Б–µ—А–і—Ж–µ–≤–Є–љ—Г –Њ—Ж–µ–љ–Ї–Є —В—П–ґ–µ—Б—В–Є –Р–У, –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П –њ—А–Њ–≥–љ–Њ–Ј–∞ –Є —Н–љ–µ—А–≥–Є—З–љ–Њ—Б—В–Є –њ—А–Њ–≤–Њ–і–Є–Љ—Л—Е –ї–µ—З–µ–±–љ—Л—Е –Љ–µ—А–Њ–њ—А–Є—П—В–Є–є –≤ –≤–Є–і–µ —В–∞–±–ї–Є—Ж—Л —Б—В—А–∞—В–Є—Д–Є–Ї–∞—Ж–Є–Є —А–Є—Б–Ї–∞ (—В–∞–±–ї. 2). –Т —Н—В–Њ–є —В–∞–±–ї–Є—Ж–µ –Є–Ј–Љ–µ–љ–µ–љ—Л –љ–µ–Ї–Њ—В–Њ—А—Л–µ —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–Є –≤ –њ–µ—А–≤–Њ–є —З–∞—Б—В–Є (–§–†, –Њ—А–≥–∞–љ–љ—Л–µ –њ–Њ—А–∞–ґ–µ–љ–Є—П –Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П) –Є –≤–њ–µ—А–≤—Л–µ –њ—Г–љ–Ї—В–Є—А–љ–Њ–є –ї–Є–љ–Є–µ–є —Г–Ї–∞–Ј—Л–≤–∞–µ—В—Б—П –Ї–∞–Ї –Њ–њ—А–µ–і–µ–ї–µ–љ–Є–µ –Р–У –Љ–Њ–ґ–µ—В –≤–∞—А—М–Є—А–Њ–≤–∞—В—М –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –Њ–±—Й–µ–≥–Њ —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В–Њ–≥–Њ —А–Є—Б–Ї–∞.
–Э–∞—А—П–і—Г —Б —Г–ґ–µ —А–∞–љ–µ–µ –њ—А–Є–Љ–µ–љ—П–µ–Љ—Л–Љ–Є –Є–љ–і–µ–Ї—Б–∞–Љ–Є (–§—А–∞–Љ–Є–љ–≥–µ–Љ—Б–Ї–Є–є, SCORE), –≤–≤–Њ–і–Є—В—Б—П –±–Њ–ї–µ–µ –њ—А–Њ—Б—В–∞—П —В–∞–±–ї–Є—Ж–∞, –≤ –Ї–Њ—В–Њ—А–Њ–є –њ–Њ 4––±–∞–ї–ї—М–љ–Њ–є —И–Ї–∞–ї–µ –Њ—Ж–µ–љ–Є–≤–∞–µ—В—Б—П –і–Њ—Б—В—Г–њ–љ–Њ—Б—В—М, –њ—А–Њ–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–∞—П —Ж–µ–љ–љ–Њ—Б—В—М –Є —Б—В–Њ–Є–Љ–Њ—Б—В—М —А–∞–Ј–ї–Є—З–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є (—В–∞–±–ї. 3).
–Р–љ—В–Є–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ–∞—П —В–µ—А–∞–њ–Є—П:
—Ж–µ–ї—М –Є —Ж–µ–ї–µ–≤–Њ–є —Г—А–Њ–≤–µ–љ—М –Р–Ф
–Т —А–∞–Ј–і–µ–ї–µ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–µ–і–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е –Р–У –Њ—Б–љ–Њ–≤–љ–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ —Б—Д–Њ–Ї—Г—Б–Є—А–Њ–≤–∞–љ–Њ –љ–∞ —В–∞–Ї–Є—Е –∞—Б–њ–µ–Ї—В–∞—Е, –Ї–∞–Ї —Ж–µ–ї–Є –ї–µ—З–µ–љ–Є—П, —Г—А–Њ–≤–љ–Є —Б–љ–Є–ґ–µ–љ–Є—П –Р–Ф, –≤—Л–±–Њ—А –Ї–ї–∞—Б—Б–Њ–≤ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Є –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є –≤–µ–і–µ–љ–Є—П –Њ—В–і–µ–ї—М–љ—Л—Е –≥—А—Г–њ–њ –±–Њ–ї—М–љ—Л—Е. –С–Њ–ї—М—И–Њ–µ –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –Є–Љ–µ–µ—В –њ–Њ–ї–Њ–ґ–µ–љ–Є–µ –Њ —В–Њ–Љ, –Ї–∞–Ї –±—Л—Б—В—А–Њ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Є–љ–Є—Ж–Є–Є—А–Њ–≤–∞—В—М –∞–љ—В–Є–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ—Г—О —В–µ—А–∞–њ–Є—О (—В–∞–±–ї. 4). –Э–µ–Љ–µ–і–ї–µ–љ–љ–Њ–µ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Є–ї–Є –љ–∞–±–ї—О–і–µ–љ–Є–µ –Ј–∞ –±–Њ–ї—М–љ—Л–Љ –≤ —Г—Б–ї–Њ–≤–Є—П—Е —Б–Њ–±–ї—О–і–µ–љ–Є—П —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є –њ–Њ –Љ–Њ–і–Є—Д–Є–Ї–∞—Ж–Є–Є –Њ–±—А–∞–Ј–∞ –ґ–Є–Ј–љ–Є (–љ–µ–Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ) –Ј–∞–≤–Є—Б–Є—В –љ–µ —В–Њ–ї—М–Ї–Њ (–і–∞–ґ–µ –љ–µ —Б—В–Њ–ї—М–Ї–Њ) –Њ—В —Г—А–Њ–≤–љ—П –Р–Ф, –љ–Њ –≥–ї–∞–≤–љ—Л–Љ –Њ–±—А–∞–Ј–Њ–Љ –Њ—В —Б—В–µ–њ–µ–љ–Є —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В–Њ–≥–Њ —А–Є—Б–Ї–∞.
–¶–µ–ї—М –ї–µ—З–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е –Р–У –Є –њ—Г—В–Є –µ–µ –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —Б—Д–Њ—А–Љ—Г–ї–Є—А–Њ–≤–∞–љ—Л —Б–ї–µ–і—Г—О—Й–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ:
– –њ–µ—А–≤–Є—З–љ–∞—П —Ж–µ–ї—М –≤ –ї–µ—З–µ–љ–Є–Є –Р–У – –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –Њ–±—Й–µ–≥–Њ —А–Є—Б–Ї–∞ —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є –≤ –Њ—В–і–∞–ї–µ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ;
– –і–Њ—Б—В–Є–ґ–µ–љ–Є–µ —Ж–µ–ї–Є —В—А–µ–±—Г–µ—В –Ї–Њ–љ—В—А–Њ–ї—П –Ј–∞ –њ–Њ–≤—Л—И–µ–љ–љ—Л–Љ –Р–Ф per se, –∞ —В–∞–Ї–ґ–µ –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –≤—Б–µ—Е –Њ–±—А–∞—В–Є–Љ—Л—Е —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞;
– –Р–Ф —Б–ї–µ–і—Г–µ—В —Б–љ–Є–ґ–∞—В—М –њ–Њ –Ї—А–∞–є–љ–µ–є –Љ–µ—А–µ <140/90 –Љ–Љ —А—В.—Б—В. –Є –і–Њ –±–Њ–ї–µ–µ –љ–Є–Ј–Ї–Є—Е –Ј–љ–∞—З–µ–љ–Є–є, –µ—Б–ї–Є –њ–µ—А–µ–љ–Њ—Б–Є—В—Б—П, —Г –≤—Б–µ—Е –±–Њ–ї—М–љ—Л—Е –Р–У;
– —Ж–µ–ї–µ–≤–Њ–µ –Р–Ф —Б–ї–µ–і—Г–µ—В –њ–Њ–і–і–µ—А–ґ–Є–≤–∞—В—М <130/80 –Љ–Љ —А—В.—Б—В. —Г –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ –Є —Г –±–Њ–ї—М–љ—Л—Е —Б –≤—Л—Б–Њ–Ї–Є–Љ –Є–ї–Є –Њ—З–µ–љ—М –≤—Л—Б–Њ–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ, —В–∞–Ї–ґ–µ –Ї–∞–Ї —Б –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ–љ—Л–Љ–Є —Б–Њ—Б—В–Њ—П–љ–Є—П–Љ–Є (–Є–љ—Б—Г–ї—М—В, –Ш–Ь, –њ–Њ—З–µ—З–љ–∞—П –і–Є—Б—Д—Г–љ–Ї—Ж–Є—П, –њ—А–Њ—В–µ–Є–љ—Г—А–Є—П);
– —Б–љ–Є–ґ–µ–љ–Є–µ —Б–Є—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ –Р–Ф <140, –Є –Њ—Б–Њ–±–µ–љ–љ–Њ <130 –Љ–Љ —А—В.—Б—В., –і–∞–ґ–µ –њ—А–Є –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –Љ–Њ–ґ–µ—В –Њ–Ї–∞–Ј–∞—В—М—Б—П —В—А—Г–і–љ–Њ–є –Ј–∞–і–∞—З–µ–є, –Њ—Б–Њ–±–µ–љ–љ–Њ —Г –њ–Њ–ґ–Є–ї—Л—Е, –њ—А–Є —Б–∞—Е–∞—А–љ–Њ–Љ –і–Є–∞–±–µ—В–µ –Є –≤ —Ж–µ–ї–Њ–Љ —Г –±–Њ–ї—М–љ—Л—Е —Б —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л–Љ–Є –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є;
– –і–ї—П –і–Њ—Б—В–Є–ґ–µ–љ–Є—П —Ж–µ–ї–µ–≤–Њ–≥–Њ –Р–Ф —Б–ї–µ–і—Г–µ—В –љ–∞–Ј–љ–∞—З–∞—В—М –∞–љ—В–Є–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ—Г—О —В–µ—А–∞–њ–Є—О –і–Њ –њ–Њ—П–≤–ї–µ–љ–Є—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л—Е –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є–є —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б–Є—Б—В–µ–Љ—Л.
–Ю–±—А–∞—Й–∞–µ—В –љ–∞ —Б–µ–±—П –≤–љ–Є–Љ–∞–љ–Є–µ –љ–Њ–≤—Л–є —Ж–µ–ї–µ–≤–Њ–є —Г—А–Њ–≤–µ–љ—М –Р–Ф –і–ї—П –±–Њ–ї—М–љ—Л—Е —Б –Ш–С–° – –Љ–µ–љ–µ–µ 130/80 –Љ–Љ —А—В.—Б—В. [1]. –Х—Й–µ –љ–µ–і–∞–≤–љ–Њ –ї–Є—Ж–∞–Љ, —Б—В—А–∞–і–∞—О—Й–Є–Љ –Р–У –љ–∞ —Д–Њ–љ–µ –Ш–С–°, —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–ї–Њ—Б—М —Б–љ–Є–ґ–µ–љ–Є–µ –Є –њ–Њ–і–і–µ—А–ґ–∞–љ–Є–µ –Р–Ф –љ–∞ —Г—А–Њ–≤–љ–µ <140/90 –Љ–Љ —А—В.—Б—В., –∞ –њ—А–Є —Б–Њ–њ—Г—В—Б—В–≤—Г—О—Й–µ–Љ –°–Ф –Є –њ–Њ—З–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є – –Р–Ф <130/80 –Љ–Љ —А—В.—Б—В. [2]. –Т –њ–Њ—Б–ї–µ–і–љ–µ–µ –≤—А–µ–Љ—П –≤—Б–µ –±–Њ–ї—М—И–µ –і–∞–љ–љ—Л—Е –Њ —В–Њ–Љ, —З—В–Њ –і–∞–ї—М–љ–µ–є—И–µ–µ —Б–љ–Є–ґ–µ–љ–Є–µ –Р–Ф —Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –±–Њ–ї—М–љ—Л—Е —Б—В–∞–±–Є–ї—М–љ–Њ–є –Ш–С–° –Љ–Њ–ґ–µ—В –Њ–Ї–∞–Ј–∞—В—М –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –љ–∞ –њ—А–Њ–≥–љ–Њ–Ј —Н—В–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П [4]. –Т–∞–ґ–љ–Њ—Б—В—М –Ї–Њ–љ—В—А–Њ–ї—П –Ј–∞ —Г—А–Њ–≤–љ–µ–Љ –Р–Ф —Г –±–Њ–ї—М–љ—Л—Е –Ш–С–° –±—Л–ї–∞ –њ–Њ–ї—Г—З–µ–љ–∞ –≤ post–hoc –∞–љ–∞–ї–Є–Ј–µ –і–∞–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П INVEST [5]. –С—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В —В–Є–њ–∞ –ї–µ—З–µ–љ–Є—П —Г –±–Њ–ї—М–љ—Л—Е —Б –Р–У –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –Ш–С–° —З–∞—Б—В–Њ—В–∞ —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е —Б–Њ–±—Л—В–Є–є —А–µ–Ј–Ї–Њ —Б–љ–Є–ґ–∞–ї–∞—Б—М –њ–Њ –Љ–µ—А–µ –і–Њ—Б—В–Є–≥–љ—Г—В–Њ–≥–Њ —Б–љ–Є–ґ–µ–љ–Є—П –Р–Ф –Є –±—Л–ї–∞ –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ –Љ–µ–љ—М—И–µ —Г –ї–Є—Ж —Б –Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ—Л–Љ –Р–Ф –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б —В–µ–Љ–Є, —Г –Ї–Њ–≥–Њ –њ–Њ–і–Њ–±–љ—Л–є –Ї–Њ–љ—В—А–Њ–ї—М –љ–µ –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–ї—Б—П. –Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ EUROPA –±—Л–ї–Њ –≤–Ї–ї—О—З–µ–љ–Њ –±–Њ–ї–µ–µ 7064 –≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ—Л—Е –±–Њ–ї—М–љ—Л—Е —Б –Ш–С–°, —З—В–Њ —Б–Њ—Б—В–∞–≤–ї—П–ї–Њ 58% –Њ—В –≤—Б–µ–є –њ–Њ–њ—Г–ї—П—Ж–Є–Є –ї–Є—Ж –≤ —Н—В–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є – –±–Њ–ї—М–љ—Л–µ —Б —Г—А–Њ–≤–љ–µ–Љ –Р–Ф >140/90 –Љ–Љ —А—В.—Б—В. [6]. –≠—В–∞ –≥—А—Г–њ–њ–∞ –±–Њ–ї—М–љ—Л—Е —Б –Ш–С–° –љ–∞ —Д–Њ–љ–µ –Р–У, —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–∞—П –і–ї—П –њ–Њ–ї—Г—З–µ–љ–Є—П –њ–µ—А–Є–љ–і–Њ–њ—А–Є–ї–∞ 8 –Љ–≥, –њ—А–Њ–і–Њ–ї–ґ–∞–ї–∞ –њ—А–Є–љ–Є–Љ–∞—В—М —А–∞–љ–µ–µ –љ–∞–Ј–љ–∞—З–µ–љ–љ—Л–µ –∞–љ—В–Є–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л (62% b––±–ї–Њ–Ї–∞—В–Њ—А—Л –Є 31% –∞–љ—В–∞–≥–Њ–љ–Є—Б—В—Л –Ї–∞–ї—М—Ж–Є—П). –Т —Н—В–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –њ–µ—А–Є–љ–і–Њ–њ—А–Є–ї 8 –Љ–≥ –њ—А–Є–≤–µ–ї –Ї —Б–љ–Є–ґ–µ–љ–Є—О –Р–Ф –і–Њ 128/78 –Љ–Љ —А—В.—Б—В. –Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Б–љ–Є–Ј–Є–ї —А–Є—Б–Ї –Ї–∞—А–і–Є–∞–ї—М–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є.
–Т –љ–Њ–≤—Л—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П—Е –Њ—В–Љ–µ—З–∞–µ—В—Б—П, —З—В–Њ –Ї–Њ–≥–і–∞ –Є—Б—Е–Њ–і–љ—Л–є —Г—А–Њ–≤–µ–љ—М –Р–Ф –љ–∞—Е–Њ–і–Є—В—Б—П –≤ –і–Є–∞–њ–∞–Ј–Њ–љ–µ 130/139–85/89 –Љ–Љ —А—В.—Б—В., —А–µ—И–µ–љ–Є–µ –љ–∞–Ј–љ–∞—З–Є—В—М –∞–љ—В–Є–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ—Г—О —В–µ—А–∞–њ–Є—О –њ—А–Є–≤—П–Ј–∞–љ–Њ –Ї —Г—А–Њ–≤–љ—О –Њ–±—Й–µ–≥–Њ —А–Є—Б–Ї–∞ —Г –і–∞–љ–љ–Њ–≥–Њ –±–Њ–ї—М–љ–Њ–≥–Њ [1]. –Т —Б–ї—Г—З–∞–µ —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞, –љ–∞–ї–Є—З–Є—П –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ —Ж–µ—А–µ–±—А–Њ–≤–∞—Б–Ї—Г–ї—П—А–љ–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ—А–∞–ґ–µ–љ–Є—П –Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е (–Ш–С–°) –Є–ї–Є –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е –∞—А—В–µ—А–Є–є –њ—А–Њ–≤–µ–і–µ–љ–Є–µ –∞–љ—В–Є–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–ї–Њ—Б—М —Б–Њ —Б–љ–Є–ґ–µ–љ–Є–µ–Љ —Д–∞—В–∞–ї—М–љ—Л—Е –Є –љ–µ—Д–∞—В–∞–ї—М–љ—Л—Е –Ї–∞—А–і–Є–Њ–≤–∞—Б–Ї—Г–ї—П—А–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –≤ –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е (PROGRESS, HOPE, EUROPA –Є –і—А.). –Я–Њ—Б–Ї–Њ–ї—М–Ї—Г –±–Њ–ї—М–љ—Л–µ —Б –Ш–С–° –Њ—В–љ–Њ—Б—П—В—Б—П –Ї –≥—А—Г–њ–њ–µ –≤—Л—Б–Њ–Ї–Њ–≥–Њ —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є, –±–Њ–ї–µ–µ —В—Й–∞—В–µ–ї—М–љ—Л–є –Ї–Њ–љ—В—А–Њ–ї—М –Ј–∞ —Г—А–Њ–≤–љ–µ–Љ –Р–Ф –Є–ї–Є –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Г–ґ–µ –њ—А–Є –њ–Њ–≥—А–∞–љ–Є—З–љ–Њ–Љ –љ–Њ—А–Љ–∞–ї—М–љ–Њ–Љ —Г—А–Њ–≤–љ–µ –Р–Ф –Љ–Њ–ґ–µ—В –і–∞—В—М –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–µ –≤—Л–≥–Њ–і—Л –≤ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ. –•–Њ—В–µ–ї–Њ—Б—М –±—Л –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ –≤ –≤—Л—И–µ–њ–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є—Б—М –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ –Є–љ–≥–Є–±–Є—В–Њ—А—Л –Р–Я–§ (—А–∞–Љ–Є–њ—А–Є–ї –Є –њ–µ—А–Є–љ–і–Њ–њ—А–Є–ї). –Ь–Њ–ґ–љ–Њ —Б –±–Њ–ї—М—И–Њ–є —Б—В–µ–њ–µ–љ—М—О —Г–≤–µ—А–µ–љ–љ–Њ—Б—В–Є –њ—А–µ–і–њ–Њ–ї–∞–≥–∞—В—М, —З—В–Њ –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ —Н—В–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –і–ї—П –±–Њ–ї—М—И–µ–≥–Њ —Б–љ–Є–ґ–µ–љ–Є—П –Р–Ф (<130/80 –Љ–Љ —А—В.—Б—В.) –њ–Њ–Ј–≤–Њ–ї—П–µ—В –њ–Њ–ї—Г—З–Є—В—М –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ—Л–є —Б–Њ—Б—Г–і–Њ–њ—А–Њ—В–µ–Ї—В–Є–≤–љ—Л–є —Н—Д—Д–µ–Ї—В —Г –±–Њ–ї—М–љ—Л—Е —Б –Ш–С–° –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –Р–У. –Э–µ–і–∞–≤–љ–Њ –љ–∞ –±–Њ–ї—М—И–Њ–є –≥—А—Г–њ–њ–µ –±–Њ–ї—М–љ—Л—Е —Б –Р–У –Є –Ш–С–° –≤ –і–≤—Г—Е –Ї—А—Г–њ–љ—Л—Е —А–Њ—Б—Б–Є–є—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е (–Я–†–Х–Ь–ђ–Х–†–Р –Є –Я–†–Ш–Т–Ш–Ы–Х–У–Ш–ѓ) –±—Л–ї–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –њ—А–Є—Б–Њ–µ–і–Є–љ–µ–љ–Є–µ –њ–µ—А–Є–љ–і–Њ–њ—А–Є–ї–∞ –Ї –±–∞–Ј–Њ–≤–Њ–Љ—Г –ї–µ—З–µ–љ–Є—О —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –љ–µ —В–Њ–ї—М–Ї–Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–Љ—Г —Б–љ–Є–ґ–µ–љ–Є—О –Р–Ф (—Б–Њ 159/95 –і–Њ 126/79 –Љ–Љ —А—В.—Б—В.), –љ–Њ –Є —Г–ї—Г—З—И–µ–љ–Є—О –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П [7,8]. –≠—В–Њ –њ–Њ–ї–Њ–ґ–µ–љ–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–є –њ–Њ –Р–У –љ–∞—Е–Њ–і–Є—В—Б—П –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –њ—А–Є–љ—Ж–Є–њ–∞–Љ–Є –≤–µ–і–µ–љ–Є—П –±–Њ–ї—М–љ—Л—Е —Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–µ–є –≤ —З–∞—Б—В–Є –Њ–њ—В–Є–Љ–∞–ї—М–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є —А–∞–Ј–≤–Є—В–Є—П –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є [9]. –Ъ–∞–Ї –њ–Њ–Ї–∞–Ј–∞–ї–Є –љ–µ–і–∞–≤–љ–Њ –љ–Њ–≤—Л–µ –Ї—А—Г–њ–љ—Л–µ —Н–њ–Є–і–µ–Љ–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –њ—А–Њ–≥—А–∞–Љ–Љ—Л, –≤ —В–Њ–Љ —З–Є—Б–ї–µ –Љ–µ–ґ–і—Г–љ–∞—А–Њ–і–љ–∞—П REACH, –њ—А–Є –≤—Л—Б–Њ–Ї–Њ–є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В–Є –Ш–С–° —Г –±–Њ–ї—М–љ—Л—Е —Б –Р–У —П–≤–љ–Њ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ—Л–є –Ї–Њ–љ—В—А–Њ–ї—М –Ј–∞ —Г—А–Њ–≤–љ–µ–Љ –Р–Ф – –њ–Њ —А–∞–Ј–љ—Л–Љ –Њ—Ж–µ–љ–Ї–∞–Љ, —В–Њ–ї—М–Ї–Њ —Г 40–60% –±–Њ–ї—М–љ—Л—Е —Б –Р–У [10,11].
–Р–љ—В–Є–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ–∞—П —В–µ—А–∞–њ–Є—П:
–≤—Л–±–Њ—А –њ—А–µ–њ–∞—А–∞—В–∞
–Ю—Б–љ–Њ–≤–љ—Л–µ –≤—Л–≥–Њ–і—Л –∞–љ—В–Є–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –Њ–±—Г—Б–ї–Њ–≤–ї–µ–љ—Л —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –Р–Ф –Ї–∞–Ї —В–∞–Ї–Њ–≤–Њ–≥–Њ (per se). –Я—П—В—М –Њ—Б–љ–Њ–≤–љ—Л—Е –Ї–ї–∞—Б—Б–Њ–≤ –∞–љ—В–Є–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤: —В–Є–∞–Ј–Є–і–љ—Л–µ –і–Є—Г—А–µ—В–Є–Ї–Є, –∞–љ—В–∞–≥–Њ–љ–Є—Б—В—Л –Ї–∞–ї—М—Ж–Є—П, –Є–љ–≥–Є–±–Є—В–Њ—А—Л –Р–Я–§, –∞–љ—В–∞–≥–Њ–љ–Є—Б—В—Л –∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ–Њ–≤—Л—Е —А–µ—Ж–µ–њ—В–Њ—А–Њ–≤ –Є b––±–ї–Њ–Ї–∞—В–Њ—А—Л – –њ–Њ–і—Е–Њ–і—П—В –і–ї—П –Є–љ–Є—Ж–Є–∞—Ж–Є–Є –Є –њ–Њ–і–і–µ—А–ґ–Є–≤–∞—О—Й–µ–≥–Њ –∞–љ—В–Є–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П, –≤ –Љ–Њ–љ–Њ—В–µ—А–∞–њ–Є–Є –Є–ї–Є –≤ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є. b––±–ї–Њ–Ї–∞—В–Њ—А—Л, –Њ—Б–Њ–±–µ–љ–љ–Њ –≤ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є —Б —В–Є–∞–Ј–Є–і–љ—Л–Љ–Є –і–Є—Г—А–µ—В–Є–Ї–∞–Љ–Є, –љ–µ —Б–ї–µ–і—Г–µ—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М —Г –±–Њ–ї—М–љ—Л—Е —Б –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–Љ —Б–Є–љ–і—А–Њ–Љ–Њ–Љ –Є–ї–Є —Б –≤—Л—Б–Њ–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ —А–∞–Ј–≤–Є—В–Є—П —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞. –Я–Њ—Б–Ї–Њ–ї—М–Ї—Г —Г –Љ–љ–Њ–≥–Є—Е –±–Њ–ї—М–љ—Л—Е –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є–µ –±–Њ–ї–µ–µ —З–µ–Љ –Њ–і–љ–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞, —Б–ї–Є—И–Ї–Њ–Љ –±–Њ–ї—М—И–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ –Ї –≤—Л–±–Њ—А—Г –њ–µ—А–≤–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –Ј–∞—З–∞—Б—В—Г—О –љ–µ –Њ–њ—А–∞–≤–і–∞–љ–Њ. –Ґ–µ–Љ –љ–µ –Љ–µ–љ–µ–µ –Є–Љ–µ–µ—В—Б—П –Љ–љ–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є–є, –њ—А–Є –Ї–Њ—В–Њ—А—Л—Е –і–Њ–Ї–∞–Ј–∞–љ—Л –њ—А–Є–Њ—А–Є—В–µ—В—Л –Њ–і–љ–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б –і—А—Г–≥–Є–Љ–Є, –ї–Є–±–Њ –Ї–∞–Ї —Б—В–∞—А—В–Њ–≤–Њ–є —В–µ—А–∞–њ–Є–Є, –ї–Є–±–Њ –≤ —Б–Њ—Б—В–∞–≤–µ –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є.
–Я—А–Є –≤—Л–±–Њ—А–µ —Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Њ–≥–Њ –њ—А–µ–њ–∞—А–∞—В–∞ –Є–ї–Є –Ї–Њ–Љ–±–Є–љ–∞—Ж–Є–Є –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Б–ї–µ–і—Г–µ—В —А—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ–≤–∞—В—М—Б—П —Б–ї–µ–і—Г—О—Й–Є–Љ–Є –Њ–±—Б—В–Њ—П—В–µ–ї—М—Б—В–≤–∞–Љ–Є:
1. –њ—А–µ–і—И–µ—Б—В–≤—Г—О—Й–Є–є –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–є –Є–ї–Є –љ–µ–±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–є –Њ–њ—Л—В –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Н—В–Њ–≥–Њ –Ї–ї–∞—Б—Б–∞ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ —Г –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–≥–Њ –±–Њ–ї—М–љ–Њ–≥–Њ;
2. –≤–ї–Є—П–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –љ–∞ —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л–µ —Д–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ –≤ —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –њ—А–Њ—Д–Є–ї–µ–Љ —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В–Њ–≥–Њ —А–Є—Б–Ї–∞ –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–≥–Њ –±–Њ–ї—М–љ–Њ–≥–Њ;
3. –љ–∞–ї–Є—З–Є–µ —Б—Г–±–Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ—А–∞–ґ–µ–љ–Є—П –Њ—А–≥–∞–љ–Њ–≤––Љ–Є—И–µ–љ–µ–є, –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є –≤—Л—А–∞–ґ–µ–љ–љ—Л—Е —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є, –њ–Њ—А–∞–ґ–µ–љ–Є—П –њ–Њ—З–µ–Ї –Є —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞, –њ—А–Є –Ї–Њ—В–Њ—А—Л—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Њ–і–љ–Є—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Љ–Њ–ґ–µ—В –Њ–Ї–∞–Ј—Л–≤–∞—В—М –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–µ —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–µ –і–µ–є—Б—В–≤–Є–µ, –∞ –і—А—Г–≥–Є—Е – –љ–µ—В;
4. –љ–∞–ї–Є—З–Є–µ –і—А—Г–≥–Є—Е –љ–∞—А—Г—И–µ–љ–Є–є, –Ї–Њ—В–Њ—А—Л–µ –Љ–Њ–≥—Г—В –Њ–≥—А–∞–љ–Є—З–Є—В—М –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ –Њ—В–і–µ–ї—М–љ—Л—Е –Ї–ї–∞—Б—Б–Њ–≤ –∞–љ—В–Є–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤;
5. –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –≤–Ј–∞–Є–Љ–Њ–і–µ–є—Б—В–≤–Є—П —Б –і—А—Г–≥–Є–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞–Љ–Є –≤ —Б–Њ—Б—В–∞–≤–µ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є;
6. —Ж–µ–љ–∞ –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Ї–∞–Ї –і–ї—П –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–≥–Њ –±–Њ–ї—М–љ–Њ–≥–Њ, —В–∞–Ї –Є –і–ї—П —Б–Є—Б—В–µ–Љ—Л –Ј–і—А–∞–≤–Њ–Њ—Е—А–∞–љ–µ–љ–Є—П, –Њ–і–љ–∞–Ї–Њ —Ж–µ–љ–Њ–≤—Л–µ —Б–Њ–Њ–±—А–∞–ґ–µ–љ–Є—П –љ–µ –і–Њ–ї–ґ–љ—Л –і–Њ–Љ–Є–љ–Є—А–Њ–≤–∞—В—М –љ–∞–і —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О, –њ–µ—А–µ–љ–Њ—Б–Є–Љ–Њ—Б—В—М—О –њ—А–Њ—В–µ–Ї—В–Є–≤–љ—Л–Љ–Є —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–∞–Љ–Є —Г –Ї–Њ–љ–Ї—А–µ—В–љ–Њ–≥–Њ –±–Њ–ї—М–љ–Њ–≥–Њ.
–Я–Њ––њ—А–µ–ґ–љ–µ–Љ—Г —Б–ї–µ–і—Г–µ—В —Г–і–µ–ї—П—В—М –њ–Њ–≤—Л—И–µ–љ–љ–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ –њ–Њ–±–Њ—З–љ—Л–Љ —Н—Д—Д–µ–Ї—В–∞–Љ –њ—А–µ–њ–∞—А–∞—В–Њ–≤, –њ–Њ—Б–Ї–Њ–ї—М–Ї—Г –Њ–љ–Є —П–≤–ї—П—О—В—Б—П –љ–∞–Є–±–Њ–ї–µ–µ –≤–∞–ґ–љ–Њ–є –њ—А–Є—З–Є–љ–Њ–є –Њ—В–Ї–∞–Ј–∞ –Њ—В –ї–µ—З–µ–љ–Є—П (–Њ—В—Б—Г—В—Б—В–≤–Є–µ –њ—А–Є–≤–µ—А–ґ–µ–љ–љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—О). –Я—А–Є–Љ–µ–љ–Є—В–µ–ї—М–љ–Њ –Ї –Ї–Њ–љ–Ї—А–µ—В–љ—Л–Љ –±–Њ–ї—М–љ—Л–Љ –њ—А–µ–њ–∞—А–∞—В—Л –Љ–Њ–≥—Г—В –±—Л—В—М —А–∞–Ј–љ—Л–Љ–Є —Б —В–Њ—З–Ї–Є –Ј—А–µ–љ–Є—П —А–∞–Ј–≤–Є—В–Є—П –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л—Е —П–≤–ї–µ–љ–Є–є. –Р–Ф–—Б–љ–Є–ґ–∞—О—Й–Є–є —Н—Д—Д–µ–Ї—В –і–Њ–ї–ґ–µ–љ –њ—А–Њ–і–Њ–ї–ґ–∞—В—М—Б—П –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є 24 —З–∞—Б–Њ–≤. –≠—В–Њ –Љ–Њ–ґ–µ—В –Ї–Њ–љ—В—А–Њ–ї–Є—А–Њ–≤–∞—В—М—Б—П –≤–Њ –≤—А–µ–Љ—П –≤–Є–Ј–Є—В–∞ –Ї –≤—А–∞—З—Г –Є–ї–Є –і–Њ–Љ–∞ –њ–µ—А–µ–і –Њ—З–µ—А–µ–і–љ—Л–Љ –њ—А–Є–µ–Љ–Њ–Љ –њ—А–µ–њ–∞—А–∞—В–∞ –Є–ї–Є —Б –њ–Њ–Љ–Њ—Й—М—О –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–≥–Њ (—Б—Г—В–Њ—З–љ–Њ–≥–Њ) –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П –Р–Ф. –°–ї–µ–і—Г–µ—В –Њ—В–і–∞–≤–∞—В—М –њ—А–µ–і–њ–Њ—З—В–µ–љ–Є–µ –њ—А–µ–њ–∞—А–∞—В–∞–Љ —Б –Р–Ф–—Б–љ–Є–ґ–∞—О—Й–Є–Љ –і–µ–є—Б—В–≤–Є–µ–Љ –≤ —В–µ—З–µ–љ–Є–µ 24?—З–∞—Б–Њ–≤ –њ–Њ—Б–ї–µ –Њ–і–љ–Њ–Ї—А–∞—В–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞. –Ґ–∞–Ї–∞—П –њ—А–Њ—Б—В–∞—П —Б—Е–µ–Љ–∞ –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –њ–Њ–≤—Л—И–∞–µ—В –њ—А–Є–≤–µ—А–ґ–µ–љ–љ–Њ—Б—В—М –ї–µ—З–µ–љ–Є—О.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –љ–Њ–≤—Л–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є –ї–µ—З–µ–љ–Є—О –Р–У –Х–Ю–Р–У/–Х–Ю–Ъ 2007 –≥. —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г—О—В –≤–љ–µ–і—А–µ–љ–Є—О –љ–∞–Ї–Њ–њ–ї–µ–љ–љ–Њ–≥–Њ –Є –њ–Њ–ї—Г—З–µ–љ–љ–Њ–≥–Њ –≤ –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –Њ–њ—Л—В–∞ –њ–Њ –Њ–њ—В–Є–Љ–∞–ї—М–љ–Њ–Љ—Г –≤–µ–і–µ–љ–Є—О —Н—В–Њ–є —Б–∞–Љ–Њ–є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ–є –±–Њ–ї–µ–Ј–љ–Є —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є —Ж–Є–≤–Є–ї–Є–Ј–∞—Ж–Є–Є –≤ —И–Є—А–Њ–Ї—Г—О –Ї–ї–Є–љ–Є—З–µ—Б–Ї—Г—О –њ—А–∞–Ї—В–Є–Ї—Г, —З—В–Њ –Њ–Ј–љ–∞—З–∞–µ—В –њ–Њ–≤—Л—И–µ–љ–Є–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –ї–µ—З–µ–љ–Є—П –Є —Г–ї—Г—З—И–µ–љ–Є–µ –њ—А–Њ–≥–љ–Њ–Ј–∞.

–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. The Task Force for the management of arterial hypertension of the European Society of Hypertension and of the European Society of Cardiolody. 2007 Guidelines for the management of arterial hypertension. J Hypertens 2007; 25: 1105–1187.
2. 2003 European Society of Hypertension – European Society of Cardiology guidelines for the management of arterial hypertension. Guidelines Committee. J Hypertens 2003; 21: 1011 – 1053.
3. The 7th report of the Joint National Committee on prevention, detection, evaluation, and treatment of high blood pressure. JAMA 2003; 289: 2560–2572.
4. –Ъ–∞—А–њ–Њ–≤ –Ѓ–Р. –Ш—И–µ–Љ–Є—З–µ—Б–Ї–∞—П –±–Њ–ї–µ–Ј–љ—М —Б–µ—А–і—Ж–∞ –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–µ–є: –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В–Є —В–µ—З–µ–љ–Є—П –Є –≤—Л–±–Њ—А —В–µ—А–∞–њ–Є–Є. –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Є—П 2005; 12: 93–98.
5. Pepine CJ, Kowey PR, Kupfer S, et al. INVEST Investigators. Predictors of adverse outcome among patients with hypertension and coronary artery disease. J Am Coll Cardiol 2006; 47: 547–551.
6. Curran MP, McCormack PL, Simpson D. Perindopril. A review of its use in patients with and at risk of developing coronary artery disease. Drugs 2006; 66(2): 235–255.
7. –Ъ–∞—А–њ–Њ–≤ –Ѓ–Р, –®–∞–ї—М–љ–Њ–≤–∞ –°–Р, –Ф–µ–µ–≤ –Р–Ф, –Њ—В –Є–Љ–µ–љ–Є —Г—З–∞—Б—В–љ–Є–Ї–Њ–≤ –њ—А–Њ–≥—А–∞–Љ–Љ—Л –Я–†–Х–Ь–ђ–Х–†–Р. –Я—А–µ—Б—В–∞—А–Є—Г–Љ —Г –±–Њ–ї—М–љ—Л—Е —Б –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–µ–є –Є –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ—М—О —Б–µ—А–і—Ж–∞ (–Є–ї–Є —Д–∞–Ї—В–Њ—А–∞–Љ–Є —А–Є—Б–Ї–∞) – –±–µ–Ј–Њ–њ–∞—Б–љ–Њ–µ –і–Њ—Б—В–Є–ґ–µ–љ–Є–µ —Ж–µ–ї–µ–≤–Њ–≥–Њ —Г—А–Њ–≤–љ—П –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П (–Я–†–Х–Ь–ђ–Х–†–Р): —А–µ–Ј—Г–ї—М—В–∞—В—Л –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Н—В–∞–њ–∞ –љ–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є –њ—А–Њ–≥—А–∞–Љ–Љ—Л. –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Є—П 2006; 6: 32–38.
8. –Ъ–∞—А–њ–Њ–≤ –Ѓ–Р, –Ф–µ–µ–≤ –Р–Ф –Њ—В –Є–Љ–µ–љ–Є –≤—А–∞—З–µ–є – —Г—З–∞—Б—В–љ–Є–Ї–Њ–≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Я–†–Ш–Т–Ш–Ы–Х–У–Ш–ѓ. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –Я–†–Ш–Т–Ш–Ы–Х–У–Ш–ѓ – –Я–†–µ—Б—В–∞—А–Ш—Г–Љ –Т –ї–µ—З–µ–љ–Ш–Є –∞—А—В–µ—А–Є–∞–Ы—М–љ–Њ–є –≥–Є–њ–Х—А—В–Њ–љ–Є–Є: –∞–љ—В–Є–У–Ш–њ–µ—А—В–µ–љ–Ј–Є–≤–љ–∞–ѓ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –±–µ–Ј–Њ–њ–∞—Б–љ–Њ—Б—В—М –≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б —Н–љ–∞–ї–∞–њ—А–Є–ї–Њ–Љ. –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Є—П 2007 (–њ—А–Є–љ—П—В–∞ –≤ –њ–µ—З–∞—В—М).
9. The Task Force on the Management of Stable Angina Pectoris of the European Society of Cardiology. Guidelines on the management of stable angina pectoris: executive summary. Eur Heart J 2006; 27: 1341–1381.
10. –®–∞–ї—М–љ–Њ–≤–∞ –°–Р, –Ф–µ–µ–≤ –Р–Ф, –Ъ–∞—А–њ–Њ–≤ –Ѓ–Р –Њ—В –Є–Љ–µ–љ–Є —Г—З–∞—Б—В–љ–Є–Ї–Њ–≤ –њ—А–Њ–≥—А–∞–Љ–Љ—Л –Я–†–Х–Ь–ђ–Х–†–Р. –Р—А—В–µ—А–Є–∞–ї—М–љ–∞—П –≥–Є–њ–µ—А—В–Њ–љ–Є—П –Є –Ш–С–° –≤ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –≤—А–∞—З–∞ –Ї–∞—А–і–Є–Њ–ї–Њ–≥–∞. –Ъ–∞—А–і–Є–Њ–≤–∞—Б–Ї—Г–ї—П—А–љ–∞—П —В–µ—А–∞–њ–Є—П –Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ 2006; 5(2): 73–80.
11. Bhatt DL, Steg PG, Ohman EM, et al. International prevalence, recognition, and treatment of cardiovascular risk factors in outpatients with atherothrombosis. JAMA 2006; 295: 180–189.












