Современные возможности первичной и вторичной профилактики сердечно–сосудистых заболеваний (ССЗ) – одной из ведущих причин инвалидизации и смертности населения развитых стран – весьма высоки. Развитие теоретической и методологической базы доказательной медицины в течение последних десятилетий обеспечило существенный прогресс в разработке и пропаганде среди врачей и пациентов научно обоснованных подходов к профилактике сердечно–сосудистых заболеваний, а также в оценке ее результатов. Вместе с тем до недавнего времени весьма широко рекомендуемые в качестве лекарственной сердечно–сосудистой профилактики витамины и антиоксиданты после рандомизированных исследований должны неминуемо «сойти со сцены», поскольку их эффективность оказалась равной нулю.
Немедикаментозная профилактика сердечно–сосудистых заболеваний является первым этапом любых профилактических мероприятий. В англоязычной литературе синонимы немедикаментозной профилактики – «изменение жизненных привычек», «изменение стиля жизни»:
- Полный отказ от курения
- Снижение избыточного веса
- Диета
- Расширение физической активности за счет динамических нагрузок
- Психорелаксация и медитация.
Медикаментозная профилактика сердечно–сосудистых заболеваний проводится обычно в дополнение к максимально возможному количеству немедикаментозных мероприятий. Как правило, под медикаментозной профилактикой понимают:
- Гиполипидемическую терапию
- Антиагрегантную и антикоагулянтную терапию
- Гипотензивную терапию
- Антиишемическую терапию
- Гипогликемическую терапию.
Каждый из перечисленных видов медикаментозного лечения имеет свои строгие показания и противопоказания и должен назначаться в рамках разработанных алгоритмов, но вместе с тем строго индивидуально. Только такой подход обеспечит ожидаемую эффективность профилактики сердечно–сосудистых заболеваний и их осложнений. Например, гипотензивные препараты назначают только при артериальной гипертонии, антиишемическую – только при доказанной ИБС.
Однако в повседневной деятельности врач нередко затрудняется с решением о начале профилактики, а также с выбором оптимальных методов, препаратов и способов контроля за эффективностью назначенных мероприятий. Кроме того, многое зависит от знания врачом сущности и частностей рекомендуемых мероприятий, его способности убеждать пациента следовать предписанному профилактическому режиму – поскольку зачастую врачебные рекомендации требуют от пациента пересмотра множества сложившихся жизненных привычек и традиций.
Рассмотрим некоторые виды медикаментозной и немедикаментозной профилактики подробнее.
Курение
Независимо от характера профилактики (первичная/вторичная) всем курильщикам следует настоятельно рекомендовать полностью отказаться от курения – самого важного из модифицируемых факторов риска ИБС, атеросклероза периферических артерий и мозгового инсульта. Прекращение курения существенно снижает риск возниконовения, а также облегчает течение и улучшает прогноз всех уже имеющихся сердечно–сосудистых заболеваний. Лицам, которым трудно бросить курить, можно рекомендовать курс применения накожных пластырей с никотином – в исследованиях доказана безопасность и эффективность этого метода.
В 3 рандомизированных исследованиях по оценке эффективности прекращения курения в качестве первичной профилактики ИБС частота неблагоприятных исходов у бросивших курить снизилась на 7–47%. Пациенты с выраженными симптомами ИБС наиболее восприимчивы к рекомендациям бросить курить. Показано, что на фоне прогрессирования ИБС прекращают курить до 32% больных–курильщиков, а при использовании специальной обучающей программы их число возрастает до 61%. Выигрыш от прекращения курения настолько велик, что необходимость включения соответствующих программ во все этапы вторичной профилактики всех сердечно–сосудистых заболеваний (особенно ИБС и мозгового инсульта) несомненна.
Диета и алкоголь
Основные цели диетотерапии в профилактике сердечно–сосудистых заболеваний – снижение концентрации холестерина плазмы, уменьшение количества потребляемых калорий, снижение избыточной массы тела.
Диетотерапию в ходе первичной профилактики следует рекомендовать лицам с избыточным весом (индекс массы тела более 30 кг/м2), доказанной при повторном измерении гиперхолестеринемией, с подтвержденным нарушением толерантности к глюкозе или сахарным диабетом, стойким повышением артериального давления >120/80 мм рт.ст. В ходе вторичной профилактики диета – обязательный компонент всех лечебных мероприятий. Показания к началу диетотерапии весьма широки. Если следовать международным рекомендациям, 60% трудоспособного российского населения нуждаются в диетическом лечении нарушений липидного обмена.
Теоретически диетой можно добиться снижения уровня общего холестерина плазмы на 10–15%. В реальных условиях эффект несколько скромнее – диетотерапией удается снизить уровень холестерина на 3–5% в общей популяции и на 9% у лиц, перенесших инфаркт миокарда (ИМ). В рандомизированном исследовании с участием 605 больных среднего возраста после ИМ доказана эффективность «средиземноморской диеты» в профилактике смертности от ИБС в течение 27 мес (снижение относительного риска 70%). Доказано, что строгое облюдение диеты с высоким содержанием рыбных продуктов и w–3–полиненасыщенных жирных кислот (рыбий жир) в дозе 1 г/сут в течение 2 лет способно снизить общую смертность (относительный риск снизился на 29%). В другом испытании 11324 больных, перенесших инфаркт, рандомизировали на 2 группы и назначали w–3–полиненасыщенные жирные кислоты либо плацебо. Через 3,5 лет в группе активного лечения было отмечено достоверное снижение общей смертности.
Наибольшее распространение в профилактике получила диета с ограничением потребления жиров, но богатая углеводами. Набирающая популярность «средиземноморская диета» включает зерновой хлеб, овощи, фрукты, рыбу и морепродукты, оливковое и рапсовое масло, птицу, зерновые продукты. В последние годы в США популярна «диета Аткинса», в основе которой – снижение количества потребляемых углеводов при одновременном обогащении рациона белком и жирами. Первые рандомизированные исследования показали, что эта диета способна достоверно снижать избыточный вес, улучшать нарушенную инсулинорезистентность и некоторые показатели липидного спектра плазмы. Изучение профилактической эффективности диет с низким содержанием животных жиров и высоким содержанием пищевых волокон пока не выявило их существенного влияния на несмертельные осложнения и смертность от ИБС.
В сравнительных наблюдениях установлено, что ежедневное потребление умеренных доз алкоголя (50 мл этанола в сутки) может быть полезным при стабильной ИБС, снижая риск острых коронарных синдромов. Одним из возможных механизмов этого считают повышение уровня холестерина липопротеидов высокой плотности в плазме, а также подавление субклинических воспалительных процессов в сосудистом эндотелии. Однако потребление алкоголя в больших дозах (как регулярное, так и эпизодическое) чревато серьезными осложнениями. При сердечной, печеночной и почечной недостаточности, артериальной гипертонии любое потребление алкоголя следует полностью прекратить.
Медикаментозная гиполипидемическая терапия (статины)
Научные данные последних десятилетий, с одной стороны, изменили многие «традиционные» подходы к назначению гиполипидемических лекарственных средств, а с другой – значительно расширили перечень этих препаратов. На фоне стремительного роста доказательной базы эффективности статинов как в первичной, так и во и вторичной профилактике сердечно–сосудистых заболеваний, область применения других гиполипидемических средств (фибратов и производных никотиновой кислоты) уменьшается.
На основании результатов строго спланированных крупных рандомизированных исследований во многих современных медицинских рекомендациях существенно расширены показания к назначению статинов для первичной и вторичной профилактики сердечно–сосудистых заболеваний. Если ранее лечение статинами рекомендовалось начинать только при гиперлипидемии на фоне неудовлетворительного эффекта длительной (4–6 мес) диетотерапии, то сейчас статины во многих случаях следует рекомендовать сразу, по результатам первого клинико–лабораторного обследования.
Следует, однако, предостеречь от бездумного назначения препаратов этой группы без достаточных на то оснований.
Ряд клинических эффектов статинов не может быть объяснен только гиполипидемическим действием. Так, снижение риска острых коронарных синдромов и мозговых инсультов происходит раньше, чем существенно изменяется уровень липидов плазмы. В исследовании HPS уменьшение заболеваемости и смертности среди лиц, принимавших симвастатин, не зависело от изменения уровня холестерина ЛПНП плазмы. Считают, что статины обладают рядом «нелипидных», плейотропных свойств (табл. 1).

Heart Protection Study – новый этап профилактики сердечно–сосудистых заболеваний
Это исследование с участием более 20 тыс. пациентов проводилось в Великобритании в 1994–2001 гг. с целью оценки способности длительного приема статинов предотвращать развитие и осложнения сердечно–сосудистых заболеваний в группах умеренного и низкого риска. В исследование включали больныхт с ИБС на фоне низкого и нормального уровня ХС ЛПНП и лиц с повышенным риском развития ИБС на фоне поражения других сосудистых бассейнов (мозговые артерии, артерии конечностей) и сахарного диабета.
В ходе исследования HPS симвастатин в дозе 40 мг/сут достоверно снизил как уровень ХС ЛПНП плазмы, так и риск сердечно–сосудистых осложнений, – в обоих случаях независимо от исходных значений ХС ЛПНП. Эффект симвастатина был особенно выражен среди женщин, пожилых лиц, больных сахарным диабетом, лиц с поражением периферических артерий, а также среди перенесших ранее инсульт. Общая смертность среди принимавших симвастатин снизилась на 12%, смертность от сосудистых осложнений – на 17%, риск инсультов – на 27%. Общий риск сердечно–сосудистых осложнений (инфаркт миокарда, инсульт, необходимость реваскуляризации) снизился среди принимавших симвастатин на 24%, потребность в некоронарных реваскуляризациях – на 16%. В ходе наблюдения благоприятное влияние симвастатина на изучаемые показатели не только не ослабевало, но, напротив, – возрастало с течением времени.
Достоверный протективный эффект симвастатина был отмечен не только среди лиц с исходно высоким уровнем холестерина ЛПНП, но и среди пациентов с нормальными и даже низкими значениями этого показателя (табл. 2–4). Данный факт представляется крайне важным. Во–первых, он позволяет предполагать существенную профилактическую значимость плейотропных, «нелипидных» механизмов действия статинов. Во–вторых, появляются основания переоценить значимость гиперлипидемии/дислипидемии, как единственного критерия назначения статинов с профилактической целью. И, наконец, ослабевает значение лабораторного контроля за липидным спектром плазмы, как «суррогатным», неклиническим критерием эффективности действия препарата – в силу того, что первостепенное значение приобретает частота тех или иных клинических исходов.

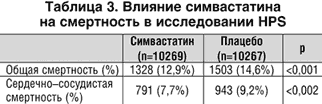

- 100 случаев сердечно–сосудистых осложнений на каждую 1000 лиц с постинфарктным кардиосклерозом;
- 80 случаев сердечно–сосудистых осложнений на каждую 1000 лиц с иными признаками ИБС;
- 80 случаев сердечно–сосудистых осложнений на каждую 1000 лиц в возрасте >40 лет с сахарным диабетом;
- 70 случаев сердечно–сосудистых осложнений на каждую 1000 лиц с поражением периферических артерий;
- 70 случаев сердечно–сосудистых осложнений на каждую 1000 лиц, перенесших ранее инсульт.
Особое внимание следует обратить на доказанную безопасность длительного приема статинов. Лишь в 0,8% случаев прием симвастатина вызвал клинически значимое повышение активности печеночных ферментов (против 0,6% случаев в группе плацебо), и только в 0,09% случаев среди принимавших симвастатин отмечено существенное повышение активности креатинфосфокиназы (против 0,05% в группе плацебо). За время наблюдения существенного повышения риска онкологических заболеваний среди лиц, принимавших симвастатин, не отмечено.
Исследование ALLHAT–LL: неэффективность правастатина или ошибки планирования?
Часть недавно завершенного в США крупного многоцентрового проспективного исследования ALLHAT – ALLHAT–LL была посвящена сравнению влияния правастатина (40 мг/сут) и немедикаментозной гиполипидемической терапии на общую смертность, смертность от ССЗ и онкологических заболеваний, а также смерть от ИБС и риск ИМ среди лиц с АГ, умеренной гиперхолестеринемией и другими факторами риска ИБС.
В исследование было включено 10355 человек старше 55 лет (средний возраст 66 лет), из них 49% женщин, 38% были темнокожими, у 14% на момент включения имелась ИБС, 35% страдали сахарным диабетом. Уровень ТГ плазмы не превышал 4 ммоль/л (350 мг/дл), исходный уровень ХС ЛПНП плазмы был 3,1–4,9 ммоль/л, у лиц с доказанной ИБС – 2,6–3,3 ммоль/л. Срок наблюдения составил до 8 лет (в среднем 4,8 лет).
Испытание ALLHAT–LL не было слепым, и в контрольной группе 32% участников с доказанной ИБС и 29% пациентов без ИБС в течение наблюдения по медицинским показаниям была начата гиполипидемическая терапия, в большинстве случаев – статинами. В группе активного лечения к 6 году наблюдения лишь 70,3% больных продолжали принимать препарат в предписанной дозе.
К завершению исследования правастатин достоверно снизил уровень общего холестерина плазмы на 17% (против снижения на 8% в группе немедикаментозного лечения) и на 28% – ХС ЛПНП (против 11%). Однако это не привело ни к снижению общей смертности, ни к уменьшению частоты сердечно–сосудистых осложнений (табл. 5). За время наблюдения частота осложнений ИБС в сравниваемых группах значимо не различалась (в группе правастатина 9,3%, в контрольной группе 10,4%).
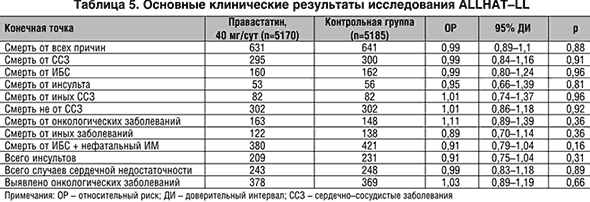
Являются ли результаты исследования ALLHAT–LL поводом для приостановки назначения статинов с целью профилактики сердечно–сосудистых заболеваний, в частности, ИБС? По всей видимости, нет, поскольку даже с учетом результатов ALLHAT–LL, мета–анализ 9 крупных проспективных испытаний статинов однозначно доказывает снижение относительного риска осложнений ИБС на 27% и снижение общей смертности на 14% – при хорошей переносимости и достаточной безопасности лечения.
Исследование ASCOT: в первичной профилактике статины эффективны не всегда
После триумфальных результатов исследования HPS активно обсуждаются вопросы целесообразности назначения статинов лицам с «нормальными» показателями липидов, но несколькими факторами сердечно–сосудистого риска. Недавно завершенное досрочно крупное рандомизированное исследование ASCOT–LL было, в частности, посвящено этому вопросу.
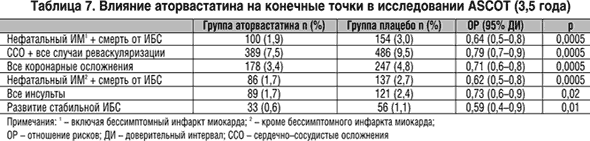
В исследование ASCOT–LL, посвященное изучению первичной профилактической эффективности аторвастатина, включались мужчины и женщины 40–79 лет с умеренной артериальной гипертонией, отсутствием ИБС в анамнезе, но как минимум, 3 факторами риска ее развития, помимо артериальной гипертонии (табл. 6), при умеренной гиперлипидемии (общий холестерин плазмы <6,5 ммоль/л, триглицериды плазмы <4,5 ммоль/л).

У пациентов среднего возраста с артериальной гипертонией, которым по существующим рекомендациям назначение статинов необязательно, аторвастатин в течение 3,5 лет убедительно снизил комбинированный риск нефатального инфаркта и смерти от ИБС (–36%), суммарный риск сердечно–сосудистых осложнений и потребности в реваскуляризации (–21%), риск коронарных осложнений (–29%), инсультов (–27%) и возникновения стабильной ИБС (–41%) (табл. 7).
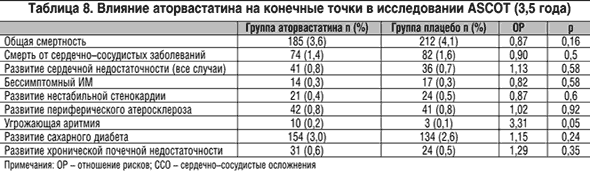
Снижают ли статины риск инсульта у больных с ИБС?
При лечении статинами лиц среднего и старшего возраста была обнаружена меньшая частота проявлений атеросклеротического поражения некоронарных сосудистых бассейнов – сонных артерий и магистральных сосудов нижних конечностей. Не стало исключением и уменьшение риска развития мозгового инсульта у лиц, получавших статины в качестве вторичной профилактики ИБС. Это исследование 4S (симвастатин), CARE и LIPID (правастатин), а также MIRACL (аторвастатин), которое по включенным больным (первые 24–96 ч после начала острого коронарного синдрома) и длительности лечения (16 недель) стояло несколько обособленно. В этих исследованиях среди в общей сложности 20703 наблюдавшихся больных произошло 718 инсультов (3,5%), причем в группе получавших статины было 310 инсультов, а в группе плацебо – 408. Таким образом, наряду с другими благоприятными эффектами, статины на 23% уменьшали риск развития мозгового инсульта у больных среднего и старшего возраста с различными формами ИБС.
В то же время в крупном проспективном рандомизированном исследовании PROSPER, в котором изучалась эффективность длительного приема правастатина пожилыми людьми (возраст 70–82 лет) с доказанной ИБС или факторами риска ее развития, не выявлено значительного снижения риска инсульта (относительный риск составил 1,03) – несмотря на существенное снижение холестерина ЛПНП (на 34%) за более чем 3–летний период лечения. Возможной причиной этого явилась тяжесть атеросклероза церебральных артерий у людей, начинающих принимать статины лишь в пожилом возрасте, а также особенности гемодинамики и атеросклеротических бляшек в церебральных артериях.
Неясные вопросы применения статинов для предупреждения инсульта
Вышеприведенные данные характеризуют влияние статинов на риск развития лишь нефатальных ишемических инсультов (по фатальным инсультам данных пока недостаточно). По имеющимся данным, статины не уменьшают частоту геморрагических инсультов, но, вероятно, снижают риск ишемических. Эти и другие вопросы изучаются в продолжающихся крупных проспективных рандомизированных исследованиях. В исследовании SPARCL будет непосредственно оцениваться значение аторвастатина (80 мг/сут) в первичной и вторичной профилактике инсультов. Кроме того, инсульты в качестве одной из конечных точек будут изучаться в исследованиях LEADER и PVD, посвященных эффективности статинов в лечении атеросклероза периферических артерий.
Кому назначать статины для снижения риска инсульта?
На основе данных, полученных в исследованиях 4S, LIPID, CARE, липидснижающая терапия симвастатином и правастатином была включена в перечень обязательных мероприятий по первичной профилактике мозгового инсульта у больных с ИБС с умеренно повышенным уровнем общего холестерина плазмы (США, 1998 г.). Мета–анализ 13 плацебо–контролируемых исследований показал, что назначение статинов для вторичной профилактики осложнений ИБС способно предотвратить в среднем 1 инсульт среди 143 пациентов в течение 4 лет. Результаты исследования ASCOT дают основание проводить профилактику инсульта аторвастатином у лиц среднего возраста с артериальной гипертонией без ИБС в анамнезе, но дополнительными факторами сердечно–сосудистого риска даже при нормальном уровне холестерина.
Клинические показания к назначению статинов при стабильной ИБС:
- постинфарктный кардиосклероз
- инсульт в анамнезе
- сахарный диабет
- атеросклероз периферических артерий
- пожилой возраст
Кроме того, критерием эффективности терапии статинами уже сейчас можно считать не только изменение липидограммы (снижение ХС ЛПНП<2,6 ммоль/л или <100 мг/дл), но и предотвращение сердечно–сосудистых осложнений при длительном лечении.
Крупномасштабные рандомизированные испытания профилактической эффективности статинов продолжаются. В настоящее время изучается влияние статинов на важнейшие клинико–прогностические параметры в нескольких исследованиях не только при сердечно–сосудистых, но и при эндокринологических заболеваниях. Со всей уверенностью можно утверждать, что этот класс препаратов постепенно занимает ведущие позиции как в первичной, так и во вторичной профилактике сердечно–сосудистых заболеваний и осложнений.
1. Downs J.R., Clearfield M., Weis S. et al., et al., for the AFCAPS/TexCAPS Research Group. Primary prevention of acute coronary events with lovastatin in men and women with average cholesterol levels: results of AFCAPS/TexCAPS. JAMA. 1998; 279: 1615–1622
2. Keidar S., Aviram M., Maor I. et al. Pravastatin inhibits cellular cholesterol synthesis and increases low density lipoprotein receptor activity in macrophages: in vitro and in vivo studies. Br J Clin Pharmac 1994; 39: 513–519
3. Long–term Intervention with Pravastatin in Ischaemic Disease (LIPID) Study Group. Prevention of cardiovascular events and death with pravastatin in patients with coronary heart disease and a broad range of initial cholesterol levels. N Engl J Med 1998; 339: 1349–1357
4. Scandinavian Simvaststin Survival Study Group. Randomised trial of cholesterol lowering in 4444 patients with coronary heart disease: the Scandinavian Simvaststin Survival Study (4S). Lancet. 1994; 344: 1383–1389
5. Sever PS, Dahlof B, Poulter NR, et al «Prevention of coronary and stroke events with atorvastatin in hypertensive patients who have average or lower–than–average cholesterol concentrations, in the Anglo–Scandinavian Cardiac Outcomes Trial–Lipid Lowering Arm (ASCOT–LLA): a multicentre randomised controlled trial» The Lancet, 2003
6. Shepard J., Cobb S.M., Ford I. et al., for the West of Scotland Coronary Prevention Study Group. Prevention of coronary heart disease with pravastatin in men with hypercholesterolemia. N Engl J Med 1995; 333: 1301–1307
7. Беркович ОА, БеляеваОД, Баженова ЕА, и соавт «Влияние статинов на функциональное состояние эндотелия сосудов у больных ишемической болезнью сердца» РМЖ, 2002;10(19):8–14
8. Карпов ЮА, Сорокин ЕВ «Атеросклероз и факторы воспаления: нелипидные механизмы действия статинов» РМЖ, 2001;9(10):5–9
9. Карпов ЮА, Сорокин ЕВ «Профилактика инсульта – новая область применения статинов». РМЖ, 2002;10(1):12–15
10. Лякишев АА «Клиническое применение статинов, 2003». РМЖ, 2003;11(4):193–196
11. Шевченко ОП, Шевченко АО «Статины. Ингибиторы ГМГ–КоА–редуктазы» Москва. Реафарм, 2003












