В последние годы появились альтернативные методы терапии, большое количество новых дорогостоящих медицинских технологий, лекарственных препаратов, повысилась стоимость медицинских услуг, однако количество денежных средств, выделяемых на здравоохранение, по–прежнему ограничено. Поэтому и среди организаторов здравоохранения, и среди практических врачей возрос интерес к проблемам экономической оценки эффективности лечения различных заболеваний.
Экономическая оценка эффективности определенной медицинской программы или метода лечения в целом представляет собой соотношение затрат на их проведение и их эффективности, включая в себя прямые и непрямые «затраты». Наиболее легким является определение прямых затрат: они включают стоимость оборудования и лекарственных средств, расходы на транспортировку, питание, обслуживающий персонал, коррекцию побочных эффектов. Более сложным представляется учет непрямых затрат, таких как потеря дохода для семьи, снижение производительности для общества, ухудшение качества жизни (КЖ) и др.
Существуют различные подходы к определению критериев эффективности того или иного вида лечения – экономия денежных средств, увеличение продолжительности жизни и улучшение ее качества, а также получение прямой экономической прибыли. Наиболее часто экономическая эффективность лечения выражается стоимостью одного продленного года жизни (cost per life–year gained) или стоимостью года лечения, включая госпитализацию, диализ и т.д.
Используют несколько методов экономического анализа эффективности медицинских вмешательств:
1) анализ минимизации стоимости (cost miniminization analisis),
2) анализ эффективности затрат или стоимостной анализ эффективности (cost effectiveness analisis),
3) стоимостно–утилитарный анализ или анализ эффективности затрат в утилитарных единицах (cost utiliti analisis),
4) стоимостный анализ прибыли (cost benefit analisis).
При использовании анализа минимизации стоимости более рентабельным считают метод лечения или обследования, который позволяет сохранить большее количество денежных средств. Анализ минимизации стоимости применяется и для экономической оценки гипотензивной терапии. Например, выбор оптимального гипотензивного препарата, даже в пределах одной группы, позволяет в некоторых случаях сохранить денежные средства. Так, получены данные сравнительного анализа экономических аспектов лечения двумя ингибиторами АПФ – эналаприлом и лизиноприлом. В исследование было включено 127 пациентов, получавших эналаприл, 52 из которых в течение 12 месяцев продолжали получать эналаприл, а 75 были переведены на лизиноприл (5–20 мг/сут). Учитывали цену препаратов, административные расходы, затраты на посещение врача, лабораторные исследования, а также стоимость лечения побочных эффектов. Установлено, что в группе пациентов, переведенных на лизиноприл, экономия денежных средств составила от 85 до 110 $ на человека. При этом ежемесячная сэкономленная сумма колебалась от 2,04 до 2,61 $ на пациента. Отмечено также, что сроки появления реальной экономии денежных средств зависят от назначенной дозы лизиноприла и составляют 15 месяцев для 5 мг/сут., 17 месяцев – для 10 мг/сут. и 7 месяцев – для 20 мг/сут. Авторы делают вывод о том, что выявление большей экономической эффективности одного препарата по сравнению с другим возможно примерно через 12 месяцев непрерывного лечения. Установлено также, что выполнение программы перехода с терапии каптоприлом на терапию лизиноприлом в соотношении доз 5:1, проводившейся у 109 больных с мягкой и умеренной АГ в течение 4 лет в США, позволило сохранить 287 231$.
Однако на практике новое вмешательство часто позволяет добиться положительных лечебных эффектов, но за счет дополнительных затрат. В таком случае требуется более сложный, но на сегодняшний день самый распространенный метод оценки экономической эффективности медицинских вмешательств – анализ эффективности затрат. Данный метод под экономической эффективностью понимает получение дополнительных преимуществ за счет вложения дополнительных средств. При этом экономически более эффективным считается то вмешательство, которое:
а) требует меньше денежных средств, но при этом, по меньшей мере, является таким же эффективным;
б) является более эффективным, но более дорогим и его дополнительные преимущества оправдывают дополнительные затраты;
в) является менее эффективным, но менее дорогим, при этом дополнительные преимущества конкурирующего вмешательства не оправдывают дополнительных затрат.
Целью расчетов при стоимостном анализе эффективности является получение соотношения стоимость/эффективность, выраженного в форме дополнительной денежной суммы, которую необходимо потратить для получения дополнительного преимущества (обычно выраженного в одной спасенной жизни в год, устранения одного обострения болезни, уменьшения выраженности определенного симптома и др. – «естественные единицы»). Данное соотношение вычисляется по формуле:
Стоимость–эффективность = (Общая стоимость2 - Общая стоимость1) / (Эффективность2 - Эффективность1) ,
где общая стоимость 1 и 2 – это сумма всех прямых и непрямых затрат на проведение 1–го и 2–го вмешательства, соответственно выраженная в денежных единицах; Эффективность 1 и 2 – это эффект 1–го и 2–го вмешательства, соответственно, выраженный в естественных единицах (обычно в продолжительности жизни в годах).
Например, метод лечения А стоит 5000 денежных единиц, а метод лечения В – 10000 денежных единиц. В результате применения метода А ожидаемая продолжительность жизни составит 3 года, а в результате применения метода В – 5 лет. Анализ экономической эффективности дополнительных затрат на применение метода В будет включать в себя следующие вычисления: Эффективность затрат = (10000–5000)/(5–3) = 2500 денежных единиц за год спасенной жизни. Однако данный анализ неприемлем в случаях, когда есть необходимость использовать более одного критерия эффективности медицинского вмешательства, например, увеличение продолжительности жизни и улучшение ее качества за счет уменьшения симптомов заболевания. Так, при стоимостном анализе эффективности лечения артериальной гипертензии (АГ) пропранололом и каптоприлом последний имел значительно худшие показатели экономической эффективности, т.к. оценка проводилась только на основании данных о затратах и продолжительности жизни. В то же время при сравнительной оценке эффективности гипотензивной терапии данными препаратами, проведенной с учетом уровня артериального давления (АД) и показателей КЖ, каптоприл значительно превосходил другие гипотензивные препараты в связи с небольшим количеством побочных эффектов и благоприятным влиянием на КЖ.
Для случаев, когда при проведении экономической оценки эффективности медицинских вмешательств необходимо совмещение данных о затрачиваемых средствах, продолжительности жизни и ее качестве, был разработан «стоимостно – утилитарный анализ», или «анализ эффективности затрат в утилитарных единицах». Сутью анализа является выбор заранее установленных утилитарных показателей, которые в количественной форме отражают обусловленное состоянием здоровья КЖ при различных состояниях или заболеваниях. Обычно показатели располагаются в порядке уменьшения КЖ от полного здоровья (1,00) до смерти (0,00). В некоторых случаях используют шкалу от 0 до 100. В качестве общей единицы измерения чаще всего используют годы качественной жизни («quality–adjusted life–years – QALY») и эквивалент «здоровых» лет жизни («HYE»). Один год жизни с абсолютным ее качеством имеет значение показателя QALY, равное 1, а один год жизни с меньшим качеством имеет показатель QALY менее 1. При этом считается, что стоимость лечения менее 20 тыс. $/QALY является экономически эффективной (рентабельной), стоимость от 20 до 40 тыс. $/QALY – приемлемой (большинство методов лечения имеют именно такую стоимость), от 40 до 60 тыс. $/QALY – пограничной, от 60 до 100 тыс. $/QALY – дорогой. Стоимость лечения более 100 тыс. $/QALY считается неприемлемой. Например, трансплантация сердца продлевает определенному больному жизнь на 2 года, которые он проживает с утилитарным показателем КЖ 0,8 и еще дополнительно 6 месяцев, которые он проживает с КЖ 0,6. В таком случае показатель продолжительности жизни, соотнесенной с ее качеством, для оставшегося периода жизни будет (2х0,8)+(0,5х0,6)=1,9. Далее полученные данные сопоставляются со стоимостью определенных медицинских вмешательств, с помощью которых можно добиться желаемого утилитарного показателя КЖ. Данный метод имеет два главных преимущества перед другими методами фармакоэкономического анализа. Во–первых, он дает возможность объединить ожидаемую продолжительность жизни и ее качество. Во–вторых, использование стандартного критерия эффективности позволяет сравнивать затратную эффективность методов лечения совершенно разных заболеваний, течение которых оценивают с помощью различных клинических показателей. Преимуществом данного метода является также возможность выбора пациентом и врачом наиболее предпочтительного в данной ситуации КЖ с последующим соотнесением его с возможными финансовыми ресурсами.
Стоимостной анализ прибыли – исторически самый первый метод экономической оценки медицинских вмешательств. Он наименее предпочтителен, поскольку в данном случае экономическую эффективность оценивают только по соотношению вложенных и полученных денежных средств.
Таким образом, экономическая оценка эффективности метода лечения представляет собой соотношение затрат (прямых и непрямых) на их проведение и его эффективности. Экономическая эффективность терапии наиболее часто выражается стоимостью одного продленного года жизни (cost per life–year gained) или стоимостью года лечения. Из существующих 4–х методов экономического анализа эффективности медицинских вмешательств (анализ минимизации стоимости, анализ эффективности затрат, стоимостной анализ прибыли, анализ эффективности затрат в утилитарных единицах) в связи с рядом преимуществ наиболее предпочтителен анализ эффективности затрат в утилитарных единицах. В качестве общей единицы измерения в данном случае используют годы качественной жизни (QALY).
Одной из наиболее актуальных проблем фармакоэкономики в кардиологии является оценка экономической эффективности лечения АГ – одного из самых распространенных заболеваний сердечно–сосудистой системы. Так, популяционная частота АГ среди взрослого населения составляет 15–20%, а ее распространенность у лиц пожилого и старческого возраста превышает 50%. Кроме того, хотя сама АГ не вызывает существенного ухудшения КЖ и работоспособности, она является основным фактором риска развития ряда серьезных сердечно–сосудистых осложнений (прежде всего инфаркта миокарда и инсульта), лечение которых требует больших денежных затрат. В этой связи представляют интерес результаты крупного многоцентрового исследования, выполненного в СССР в 1979–1984 гг., т.е. в течение 5 лет. Оно проведено среди мужчин 40–54 лет, работающих на крупных промышленных предприятиях в 22 городах страны. У лиц с диастолическим артериальным давлением (АД) 95 мм рт.ст. и выше оценивали, в том числе, социальный и экономический ущерб в связи со смертностью от инсульта. Установлено, что у преждевременно умерших от острого нарушения мозгового кровообращения (ОНМК) общее число недожитых лет жизни и число недожитых лет жизни в трудоспособном возрасте в расчете на 10000 человек составили 897,76 и 291,07 лет, соответственно. При этом общее число потерянных лет жизни в связи с временной нетрудоспособностью, инвалидностью и смертностью от ОНМК за 5 лет достигало 1009,0 человеко–лет, в том числе в трудоспособном возрасте – 402,3 человеко–лет. Экономический ущерб в целом (т.е. обусловленный заболеваемостью с временной и стойкой нетрудоспособностью и преждевременной смертью от инсульта) в связи с АГ составил 1 397 530 руб. (по ценам 1984 г.) на 10000 человек. При этом 2/3 денежных потерь (930 600 руб.) были связаны с преждевременной смертью от ОНМК.
Установлен ряд факторов, определяющих экономическую эффективность лечения АГ. Прежде всего на рентабельность гипотензивной терапии оказывает влияние исходный уровень диастолического АД. Так, по данным B.G. Jonsson, стоимость одного года спасенной жизни (т.е. экономическая эффективность гипотензивной терапии) при лечении АГ возрастает при исходно более высоком уровне диастолического АД (табл. 1). Например, у мужчин в возрасте 45–69 лет с диастолическим АД до лечения 90–94 мм рт.ст. стоимость одного года спасенной жизни достигала 9315$, тогда как у мужчин той же возрастной группы с диастолическим АД 100–104 мм рт.ст. она составила всего 137$. Cходные результаты получены и у женщин с АГ. Установлено также, что гипотензивная терапия приводит к экономии денежных средств у мужчин и женщин старше 45 лет с исходным диастолическим АД 105 мм рт.ст. и более, а также у женщин старше 70 лет при исходном диастолическом АД 100–104 мм рт.ст. Об увеличении экономической выгоды гипотензивной терапии с ростом исходного уровня диастолического АД сообщали также I. Kawachi и L.A. Malcolm и K.L. Kupersmith и соавт.
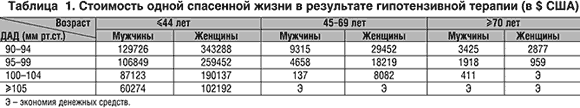
Литературные данные о влиянии пола больных с АГ на экономическую эффективность лечения АГ противоречивы. Некоторые авторы сообщили о том, что рентабельность гипотензивной терапии существенно не различается у мужчин и женщин с АГ. Однако B. Jonsson установил, что независимо от исходного уровня диастолического АД, в возрасте до 70 лет стоимость одного года спасенной жизни у мужчин в 2–3 раза ниже, чем у женщин (табл. 1). К подобному выводу пришли C.J. Bulpitt и соавт. [23] и L. Kawachi и L.A. Malcolm.
Большинство исследователей отмечают, что использование амбулаторного суточного мониторирования АД позволяет экономить денежные средства за счет более оптимального подбора гипотензивной терапии, а также за счет снижения денежных затрат на лечение гипертонии «белого халата», популяционная частота которой достигает 21%. Так, использование суточного мониторирования АД у всех больных АГ перед началом медикаментозного лечения в одном исследовании позволило исключить лиц с гипертонией «белого халата», которые не нуждаются в гипотензивной терапии, и таким образом сэкономить 110000$.
Важным фактором, влияющим на экономическую эффективность гипотензивной терапии, является приверженность к лечению, т.е. степень, с которой реальный режим приема препарата соответствует предписанному. В ряде исследований показано, что низкая приверженность к гипотензивной терапии приводит к увеличению частоты госпитализаций, их длительности, и, следовательно, увеличению расходов. Подсчитано, что в США 11,7% всех расходов на здравоохранение тратится на оплату госпитализаций, обусловленных низкой приверженностью больных к предписанной терапии. Так, от 16 до 50% больных с вновь установленным диагнозом АГ в течение года прекращают прием гипотензивных препаратов, а среди тех, кто продолжает терапию, значительная часть нередко пропускает прием очередной дозы медикамента. J.S. McCombs и соавт. отметили, что низкая приверженность к гипотензивной терапии сопровождается увеличением общих затрат на медицинское обслуживание. В данном исследовании 86% больных в течение года прекращали или делали перерыв в приеме гипотензивных препаратов, что приводило к увеличению средств на медицинское обслуживание на 873$ на одного пациента по сравнению с теми больными, которые не делали перерыва в лечении. Это увеличение расходов в основном было связано с оплатой стационарного лечения (637$ на одного больного). Установлено также, что применение комбинированных гипотензивных препаратов увеличивает частоту выполнения больным предписанной схемы лечения по сравнению с терапией двумя препаратами и является более рентабельным.
Таким образом, экономическая эффективность лечения АГ увеличивается при исходно более высоком уровне диастолического АД, у больных пожилого и старческого возраста, адекватной приверженности пациентов к гипотензивной терапии, использовании суточного мониторирования АД для диагностики АГ и контроля проводимого лечения. Данные о влиянии пола на рентабельность гипотензивной терапии противоречивы.
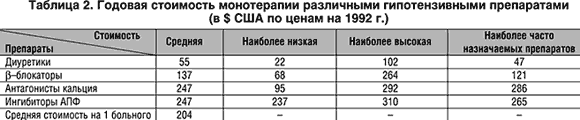
Одним из основных факторов, обусловливающих рентабельность применения конкретного гипотензивного препарата, является его цена. Хотя определение стоимости гипотензивных медикаментов является достаточно простой задачей, она осложняется тем, что в каждой группе препаратов имеется значительный диапазон цен. B. Jonsson приводит данные о годовой стоимости гипотензивной монотерапии в долларах США по ценам 1993 г. (табл. 2). Очевидно, что наиболее дорогими препаратами являются ингибиторы ангиотензинпревращающего фермента (АПФ) и антагонисты кальция, а наименее дорогими – диуретики и b–блокаторы.
J.T. Edelson и соавт. оценили стоимость лечения больных среднего возраста (35–64 лет) с мягкой и умеренной АГ без ИБС препаратами пяти основных классов гипотензивных препаратов. Стоимость одного года спасенной жизни при приеме пропранолола составила 10900$, гидрохлортиазида – 16400$, нифедипина – 31600$, празозина – 61900$, каптоприла – 72100$. S.D. Ramsey и соавт. провели сравнительную фармакоэкономическую оценку лечения АГ препаратами из 4–х основных групп гипотензивных препаратов. Общая стоимость лечения включала в себя затраты на покупку лекарств, мониторинг терапии, коррекцию побочных эффектов и осложнений, а также денежную сумму, необходимую для перевода пациентов на другую терапию в случае неудачно подобранного медикамента. Использовали следующие препараты – эналаприл, амлодипин, ацебутолол и хлорталидон. Авторы выявили, что хотя пациенты, получавшие амлодипин, быстрее достигали нормального уровня АД, наименьшие затраты на лечение (цены на 1995 г.) были в группе хлорталидона (641$). Общая стоимость терапии другими гипотензивными препаратами была более высокая и составила 920, 946 и 948$ в группах ацебутолола, амлодипина и эналаприла, соответственно. В этих трех группах цена препарата составляла большую часть стоимости общих затрат на лечение. Авторы подчеркивают, что наибольший процент пациентов, достигших нормального уровня АД, отмечен при использовании амлодипина, однако его цена существенно дороже, чем у диуретика хлорталидона.
По данным исследования I. Kawachi и соавт., наилучшее соотношение цена/эффективность выявлено у диуретиков и b–блокаторов.
Однако не следует забывать, что рентабельность лечения АГ определяется, в конечном итоге, не классом используемых гипотензивных средств, а конкректным медикаментом, поскольку цена препаратов существенно колеблется внутри каждой группы. Ярким примером данного положения является класс b–блокаторов: цена лечения атенололом, с одной стороны, и карведилолом, с другой, не сопоставимы. Поэтому, выбирая препарат для лечения АГ внутри какой–либо группы, необходимо оценить и эффективность данного препарата с позиций доказательной кардиологии (основываясь на результатах крупных многоцентровых исследований), его безопасность, а также стоимость в сравнении с другими, чья эффективность и безопасность также установлены с позиций медицины доказательств.
L.M. Van Bortel и соавт. сопоставили стоимость и эффективность лечения больных АГ селективными и неселективными b–блокаторами. Отмечено, что частота развития инсультов и гипертрофии левого желудочка при использовании препаратов данных групп достоверно не различалась. Однако частота возникновения инфаркта миокарда у курящих пациентов была выше при использовании неселективных b–блокаторов. Кроме того, эти препараты ухудшали функцию почек у больных с повышенным периферическим сопротивлением и сниженным сердечным выбросом. У пациентов, принимающих неселективные b–блокаторы, также отмечены большее число побочных эффектов и более низкие показатели качества жизни по сравнению с больными, получавшими селективные b1–блокаторы. По мнению авторов, более высокий уровень КЖ больных АГ, которым назначены селективные b–блокаторы, компенсирует большую стоимость препаратов этой группы.
Как известно, высокая селективность b–блокаторов определяет оптимальный профиль безопасности этих препаратов, т.е. наименьшую частоту побочных эффектов. На сегодняшний день высокой селективностью обладает b–блокатор бисопролол (Конкор) (рис. 1). Безопасность бисопролола изучена в ряде исследований, в которых принимало участие более 15 тысяч пациентов: Побочные эффекты выявлены в 11,2% случаев, однако необходимость в отмене препарата возникала лишь в 2,2% случаев (табл. 3).

Рис. 1. Селективность некоторых b-блокаторов Wellstern A. et al., 1986, 1987

Следовательно, благодаря высокой b1–селективности, бисопролол, в отличие от ряда других b–блокаторов, обладает хорошей переносимостью и не оказывает влияния на метаболизм липидов.
Таким образом, именно благодаря более высокой переносимости селективные b–блокаторы обладают оптимальным фармакоэкономическим профилем по сравнению с неселективными и малоселективными.
Результаты многоцентрового рандомизированного исследования MAPHY (Metoprolol Atherosclerosis Prevention in Hypertension), посвященного cравнительной оценке фармакоэкономических особенностей и влиянию на КЖ метопролола (50 мг/сут.) и тиазидных диуретиков, у мужчин с мягкой и умеренной АГ, получавших метопролол, выявлено достоверное снижение риска сердечно – сосудистых осложнений. Подобных изменений при использовании тиазидных диуретиков не отмечено. Поэтому применение метопролола привело к экономии прямых и непрямых расходов, связанных с заболеваемостью: при учете только прямых затрат она составила 2400$ на один год жизни. При этом ухудшения КЖ пациентов, принимавших метопролол, не отмечено. Полученные данные позволяют сделать вывод о том, что при лечении АГ метопролол имел лучшее соотношение цена/эффективность, чем при применении высоких доз тиазидных диуретиков.
Таким образом, при длительном лечении АГ экономически более рентабельное соотношение цена/эффективность выявлено у b–блокаторов и диуретиков. В том числе и поэтому они рекомендованы ВОЗ в качестве препаратов первого выбора для лечения АГ. Однако не следует забывать, что рентабельность лечения АГ определяется, в конечном итоге, не классом используемых гипотензивных средств, а конкректным медикаментом, поскольку цена препаратов существенно колеблется внутри каждой группы.
Итак, анализ литературных данных позволяет сделать вывод о том, что определение экономической эффективности гипотензивной терапии является одной из важных задач современной кардиологии. Это обусловлено высокой частотой серьезных сердечно–сосудистых осложнений АГ, лечение которых требует больших денежных затрат. Имеются данные, что исходно более высокий уровень диастолического АД, пожилой и старческий возраст, адекватная приверженность пациентов к гипотензивной терапии, а также использование суточного мониторирования АД для диагностики АГ и контроля проводимого лечения повышают рентабельность лечения. Определяющее влияние на экономическую эффективность терапии АГ оказывает выбор медикамента. При этом отмечено, что при длительном лечении АГ экономически более выгодное соотношение цена/эффективность имеют b–блокаторы и диуретики. Однако необходимо учитывать, что экономическая эффективность гипотензивной терапии определяется ценой конкретного препарата из какой–либо группы с учетом влияния на сопутствующие заболевания и факторы риска развития сердечно–сосудистых осложнений.
Показатели экономической оценки эффективности различных гипотензивных медикаментов являются не только критериями более рационального использования ограниченных ресурсов, выделяемых на здравоохранение, но и в каждой конкретной клинической ситуации помогают выбрать тот препарат, который обеспечит больному наиболее приемлемое качество жизни с учетом реальных финансовых возможностей.
1. Doubilet P., Weinstein M.C., McNeil B.J. Use and misuse of the term «Cost effective» in medicine // N. Eng. J. of Med.– 1986.–Vol.314, N4.– P. 253–255.
2. Edelson J.T., Weinstein M.C., Tosteson A.N. et al. Long–term cost effectiveness of various initial monotherapies for mild to moderate hypertension // JAMA.– 1990.– Vol.236.– P. 407–413.
3. Jonsson B. Measurement of health outcome and associated costs in cardiovascular disease // Europ. Heart J.– 1996.– Vol.17, Suppl.A.– P. 2–7.
4. McCombs J.S., Nichol M.B., Newman C.M., Sclar D.A. The cost of interrupting antihypertensive drug therapy in Medicaid population // Med. Care.– 1994.– Vol.32.– Р. 214–226.
5. Ramsey S.D., Neil N., Sullivan S.D., Perfetto E An economic evaluation of the JNC hypertension guidelines using data from a randomized controlled trial // J. Am. Board Fam. Pract.– 1999.– Vol.2(2).– P. 105–14.












