Содержание
Рабочая группа ВОЗ/СГК по распространению информации о сердечной недостаточности
Цель руководства
Определения сердечной недостаточности
Патофизиологическое определение
Клиническое определение
Клиническая диагностика сердечной недостаточности
Диагностический алгоритм
Сбор анамнеза и обследование
Исследования
ЭКГ в 12 отведениях
Рентгенография грудной клетки
Эхокардиограмма
Диагностика как основа лечения
Обзор типов сердечной недостаточности и их лечения
Этиология и патофизиология
Лечение в обычной практике
Лечение сердечной недостаточности, обусловленной систолической дисфункцией левого желудочка
Алгоритм лечения
Нефармакологическое лечение/
модификация образа жизни
Диуретики
Ингибиторы ангиотензин-
конвертирующего фермента (АКФ)
Дигоксин
Другие вазодилататоры
Другие препараты
Аспирин
Варфарин
Антагонисты бета-адреноре-
цепторов
Явно некупируемая сердечная недостаточность
Другие аспекты лечения
Одновременное назначение других
лекарств
Несоблюдение пациентом указаний
врача
Лечение сопутствующей патологии
Предупреждение сердечной
недостаточности
Заключение
Библиография
Рисунки
Рис. 1. Диагностический алгоритм
Рис. 2. Алгоритм лечения.
Рис. 3. Начало использования ингибиторов АКФ при сердечной недостаточности
Таблицы
Табл. 1. Параметры ЭКГ у пациентов с подозрением на сердечную недостаточность
Табл. 2. Обзор типов сердечной недостаточности и их лечения
Табл. 3. Ситуации высокого риска, когда желательна помощь специалиста
Рабочая группа ВОЗ/СГК по распространению информации о сердечной недостаточности
Представляет все континенты, кроме Антарктиды
Сопредседатели
Участники
Цель руководства
Сердечная недостаточность во всем мире представляет большую проблему для здравоохранения, и ее значимость все возрастает. Это часто встречающееся состояние, приводящее к утрате трудоспособности и смерти и связанное с большими расходами. Ранняя диагностика и эффективное лечение позволяют снизить заболеваемость и смертность, уменьшить расходы. Цель данного руководства - представить краткий обзор современных диагностических и терапевтических подходов к оказанию помощи пациенту с подозрением на сердечную недостаточность. Руководство адресовано врачам, оказывающим первичную помощь (врачам общей практики).
Определения сердечной недостаточности
Патофизиологическое определение
Сердечная недостаточность - это неспособность сердца снабжать метаболизирующие ткани кровью (и, следовательно, кислородом) на уровне, соответствующем их потребностям в покое или при легкой физической нагрузке. Это вызывает характерный патофизиологический ответ (нервный, гормональный, ренальный и др.), приводит к появлению соответствующих симптомов и признаков.
Таблица 1. Характеристики ЭКГ у пациентов с подозрением на сердечную недостаточность
|
Находки |
Значение |
| Зубец Q, слабо выражен зубец R | Признак перенесенного ИМ; возможна систолическая дисфункция ЛЖ |
| Гипертрофия ЛЖ (ГЛЖ) | Может быть обусловлена гипертензией, стенозом аорты, гипертрофической или дилатационной миокардиопатией Может иметь место как систолическая, так и диастолическая дисфункция ЛЖ |
| Блокада левой ножки пучка Гиса | Обычно свидетельствует о наличии лежащего в основе сердечного заболевания |
| Блокада правой ножки пучка Гиса (БПНПГ) | Может не указывать на лежащее в основе сердечное заболевание. Неполная БПНПГ может указывать на наличие дефекта предсердной перегородки. БПНПГ и блокада передней ветви левой ножки пучка Гиса часто наблюдаются при болезни
Шагаса |
| Фибрилляция предсердий | Обычна для пожилого возраста. Может быть обусловлена любым сердечным заболеванием. Следует рассмотреть возможность наличия митрального стеноза, легочной эмболии и тиреотоксикоза. Если желудочковый ритм очень частый, то может считаться связанной с сердечной недостаточностью, несмотря на нормальную функцию миокарда и клапанов |
| Брадиаритмии | Сердечная недостаточность может считаться связанной |
| Предсердно-желудочковая блокада | Сердечная недостаточность может считаться связанной Может наблюдаться при болезни Шагаса |
| Низкий вольтаж комплекса QRS | Может указывать на перикардиальную констрикцию или выпот,
инфильтративное заболевание |
Клиническое определение
В клинической практике термин "сердечная недостаточность" применяется для обозначения синдрома одышки и утомления, связанного с сердечным заболеванием. Сердечная недостаточность часто сопровождается задержкой жидкости ("застой"), о чем свидетельствуют повышение югулярного венозного давления и эдема. При несоответствии между снабжением тканей кислородом и их потребностью в нем (например, при анемии), а также при задержке жидкости (например, при почечной или печеночной недостаточности) состояние больных может напоминать таковое при сердечной недостаточности. Поэтому для клинической диагностики сердечной недостаточности необходимо наличие одновременно серьезного сердечного заболевания и типичных симптомов и признаков.
Клиническая диагностика сердечной недостаточности
При клиническом обследовании пациента с подозрением на сердечную недостаточность необходимо ответить на два вопроса (рис.1):
- имеют ли симптомы кардиальную или некардиальную природу, иными словами, есть ли сердечное заболевание?
- если имеется сердечное заболевание, какова точная природа кардиальных проблем?
1.Клинический анамнез
Диспноэ и утомление являются типичными признаками сердечной недостаточности, однако они часто могут наблюдаться и при других состояниях (например, респираторное заболевание, ожирение). Если известно о наличии сердечного заболевания (например, ИМ) или порока клапанов, то вероятность того, что имеющиеся у пациента симптомы обусловлены сердечной недостаточностью, увеличивается. Помогают также указания на стенокардию, гипертензию, ревматическую атаку или перенесенную операцию на сердце. И наоборот, наличие в анамнезе других заболеваний (например, анемии, легочной, почечной или печеночной недостаточности) уменьшает вероятность сердечной недостаточности.
Таблица 2. Обзор типов сердечной недостаточности и их лечения
| Этиология и патофизиология | Лечение в обычной практике |
| Миокардиальная систолическая недостаточность Сердечная недостаточность наиболее часто обусловлена систолической дисфункцией, когда миокард не способен нормально сокращаться; ЛЖ обычно расширен. Перенесенный ИМ, хроническая гипертензия, дилатационная миокардиопатия, вирусный миокардит, болезнь Шагаса и алкогольное поражение сердца - наиболее частые причины сердечной недостаточности данного типа |
Важно выявить таких пациентов, поскольку прогноз систолической сердечной недостаточности улучшается, если в дополнение к диуретикам и /или дигоксину назначаются ингибиторы АКФ. Сердечная недостаточность у пациентов с алкогольной кардиомиопатией часто проходит в случае прекращения употребления алкоголя или их состояние улучшается |
| Миокардиальная диастолическая недостаточность
Иногда сердечная недостаточность обусловлена диастолической желудочковой дисфункцией, когда миокард ригиден, часто вследствие гипертрофии, и не может нормально расслабляться. Это состояние чаще встречается у более старших пациентов и может иметь лучший прогноз, чем систолическая сердечная недостаточность. Этот тип сердечной недостаточности может быть вызван гипертензией. |
Оптимальное лечение диастолической сердечной недостаточности еще не разработано. Необходимо адекватное лечение лежащих в основе заболеваний, например, для снижения повышенного артериального давления необходима антигипертензивная терапия, при этом ставится цель стимулировать регрессию ГЛЖ. Застойные явления требуют назначения диуретиков |
| Заболевания клапанов Поражения клапанов остаются частой причиной сердечной недостаточности в регионах с высокой распространенностью ревматических атак. Кальцификационный аортальный стеноз также часто наблюдается у пожилых пациентов |
Хирургические и другие вмешательства, такие как баллонная вальвулопластика, могут дать значительный положительный эффект. При неоперабельном регургитационном поражении клапанов могут помочь вазодилататоры |
| Заболевания перикарда Перикардиальная констрикция или выпот, обусловленные, например, туберкулезом или вирусным заболеванием, могут ухудшать насосную функцию. Следует принять во внимание тампонаду сердца |
Если консервативное лечение безуспешно, могут принести пользу баллонная перикардиотомия или хирургическая перикардэктомия
Патофизиология сердечной |
| Эндокардиальные заболевания Эндокардиальный или эндомиокардиальный фиброз и его вариант - болезнь Леффлера (рестриктивная кардиомиопатия) - вызывают развитие формы диастолической, или рестриктивной, сердечной недостаточности |
недостаточности, обусловленной этими причинами, неясна, и лечение недостаточно изучено. Для купирования симптомов обычно назначают диуретики и дигоксин |
| Врожденные заболевания сердца
Многие врожденные заболевания сердца могут привести к развитию сердечной недостаточности у младенцев и детей. Некоторые типы (например, дефект предсердной перегородки и аортальный стеноз) могут проявиться только через многие годы в виде сердечной недостаточности |
Часто необходимо хирургическое и медикаментозное лечение |
| Метаболические заболевания сердца Сердечную недостаточность вызывают заболевания щитовидной железы. Дефицит тиамина (бери-бери) может привести к сердечной недостаточности в некоторых этнических группах. Избыток железа (гемохроматоз и гемосидероз) также приводит к повреждению миокарда |
Возмещение или устранение соответствующего нутритивного, гормонального или метаболического фактора обычно приводит к излечению |
2.Клиническое обследование
У многих пациентов с сердечной недостаточностью имеется мало клинических симптомов или они выражены слабо. Некоторые признаки, такие как отек голени, очень неспецифичны и могут наблюдаться у пациентов без сердечной недостаточности. Повышение ЮВД (в отсутствие анемии, легочной, почечной или печеночной патологии), учащенный низкоамплитудный пульс, наличие III тона сердца и смещение верхушечного толчка являются специфичными признаками сердечного заболевания.
Артериальное давление обычно нормальное для пациента данного возраста или пониженное, это свидетельствует о том, что обусловленное гипертензией заболевание сердца не является причиной сердечной недостаточности. Наличие легочных хрипов в отсутствие других признаков сердечного заболевания неспецифично.
В противоположность этому диспноэ в отсутствие упомянутых выше кардиальных симптомов скорее всего свидетельствует о наличии легочного или какого-либо другого заболевания.
3.Исследования
Цели исследований:
1. Подтвердить диагноз сердечной недостаточности посредством выявления признаков лежащего в основе сердечного заболевания.
2. Определить причину сердечной недостаточности посредством характеристики лежащего в основе сердечного заболевания.
3. Способствовать выбору оптимального лечения (и исключить неправильное лечение) посредством выявления причины сердечной недостаточности.
4. Получить информацию, необходимую для прогноза.
5. Определить "точку отсчета" для последующей оценки эффективности терапии.
Анализ крови позволяет исключить анемию, заболевания печени, почек и щитовидной железы. Из кардиологических методов исследования наиболее часто используются регистрация ЭКГ в 12 отведениях, РГК и, если есть возможность, эхокардиография.
Клиническая диагностика сердечной недостаточности
ЭКГ в 12 отведениях
У пациентов с сердечной недостаточностью ЭКГ в 12 отведениях редко бывает абсолютно нормальной. Даже при перикардиальном заболевании обычно имеет место падение вольтажа комплекса QRS и у пациента часто наблюдается фибрилляция предсердий. Однако наличие у пациента одышки и отклонений на ЭКГ не обязательно свидетельствует о сердечной недостаточности. В табл. 1 показано, как характеристики ЭКГ могут помочь в выявлении причины сердечной недостаточности.
Рентгенография грудной клетки
При острой или некомпенсированной хронической сердечной недостаточности при РГК могут наблюдаться багровый альвеолярный отек легких, интерстициальный отек легких, базальный плевральный выпот или венозный застой в легких. У более старших пациентов чаще всего выявляется расширение сердца. Наличие кардиомегалии указывает на серьезное сердечное заболевание, однако не позволяет определить основную проблему. Так, кардиомегалия может выявляться при перикардиальном выпоте, аневризме левого желудочка и митральном стенозе.
Очень важно осознать, что выраженная дисфункция левого желудочка может наблюдаться и в отсутствие рентгенографически выявляемой кардиомегалии.
Эхокардиография
Важным методом исследования при подозрении на сердечную недостаточность является эхокардиография. Этот метод ультразвукового исследования позволяет визуализировать камеры и клапаны сердца. Могут быть измерены систолическая и диастолическая сократительная функция желудочка, размеры камер и толщина стенок. Допплер-эхокардиография позволяет выявить и оценить стеноз клапанов и регургитацию. Врожденные дефекты сердца, клапанные вегетации, интракардиальные опухоли и внутриполостные тромбы также могут быть выявлены.
В идеале эхокардиографическое исследование должно быть выполнено у всех пациентов с подозрением на сердечную недостаточность, однако это не всегда возможно. Если точный диагноз сердечной недостаточности может быть установлен на основании клинических данных, например у пациента, перенесшего обширный ИМ или имеющего характерные аускультативные признаки митрального стеноза, при ограниченном доступе выполнять эхокардиографическое исследование не обязательно. С другой стороны, проведение эхокардиографии настоятельно рекомендуется, если клиническая картина заставляет сомневаться в диагнозе.
| Принципы использования диуретиков при сердечной недостаточности |
|
Рекомендации пациентам по использованию диуретиков
Диагностика как основа лечения
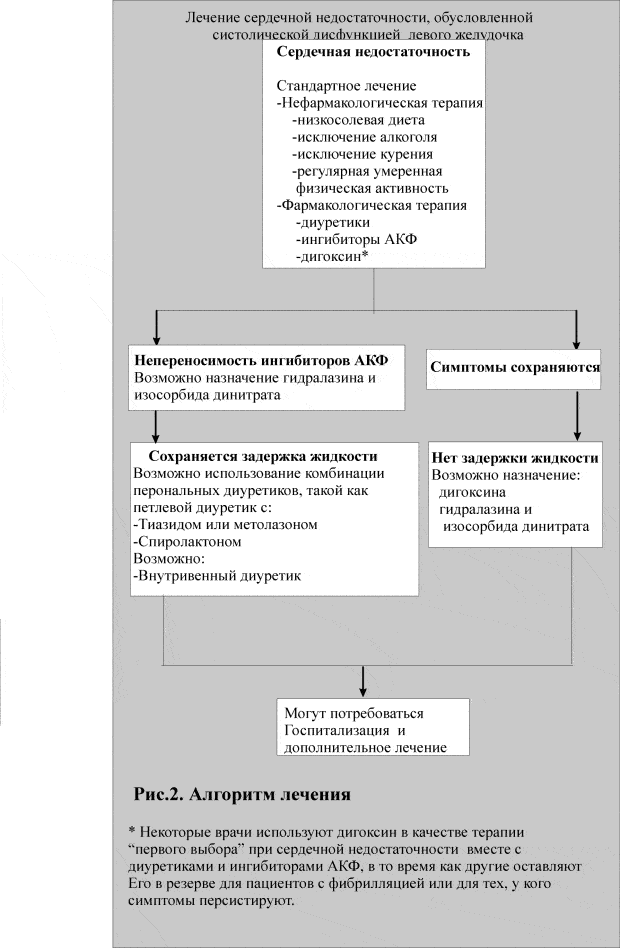
Оптимальное лечение основывается на точном диагнозе. Достаточный объем диагностической информации для назначения адекватного лечения можно получить посредством сбора анамнеза, обследования и проведения простых исследований. Например, если у пациента в течение нескольких месяцев или лет после ИМ наблюдается одышка, а на ЭКГ имеется зубец Q, то у него скорее всего имеется сердечная недостаточность, обусловленная систолической дисфункцией ЛЖ. Вероятность еще выше, если при РГК выявляется кардиомегалия и/или застой в легких. Других пациентов необходимо обследовать более тщательно, возможно, в сотрудничестве с кардиологом. Необходимо точно выявить причину сердечной недостаточности у конкретного пациента, поскольку различные причины требуют разных терапевтических подходов (табл.2, рис.2 и 3).
Нефармакологическое лечение/ модификация образа жизни
Диета
Все пациенты нуждаются в поддержке и рекомендациях относительно питания для сохранения оптимальной массы тела. При ожирении возрастает нагрузка на сердце, особенно при физической активности. Снижение массы тела посредством ограничения потребления жиров и калорийности рациона необходимо для пациентов, страдающих ожирением, и рекомендуется для тех, кто имеет избыточную массу тела. У пациентов с коронарной болезнью сердца и повышенным уровнем липидов низкожировая диета может препятствовать возникновению повторных значительных сердечно-сосудистых проявлений. Поддержание или улучшение статуса питания истощенных, недоедающих или алкоголизированных пациентов также имеет важное значение.
Потребление соли должно быть ограничено, поскольку оно может ухудшить состояние пациента. Соль не следует добавлять при приготовлении пищи или во время еды.

Таблица 3. Ситуации высокого риска, когда желательна помощь специалиста
|
Потребление жидкости
Пациенты с сердечной недостаточностью часто испытывают сильную жажду, что может привести к увеличенному потреблению жидкости и гипонатриемии. Потребление жидкости у большиства пациентов должно быть по возможности ограничено двумя литрами в день. В жаркую погоду, при диарее, рвоте или высокой температуре можно увеличить потребление жидкости или снизить дозу диуретиков.
Употребление алкоголя
Алкоголь может повреждать миокард и преципитировать аритмии. Его необходимо исключить или употреблять только в умеренных количествах.
Курение
Курение увеличивает риск многих сердечно-сосудистых , легочных и других заболеваний, включая рак, и должно быть исключено любой ценой.
Упражнения
Постельный режим - важная часть лечения острой или декомпенсированной хронической сердечной недостаточности, хотя ранняя мобилизация также необходима. В остальном необходимо всячески поощрять регулярную, умеренную (с учетом состояния больного) физическую активность. Это благоприятно влияет на симптоматику и другие характеристики у пациентов с сердечной недостаточностью. Динамические упражнения, такие как ходьба, езда на велосипеде, плавание, игра в шары, садоводство и т.д., должны продолжаться с той интенсивностью, которая комфортна для данного пациента.
Вакцинация
Сердечная недостаточность может провоцироваться или усугубляться легочной инфекцией, которая является частой причиной госпитализации. В связи с этим рекомендуется вакцинация против гриппа и пневмококковой инфекции.
Диуретики
Для пациентов с сердечной недостаточностью и задержкой жидкости нет более эффективного симптоматического лечения, чем прием диуретиков. Обычно диуретики используются в комбинации с ингибиторами АКФ и/или дигоксином (см. примечание к рис.2). Ниже даны четыре основных принципа использования диуретиков. Петлевые диуретики используются часто, хотя при мягкой сердечной недостаточности вполне можно ограничиться тиазидовыми диуретиками. Эффективная ежедневная доза фуросемида составляет 40 мг (эквивалентно 1 мг буметанида), но при сниженном ответе может потребоваться 80 - 120 мг ежедневно.
Избыточное лечение может привести к гиповолемии, гипотензии и ухудшению почечной функции.
Прием любого диуретика причиняет неудобства пациентам, которым приходится планировать ежедневную активность в период наиболее интенсивного диуреза. Тиазидовые диуретики вызывают пролонгированный мягкий диурез, в то время как петлевые - кратковременный, более энергичный диурез. Эффект петлевых диуретиков обычно ослабевает через 4 ч после приема. Пациентов следует проинформировать о том, что нет фиксированного времени дня, когда следует принимать диуретик, и они могут, в зависимости от индивидуальных обстоятельств, принять его утром, днем или вечером (но не слишком поздно, чтобы не прерывался сон). Пациенты также могут варьировать дозу препарата в зависимости от своих потребностей. Необходимо проинструктировать пациентов с тем, чтобы они ежедневно фиксировали массу тела (после пробуждения, после опорожнения мочевого пузыря, перед завтраком), и если наблюдается стойкое (в течение более трех дней подряд) увеличение массы на 0,5 кг, им рекомендуют увеличить дозу диуретика с тем, чтобы вернуться к "сухому весу". Если масса тела увеличивается или симптоматика ухудшается, пациенту следует обратиться за медицинской помощью.
Ингибиторы ангиотензинконвертирующего фермента (см. рис.3 и табл.3)
Ингибиторы АКФ оказывают благоприятное воздействие при любом симптоматическом классе сердечной недостаточности, обусловленной систолической дисфункцией ЛЖ. Ингибиторы АКФ уменьшают вазоконстрикцию, улучшают насосную функцию и увеличивают кровоток в почках и скелетных мышцах при сердечной недостаточности. При использовании в комбинации с диуретиками ингибиторы АКФ улучшают симптоматику и ослабляют проявления при всех классах сердечной недостаточности и улучшают толерантность к физической нагрузке. Реже происходит утяжеление сердечной недостаточности и уменьшается потребность в госпитализации. При лечении ингибиторами АКФ улучшается выживаемость при всех классах сердечной недостаточности. Также может уменьшаться риск ИМ.
Рекомендации по использованию
Перед началом лечения должны быть приняты некоторые меры предосторожности. Необходимо прекратить использование калийсодержащих добавок и калийсберегающих диуретиков. Желательно определить исходные биохимические показатели крови. Пациента следует наблюдать в течение 2 - 4 ч после введения первой дозы. Сначала дают низкую дозу препарата - например, 2,5 мг эналаприла или 6,25 мг каптоприла, а регулярную терапию следует начинать с промежуточной дозы - 2,5 мг эналаприла 2 раза в день или 12,5 мг каптоприла 3 раза в день. Желательно наблюдать пациента через 1 - 2 нед для определения биохимических показателей крови и выявления симптомов гипотензии; доза препарата должна быть соответствующим образом модифицирована. При отсутствии выраженных симптомов гипотензии или значительного повышения уровня креатинина или концентрации калия в сыворотке (соответственно более 200 и 5,5 ммоль/л), доза ингибитора АКФ должна быть увеличена с учетом переносимости. Рекомендуются следующие дозировки: эналаприл - 10 мг 2 раза в день, каптоприл - 50 мг 3 раза в день; как показали клинические испытания, именно эти дозы дают наибольший благоприятный эффект. При определении правильной дозы ингибиторов АКФ руководствуются результатами клинических испытаний и индивидуальной чувствительностью пациента. В ситуациях высокого риска (см. табл.3) желательна помощь специалиста и может быть рекомендована госпитализация.
Побочные эффекты ингибиторов АКФ
Гипотензия
Некоторое снижение артериального давления при использовании ингибиторов АКФ ожидается, но обычно это не приводит к появлению симптомов. Однако у небольшой части пациентов может наблюдаться симптоматическая гипотензия. В этом случае может иметь место гиповолемия, и лечение часто возобновляют после коррекции дегидратации. Необходимо убедиться в отсутствии обструктивного поражения клапанов, а также в том, что у пациента нет диастолической дисфункции ЛЖ.
Почечная дисфункция
У пациентов с мягкой и умеренной сердечной недостаточностью в клинических испытаниях наблюдались лишь незначительные изменения уровня креатинина в сыворотке и концентрации мочевины ( соответственно 8,8 мкмоль/л , или 0,10 мг%, и 1,2 ммоль/л , или 3,2 мг%) после лечения. У пациентов с тяжелой сердечной недостаточностью, у многих из которых изначально имелись отклонения биохимических показателей крови, вероятность уменьшения концентрации креатинина в сыворотке была такой же, как и вероятность ее увеличения после начала терапии ингибиторами АКФ. Подобно симптоматической гипертензии, почечная дисфункция часто осложняется дегидратацией. Нестероидные противовоспалительные препараты (НСПВП) также могут вызывать почечную дисфункцию и их приема следует по возможности избегать пациентам, получающим ингибиторы АКФ. Пациентам советуют не приобретать и не использовать свободно продаваемые НСПВП (см. также раздел "Назначение других препаратов").
Гиперкалиемия
У некоторых пациентов с мягкой и умеренной сердечной недостаточностью развивается внушающая беспокойство гиперкалиемия (К+ более 5,5 ммоль/л). В больших клинических испытаниях ингибиторов АКФ она редко становилась причиной прекращения лечения. Дегидратация, использование НСПВП и калийсберегающих диуретиков повышают риск гиперкалиемии. Если причина не в этом, то дозу ингибиторов АКФ необходимо снизить и тщательно мониторировать уровень К+.
Кашель
Кашель часто наблюдается у пациентов с сердечной недостаточностью, и всегда необходимо исключать отек легких или застой в них. Ингибиторы АКФ также могут вызывать кашель, однако в больших клинических испытаниях ингибиторов АКФ лишь у небольшого процента пациентов эта проблема была настолько серьезной, что лечение пришлось прекратить.
Рекомендации пациентам и тем, кто за ними ухаживает
Пациентам, имеющим симптомы, следует объяснить, что их состояние будет улучшаться постепенно и это в полной мере проявится лишь через несколько недель. Пациентов, у которых симптомы исчезли, надо проинформировать о том, что лечение должно быть продолжено для поддержания их хорошего самочувствия. Также можно подчеркнуть, что при лечении ингибиторами АКФ вероятность госпитализации в будущем ниже, а ожидаемая продолжительность жизни больше.
Пациентов следует предупредить, что в первое время после начала лечения возможны головокружения, хотя обычно они преходящи и от них можно избавиться, приняв горизонтальное положение. Если же они сохраняются и причиняют беспокойство, необходимо предупредить врача перед приемом очередной дозы. При дегидратации (в том числе вызванной диареей, рвотой или возникшей из-за жаркой погоды) также могут быть головокружения. Временное увеличение приема жидкости и/или уменьшение дозы диуретика обычно позволяет решить эту проблему.
Кашель и, реже, нарушение вкусовых ощущений могут наблюдаться в течение первых недель после начала лечения. Если эти побочные явления не особенно беспокоят пациента, он может примириться с ними, учитывая значительный благоприятный эффект терапии ингибиторами АКФ.
Дигоксин
Дигоксин используется для контроля желудочкового ритма, если это необходимо, у пациентов с сердечной недостаточностью и фибрилляцией предсердий. Дигоксин также оказывает благоприятное воздействие у пациентов с сердечной недостаточностью, имеющих синусовый ритм.
Дигоксин принято считать положительным инотропным агентом, однако он оказывает и другое благоприятное воздействие при сердечной недостаточности. Так, его использование приводит к нейроэндокринной супрессии, особенно к ингибированию симпатической нервной системы, и артериальной вазодилатации. Дигоксин также оказывает комплексное прямое и косвенное электрофизиологическое воздействие.
Дигоксин благоприятно влияет на симптоматику с сердечной недостаточностью при синусовом ритме, хотя данные о выживаемости будут доступны только после того, как ГИД (Группа исследования дигиталиса) опубликует свои результаты. Препарат улучшает симптоматику также при использовании в комбинации с ингибиторами АКФ и диуретиками, и это является его основным показанием к использованию у пациентов с сердечной недостаточностью и синусовым ритмом.
В большинстве испытаний, демонстрирующих благоприятный эффект дигоксина, препарат использовался в дозе от 0,125 до 0,325 мг, хотя более старшим пациентам и больным с нарушенной почечной функцией его следует назначать в меньших дозах.
Частота токсических явлений при использовании дигоксина у амбулаторных больных низка и составляет около 1 случая на каждые 20 лет лечения. Это подтвердили недавно проведенные крупные испытания дигоксина, в которых частота побочных явлений при использовании дигоксина не отличалась от таковой на фоне приема плацебо. Однако при наличии почечной недостаточности риск токсичности возрастает. При сердечной недостаточности может иметь место взаимодействие некоторых лекарств. Гипокалиемия (обусловленная приемом диуретиков) также увеличивает риск токсичности дигоксина. Амиодарон и квинидин повышают концентрацию дигоксина в сыворотке из-за фармакокинетического взаимодействия.
Другие вазодилататоры
Гидралазин и изосорбида динитрат
Эта комбинация улучшает симптоматику, толерантность к нагрузке и выживаемость пациентов с сердечной недостаточностью. Она не так широко используется, как ингибиторы АКФ, поскольку дает больший неблагоприятный эффект при меньшем улучшении выживаемости. Однако эти препараты показаны при непереносимости ингибиторов АКФ. Гидралазин - изосорбида динитрат также могут использоваться в дополнение к ингибиторам АКФ у пациентов, у которых сохраняются симптомы. Целевая ежедневная доза (в несколько приемов) составляет 300 мг гидралазина и 80 - 160 мг изосорбида динитрата.
Другие препараты
Аспирин
Пациенты с сердечной недостаточностью, обусловленной заболеванием коронарных артерий, или имеющие сопутствующие периферийные или цереброваскулярные заболевания, могут получать пользу от низких доз аспирина (75 - 325 мг) благодаря его способности препятствовать агрегации тромбоцитов.
Варфарин
У пацинетов с фибрилляцией предсердий и сердечной недостаточностью всегда необходимо рассматривать возможность лечения варфарином. Это также относится к любому другому пациенту, однажды перенесшему эпизод тромбоэмболии или имевшему интракардиальный тромбоз. Роль антикоагуляции в лечении пациентов с сердечной недостаточностью и синусовым ритмом, у которых не было интракардиального тромба или тромбоэмболии в анамнезе, неясна.
Блокаторы бета-адренорецепторов
Лечение обычными дозами бета-блокаторов у пациентов с сердечной недостаточностью может вызывать глубокие гемодинамические и клинические нарушения. Однако имеются некоторые данные о том, что осторожное введение очень низких доз бета-блокаторов под тщательным наблюдением с последующим постепенным титрованием дозы может привести к улучшению симптоматики и, возможно, выживаемости. В настоящее время роль бета-блокаторов в лечении сердечной недостаточности еще точно не определена, ожидаются результаты проводимых испытаний.
Явно некупируемая сердечная недостаточность (см. также рис.2)
Пациенты, не отвечающие на стандартное лечение диуретиками и ингибиторами АКФ, нуждаются в помощи специалиста. Им может помочь добавление дигоксина и/или комбинации гидралазина и изосорбида динитрата. Если сохраняется задержка жидкости, добавление тиазидового диуретика или метолазона может индуцировать диурез. Каждая из этих стратегий требует тщательного мониторирования биохимических показателей крови. Кратковременного ( в течение нескольких дней, до 1 нед) использования дополнительной диуретической терапии обычно достаточно. Внутривенные диуретики могут быть необходимы у пациентов с очень стойкими персистирующими симптомами эдемы.
Многих пациентов, не отвечающих на стандартное лечение, лучше направить к кардиологу для госпитализации и лечения покоем, ограничением потребления жидкости, внутривенными диуретиками, добутамином, нитропруссидом натрия или допамином. Инвазивный мониторинг гемодинамики часто помогает определить цели лечения и оценить его эффективность. В некоторых случаях может быть рассмотрена необходимость пересадки сердца.
Для пациентов с тяжелой сердечной недостаточностью, резистентной к диуретикам, очень важен тщательный сестринский уход. Приподнятое положение головы во время сна в постели или в удобном кресле может предотвратить травмирующую ночную одышку.
Другие аспекты лечения
Одновременное назначение других препаратов
Осторожность при назначении других лекарств не может быть чрезмерной. Указанных ниже препаратов следует по возможности избегать или назначать с осторожностью.
- НСПВП
- Блокаторы кальциевых каналов (за исключением, возможно, амлодипина)
- Антиаритмические препараты (кроме амиодарона)
- Бета-блокаторы (см.соответствующий раздел)
- Кортикостероиды
- Трициклические антидепрессанты
- Препараты лития
- Карбенолоксон
Несоблюдение пациентом рекомендаций врача
Подробное информирование о рациональности назначаемого лечения, особенно терапии диуретиками, и указания на возможность приема лекарств в удобное время помогают предотвратить нарушения режима лечения. Когда ингибиторы АКФ назначаются пациентам, у которых на фоне приема диуретиков симптомы исчезли, им следует разъяснить их профилактическую пользу в плане поддержания стабильности, предотвращения госпитализации и улучшения выживаемости.
Лечение сопутствующей патологии
У многих пациентов с сердечной недостаточностью имеются сопутствующие проблемы, которые могут быть как отражением основной причины сердечной недостаточности (например, стенокардия), так и ее следствием (например, желудочковые аритмии). Лечение сопутствующей патологии у пациентов с сердечной недостаточностью часто отличается от такового у пациентов без нее. В этом разделе кратко освещены сопутствующие проблемы, типичные для пациентов с сердечной недостаточностью.
Фибрилляция предсердий
До 30% пациентов с сердечной недостаточностью имеют сопутствующую фибрилляцию предсердий. Перед началом лечения следует задать пять воспросов, приведенных ниже. Контроль желудочкового ритма часто достигается при использовании дигоксина; если с этим возникают затруднения, можно назначить амиодарон, однако необходимо помнить о развитии токсичности. Тромбоэмболия может быть предотвращена, в недавних исследованиях показан существенный благоприятный эффект лечения варфарином. Кардиоверсия, возможно с предварительной и последующей терапией амиодароном, может быть принята во внимание, поскольку, в идеале, синусовый ритм должен быть восстановлен.
Вопросы, касающиеся лечения фибрилляции предсердий у пациентов с сердечной недостаточностью
- Является ли фибрилляция предсердий причиной сердечной недостаточности или же ее следствием?
- Нет ли у пациента заболевания митрального клапана?
- Нет ли у пациента тиреотоксикоза?
- Является ли фибрилляция предсердий частью синдрома слабости синусового узла? (Брадикардия может обострять сердечную недостаточность, а дигоксин может усугублять брадикардию.)
- Нет ли противопоказаний к назначению варфарина?
Стенокардия
Поскольку наиболее частой причиной сердечной недостаточности является заболевание коронарных артерий, у многих пациентов одновременно наблюдается стенокардия. Если позволяет состояние пациента, следует рассмотреть возможность коронарного шунтирования. Коронарная ангиопластика или другая катетерная реваскуляризация также возможна. Хирургическое вмешательство улучшает прогноз у пациентов с экстенсивным заболеванием коронарных артерий и дисфункцией ЛЖ. Более старший возраст (старше 75 лет) и тяжелая дисфункция ЛЖ (фракция выброса ЛЖ менее 20%) являются относительными противопоказаниями. Нитраты и, возможно, амлодипин - единственные антиишемические препараты, не ухудшающие насосную функцию (см. раздел "Блокаторы бета-адренорецепторов").
Желудочковая аритмия
Пациенты с симптомами сердцебиения, головокружения, потемнения в глазах должны быть обследованы с целью выявления аритмии, поскольку симптоматическая желудочковая аритмия требует лечения. Перед назначением антиаритмических препаратов следует исключить возможные преципитирующие или усугубляющие факторы (см.ниже). Препаратом выбора является амиодарон; другие препараты с большой вероятностью могут ухудшить общее состояние пациента и даже саму аритмию. Бета-блокаторы могут быть полезны при условии переносимости.
Роль имплантируемого пейсмейкера и дефибрилляторов у пациентов с сердечной недостаточностью не вполне ясна.
Возможные преципитирующие или усугубляющие факторы при желудочковой аритмии
- Нарушение баланса электролитов, например, гипокалиемия, гипомагнезиемия, гиперкалиемия
- Токсичность дигоксина
- Препараты, ухудшающие насосную функцию, в том числе большинство противоаритмических препаратов (кроме амиодарона) и антидепрессанты
- Рекуррентная ишемия миокарда
- Респираторные заболевания, инфекции, гипоксемия, гипертиреоидизм
Предупреждение сердечной недостаточности
Предупреждение сердечной недостаточности является основной задачей современной кардиологической практики, поскольку нагрузка симптомов очень велика, а прогноз после развития выраженной сердечной недостаточности очень плохой. Эта цель может быть достигнута: а) посредством предупреждения развития сердечных заболеваний, приводящих к сердечной недостаточности, б) посредством предупреждения прогрессирования уже развившегося сердечного заболевания до состояния сердечной недостаточности.
Роль курения, уровня холестерина, сидячего образа жизни и других факторов в прогрессировании коронарной болезни сердца (КБС) хорошо изучена, и эти факторы поддаются коррекции. Гипертензия также увеличивает риск развития КБС и сердечной недостаточности посредством прямого постоянного повреждающего воздействия на миокард. Четко показано, что антигипертензивная терапия снижает риск развития сердечной недостаточности. Улучшение социально-экономических условий и антимикробная терапия во многих регионах привели к уменьшению частоты ревматического поражения сердца.
Если сердечное заболевание развилось, его прогрессирование до сердечной недостаточности можно замедлить. Размер инфаркта может быть ограничен с помощью приема аспирина, бета-блокаторов и, возможно, ингибиторов АКФ. У пациентов без симптомов, у которых наблюдается существенное улучшение функции ЛЖ, профилактическая терапия ингибиторами АКФ снижает риск прогрессирования сердечной недостаточности и улучшает выживаемость.
Заключение
Основой оптимального лечения пациента с подозрением на сердечную недостаточность является точная диагностика лежащего в основе сердечного заболевания. Доступны различные виды нефармакологического, фармакологического и хирургического лечения. Современные методы лечения позволяют существенно снизить заболеваемость сердечной недостаточностью и смертность от нее.
Литература:
1. Cohn JN, Archibald DG, Ziesche S, Franciosa JA, Harston WE, Tristani FE, et al. Effect of vasodilator therapy on mortality in chronic congestive heart failure. Results of a Veterans Affairs Administration Cooperative Study. N Engl J Med 1986;314:1547-52.
2. Consensus Trial Study Croup. Effects of enalapril on mortality in severe congestive heart failure. Results of the Cooperative North Scandinavian Enalapril Survival Study. N Engl J Med 1987;316:1429-35.
3. The SOLVD Investigators. Effect of enalapril on survival in patients with reduced left ventricular ejection fractions and congestive heart failure. N Engl J Med 1991;325:293-302.
4. Cohn JN, Johnson G, Ziesche S, Cobb F, Francis G, Tristani F, et al. A comparison of enalapril with hydralazine-isosorbide dinitrate in the treatment of chronic congestive heart failure. N Engl J Med 1991;325:303-10.
5. The SOLVD Investigators. Effect of enalapril on mortality and the development of heart failure in asymptomatic patients with reduced left ventricular ejection fractions. N Engl J Med 1992;327:685-91.
6. Pfeffer MA, Braunwald E, Moye LA, Basta L, Brown EJ Jr, Cuddy TE, et al for the SAVE investigators. Effect of captopril on mortality and morbidity in patients with left ventricular dysfunction after myocardial infarction. Results of the Survival and Ventricular Enlargement trial. N Engl J Med 1992;327:669-77.
7. The Captopril-Digoxin Multicenter Research Croup. Comparative effects of therapy with captopril and digoxin in patients with mild to moderate heart failure. JAMA 1988;259:530-44.
8. Kleber FX, NiemЪller L, Doering W. Impact of converting enzyme inhibition on progression of chronic heart failure: results of the Munich mild heart failure trial. Br Heart J 1992;67:289-96.
9. Mujais SK, Nora NA, Levin ML. Principles and clinical uses of diuretic therapy. Prog Cardiovasc Dis 1992;35:221-45.
10. Smith TW. Digoxin in heart failure. N Engl J Med 1993;329:51-3.
11. Packer M, Cheorghiade M, Young JB, Constantini PJ, Adams KF, Cody RJ, et al for the RADIANCE study. Withdrawal of digoxin from patients with chronic heart failure treated with angiotensin-converting enzyme-inhibitors. N Engl J Med 1993;329:1-7.













