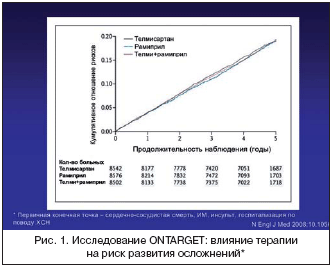
Снижение риска развития сердечно–сосудистых осложнений (ССО) является глобальной задачей при лечении больных, страдающих сердечно–сосудистыми заболеваниями (ССЗ). Ранее было показано, что ингибиторы ангиотензинпревращающего фермента (АПФ) рамиприл (исследование HOPE) и периндоприл (исследование EUROPA) по сравнению с плацебо снижают вероятность развития неблагоприятных исходов у больных с высоким риском и у больных стабильной ишемической болезнью сердца (ИБС). В исследовании The Ongoing Telmisartan Alone and in combination with Ramipril Global Endpoint Trial (ONTARGET) изучали влияние блокатора ангиотензиновых рецепторов (БАР) телмисартана в сравнении с рамиприлом, а также комбинации этих двух препаратов на клиническое течение сердечно–сосудистых заболеваний [1]. Включались больные с клиническими проявлениями поражения коронарных, периферических и церебральных артерий, сахарным диабетом, с органными поражениями. После рандомизации в рамках двойного слепого метода в среднем в течение 56 месяцев 8576 больных получали рамиприл в дозе 10 мг; 8542 больных – телмисартан в дозе 80 мг; 8502 больных – оба препарата в указанных дозах дополнительно к ранее проводимой терапии. В качестве первичной конечной точки была выбрана комбинация следующих событий – смерть от сердечно–сосудистых причин, инфаркт миокарда (ИМ), инсульт и госпитализация в связи с сердечной недостаточностью.
В течение исследования события первичной конечной точки возникли у 1412 больных в группе рамиприла (16,5%) и у 1423 больных в группе телмисартана (16,7%) без достоверных различий между группами (рис. 1). По сравнению с рамиприлом у больных на фоне телмисартана была ниже частота кашля (1,1% против 4,2%; р<0,001) и ангиоотека (0,1% против 0,3%; р=0,01), но выше частота гипотензивных симптомов (2,6% против 1,7%; р<0,001). В группе комбинированной терапии при одинаковой частоте развития сердечно–сосудистых осложнений по сравнению с группой рамиприла (нет достоверных отличий), была хуже переносимость: повышенный риск развития гипотензивных проявлений (4,8% против 1,7%; р<0,001); синкопальных состояний (0,3% против 0,2; р=0,03) и почечной дисфункции (13,5% против 10,2%; р<0,001).
Таким образом, хотя гипотеза, которая лежала в основе этого исследования – «телмисартан будет не хуже в профилактике осложнений у больных с высоким риском их развития» подтвердилась, тем не менее ингибиторы АПФ оказались непревзойденными в своей высокой профилактической эффективности у этой когорты больных. А вот давно обсуждаемая потенциальная эффективность при сочетанном применении ингибиторов АПФ и БАР, особенно для усиления независимых от АД положительных механизмов, не только не подтвердилась, но и оказалась более опасной в плане развития нежелательных явлений. Ингибиторы АПФ по–прежнему остаются хорошим выбором в длительном лечении больных с высоким риском развития ССО [2].
Исследование TRANSCEND
Ингибиторы АПФ снижают риск развития сердечно–сосудистых осложнений, однако, по разным оценкам, до 20% больных не переносят эти препараты. Было организованно исследование The Telmisartan Randomised Assessment Study in ACE intolerant subjects with cardiovascular Disease (TRANSCEND) для изучения эффективности БАРов телмисартана у больных с сердечно–сосудистыми заболеваниями или сахарным диабетом с органными поражениями [3].
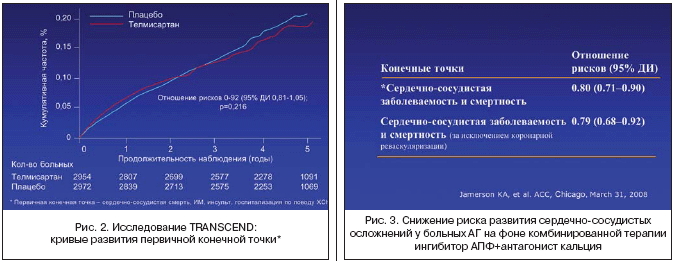
В исследование было включено 5926 больных с установленной ранее непереносимостью ингибиторов АПФ, получавших современную доказанную терапию, которых рандомизировали на две группы – телмисартана 80 мг (n=2954) и плацебо (n=2972). Первичной конечной точкой в исследовании была сумма смертей от сердечно–сосудистых причин, ИМ, инсультов и госпитализаций по поводу сердечной недостаточности. Средняя продолжительность исследования составила 56 месяцев. Артериальное давление было ниже в группе телмисартана по сравнению с плацебо на протяжении всего исследования (в среднем на 4,0/2,2 мм рт.ст.). В группе телмисартана было отмечено 465 (15,7%) событий первичной конечной точки в сравнении с 504 (17,0%) событиями в группе плацебо (отношение рисков 0,91; 95% доверительный интервал 0,81–1,05; р=0,216) (рис. 2).
Следует отметить, что одна из вторичных конечных точек – сумма смертей от сердечно–сосудистых причин, ИМ и инсультов – была у 384 (13,0%) больных на телмисартане и у 440 (14,8%) больных на плацебо (отношение рисков 0,87; 95% доверительный интервал 0,76–1,00; р=0,048), что оказалось достоверно меньше. Больные, получавшие телмисартан, достоверно реже госпитализировались по сердечно–сосудистым причинам на 15% (р=0,028).
Телмисартан продемонстрировал хорошую толерантность у больных с непереносимостью ингибиторов АПФ. Хотя по критериям первичной конечной точки препарат не показал эффективности, следует отметить умеренное, но достоверное снижение риска развития такой комбинированной конечной точки, как смерть от сердечно–сосудистых причин, ИМ или инсульт. Следует напомнить, что именно по такому критерию была доказана эффективность рамиприла в сравнении с плацебо в исследовании HOPE [4].
Исследование ACCOMPLISH
Комбинированная терапия имеет огромное значение в достижении целевого уровня АД у больных АГ. В современных рекомендациях предпочтение до последнего времени отдавалось комбинации ингибиторов АПФ с диуретиками [5]. В этой связи большой интерес вызывают исследования, в которых проводилось сравнение клинической эффективности различных комбинированных препаратов. На ACC 2008 г. были представлены первые клинические результаты крупного международного исследования the Avoiding Cardiovascular events through Combination therapy in Patients Living with Systolic Hypertension (ACCOMPLISH), в котором сравнивалось влияние двух режимов комбинированной терапии на частоту ССО у 10700 больных с АГ высокого риска (у 60% больных имеется сахарный диабет (СД), у 46% – ИБС, у 13% – инсульт в анамнезе, средний возраст 68 лет, среднее значение индекса массы тела 31 кг/м2) – ингибитора АПФ беназеприла с амлодипином либо с тиазидным диуретиком гидрохлортиазидом [6].
Еще в 2007 г., когда были представлены данные о динамике АД в ходе лечения по сравнению с исходными показателями, оказалось, что при переводе больных на фиксированную комбинацию лекарственных препаратов существенно улучшился контроль АД [7]. Было продемонстрировано преимущество фиксированных комбинаций по сравнению с приемом препаратов по отдельности. Через 3 года это исследование было прекращено досрочно, поскольку были получены четкие доказательства более высокой эффективности комбинации антагониста кальция с ингибитором АПФ [6]. При одинаковом контроле за АД в этой группе было достоверное снижение риска развития ССО (первичная конечная точка) по сравнению с группой получавших комбинацию ингибитора АПФ с диуретиком – на 20% (рис. 3). Результаты этого исследования говорят о том, что комбинация антагонистов кальция с ингибиторами АПФ имеет хорошие перспективы более широкого применения в клинической практике. Можно предполагать, что такая комбинация может быть особенно востребованной в лечении больных АГ в сочетании с ИБС.
Исследование HYVET
В рекомендациях ЕОАГ/ЕОК 2007г. отмечается, что у пациентов старше 80 лет нет данных по влиянию антигипертензивной терапии на риск развития сердечно–сосудистых осложнений [5]. Целью недавно досрочно завершившегося исследования Hypertension in the Very Elderly Trial (HYVET) как раз и стало изучение влияния антигипертензивной терапии на риск развития инсульта у больных АГ старше 80 лет [8].
В исследование включались лица 80 лет и старше (при наличии подтверждающих национальных документов) с постоянной АГ с уровнем систолического АД более 160 мм рт.ст. Критериями исключения были: наличие противопоказаний к приему исследуемых препаратов, злокачественная АГ, вторичная АГ, геморрагический инсульт в предшествующие 6 месяцев, сердечная недостаточность, требующая проведения медикаментозного лечения с помощью АД–снижающих препаратов, сывороточный креатинин свыше 150 микромоль/л, сывороточный калий менее 3,5 и более 5,5 ммоль/л, подагра, диагноз деменции и при необходимости посторонней помощи по уходу.
После рандомизации больные получали либо индапамид замедленного высвобождения 1,5 мг, либо сходного вида плацебо. В ходе каждого визита или по решению врача–исследователя для достижения целевого уровня АД мог быть присоединен периндоприл в дозе 2–4 мг или сходного вида плацебо. Целевым был выбран уровень АД меньше 150/80 мм рт.ст. В качестве первичной конечной точки был выбран любой инсульт (фатальный или нефатальный), но без включения больных с транзиторной ишемической атакой (ТИА). Вторичные конечные точки включали случаи смерти от любой причины, от сердечно–сосудистых причин и смерти от инсульта.
Всего было рандомизировано 3845 больных, а исследованные группы были одинаковы по всем клиническим характеристикам. Возраст больных – от 80 до 105 лет (73% больных – от 80 до 84 лет и 24% – от 85 до 89 лет; средний возраст – 83,6 лет). Около трети больных ранее не принимали антигипертензивные препараты. У 11,8% больных в анамнезе были сердечно–сосудистые заболевания, сахарный диабет был у 6,9% больных.
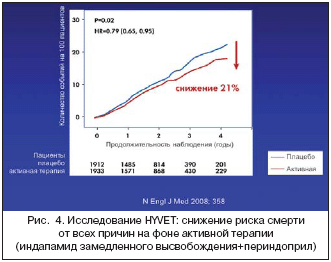
Средняя продолжительность наблюдения составила 1,8 года, с колебаниями от 0 до 6,5 лет. Через два года в сравнении с исходным уровнем систолическое и диастолическое АД в положении сидя в среднем снизилось на 14,5 и 6,8 мм рт.ст. в группе плацебо и на 29,5 и 12,9 мм рт.ст. в группе активного лечения соответственно (рис. 4). Снижение систолического и диастолического АД в положении стоя было 13,6 и 7,0 мм рт.ст. в группе плацебо и 28,3 и 12,4 мм рт.ст. в группе активного лечения соответственно. Разница в уровне АД между группами составила 15,0/6,1 мм рт.ст. в положении сидя. Целевой уровень АД (<150/80 мм рт.ст.) был достигнут 19,9% больных в группе плацебо и у 48% в группе активного лечения.
Через два года в группе активного лечения 25,8, 23,9 и 49,5% больных получали монотерапию индапамидом, индапамид и периндоприл в дозе 2 мг и индапамид и периндоприл в дозе 4 мг соответственно. В группе плацебо 14,2, 13,4 и 71,8% больных получали соответствующее плацебо. В июле 2007 г. исследование HYVET было остановлено досрочно по рекомендации наблюдательного комитета (2–й промежуточный анализ после сообщения о 140 происшедших инсультах к 30 апреля 2007 г.) после обнаружения значительного снижения случаев инсульта и случаев смерти от всех причин в группе активной терапии по сравнению с группой плацебо.
В исследовании HYVET было показано, что на фоне индапамида замедленного высвобождения 1,5 мг с присоединением периндоприла 2–4 мг и без него наблюдалось 30%–е снижение риска развития фатального и нефатального инсульта (95%–й доверительный интервал [ДИ], (–1)–51; р=0,06); 21%–е снижение риска смерти от всех причин (95% ДИ, (–4)–35; р=0,02); 23%–е снижение риска смерти от сердечно–сосудистых причин (95% ДИ, (–1)– 40; р=0,06) и 64%–е снижение риска развития сердечной недостаточности (95% ДИ, 42–78; р<0,001). Таким образом, снижение повышенного АД у лиц старше 80 лет приводит к значительному снижению общей смертности, частоты фатального инсульта и сердечной недостаточности, улучшению прогноза больных. Результаты исследования HYVET подтверждают необходимость снижения повышенного АД у больных старше 80 лет с помощью индапамида замедленного высвобождения в монотерапии или в комбинации с периндоприлом. Эти данные должны учитываться в новых методических рекомендациях по лечению АГ.
Исследование ADVANCE
Поиск методов, повышающих эффективность лечения больных СД, имеет огромное значение. Важнейшими факторами, оказывающими влияние на риск сердечно–сосудистых осложнений у больных СД 2 типа являются: уровень АД, состояние углеводного обмена и липидного спектра плазмы крови. Для изучения влияния интенсивных режимов гипотензивной и сахароснижающей терапии на риск развития ССО у больных СД 2 типа было предпринято крупномасштабное рандомизированное клиническое исследование: Action in Diabetes and VAscular disease – preterax and Diamicron MR Controlled Evaluation (ADVANCE). С целью снижения уровня АД в группе интенсивной гипотензивной терапии применялся препарат, представляющий собой комбинацию периндоприла и индапамида. В группе активной сахароснижающей терапии с целью достижения целевого уровня НbA1c (<6,5%) использовалось добавление к стандартной сахароснижающей терапии препарата гликлазида с замедленным высвобождением.
В исследование было включено 11 140 больных с СД 2 типа и высоким риском ССО: макро– и микрососудистые заболевания в анамнезе были у 40% пациентов, у 25% больных выявлялась микроальбуминурия [9]. Исходный уровень АД у рандомизированных больных составил 145/81 мм рт.ст., причем у 41% лиц он был ниже 140/90 мм рт.ст., а достигнутый уровень АД был 135/75 мм рт.ст. в группе активного лечения и 140/70 мм рт.ст. в группе плацебо. По сравнению с больными, получавшими плацебо, те пациенты, которые принимали комбинацию периндоприла и индапамида, имели уровень АД в среднем на 5,6 мм рт.ст. (систолическое) и на 2,2 мм рт.ст. (диастолическое) ниже.
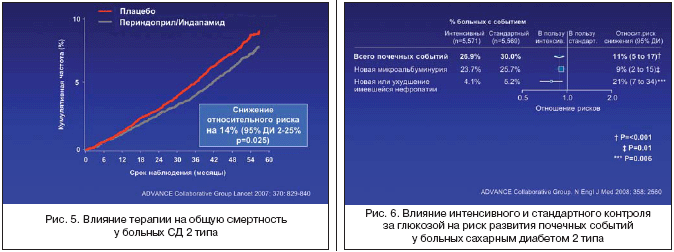
В ходе длительного наблюдения (в среднем 4,3 года) относительный риск развития главных макрососудистых и микрососудистых сердечно–сосудистых событий (первичная конечная точка) достоверно снизился на 9% (861 событие или 15,5% в группе активного лечения против 938 событий или 16,8% в группе плацебо; отношение рисков 0,91; 95% ДИ 0,83–1,00; р=0,04). Лечение комбинацией периндоприла и индапамида у больных СД 2 типа привело к достоверному снижению риска смерти от сердечно–сосудистых причин на 18% (211 случаев или 3,8% в группе активного лечения и 257 случаев или 4,6% в группе плацебо; р=0,03) и риска смерти от всех причин на 14% (408 случаев и 7,3% в группе активного лечения; 471 случай или 8,5% в группе плацебо; р=0,03) (рис. 5). В группе активного лечения был достоверно ниже риск развития коронарных осложнений на 14% (р=0,02) и почечных осложнений на 21% (р<0,0001), в основном за счет снижения риска развития микроальбуминурии на 21% (р<0,0001).
Эффект терапии не зависел от исходного уровня АД и используемой до включения в исследование терапии. Следует отметить, что участники исследования получали всю современную профилактическую терапию без достоверных различий между основной группой и плацебо: на завершающем этапе около 61% больных получали антиагреганты, около 52% – липидмодифицирующие препараты, оральные гипогликемические препараты около 91%, инсулин – около 33%.
Часть исследования ADVANCE по оценке сахароснижающей терапии была представлена в июне 2008 г. [10]. В группе интенсивной сахароснижающей терапии у 70% больных гликлазид назначался в максимальной дозе 120 мг во время завтрака; в конце 5–го года наблюдения уровень НbA1c оказался равным 6,5%. В группе стандартного контроля уровень НbA1c был 7,3%, демонстрируя достоверное отличие 0,67% (р<0,0001) между группами. Глюкоза натощак также снизилась в группе активной терапии на 1,22 ммоль/л (21,9 мг/дл) в сравнении с группой стандартной терапии (р<0,0001).
В группе интенсивной сахароснижающей терапии произошло достоверное 10%–е снижение риска развития комбинированной первичной конечной точки (см. выше) по сравнению с группой стандартной терапии (р=0,013). При интенсивном контроле за НbA1c также наблюдалось значительное снижение относительного риска микрососудистых осложнений (14%, р=0,014), главным образом за счет снижения риска развития почечных осложнений (21%, р=0,006), одного из наиболее грозных и тяжелых последствий СД, которые являются причиной смерти у каждого пятого больного диабетом. Также отмечено 30%–е снижение макроальбуминурии (p<0,001), известного маркера повышенного сердечно–сосудистого риска. Лечение гликлазидом в большой дозе хорошо переносилось: гипогликемия наблюдалась только у 2,7% больных, что в 3 раза меньше в сравнении с исследованием UKPDS. У больных, получающих интенсивную сахароснижающую терапию, не было увеличения веса по сравнению с исходным.
Таким образом, назначение фиксированной комбинации периндоприла с индапамидом больным СД 2 типа хорошо переносилось и значительно снизило риск развития основных сердечно–сосудистых событий, включая смерть. В соответствии с полученными результатами проведение подобной терапии у 79 больных СД в течение 5 лет предупредит одну смерть от всех причин. Расчеты показали, что если применить нолипрел хотя бы у половины мировой популяции больных СД 2 типа, то удастся предупредить в течение 5 ближайших лет более одного миллиона смертельных исходов (рис. 6). Более интенсивный контроль за НbA1c (около 6,5%) также транслировался в снижение риска основных микро– и макрососудистых осложнений СД 2 типа. Это является убедительным аргументом для повсеместного внедрения такого лечения больных СД 2 типа в рутинную клиническую практику.
Исследование JUPITER
Основная цель исследования JUPITER (Justification for the Use of statins in Primary prevention: an Intervention Trial Evaluating Rosuvastatin – Обоснование использования статинов для первичной профилактики: оценка эффективности розувастатина) заключается в том, чтобы оценить влияние розувастатина на частоту развития ССО у лиц с нормальными липидными показателями без сердечно–сосудистых заболеваний [11].
Дело в том, что около половины всех ССО развиваются у практически здоровых лиц с нормальным или сниженным уровнем холестерина липопротеидов низкой плотности (ХС ЛПНП). У этих лиц необходимо установить новые прогностические маркеры для изучения риска развития сердечно–сосудистых заболеваний. Ранее было установлено, что высокочувствительный C–реактивный белок (вчC–РБ) – это маркер сердечно–сосудистой патологии у лиц с нормальным или низким уровнем ХС ЛПНП. Показатель признан маркером воспаления и ассоциируется с повышенным риском развития атеросклероза.Он уже используется в клинической практике с целью повышения качества оценки кардиоваскулярного риска, особенно при низкой концентрации ХС ЛПНП. Поэтому, помимо улучшения выявляемости лиц из группы риска, была поставлена цель изучить возможности липидснижающей терапии в качестве одного из методов первичной профилактики ССО.
В этом исследовании первичная конечная точка – это период времени от момента рандомизации до развития первого серьезного сердечно–сосудистого осложнения (смерть от сердечно–сосудистых причин, инсульт, ИМ, госпитализация по поводу нестабильной стенокардии или реваскуляризация). Вторичные цели исследования – оценить влияние розувастатина на следующие показатели: общая смертность; заболеваемость СД 2 типа; венозные тромбоэмболические осложнения; переломы костей.
Исследование JUPITER – рандомизированное плацебо–контролируемое многоцентровое исследование в условиях двойного слепого метода, в ходе которого у лиц с низким уровнем ХС ЛПНП (<3,36 ммоль/л или 130 мг/дл) и повышенной концентрацией СРБ 2,0 мг/л изучалась эффективность розувастатина 20 мг в качестве одной из мер первичной профилактики сердечно–сосудистых осложнений.
В исследовании участвовали около 15 тыс. мужчин старше 50 лет и женщин старше 60 лет из 24 стран. Участники в соотношении 1:1 были рандомизированы на 2 группы: одни принимали розувастатин 20 мг, другие – плацебо 1 раз в сутки. Исследование планировалось продолжать до регистрации 520 сердечно–сосудистых осложнений, что должно было занять около 3–4 лет.
В конце марта 2008 г. фармацевтическая компания АстраЗенека сообщила о решении досрочно завершить клиническое исследование JUPITER, основываясь на рекомендации Независимого комитета по оценке результатов. Были получены несомненные данные о снижении сердечно–сосудистой заболеваемости и смертности среди лиц, которые получали розувастатин по сравнению с группой плацебо. После завершения окончательного анализа финальные результаты исследования будут опубликованы во второй половине этого года.
Исследование BEAUTIFUL
Новый антиангинальный препарат ивабрадин, который селективно ингибирует ток в If каналах клеток синусового узла и снижает частоту сердечных сокращений (ЧСС), рекомендуется для лечения стенокардии. В исследовании BEAUTIFUL (morbidity–mortality evaluation of the If inhibitor ivabradine in patients with coronary disease and left–ventricular dysfunction) изучалось его влияние на сердечно–сосудистую смертность и заболеваемость у больных с ИБС и левожелудочковой дисфункцией. В это рандомизированное плацебо–контролируемое исследование в условиях двойного слепого метода в 781 центре 33 стран было включено 10917 больных с ИБС и фракцией выброса левого желудочка меньше 40%. После рандомизации дополнительно к современной терапии 5479 больных получали ивабрадин в дозе 5 мг с увеличением до 7,5 мг 2 раза в сутки и 5438 больных получали плацебо. Первичная конечная точка включала в себя смерть от сердечно–сосудистых причин, госпитализации с острым ИМ и госпитализации с вновь возникшей или с ухудшением имевшейся сердечной недостаточностью.
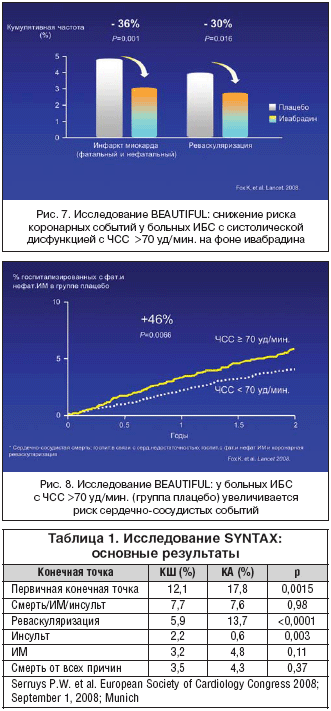
На конгрессе ЕОК в конце августа 2008 г. были представлены и одновременно опубликованы результаты исследования BEAUTIFUL [12]. Исходная ЧСС в среднем была 71,6 уд/мин., с урежением в группе ивабрадина на 6 уд/мин. к 12 мес. лечения. Длительность исследования составила 19 месяцев. Большинство больных (87%) исходно получали b–блокаторы, к которым был присоединен ивабрадин. Переносимость препарата оказалась хорошая. Лечение ивабрадином не повлияло на риск развития первичной конечной точки. В группе больных, получавших ивабрадин, было отмечено 1233 (22,5%) серьезных нежелательных события по сравнению с 1239 (22,8%) событиями в группе плацебо (р=0,70). Однако в ранее определенной подгруппе больных с ЧСС>70 уд/мин. на фоне ивабрадина достоверно снизился риск развития вторичных конечных точек: госпитализация с фатальным и нефатальным ИМ на 36% (р=0,001) и необходимости в проведении коронарной реваскуляризации на 30% (р=0,016) (рис. 7).
Таким образом, снижение ЧСС с помощью ивабрадина не приводило к улучшению прогноза у всех больных стабильной ИБС и систолической дисфункции левого желудочка, однако препарат может использоваться для уменьшения осложнений, связанных с ИБС, в подгруппе больных с сердечным ритмом 70 уд/мин. и выше.
В рамках исследования BEAUTIFUL наблюдалось большая когорта больных стабильной ИБС и систолической дисфункцией левого желудочка на фоне плацебо. Был проведен дополнительный анализ течения заболевания в этой группе для оценки влияния повышенной ЧСС в покое исходно на риск развития сердечно–сосудистой заболеваемости и смертности впоследствии [13].
Ассоциация исходной ЧСС с сердечно–сосудистым прогнозом была проанализированна с использованием модели пропорциональных рисков Cox в группе с ЧСС 70 уд/мин. и больше (2693 больных) против группы с ЧСС меньше 70 уд/мин. (2745 больных).
После стратификации на исходные характеристики больные с ЧСС 70 уд/мин. и выше имели более высокий риск развития смерти от сердечно–сосудистых причин – на 34% (р=0,0041), госпитализаций в связи с сердечной недостаточностью – на 53% (р=0,0001), госпитализаций с ИМ – на 46% (р=0,0066) и коронарной реваскуляризации – на 38% (р=0,037). При увеличении ЧСС на каждые 5 уд/мин. повышался риск смерти от сердечно–сосудистых причин на 8% (р=0,0005), госпитализаций с сердечной недостаточностью на 16% (р<0,0001), госпитализаций с ИМ на 7% (р=0,052) и коронарных реваскуляризаций на 8% (р=0,034) (рис. 8). Анализ групп больных по ЧСС показал, что увеличение смертности и событий, связанных с течением сердечной недостаточности, постоянно растет при увеличении ЧСС >70 уд/мин., в то время как связь с риском коронарных осложнений менее выражена. Предсказательная ценность ЧСС в покое была более выраженной для событий, связанных с течением сердечной недостаточности: на начальном этапе наблюдения – выше, чем для осложнений на завершающем этапе.
Таким образом, у больных стабильной ИБС и систолической дисфункцией левого желудочка повышенная ЧСС (70 уд/мин. и больше) позволяет идентифицировать лиц с более высоким риском сердечно–сосудистых осложнений с дифференцированным влиянием на исходы, ассоциированные с сердечной недостаточностью и ассоциированные с коронарными событиями.
Исследование SYNTAX
На «горячей линии» ежегодного конгресса ЕОК 1 сентября 2008 г. были представлены результаты годичного наблюдения за больными в исследовании SYNTAX – Synergy Between PCI With Taxus and Cardiac Surgery [14]. Исследование проходило в 62 европейских и 23 североамериканских центрах, в которых было рандомизировано 1800 больных либо для выполнения операции коронарного шунтирования (КШ) (п=897), либо коронарной ангиопластики (КА) с помощью стента с лекарственным покрытием Taxus (п=903). Первичная конечная точка была определена, как сумма смертей от всех причин, цереброваскулярных событий, ИМ и повторных реваскуляризаций (КШ и/или КА). В исследование включались больные, у которых с точки зрения хирурга и интервенциониста («сердечная команда») в одинаковой степени могли выполняться как КШ, так и КА. Больные, которые не подходили для КШ или для КА, включались в один из «гнездовых» регистров: 1077 в регистр КШ и 198 в регистр КА.
Через год наблюдения риск развития первичной конечной точки был достоверно выше у больных, рандомизированных в группу КА (табл. 1). Такое различие было получено в основном за счет более высокой частоты повторных реваскуляризаций в группе КА. Без учета повторных реваскуляризаций комбинированная точка в виде смерти от всех причин, цереброваскулярные события и ИМ были практически идентичны в обеих группах, однако риск развития инсульта был достоверно выше у больных КШ. В одном из комментариев отмечалось, что хирурги могут быть довольны несколько лучшим результатом при хирургическом лечении, однако и интервенционисты довольны равной эффективностью процедуры КА в плане риска развития «твердых» конечных точек. Полученный в исследовании результат, во–первых, демонстрирует эффективность совместной оценки хирургом и интервенционистом возможностей проведения типа коронарного вмешательства, а, во–вторых, позволяет учитывать мнение пациента при выборе процедуры.
Литература
1. The ONTARGET investigators. Telmisartan, ramipril or both in patients at high risk for vascular events. N Engl J Med 2008; 358: 1547–1559.
2. MacMurray JJV. ACE inhibitors in cardiovascular disease – unbeatable? N Engl J Med 2008; 358: 1615–1616.
3. The TRANSCEND investigators. Effects of the angiotensin–receptor blocker telmisartan on cardiovascular events in high–risk patients intolerant to angiotensin–converting enzyme inhibitors: a randomised controlled trial. Lancet 2008, DOI:10.1016/S0140–6736(08)61243–X.
4. The HOPE Study Investigators. Effects of an angiotensin–converting enzyme inhibitor, ramipril, on death from cardiovascular causes, myocardial infarction, and stroke in high–risk patients. N Engl J Med 2000; 342: 145–53.
Полный список литературы Вы можете найти на сайте http://www.rmj.ru
5. The Task Force for the management of arterial hypertension of the European Society of Hypertension and of the European Society of Cardiology. 2007 Guidelines for the management of arterial hypertension. J Hypertens 2007; 25: 1105–1187.
6. Jamerson KA, on behalf of the ACCOMPLISH investigators. Avoiding cardiovascular events in combination therapy in patients living with systolic hypertension. American College of Cardiology Scientific Sessions; March 31, 2008; Chicago, IL.
7. Weber MA et al. Baseline characteristics in the Avoiding Cardiovascular events through Combination therapy in Patients Living with Systolic Hypertension (ACCOMPLISH) trial: a hypertensive population at high cardiovascular risk. Blood Press. 2007; 16: 13–19.
8. Beckett NS, Peters R, Fletcher AE et al; the HYVET Study Group. Treatment of Hypertension in Patients 80 Years of Age or Older. N Engl J Med. 2008; 358(18):
9. ADVANCE Collaborative Group. Effects of fixed combination of perindopril and indapamide on macrovascular and microvascular outcomes in patients with type 2 diabetes mellitus (the ADVANCE trial): a randomised controlled trial. Lancet 2007; September 2: DOI: 10.1016/S0140–6736(07)61303–8.
10. The ADVANCE Collaborative Group. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med 2008; 358:2560–2572.
11. Ridker PM. Rosuvastatin in the primary prevention of cardiovascular disease among patients with low levels of low–density lipoprotein cholesterol and elevated high–sensitivity C–reactive protein: rationale and design of the JUPITER trial. Circulation 2003; 108: 2292–2297.
12. Fox K, Ford L, Steg PG, et al. on behalf of the BEUTIFUL Investigators. Ivabradine for patients with stable coronary artery disease and left–ventricular systolic dysfunction (BEAUTIFUL): a randomized, double–blind, placebo–controlled trial. Lancet 2008; DOI:10.1016/S0140–6736(08) 61170–8.
13. Fox K, Ford L, Steg PG, et al. on behalf of the BEUTIFUL Investigators. Heart rate as a prognostic risk factor in patients with coronary artery disease and left–ventricular systolic dysfunction (BEAUTIFUL): a subgroup analysis of a randomized controlled trial. Lancet 2008; DOI:10.1016/S0140–6736(08)61171–X.
14. Mohr FW, Serruys PW. Synergy Between PCI and Cardiac Surgery (SYNTAX). Hot line II session. 1 september. ESC Congress 2008, Munich.












