ХСН — неспособность сердца как насоса перекачивать объемы крови адекватно метаболическим нуждам организма (энергетическое обеспечение основного обмена) в условиях покоя или бытовой физической нагрузки. ХСН — одно из частых и наиболее трудно поддающихся терапии заболеваний, занимает доминирующее место в структуре причин инвалидизации и летальности от ССЗ среди населения Земли. Проблема диагностики и лечения ХСН находится в центре внимания современной практической медицины. Актуальность обсуждаемой проблемы обусловлена неуклонным ростом числа пациентов с этой патологией с рецидивирующим течением, трудностями профилактических и лечебных мероприятий в условиях поликлиники и специализированных стационаров, что определяет доминирующие затраты из бюджета здравоохранения ведущих стран Европы, Америки, Азии [1, 3, 5, 9, 14, 22, 23].
В 1991 г.
В 2001 г. на совместном заседании Американской коллегии кардиологов и Американской ассоциации сердца были разработаны и рекомендованы этапы (стадии)
- стадия, А — это формирование ФР, начало профилактики и лечения
каких-либо первых признаков заболевания с целью предупреждения развития ХСН; - стадия В — это годы лечения с использованием всех
лечебно-профилактических мероприятий, методов эффективного восстановления насосной деятельности сердца; - стадия С — это месяцы лечения с помощью всех мероприятий стадий, А и В с использованием лекарственных средств, направленных на устранение осложнений и клинических признаков СН;
- стадия D — самая сложная стадия, когда нередко пациент нуждается в наблюдении и лечении в блоках интенсивной терапии, в ряде случаев ему проводят кардиореанимационные мероприятия, подсадку искусственного левого желудочка (ЛЖ), клеточную терапию, пересадку сердца,
т. е. то, что требует серьезных финансовых затрат (рис. 1) [2].
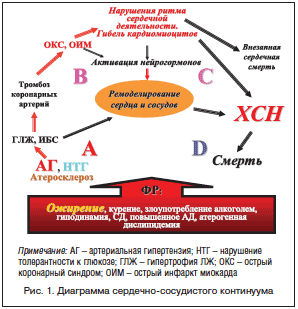
Таким образом, ХСН — синдром, характеризующийся рядом симптомов, вызванных диастолической и/или систолической дисфункцией сердечной мышцы, cо сложными циркуляторными и нейрогуморальными процессами адаптации и дезадаптации, являющийся следствием прогрессирования различных ССЗ [2, 3, 9].
Проведение
Современная кардиология — наука, занимающаяся фундаментальными исследованиями механизмов функционирования сердца как насоса в норме и при патологии. Она использует в своем развитии достижения молекулярной биологии (в изучении кинетики биологических процессов на уровне клеточных и субклеточных структур), позволяющие понимать процессы сопряжения возбуждения/сокращения/расслабления миокарда и энергетики, их обеспечивающей. В настоящее время, не имея четкого представления о механизмах энергетических процессов, происходящих на клеточном и молекулярном уровнях, обеспечивающих функциональное состояние диастолы, сократительной способности миокарда и насосной деятельности сердца, невозможно решать практические вопросы, связанные с патогенезом поражения сердечной мышцы. Знание и понимание этих процессов позволят наметить рациональные пути лечения и определить эффективные методы предупреждения развития сердечной недостаточности (СН).
Функционирование сердца как насоса подчинено
Энергетическое обеспечение насосной функции сердца в широком диапазоне его деятельности — от состояния покоя до уровня максимальной нагрузки — осуществляется коронарным резервом. Коронарный резерв — способность коронарного русла за счет дилатации коронарных сосудов во много раз увеличивать объем Qкор адекватно уровню потребности миокарда в кислороде (ПМО2).
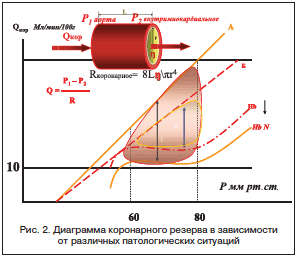
Величина коронарного резерва (I, II) в зависимости от давления в коронарных сосудах заключена между прямой, соответствующей Qкор при максимально дилатированных сосудах (А — норма, Б — атеросклероз), и кривой величины Qкор при нормальном сосудистом тонусе (область ауторегуляции). Из диаграммы (рис. 2) видно, что коронарный резерв может меняться в сторону увеличения или уменьшения в зависимости от физиологических условий или патологии коронарных сосудов (атеросклероз, коронарит), крови (анемия, эритремия), массы миокарда (гипертрофия) и частоты сердечных сокращений (ЧСС).
Энергетическим эквивалентом работоспособности сердца как насоса является уровень потребления О2, доставка которого осуществляется коронарным кровотоком Qкор. Величина Qкор регулируется тоническим состоянием коронарных сосудов и градиентом давления — разницей между давлением в восходящем отделе аорты и в полости ЛЖ, которое соответствует внутримиокардиальному давлению (напряжению):
Р1- Р2
Qкор = ---------(мл), где:
Rкор
Р1 — давление в восходящем отделе аорты,
Р2 — давление в ЛЖ (внутримиокардиальное напряжение),
Rкор — сопротивление коронарных сосудов (рис. 2).
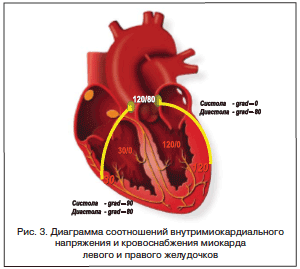
Внутримиокардиальное напряжение ЛЖ во время систолы равно давлению в полости ЛЖ и восходящем отделе аорты (при отсутствии патологии со стороны аортального клапана), поэтому кровоснабжение миокарда ЛЖ осуществляется в основном во время диастолы. Перфузия миокарда правого желудочка осуществляется и в систолу, и в диастолу. Увеличение диастолического давления в полости ЛЖ — увеличение внутримиокардиального напряжения во время диастолы также лимитирует Qкор во время диастолы за счет уменьшения градиента давления между устьями коронарных артерий и дистальными (внутри миокарда) отделами коронарных сосудов (рис. 3).
Нарушения баланса между величиной Qкор и уровнем ПМО2 — один из ключевых факторов повреждения миокарда и развития ХСН.
Таким образом, ЧСС и величина внутримиокардиального напряжения — одни из основных детерминант в патофизиологии ХСН: учащение ЧСС ведет к увеличению работы сердца, а следовательно, к увеличению ПМО2, уменьшению времени диастолы и ограничению доставки О2 через коронарную перфузию миокарда ЛЖ.
Так как миокард ЛЖ кровоснабжается только во время диастолы, абсолютным условием предупреждения дисфункции миокарда является оптимизация соотношения «поступление О2 / потребность в О2» за счет уменьшения ЧСС, удлинения времени диастолы и увеличения скорости диастолического расслабления (эффективности диастолы) миокарда, что служит патофизиологическим обоснованием брадикардизирующей терапии при ХСН.
В клинической практике ЧСС — легко измеряемый и фармакологически модифицируемый показатель насосной деятельности сердца, который является одним из ключевых ФР в развитии ССЗ. По меньшей мере 20 крупных эпидемиологических исследований, опубликованных за последние 25 лет, свидетельствуют о том, что повышенная ЧСС — независимый ФР
Нами с целью изучения влияния ЧСС на КЖ и прогноз жизни был проведен ретроспективный анализ 174 историй болезней пациентов с ХСН. В зависимости от исходной ЧСС в покое больные с ХСН (
Таким образом, по данным эпидемиологических исследований и наших наблюдений повышенная ЧСС является фактором
Лечение СН — одна из основных задач практической медицины. Современная кардиология располагает мощным арсеналом терапевтических стратегий. К ним относятся мероприятия, направленные на первичную и вторичную профилактику развития и обострения ХСН: диета, режим физической активности, психологическая реабилитация, организация врачебного контроля, школ для больных ХСН, медикаментозная терапия, использование имплантируемых устройств для вспомогательного кровообращения с целью разгрузки ЛЖ. В каждом конкретном случае эти технологии применяются дифференцированно в том или ином сочетании [1, 3, 11].
Медикаментозное лечение ХСН четко регламентировано в рекомендациях Всероссийского научного общества кардиологов (ВНОК) и преследует 2 основных цели — улучшение КЖ пациентов с этой патологией и прогноза. Как и 40–50 лет назад, одним из главных патофизиологически обоснованных принципов терапии при декомпенсированных формах болезни является принцип улучшения насосной деятельности сердца и нормализации параметров центральной гемодинамики с купированием клинических признаков СН [1, 2, 11].
Принципы медикаментозной терапии ХСН, представленные в рекомендациях ВНОК, основаны на постулатах доказательной медицины (классы, А, В, С). На основе класса, А определяют 7 групп лекарственных препаратов: ингибиторы ангиотензинпревращающего фермента (иАПФ), блокаторы рецепторов ангиотензина (АТ) II, β-блокаторы, диуретики, антагонисты рецепторов альдостерона, сердечные гликозиды, этиловые эфиры полиненасыщенных жирных кислот, которые, обладая плейотропными эффектами, могут оказывать в некоторых случаях нежелательное побочное действие, что снижает их эффективность [5, 8, 9, 11, 12, 15, 19].
На сегодняшний день имеются 4 класса препаратов с пульсоурежающим эффектом: β-блокаторы, сердечные гликозиды, блокаторы
Ранее считавшиеся противопоказанными при СН, β-блокаторы сейчас составляют основу лечения СН
Традиционно в неосложненных случаях медикаментозное лечение АГ начинают с β-адреноблокаторов и диуретиков, снижающих риск развития инфаркта миокарда (ИМ), нарушения мозгового кровообращения, ХСН и внезапной кардиогенной смерти. Для лечения ХСН в международных и рекомендациях ВНОК одобрены только бисопролол, карведилол и метопролола сукцинат — кардиоселективные β-адреноблокаторы, которые отличаются друг от друга по растворимости в различных средах и по коэффициенту селективности к β1- и β
В исследование CIBIS I (Cardiac Insufficiency Bisoprolol Study) был включен 641 пациент с ХСН
Средняя продолжительность периода наблюдения составляла 1,9±0,1 года. Анализ данных выявил достоверный положительный эффект бисопролола у больных определенных подгрупп:
- снижение смертности на 47% (р<0,01) у больных без ИМ в анамнезе;
- снижение смертности на 53% у больных с дилатационной кардиомиопатией;
- снижение смертности на 42% (р=0,05) у больных с частотой сокращений желудочков более 80 уд./мин.
В исследование CIBIS II, которое строилось на основе и с учетом результатов исследования CIBIS I, было включено 1327 пациентов с ХСН
Особого внимания заслуживают брендированные кардиоселективные
Бидоп® Кор (фармацевтическая компания «Гедеон Рихтер») — бисопролол — высокоселективный β
Бидоп® Кор не обладает мембраностабилизирующим действием, не имеет внутренней симпатомиметической активности. Снижает активность ренина плазмы, уменьшает ПМО2, ЧСС (в покое и при нагрузке). Оказывает гипотензивное, антиаритмическое и антиангинальное действие. Блокируя в невысоких дозах β
С учетом вышеизложенного нами было отобрано для обследования и лечения 33 пациента с ХСН
Базовое лечение ХСН — Бидоп® Кор в постепенно возрастающих дозах (1,25, 2,5, 3,75 мг 1 р./сут), Бидоп® (5, 7,5 и 10 мг 1 р./сут) + препарат магния 3 г/сут. К концу лечения средняя суточная доза бисопролола в группе исследования составила 8,2±0,3 мг. Длительность лечения больных ХСН до контрольного обследования — 12 нед. В таблице 1 представлены результаты обследования пациентов до и после лечения.
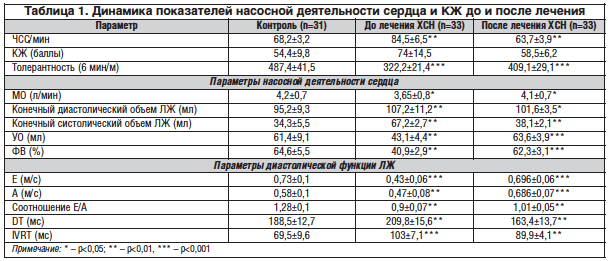
Как видно из таблицы 1, статистически достоверное снижение ЧСС на 24,6% сопровождалось аналогичным — на 21% улучшением КЖ, рост толерантности к физической нагрузке — на 34,4%. Подобная динамика со стороны КЖ обеспечивалась улучшением насосной деятельности сердца — ФВ увеличилась на 53,6%. В основе улучшения насосной функции сердца лежит улучшение длительности эффективной диастолы: соотношение
Урежение ЧСС на 24,6%, удлинение времени доставки О2 Qкор к миокарду ЛЖ способствовали восстановлению эффективной диастолы, проявляемому увеличением скоростей раннего — Е (на 18,8%), позднего — А (на 43,1%) диастолических трансмитральных потоков крови и уменьшением IVRT миокарда ЛЖ на 12,7%.
Удлинение времени и восстановление эффективной диастолы суммарно обеспечивают эффективную доставку энергетических субстратов для миокарда ЛЖ с восстановлением систолической функции со статистически достоверным (р<0,01) уменьшением
Улучшение насосной деятельности сердца и увеличение толерантности к физической нагрузке позволили у 29 пациентов с ХСН изменить ФК ХСН (эффективность проведенного лечения — 87,9%).
Результаты исследования до и после лечения свидетельствуют о том, что ЧСС является независимым от возраста и пола фактором, способствующим тяжести и прогрессированию клинических проявлений ХСН: имеется прямо пропорциональная зависимость ФК ХСН и обратно пропорциональная зависимость уровня толерантности к физической нагрузке от ЧСС как следствие уменьшения хронотропного резерва.
Укорочение времени диастолы при увеличении ЧСС у больных ХСН сопровождается нарушением диастолической функции ЛЖ. Нарушение релаксационной способности (снижение податливости) миокарда ЛЖ подтверждается показателями трансмитрального диастолического потока крови: увеличивается время изоволюметрического расслабления, уменьшается (<1) отношение
Признаки диастолической дисфункции ЛЖ (по данным
Таким образом, градуированное (1,25; 2,5; 3,75; 5, 7,5 и 10 мг/сут) включение в программу лечения ХСН кардиоселективных β-блокаторов (Бидоп® Кор и Бидоп®) в сочетании с препаратами магния способствует более выраженному восстановлению эффективности диастолы ЛЖ, увеличению тахитропного резерва, улучшению насосной деятельности сердца. Вследствие этого улучшается КЖ (снижается ФК ХСН), возможно улучшение прогноза жизни пациентов с ХСН. Контроль ЧСС является самостоятельной целью лечения ХСН с оптимальным уровнем 50–60 сокращений/мин.












