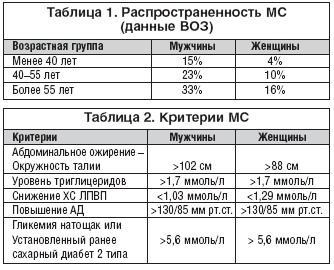
–†–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ–Њ—Б—В—М —Б–Є–љ–і—А–Њ–Љ–∞ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –≤–µ–ї–Є–Ї–∞ (—В–∞–±–ї. 1). –Я–Њ –њ—А–Њ–≥–љ–Њ–Ј–∞–Љ, –Ї 2025 –≥–Њ–і—Г –Њ–ґ–Є–і–∞–µ—В—Б—П —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —З–Є—Б–ї–∞ –±–Њ–ї—М–љ—Л—Е –љ–∞ 50%.
–Ґ—А–µ–≤–Њ–ґ–љ–Њ—Б—В—М –і–∞–љ–љ–Њ–є —Б–Є—В—Г–∞—Ж–Є–Є –Њ–±—К—П—Б–љ—П–µ—В—Б—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ –±–Њ–ї–µ–µ –≤—Л—Б–Њ–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ —А–∞–Ј–≤–Є—В–Є—П –Ї–∞–Ї —Б–µ—А–і–µ—З–љ–Њ—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є (–≥–Є–њ–µ—А—В–Њ–љ–Є—З–µ—Б–Ї–∞—П –±–Њ–ї–µ–Ј–љ—М, –Ш–С–°), —В–∞–Ї –Є –њ–∞—В–Њ–ї–Њ–≥–Є–є –і—А—Г–≥–Є—Е –Њ—А–≥–∞–љ–Њ–≤ –Є —В–Ї–∞–љ–µ–є (–Њ–ґ–Є—А–µ–љ–Є–µ, –ґ–Є—А–Њ–≤–∞—П –і–Є—Б—В—А–Њ—Д–Є—П –њ–µ—З–µ–љ–Є, –њ–Њ–і–∞–≥—А–∞, —Б–Є–љ–і—А–Њ–Љ –њ–Њ–ї–Є–Ї–Є—Б—В–Њ–Ј–љ–Њ–≥–Њ —П–Є—З–љ–Є–Ї–∞, —Н—А–µ–Ї—В–Є–ї—М–љ–∞—П –і–Є—Б—Д—Г–љ–Ї—Ж–Є—П) —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–Љ —Б–Є–љ–і—А–Њ–Љ–Њ–Љ (–Ь–°).
–Ф–Є–∞–≥–љ–Њ—Б—В–Є—З–µ—Б–Ї–Є–µ –Ї—А–Є—В–µ—А–Є–Є –Ь–° –і–Њ —Б–Є—Е –њ–Њ—А —П–≤–ї—П—О—В—Б—П –њ—А–µ–і–Љ–µ—В–Њ–Љ –і–Є—Б–Ї—Г—Б—Б–Є–Є: –Т—Б–µ—А–Њ—Б—Б–Є–є—Б–Ї–Њ–µ –љ–∞—Г—З–љ–Њ–µ –Њ–±—Й–µ—Б—В–≤–Њ –Ї–∞—А–і–Є–Њ–ї–Њ–≥–Њ–≤ –≤ 2004 –≥–Њ–і—Г —А–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–ї–Њ –і–ї—П –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –њ—А–∞–Ї—В–Є–Ї–µ –Ї—А–Є—В–µ—А–Є–Є, –Є–Ј–ї–Њ–ґ–µ–љ–љ—Л–µ –≤ –Ю–±—А–∞–Ј–Њ–≤–∞—В–µ–ї—М–љ–Њ–є –њ—А–Њ–≥—А–∞–Љ–Љ–µ –°–®–Р –њ–Њ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ—Г –Ј–∞ 2001 –≥–Њ–і, —Б–Њ–≥–ї–∞—Б–љ–Њ –Ї–Њ—В–Њ—А–Њ–є –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –љ–∞–ї–Є—З–Є—П 3 –Є –±–Њ–ї–µ–µ –Є–Ј –њ—П—В–Є –њ—Г–љ–Ї—В–Њ–≤ –і–ї—П –њ–Њ—Б—В–∞–љ–Њ–≤–Ї–Є –і–Є–∞–≥–љ–Њ–Ј–∞ –Ь–° (–∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ–Њ–µ –Њ–ґ–Є—А–µ–љ–Є–µ, –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є—П, –≥–Є–њ–µ—А—В—А–Є–≥–ї–Є—Ж–µ—А–Є–і–µ–Љ–Є—П, –љ–Є–Ј–Ї–Є–є —Г—А–Њ–≤–µ–љ—М –•–° –Ы–Я–Т–Я –Є –∞—А—В–µ—А–Є–∞–ї—М–љ–∞—П –≥–Є–њ–µ—А—В–µ–љ–Ј–Є—П) (—В–∞–±–ї. 2).
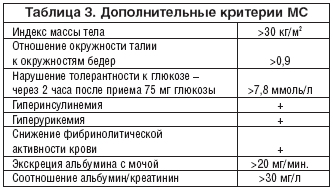
–Ф–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–Љ–Є –Ї—А–Є—В–µ—А–Є—П–Љ–Є –Љ–Њ–≥—Г—В —Б–ї—Г–ґ–Є—В—М –њ–∞—А–∞–Љ–µ—В—А—Л, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ—Л–µ –≤ —В–∞–±–ї–Є—Ж–µ 3.
–І—В–Њ —В–∞–Ї–Њ–µ –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М? –Ш–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М (–Ш–†) – —Б–љ–Є–ґ–µ–љ–Є–µ —З—Г–≤—Б—В–≤–Є—В–µ–ї—М–љ–Њ—Б—В–Є –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е —В–Ї–∞–љ–µ–є (–Љ—Л—И–µ—З–љ–Њ–є, –ґ–Є—А–Њ–≤–Њ–є, –њ–µ—З–µ–љ–Є) –Ї –і–µ–є—Б—В–≤–Є—О —Н–љ–і–Њ–≥–µ–љ–љ–Њ–≥–Њ –Є–љ—Б—Г–ї–Є–љ–∞. –Ш–† –љ–∞—Е–Њ–і–Є—В—Б—П –њ–Њ–і –≤–ї–Є—П–љ–Є–µ–Љ –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є—Е —Д–∞–Ї—В–Њ—А–Њ–≤ (—Н—Д—Д–µ–Ї—В –Љ–љ–Њ–≥–Є—Е –≥–µ–љ–Њ–≤) –Є —Д–∞–Ї—В–Њ—А–Њ–≤ –≤–љ–µ—И–љ–µ–є —Б—А–µ–і—Л (–Њ–±—А–∞–Ј –ґ–Є–Ј–љ–Є, —Е–∞—А–∞–Ї—В–µ—А –њ–Є—В–∞–љ–Є—П, –≤–Њ–Ј—А–∞—Б—В, –Ї–Њ–љ—Б—В–Є—В—Г—Ж–Є–Њ–љ–∞–ї—М–љ—Л–є —В–Є–њ, —В–Є–њ —А–∞—Б–њ—А–µ–і–µ–ї–µ–љ–Є—П –ґ–Є—А–Њ–≤–Њ–є –Љ–∞—Б—Б—Л –Є —В.–і.). –Ш–† –Љ–Њ–ґ–љ–Њ —А–∞—Б—Ж–µ–љ–Є–≤–∞—В—М –Ї–∞–Ї –њ—А–Є—Б–њ–Њ—Б–Њ–±–Є—В–µ–ї—М–љ—Л–є –Љ–µ—Е–∞–љ–Є–Ј–Љ, –Ї–Њ—В–Њ—А—Л–є –Њ–±–µ—Б–њ–µ—З–Є–≤–∞–µ—В –љ–∞–Ї–Њ–њ–ї–µ–љ–Є–µ —Н–љ–µ—А–≥–µ—В–Є—З–µ—Б–Ї–Є—Е –Ј–∞–њ–∞—Б–Њ–≤ (–Њ—В–ї–Њ–ґ–µ–љ–Є–µ –ґ–Є—А–∞) –і–ї—П –Є—Е –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –≤ —В—А—Г–і–љ—Л–µ –њ–µ—А–Є–Њ–і—Л –ґ–Є–Ј–љ–Є —З–µ–ї–Њ–≤–µ–Ї–∞ (–≥–Њ–ї–Њ–і). –Х—Й–µ –≤ 1969 –≥–Њ–і—Г –њ—А–Њ—Д–µ—Б—Б–Њ—А O,Neel –≤—Л—Б–Ї–∞–Ј–∞–ї –њ—А–µ–і–њ–Њ–ї–Њ–ґ–µ–љ–Є–µ, —З—В–Њ –≤ —Е–Њ–і–µ —Н–≤–Њ–ї—О—Ж–Є–Њ–љ–љ–Њ–≥–Њ —А–∞–Ј–≤–Є—В–Є—П —З–µ–ї–Њ–≤–µ—З–µ—Б—В–≤–∞ –≤—Л–ґ–Є–≤–∞–ї–Є —В–µ –Њ—Б–Њ–±–Є, –Ї–Њ—В–Њ—А—Л–µ –Є–Љ–µ–ї–Є —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –Ї –±—Л—Б—В—А–Њ–Љ—Г –Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–Љ—Г –љ–∞–Ї–Њ–њ–ї–µ–љ–Є—О –ґ–Є—А–∞, –Є—Б–њ–Њ–ї—М–Ј—Г–µ–Љ–Њ–≥–Њ –Ї–∞–Ї –Њ—Б–љ–Њ–≤–љ–Њ–є —Н–љ–µ—А–≥–Њ—Б—Г–±—Б—В—А–∞—В –≤ —Г—Б–ї–Њ–≤–Є—П—Е –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –≥–Њ–ї–Њ–і–∞–љ–Є—П. –Ю–і–љ–∞–Ї–Њ –≤ —Г—Б–ї–Њ–≤–Є—П—Е —Б–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–є —Ж–Є–≤–Є–ї–Є–Ј–∞—Ж–Є–Є, –Њ—Б–Њ–±–µ–љ–љ–Њ –≤ —Г—Б–ї–Њ–≤–Є—П—Е –≥–Є–њ–Њ–і–Є–љ–∞–Љ–Є–Є, –љ–∞–Ї–Њ–њ–ї–µ–љ–љ—Л–є –Њ—А–≥–∞–љ–Є–Ј–Љ–Њ–Љ –њ–Њ—В–µ–љ—Ж–Є–∞–ї –љ–µ —А–∞—Б—В—А–∞—З–Є–≤–∞–µ—В—Б—П –Є–Ј––Ј–∞ –Њ—В—Б—Г—В—Б—В–≤–Є—П —Б–њ—А–Њ—Б–∞, —З—В–Њ –≤–µ–і–µ—В –Ї —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—О –∞–±–і–Њ–Љ–Є–љ–∞–ї—М–љ–Њ–≥–Њ –Њ–ґ–Є—А–µ–љ–Є—П, –і–Є—Б–ї–Є–њ–Є–і–µ–Љ–Є–Є, –≥–Є–њ–µ—А—В–Њ–љ–Є–Є, –Ї–∞–Ї —Б–ї–µ–і—Б—В–≤–Є–µ, –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞ –Є —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞ 2 —В–Є–њ–∞.
–Ш–љ—В–µ—А–µ—Б–љ—Л–µ –і–∞–љ–љ—Л–µ –њ–Њ–і—В–≤–µ—А–ґ–і–∞—О—В —А–Њ–ї—М —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–Є –≤ –Љ–µ—Е–∞–љ–Є–Ј–Љ–µ –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є. –У–Є–њ–Њ–і–Є–љ–∞–Љ–Є—П –і–∞–ґ–µ –≤ —В–µ—З–µ–љ–Є–µ –Ї–Њ—А–Њ—В–Ї–Њ–≥–Њ –њ–µ—А–Є–Њ–і–∞ –≤—А–µ–Љ–µ–љ–Є –Љ–Њ–ґ–µ—В –≤—Л–Ј–≤–∞—В—М —А–∞–Ј–≤–Є—В–Є–µ –Ш–† —Г –ї–Є—Ж –±–µ–Ј —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞. –Т —В–Њ –ґ–µ –≤—А–µ–Љ—П –Њ—В—Б—Г—В—Б—В–≤–Є–µ –љ–∞–≥—А—Г–Ј–Ї–Є –≤ —В–µ—З–µ–љ–Є–µ –і–ї–Є—В–µ–ї—М–љ–Њ–≥–Њ –њ–µ—А–Є–Њ–і–∞ –≤—А–µ–Љ–µ–љ–Є –Љ–Њ–ґ–µ—В —Б–њ—А–Њ–≤–Њ—Ж–Є—А–Њ–≤–∞—В—М –љ–∞–Ї–Њ–њ–ї–µ–љ–Є–µ –ї–Є–њ–Є–і–Њ–≤ –≤ –Љ—Л—И–µ—З–љ–Њ–є —В–Ї–∞–љ–Є, –≤—Л–Ј—Л–≤–∞—П –љ–∞—А—Г—И–µ–љ–Є–µ –ї–Є–њ–Є–і–љ–Њ–≥–Њ —Б–њ–µ–Ї—В—А–∞ –Ї—А–Њ–≤–Є (–і–Є—Б–ї–Є–њ–Є–і–µ–Љ–Є—О) —Б –і–∞–ї—М–љ–µ–є—И–Є–Љ–Є –љ–µ–Њ–±—А–∞—В–Є–Љ—Л–Љ–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ–Є –≤ –Њ—А–≥–∞–љ–∞—Е –Є —В–Ї–∞–љ—П—Е. –Ґ–∞–Ї–Є–µ —Д–∞–Ї—В—Л –ї–Є—И–љ–Є–є —А–∞–Ј –њ–Њ–і—В–≤–µ—А–ґ–і–∞—О—В –≤–ї–Є—П–љ–Є–µ –Њ–±—А–∞–Ј–∞ –≤ –ґ–Є–Ј–љ–Є (–≤ —З–∞—Б—В–љ–Њ—Б—В–Є, –≥–Є–њ–Њ–і–Є–љ–∞–Љ–Є–Є) –≤ —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е –љ–∞ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є–µ –њ–µ—А–µ—З–Є—Б–ї–µ–љ–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є.
–Ш–† – –Њ—Б–љ–Њ–≤–љ–Њ–µ —Б–≤—П–Ј—Г—О—Й–µ–µ –Ј–≤–µ–љ–Њ –≤ —Ж–µ–њ–Є –њ–Њ—Б–ї–µ–і—Г—О—Й–Є—Е –њ–∞—В–Њ—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤ —А–∞–Ј–≤–Є—В–Є–Є –Ь–°, —Б–Њ —Б—В–Њ—А–Њ–љ—Л –Њ—А–≥–∞–љ–Є–Ј–Љ–∞ – –љ–∞—А—Г—И–µ–љ–љ—Л–є –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –Њ—В–≤–µ—В –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е —В–Ї–∞–љ–µ–є –љ–∞ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ –Є–љ—Б—Г–ї–Є–љ–∞, –љ–∞–њ—А–∞–≤–ї–µ–љ–љ–Њ–≥–Њ –љ–∞ —Б—В–Є–Љ—Г–ї—П—Ж–Є—О —Г—В–Є–ї–Є–Ј–∞—Ж–Є–Є –≥–ї—О–Ї–Њ–Ј—Л —В–Ї–∞–љ—П–Љ–Є.
–Ъ–∞–Ї –Є –њ–Њ—З–µ–Љ—Г —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М, –Є —З–µ–Љ —Н—В–Њ —З—А–µ–≤–∞—В–Њ –і–ї—П –Њ—А–≥–∞–љ–Є–Ј–Љ–∞? –Х–і–Є–љ—Б—В–≤–µ–љ–љ—Л–Љ –≥–Њ—А–Љ–Њ–љ–Њ–Љ, –Ї–Њ—В–Њ—А—Л–є —Б–њ–Њ—Б–Њ–±—Б—В–≤—Г–µ—В –Њ—В–ї–Њ–ґ–µ–љ–Є—О –љ–µ–є—В—А–∞–ї—М–љ—Л—Е –ґ–Є—А–Њ–≤ –≤ –ґ–Є—А–Њ–≤—Л—Е –і–µ–њ–Њ, —П–≤–ї—П–µ—В—Б—П –Є–љ—Б—Г–ї–Є–љ. –°–ї–µ–і–Њ–≤–∞—В–µ–ї—М–љ–Њ, –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є—П –њ—А–Є–≤–Њ–і–Є—В –Ї –±–Њ–ї—М—И–µ–Љ—Г –љ–∞–Ї–Њ–њ–ї–µ–љ–Є—О –ґ–Є—А–∞. –Я—А–Є —А–∞–Ј–≤–Є—В–Є–Є –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є (—Б–љ–Є–ґ–µ–љ–Є–Є –њ–Њ—В—А–µ–±–љ–Њ—Б—В–Є –≤ –Є–љ—Б—Г–ї–Є–љ–µ –њ–µ—А–Є—Д–µ—А–Є—З–µ—Б–Ї–Є—Е —В–Ї–∞–љ–µ–є) –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –Ї–Њ–Љ–њ–µ–љ—Б–∞—В–Њ—А–љ–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є –Є–љ—Б—Г–ї–Є–љ–∞ –≤ –Ї—А–Њ–≤–Є (—Б–Њ —Б–≤–Њ–µ–є —Б—В–Њ—А–Њ–љ—Л, –Ї–Њ–Љ–њ–µ–љ—Б–∞—В–Њ—А–љ–∞—П —А–µ–∞–Ї—Ж–Є—П –Њ—А–≥–∞–љ–Є–Ј–Љ–∞ –і–ї—П –њ—А–µ–Њ–і–Њ–ї–µ–љ–Є—П –±–∞—А—М–µ—А–∞ —А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є). –У–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є—П –њ—А–Њ–≤–Њ—Ж–Є—А—Г–µ—В —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Њ—В–ї–Њ–ґ–µ–љ–Є—П –љ–µ–є—В—А–∞–ї—М–љ—Л—Е –ґ–Є—А–Њ–≤ –≤ –ґ–Є—А–Њ–≤—Л–µ –і–µ–њ–Њ. –Э–∞ –њ–µ—А–≤–Њ–Љ —Н—В–∞–њ–µ –≤–ї–Є—П–љ–Є–µ –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є–Є –љ–∞ —Г—А–Њ–≤–µ–љ—М –≥–ї—О–Ї–Њ–Ј—Л –Ї—А–Њ–≤–Є –≤—Л—А–∞–ґ–∞–µ—В—Б—П –≤ –µ–≥–Њ —Г–Љ–µ–љ—М—И–µ–љ–Є–Є, —В–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –∞–њ–њ–µ—В–Є—В –љ–∞—А–∞—Б—В–∞–µ—В, —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П –≤–µ—Б, —З—В–Њ –≤ —Б–≤–Њ—О –Њ—З–µ—А–µ–і—М —Г—Б–Є–ї–Є–≤–∞–µ—В –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М –ґ–Є—А–Њ–≤–Њ–є —В–Ї–∞–љ–Є. –°–Њ–Ј–і–∞–µ—В—Б—П «–њ–Њ—А–Њ—З–љ—Л–є –Ї—А—Г–≥».
–°–Њ —Б—В–Њ—А–Њ–љ—Л –Љ—Л—И–µ—З–љ–Њ–є —В–Ї–∞–љ–Є –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М –њ—А–Њ—П–≤–ї—П–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –њ–Њ—Б—В—Г–њ–ї–µ–љ–Є—П –≥–ї—О–Ї–Њ–Ј—Л –Є–Ј –Ї—А–Њ–≤–Є –≤ –Љ–Є–Њ—Ж–Є—В—Л –Є –µ–µ —Г—В–Є–ї–Є–Ј–∞—Ж–Є–Є –≤ –Љ—Л—И–µ—З–љ—Л—Е –Ї–ї–µ—В–Ї–∞—Е. –Ш–Ј–Љ–µ–љ–µ–љ–Є—П –≤ –ґ–Є—А–Њ–≤–Њ–є —В–Ї–∞–љ–Є –Є –њ–µ—З–µ–љ–Є –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј–∞–љ—Л. –Т –ґ–Є—А–Њ–≤–Њ–є —В–Ї–∞–љ–Є —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П –љ–∞–Ї–Њ–њ–ї–µ–љ–Є–µ —Б–≤–Њ–±–Њ–і–љ—Л—Е –ґ–Є—А–љ—Л—Е –Ї–Є—Б–ї–Њ—В (–°–Ц–Ъ) –Є –≥–ї–Є—Ж–µ—А–Є–љ–∞. –°–Ц–Ъ —В—А–∞–љ—Б–њ–Њ—А—В–Є—А—Г—О—В—Б—П –≤ –њ–µ—З–µ–љ—М, –≥–і–µ —Б—В–∞–љ–Њ–≤—П—В—Б—П –Њ—Б–љ–Њ–≤–љ—Л–Љ –Є—Б—В–Њ—З–љ–Є–Ї–Њ–Љ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П –∞—В–µ—А–Њ–≥–µ–љ–љ—Л—Е –ї–Є–њ–Њ–њ—А–Њ—В–µ–Є–і–Њ–≤ –Њ—З–µ–љ—М –љ–Є–Ј–Ї–Њ–є –њ–ї–Њ—В–љ–Њ—Б—В–Є, –∞ —В–∞–Ї–ґ–µ –њ–Њ–≤—Л—И–µ–љ–љ–Њ–є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є —В—А–Є–≥–ї–Є—Ж–µ—А–Є–і–Њ–≤. –Ы–Я–Ю–Э–Я –Є –Ґ–У, –ї–µ–≥–Ї–Њ –њ—А–Њ–љ–Є–Ї–∞—П –≤ –Є–љ—В–Є–Љ—Г —Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б—В–µ–љ–Ї–Є, —Б–Њ–Ј–і–∞—О—В –Њ—Б–љ–Њ–≤—Г –і–ї—П —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ—В–Є—З–µ—Б–Ї–Є—Е –±–ї—П—И–µ–Ї. –Ш–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М —В–Ї–∞–љ–Є –њ–µ—З–µ–љ–Є —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ–Љ —Б–Є–љ—В–µ–Ј–∞ –≥–ї–Є–Ї–Њ–≥–µ–љ–∞ –Є –∞–Ї—В–Є–≤–∞—Ж–Є–µ–є –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ –µ–≥–Њ —А–∞—Б–њ–∞–і–∞ (–≥–ї–Є–Ї–Њ–≥–µ–љ–Њ–ї–Є–Ј) –Є —Б–Є–љ—В–µ–Ј–∞ –≥–ї—О–Ї–Њ–Ј—Л de novo –Є–Ј –∞–Љ–Є–љ–Њ–Ї–Є—Б–ї–Њ—В, –ї–∞–Ї—В–∞—В–∞, –њ–Є—А—Г–≤–∞—В–∞, –≥–ї–Є—Ж–µ—А–Є–љ–∞ (–≥–ї—О–Ї–Њ–љ–µ–Њ–≥–µ–љ–µ–Ј), –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ —З–µ–≥–Њ –≥–ї—О–Ї–Њ–Ј–∞ –Є–Ј –њ–µ—З–µ–љ–Є –њ–Њ—Б—В—Г–њ–∞–µ—В –≤ –Ї—А–Њ–≤–Њ—В–Њ–Ї. –Э–∞ –і–∞–љ–љ–Њ–Љ —Н—В–∞–њ–µ —Г –±–Њ–ї—М–љ—Л—Е –і–Є–∞–≥–љ–Њ—Б—В–Є—А—Г–µ—В—Б—П –≥–Є–њ–µ—А–≥–ї–Є–Ї–µ–Љ–Є—П –љ–∞—В–Њ—Й–∞–Ї, —З—В–Њ –≤ –і–∞–ї—М–љ–µ–є—И–µ–Љ –Љ–Њ–ґ–µ—В –њ—А–Њ–≤–Њ—Ж–Є—А–Њ–≤–∞—В—М —А–∞–Ј–≤–Є—В–Є–µ —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞ 2 —В–Є–њ–∞.
–Я–∞—В–Њ–≥–µ–љ–љ–Њ—Б—В—М –≤–ї–Є—П–љ–Є—П –њ–Њ–≤—Л—И–µ–љ–љ–Њ–є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є–Є —Б–≤–Њ–±–Њ–і–љ—Л—Е –ґ–Є—А–љ—Л—Е –Ї–Є—Б–ї–Њ—В –љ–∞ –Љ–µ—В–∞–±–Њ–ї–Є–Ј–Љ –≤ –њ–µ—З–µ–љ–Є —Б—Г–Љ–Љ–∞—А–љ–Њ –Њ—В—А–∞–ґ–µ–љ–∞ –≤ —В–∞–±–ї–Є—Ж–µ 4, –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–љ–Њ–є –≤ —А–∞–±–Њ—В–∞—Е –њ—А–Њ—Д–µ—Б—Б–Њ—А–∞ –Р.–°. –Р–Љ–µ—В–Њ–≤–∞.
–Ф–∞–ї—М–љ–µ–є—И–Є–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≤ —В–Ї–∞–љ—П—Е, –љ–∞–њ—А–Є–Љ–µ—А, –≤ –Љ–Є–Њ–Ї–∞—А–і–µ, –≤—Л–≥–ї—П–і—П—В —Б–ї–µ–і—Г—О—Й–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ. –Я—А–Є —Б–Є–љ–і—А–Њ–Љ–µ –Ш–† –і–∞–ґ–µ –≤ —Б–ї—Г—З–∞—П—Е –љ–Њ—А–Љ–∞–ї—М–љ—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є —Б–∞—Е–∞—А–∞ (–љ–Њ—А–Љ–Њ–≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї–∞—П —Д–∞–Ј–∞ –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є) –њ—А–Є—Б—Г—В—Б—В–≤—Г—О—В –≤—Л—А–∞–ґ–µ–љ–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П –Љ–Є–Ї—А–Њ—Ж–Є—А–Ї—Г–ї—П—Ж–Є–Є –≤ –Љ–Є–Њ–Ї–∞—А–і–µ. –° –Њ–і–љ–Њ–є —Б—В–Њ—А–Њ–љ—Л, —Б—В–µ–њ–µ–љ—М –Є—Е –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –љ–µ–≤–µ–ї–Є–Ї–∞ (–≤ —Б—А–∞–≤–љ–µ–љ–Є–Є —Б –і–Є–∞–±–µ—В–Є—З–µ—Б–Ї–Њ–є —А–µ—В–Є–љ–Њ– –Є –љ–µ—Д—А–Њ–њ–∞—В–Є–µ–є), –љ–Њ —Г—В–Њ–ї—Й–µ–љ–Є–µ –±–∞–Ј–∞–ї—М–љ–Њ–є –Љ–µ–Љ–±—А–∞–љ—Л –Ї–∞–њ–Є–ї–ї—П—А–Њ–≤ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П —А–∞–Ј–≤–Є—В–Є–µ–Љ –Љ–Є–Ї—А–Њ—Ж–Є—А–Ї—Г–ї—П—В–Њ—А–љ–Њ–є —Н–љ–і–Њ—В–µ–ї–Є–∞–ї—М–љ–Њ–є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є. –І—В–Њ, —Б–Њ —Б–≤–Њ–µ–є —Б—В–Њ—А–Њ–љ—Л, –њ—А–Є–≤–Њ–і–Є—В –Ї –њ—А–µ–Њ–±–ї–∞–і–∞–љ–Є—О –≤–∞–Ј–Њ–Ї–Њ–љ—Б—В—А–Є–Ї—В–Њ—А–љ—Л—Е —А–µ–∞–Ї—Ж–Є–є –Є –љ–∞—А—Г—И–µ–љ–Є—О –≥–µ–Љ–Њ—Б—В–∞–Ј–∞. –Ш–Љ–µ–љ–љ–Њ –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є—П –≤—Л–Ј—Л–≤–∞–µ—В –њ–Њ–≤—Л—И–µ–љ–Є–µ –њ—А–Њ–і—Г–Ї—Ж–Є–Є –Є–љ–≥–Є–±–Є—В–Њ—А–∞ –∞–Ї—В–Є–≤–∞—В–Њ—А–∞ –њ–ї–∞–Ј–Љ–Є–љ–Њ–≥–µ–љ–∞ —Н–љ–і–Њ—В–µ–ї–Є–µ–Љ –Є —Б–љ–Є–ґ–µ–љ–Є–µ–Љ —Д–Є–±—А–Є–љ–Њ–ї–Є–Ј–∞. –Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –і–Њ–Ї–∞–Ј–∞–љ–Њ –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ–µ –њ–Њ—П–≤–ї–µ–љ–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –Љ–Є–Ї—А–Њ—Ж–Є—А–Ї—Г–ї—П—В–Њ—А–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є –Є –≤—Л—П–≤–ї–µ–љ–Є—П –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є.
–Ш–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М, –Ї—А–Њ–Љ–µ –Њ–ґ–Є—А–µ–љ–Є—П, —Б–њ–Њ—Б–Њ–±–љ–∞ –≤—Л–Ј—Л–≤–∞—В—М –њ–Њ–≤—Л—И–µ–љ–Є–µ –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П. –Ь–µ—Е–∞–љ–Є–Ј–Љ –Ј–∞–Ї–ї—О—З–∞–µ—В—Б—П –љ–µ —В–Њ–ї—М–Ї–Њ –≤ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–Є –љ–∞ —Н–љ–і–Њ—В–µ–ї–Є–є —Б–Њ—Б—Г–і–Њ–≤. –У–Є–њ–µ—А–њ—А–Њ–і—Г–Ї—Ж–Є—П –Є–љ—Б—Г–ї–Є–љ–∞ –њ–Њ–≤—Л—И–∞–µ—В —В–Њ–љ—Г—Б —Б–Є–Љ–њ–∞—В–Є—З–µ—Б–Ї–Њ–є –љ–µ—А–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л, –Њ–і–љ–Њ–≤—А–µ–Љ–µ–љ–љ–Њ –∞–Ї—В–Є–≤–Є—А—Г–µ—В—Б—П —А–µ–љ–Є–љ––∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ––∞–ї—М–і–Њ—Б—В–µ—А–Њ–љ–Њ–≤–∞—П —Б–Є—Б—В–µ–Љ–∞, —З—В–Њ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –њ–Њ–і—К–µ–Љ–Њ–Љ —Б–Є—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П. –Р–Ї—В–Є–≤–∞—Ж–Є—П —А–µ–∞–±—Б–Њ—А–±—Ж–Є–Є –љ–∞—В—А–Є—П (–њ–Њ–і–∞–≤–ї–µ–љ–Є–µ –±–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –∞–Ї—В–Є–≤–љ–Њ—Б—В–Є –Є –і–Њ—Б—В—Г–њ–∞ –љ–∞—В—А–Є–є–—Г—А–µ—В–Є—З–µ—Б–Ї–Њ–є –њ–µ–њ—В–Є–і–∞–Ј—Л) –≤ –њ–Њ—З–Ї–∞—Е –Є —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –Њ–±—К–µ–Љ–∞ —Ж–Є—А–Ї—Г–ї–Є—А—Г—О—Й–µ–є –ґ–Є–і–Ї–Њ—Б—В–Є –љ–∞ —Д–Њ–љ–µ –≥–Є–њ–µ—А–Є–љ—Б—Г–ї–Є–љ–µ–Љ–Є–Є –њ—А–Њ—П–≤–ї—П—О—В—Б—П –њ–Њ–≤—Л—И–µ–љ–Є–µ–Љ –і–Є–∞—Б—В–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П.
–Р—А—В–µ—А–Є–∞–ї—М–љ–∞—П –≥–Є–њ–µ—А—В–µ–љ–Ј–Є—П (–Р–У), —П–≤–ї—П—П—Б—М –Њ–і–љ–Є–Љ –Є–Ј –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, —З–∞—Й–µ –≤—Б–µ–≥–Њ —А–∞—Б—Ж–µ–љ–Є–≤–∞–µ—В—Б—П –Ї–∞–Ї —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–∞—П –њ–∞—В–Њ–ї–Њ–≥–Є—П –Є —Д–∞–Ї—В–Њ—А —А–Є—Б–Ї–∞ –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є—П —Ж–µ–њ–Є –і—А—Г–≥–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є: –Ш–С–°, –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј, –Є–љ—Б—Г–ї—М—В, —Б–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В –Є —В.–і. –Ь–љ–Њ–≥–Њ–Ї—А–∞—В–љ–Њ –њ–Њ–і—З–µ—А–Ї–Є–≤–∞–ї–∞—Б—М –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М –љ–µ–Ј–∞–Љ–µ–і–ї–Є—В–µ–ї—М–љ–Њ–є –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –Є–Ј–Љ–µ–љ–µ–љ–Є–є –Р–Ф —Б —Ж–µ–ї—М—О —Б–љ–Є–ґ–µ–љ–Є—П —А–Є—Б–Ї–∞ —Д–∞—В–∞–ї—М–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є. –Т–Ю–Ч —Б–Њ—Б—В–∞–≤–ї–µ–љ—Л —З–µ—В–Ї–Є–µ –Є –њ–Њ–і—А–Њ–±–љ—Л–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є —В–µ—А–∞–њ–Є–Є –±–Њ–ї—М–љ—Л—Е –Р–У.
–Р–љ—В–∞–≥–Њ–љ–Є—Б—В—Л –Ї–∞–ї—М—Ж–Є—П (–Р–Ъ) – –њ—А–µ–њ–∞—А–∞—В—Л –≥—А—Г–њ–њ—Л –≤—Л–±–Њ—А–∞ –≤ –њ—А–µ–і–ї–∞–≥–∞–µ–Љ—Л—Е —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є—П—Е, –Њ–љ–Є –љ–µ –љ—Г–ґ–і–∞—О—В—Б—П –≤ –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–Є–Є. 30––ї–µ—В–љ–Є–є –Њ–њ—Л—В –Є—Е –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Б –њ—А–Њ–≤–µ–і–µ–љ–Є–µ–Љ –≥—А–Њ–Љ–∞–і–љ–Њ–≥–Њ –Ї–Њ–ї–Є—З–µ—Б—В–≤–∞ –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤—Л—Е –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є –њ–Њ–ї–љ–Њ—Б—В—М—О –њ–Њ–і—В–≤–µ—А–і–Є–ї –Є—Е –≤—Л—Б–Њ–Ї—Г—О —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –Є –љ–∞–і–µ–ґ–љ–Њ—Б—В—М –≤ –ї–µ—З–µ–љ–Є–Є –±–Њ–ї—М–љ—Л—Е. –†–∞–Ј—А–∞–±–Њ—В–Ї–Є –њ—А–µ–њ–∞—А–∞—В–Њ–≤ III –њ–Њ–Ї–Њ–ї–µ–љ–Є—П –±—Л–ї–Є –≤—Л–Ј–≤–∞–љ—Л —Б–ї–µ–і—Г—О—Й–Є–Љ–Є —Б–Њ–≤—А–µ–Љ–µ–љ–љ—Л–Љ–Є —В—А–µ–±–Њ–≤–∞–љ–Є—П–Љ–Є, –∞ –Є–Љ–µ–љ–љ–Њ: –њ—А–µ–њ–∞—А–∞—В –і–Њ–ї–ґ–µ–љ –Њ–Ї–∞–Ј—Л–≤–∞—В—М —В–µ—А–∞–њ–µ–≤—В–Є—З–µ—Б–Ї–Њ–µ –і–µ–є—Б—В–≤–Є–µ –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є 24 —З–∞—Б–Њ–≤ –Є –±–Њ–ї–µ–µ, —З—В–Њ –і–∞–µ—В –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –Њ–і–љ–Њ–Ї—А–∞—В–љ–Њ–≥–Њ –њ—А–Є–µ–Љ–∞ –Є —Б–љ–Є–ґ–∞–µ—В –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М –љ–∞—Б—В—Г–њ–ї–µ–љ–Є—П —Б–Є–љ–і—А–Њ–Љ–∞ «–Њ—В–Љ–µ–љ—Л» –њ—А–Є —Б–ї—Г—З–∞–є–љ–Њ–Љ –њ—А–Њ–њ—Г—Б–Ї–µ –≤—А–µ–Љ–µ–љ–Є –њ—А–Є–µ–Љ–∞. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Љ–Є–љ–Є–Љ–Є–Ј–Є—А–Њ–≤–∞—В—М —З–Є—Б–ї–Њ –њ–Њ–±–Њ—З–љ—Л—Е —Н—Д—Д–µ–Ї—В–Њ–≤, —Б–≤—П–Ј–∞–љ–љ—Л—Е –≤ —Б–ї—Г—З–∞—П—Е —Б –Р–Ъ I –њ–Њ–Ї–Њ–ї–µ–љ–Є—П —Б –≤–∞–Ј–Њ–і–Є–ї–∞—В–∞—Ж–Є–µ–є, –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ–Њ–є –∞–Ї—В–Є–≤–∞—Ж–Є–µ–є —Б–Є–Љ–њ–∞—В–Є–Ї–Њ––∞–і—А–µ–љ–∞–ї–Њ–≤–Њ–є –Є —А–µ–љ–Є–љ––∞–љ–≥–Є–Њ—В–µ–љ–Ј–Є–љ–Њ–≤–Њ–є —Б–Є—Б—В–µ–Љ, —З—В–Њ —Б–Њ–Ј–і–∞–≤–∞–ї–Њ –Њ–≥—А–∞–љ–Є—З–µ–љ–Є—П –≤ –љ–∞–Ј–љ–∞—З–µ–љ–Є–Є –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Њ—Б–Њ–±–µ–љ–љ–Њ –±–Њ–ї—М–љ—Л–Љ –Є—И–µ–Љ–Є—З–µ—Б–Ї–Њ–є –±–Њ–ї–µ–Ј–љ—М—О —Б–µ—А–і—Ж–∞. –Ґ–∞–Ї–ґ–µ –њ—А–Є—Б—В–∞–ї—М–љ–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ –≤ –њ—А–Њ–≤–Њ–і–Є–Љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е —Г–і–µ–ї—П–ї–Њ—Б—М –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—О –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –≤–µ—Й–µ—Б—В–≤ –љ–∞ –ї–Є–њ–Є–і–љ—Л–є –њ—А–Њ—Д–Є–ї—М, —Г—А–Њ–≤–µ–љ—М –≥–ї–Є–Ї–µ–Љ–Є–Є, –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –≥–µ–Љ–Њ—Б—В–∞–Ј–∞. –Ґ–Њ –µ—Б—В—М, –Ї–Њ–љ—В—А–Њ–ї–Є—А–Њ–≤–∞–ї–Є—Б—М –њ–∞—А–∞–Љ–µ—В—А—Л, —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—Й–Є–µ –Є —Б–Њ—Б—В–∞–≤–ї—П—О—Й–Є–µ –Њ—Б–љ–Њ–≤—Г –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞.
–Р–Љ–ї–Њ–і–Є–њ–Є–љ – –њ—А–µ–њ–∞—А–∞—В III –њ–Њ–Ї–Њ–ї–µ–љ–Є—П –Р–Ъ –Є–Ј –≥—А—Г–њ–њ—Л –і–Є–≥–Є–і—А–Њ–њ–Є—А–Є–і–Є–љ–Њ–≤ – –њ–Њ —Е–∞—А–∞–Ї—В–µ—А–Є—Б—В–Є–Ї–µ T. Taja–Oka –Є W. Nauler –Њ–±–ї–∞–і–∞–µ—В —Б–ї–µ–і—Г—О—Й–Є–Љ–Є –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ–Є:
1) –±–Њ–ї–µ–µ –њ—А–µ–і—Б–Ї–∞–Ј—Г–µ–Љ–Њ–є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М—О –±–ї–∞–≥–Њ–і–∞—А—П –≤—Л—Б–Њ–Ї–Њ–є –±–Є–Њ–і–Њ—Б—В—Г–њ–љ–Њ—Б—В–Є (60–80%) –Є –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–Љ–Є —А–∞–Ј–ї–Є—З–Є—П–Љ–Є –Љ–µ–ґ–і—Г –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–є –Є –Љ–Є–љ–Є–Љ–∞–ї—М–љ–Њ–є –Ї–Њ–љ—Ж–µ–љ—В—А–∞—Ж–Є—П–Љ–Є –њ—А–µ–њ–∞—А–∞—В–∞ –≤ –Ї—А–Њ–≤–Є –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є —Б—Г—В–Њ–Ї;
2) –≤—Л—Б–Њ–Ї–Є–Љ —Г—А–Њ–≤–љ–µ–Љ –≤–∞–Ј–Њ—Б–µ–ї–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є, –≤—Б–ї–µ–і—Б—В–≤–Є–µ —З–µ–≥–Њ –љ–∞ –њ—А–∞–Ї—В–Є–Ї–µ –љ–µ—В –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ–Њ–≥–Њ —Е—А–Њ–љ–Њ– –Є –Є–љ–Њ—В—А–Њ–њ–љ–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞;
3) –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –і–µ–є—Б—В–≤–Є—П 24–36 —З–∞—Б–Њ–≤ –Є –≤—Л—И–µ, —З—В–Њ –Є–Ј–±–∞–≤–ї—П–µ—В –Њ—В —Б–Њ–Ј–і–∞–љ–Є—П —А–µ—В–∞—А–і–љ—Л—Е —Д–Њ—А–Љ (–Њ–±—К—П—Б–љ—П–µ—В—Б—П –і–ї–Є—В–µ–ї—М–љ—Л–Љ –њ–µ—А–Є–Њ–і–Њ–Љ –њ–Њ–ї—Г—А–∞—Б–њ–∞–і–∞ – –Њ—В 35 –і–Њ 52 —З–∞—Б–Њ–≤, —Б–Њ–≤–њ–∞–і–∞—О—Й–µ–≥–Њ —Б –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В—М—О –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П).
–Т–Њ–њ—А–Њ—Б –≤–ї–Є—П–љ–Є—П –∞–љ—В–∞–≥–Њ–љ–Є—Б—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П –љ–∞ –њ–∞—В–Њ–≥–µ–љ–µ–Ј –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ —Б–Њ–і–µ—А–ґ–∞–ї—Б—П –≤ —А–∞–Ј–ї–Є—З–љ—Л—Е –Љ–љ–Њ–≥–Њ—Ж–µ–љ—В—А–Њ–≤—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е (STOP–2, NORDIL, INSIGHT, VHAT, NICS–EH, HOT, ALLHAT). –Т—Л–≤–Њ–і—Л –≤—Л–≥–ї—П–і—П—В –Њ–±–љ–∞–і–µ–ґ–Є–≤–∞—О—Й–µ:
– —Б–љ–Є–ґ–µ–љ–Є–µ –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є, —Г–Љ–µ–љ—М—И–µ–љ–Є–µ –±–∞–Ј–∞–ї—М–љ–Њ–≥–Њ –Є —Б—В–Є–Љ—Г–ї–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –≥–ї—О–Ї–Њ–Ј–Њ–є —Г—А–Њ–≤–љ—П –Є–љ—Б—Г–ї–Є–љ–∞, –љ–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є—П –Є–љ—Б—Г–ї–Є–љ–Њ–≤–Њ–≥–Њ –Њ—В–≤–µ—В–∞ –љ–∞ –≥–ї–Є–Ї–µ–Љ–Є—З–µ—Б–Ї—Г—О –љ–∞–≥—А—Г–Ј–Ї—Г —Г –±–Њ–ї—М–љ—Л—Е —Б –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В—М—О;
– –Њ—В—Б—Г—В—Б—В–≤–Є–µ –Њ—В—А–Є—Ж–∞—В–µ–ї—М–љ–Њ–≥–Њ –≤–Њ–Ј–і–µ–є—Б—В–≤–Є—П –љ–∞ —Г–≥–ї–µ–≤–Њ–і–љ—Л–є, –ї–Є–њ–Є–і–љ—Л–є, –њ—Г—А–Є–љ–Њ–≤—Л–є –Њ–±–Љ–µ–љ—Л;
– –≤–∞–Ј–Њ–њ—А–Њ—В–µ–Ї—В–Њ—А–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ: —А–µ–≥—А–µ—Б—Б —Б–Њ—Б—Г–і–Є—Б—В–Њ–≥–Њ —А–µ–Љ–Њ–і–µ–ї–Є—А–Њ–≤–∞–љ–Є—П, –∞–љ—В–Є—Б–њ–∞—Б—В–Є—З–µ—Б–Ї–Њ–µ –і–µ–є—Б—В–≤–Є–µ (INSIGHT, MIDAS, ELSA);
– –љ–µ—Д—А–Њ–њ—А–Њ—В–µ–Ї—В–Њ—А–љ–Њ–µ –і–µ–є—Б—В–≤–Є–µ;
– –Ї–Њ—А—А–µ–Ї—Ж–Є—П —Н–љ–і–Њ—В–µ–ї–Є–∞–ї—М–љ–Њ–є –і–Є—Б—Д—Г–љ–Ї—Ж–Є–Є;
– —Г–ї—Г—З—И–µ–љ–Є–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –≥–µ–Љ–Њ—Б—В–∞–Ј–∞.
–Ю–і–љ–Є–Љ–Є –Є–Ј —Ж–Є—Д—А–Њ–≤—Л—Е –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–µ–є –Љ–Њ–≥—Г—В —Б–ї—Г–ґ–Є—В—М –Љ–∞—В–µ—А–Є–∞–ї—Л ASCOT (Anglo–Scandinavian Cardiac Outcomes Trial): –љ–∞ —Д–Њ–љ–µ –Ї—Г—А—Б–∞ –∞–Љ–њ–ї–Њ–і–Є–њ–Є–љ–∞ –Њ—В–Љ–µ—З–µ–љ–Њ —Б–љ–Є–ґ–µ–љ–Є–µ —В—А–Є–≥–ї–Є—Ж–µ—А–Є–і–Њ–≤ –Ґ–У – –љ–∞ 0,3 –Љ–Љ–Њ–ї—М/–ї, –≥–ї—О–Ї–Њ–Ј—Л – –љ–∞ 0,2 –Љ–Љ–Њ–ї—М/–ї, –Ї—А–µ–∞—В–Є–љ–Є–љ–∞ —Б—Л–≤–Њ—А–Њ—В–Ї–Є – –љ–∞ 5,3 –Љ–Ї–Љ–Њ–ї—М/–ї, –Є–љ–і–µ–Ї—Б–∞ –Љ–∞—Б—Б—Л —В–µ–ї–∞ – –љ–∞ 0,3 –Ї–≥/–Љ2 (–њ—А–Є —А<0,0001).
–Т –ї–µ—З–µ–љ–Є–Є –ї—О–±–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤–∞–ґ–љ–Њ —Г–≤–Є–і–µ—В—М —Б–Њ–≤–Њ–Ї—Г–њ–љ–Њ—Б—В—М –≤—Б–µ—Е –њ—А–Є—З–Є–љ, –њ—А–Є–≤–Њ–і—П—Й–Є—Е –Ї –µ–≥–Њ —А–∞–Ј–≤–Є—В–Є—О. –Ю–і–љ–∞ –Є–Ј –Ј–∞–њ–Њ–≤–µ–і–µ–є –≤—А–∞—З–∞ – –ї–µ—З–Є—В—М –љ–µ –±–Њ–ї–µ–Ј–љ—М, –∞ –±–Њ–ї—М–љ–Њ–≥–Њ. –Ь–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–є —Б–Є–љ–і—А–Њ–Љ –Є –∞—А—В–µ—А–Є–∞–ї—М–љ–∞—П –≥–Є–њ–µ—А—В–Њ–љ–Є—П – —П—А–Ї–Є–є –њ—А–Є–Љ–µ—А –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј–Є –Є –њ–Њ—А–Њ—З–љ–Њ–≥–Њ –Ї—А—Г–≥–∞, –Ї–Њ—В–Њ—А—Л–є –≤—А–∞—З –і–Њ–ї–ґ–µ–љ —А–∞–Ј–Њ—А–≤–∞—В—М. –Т –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤ –Њ–±—П–Ј–∞—В–µ–ї—М–љ–Њ –љ—Г–ґ–љ–Њ –њ—А–Є–і–µ—А–ґ–Є–≤–∞—В—М—Б—П –њ—А–∞–≤–Є–ї–∞: Primum non nocere, seu noli nocere, seu cave ne laedas (–Я—А–µ–ґ–і–µ –≤—Б–µ–≥–Њ – –љ–µ –љ–∞–≤—А–µ–і–Є, –Є–ї–Є –±–Њ–є—Б—П, —З—В–Њ–±—Л –љ–µ –љ–∞–≤—А–µ–і–Є—В—М).
–Р–Љ–ї–Њ–і–Є–њ–Є–љ (–Ґ–µ–љ–Њ–Ї—Б –Є –і—А.) —Б –≤—Л—П–≤–ї–µ–љ–љ—Л–Љ–Є –Љ–љ–Њ–≥–Њ—З–Є—Б–ї–µ–љ–љ—Л–Љ–Є –њ–Њ–ї–Њ–ґ–Є—В–µ–ї—М–љ—Л–Љ–Є —Н—Д—Д–µ–Ї—В–∞–Љ–Є, –њ–Њ–Љ–Є–Љ–Њ –≥–Є–њ–Њ—В–µ–љ–Ј–Є–≤–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П, –Ј–∞—Б–ї—Г–ґ–µ–љ–љ–Њ –њ—А–Є–Љ–µ–љ—П–µ—В—Б—П —Г –±–Њ–ї—М–љ—Л—Е —Б —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є, –Њ–Ї–∞–Ј—Л–≤–∞—П –≤–Њ–Ј–і–µ–є—Б—В–≤–Є–µ –љ–∞ –≤—Б–µ –Ј–≤–µ–љ—М—П –њ–∞—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Њ–є —Ж–µ–њ–Њ—З–Ї–Є.

–Ы–Є—В–µ—А–∞—В—Г—А–∞
1. –Р–ї–Љ–∞–Ј–Њ–≤ –Т.–Р. –Є –і—А—Г–≥–Є–µ. –Ь–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–є —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л–є —Б–Є–љ–і—А–Њ–Љ. – –°–Я–С–У–Ь–£, 1999.
2. –Р–Љ–µ—В–Њ–≤ –Р.–°. –Є —Б–Њ–∞–≤—В. –†–Њ–ї—М –Є –Љ–µ—Б—В–Њ –Ї–Њ–Љ–±–Є–љ–Є—А–Њ–≤–∞–љ–љ–Њ–є —В–µ—А–∞–њ–Є–Є –≤ —Г–њ—А–∞–≤–ї–µ–љ–Є–Є —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ II —В–Є–њ–∞. –†–Ь–Ц —В.13, вДЦ 28, 2005.
3. –Р–Љ–µ—В–Њ–≤ –Р.–°. –§–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞. –†–Њ–ї—М –Њ–ґ–Є—А–µ–љ–Є—П. –†–Ь–Ц —В.11, вДЦ 27, 2003.
4. –С–µ–ї–Њ—Г—Б–Њ–≤ –Ѓ.–С., –Ы–µ–Њ–љ–Њ–≤–∞ –Ь.–Т. –Р–љ—В–∞–≥–Њ–љ–Є—Б—В—Л –Ї–∞–ї—М—Ж–Є—П –њ—А–Њ–ї–Њ–љ–≥–Є—А–Њ–≤–∞–љ–љ–Њ–≥–Њ –і–µ–є—Б—В–≤–Є—П –Є —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В–∞—П –Ј–∞–±–Њ–ї–µ–≤–∞–µ–Љ–Њ—Б—В—М: –љ–Њ–≤—Л–µ –і–∞–љ–љ—Л–µ –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ—Л. –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Є—П, вДЦ 4, 2001.
5. –Ф–µ–і–Њ–≤ –Ш.–Ш., –Р–ї–µ–Ї—Б–∞–љ–і—А–Њ–≤ –Р.–Р. –°–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В –Є –Ї–Њ—А–Њ–љ–∞—А–љ—Л–є —А–µ–Ј–µ—А–≤ –Љ–Є–Њ–Ї–∞—А–і–∞: –њ–µ—А—Б–њ–µ–Ї—В–Є–≤—Л —Б—В–∞—В–Є–љ–Њ–≤. –†–Ь–Ц —В.13, вДЦ 28, 2005.
6. –Ф–ґ–∞–Є–∞–љ–Є –Э.–Р. –Я—А–Є–Љ–µ–љ–µ–љ–Є–µ –∞–Љ–ї–Њ–і–Є–њ–Є–љ–∞ –њ—А–Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–µ–љ–Ј–Є–Є. –†–Ь–Ц —В.14, вДЦ 20, 2006.
7. –Ф–ґ–∞–љ–∞—И–Є—П –Я.–•., –Ь–Є—А–Є–љ–∞ –Х.–Ѓ. –Ы–µ—З–µ–љ–Є–µ —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞ II —В–Є–њ–∞ –≤ —А–∞–Љ–Ї–∞—Е –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞. –†–Ь–Ц —В.14, вДЦ13, 2006.
8. –Ъ–∞—А–њ–Њ–≤ –Ѓ.–Р., –С—Г–Ј–∞ –Т.–Т. –Р–љ—В–∞–≥–Њ–љ–Є—Б—В—Л –Ї–∞–ї—М—Ж–Є—П –Є –ї–µ—З–µ–љ–Є–µ –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є. –†–Ь–Ц —В.13, вДЦ19, 2005.
9. –Ъ–∞—А–њ–Њ–≤ –Ѓ.–Р. –Р–љ—В–∞–≥–Њ–љ–Є—Б—В—Л –Ї–∞–ї—М—Ж–Є—П –≤ –ї–µ—З–µ–љ–Є–Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є: —Б–љ–Є–ґ–µ–љ–Є–µ –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П –Є –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–µ –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–µ —Н—Д—Д–µ–Ї—В—Л. –†–Ь–Ц —В.14,вДЦ20, 2006.
10. –Ъ—А–∞—Б–љ–Є—Ж–Ї–Є–є –Т.–С. –С–ї–Њ–Ї–∞—В–Њ—А—Л –Љ–µ–і–ї–µ–љ–љ—Л—Е –Ї–∞–ї—М—Ж–Є–µ–≤—Л—Е –Ї–∞–љ–∞–ї–Њ–≤ –Є –Є—Е –Љ–µ—Б—В–Њ –≤ –ї–µ—З–µ–љ–Є–Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є. –†–Ь–Ц —В.15, вДЦ2, 2007.
11. –Ь–∞–Љ–µ–і–Њ–≤ –Ь.–Э. –†—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ –њ–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є –ї–µ—З–µ–љ–Є—О –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞. –Ь., 2004 –≥.
12. –Ь–∞–Ї—Б–Є–Љ–Њ–≤ –Ь.–Ы., –°—В–∞—А–Њ–і—Г–±—Ж–µ–≤ –Р.–Ъ.. –Р–Љ–ї–Њ–і–Є–њ–Є–љ –≤ –ї–µ—З–µ–љ–Є–Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–µ–љ–Ј–Є–Є. –†–Ь–Ц —В.14, вДЦ10, 2006 –≥.
13. –Ь–∞—А—Ж–µ–≤–Є—З –°.–Ѓ. –Р–љ—В–∞–≥–Њ–љ–Є—Б—В—Л –Ї–∞–ї—М—Ж–Є—П – –њ—А–Є–љ—Ж–Є–њ—Л —В–µ—А–∞–њ–Є–Є –≤ —Б–≤–µ—В–µ –і–∞–љ–љ—Л—Е –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ—Л—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–є. –†–Ь–Ц —В.11, вДЦ27, 2003 –≥.
14. –Э–∞—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Њ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ, –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–µ –Є –ї–µ—З–µ–љ–Є—О –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є. – 2––Њ–є –њ–µ—А–µ—Б–Љ–Њ—В—А. – –Ъ–Њ–Љ–Є—В–µ—В —Н–Ї—Б–њ–µ—А—В–Њ–≤ –Т–Э–Ю–Ъ, 2004 –≥.
15. –Э–µ–і–Њ—Б—Г–≥–Њ–≤–∞ –Ы.–Т. –Ь–µ—Б—В–Њ –Љ–µ—В–Љ–Њ—А—Д–Є–љ–∞ –≤ –ї–µ—З–µ–љ–Є–Є —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞ II —В–Є–њ–∞ –Є –Љ–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞. –†–Ь–Ц —В.13, вДЦ28, 2005 –≥.
16. –Ю—Б—В—А–Њ—Г–Љ–Њ–≤–∞ –Ю.–Ф. –Є —Б–Њ–∞–≤—В. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –∞–љ—В–∞–≥–Њ–љ–Є—Б—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П –≤ –њ–µ—А–≤–Є—З–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ –Є–љ—Б—Г–ї—М—В–Њ–≤. –†–Ь–Ц —В.14, вДЦ10, 2006 –≥.
17. –Я–Њ–ї–Њ—Б—М—П–љ—Ж –Ю.–С. –Р–Љ–ї–Њ–і–Є–њ–Є–љ: —З—В–Њ –Љ–Њ–ґ–љ–Њ —Б–Ї–∞–Ј–∞—В—М –љ–Њ–≤–Њ–≥–Њ? –†–Ь–Ц —В.12, вДЦ23, 2004 –≥.
18. –Я—А–µ–Њ–±—А–∞–ґ–µ–љ—Б–Ї–Є–є –Ф.–Ч., –°–Є–і–Њ—А–µ–љ–Ї–Њ –С.–Р. –Є –і—А. –Р–Љ–ї–Њ–і–Є–њ–Є–љ – –∞–љ—В–∞–≥–Њ–љ–Є—Б—В –Ї–∞–ї—М—Ж–Є—П III –њ–Њ–Ї–Њ–ї–µ–љ–Є—П. –Ъ–∞—А–і–Є–Њ–ї–Њ–≥–Є—П, вДЦ2, 1998 –≥.
19. –Я—А–µ–Њ–±—А–∞–ґ–µ–љ—Б–Ї–Є–є –Ф.–Т., –°–Є–і–Њ—А–µ–љ–Ї–Њ –С.–Р. –Є –і—А—Г–≥–Є–µ. –Ы–µ—А–Ї–∞–љ–Є–і–Є–њ–Є–љ – –љ–Њ–≤—Л–є –∞–љ—В–∞–≥–Њ–љ–Є—Б—В –Ї–∞–ї—М—Ж–Є—П III –њ–Њ–Ї–Њ–ї–µ–љ–Є—П: –Ї–ї–Є–љ–Є—З–µ—Б–Ї–∞—П —Д–∞—А–Љ–∞–Ї–Њ–ї–Њ–≥–Є—П –Є –Њ–њ—Л—В –њ—А–Є–Љ–µ–љ–µ–љ–Є—П –њ—А–Є –ї–µ—З–µ–љ–Є–Є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–µ–љ–Ј–Є–Є. –†–Ь–Ц —В. 14, вДЦ20, 2006 –≥.
20. –Я—А–Њ—Е–Њ—А–Њ–≤–∞ –Х.–Р. ,–Р–ї–µ–Ї—Б–∞–љ—П–љ –Ы.–Р. –°–љ–Є–ґ–µ–љ–Є–µ —З–∞—Б—В–Њ—В—Л —Ж–µ—А–µ–±—А–Њ–≤–∞—Б–Ї—Г–ї—П—А–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–є –≥–Є–њ–µ—А—В–Њ–љ–Є–Є: –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –∞–Љ–ї–Њ–і–Є–њ–Є–љ–∞. –†–Ь–Ц —В.13, вДЦ19,2005 –≥.
21. –Я–Њ–і–Ј–Њ–ї–Ї–Њ–≤ –Т.–Ш., –С—Г–ї–∞—В–Њ–≤ –Т.–Р. –Ч–љ–∞—З–µ–љ–Є–µ –∞–љ—В–∞–≥–Њ–љ–Є—Б—В–Њ–≤ –Ї–∞–ї—М—Ж–Є—П –≤ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Љ–µ–і–Є—Ж–Є–љ–µ. –†–Ь–Ц —В.13, вДЦ10, 2005 –≥.
22. –°–Є–і–Њ—А–µ–љ–Ї–Њ –С.–Р. –Я—А–µ–Њ–±—А–∞–ґ–µ–љ—Б–Ї–Є–є –Ф.–Т. –Р–љ—В–∞–≥–Њ–љ–Є—Б—В—Л –Ї–∞–ї—М—Ж–Є—П. –Ь, –Р–Ю–Ч–Ґ –Ш–Э–—Д–Њ—А–Љ–∞—В–Є–Ї–∞,1999.
23. –°–Њ—А–Њ–Ї–Є–љ –Х.–Т., –Ъ–∞—А–њ–Њ–≤ –Ѓ.–Р. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –њ—А–µ–і–Њ—В–≤—А–∞—Й–µ–љ–Є—П —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є —Г –±–Њ–ї—М–љ—Л—Е —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ II —В–Є–њ–∞. –†–Ь–Ц —В.11, вДЦ19, 2003 –≥.
24. –®–µ—Б—В–∞–Ї–Њ–≤–∞ –Ь.–Т. –£—Б—В—А–∞–љ–µ–љ–Є–µ –Є–љ—Б—Г–ї–Є–љ–Њ—А–µ–Ј–Є—Б—В–µ–љ—В–љ–Њ—Б—В–Є – –Њ—Б–љ–Њ–≤–∞ –ї–µ—З–µ–љ–Є—П –Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є —Б–∞—Е–∞—А–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞.II —В–Є–њ–∞. –†–Ь–Ц —В.12, вДЦ23, 2004 –≥.
25. –®–Њ—Б—В–∞–Ї –Э.–Р., –Р–љ–Є—З–Ї–Њ–≤ –Ф.–Р. –Ь–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–є —Б–Є–љ–і—А–Њ–Љ –Є –њ–Њ–і–∞–≥—А–∞ – –њ–Њ–і—Е–Њ–і—Л –Ї –∞–љ—В–Є–≥–Є–њ–µ—А—В–µ–љ–Ј–Є–≤–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –†–Ь–Ц —В.13, вДЦ27, 2005 –≥.
26. –І–∞–Ј–Њ–≤–∞ –Ш.–Х. ,–Ь—Л—З–Ї–∞ –Т.–С. –Ь–µ—В–∞–±–Њ–ї–Є—З–µ—Б–Ї–Є–є —Б–Є–љ–і—А–Њ–Љ . –Ь.,2004 –≥.
27. Blookes L. “More antihypertensive treatment trials in the elderty: PROGRESS, Syst–Eur, VALUE, HYVET” Medscape coverage of 1st Joint Meeting of the International and European Societies of Hypertension.
28. Microvascular and macrovascular reactivity is reduced in subjects at risk for type 2 diabetes. J.Diabetes. 1999 – v.48 – p.1856 – 62.
29. De Fronzo R.A., Ferramni E. Insulin resistance: a multifaceted syndrome responsible for NIDDM, obesity, hypertension, dyslipidemia and atherosclerotic disease. Diabetes Care.1991 – 14 – 173 – 194.
30. Gale E. The myth of the metabolic syndrome. Diabetic Care. 2005, 48 – 1679 – 1683.
31. Guidelines Committee.2003. European Society of Hypertension. – European Society of cardiology guidelines for the management of arterial hypertension. J.Hypertension 2003 – 21 – 1011 – 53.
32. Jorgensen B., Simonsen S., Forfang K.Amlodipin in post–angioplasty ischemia:results from the Coronary Angioplasty Amlodipin RestenosisSTUDY (capares). Eur.Heart J.,1999 – 20 – 285.
33. Nauler W.G. Amlodipine. – Berlin,1995.
34. Reaven G.M. Metabolic syndrome. Pathophysiology and implications for management of cardiovascular disease. Circulation. 2002 – 106 – 286 – 8.
35. Standl E. Aetiology and consequences of the metabolic syndrome. European Heart Journal – 2005 – 7(D) – 10 – 13.
36. The Seventh Report of the Joint National Conmittee on Prevantion, Detection and Evaluation and Treatment of High Blood Pressure. G.A.M.A. 2003 – 289 – 2560 – 2572.
37. The ALLHAT Officers and Coordinators. Major outcomes in high–rich hypertensive patients randomized to ACE inhibitor or calcium channel blocker vs diuretic (ALLHAT)/ JAMA – 2002 – 288 – 2981 – 97.
38. Taja – Oka T., Nauler W.G. Third generation calcium entry blockers. Blood Pressure – 1996 – 5 – 206 – 208.
39. Pitt B. et al. Effect of amlodipine on progression of atherosclerosis and the occurrence of clinical events. PREVENT investigators. Circulation – 2000 – 102 (13) – 1503 – 10.
40. Staessen J., Ji–Guang Wang, Thijs L. Calcium – channel blockade and cardiovascular prognosis : resent evidence from clinical outcome trails. Am. J. Hypertens – 2002 – 15 – 859 – 99.
41. Ferrucci A. et al. 24hour blood pressure profiles in patients with hypertension treated with amlodipine or nifedipine GITS Drug in vest – 1997 – 13 – 67 – 72.












