–Ē–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–į —Ā–į–ľ–ĺ–≥–ĺ —Ą–į–ļ—ā–į –Ĺ–į–Ľ–ł—á–ł—Ź –į—Ä—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–ĺ–Ļ –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł–ł (–ź–ď) —É —á–Ķ–Ľ–ĺ–≤–Ķ–ļ–į –ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ –Ņ—Ä–ĺ—Ā—ā–į – 2–3––ļ—Ä–į—ā–Ĺ–ĺ–Ķ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł–Ķ –ź–Ē, —Ä–į–≤–Ĺ–ĺ–Ķ 140/90 –ľ–ľ —Ä—ā.—Ā—ā. –ł –≤—č—ą–Ķ, –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ–ĺ–Ķ –≤ —Ä–į–∑–Ĺ—č–Ķ –ī–Ĺ–ł –Ņ–ĺ –ľ–Ķ—ā–ĺ–ī—É –Ě.–°. –ö–ĺ—Ä–ĺ—ā–ļ–ĺ–≤–į, —Ā–≤–ł–ī–Ķ—ā–Ķ–Ľ—Ć—Ā—ā–≤—É–Ķ—ā –ĺ–Ī –ź–ď. –í–ľ–Ķ—Ā—ā–Ķ —Ā —ā–Ķ–ľ –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł—Ä—É–Ķ—ā—Ā—Ź –ź–ď –≤ –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–Ķ —Ā–Ľ—É—á–į–Ķ–≤ –Ĺ–į —Ā—ā–į–ī–ł–ł —Ä–į–∑–≤–ł—ā–ł—Ź –Ķ–Ķ –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ: –ł—ą–Ķ–ľ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł —Ā–Ķ—Ä–ī—Ü–į (–ė–Ď–°), –ł–Ĺ—Ą–į—Ä–ļ—ā–į –ľ–ł–ĺ–ļ–į—Ä–ī–į, —Ü–Ķ—Ä–Ķ–Ī—Ä–ĺ–≤–į—Ā–ļ—É–Ľ—Ź—Ä–Ĺ—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ –ł –Ĺ–į–ł–Ī–ĺ–Ľ–Ķ–Ķ –≥—Ä–ĺ–∑–Ĺ–ĺ–≥–ĺ –ł–∑ –Ĺ–ł—Ö – –ł–Ĺ—Ā—É–Ľ—Ć—ā–į –ł —ā.–ī. –ö–ĺ–≤–į—Ä—Ā—ā–≤–ĺ —ć—ā–ĺ–≥–ĺ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź –≤ —ā–ĺ–ľ, —á—ā–ĺ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ–ĺ–Ķ –ź–Ē –Ĺ–į —Ä–į–Ĺ–Ĺ–ł—Ö —Ā—ā–į–ī–ł—Ź—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź –ľ–ĺ–∂–Ķ—ā –Ĺ–Ķ –Ņ—Ä–ĺ—Ź–≤–Ľ—Ź—ā—Ć —Ā–Ķ–Ī—Ź –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–Ķ–Ĺ–Ĺ—č–Ļ –Ņ–Ķ—Ä–ł–ĺ–ī –≤—Ä–Ķ–ľ–Ķ–Ĺ–ł –ī–ĺ —Ä–į–∑–≤–ł—ā–ł—Ź –Ķ–Ķ —ā—Ź–∂–Ķ–Ľ—č—Ö –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ, –į —ć–Ņ–ł–∑–ĺ–ī–ł—á–Ķ—Ā–ļ–ł –≤–ĺ–∑–Ĺ–ł–ļ–į—é—Č–ł–Ķ –≥–ĺ–Ľ–ĺ–≤–Ĺ—č–Ķ –Ī–ĺ–Ľ–ł, —á–į—Č–Ķ –≤ –∑–į—ā—č–Ľ–ĺ—á–Ĺ–ĺ–Ļ –ĺ–Ī–Ľ–į—Ā—ā–ł, –Ņ–Ľ–ĺ—Ö–ĺ–Ķ —Ā–į–ľ–ĺ—á—É–≤—Ā—ā–≤–ł–Ķ, —É—Ā—ā–į–Ľ–ĺ—Ā—ā—Ć –Ĺ–Ķ —Ā–≤—Ź–∑—č–≤–į—é—ā—Ā—Ź —Ā –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ—č–ľ —É—Ä–ĺ–≤–Ĺ–Ķ–ľ –ź–Ē. –Ě–Ķ—Ä–Ķ–ī–ļ–ĺ –ĺ—ā—Ā—É—ā—Ā—ā–≤—É–Ķ—ā –Ņ—Ä–Ķ–ī—Ā—ā–į–≤–Ľ–Ķ–Ĺ–ł–Ķ –ĺ —ā–ĺ–ľ, —á—ā–ĺ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ–ĺ–Ķ –ź–Ē –ī–į–∂–Ķ –≤ –Ĺ–Ķ–Ī–ĺ–Ľ—Ć—ą–ł—Ö –Ņ—Ä–Ķ–ī–Ķ–Ľ–į—Ö 140–159/90–99 –ľ–ľ —Ä—ā.—Ā—ā., –ĺ–Ī–ĺ–∑–Ĺ–į—á–Ķ–Ĺ–Ĺ–ĺ–Ķ –≤ –Ņ—Ä–ĺ—ą–Ľ–ĺ–ľ —Ā—ā–ĺ–Ľ–Ķ—ā–ł–ł, «–ľ—Ź–≥–ļ–ĺ–Ļ» –ź–ď, –Ņ–ĺ —Ā–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–ĺ–Ļ –ļ–Ľ–į—Ā—Ā–ł—Ą–ł–ļ–į—Ü–ł–ł – –ź–ď 1––Ļ —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł, –Ņ—Ä–Ķ–ī—Ā—ā–į–≤–Ľ—Ź–Ķ—ā –ĺ–Ņ–į—Ā–Ĺ–ĺ—Ā—ā—Ć. –Ě–į—É—á–Ĺ—č–ľ–ł –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź–ľ–ł —É–Ī–Ķ–ī–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –ī–ĺ–ļ–į–∑–į–Ĺ–ĺ, —á—ā–ĺ –ī–į–∂–Ķ —ā–į–ļ–ĺ–Ķ, –ļ–į–∑–į–Ľ–ĺ—Ā—Ć –Ī—č, –Ĺ–Ķ–Ī–ĺ–Ľ—Ć—ą–ĺ–Ķ, –į —É –Ĺ–Ķ–ļ–ĺ—ā–ĺ—Ä—č—Ö –Ľ–ł—Ü —ā–ĺ–Ľ—Ć–ļ–ĺ —ć–Ņ–ł–∑–ĺ–ī–ł—á–Ķ—Ā–ļ–ĺ–Ķ, –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł–Ķ –ź–Ē —É–≤–Ķ–Ľ–ł—á–ł–≤–į–Ķ—ā —Ä–ł—Ā–ļ —Ä–į–∑–≤–ł—ā–ł—Ź –ł–Ĺ—Ą–į—Ä–ļ—ā–į –ľ–ł–ĺ–ļ–į—Ä–ī–į –ł –ł–Ĺ—Ā—É–Ľ—Ć—ā–į –≤ 2 —Ä–į–∑–į.
–ü—Ä–ł—á–ł–Ĺ–į –ł –ľ–Ķ—Ö–į–Ĺ–ł–∑–ľ—č —Ä–į–∑–≤–ł—ā–ł—Ź –ź–ď –≤ –Ņ–ĺ–ī–į–≤–Ľ—Ź—é—Č–Ķ–ľ –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–Ķ —Ā–Ľ—É—á–į–Ķ–≤ –ĺ—Ā—ā–į—é—ā—Ā—Ź –ī–ĺ –ļ–ĺ–Ĺ—Ü–į –Ĺ–Ķ —É—Ā—ā–į–Ĺ–ĺ–≤–Ľ–Ķ–Ĺ–Ĺ—č–ľ–ł, –≤ —ā–į–ļ–ł—Ö —Ā–Ľ—É—á–į—Ź—Ö –≥–ĺ–≤–ĺ—Ä—Ź—ā –ĺ –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ī–ĺ–Ľ–Ķ–∑–Ĺ–ł (–ď–Ď) –ł–Ľ–ł —ć—Ā—Ā–Ķ–Ĺ—Ü–ł–į–Ľ—Ć–Ĺ–ĺ–Ļ –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł–ł – —ā–Ķ—Ä–ľ–ł–Ĺ, –Ņ—Ä–ł–Ĺ—Ź—ā—č–Ļ –∑–į —Ä—É–Ī–Ķ–∂–ĺ–ľ. –Ē–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ —Ö–ĺ—Ä–ĺ—ą–ĺ –ł–∑–≤–Ķ—Ā—ā–Ĺ—č —Ą–į–ļ—ā–ĺ—Ä—č —Ä–ł—Ā–ļ–į —Ä–į–∑–≤–ł—ā–ł—Ź –ź–ď: –ĺ—ā—Ź–≥–ĺ—Č–Ķ–Ĺ–Ĺ–į—Ź –Ĺ–į—Ā–Ľ–Ķ–ī—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –Ņ–ĺ –ź–ď, –ł–∑–Ī—č—ā–ĺ—á–Ĺ—č–Ļ –≤–Ķ—Ā —ā–Ķ–Ľ–į, –ł–∑–Ī—č—ā–ĺ—á–Ĺ–ĺ–Ķ –Ņ–ĺ—ā—Ä–Ķ–Ī–Ľ–Ķ–Ĺ–ł–Ķ —Ā–ĺ–Ľ–Ķ–Ĺ–ĺ–Ļ –Ņ–ł—Č–ł, –ļ—É—Ä–Ķ–Ĺ–ł–Ķ, –∑–Ľ–ĺ—É–Ņ–ĺ—ā—Ä–Ķ–Ī–Ľ–Ķ–Ĺ–ł–Ķ –į–Ľ–ļ–ĺ–≥–ĺ–Ľ–Ķ–ľ, –≤ –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł–Ķ –≥–ĺ–ī—č –ļ –Ĺ–ł–ľ –ĺ—ā–Ĺ–ĺ—Ā—Ź—ā –ł —Ö—Ä–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ł–Ļ —Ā—ā—Ä–Ķ—Ā—Ā. –í –Ņ–į—ā–ĺ–≥–Ķ–Ĺ–Ķ–∑–Ķ –ď–Ď —É—Ā—ā–į–Ĺ–ĺ–≤–Ľ–Ķ–Ĺ–į —Ä–ĺ–Ľ—Ć –į–ļ—ā–ł–≤–į—Ü–ł–ł —Ā–ł–ľ–Ņ–į—ā–ĺ–į–ī—Ä–Ķ–Ĺ–į–Ľ–ĺ–≤–ĺ–Ļ –ł —Ä–Ķ–Ĺ–ł–Ĺ––į–Ĺ–≥–ł–ĺ—ā–Ķ–Ĺ–∑–ł–Ĺ––į–Ľ—Ć–ī–ĺ—Ā—ā–Ķ—Ä–ĺ–Ĺ–ĺ–≤–ĺ–Ļ —Ā–ł—Ā—ā–Ķ–ľ, –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—Ź –≤—č–ī–Ķ–Ľ–Ķ–Ĺ–ł—Ź –Ĺ–į—ā—Ä–ł—Ź –Ņ–ĺ—á–ļ–į–ľ–ł, –≤ –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł–Ķ –≥–ĺ–ī—č –Ņ–ĺ–ļ–į–∑–į–Ĺ–į —Ä–ĺ–Ľ—Ć –Ĺ–Ķ—Ā–Ņ–Ķ—Ü–ł—Ą–ł—á–Ĺ–ĺ–≥–ĺ –≤–ĺ—Ā–Ņ–į–Ľ–Ķ–Ĺ–ł—Ź –≤ —Ä–į–∑–≤–ł—ā–ł–ł –Ņ–ĺ—Ä–į–∂–Ķ–Ĺ–ł—Ź —Ā–ĺ—Ā—É–ī–ĺ–≤.
–ü—Ä–ł –ź–ď –Ī—č—Ā—ā—Ä–ĺ –ł —É—Ā–ļ–ĺ—Ä–Ķ–Ĺ–Ĺ—č–ľ —ā–Ķ–ľ–Ņ–ĺ–ľ —Ä–į–∑–≤–ł–≤–į–Ķ—ā—Ā—Ź –į—ā–Ķ—Ä–ĺ—Ā–ļ–Ľ–Ķ—Ä–ĺ–∑ –į–ĺ—Ä—ā—č –ł –ļ—Ä—É–Ņ–Ĺ—č—Ö –į—Ä—ā–Ķ—Ä–ł–Ļ; –ī–ł—Ā—Ą—É–Ĺ–ļ—Ü–ł—Ź —ć–Ĺ–ī–ĺ—ā–Ķ–Ľ–ł—Ź, –Ņ—Ä–ł–≤–ĺ–ī—Ź—Č–į—Ź –ļ —Ā—É–∂–Ķ–Ĺ–ł—é –į—Ä—ā–Ķ—Ä–ł–Ļ, –į—Ä—ā–Ķ—Ä–ł–ĺ–Ľ –ł –Ņ–ĺ—ā–Ķ—Ä–Ķ –į—ā—Ä–ĺ–ľ–Ī–ĺ–≥–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –Ņ–ĺ—ā–Ķ–Ĺ—Ü–ł–į–Ľ–į —Ā–ĺ—Ā—É–ī–ł—Ā—ā–ĺ–Ļ —Ā—ā–Ķ–Ĺ–ļ–ł; —Ā–Ĺ–ł–∂–į–Ķ—ā—Ā—Ź —ć–Ľ–į—Ā—ā–ł—á–Ĺ–ĺ—Ā—ā—Ć —Ā–ĺ—Ā—É–ī–ĺ–≤, –Ņ–ĺ–≤—č—ą–į–Ķ—ā—Ā—Ź –ł—Ö –∂–Ķ—Ā—ā–ļ–ĺ—Ā—ā—Ć; –Ĺ–į—Ä—É—ą–į–Ķ—ā—Ā—Ź –ľ–ł–ļ—Ä–ĺ—Ü–ł—Ä–ļ—É–Ľ—Ź—Ü–ł—Ź –≤ –∂–ł–∑–Ĺ–Ķ–Ĺ–Ĺ–ĺ –≤–į–∂–Ĺ—č—Ö –ĺ—Ä–≥–į–Ĺ–į—Ö –ł —ā–ļ–į–Ĺ—Ź—Ö. –í—č—ą–Ķ—É–ļ–į–∑–į–Ĺ–Ĺ—č–Ķ —Ā–ĺ—Ā—É–ī–ł—Ā—ā—č–Ķ –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź —É—Ā—É–≥—É–Ī–Ľ—Ź—é—ā—Ā—Ź –ľ–Ķ—ā–į–Ī–ĺ–Ľ–ł—á–Ķ—Ā–ļ–ł–ľ–ł –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—Ź–ľ–ł (–ī–ł—Ā–Ľ–ł–Ņ–ł–ī–Ķ–ľ–ł–ł, –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—Ź —É–≥–Ľ–Ķ–≤–ĺ–ī–Ĺ–ĺ–≥–ĺ, –Ņ—É—Ä–ł–Ĺ–ĺ–≤–ĺ–≥–ĺ –ĺ–Ī–ľ–Ķ–Ĺ–ĺ–≤), —á–į—Ā—ā–ĺ —Ā–ĺ—á–Ķ—ā–į—é—Č–ł–ľ–ł—Ā—Ź —Ā –ź–ď. –í –ĺ—ā–≤–Ķ—ā –Ĺ–į –Ņ—Ä–Ķ–ĺ–ī–ĺ–Ľ–Ķ–Ĺ–ł–Ķ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ —Ā–ĺ–Ņ—Ä–ĺ—ā–ł–≤–Ľ–Ķ–Ĺ–ł—Ź –∂–Ķ—Ā—ā–ļ–ł—Ö —Ā–ĺ—Ā—É–ī–ĺ–≤ —É—Ā–ł–Ľ–ł–≤–į–Ķ—ā—Ā—Ź —Ä–į–Ī–ĺ—ā–į —Ā–Ķ—Ä–ī—Ü–į, –ļ–ĺ—ā–ĺ—Ä–į—Ź —ā–į–ļ–∂–Ķ —Ā—ā–ł–ľ—É–Ľ–ł—Ä—É–Ķ—ā—Ā—Ź –į–ļ—ā–ł–≤–į—Ü–ł–Ķ–Ļ –Ĺ–Ķ–Ļ—Ä–ĺ–≥—É–ľ–ĺ—Ä–į–Ľ—Ć–Ĺ—č—Ö —Ā–ł—Ā—ā–Ķ–ľ, —á—ā–ĺ –Ņ—Ä–ł–≤–ĺ–ī–ł—ā –ļ —Ä–į–∑–≤–ł—ā–ł—é –≥–ł–Ņ–Ķ—Ä—ā—Ä–ĺ—Ą–ł–ł –Ľ–Ķ–≤–ĺ–≥–ĺ –∂–Ķ–Ľ—É–ī–ĺ—á–ļ–į (–ď–õ–Ė) —Ā –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–ł–ľ–ł –Ĺ–Ķ–Ī–Ľ–į–≥–ĺ–Ņ—Ä–ł—Ź—ā–Ĺ—č–ľ–ł –Ņ–ĺ—Ā–Ľ–Ķ–ī—Ā—ā–≤–ł—Ź–ľ–ł – –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł–Ķ–ľ –ī–ł–į—Ā—ā–ĺ–Ľ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ —Ä–į—Ā—Ā–Ľ–į–Ī–Ľ–Ķ–Ĺ–ł—Ź –ľ–ł–ĺ–ļ–į—Ä–ī–į, —É—Ö—É–ī—ą–Ķ–Ĺ–ł–Ķ–ľ –Ķ–≥–ĺ –ļ—Ä–ĺ–≤–ĺ—Ā–Ĺ–į–Ī–∂–Ķ–Ĺ–ł—Ź, –≤–ĺ–∑–Ĺ–ł–ļ–Ĺ–ĺ–≤–Ķ–Ĺ–Ķ–ľ –į—Ä–ł—ā–ľ–ł–Ļ (–Ĺ–Ķ–ļ–Ľ–į–Ņ–į–Ĺ–Ĺ–į—Ź —Ą–ł–Ī—Ä–ł–Ľ–Ľ—Ź—Ü–ł—Ź –Ņ—Ä–Ķ–ī—Ā–Ķ—Ä–ī–ł–Ļ) –ł –ī—Ä.
–ü—Ä–ł –ź–ď –Ņ—Ä–į–ļ—ā–ł—á–Ķ—Ā–ļ–ł –≤—Ā–Ķ–≥–ī–į –≤ —ā–ĺ–Ļ –ł–Ľ–ł –ł–Ĺ–ĺ–Ļ –ľ–Ķ—Ä–Ķ —Ā—ā—Ä–į–ī–į—é—ā —Ā–ĺ—Ā—É–ī—č –ł –≤–Ķ—Č–Ķ—Ā—ā–≤–ĺ –≥–ĺ–Ľ–ĺ–≤–Ĺ–ĺ–≥–ĺ –ľ–ĺ–∑–≥–į. –ź—ā–Ķ—Ä–ĺ—Ā–ļ–Ľ–Ķ—Ä–ĺ–∑ –ľ–ĺ–∑–≥–ĺ–≤—č—Ö —Ā–ĺ—Ā—É–ī–ĺ–≤ –ł –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–į—Ź –į–Ĺ–≥–ł–ĺ–Ņ–į—ā–ł—Ź (–Ņ–ĺ—Ä–į–∂–Ķ–Ĺ–ł–Ķ —Ā–ĺ—Ā—É–ī–ĺ–≤ —Ā—Ä–Ķ–ī–Ĺ–Ķ–≥–ĺ, –ľ–Ķ–Ľ–ļ–ĺ–≥–ĺ –ļ–į–Ľ–ł–Ī—Ä–į –ł –ľ–ł–ļ—Ä–ĺ—Ü–ł—Ä–ļ—É–Ľ—Ź—Ü–ł–ł) –Ņ—Ä–ł–≤–ĺ–ī—Ź—ā –ļ —Ä–į–∑–≤–ł—ā–ł—é –Ľ–Ķ–Ļ–ļ–ĺ–į—Ä–Ķ–ĺ–∑–į (–Ņ–ĺ–≤—Ä–Ķ–∂–ī–Ķ–Ĺ–ł–Ķ –Ī–Ķ–Ľ–ĺ–≥–ĺ –≤–Ķ—Č–Ķ—Ā—ā–≤–į –ľ–ĺ–∑–≥–į), –Ľ–į–ļ—É–Ĺ–į—Ä–Ĺ—č–ľ –ł–Ĺ—Ą–į—Ä–ļ—ā–į–ľ –ľ–ĺ–∑–≥–į –ł –ī—Ä—É–≥–ł–ľ –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź–ľ, –Ņ—Ä–ł–≤–ĺ–ī—Ź—Č–ł–ľ —Ā–Ĺ–į—á–į–Ľ–į –ļ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł—é –ļ–ĺ–≥–Ĺ–ł—ā–ł–≤–Ĺ—č—Ö —Ą—É–Ĺ–ļ—Ü–ł–Ļ (–Ĺ–į—á–į–Ľ—Ć–Ĺ—č–Ķ —Ā—ā–į–ī–ł–ł –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ļ —ć–Ĺ—Ü–Ķ—Ą–į–Ľ–ĺ–Ņ–į—ā–ł–ł), –∑–į—ā–Ķ–ľ –ļ –≤—č—Ä–į–∂–Ķ–Ĺ–Ĺ—č–ľ –Ĺ–Ķ–≤—Ä–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł–ľ —Ā–ł–Ĺ–ī—Ä–ĺ–ľ–į–ľ –ł –≤ –ļ–ĺ–Ĺ–Ķ—á–Ĺ–ĺ–Ļ —Ā—ā–į–ī–ł–ł –ļ —Ā–ĺ—Ā—É–ī–ł—Ā—ā–ĺ–Ļ –ī–Ķ–ľ–Ķ–Ĺ—Ü–ł–ł. –Ě–į–ł–Ī–ĺ–Ľ–Ķ–Ķ —ā—Ź–∂–Ķ–Ľ—č–ľ–ł –Ņ–ĺ—Ā–Ľ–Ķ–ī—Ā—ā–≤–ł—Ź–ľ–ł –Ĺ–Ķ–Ľ–Ķ—á–Ķ–Ĺ–Ĺ–ĺ–Ļ –ź–ď —Ź–≤–Ľ—Ź—é—ā—Ā—Ź –ļ—Ä–ĺ–≤–ĺ–ł–∑–Ľ–ł—Ź–Ĺ–ł–Ķ –≤ –ľ–ĺ–∑–≥ –ł –ł—ą–Ķ–ľ–ł—á–Ķ—Ā–ļ–ł–Ļ –ł–Ĺ—Ā—É–Ľ—Ć—ā.
–ü—Ä–ł –ź–ď —Ā—ā—Ä–į–ī–į—é—ā –Ņ–ĺ—á–ļ–ł – –≤–į–∂–Ĺ–Ķ–Ļ—ą–ł–Ļ –ĺ—Ä–≥–į–Ĺ —Ä–Ķ–≥—É–Ľ—Ź—Ü–ł–ł –ļ—Ä–ĺ–≤—Ź–Ĺ–ĺ–≥–ĺ –ī–į–≤–Ľ–Ķ–Ĺ–ł—Ź –ł –ĺ—Ä–≥–į–Ĺ–«–ľ–ł—ą–Ķ–Ĺ—Ć» –Ņ—Ä–ł –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ–ĺ–ľ –ź–Ē. –í–ĺ–∑–Ĺ–ł–ļ–į–Ķ—ā –≤–į–∑–ĺ–ļ–ĺ–Ĺ—Ā—ā—Ä–ł–ļ—Ü–ł—Ź –Ņ—Ä–ł–≤–ĺ–ī—Ź—Č–Ķ–Ļ –ł –ĺ—ā–≤–ĺ–ī—Ź—Č–Ķ–Ļ –į—Ä—ā–Ķ—Ä–ł–ĺ–Ľ, –Ņ–ĺ–≤—č—ą–į–Ķ—ā—Ā—Ź –ī–į–≤–Ľ–Ķ–Ĺ–ł–Ķ –≤ –ļ–Ľ—É–Ī–ĺ—á–ļ–į—Ö, –≤–ĺ–∑–Ĺ–ł–ļ–į–Ķ—ā –ľ–ł–ļ—Ä–ĺ–į–Ľ—Ć–Ī—É–ľ–ł–Ĺ—É—Ä–ł—Ź –ł –∑–į—ā–Ķ–ľ –Ņ—Ä–ĺ—ā–Ķ–ł–Ĺ—É—Ä–ł—Ź. –ö–Ľ—É–Ī–ĺ—á–ļ–ĺ–≤–į—Ź –≥–ł–Ņ–Ķ—Ä—Ą–ł–Ľ—Ć—ā—Ä–į—Ü–ł—Ź –Ĺ–į —Ä–į–Ĺ–Ĺ–ł—Ö —Ā—ā–į–ī–ł—Ź—Ö –ź–ď —Ā–ĺ –≤—Ä–Ķ–ľ–Ķ–Ĺ–Ķ–ľ –Ņ—Ä–ĺ–≥—Ä–Ķ—Ā—Ā–ł–≤–Ĺ–ĺ —Ā–Ĺ–ł–∂–į–Ķ—ā—Ā—Ź, —É—Ö—É–ī—ą–į–Ķ—ā—Ā—Ź –ļ—Ä–ĺ–≤–ĺ—Ā–Ĺ–į–Ī–∂–Ķ–Ĺ–ł–Ķ –Ņ–ĺ—á–Ķ–ļ –ł –ł—Ö —Ą—É–Ĺ–ļ—Ü–ł—Ź. –°—ā—Ä—É–ļ—ā—É—Ä–Ĺ—č–Ķ –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź —Ā–ĺ—Ā—ā–ĺ—Ź—ā –≤ –Ņ–ĺ–≤—Ä–Ķ–∂–ī–Ķ–Ĺ–ł–ł –Ī–į–∑–į–Ľ—Ć–Ĺ–ĺ–Ļ –ľ–Ķ–ľ–Ī—Ä–į–Ĺ—č –ļ–Ľ—É–Ī–ĺ—á–ļ–į, —Ä–į—Ā—ą–ł—Ä–Ķ–Ĺ–ł–ł –ľ–Ķ–∑–į–Ĺ–≥–ł–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ľ–į—ā—Ä–ł–ļ—Ā–į, —Ä–į–∑–≤–ł—ā–ł–ł –≥–Ľ–ĺ–ľ–Ķ—Ä—É–Ľ–ĺ—Ā–ļ–Ľ–Ķ—Ä–ĺ–∑–į –ł —ā—É–Ī—É–Ľ–ĺ–ł–Ĺ—ā–Ķ—Ä—Ā—ā–ł—Ü–ł–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ —Ą–ł–Ī—Ä–ĺ–∑–į. –í—Ā–Ķ —ć—ā–ł –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā—č –≤ –ļ–ĺ–Ĺ–Ķ—á–Ĺ–ĺ–ľ –ł—ā–ĺ–≥–Ķ –Ņ—Ä–ł–≤–ĺ–ī—Ź—ā –ļ –Ņ–Ķ—Ä–≤–ł—á–Ĺ–ĺ—Ā–ľ–ĺ—Ä—Č–Ķ–Ĺ–Ĺ–ĺ–Ļ –Ņ–ĺ—á–ļ–Ķ –ł —É—Ä–Ķ–ľ–ł–ł. –ü—Ä–ĺ—Ü–Ķ—Ā—Ā –Ņ–ĺ–≤—Ä–Ķ–∂–ī–Ķ–Ĺ–ł—Ź –Ņ–ĺ—á–Ķ–ļ –∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ —É—Ā–ļ–ĺ—Ä—Ź–Ķ—ā—Ā—Ź –Ņ—Ä–ł —Ā–ĺ—á–Ķ—ā–į–Ĺ–ł–ł —Ā —Ā–į—Ö–į—Ä–Ĺ—č–ľ –ī–ł–į–Ī–Ķ—ā–ĺ–ľ. –ź–ď –ł —Ā–į—Ö–į—Ä–Ĺ—č–Ļ –ī–ł–į–Ī–Ķ—ā – –≤–Ķ–ī—É—Č–ł–Ķ –Ņ—Ä–ł—á–ł–Ĺ—č —Ä–į–∑–≤–ł—ā–ł—Ź —ā–Ķ—Ä–ľ–ł–Ĺ–į–Ľ—Ć–Ĺ–ĺ–Ļ –Ņ–ĺ—á–Ķ—á–Ĺ–ĺ–Ļ –Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ—Ā—ā–ł.
–ü—Ä–ł –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–ł –ł–Ľ–ł –Ĺ–Ķ–į–ī–Ķ–ļ–≤–į—ā–Ĺ–ĺ–ľ –Ľ–Ķ—á–Ķ–Ĺ–ł–ł –ź–ď –≤—č—ą–Ķ–Ņ–Ķ—Ä–Ķ—á–ł—Ā–Ľ–Ķ–Ĺ–Ĺ—č–Ķ –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź –≤ —Ā–Ķ—Ä–ī–Ķ—á–Ĺ–ĺ–—Ā–ĺ—Ā—É–ī–ł—Ā—ā–ĺ–Ļ —Ā–ł—Ā—ā–Ķ–ľ–Ķ, —Ā–ĺ—Ā—É–ī–į—Ö –≥–ĺ–Ľ–ĺ–≤–Ĺ–ĺ–≥–ĺ –ľ–ĺ–∑–≥–į –ł –≤ –Ņ–ĺ—á–ļ–į—Ö —Ä–į–∑–≤–ł–≤–į—é—ā—Ā—Ź «–ł—Ā–Ņ–ĺ–ī–≤–ĺ–Ľ—Ć», –Ĺ–Ķ –Ņ—Ä–ĺ—Ź–≤–Ľ—Ź—é—ā —Ā–Ķ–Ī—Ź –ī–ĺ –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –Ņ–Ķ—Ä–ł–ĺ–ī–į –≤—Ä–Ķ–ľ–Ķ–Ĺ–ł, –ļ–ĺ–≥–ī–į –ļ–ĺ–ľ–Ņ–Ķ–Ĺ—Ā–į—ā–ĺ—Ä–Ĺ—č–Ķ –ł –į—É—ā–ĺ—Ä–Ķ–≥—É–Ľ—Ź—ā–ĺ—Ä–Ĺ—č–Ķ –ľ–Ķ—Ö–į–Ĺ–ł–∑–ľ—č –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į –Ī—É–ī—É—ā –ł—Ā—á–Ķ—Ä–Ņ–į–Ĺ—č. –ß–į—Ā—ā–ĺ—ā–į –ź–ď —É–≤–Ķ–Ľ–ł—á–ł–≤–į–Ķ—ā—Ā—Ź —Ā –≤–ĺ–∑—Ä–į—Ā—ā–ĺ–ľ. –ě–Ņ—č—ā –Ņ–ĺ–ļ–į–∑—č–≤–į–Ķ—ā, —á—ā–ĺ –Ī–ĺ–Ľ—Ć–Ĺ—č–Ķ –Ĺ–į—á–ł–Ĺ–į—é—ā –ĺ–Ī—Ä–į—Č–į—ā—Ć—Ā—Ź –ļ –≤—Ä–į—á–į–ľ –Ņ—Ä–ł–ľ–Ķ—Ä–Ĺ–ĺ —Ā 40–50––Ľ–Ķ—ā–Ĺ–Ķ–≥–ĺ –≤–ĺ–∑—Ä–į—Ā—ā–į, –ļ–ĺ–≥–ī–į –Ņ—Ä–ĺ–ł—Ā—Ö–ĺ–ī–ł—ā –Ĺ–į–ļ–ĺ–Ĺ–Ķ—Ü –ľ–į–Ĺ–ł—Ą–Ķ—Ā—ā–į—Ü–ł—Ź –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö —Ā–ł–ľ–Ņ—ā–ĺ–ľ–ĺ–≤. –£–≥–Ľ—É–Ī–Ľ–Ķ–Ĺ–Ĺ–ĺ–Ķ –ĺ–Ī—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ķ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, —Ā–ĺ–≥–Ľ–į—Ā–Ĺ–ĺ –†–ĺ—Ā—Ā–ł–Ļ—Ā–ļ–ł–ľ —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł—Ź–ľ –Ņ–ĺ –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–Ķ –ł –Ľ–Ķ—á–Ķ–Ĺ–ł—é –ź–ď (—á–Ķ—ā–≤–Ķ—Ä—ā—č–Ļ –Ņ–Ķ—Ä–Ķ—Ā–ľ–ĺ—ā—Ä 2010 –≥.), –ļ–į–ļ –Ņ—Ä–į–≤–ł–Ľ–ĺ, –ĺ–Ī–Ĺ–į—Ä—É–∂–ł–≤–į–Ķ—ā –į—ā–Ķ—Ä–ĺ—Ā–ļ–Ľ–Ķ—Ä–ĺ—ā–ł—á–Ķ—Ā–ļ–ł–Ķ –Ī–Ľ—Ź—ą–ļ–ł, —á–į—Č–Ķ –≥–Ķ–ľ–ĺ–ī–ł–Ĺ–į–ľ–ł—á–Ķ—Ā–ļ–ł –Ĺ–Ķ–∑–Ĺ–į—á–ł–ľ—č–Ķ, –≤ –ľ–į–≥–ł—Ā—ā—Ä–į–Ľ—Ć–Ĺ—č—Ö –į—Ä—ā–Ķ—Ä–ł—Ź—Ö –≥–ĺ–Ľ–ĺ–≤—č (–Ņ–ĺ –ī–į–Ĺ–Ĺ—č–ľ –ī—É–Ņ–Ľ–Ķ–ļ—Ā–Ĺ–ĺ–≥–ĺ —Ā–ļ–į–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–ł—Ź), –Ņ—Ä–ł–∑–Ĺ–į–ļ–ł –ď–õ–Ė –Ĺ–į –≠–ö–ď –ł–Ľ–ł –Ņ–ĺ –ī–į–Ĺ–Ĺ—č–ľ —ć—Ö–ĺ–ļ–į—Ä–ī–ł–ĺ–≥—Ä–į—Ą–ł–ł, –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ—É—é –∂–Ķ—Ā—ā–ļ–ĺ—Ā—ā—Ć –į—Ä—ā–Ķ—Ä–ł–Ļ (–Ņ–ĺ —Ā–ļ–ĺ—Ä–ĺ—Ā—ā–ł –Ņ—É–Ľ—Ć—Ā–ĺ–≤–ĺ–Ļ –≤–ĺ–Ľ–Ĺ—č) –ł —ā.–ī., —á—ā–ĺ —Ā–≤–ł–ī–Ķ—ā–Ķ–Ľ—Ć—Ā—ā–≤—É–Ķ—ā –ĺ —Ā—É—Č–Ķ—Ā—ā–≤–ĺ–≤–į–Ĺ–ł–ł –ź–ď –∑–į–ī–ĺ–Ľ–≥–ĺ –ī–ĺ –ĺ–Ī—Ä–į—Č–Ķ–Ĺ–ł—Ź –ļ –≤—Ä–į—á—É.
–ö—Ä—É–Ņ–Ĺ—č–Ķ –ľ–Ķ–∂–ī—É–Ĺ–į—Ä–ĺ–ī–Ĺ—č–Ķ –ł –ĺ—ā–Ķ—á–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ—č–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź, –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–Ĺ—č–Ķ –≤ –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł–Ķ –ī–Ķ—Ā—Ź—ā–ł–Ľ–Ķ—ā–ł—Ź, –≤ –ļ–ĺ—ā–ĺ—Ä—č—Ö –ł–∑—É—á–į–Ľ—Ā—Ź —ć—Ą—Ą–Ķ–ļ—ā –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –ź–ď —Ā —Ü–Ķ–Ľ—Ć—é –Ņ—Ä–ĺ—Ą–ł–Ľ–į–ļ—ā–ł–ļ–ł –Ķ–Ķ –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ —Ā –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–Ķ–ľ —Ä–į–∑–Ľ–ł—á–Ĺ—č—Ö —Ā–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ—č—Ö –ļ–Ľ–į—Ā—Ā–ĺ–≤ –į–Ĺ—ā–ł–≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł–≤–Ĺ—č—Ö –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤, –ī–į–Ľ–ł —É–Ī–Ķ–ī–ł—ā–Ķ–Ľ—Ć–Ĺ—č–Ķ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č: –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł—Ź –ź–ď –ľ–ĺ–∂–Ĺ–ĺ –Ņ—Ä–Ķ–ī—É–Ņ—Ä–Ķ–ī–ł—ā—Ć, –≤ —á–į—Ā—ā–Ĺ–ĺ—Ā—ā–ł —Ā–Ĺ–ł–∑–ł—ā—Ć –≤–Ķ—Ä–ĺ—Ź—ā–Ĺ–ĺ—Ā—ā—Ć —Ä–į–∑–≤–ł—ā–ł—Ź –ł–Ĺ—Ā—É–Ľ—Ć—ā–į –Ĺ–į 30–40% –ł –ė–Ď–° –Ĺ–į 20–30%. –ė–∑ —ć—ā–ł—Ö –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–Ķ–Ļ –≤–ł–ī–Ĺ–ĺ, —á—ā–ĺ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ –ź–Ē –Ņ—Ä–ł –ź–ď –ł–ľ–Ķ–Ķ—ā –Ī–ĺ–Ľ—Ć—ą–Ķ–Ķ –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ķ –≤ –Ņ–Ľ–į–Ĺ–Ķ –Ņ—Ä–Ķ–ī—É–Ņ—Ä–Ķ–∂–ī–Ķ–Ĺ–ł—Ź —Ä–į–∑–≤–ł—ā–ł—Ź –ł–Ĺ—Ā—É–Ľ—Ć—ā–į, —á–Ķ–ľ –ė–Ď–°. –Ē–Ľ—Ź –Ņ—Ä–ĺ—Ą–ł–Ľ–į–ļ—ā–ł–ļ–ł –ė–Ď–° –≤–į–∂–Ĺ–į —ā–į–ļ–∂–Ķ –ļ–ĺ—Ä—Ä–Ķ–ļ—Ü–ł—Ź –ī–ł—Ā–Ľ–ł–Ņ–ł–ī–Ķ–ľ–ł–Ļ –ł –ī—Ä—É–≥–ł—Ö –Ĺ–į—Ä—É—ą–Ķ–Ĺ–Ĺ—č—Ö –ĺ–Ī–ľ–Ķ–Ĺ–Ĺ—č—Ö –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā–ĺ–≤. –°–≤–ĺ–Ķ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–ĺ–Ķ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ —Ā–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ—č–ľ–ł —Ā—Ä–Ķ–ī—Ā—ā–≤–į–ľ–ł –Ĺ–Ķ —ā–ĺ–Ľ—Ć–ļ–ĺ —É–Ľ—É—á—ą–į–Ķ—ā –ļ–į—á–Ķ—Ā—ā–≤–ĺ –∂–ł–∑–Ĺ–ł –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –Ņ—Ä–Ķ–ī—É–Ņ—Ä–Ķ–∂–ī–į—Ź —Ä–į–∑–≤–ł—ā–ł–Ķ –ł–Ĺ–≤–į–Ľ–ł–ī–ł–∑–ł—Ä—É—é—Č–ł—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ (–ł–Ĺ—Ā—É–Ľ—Ć—ā, –ė–Ď–°, –ł–Ĺ—Ą–į—Ä–ļ—ā –ľ–ł–ĺ–ļ–į—Ä–ī–į, —Ā–Ķ—Ä–ī–Ķ—á–Ĺ–į—Ź, –Ņ–ĺ—á–Ķ—á–Ĺ–į—Ź –Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ—Ā—ā—Ć, –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–į—Ź —ć–Ĺ—Ü–Ķ—Ą–į–Ľ–ĺ–Ņ–į—ā–ł—Ź), –Ĺ–ĺ –ł –Ņ—Ä–ĺ–ī–Ľ–Ķ–≤–į–Ķ—ā –∂–ł–∑–Ĺ—Ć –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –ź–ď, —Ā–Ĺ–ł–∂–į—Ź —Ä–ł—Ā–ļ —Ą–į—ā–į–Ľ—Ć–Ĺ—č—Ö —Ā–Ķ—Ä–ī–Ķ—á–Ĺ–ĺ–—Ā–ĺ—Ā—É–ī–ł—Ā—ā—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ (–°–°–ó) –Ĺ–į 30–40%.
–ü—Ä–ĺ–≤–ĺ–ī–ł—ā—Ć –į–ī–Ķ–ļ–≤–į—ā–Ĺ–ĺ–Ķ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –ź–ď —Ā –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł–Ķ–ľ —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–ĺ–≤–į–Ĺ–Ĺ—č—Ö —Ü–Ķ–Ľ–Ķ–≤—č—Ö —É—Ä–ĺ–≤–Ĺ–Ķ–Ļ –ź–Ē —Ā–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ—č–ľ–ł –į–Ĺ—ā–ł–≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł–≤–Ĺ—č–ľ–ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–į–ľ–ł (–ź–ď–ü) –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ, –Ĺ–ĺ –Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ, —ā–į–ļ –ļ–į–ļ –ĺ—Ā—ā–į–Ķ—ā—Ā—Ź –≤—č—Ā–ĺ–ļ–ł–Ļ —Ä–Ķ–∑–ł–ī—É–į–Ľ—Ć–Ĺ—č–Ļ —Ā–Ķ—Ä–ī–Ķ—á–Ĺ–ĺ–—Ā–ĺ—Ā—É–ī–ł—Ā—ā—č—Ö —Ä–ł—Ā–ļ. –Ē–Ľ—Ź –Ĺ–į–ł–Ī–ĺ–Ľ–Ķ–Ķ –Ņ–ĺ–Ľ–Ĺ–ĺ–≥–ĺ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł—Ź —Ä–ł—Ā–ļ–į —Ä–į–∑–≤–ł—ā–ł—Ź —Ā–Ķ—Ä–ī–Ķ—á–Ĺ–ĺ–—Ā–ĺ—Ā—É–ī–ł—Ā—ā—č—Ö –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ (–°–°–ě) –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ –Ņ—Ä–ĺ–≤–ĺ–ī–ł—ā—Ć –ľ–Ĺ–ĺ–≥–ĺ—Ą–į–ļ—ā–ĺ—Ä–Ĺ—É—é –Ņ—Ä–ĺ—Ą–ł–Ľ–į–ļ—ā–ł–ļ—É, —ā.–Ķ. –Ī–ĺ—Ä–ĺ—ā—Ć—Ā—Ź —Ā–ĺ –≤—Ā–Ķ–ľ–ł –ľ–ĺ–ī–ł—Ą–ł—Ü–ł—Ä—É–Ķ–ľ—č–ľ–ł —Ą–į–ļ—ā–ĺ—Ä–į–ľ–ł —Ä–ł—Ā–ļ–į –°–°–ó. –Ě–Ķ–ľ–Ķ–ī–ł–ļ–į–ľ–Ķ–Ĺ—ā–ĺ–∑–Ĺ–ĺ–Ķ –≤–ĺ–∑–ī–Ķ–Ļ—Ā—ā–≤–ł–Ķ –≤–ļ–Ľ—é—á–į–Ķ—ā –Ņ—Ä–Ķ–ļ—Ä–į—Č–Ķ–Ĺ–ł–Ķ –ļ—É—Ä–Ķ–Ĺ–ł—Ź, –Ĺ–ĺ—Ä–ľ–į–Ľ–ł–∑–į—Ü–ł—é –≤–Ķ—Ā–į —ā–Ķ–Ľ–į, –ļ–ĺ—Ä—Ä–Ķ–ļ—Ü–ł—é –ī–ł—Ā–Ľ–ł–Ņ–ł–ī–Ķ–ľ–ł–Ļ, –Ĺ–į–Ľ–į–∂–ł–≤–į–Ĺ–ł–Ķ —Ä–į—Ü–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ –Ņ–ł—ā–į–Ĺ–ł—Ź, —É–ľ–Ķ–Ĺ—Ć—ą–Ķ–Ĺ–ł–Ķ –Ņ–ĺ—ā—Ä–Ķ–Ī–Ľ–Ķ–Ĺ–ł—Ź —Ā–ĺ–Ľ–Ķ–Ĺ–ĺ–Ļ –Ņ–ł—Č–ł, –≤–Ķ–ī–Ķ–Ĺ–ł–Ķ —Ą–ł–∑–ł—á–Ķ—Ā–ļ–ł –į–ļ—ā–ł–≤–Ĺ–ĺ–≥–ĺ –ĺ–Ī—Ä–į–∑–į –∂–ł–∑–Ĺ–ł. –Ě–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ—Ā—ā—Ć –Ī–ĺ—Ä—Ć–Ī—č —Ā —Ą–į–ļ—ā–ĺ—Ä–į–ľ–ł —Ä–ł—Ā–ļ–į –°–°–ó –ī–ĺ–ļ–į–∑–į–Ĺ–į –ľ–Ĺ–ĺ–≥–ĺ—á–ł—Ā–Ľ–Ķ–Ĺ–Ĺ—č–ľ–ł –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź–ľ–ł. –ü—Ä–Ķ–ļ—Ä–į—Č–Ķ–Ĺ–ł–Ķ –ļ—É—Ä–Ķ–Ĺ–ł—Ź —Ā–Ĺ–ł–∂–į–Ķ—ā —Ä–ł—Ā–ļ –ł–Ĺ—Ā—É–Ľ—Ć—ā–į –Ĺ–į 50% —É–∂–Ķ —á–Ķ—Ä–Ķ–∑ 6 –ľ–Ķ—Ā., –į 2–5 —á —Ą–ł–∑–ł—á–Ķ—Ā–ļ–ĺ–Ļ –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –≤ –ī–Ķ–Ĺ—Ć –į—Ā—Ā–ĺ—Ü–ł–ł—Ä—É–Ķ—ā—Ā—Ź —Ā —É–ľ–Ķ–Ĺ—Ć—ą–Ķ–Ĺ–ł–Ķ–ľ —ā—Ź–∂–Ķ—Ā—ā–ł –ł–Ĺ—Ā—É–Ľ—Ć—ā–į –ł –Ľ—É—á—ą–ł–ľ –≤–ĺ—Ā—Ā—ā–į–Ĺ–ĺ–≤–Ľ–Ķ–Ĺ–ł–Ķ–ľ —É—ā—Ä–į—á–Ķ–Ĺ–Ĺ—č—Ö —Ą—É–Ĺ–ļ—Ü–ł–Ļ –≤ —Ā–Ľ—É—á–į–Ķ –Ķ–≥–ĺ —Ä–į–∑–≤–ł—ā–ł—Ź.
–ź–ī–Ķ–ļ–≤–į—ā–Ĺ–ĺ—Ā—ā—Ć –ľ–Ķ–ī–ł–ļ–į–ľ–Ķ–Ĺ—ā–ĺ–∑–Ĺ–ĺ–≥–ĺ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –ł –Ĺ–Ķ–ľ–Ķ–ī–ł–ļ–į–ľ–Ķ–Ĺ—ā–ĺ–∑–Ĺ–ĺ–≥–ĺ –≤–ĺ–∑–ī–Ķ–Ļ—Ā—ā–≤–ł—Ź, –ł—Ö –Ņ–ĺ—Ā—ā–ĺ—Ź–Ĺ—Ā—ā–≤–ĺ, –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł–Ķ —Ü–Ķ–Ľ–Ķ–≤—č—Ö –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–Ķ–Ļ –∑–į–≤–ł—Ā—Ź—ā –ļ–į–ļ –ĺ—ā –ļ–ĺ–ľ–Ņ–Ķ—ā–Ķ–Ĺ—Ü–ł–ł, –Ņ—Ä–ĺ—Ą–Ķ—Ā—Ā–ł–ĺ–Ĺ–į–Ľ–ł–∑–ľ–į –ł –į–≤—ā–ĺ—Ä–ł—ā–Ķ—ā–į –≤—Ä–į—á–į, –ļ–į—á–Ķ—Ā—ā–≤–į –ĺ—Ä–≥–į–Ĺ–ł–∑–į—Ü–ł–ł –ł –ī–ĺ—Ā—ā—É–Ņ–Ĺ–ĺ—Ā—ā–ł –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ĺ–Ļ –Ņ–ĺ–ľ–ĺ—Č–ł, —ā–į–ļ –ł –≤ –Ĺ–Ķ–ľ–į–Ľ–ĺ–Ļ —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł –ĺ—ā —Ā–į–ľ–ĺ–≥–ĺ –Ī–ĺ–Ľ—Ć–Ĺ–ĺ–≥–ĺ. –ü–Ľ–ĺ—Ö–ĺ–Ķ —Ā–ĺ–Ī–Ľ—é–ī–Ķ–Ĺ–ł–Ķ –Ī–ĺ–Ľ—Ć–Ĺ—č–ľ –ź–ď –Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ —Ä–Ķ–∂–ł–ľ–į –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –ĺ–ī–Ĺ–ĺ–Ļ –ł–∑ –Ņ—Ä–ł—á–ł–Ĺ –Ņ–Ľ–ĺ—Ö–ĺ–≥–ĺ –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź. –ė—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź –Ņ–ĺ–ļ–į–∑–į–Ľ–ł –Ĺ–ł–∑–ļ—É—é –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ź–ď. –ü—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é (compliance) – —ć—ā–ĺ —Ā—ā–Ķ–Ņ–Ķ–Ĺ—Ć —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤–ł—Ź —Ä–Ķ–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ –≤—č–Ņ–ĺ–Ľ–Ĺ–Ķ–Ĺ–ł—Ź –Ī–ĺ–Ľ—Ć–Ĺ—č–ľ —Ä–Ķ–∂–ł–ľ–į –Ĺ–Ķ–ľ–Ķ–ī–ł–ļ–į–ľ–Ķ–Ĺ—ā–ĺ–∑–Ĺ–ĺ–≥–ĺ –ł –ľ–Ķ–ī–ł–ļ–į–ľ–Ķ–Ĺ—ā–ĺ–∑–Ĺ–ĺ–≥–ĺ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź, –Ņ—Ä–Ķ–ī–Ņ–ł—Ā–į–Ĺ–Ĺ–ĺ–≥–ĺ –≤—Ä–į—á–ĺ–ľ. –Ě–ł –Ņ—Ä–ł –ĺ–ī–Ĺ–ĺ–ľ –ī—Ä—É–≥–ĺ–ľ —Ö—Ä–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–ľ –Ĺ–Ķ–ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ–ĺ–ľ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–ł –Ĺ–Ķ –Ĺ–į–Ī–Ľ—é–ī–į–Ķ—ā—Ā—Ź —Ā—ā–ĺ–Ľ—Ć –Ĺ–ł–∑–ļ–ĺ–Ļ –ľ–ĺ—ā–ł–≤–į—Ü–ł–Ķ–Ļ –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é: –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć —Ā–ĺ—Ā—ā–į–≤–Ľ—Ź–Ķ—ā 50–60%. –°–ĺ–Ī—Ā—ā–≤–Ķ–Ĺ–Ĺ—č–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź, –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–Ĺ—č–Ķ —Ā–ĺ–≤–ľ–Ķ—Ā—ā–Ĺ–ĺ —Ā –¶–Ķ–Ĺ—ā—Ä–ĺ–ľ –Ĺ–Ķ–≤—Ä–ĺ–Ľ–ĺ–≥–ł–ł –†–ź–ú–Ě, –Ņ–ĺ–ļ–į–∑–į–Ľ–ł, —á—ā–ĺ –ī–ĺ —Ä–į–∑–≤–ł—ā–ł—Ź –ł–Ĺ—Ā—É–Ľ—Ć—ā–į –Ī–ĺ–Ľ—Ć–Ĺ—č–Ķ –ź–ď –Ľ–ł–Ī–ĺ –Ĺ–Ķ –Ľ–Ķ—á–ł–Ľ–ł—Ā—Ć, –Ľ–ł–Ī–ĺ –Ņ—Ä–ł–Ĺ–ł–ľ–į–Ľ–ł –ź–ď–ü —ć–Ņ–ł–∑–ĺ–ī–ł—á–Ķ—Ā–ļ–ł –Ņ—Ä–ł –Ņ–Ľ–ĺ—Ö–ĺ–ľ —Ā–į–ľ–ĺ—á—É–≤—Ā—ā–≤–ł–ł, –Ľ–ł–Ī–ĺ –Ľ–Ķ—á–ł–Ľ–ł—Ā—Ć –ļ—É—Ä—Ā–į–ľ–ł. –ü–ĺ—Ā—ā–ĺ—Ź–Ĺ–Ĺ–ĺ–Ķ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –Ņ—Ä–ĺ–≤–ĺ–ī–ł–Ľ–ĺ—Ā—Ć —ā–ĺ–Ľ—Ć–ļ–ĺ —É 10% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ź–ď. –ě–Ī—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ķ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ź–ď, –Ņ–Ķ—Ä–Ķ–Ĺ–Ķ—Ā—ą–ł—Ö –ł–Ĺ—Ā—É–Ľ—Ć—ā, –≤—č—Ź–≤–ł–Ľ–ĺ, —á—ā–ĺ –Ņ–ĺ—Ā—ā–ĺ—Ź–Ĺ–Ĺ–ĺ–Ķ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł–ł –Ņ—Ä–ĺ–≤–ĺ–ī–ł–Ľ–ĺ—Ā—Ć —ā–ĺ–Ľ—Ć–ļ–ĺ —É 60% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, —Ö–ĺ—ā—Ź –ļ–į–∑–į–Ľ–ĺ—Ā—Ć –Ī—č, —á—ā–ĺ —ā–į–ļ–ĺ–Ļ –∑–Ĺ–į—á–ł–ľ—č–Ļ –ľ–ĺ—ā–ł–≤–į—Ü–ł–ĺ–Ĺ–Ĺ—č–Ļ —Ą–į–ļ—ā–ĺ—Ä, –ļ–į–ļ –ł–Ĺ—Ā—É–Ľ—Ć—ā, –ī–ĺ–Ľ–∂–Ķ–Ĺ –Ī—č–Ľ –Ņ–ĺ–≤—č—Ā–ł—ā—Ć –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é –≤—Ā–Ķ—Ö –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö.
–ě–ī–Ĺ–ĺ–Ļ –ł–∑ –Ņ—Ä–ł—á–ł–Ĺ –Ņ–Ľ–ĺ—Ö–ĺ–≥–ĺ –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź –ź–Ē –ļ–į–ļ —É –Ĺ–į—Ā –≤ —Ā—ā—Ä–į–Ĺ–Ķ, —ā–į–ļ –ł –≤ –ī—Ä—É–≥–ł—Ö —Ā—ā—Ä–į–Ĺ–į—Ö —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –Ĺ–ł–∑–ļ–į—Ź –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ź–ď –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é, –ļ–ĺ—ā–ĺ—Ä–į—Ź –≤ –ĺ—Ā–Ĺ–ĺ–≤–Ķ —Ā–≤–ĺ–Ķ–Ļ —Ā–≤—Ź–∑–į–Ĺ–į —Ā –ľ–Ĺ–ĺ–∂–Ķ—Ā—ā–≤–ĺ–ľ —Ą–į–ļ—ā–ĺ—Ä–ĺ–≤. –°–ł—ā—É–į—Ü–ł—é —Ā –ź–ď –ĺ—á–Ķ–Ĺ—Ć —Ö–ĺ—Ä–ĺ—ą–ĺ –ł–Ľ–Ľ—é—Ā—ā—Ä–ł—Ä—É–Ķ—ā —ā–į–ļ –Ĺ–į–∑—č–≤–į–Ķ–ľ–ĺ–Ķ –Ņ—Ä–į–≤–ł–Ľ–ĺ «–Ņ–ĺ–Ľ–ĺ–≤–ł–Ĺ–ĺ–ļ», —Ā–ĺ–≥–Ľ–į—Ā–Ĺ–ĺ –ļ–ĺ—ā–ĺ—Ä–ĺ–ľ—É –ł–∑ –ĺ–Ī—Č–Ķ–≥–ĺ —á–ł—Ā–Ľ–į –Ľ–ł—Ü —Ā –ź–ď —ā–ĺ–Ľ—Ć–ļ–ĺ –Ņ–ĺ–Ľ–ĺ–≤–ł–Ĺ–į –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ –∑–Ĺ–į–Ķ—ā –ĺ –Ĺ–į–Ľ–ł—á–ł–ł —É –Ĺ–ł—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź, –ł–∑ —ć—ā–ĺ–Ļ –Ņ–ĺ–Ľ–ĺ–≤–ł–Ĺ—č —ā–ĺ–Ľ—Ć–ļ–ĺ –Ņ–ĺ–Ľ–ĺ–≤–ł–Ĺ–Ķ –Ņ—Ä–ĺ–≤–ĺ–ī–ł—ā—Ā—Ź –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –ł, –≤ —Ā–≤–ĺ—é –ĺ—á–Ķ—Ä–Ķ–ī—Ć, —ā–ĺ–Ľ—Ć–ļ–ĺ –≤ –Ņ–ĺ–Ľ–ĺ–≤–ł–Ĺ–Ķ —Ā–Ľ—É—á–į–Ķ–≤ —ć—ā–į —ā–Ķ—Ä–į–Ņ–ł—Ź —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–į. –í –Ĺ–į—ą–Ķ–Ļ —Ā—ā—Ä–į–Ĺ–Ķ —Ā–ł—ā—É–į—Ü–ł—Ź, –ļ —Ā–ĺ–∂–į–Ľ–Ķ–Ĺ–ł—é, –≤—č–≥–Ľ—Ź–ī–ł—ā –Ĺ–Ķ –Ľ—É—á—ą–ł–ľ –ĺ–Ī—Ä–į–∑–ĺ–ľ. –Ē–į–∂–Ķ —ā–ĺ–≥–ī–į, –ļ–ĺ–≥–ī–į –ī–ł–į–≥–Ĺ–ĺ–∑ –ź–ď –≤—Ā–Ķ –∂–Ķ –Ņ–ĺ—Ā—ā–į–≤–Ľ–Ķ–Ĺ –ł –Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–ĺ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –ĺ—ā 16 –ī–ĺ 60% –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –≤ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ –≥–ĺ–ī–į –Ņ—Ä–Ķ–ļ—Ä–į—Č–į–Ķ—ā –Ņ—Ä–ł–Ķ–ľ –≥–ł–Ņ–ĺ—ā–Ķ–Ĺ–∑–ł–≤–Ĺ—č—Ö –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤, –į —Ā—Ä–Ķ–ī–ł —ā–Ķ—Ö, –ļ—ā–ĺ –Ņ—Ä–ĺ–ī–ĺ–Ľ–∂–į–Ķ—ā –Ľ–Ķ—á–ł—ā—Ć—Ā—Ź, –∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ–į—Ź —á–į—Ā—ā—Ć –Ĺ–Ķ—Ä–Ķ–ī–ļ–ĺ –Ņ—Ä–ĺ–Ņ—É—Ā–ļ–į–Ķ—ā –Ņ—Ä–ł–Ķ–ľ –ĺ—á–Ķ—Ä–Ķ–ī–Ĺ–ĺ–Ļ –ī–ĺ–∑—č –Ľ–Ķ–ļ–į—Ä—Ā—ā–≤–į.
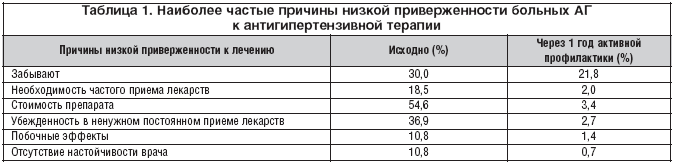
–Ě–į –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é –ĺ–ļ–į–∑—č–≤–į—é—ā –≤–Ľ–ł—Ź–Ĺ–ł–Ķ –ľ–Ĺ–ĺ–≥–ĺ—á–ł—Ā–Ľ–Ķ–Ĺ–Ĺ—č–Ķ —Ą–į–ļ—ā–ĺ—Ä—č – –ļ–ĺ–≥–Ĺ–ł—ā–ł–≤–Ĺ—č–Ķ, —Ā–ĺ—Ü–ł–į–Ľ—Ć–Ĺ—č–Ķ –ł –Ņ–ĺ–≤–Ķ–ī–Ķ–Ĺ—á–Ķ—Ā–ļ–ł–Ķ, –į —ā–į–ļ–∂–Ķ –Ĺ–Ķ–Ņ–ĺ—Ā—Ä–Ķ–ī—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ —Ā–≤—Ź–∑–į–Ĺ–Ĺ—č–Ķ —Ā –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ–ľ (–Ĺ–į–Ņ—Ä–ł–ľ–Ķ—Ä, –Ĺ–į–Ľ–ł—á–ł–Ķ –ł –≤—č—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –Ņ–ĺ–Ī–ĺ—á–Ĺ—č—Ö —ć—Ą—Ą–Ķ–ļ—ā–ĺ–≤ –ł–Ľ–ł —Ā–Ľ–ĺ–∂–Ĺ–į—Ź —Ā—Ö–Ķ–ľ–į –Ņ—Ä–ł–Ķ–ľ–į –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤).
–Ė–Ķ–Ĺ—Č–ł–Ĺ—č –Ī–ĺ–Ľ–Ķ–Ķ –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ—č –ļ —ā–Ķ—Ä–į–Ņ–ł–ł, –ľ—É–∂—á–ł–Ĺ—č —Ä–Ķ–∂–Ķ –Ņ—Ä–ł–Ĺ–ł–ľ–į—é—ā –Ľ–Ķ–ļ–į—Ä—Ā—ā–≤–Ķ–Ĺ–Ĺ—č–Ķ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā—č. –ü—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é —É–Ľ—É—á—ą–į–Ķ—ā—Ā—Ź —Ā –≤–ĺ–∑—Ä–į—Ā—ā–ĺ–ľ: –ľ–ĺ–Ľ–ĺ–ī—č–Ķ –Ľ—é–ī–ł –Ĺ–Ķ –≥–ĺ—ā–ĺ–≤—č –ļ –Ņ–ĺ—Ā—ā–ĺ—Ź–Ĺ–Ĺ–ĺ–ľ—É –Ľ–Ķ—á–Ķ–Ĺ–ł—é. –£—Ā–Ņ–Ķ—ą–Ĺ–ĺ–Ķ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź –Ņ—Ä–Ķ–ī–Ņ–ĺ–Ľ–į–≥–į–Ķ—ā —ā–Ķ—Ā–Ĺ–ĺ–Ķ —Ā–ĺ—ā—Ä—É–ī–Ĺ–ł—á–Ķ—Ā—ā–≤–ĺ –≤—Ä–į—á–į –ł –Ī–ĺ–Ľ—Ć–Ĺ–ĺ–≥–ĺ. –í –ĺ—Ā–Ĺ–ĺ–≤–Ķ –Ĺ–Ķ–∂–Ķ–Ľ–į–Ĺ–ł—Ź –ł/–ł–Ľ–ł –Ĺ–Ķ–≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā–ł –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į —Ā–Ľ–Ķ–ī–ĺ–≤–į—ā—Ć –≤—Ä–į—á–Ķ–Ī–Ĺ—č–ľ —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł—Ź–ľ –Ľ–Ķ–∂–į—ā —Ä–į–∑–Ľ–ł—á–Ĺ—č–Ķ –Ņ—Ä–ł—á–ł–Ĺ—č: –Ĺ–ł–∑–ļ–į—Ź –ī–ĺ—Ā—ā—É–Ņ–Ĺ–ĺ—Ā—ā—Ć –Ľ–Ķ–ļ–į—Ä—Ā—ā–≤–Ķ–Ĺ–Ĺ—č—Ö –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤, —Ā–ĺ–ľ–Ĺ–Ķ–Ĺ–ł–Ķ –≤ –ļ–ĺ–ľ–Ņ–Ķ—ā–Ķ–Ĺ—ā–Ĺ–ĺ—Ā—ā–ł –≤—Ä–į—á–į, —Ā–≤—Ź–∑–į–Ĺ–Ĺ–ĺ–Ķ –≤ –Ņ–Ķ—Ä–≤—É—é –ĺ—á–Ķ—Ä–Ķ–ī—Ć —Ā –Ĺ–Ķ—É–ľ–Ķ–Ĺ–ł–Ķ–ľ –≤—Ä–į—á–į –≤ –ī–ĺ—Ā—ā—É–Ņ–Ĺ–ĺ–Ļ —Ą–ĺ—Ä–ľ–Ķ –ĺ–Ī—ä—Ź—Ā–Ĺ–ł—ā—Ć –Ņ–į—Ü–ł–Ķ–Ĺ—ā—É –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ—Ā—ā—Ć –Ņ—Ä–ł–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź –Ľ–Ķ–ļ–į—Ä—Ā—ā–≤ –≤ –ī–į–Ĺ–Ĺ–ĺ–Ļ —Ā–ł—ā—É–į—Ü–ł–ł. –Ď–ĺ–Ľ—Ć–Ĺ—č–Ķ —Ā–ĺ –≤–Ņ–Ķ—Ä–≤—č–Ķ –≤—č—Ź–≤–Ľ–Ķ–Ĺ–Ĺ–ĺ–Ļ –ź–ď —Ā –Ī–ĺ–Ľ—Ć—ą–Ķ–Ļ –≤–Ķ—Ä–ĺ—Ź—ā–Ĺ–ĺ—Ā—ā—Ć—é –Ņ—Ä–Ķ–ļ—Ä–į—Č–į—é—ā –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ, –Ņ–ĺ —Ā—Ä–į–≤–Ĺ–Ķ–Ĺ–ł—é —Ā –Ī–ĺ–Ľ—Ć–Ĺ—č–ľ–ł, —É –ļ–ĺ—ā–ĺ—Ä—č—Ö —ć—ā–ĺ—ā –ī–ł–į–≥–Ĺ–ĺ–∑ –Ņ–ĺ—Ā—ā–į–≤–Ľ–Ķ–Ĺ –ī–į–≤–Ĺ–ĺ. –Ď–ĺ–Ľ—Ć—ą–į—Ź —á–į—Ā—ā–ĺ—ā–į –Ņ—Ä–Ķ–ļ—Ä–į—Č–Ķ–Ĺ–ł—Ź –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –Ĺ–į —Ä–į–Ĺ–Ĺ–ł—Ö —Ā—ā–į–ī–ł—Ź—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź –ĺ–Ī—ä—Ź—Ā–Ĺ—Ź–Ķ—ā—Ā—Ź «–Ľ—É—á—ą–ł–ľ» —Ā–į–ľ–ĺ—á—É–≤—Ā—ā–≤–ł–Ķ–ľ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ł –Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ —Ä–į–∑—ä—Ź—Ā–Ĺ–Ķ–Ĺ–Ĺ—č–ľ –≤—Ä–į—á–ĺ–ľ —Ä–ł—Ā–ļ–ĺ–ľ —Ä–į–∑–≤–ł—ā–ł—Ź —Ü–Ķ—Ä–Ķ–Ī—Ä–ĺ–≤–į—Ā–ļ—É–Ľ—Ź—Ä–Ĺ—č—Ö –ł –°–°–ě, –ļ–ĺ—ā–ĺ—Ä—č–Ļ –Ņ–ĺ—ā–Ķ–Ĺ—Ü–ł–į–Ľ—Ć–Ĺ–ĺ –Ĺ–Ķ—Ā–Ķ—ā –≤ —Ā–Ķ–Ī–Ķ –Ĺ–Ķ–Ľ–Ķ—á–Ķ–Ĺ–Ĺ–į—Ź –ź–ď, –ł –ł–∑–Ī—č—ā–ĺ—á–Ĺ–ĺ –į–ļ—Ü–Ķ–Ĺ—ā–ł—Ä—É–Ķ–ľ—č–Ķ –Ĺ–Ķ–≥–į—ā–ł–≤–Ĺ—č–Ķ –Ņ–ĺ–Ī–ĺ—á–Ĺ—č–Ķ —ć—Ą—Ą–Ķ–ļ—ā—č –ź–ď–ü. –í —ā–į–Ī–Ľ–ł—Ü–Ķ 1 –Ņ—Ä–ł–≤–Ķ–ī–Ķ–Ĺ—č –Ĺ–į–ł–Ī–ĺ–Ľ–Ķ–Ķ —á–į—Ā—ā—č–Ķ –Ņ—Ä–ł—á–ł–Ĺ—č –Ĺ–ł–∑–ļ–ĺ–Ļ –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ź–ď. –ě–Ī—Ä–į—Č–į–Ķ—ā –Ĺ–į —Ā–Ķ–Ī—Ź –≤–Ĺ–ł–ľ–į–Ĺ–ł–Ķ, —á—ā–ĺ —á–Ķ—Ä–Ķ–ī –≥–ĺ–ī –∑–į–Ĺ—Ź—ā–ł–Ļ –≤ —ą–ļ–ĺ–Ľ–Ķ –∑–ī–ĺ—Ä–ĺ–≤—Ć—Ź –ī–Ľ—Ź –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ź–ď –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é –∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ņ–ĺ–≤—č—ą–į–Ķ—ā—Ā—Ź –≤—Ā–Ľ–Ķ–ī—Ā—ā–≤–ł–Ķ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł—Ź –ł–Ĺ—Ą–ĺ—Ä–ľ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ—Ā—ā–ł –ĺ–Ī –ĺ–Ņ–į—Ā–Ĺ—č—Ö –Ņ–ĺ—Ā–Ľ–Ķ–ī—Ā—ā–≤–ł—Ź—Ö –Ĺ–Ķ–Ľ–Ķ—á–Ķ–Ĺ–Ĺ–ĺ–Ļ –ź–ď.
–° —Ü–Ķ–Ľ—Ć—é —É–Ņ—Ä–ĺ—Č–Ķ–Ĺ–ł—Ź —Ä–Ķ–∂–ł–ľ–į –Ľ–Ķ–ļ–į—Ä—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł —Ā–ĺ–∑–ī–į–Ĺ—č —Ą–ł–ļ—Ā–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–Ķ –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–Ķ –ź–ď–ü; –ĺ–Ī—Ä–į–∑–ĺ–≤–į—ā–Ķ–Ľ—Ć–Ĺ—č–Ķ –Ņ—Ä–ĺ–≥—Ä–į–ľ–ľ—č –ī–Ľ—Ź –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö (–ł–Ĺ–ī–ł–≤–ł–ī—É–į–Ľ—Ć–Ĺ—č–Ķ —Ā –≤—Ä–į—á–ĺ–ľ –ł –≤ —ą–ļ–ĺ–Ľ–į—Ö –∑–ī–ĺ—Ä–ĺ–≤—Ć—Ź) – –ľ–Ķ—Ä—č, –Ņ–ĺ–≤—č—ą–į—é—Č–ł–Ķ –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ź–ď –ļ –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–ľ—É, –į –Ņ–ĺ–ī—á–į—Ā –Ņ–ĺ–∂–ł–∑–Ĺ–Ķ–Ĺ–Ĺ–ĺ–ľ—É –Ľ–Ķ—á–Ķ–Ĺ–ł—é –ī–į–Ĺ–Ĺ–ĺ–≥–ĺ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź.
–†–Ķ–≥—É–Ľ—Ź—Ä–Ĺ–ĺ–Ķ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ķ –ź–Ē —Ā–į–ľ–ł–ľ –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–ľ (–ł–Ľ–ł —Ä–ĺ–ī—Ā—ā–≤–Ķ–Ĺ–Ĺ–ł–ļ–į–ľ–ł) –≤ –ī–ĺ–ľ–į—ą–Ĺ–ł—Ö —É—Ā–Ľ–ĺ–≤–ł—Ź—Ö —ā–į–ļ–∂–Ķ –Ņ–ĺ–≤—č—ą–į–Ķ—ā –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é. –≠—ā–ĺ—ā —Ā–Ņ–ĺ—Ā–ĺ–Ī –ĺ—Ü–Ķ–Ĺ–ļ–ł –ź–Ē –ĺ–Ī–ĺ–∑–Ĺ–į—á–į–Ķ—ā—Ā—Ź –ľ–Ķ—ā–ĺ–ī–ĺ–ľ —Ā–į–ľ–ĺ–ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź –ź–Ē (–°–ö–ź–Ē). –ü—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–ĺ –Ī–ĺ–Ľ—Ć—ą–ĺ–Ķ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ļ, –≤ —ā–ĺ–ľ —á–ł—Ā–Ľ–Ķ –ł —Ā–ĺ–Ī—Ā—ā–≤–Ķ–Ĺ–Ĺ—č—Ö, —É—ā–ĺ—á–Ĺ—Ź—é—Č–ł—Ö —Ä–ĺ–Ľ—Ć –ľ–Ķ—ā–ĺ–ī–į –°–ö–ź–Ē –≤ –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–Ķ –ĺ—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–Ķ–Ļ –ź–ď –ł –≤ –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ–Ķ —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź.
–°–Ľ–Ķ–ī—É–Ķ—ā —Ā–ļ–į–∑–į—ā—Ć, —á—ā–ĺ –≤ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ –ľ–Ĺ–ĺ–≥–ł—Ö –ī–Ķ—Ā—Ź—ā–ļ–ĺ–≤ –Ľ–Ķ—ā –ĺ—Ā–Ĺ–ĺ–≤–Ĺ—č–ľ –ľ–Ķ—ā–ĺ–ī–ĺ–ľ –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–Ķ–Ĺ–ł—Ź –ź–Ē –Ī—č–Ľ–ĺ –ł –ĺ—Ā—ā–į–Ķ—ā—Ā—Ź –ī–ĺ –Ĺ–į—Ā—ā–ĺ—Ź—Č–Ķ–≥–ĺ –≤—Ä–Ķ–ľ–Ķ–Ĺ–ł —ā–į–ļ –Ĺ–į–∑—č–≤–į–Ķ–ľ–ĺ–Ķ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ķ –ź–Ē (–ź–Ē –ļ–Ľ.), –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ–ĺ–Ķ –≤—Ä–į—á–ĺ–ľ/–ľ–Ķ–ī—Ā–Ķ—Ā—ā—Ä–ĺ–Ļ —Ā –Ņ–ĺ–ľ–ĺ—Č—Ć—é —Ā—Ą–ł–≥–ľ–ĺ–ľ–į–Ĺ–ĺ–ľ–Ķ—ā—Ä–į –Ņ—Ä–ł –ĺ–Ī—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–ł –Ī–ĺ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –≤ —Ā—ā–į—Ü–ł–ĺ–Ĺ–į—Ä–Ķ, –į–ľ–Ī—É–Ľ–į—ā–ĺ—Ä–Ĺ—č—Ö —É—Ā–Ľ–ĺ–≤–ł—Ź—Ö –ł–Ľ–ł –Ĺ–į –ī–ĺ–ľ—É. –ě—á–Ķ–≤–ł–ī–Ĺ–ĺ, —á—ā–ĺ –ĺ–ī–Ĺ–ĺ–ļ—Ä–į—ā–Ĺ–ĺ–Ķ –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–Ķ–Ĺ–ł–Ķ –ź–Ē –ī–į–Ķ—ā «–ľ–Ķ–Ĺ–Ķ–Ķ —á–Ķ–ľ –ľ–ł–ļ—Ä–ĺ—Ā–ļ–ĺ–Ņ–ł—á–Ķ—Ā–ļ—É—é —á–į—Ā—ā—Ć –ĺ—ā —ā—č—Ā—Ź—á –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ļ —ć—ā–ĺ–≥–ĺ –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ—Ź, —Ö–į—Ä–į–ļ—ā–Ķ—Ä–ł–∑—É—é—Č–ł—Ö –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–Ķ –ź–Ē –≤ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ —Ā—É—ā–ĺ–ļ». –°–ĺ –≤—Ä–Ķ–ľ–Ķ–Ĺ–ł –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ź–Ē –Ī—č–Ľ–ĺ –ĺ–Ī–Ĺ–į—Ä—É–∂–Ķ–Ĺ–ĺ —Ö–į—Ä–į–ļ—ā–Ķ—Ä–Ĺ–ĺ–Ķ —Ā–≤–ĺ–Ļ—Ā—ā–≤–ĺ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –ź–ď – –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ–į—Ź —Ä–Ķ–į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć, –ł–∑–ľ–Ķ–Ĺ—á–ł–≤–ĺ—Ā—ā—Ć –ź–Ē –Ĺ–į —Ä–į–∑–Ľ–ł—á–Ĺ—č–Ķ —Ā—ā–ł–ľ—É–Ľ—č. –í–ĺ–Ľ–Ĺ–Ķ–Ĺ–ł–Ķ, –≤—č–ļ—É—Ä–ł–≤–į–Ĺ–ł–Ķ —Ā–ł–≥–į—Ä–Ķ—ā—č, —Ą–ł–∑–ł—á–Ķ—Ā–ļ–į—Ź –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć – –≤—Ā–Ķ –ľ–ĺ–∂–Ķ—ā –Ķ—Č–Ķ –≤—č—ą–Ķ –Ņ–ĺ–≤—č—ą–į—ā—Ć –ź–Ē —É –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł–ļ–į. –í 1990–—Ö –≥. –Ĺ–į—á–į–Ľ –į–ļ—ā–ł–≤–Ĺ–ĺ –ł–∑—É—á–į—ā—Ć—Ā—Ź –ł –≤–Ĺ–Ķ–ī—Ä—Ź—ā—Ć—Ā—Ź –≤ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ—É—é –Ņ—Ä–į–ļ—ā–ł–ļ—É –ľ–Ķ—ā–ĺ–ī —Ā—É—ā–ĺ—á–Ĺ–ĺ–≥–ĺ –ľ–ĺ–Ĺ–ł—ā–ĺ—Ä–ł—Ä–ĺ–≤–į–Ĺ–ł—Ź –ź–Ē (–°–ú–ź–Ē), –ĺ—Ü–Ķ–Ĺ–ł–≤–į—é—Č–ł–Ļ —Ā—É—ā–ĺ—á–Ĺ—č–Ļ –Ņ—Ä–ĺ—Ą–ł–Ľ—Ć –ź–Ē. –í—č—Ź—Ā–Ĺ–ł–Ľ–ĺ—Ā—Ć, —á—ā–ĺ –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–ł —Ā—É—ā–ĺ—á–Ĺ–ĺ–≥–ĺ –Ņ—Ä–ĺ—Ą–ł–Ľ—Ź –ź–Ē –Ī–ĺ–Ľ–Ķ–Ķ —ā–Ķ—Ā–Ĺ–ĺ –ļ–ĺ—Ä—Ä–Ķ–Ľ–ł—Ä—É—é—ā —Ā –Ņ–ĺ—Ä–į–∂–Ķ–Ĺ–ł–Ķ–ľ –ĺ—Ä–≥–į–Ĺ–ĺ–≤––ľ–ł—ą–Ķ–Ĺ–Ķ–Ļ (–ď–õ–Ė, –į—ā–Ķ—Ä–ĺ—Ā–ļ–Ľ–Ķ—Ä–ĺ–∑ —Ā–ĺ–Ĺ–Ĺ—č—Ö –į—Ä—ā–Ķ—Ä–ł–Ļ –ł –ī—Ä.), —á–Ķ–ľ –ź–Ē –ļ–Ľ., –į –≤—č—Ā–ĺ–ļ–ł–Ļ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć –ź–Ē –ł–Ľ–ł –Ķ–≥–ĺ —á—Ä–Ķ–∑–ľ–Ķ—Ä–Ĺ–ĺ–Ķ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ –Ĺ–ĺ—á—Ć—é, –Ĺ–į–Ņ—Ä–ł–ľ–Ķ—Ä, —É –Ņ–ĺ–∂–ł–Ľ—č—Ö –Ľ–ł—Ü —Ā –ź–ď –ł —Ü–Ķ—Ä–Ķ–Ī—Ä–ĺ–≤–į—Ā–ļ—É–Ľ—Ź—Ä–Ĺ—č–ľ–ł –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź–ľ–ł, –ł–ľ–Ķ–Ķ—ā —Ā–į–ľ–ĺ—Ā—ā–ĺ—Ź—ā–Ķ–Ľ—Ć–Ĺ–ĺ–Ķ –Ĺ–Ķ–Ī–Ľ–į–≥–ĺ–Ņ—Ä–ł—Ź—ā–Ĺ–ĺ–Ķ –Ņ—Ä–ĺ–≥–Ĺ–ĺ—Ā—ā–ł—á–Ķ—Ā–ļ–ĺ–Ķ –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ķ –≤ –Ņ–Ľ–į–Ĺ–Ķ —Ä–į–∑–≤–ł—ā–ł—Ź –°–°–ě. –Ē–į–Ĺ–Ĺ—č–Ļ –ľ–Ķ—ā–ĺ–ī –Ĺ–į—ą–Ķ–Ľ —Ā–≤–ĺ—é «–Ĺ–ł—ą—É», –Ĺ–į–Ņ—Ä–ł–ľ–Ķ—Ä, –≤ –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–Ķ «–≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł–ł –Ī–Ķ–Ľ–ĺ–≥–ĺ —Ö–į–Ľ–į—ā–į», «–≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł–ł —Ä–į–Ī–ĺ—á–Ķ–≥–ĺ –ī–Ĺ—Ź», –Ľ–į–Ī–ł–Ľ—Ć–Ĺ–ĺ–Ļ –ł —Ä–Ķ—Ą—Ä–į–ļ—ā–Ķ—Ä–Ĺ–ĺ–Ļ –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł–ł, –ĺ—Ü–Ķ–Ĺ–ļ–ł —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –ź–ď–Ę –ł –≤ —Ä—Ź–ī–Ķ –ī—Ä—É–≥–ł—Ö –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö —Ā–ĺ—Ā—ā–ĺ—Ź–Ĺ–ł–Ļ. –í —ā–ĺ –∂–Ķ –≤—Ä–Ķ–ľ—Ź –ĺ—ā–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –≤—č—Ā–ĺ–ļ–į—Ź —Ā—ā–ĺ–ł–ľ–ĺ—Ā—ā—Ć –į–Ņ–Ņ–į—Ä–į—ā–ĺ–≤ –ī–Ľ—Ź –°–ú–ź–Ē, –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ—Ā—ā—Ć –Ĺ–į–Ľ–ł—á–ł—Ź —Ā–Ņ–Ķ—Ü–ł–į–Ľ—Ć–Ĺ–ĺ –Ņ–ĺ–ī–≥–ĺ—ā–ĺ–≤–Ľ–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –Ņ–Ķ—Ä—Ā–ĺ–Ĺ–į–Ľ–į, –į —ā–į–ļ–∂–Ķ –Ĺ–Ķ–≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā—Ć –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–ł—Ź —á–į—Ā—ā—č—Ö –Ņ–ĺ–≤—ā–ĺ—Ä–Ĺ—č—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ļ –∑–į—ā—Ä—É–ī–Ĺ—Ź–Ķ—ā —ą–ł—Ä–ĺ–ļ–ĺ–Ķ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–Ķ –ľ–Ķ—ā–ĺ–ī–į –°–ú–ź–Ē –≤ –Ņ–ĺ–≤—Ā–Ķ–ī–Ĺ–Ķ–≤–Ĺ–ĺ–Ļ –Ņ—Ä–į–ļ—ā–ł–ļ–Ķ.
–Ě–į —Ā–ľ–Ķ–Ĺ—É –ľ–Ķ—ā–ĺ–ī—É –°–ú–ź–Ē, –į —Ā–ļ–ĺ—Ä–Ķ–Ķ –≤ –ī–ĺ–Ņ–ĺ–Ľ–Ĺ–Ķ–Ĺ–ł–Ķ –ļ –Ĺ–Ķ–ľ—É –Ĺ–į—á–į–Ľ –į–ļ—ā–ł–≤–Ĺ–ĺ –ł–∑—É—á–į—ā—Ć—Ā—Ź –ł –≤–Ĺ–Ķ–ī—Ä—Ź—ā—Ć—Ā—Ź –≤ —ą–ł—Ä–ĺ–ļ—É—é –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ—É—é –Ņ—Ä–į–ļ—ā–ł–ļ—É –ľ–Ķ—ā–ĺ–ī –°–ö–ź–Ē.
–ú–Ĺ–ĺ–≥–ĺ—á–ł—Ā–Ľ–Ķ–Ĺ–Ĺ—č–ľ–ł –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź–ľ–ł –Ņ–ĺ–ļ–į–∑–į–Ĺ—č –ī–ĺ—Ā—ā–ĺ–ł–Ĺ—Ā—ā–≤–į –ł —É—Ā—ā–į–Ĺ–ĺ–≤–Ľ–Ķ–Ĺ—č –ĺ–≥—Ä–į–Ĺ–ł—á–Ķ–Ĺ–ł—Ź –ī–į–Ĺ–Ĺ–ĺ–≥–ĺ –ľ–Ķ—ā–ĺ–ī–į –ĺ—Ü–Ķ–Ĺ–ļ–ł –ź–Ē. –ü–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–ł –ź–Ē, –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ–Ĺ—č–Ķ –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–ľ —Ā–į–ľ–ĺ—Ā—ā–ĺ—Ź—ā–Ķ–Ľ—Ć–Ĺ–ĺ –≤ –ī–ĺ–ľ–į—ą–Ĺ–ł—Ö —É—Ā–Ľ–ĺ–≤–ł—Ź—Ö, –Ĺ–į–Ņ—Ä–ł–ľ–Ķ—Ä –ľ–Ķ–∂–ī—É –≤–ł–∑–ł—ā–į–ľ–ł, –ī–į—é—ā –≤—Ä–į—á—É –Ī–ĺ–Ľ—Ć—ą–Ķ–Ķ –Ņ—Ä–Ķ–ī—Ā—ā–į–≤–Ľ–Ķ–Ĺ–ł–Ķ –ĺ —Ö–į—Ä–į–ļ—ā–Ķ—Ä–Ķ —ā–Ķ—á–Ķ–Ĺ–ł—Ź –ź–ď –≤ –Ņ–ĺ–≤—Ā–Ķ–ī–Ĺ–Ķ–≤–Ĺ–ĺ–Ļ –∂–ł–∑–Ĺ–ł –Ī–ĺ–Ľ—Ć–Ĺ–ĺ–≥–ĺ —Ā –ź–ď (—Ā—ā–Ķ–Ņ–Ķ–Ĺ—Ć –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł—Ź –ź–ď, –ļ–ĺ–Ľ–Ķ–Ī–į–Ĺ–ł—Ź –ź–Ē –≤ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ –ī–Ĺ—Ź, –ľ–Ķ—Ā—Ź—Ü–į –ł —ā.–ī.). –ü—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–Ĺ—č–Ķ –Ĺ–į—É—á–Ĺ—č–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź –Ņ–ĺ–ļ–į–∑–į–Ľ–ł, —á—ā–ĺ –≤–Ķ–Ľ–ł—á–ł–Ĺ—č –ź–Ē, –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ–Ĺ—č–Ķ –ľ–Ķ—ā–ĺ–ī–ĺ–ľ –°–ö–ź–Ē, —Ā–ĺ–Ņ–ĺ—Ā—ā–į–≤–ł–ľ—č —Ā–ĺ —Ā—Ä–Ķ–ī–Ĺ–Ķ–ī–Ĺ–Ķ–≤–Ĺ—č–ľ–ł –∑–Ĺ–į—á–Ķ–Ĺ–ł—Ź–ľ–ł –ź–Ē (–Ņ–ĺ –ľ–Ķ—ā–ĺ–ī—É –°–ú–ź–Ē), –Ņ—Ä–ł—á–Ķ–ľ –ł —ā–Ķ –ł –ī—Ä—É–≥–ł–Ķ –Ĺ–ł–∂–Ķ, —á–Ķ–ľ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź –ź–Ē, –ĺ—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ —ć—ā–ĺ –≤—č—Ä–į–∂–Ķ–Ĺ–ĺ –ī–Ľ—Ź —Ā–ł—Ā—ā–ĺ–Ľ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –ź–Ē. –£—Ā—ā–į–Ĺ–ĺ–≤–Ľ–Ķ–Ĺ–ĺ —ā–į–ļ–∂–Ķ, —á—ā–ĺ –ī–į–Ĺ–Ĺ—č–Ķ –°–ö–ź–Ē, –ļ–į–ļ –ł –°–ú–ź–Ē, —Ź–≤–Ľ—Ź—é—ā—Ā—Ź –Ī–ĺ–Ľ–Ķ–Ķ —Ā–ł–Ľ—Ć–Ĺ—č–ľ–ł –Ņ—Ä–Ķ–ī–ł–ļ—ā–ĺ—Ä–į–ľ–ł –°–°–ě, —á–Ķ–ľ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ķ –ź–Ē. –í –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł–Ķ –≥–ĺ–ī—č –Ņ—Ä–ł –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–ł –ľ–Ķ—ā–ĺ–ī–į –°–ö–ź–Ē –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ—č –ī–į–Ĺ–Ĺ—č–Ķ –ĺ —ā–ĺ–ľ, —á—ā–ĺ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ–į—Ź –≤–į—Ä–ł–į–Ī–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā—Ć –ź–Ē –Ĺ–Ķ —ā–ĺ–Ľ—Ć–ļ–ĺ –≤ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ –ī–Ĺ—Ź, –Ĺ–ĺ –ł –≤ –Ī–ĺ–Ľ–Ķ–Ķ –Ņ—Ä–ĺ–ī–ĺ–Ľ–∂–ł—ā–Ķ–Ľ—Ć–Ĺ—č–Ļ –Ņ–Ķ—Ä–ł–ĺ–ī –≤—Ä–Ķ–ľ–Ķ–Ĺ–ł (–Ĺ–Ķ—Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ –ī–Ĺ–Ķ–Ļ, –ľ–Ķ—Ā—Ź—Ü–Ķ–≤) —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź —Ą–į–ļ—ā–ĺ—Ä–ĺ–ľ —Ä–ł—Ā–ļ–į —Ä–į–∑–≤–ł—ā–ł—Ź –Ņ–ĺ—Ä–į–∂–Ķ–Ĺ–ł–Ļ –ĺ—Ä–≥–į–Ĺ–ĺ–≤––ľ–ł—ą–Ķ–Ĺ–Ķ–Ļ.
–í –ļ–į—á–Ķ—Ā—ā–≤–Ķ –≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ—č—Ö –Ĺ–ĺ—Ä–ľ–į—ā–ł–≤–ĺ–≤ –≤–į—Ä–ł–į–Ī–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā–ł –ź–Ē, –ĺ—Ü–Ķ–Ĺ–ł–≤–į–Ķ–ľ–ĺ–Ļ –ļ–į–ļ —Ā—Ä–Ķ–ī–Ĺ–Ķ–ļ–≤–į–ī—Ä–į—ā–ł—á–Ķ—Ā–ļ–ĺ–Ķ –ĺ—ā–ļ–Ľ–ĺ–Ĺ–Ķ–Ĺ–ł–Ķ –ĺ—ā–ī–Ķ–Ľ—Ć–Ĺ—č—Ö –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ļ –ź–Ē –ĺ—ā —Ā—Ä–Ķ–ī–Ĺ–Ķ–≥–ĺ –∑–į –ī–Ķ–Ĺ—Ć –ł/–ł–Ľ–ł –Ĺ–ĺ—á—Ć –∑–Ĺ–į—á–Ķ–Ĺ–ł—Ź (STD) –ī–Ľ—Ź –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ —Ā –ľ—Ź–≥–ļ–ĺ–Ļ –ł —É–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ–ĺ–Ļ —Ą–ĺ—Ä–ľ–į–ľ–ł –ź–ď, –≤ –†–ö–Ě–ü–ö —Ā—Ą–ĺ—Ä–ľ–ł—Ä–ĺ–≤–į–Ĺ—č –ļ—Ä–ł—ā–ł—á–Ķ—Ā–ļ–ł–Ķ –∑–Ĺ–į—á–Ķ–Ĺ–ł—Ź:
–ī–Ľ—Ź –°–ź–Ē – 15/15 –ľ–ľ —Ä—ā.—Ā—ā. (–ī–Ķ–Ĺ—Ć/–Ĺ–ĺ—á—Ć),
–ī–Ľ—Ź –Ē–ź–Ē – 14/12 –ľ–ľ —Ä—ā.—Ā—ā. (–ī–Ķ–Ĺ—Ć/–Ĺ–ĺ—á—Ć).
–ü–į—Ü–ł–Ķ–Ĺ—ā—č –ĺ—ā–Ĺ–ĺ—Ā—Ź—ā—Ā—Ź –ļ –≥—Ä—É–Ņ–Ņ–Ķ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ–ĺ–Ļ –≤–į—Ä–ł–į–Ī–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā–ł –Ņ—Ä–ł –Ņ—Ä–Ķ–≤—č—ą–Ķ–Ĺ–ł–ł —Ö–ĺ—ā—Ź –Ī—č –ĺ–ī–Ĺ–ĺ–≥–ĺ –ł–∑ —á–Ķ—ā—č—Ä–Ķ—Ö –ļ—Ä–ł—ā–ł—á–Ķ—Ā–ļ–ł—Ö –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ļ. –Ē–Ľ—Ź –Ĺ–ł—Ö, –Ņ–ĺ –Ĺ–į—ą–ł–ľ –ī–į–Ĺ–Ĺ—č–ľ, —Ā–Ľ–Ķ–ī—É–Ķ—ā –ĺ–∂–ł–ī–į—ā—Ć —Ā—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ —É–≤–Ķ–Ľ–ł—á–Ķ–Ĺ–ł—Ź —á–į—Ā—ā–ĺ—ā—č –į—ā–Ķ—Ä–ĺ—Ā–ļ–Ľ–Ķ—Ä–ĺ—ā–ł—á–Ķ—Ā–ļ–ł—Ö –Ņ–ĺ—Ä–į–∂–Ķ–Ĺ–ł–Ļ —Ā–ĺ–Ĺ–Ĺ—č—Ö –į—Ä—ā–Ķ—Ä–ł–Ļ.
–í –Ĺ–į—Ā—ā–ĺ—Ź—Č–Ķ–Ķ –≤—Ä–Ķ–ľ—Ź –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–Ķ–Ĺ—č —Ā–Ľ–Ķ–ī—É—é—Č–ł–Ķ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł–Ķ –Ņ–ĺ–ļ–į–∑–į–Ĺ–ł—Ź –ī–Ľ—Ź –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–ł—Ź –°–ö–ź–Ē:
1. –Ľ–ł—Ü–į —Ā –Ņ–ĺ–ī–ĺ–∑—Ä–Ķ–Ĺ–ł–Ķ–ľ –Ĺ–į –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł—é «–Ī–Ķ–Ľ–ĺ–≥–ĺ —Ö–į–Ľ–į—ā–į»;
2. –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ—Ā—ā—Ć –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź –Ņ—Ä–ł –Ľ–Ķ—á–Ķ–Ĺ–ł–ł;
3. –į—Ä—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–į—Ź –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł—Ź, —Ä–Ķ–∑–ł—Ā—ā–Ķ–Ĺ—ā–Ĺ–į—Ź –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é;
4. –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł—Ź —É –Ī–Ķ—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ—č—Ö;
5. –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł—Ź —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā —Ā–į—Ö–į—Ä–Ĺ—č–ľ –ī–ł–į–Ī–Ķ—ā–ĺ–ľ;
6. –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł—Ź —É –Ņ–ĺ–∂–ł–Ľ—č—Ö –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö (—Ā –≤–ĺ–∑—Ä–į—Ā—ā–ĺ–ľ —É–≤–Ķ–Ľ–ł—á–ł–≤–į–Ķ—ā—Ā—Ź —á–į—Ā—ā–ĺ—ā–į —Ä–Ķ–į–ļ—Ü–ł–ł –Ĺ–į «–Ī–Ķ–Ľ—č–Ļ —Ö–į–Ľ–į—ā»).
–£ –Ĺ–Ķ–ļ–ĺ—ā–ĺ—Ä—č—Ö –Ľ–ł—Ü –Ņ—Ä–ł –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–ł –ź–Ē –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ł–ľ –Ņ–Ķ—Ä—Ā–ĺ–Ĺ–į–Ľ–ĺ–ľ —Ä–Ķ–≥–ł—Ā—ā—Ä–ł—Ä—É–Ķ–ľ—č–Ķ –≤–Ķ–Ľ–ł—á–ł–Ĺ—č –ź–Ē —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤—É—é—ā –ź–ď, —ā–ĺ–≥–ī–į –ļ–į–ļ –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–ł –°–ú–ź–Ē –ł–Ľ–ł –ź–Ē, –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –≤ –ī–ĺ–ľ–į—ą–Ĺ–ł—Ö —É—Ā–Ľ–ĺ–≤–ł—Ź—Ö, –ĺ—Ā—ā–į—é—ā—Ā—Ź –≤ –Ņ—Ä–Ķ–ī–Ķ–Ľ–į—Ö –Ĺ–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ—č—Ö –≤–Ķ–Ľ–ł—á–ł–Ĺ, —ā.–Ķ. –ł–ľ–Ķ–Ķ—ā –ľ–Ķ—Ā—ā–ĺ –ź–ď «–Ī–Ķ–Ľ–ĺ–≥–ĺ —Ö–į–Ľ–į—ā–į», –ł–Ľ–ł, —á—ā–ĺ –Ī–ĺ–Ľ–Ķ–Ķ –Ņ—Ä–Ķ–ī–Ņ–ĺ—á—ā–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ, «–ł–∑–ĺ–Ľ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–į—Ź –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–į—Ź –ź–ď» (–ė–ö–ź–ď), –ļ–ĺ—ā–ĺ—Ä–į—Ź –≤—č—Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –Ņ—Ä–ł–ľ–Ķ—Ä–Ĺ–ĺ —É 15% –Ľ–ł—Ü –≤ –ĺ–Ī—Č–Ķ–Ļ –Ņ–ĺ–Ņ—É–Ľ—Ź—Ü–ł–ł. –£ —ć—ā–ł—Ö –Ľ–ł—Ü —Ä–ł—Ā–ļ –°–°–ě –ľ–Ķ–Ĺ—Ć—ą–Ķ, —á–Ķ–ľ —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ź–ď. –ě–ī–Ĺ–į–ļ–ĺ –Ņ–ĺ —Ā—Ä–į–≤–Ĺ–Ķ–Ĺ–ł—é —Ā –Ĺ–ĺ—Ä–ľ–ĺ—ā–ĺ–Ĺ–ł–ļ–į–ľ–ł —É —ć—ā–ĺ–Ļ –ļ–į—ā–Ķ–≥–ĺ—Ä–ł–ł –Ľ–ł—Ü —á–į—Č–Ķ –Ĺ–į–Ī–Ľ—é–ī–į—é—ā—Ā—Ź –ĺ—Ä–≥–į–Ĺ–Ĺ—č–Ķ –ł –ľ–Ķ—ā–į–Ī–ĺ–Ľ–ł—á–Ķ—Ā–ļ–ł–Ķ –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź. –Ē–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ —á–į—Ā—ā–ĺ –ė–ö–ź–ď —Ā–ĺ –≤—Ä–Ķ–ľ–Ķ–Ĺ–Ķ–ľ —ā—Ä–į–Ĺ—Ā—Ą–ĺ—Ä–ľ–ł—Ä—É–Ķ—ā—Ā—Ź –≤ –ĺ–Ī—č—á–Ĺ—É—é –ź–ď. –ü—Ä–Ķ–ī–≤–ł–ī–Ķ—ā—Ć –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā—Ć –≤—č—Ź–≤–Ľ–Ķ–Ĺ–ł—Ź –ź–ď –≤ –ļ–į–∂–ī–ĺ–ľ –ļ–ĺ–Ĺ–ļ—Ä–Ķ—ā–Ĺ–ĺ–ľ —Ā–Ľ—É—á–į–Ķ —Ā–Ľ–ĺ–∂–Ĺ–ĺ, –ĺ–ī–Ĺ–į–ļ–ĺ —á–į—Č–Ķ –ė–ö–ź–ď –Ĺ–į–Ī–Ľ—é–ī–į–Ķ—ā—Ā—Ź –Ņ—Ä–ł –ź–ď I —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł —É –∂–Ķ–Ĺ—Č–ł–Ĺ, —É –Ņ–ĺ–∂–ł–Ľ—č—Ö, —É –Ĺ–Ķ–ļ—É—Ä—Ź—Č–ł—Ö –Ľ–ł—Ü, –Ņ—Ä–ł –Ĺ–Ķ–ī–į–≤–Ĺ–Ķ–ľ –≤—č—Ź–≤–Ľ–Ķ–Ĺ–ł–ł –ź–ď –ł –Ņ—Ä–ł –Ĺ–Ķ–Ī–ĺ–Ľ—Ć—ą–ĺ–ľ —á–ł—Ā–Ľ–Ķ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ļ –ź–Ē –≤ –į–ľ–Ī—É–Ľ–į—ā–ĺ—Ä–Ĺ—č—Ö –ł –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö —É—Ā–Ľ–ĺ–≤–ł—Ź—Ö. –Ē–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–į –ė–ö–ź–ď –Ņ—Ä–ĺ–≤–ĺ–ī–ł—ā—Ā—Ź –Ĺ–į –ĺ—Ā–Ĺ–ĺ–≤–į–Ĺ–ł–ł –ī–į–Ĺ–Ĺ—č—Ö –°–ö–ź–Ē –ł/–ł–Ľ–ł –°–ú–ź–Ē. –ü—Ä–ł —ć—ā–ĺ–ľ –Ĺ–į–Ī–Ľ—é–ī–į–Ķ—ā—Ā—Ź –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ–ĺ–Ķ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ķ –ź–Ē –Ņ—Ä–ł –Ņ–ĺ–≤—ā–ĺ—Ä–Ĺ—č—Ö –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź—Ö (–ļ–į–ļ –ľ–ł–Ĺ–ł–ľ—É–ľ —ā—Ä–ł–∂–ī—č), —ā–ĺ–≥–ī–į –ļ–į–ļ –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–ł –°–ö–ź–Ē –Ĺ–į—Ö–ĺ–ī—Ź—ā—Ā—Ź –≤ –Ņ—Ä–Ķ–ī–Ķ–Ľ–į—Ö –Ĺ–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ—č—Ö –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ļ.
–ě–Ī—Ä–į—ā–Ĺ—č–ľ —Ą–Ķ–Ĺ–ĺ–ľ–Ķ–Ĺ–ĺ–ľ –ī–Ľ—Ź –ė–ö–ź–ď —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź «–ł–∑–ĺ–Ľ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–į—Ź –į–ľ–Ī—É–Ľ–į—ā–ĺ—Ä–Ĺ–į—Ź –ź–ď» (–ė–ź–ź–ď) –ł–Ľ–ł «–ľ–į—Ā–ļ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–į—Ź» –ź–ď, –ļ–ĺ–≥–ī–į –Ņ—Ä–ł –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–ł –ź–Ē –≤ –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ĺ–ľ —É—á—Ä–Ķ–∂–ī–Ķ–Ĺ–ł–ł –≤—č—Ź–≤–Ľ—Ź—é—ā—Ā—Ź –Ĺ–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ—č–Ķ –≤–Ķ–Ľ–ł—á–ł–Ĺ—č –ź–Ē, –Ĺ–ĺ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č –°–ö–ź–Ē –ł/–ł–Ľ–ł –°–ú–ź–Ē —É–ļ–į–∑—č–≤–į—é—ā –Ĺ–į –Ĺ–į–Ľ–ł—á–ł–Ķ –ź–ď. –ě–Ĺ–į –ł–ľ–Ķ–Ķ—ā –ľ–Ķ—Ā—ā–ĺ —É 12–15% –Ľ–ł—Ü –≤ –ĺ–Ī—Č–Ķ–Ļ –Ņ–ĺ–Ņ—É–Ľ—Ź—Ü–ł–ł. –£ —ć—ā–ł—Ö –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ –Ņ–ĺ —Ā—Ä–į–≤–Ĺ–Ķ–Ĺ–ł—é —Ā –Ĺ–ĺ—Ä–ľ–ĺ—ā–ĺ–Ĺ–ł–ļ–į–ľ–ł —á–į—Č–Ķ –≤—č—Ź–≤–Ľ—Ź—é—ā—Ā—Ź –§–†, –ü–ě–ú, –į —Ä–ł—Ā–ļ –°–°–ě –Ņ—Ä–į–ļ—ā–ł—á–Ķ—Ā–ļ–ł —ā–į–ļ–ĺ–Ļ –∂–Ķ, –ļ–į–ļ —É –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ —Ā –ź–ď.
–≠—ā–ĺ—ā —ć—Ą—Ą–Ķ–ļ—ā –Ņ—Ä–ł–∑–Ĺ–į–Ķ—ā—Ā—Ź –Ĺ–į–ł–Ī–ĺ–Ľ–Ķ–Ķ –≤–Ķ—Ä–ĺ—Ź—ā–Ĺ—č–ľ —É —Ā–Ľ–Ķ–ī—É—é—Č–ł—Ö –ł–Ĺ–ī–ł–≤–ł–ī—É—É–ľ–ĺ–≤: –į) —Ā —ć–Ņ–ł–∑–ĺ–ī–ł—á–Ķ—Ā–ļ–ł–ľ–ł —É–≤–Ķ–Ľ–ł—á–Ķ–Ĺ–ł—Ź–ľ–ł –ź–Ē; –Ī) —É –Ľ—é–ī–Ķ–Ļ —Ā –Ĺ–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ—č–ľ–ł –ł –≤—č—Ā–ĺ–ļ–ł–ľ–ł –Ĺ–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ—č–ľ–ł –≤–Ķ–Ľ–ł—á–ł–Ĺ–į–ľ–ł –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –ź–Ē –ł –Ņ—Ä–ł–∑–Ĺ–į–ļ–į–ľ–ł –≥–ł–Ņ–Ķ—Ä—ā—Ä–ĺ—Ą–ł–ł –Ľ–Ķ–≤–ĺ–≥–ĺ –∂–Ķ–Ľ—É–ī–ĺ—á–ļ–į; –≤) —Ā –ĺ—ā—Ź–≥–ĺ—Č–Ķ–Ĺ–Ĺ–ĺ–Ļ –Ĺ–į—Ā–Ľ–Ķ–ī—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –≤ –ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł–ł –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł–ł —Ā–ĺ —Ā—ā–ĺ—Ä–ĺ–Ĺ—č –ĺ–Ī–ĺ–ł—Ö —Ä–ĺ–ī–ł—ā–Ķ–Ľ–Ķ–Ļ; –≥) —Ā —Ā–ĺ—á–Ķ—ā–į–Ĺ–ł–Ķ–ľ —Ą–į–ļ—ā–ĺ—Ä–ĺ–≤ —Ä–ł—Ā–ļ–į —Ā–Ķ—Ä–ī–Ķ—á–Ĺ–ĺ–—Ā–ĺ—Ā—É–ī–ł—Ā—ā—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ; –ī) —Ā –Ĺ–į–Ľ–ł—á–ł–Ķ–ľ –ī–ł–į–Ī–Ķ—ā–į.
–ē—Č–Ķ –ĺ–ī–Ĺ–ł–ľ —Ą–Ķ–Ĺ–ĺ–ľ–Ķ–Ĺ–ĺ–ľ, –∑–į—ā—Ä—É–ī–Ĺ—Ź—é—Č–ł–ľ –ļ–Ľ–į—Ā—Ā–ł—Ą–ł–ļ–į—Ü–ł—é —É—Ä–ĺ–≤–Ĺ—Ź –ź–Ē, —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź «–≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł—Ź —Ä–į–Ī–ĺ—á–Ķ–≥–ĺ –ī–Ĺ—Ź». –ě–Ĺ–į –≤—č—Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –≤ —ā–Ķ—Ö —Ā–Ľ—É—á–į—Ź—Ö, –ļ–ĺ–≥–ī–į –Ņ—Ä–ł–∑–Ĺ–į–ļ–ł –≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł–ł –Ņ–ĺ–ī—ā–≤–Ķ—Ä–∂–ī–į—é—ā—Ā—Ź (–≤ –Ņ–Ķ—Ä–≤—É—é –ĺ—á–Ķ—Ä–Ķ–ī—Ć —Ā –Ņ–ĺ–ľ–ĺ—Č—Ć—é –°–ú–ź–Ē) —ā–ĺ–Ľ—Ć–ļ–ĺ –≤ «—Ä–į–Ī–ĺ—á–ł–Ķ –ī–Ĺ–ł» –ł –ĺ—ā—Ā—É—ā—Ā—ā–≤—É—é—ā –≤ –ī–Ĺ–ł –ĺ—ā–ī—č—Ö–į –ł –Ņ—Ä–ł –ł—Ā–ļ–Ľ—é—á–Ķ–Ĺ–ł–ł —Ā—ā—Ä–Ķ—Ā—Ā–ĺ–≤—č—Ö —Ā–ĺ—Ā—ā–ĺ—Ź–Ĺ–ł–Ļ.
–ě–ī–Ĺ–ĺ –ł–∑ —Ā–į–ľ—č—Ö —Ā—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ—č—Ö –Ņ—Ä–Ķ–ł–ľ—É—Č–Ķ—Ā—ā–≤ –ľ–Ķ—ā–ĺ–ī–į –°–ö–ź–Ē –Ņ–Ķ—Ä–Ķ–ī –ź–Ē –ļ–Ľ. –ł –°–ú–ź–Ē – —ć—ā–ĺ –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā—Ć —Ā –Ķ–≥–ĺ –Ņ–ĺ–ľ–ĺ—Č—Ć—é –ĺ—Ā—É—Č–Ķ—Ā—ā–≤–Ľ—Ź—ā—Ć –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ—č–Ļ –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ć –∑–į —É—Ä–ĺ–≤–Ĺ–Ķ–ľ –ź–Ē –Ņ—Ä–ł –į–ľ–Ī—É–Ľ–į—ā–ĺ—Ä–Ĺ–ĺ–ľ –Ĺ–į–Ī–Ľ—é–ī–Ķ–Ĺ–ł–ł –ł –Ľ–Ķ—á–Ķ–Ĺ–ł–ł –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ź–ď. –ě—ā —ā–ĺ–≥–ĺ, –Ĺ–į—Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–į –Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–Ĺ–į—Ź –≤—Ä–į—á–ĺ–ľ –į–Ĺ—ā–ł–≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł–≤–Ĺ–į—Ź —ā–Ķ—Ä–į–Ņ–ł—Ź, –Ņ—Ä–ĺ–≤–ĺ–ī–ł–ľ–į—Ź –Ņ—Ä–į–ļ—ā–ł—á–Ķ—Ā–ļ–ł –Ņ–ĺ–∂–ł–∑–Ĺ–Ķ–Ĺ–Ĺ–ĺ, –ł –Ĺ–į—Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ –Ņ–į—Ü–ł–Ķ–Ĺ—ā –Ī—É–ī–Ķ—ā –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é, –∑–į–≤–ł—Ā–ł—ā –ł—Ā—Ö–ĺ–ī –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź. –ü–ĺ–Ľ—É—á–Ķ–Ĺ–ĺ –Ī–ĺ–Ľ—Ć—ą–ĺ–Ķ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ –ī–į–Ĺ–Ĺ—č—Ö –ĺ—ā–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ņ–ĺ–Ľ–ĺ–∂–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –≤–Ľ–ł—Ź–Ĺ–ł—Ź –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł—Ź –°–ö–ź–Ē –Ĺ–į –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł–Ķ –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ź–ď –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é, —á—ā–ĺ –≤ –ļ–ĺ–Ĺ–Ķ—á–Ĺ–ĺ–ľ —Ā—á–Ķ—ā–Ķ –Ņ–ĺ–≤—č—ą–į–Ķ—ā —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–Ļ –ź–ď–Ę. –ė—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–Ķ –°–ö–ź–Ē –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–ľ –ī–į–Ķ—ā –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā—Ć –į–ļ—ā–ł–≤–Ĺ–ĺ–≥–ĺ –Ķ–≥–ĺ —É—á–į—Ā—ā–ł—Ź –≤ –Ľ–Ķ—á–Ķ–Ĺ–ł–ł –ź–ď, —Ą–ĺ—Ä–ľ–ł—Ä–ĺ–≤–į–Ĺ–ł—Ź –ľ–ĺ—ā–ł–≤–į—Ü–ł–ł –ł –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–ł—Ź –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é, —á—ā–ĺ —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –Ĺ–Ķ–ĺ—ā—ä–Ķ–ľ–Ľ–Ķ–ľ–ĺ–Ļ —á–į—Ā—ā—Ć—é –ĺ—Ā—É—Č–Ķ—Ā—ā–≤–Ľ–Ķ–Ĺ–ł—Ź –Ņ—Ä–ĺ–≥—Ä–į–ľ–ľ –Ņ–ĺ –Ņ–Ķ—Ä–≤–ł—á–Ĺ–ĺ–Ļ –ł –≤—ā–ĺ—Ä–ł—á–Ĺ–ĺ–Ļ –Ņ—Ä–ĺ—Ą–ł–Ľ–į–ļ—ā–ł–ļ–Ķ —Ā–Ķ—Ä–ī–Ķ—á–Ĺ–ĺ–—Ā–ĺ—Ā—É–ī–ł—Ā—ā—č—Ö –ł —Ü–Ķ—Ä–Ķ–Ī—Ä–ĺ–≤–į—Ā–ļ—É–Ľ—Ź—Ä–Ĺ—č—Ö –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ. –°–ĺ–Ī—Ā—ā–≤–Ķ–Ĺ–Ĺ—č–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź –Ņ–ĺ–ļ–į–∑–į–Ľ–ł, —á—ā–ĺ –≤ –≥—Ä—É–Ņ–Ņ–Ķ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ź–ď —Ā –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–Ķ–ľ –ľ–Ķ—ā–ĺ–ī–į –°–ö–ź–Ē –≤ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ 1–1,5 –≥–ĺ–ī–į –į–ľ–Ī—É–Ľ–į—ā–ĺ—Ä–Ĺ–ĺ–≥–ĺ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –Ĺ–į–Ī–Ľ—é–ī–į–Ľ–į—Ā—Ć –Ī–ĺ–Ľ–Ķ–Ķ –≤—č—Ā–ĺ–ļ–į—Ź –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—é, —á–Ķ–ľ —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –Ĺ–Ķ –Ņ—Ä–ł–ľ–Ķ–Ĺ—Ź–≤—ą–ł—Ö –ľ–Ķ—ā–ĺ–ī –°–ö–ź–Ē (88,6 –Ņ—Ä–ĺ—ā–ł–≤ 54%), –ł —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł–Ķ —Ü–Ķ–Ľ–Ķ–≤–ĺ–≥–ĺ —É—Ä–ĺ–≤–Ĺ—Ź –ź–Ē –Ī—č–Ľ–ĺ –ĺ—ā–ľ–Ķ—á–Ķ–Ĺ–ĺ —É –Ī–ĺ–Ľ—Ć—ą–Ķ–≥–ĺ —á–ł—Ā–Ľ–į –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ –≤ –≥—Ä—É–Ņ–Ņ–Ķ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł—Ź –°–ö–ź–Ē (49 –Ņ—Ä–ĺ—ā–ł–≤ 22% ).
–Ē–Ľ—Ź –Ņ—Ä–į–ļ—ā–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –≤—Ä–į—á–į –≤–ĺ–∑–Ĺ–ł–ļ–į–Ķ—ā –≤–ĺ–Ņ—Ä–ĺ—Ā, –ļ–į–ļ —á–į—Ā—ā–ĺ –ł —Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ļ –ź–Ē –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ –ī–Ķ–Ľ–į—ā—Ć –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į–ľ –ł –ļ–į–ļ –į–Ĺ–į–Ľ–ł–∑–ł—Ä–ĺ–≤–į—ā—Ć –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ–Ĺ—č–Ķ –ī–į–Ĺ–Ĺ—č–Ķ. –í —Ä–į–∑–Ĺ—č—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź—Ö –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ľ–ł—Ā—Ć —Ä–į–∑–Ľ–ł—á–Ĺ—č–Ķ —Ā—Ö–Ķ–ľ—č –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ļ –ź–Ē. –ü–ĺ–ļ–į–∑–į–Ĺ–ĺ, —á—ā–ĺ –Ņ—Ä–ł –Ĺ–Ķ—Ä–Ķ–≥—É–Ľ—Ź—Ä–Ĺ—č—Ö –ĺ–ī–Ĺ–ĺ–ļ—Ä–į—ā–Ĺ—č—Ö –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź—Ö –ź–Ē –ľ–Ķ—ā–ĺ–ī –°–ö–ź–Ē –Ĺ–Ķ –ł–ľ–Ķ–Ķ—ā –Ņ—Ä–Ķ–ł–ľ—É—Č–Ķ—Ā—ā–≤–į –≤ –ł–Ĺ—Ą–ĺ—Ä–ľ–į—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –Ņ–ĺ —Ā—Ä–į–≤–Ĺ–Ķ–Ĺ–ł—é —Ā —ā—Ä–į–ī–ł—Ü–ł–ĺ–Ĺ–Ĺ—č–ľ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł–ľ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ķ–ľ –ź–Ē. –ß–į—Ā—ā–ĺ—ā–į –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ļ –ź–Ē –∑–į–≤–ł—Ā–ł—ā –ĺ—ā —ā–ĺ–≥–ĺ, –Ĺ–į –ļ–į–ļ–ĺ–ľ —ć—ā–į–Ņ–Ķ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑—É–Ķ—ā—Ā—Ź –ľ–Ķ—ā–ĺ–ī –°–ö–ź–Ē––ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–ł –ź–ď, –Ņ–ĺ–ī–Ī–ĺ—Ä–į –ź–ď–Ę –ł–Ľ–ł –Ĺ–į —Ą–ĺ–Ĺ–Ķ –Ņ–ĺ–ī–ĺ–Ī—Ä–į–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł. –Ě–į —ć—ā–į–Ņ–Ķ –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–ł –ź–ď —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī—É–Ķ—ā—Ā—Ź —Ā–į–ľ–ĺ—Ā—ā–ĺ—Ź—ā–Ķ–Ľ—Ć–Ĺ–ĺ–Ķ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ķ –ź–Ē –≤ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ 7 –ī–Ĺ–Ķ–Ļ —Ā 2 –Ņ–ĺ—Ā–Ľ–Ķ–ī–ĺ–≤–į—ā–Ķ–Ľ—Ć–Ĺ—č–ľ–ł –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź–ľ–ł 2 —Ä–į–∑–į/—Ā—É—ā. – —É—ā—Ä–ĺ–ľ –ł –≤–Ķ—á–Ķ—Ä–ĺ–ľ –≤ –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–Ķ–Ĺ–Ĺ–ĺ —É—Ā—ā–į–Ĺ–ĺ–≤–Ľ–Ķ–Ĺ–Ĺ—č–Ķ –Ņ—Ä–ĺ–ľ–Ķ–∂—É—ā–ļ–ł –≤—Ä–Ķ–ľ–Ķ–Ĺ–ł (6.00–9.00 –ł 18.00–21.00). –ė–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ź–Ē –Ņ–Ķ—Ä–≤–ĺ–≥–ĺ –ī–Ĺ—Ź –ł–∑ –į–Ĺ–į–Ľ–ł–∑–į –ł—Ā–ļ–Ľ—é—á–į—é—ā—Ā—Ź, —ā–į–ļ –ļ–į–ļ —ć—ā–ł –≤–Ķ–Ľ–ł—á–ł–Ĺ—č —Ä–į—Ā—Ā–ľ–į—ā—Ä–ł–≤–į—é—ā—Ā—Ź –ļ–į–ļ –ľ–ĺ–ľ–Ķ–Ĺ—ā –Ņ—Ä–ł–≤—č–ļ–į–Ĺ–ł—Ź –ļ –Ņ—Ä–ł–Ī–ĺ—Ä—É –ł –Ņ—Ä–ĺ—Ü–Ķ–ī—É—Ä–Ķ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź. –ó–į –ł—Ā—Ö–ĺ–ī–Ĺ—č–Ļ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć –ź–Ē –Ņ—Ä–ł–Ĺ–ł–ľ–į—é—ā—Ā—Ź —É—Ā—Ä–Ķ–ī–Ĺ–Ķ–Ĺ–Ĺ—č–Ķ –ī–į–Ĺ–Ĺ—č–Ķ –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–ł—Ö 6 –ī–Ĺ–Ķ–Ļ. –Ě–į —ć—ā–į–Ņ–Ķ –Ņ–ĺ–ī–Ī–ĺ—Ä–į –ł –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–ł—Ź —ā–Ķ—Ä–į–Ņ–ł–ł —Ä–Ķ–∂–ł–ľ —Ā–į–ľ–ĺ—Ā—ā–ĺ—Ź—ā–Ķ–Ľ—Ć–Ĺ—č—Ö –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ļ –ź–Ē —ā–į–ļ–ĺ–Ļ –∂–Ķ, –ļ–į–ļ –ł –Ĺ–į —ć—ā–į–Ņ–Ķ –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–ł – –ī–≤—É–ļ—Ä–į—ā–Ĺ—č–Ķ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź —É—ā—Ä–ĺ–ľ –ł –≤–Ķ—á–Ķ—Ä–ĺ–ľ. –Ē–Ľ—Ź —É—Ā–Ņ–Ķ—ą–Ĺ–ĺ–≥–ĺ –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–ł—Ź –°–ö–ź–Ē –Ņ—Ä–ł–Ĺ—Ü–ł–Ņ–ł–į–Ľ—Ć–Ĺ–ĺ –≤–į–∂–Ĺ–ĺ –ĺ–Ī—É—á–Ķ–Ĺ–ł–Ķ –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į –Ĺ–į–≤—č–ļ–į–ľ –Ņ—Ä–į–≤–ł–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ź–Ē, –ī–Ķ—ā–į–Ľ—Ć–Ĺ–ĺ –ĺ–Ņ–ł—Ā–į–Ĺ–Ĺ—č—Ö –≤ –†–ĺ—Ā—Ā–ł–Ļ—Ā–ļ–ł—Ö —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł—Ź—Ö –Ņ–ĺ –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–Ķ –ł –Ľ–Ķ—á–Ķ–Ĺ–ł—é (IV –Ņ–Ķ—Ä–Ķ—Ā–ľ–ĺ—ā—Ä, 2010).
–í–Ķ—Ä—Ö–Ĺ–ł–ľ –Ņ—Ä–Ķ–ī–Ķ–Ľ–ĺ–ľ –Ĺ–ĺ—Ä–ľ–ĺ—ā–Ķ–Ĺ–∑–ł–ł –Ņ–ĺ –ī–į–Ĺ–Ĺ—č–ľ –°–ö–ź–Ē –Ņ—Ä–ł–Ĺ—Ź—ā —É—Ä–ĺ–≤–Ķ–Ĺ—Ć –ź–Ē, —Ä–į–≤–Ĺ—č–Ļ 135/85 –ľ–ľ —Ä—ā.—Ā—ā., –į—Ä—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–ĺ–Ļ –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł–Ķ–Ļ – –≤–Ķ–Ľ–ł—á–ł–Ĺ—č 140/90 –ľ–ľ —Ä—ā.—Ā—ā. –ł –≤—č—ą–Ķ. –í–Ķ–Ľ–ł—á–ł–Ĺ—č –ź–Ē –≤ –Ņ—Ä–Ķ–ī–Ķ–Ľ–į—Ö 136–139/86–89 –ľ–ľ —Ä—ā.—Ā—ā. —Ā—á–ł—ā–į—é—ā—Ā—Ź «—Ā–Ķ—Ä–ĺ–Ļ –∑–ĺ–Ĺ–ĺ–Ļ» –ł–Ľ–ł «–Ņ—Ä–Ķ–ī–Ņ–ĺ–Ľ–ĺ–∂–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ—č–ľ –ź–Ē». –≠—ā–ł –≤–Ķ–Ľ–ł—á–ł–Ĺ—č —Ā–ĺ–≤–Ņ–į–ī–į—é—ā —Ā –Ĺ–ĺ—Ä–ľ–į—ā–ł–≤–į–ľ–ł –ī–Ľ—Ź –ī–Ĺ–Ķ–≤–Ĺ—č—Ö –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ļ –ź–Ē –Ņ–ĺ –ī–į–Ĺ–Ĺ—č–ľ –°–ú–ź–Ē. –¶–Ķ–Ľ–Ķ–≤–ĺ–Ļ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć –ź–Ē –Ņ—Ä–ł –Ľ–Ķ—á–Ķ–Ĺ–ł–ł, –ĺ—Ü–Ķ–Ĺ–Ķ–Ĺ–Ĺ—č–Ļ –ľ–Ķ—ā–ĺ–ī–ĺ–ľ –°–ö–ź–Ē, –ī–ĺ–Ľ–∂–Ķ–Ĺ –Ī—č—ā—Ć –Ĺ–ł–∂–Ķ 130–135/85 –ľ–ľ —Ä—ā.—Ā—ā.
–í—č–Ī–ĺ—Ä –Ņ—Ä–ł–Ī–ĺ—Ä–į –ī–Ľ—Ź –ľ–Ķ—ā–ĺ–ī–į –°–ö–ź–Ē –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ—Ź–Ķ—ā—Ā—Ź —Ä—Ź–ī–ĺ–ľ —Ą–į–ļ—ā–ĺ—Ä–ĺ–≤, –≤–ļ–Ľ—é—á–į—Ź –ł —ć–ļ–ĺ–Ĺ–ĺ–ľ–ł—á–Ķ—Ā–ļ–ł–Ķ. –ü–Ķ—Ä–≤–ĺ–Ķ – —á—ā–ĺ–Ī—č –Ņ—Ä–ł–Ī–ĺ—Ä –ł–ľ–Ķ–Ľ –≤–Ķ—Ä–ł—Ą–ł–ļ–į—Ü–ł—é –Ĺ–į —ā–ĺ—á–Ĺ–ĺ—Ā—ā—Ć (—Ā–ĺ–Ņ—Ä–ĺ–≤–ĺ–ī–ł—ā–Ķ–Ľ—Ć–Ĺ–į—Ź –ī–ĺ–ļ—É–ľ–Ķ–Ĺ—ā–į—Ü–ł—Ź) –ł –Ĺ–Ķ –Ņ—Ä–ł–ĺ–Ī—Ä–Ķ—ā–į–Ľ—Ā—Ź –≤ —É—á—Ä–Ķ–∂–ī–Ķ–Ĺ–ł—Ź—Ö (–ľ–Ķ—Ā—ā–į—Ö), –Ĺ–Ķ –ł–ľ–Ķ—é—Č–ł—Ö –Ľ–ł—Ü–Ķ–Ĺ–∑–ł—é –Ĺ–į –Ņ—Ä–ĺ–ī–į–∂—É —ā–ĺ–≤–į—Ä–ĺ–≤ –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ĺ–≥–ĺ –Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–ł—Ź.
–Ē–Ľ—Ź —Ā–į–ľ–ĺ—Ā—ā–ĺ—Ź—ā–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ź–Ē –ľ–ĺ–∂–Ĺ–ĺ –Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į—ā—Ć—Ā—Ź –Ņ—Ä–ł–Ī–ĺ—Ä–į–ľ–ł —Ä–į–∑–Ĺ—č—Ö —ā–ł–Ņ–ĺ–≤ – –į–Ĺ–Ķ—Ä–ĺ–ł–ī–Ĺ—č–ľ –ľ–į–Ĺ–ĺ–ľ–Ķ—ā—Ä–ĺ–ľ, —ć–Ľ–Ķ–ļ—ā—Ä–ĺ–Ĺ–Ĺ—č–ľ–ł –Ņ–ĺ–Ľ—É–į–≤—ā–ĺ–ľ–į—ā–ł—á–Ķ—Ā–ļ–ł–ľ–ł –ł –į–≤—ā–ĺ–ľ–į—ā–ł—á–Ķ—Ā–ļ–ł–ľ–ł –Ņ—Ä–ł–Ī–ĺ—Ä–į–ľ–ł. –ė–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ķ –ź–Ē –ī–ĺ–ľ–į —Ā –Ņ–ĺ–ľ–ĺ—Č—Ć—é –į–Ĺ–Ķ—Ä–ĺ–ł–ī–Ĺ–ĺ–≥–ĺ —ā–ĺ–Ĺ–ĺ–ľ–Ķ—ā—Ä–į —Ā —Ü–Ķ–Ľ—Ć—é —Ā–į–ľ–ĺ–ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź –Ĺ–Ķ –ľ–ĺ–∂–Ķ—ā –Ī—č—ā—Ć —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–ĺ–≤–į–Ĺ–ĺ –ł–∑––∑–į –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł—Ź —É –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–į –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ –Ĺ–į–≤—č–ļ–ĺ–≤ –į—É—Ā–ļ—É–Ľ—Ć—ā–į—Ü–ł–ł, –ł–Ĺ–ī–ł–≤–ł–ī—É–į–Ľ—Ć–Ĺ—č—Ö –ĺ—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–Ķ–Ļ –∑—Ä–Ķ–Ĺ–ł—Ź –ł —Ā–Ľ—É—Ö–į, —Ā—É–Ī—ä–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–Ļ –ĺ—Ü–Ķ–Ĺ–ļ–ł –Ņ—Ä–ł –į—É—Ā–ļ—É–Ľ—Ć—ā–į—Ü–ł–ł. –≠–Ľ–Ķ–ļ—ā—Ä–ĺ–Ĺ–Ĺ—č–Ķ –Ņ—Ä–ł–Ī–ĺ—Ä—č – –Ņ–ĺ–Ľ—É–į–≤—ā–ĺ–ľ–į—ā–ł—á–Ķ—Ā–ļ–ł–Ķ –ł –į–≤—ā–ĺ–ľ–į—ā–ł—á–Ķ—Ā–ļ–ł–Ķ —ā–ĺ–Ĺ–ĺ–ľ–Ķ—ā—Ä—č, –ł—Ā–Ņ–ĺ–Ľ—Ć–∑—É—é—Č–ł–Ķ –ĺ—Ā—Ü–ł–Ľ–Ľ–ĺ–ľ–Ķ—ā—Ä–ł—á–Ķ—Ā–ļ–ł–Ļ –ľ–Ķ—ā–ĺ–ī –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź – –Ī–ĺ–Ľ—Ć—ą–Ķ –Ņ–ĺ–ī—Ö–ĺ–ī—Ź—ā –ī–Ľ—Ź —Ā–į–ľ–ĺ—Ā—ā–ĺ—Ź—ā–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ź–Ē, —ā.–ļ. –ľ–ĺ–≥—É—ā –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į—ā—Ć—Ā—Ź –≤—Ā–Ķ–ľ–ł –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į–ľ–ł, –Ĺ–Ķ–∑–į–≤–ł—Ā–ł–ľ–ĺ –ĺ—ā –Ĺ–į–Ľ–ł—á–ł—Ź –Ĺ–į–≤—č–ļ–ĺ–≤ –į—É—Ā–ļ—É–Ľ—Ć—ā–į—Ü–ł–ł –ł–Ľ–ł —Ā–ĺ—Ā—ā–ĺ—Ź–Ĺ–ł—Ź –∑—Ä–Ķ–Ĺ–ł—Ź –ł —Ā–Ľ—É—Ö–į. –ü–ĺ–Ľ—É–į–≤—ā–ĺ–ľ–į—ā–ł—á–Ķ—Ā–ļ–ł–Ķ —ć–Ľ–Ķ–ļ—ā—Ä–ĺ–Ĺ–Ĺ—č–Ķ –Ņ—Ä–ł–Ī–ĺ—Ä—č –Ĺ–Ķ —É—Ā—ā—Ä–į–Ĺ—Ź—é—ā –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ—Ā—ā–ł —Ā–į–ľ–ĺ—Ā—ā–ĺ—Ź—ā–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –Ĺ–į–≥–Ĺ–Ķ—ā–į–Ĺ–ł—Ź –≤–ĺ–∑–ī—É—Ö–į –≤ –ľ–į–Ĺ–∂–Ķ—ā—É, —á—ā–ĺ –ľ–ĺ–∂–Ķ—ā –Ņ—Ä–ł–≤–Ķ—Ā—ā–ł –ļ –∑–į–≤—č—ą–Ķ–Ĺ–ł—é –ź–Ē –Ĺ–į 10–15 –ľ–ľ —Ä—ā.—Ā—ā.
–ě–Ņ—č—ā –Ņ–ĺ–ļ–į–∑—č–≤–į–Ķ—ā, —á—ā–ĺ –ĺ–Ņ—ā–ł–ľ–į–Ľ—Ć–Ĺ—č–ľ–ł –ī–Ľ—Ź —Ā–į–ľ–ĺ—Ā—ā–ĺ—Ź—ā–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ź–Ē —Ź–≤–Ľ—Ź—é—ā—Ā—Ź —Ā–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ—č–Ķ –ĺ—Ā—Ü–ł–Ľ–Ľ–ĺ–ľ–Ķ—ā—Ä–ł—á–Ķ—Ā–ļ–ł–Ķ –į–≤—ā–ĺ–ľ–į—ā–ł—á–Ķ—Ā–ļ–ł–Ķ –į–Ņ–Ņ–į—Ä–į—ā—č —Ā –Ņ–Ľ–Ķ—á–Ķ–≤–ĺ–Ļ –ľ–į–Ĺ–∂–Ķ—ā–ĺ–Ļ. –í–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā—Ć –∑–į–Ņ–ĺ–ľ–ł–Ĺ–į–Ĺ–ł—Ź, —Ö—Ä–į–Ĺ–Ķ–Ĺ–ł—Ź, —Ä–į—Ā–Ņ–Ķ—á–į—ā—č–≤–į–Ĺ–ł—Ź –ł –ī–ł—Ā—ā–į–Ĺ—Ü–ł–ĺ–Ĺ–Ĺ–ĺ–Ļ –Ņ–Ķ—Ä–Ķ–ī–į—á–ł –ī–į–Ĺ–Ĺ—č—Ö –ĺ –≤–Ķ–Ľ–ł—á–ł–Ĺ–į—Ö –ź–Ē – –ļ–į–ļ, –Ĺ–į–Ņ—Ä–ł–ľ–Ķ—Ä, –≤ –ľ–ĺ–ī–Ķ–Ľ–ł OMRON M10–IT, —Ā–ĺ–≤–ľ–Ķ—Ā—ā–ł–ľ–ĺ–Ļ —Ā –ü–ö, – –∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –ĺ–Ī–Ľ–Ķ–≥—á–į–Ķ—ā –Ņ–Ķ—Ä–Ķ–Ĺ–ĺ—Ā —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤ –≤ –Ņ—Ä–ĺ—ā–ĺ–ļ–ĺ–Ľ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź –ł —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –ī–ĺ–Ņ–ĺ–Ľ–Ĺ–ł—ā–Ķ–Ľ—Ć–Ĺ—č–ľ –Ņ—Ä–Ķ–ł–ľ—É—Č–Ķ—Ā—ā–≤–ĺ–ľ. –í—Ä–į—á –ľ–ĺ–∂–Ķ—ā –ĺ–Ī—ä–Ķ–ļ—ā–ł–≤–Ĺ–ĺ –ĺ—Ü–Ķ–Ĺ–ł—ā—Ć –≤—Ā–Ķ –≤–Ķ–Ľ–ł—á–ł–Ĺ—č –ź–Ē, –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ—č–Ķ –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–ľ –≤ –ī–ĺ–ľ–į—ą–Ĺ–ł—Ö —É—Ā–Ľ–ĺ–≤–ł—Ź—Ö –Ņ–ĺ—Ā–Ľ–Ķ –Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź. –í –Ĺ–į—Ā—ā–ĺ—Ź—Č–Ķ–Ķ –≤—Ä–Ķ–ľ—Ź –≤ —Ä—Ź–ī–Ķ –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ł—Ö —É—á—Ä–Ķ–∂–ī–Ķ–Ĺ–ł–Ļ –į–ļ—ā–ł–≤–Ĺ–ĺ —Ä–į–∑–≤–ł–≤–į—é—ā—Ā—Ź –ľ–Ķ—ā–ĺ–ī—č –ī–ł—Ā—ā–į–Ĺ—Ü–ł–ĺ–Ĺ–Ĺ–ĺ–Ļ –Ņ–Ķ—Ä–Ķ–ī–į—á–ł –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ł—Ö –ī–į–Ĺ–Ĺ—č—Ö, –≤ —á–į—Ā—ā–Ĺ–ĺ—Ā—ā–ł –≠–ö–ď, —É—Ä–ĺ–≤–Ĺ–Ķ–Ļ –ź–Ē, —ć—Ö–ĺ–ļ–į—Ä–ī–ł–ĺ–≥—Ä–į–ľ–ľ—č –ł —ā.–ī., —á—ā–ĺ –Ņ–ĺ–∑–≤–ĺ–Ľ—Ź–Ķ—ā –ĺ—Ā—É—Č–Ķ—Ā—ā–≤–Ľ—Ź—ā—Ć –ļ–≤–į–Ľ–ł—Ą–ł—Ü–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–Ķ –ļ–ĺ–Ĺ—Ā—É–Ľ—Ć—ā–į—Ü–ł–ł —Ā–Ņ–Ķ—Ü–ł–į–Ľ–ł—Ā—ā–ĺ–≤ –Ĺ–į —Ä–į—Ā—Ā—ā–ĺ—Ź–Ĺ–ł–ł, –ĺ–Ņ–Ķ—Ä–į—ā–ł–≤–Ĺ–ĺ —Ä–Ķ—ą–į—ā—Ć –≤–ĺ–Ņ—Ä–ĺ—Ā—č –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–ł –ł –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź, –į —ā–į–ļ–∂–Ķ —ć–ļ–ĺ–Ĺ–ĺ–ľ–ł—ā—Ć –≤—Ä–Ķ–ľ—Ź –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö, –ł–∑–Ī–Ķ–≥–į—Ź –ī–ĺ–Ņ–ĺ–Ľ–Ĺ–ł—ā–Ķ–Ľ—Ć–Ĺ—č—Ö –≤–ł–∑–ł—ā–ĺ–≤ –≤ –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ł–Ķ —É—á—Ä–Ķ–∂–ī–Ķ–Ĺ–ł—Ź.
–°–ĺ–≤–ľ–Ķ—Ā—ā–Ĺ–ĺ —Ā –Ņ—Ä–ĺ—Ą. –ź.–Ě. –†–ĺ–≥–ĺ–∑–ĺ–Ļ –ľ—č —Ä–į—Ā–Ņ–ĺ–Ľ–į–≥–į–Ķ–ľ —Ā–ĺ–Ī—Ā—ā–≤–Ķ–Ĺ–Ĺ—č–ľ –ĺ–Ņ—č—ā–ĺ–ľ –ī–ł—Ā—ā–į–Ĺ—Ü–ł–ĺ–Ĺ–Ĺ–ĺ–≥–ĺ –ī–ł–Ĺ–į–ľ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź –∑–į —É—Ä–ĺ–≤–Ĺ–Ķ–ľ –ź–Ē –Ņ—Ä–ł –Ľ–Ķ—á–Ķ–Ĺ–ł–ł –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –≤ –į–ľ–Ī—É–Ľ–į—ā–ĺ—Ä–Ĺ—č—Ö —É—Ā–Ľ–ĺ–≤–ł—Ź—Ö. –í –Ņ–ł–Ľ–ĺ—ā–Ĺ–ĺ–ľ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–ł –Ņ—Ä–ł–Ĺ—Ź–Ľ–ł —É—á–į—Ā—ā–ł–Ķ 10 –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –ź–ď, –Ņ–Ķ—Ä–Ķ–ī–į–≤–į–≤—ą–ł—Ö –ĺ–Ņ–Ķ—Ä–į—ā–ł–≤–Ĺ–ĺ –Ņ–ĺ —ā–Ķ–Ľ–Ķ—Ą–ĺ–Ĺ—É –ł–Ĺ—Ą–ĺ—Ä–ľ–į—Ü–ł—é –ĺ –≤–Ķ–Ľ–ł—á–ł–Ĺ–į—Ö –ź–Ē –ł–∑ –Ņ–į–ľ—Ź—ā–ł –Ņ—Ä–ł–Ī–ĺ—Ä–į –≤ —Ā–Ņ–Ķ—Ü–ł–į–Ľ—Ć–Ĺ—č–Ļ –ĺ—Ä–≥–į–Ĺ–ł–∑–ĺ–≤–į–Ĺ–Ĺ—č–Ļ –ī–ł—Ā–Ņ–Ķ—ā—á–Ķ—Ä—Ā–ļ–ł–Ļ –Ņ—É–Ĺ–ļ—ā –Ľ–Ķ—á–į—Č–Ķ–ľ—É –≤—Ä–į—á—É. –≠—ā–ĺ –Ņ–ĺ–∑–≤–ĺ–Ľ–ł–Ľ–ĺ –≤–Ķ—Ā—ā–ł –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ć –∑–į —É—Ä–ĺ–≤–Ĺ–Ķ–ľ –ź–Ē –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į –ł –ĺ—Ā—É—Č–Ķ—Ā—ā–≤–Ľ—Ź—ā—Ć –ļ–ĺ—Ä—Ä–Ķ–ļ—Ü–ł—é –Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–Ĺ–ĺ–Ļ —Ä–į–Ĺ–Ķ–Ķ –į–Ĺ—ā–ł–≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł–≤–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł –Ņ—Ä–ł –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ—Ā—ā–ł, —á—ā–ĺ –≤ –ļ–ĺ–Ĺ–Ķ—á–Ĺ–ĺ–ľ —Ā—á–Ķ—ā–Ķ –Ņ–ĺ–≤—č—Ā–ł–Ľ–ĺ —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź. –Ę–į–ļ–ł–ľ –ĺ–Ī—Ä–į–∑–ĺ–ľ, –Ĺ–į —Ā–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–ĺ–ľ —ć—ā–į–Ņ–Ķ —Ą–ĺ—Ä–ľ–ł—Ä—É–Ķ—ā—Ā—Ź –Ĺ–ĺ–≤—č–Ļ –Ņ–ĺ–ī—Ö–ĺ–ī —Ā –ī–ł—Ā—ā–į–Ĺ—Ü–ł–ĺ–Ĺ–Ĺ—č–ľ –ī–ł–Ĺ–į–ľ–ł—á–Ķ—Ā–ļ–ł–ľ –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ–Ķ–ľ –∑–į —É—Ä–ĺ–≤–Ĺ–Ķ–ľ –ź–Ē, —Ü–Ķ–Ľ—Ć –ļ–ĺ—ā–ĺ—Ä–ĺ–≥–ĺ –≤ –ļ–ĺ–Ĺ–Ķ—á–Ĺ–ĺ–ľ —Ā—á–Ķ—ā–Ķ –Ņ–ĺ–≤—č—Ā–ł—ā—Ć —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –ź–ď. –Ę–Ķ–Ľ–Ķ–ľ–Ķ—ā—Ä–ł—á–Ķ—Ā–ļ–ł–Ķ —Ü–Ķ–Ĺ—ā—Ä—č, –ļ–ĺ—ā–ĺ—Ä—č–Ķ –Ņ–ĺ–∑–≤–ĺ–Ľ—Ź—é—ā –ĺ–Ī–Ķ—Ā–Ņ–Ķ—á–ł—ā—Ć —Ä–Ķ–≥—É–Ľ—Ź—Ä–Ĺ—č–Ļ –ĺ–Ī–ľ–Ķ–Ĺ –ł–Ĺ—Ą–ĺ—Ä–ľ–į—Ü–ł–Ķ–Ļ –ľ–Ķ–∂–ī—É –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–ľ –ł –≤—Ä–į—á–ĺ–ľ –Ī–Ķ–∑ —É–≤–Ķ–Ľ–ł—á–Ķ–Ĺ–ł—Ź –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–į –≤–ł–∑–ł—ā–ĺ–≤ –≤ –Ľ–Ķ—á–Ķ–Ī–Ĺ–ĺ–Ķ —É—á—Ä–Ķ–∂–ī–Ķ–Ĺ–ł–Ķ, —É–∂–Ķ —Ā–ĺ–∑–ī–į–Ĺ—č –ł —Ą—É–Ĺ–ļ—Ü–ł–ĺ–Ĺ–ł—Ä—É—é—ā –≤ —Ä—Ź–ī–Ķ –Ķ–≤—Ä–ĺ–Ņ–Ķ–Ļ—Ā–ļ–ł—Ö —Ā—ā—Ä–į–Ĺ, –≤ –Į–Ņ–ĺ–Ĺ–ł–ł, –į–ļ—ā–ł–≤–Ĺ–ĺ –Ī—É–ī—É—ā —Ā–ĺ–∑–ī–į–≤–į—ā—Ć—Ā—Ź –ĺ–Ĺ–ł –ł –≤ –Ĺ–į—ą–Ķ–Ļ —Ā—ā—Ä–į–Ĺ–Ķ.
–ė–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ķ –ź–Ē –Ĺ–į –∑–į–Ņ—Ź—Ā—ā—Ć–Ķ —Ā –Ņ–ĺ–ľ–ĺ—Č—Ć—é —Ā–Ņ–Ķ—Ü–ł–į–Ľ—Ć–Ĺ—č—Ö –Ņ–ĺ—Ä—ā–į—ā–ł–≤–Ĺ—č—Ö –Ņ—Ä–ł–Ī–ĺ—Ä–ĺ–≤ –Ņ—Ä–ł–≤–Ľ–Ķ–ļ–į–Ķ—ā –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ —É–ī–ĺ–Ī—Ā—ā–≤–ĺ–ľ –ł—Ö –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł—Ź –ł –Ľ—É—á—ą–Ķ–Ļ –Ņ–Ķ—Ä–Ķ–Ĺ–ĺ—Ā–ł–ľ–ĺ—Ā—ā—Ć—é –Ņ—Ä–ĺ—Ü–Ķ–ī—É—Ä—č –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –Ņ—Ä–ł –≤—č—Ā–ĺ–ļ–ĺ–ľ –ź–Ē. –°–Ľ–Ķ–ī—É–Ķ—ā —Ā–ļ–į–∑–į—ā—Ć, —á—ā–ĺ —ā–ĺ—á–Ĺ–ĺ—Ā—ā—Ć –Ņ—Ä–ł –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–ł –ź–Ē –∑–į–Ņ—Ź—Ā—ā–Ĺ—č–ľ–ł –Ņ—Ä–ł–Ī–ĺ—Ä–į–ľ–ł –∑–į–≤–ł—Ā–ł—ā –ĺ—ā –Ņ—Ä–į–≤–ł–Ľ—Ć–Ĺ–ĺ–≥–ĺ –Ņ–ĺ–Ľ–ĺ–∂–Ķ–Ĺ–ł—Ź —Ä—É–ļ–ł –≤–ĺ –≤—Ä–Ķ–ľ—Ź –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź – –∑–į–Ņ—Ź—Ā—ā—Ć–Ķ –ī–ĺ–Ľ–∂–Ĺ–ĺ –Ĺ–į—Ö–ĺ–ī–ł—ā—Ć—Ā—Ź –Ĺ–į —É—Ä–ĺ–≤–Ĺ–Ķ —Ā–Ķ—Ä–ī—Ü–į –≤ –Ĺ–Ķ–Ĺ–į–Ņ—Ä—Ź–∂–Ķ–Ĺ–Ĺ–ĺ–ľ —Ā–ĺ—Ā—ā–ĺ—Ź–Ĺ–ł–ł. –ü–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł–Ķ –ľ–ĺ–ī–Ķ–Ľ–ł –Ņ—Ä–ł–Ī–ĺ—Ä–ĺ–≤ —Ā—ā–į–Ľ–ł –ĺ—Ā–Ĺ–į—Č–į—ā—Ć—Ā—Ź —Ā–Ņ–Ķ—Ü–ł–į–Ľ—Ć–Ĺ—č–ľ–ł –ī–į—ā—á–ł–ļ–į–ľ–ł –Ņ–ĺ–Ľ–ĺ–∂–Ķ–Ĺ–ł—Ź —Ä—É–ļ–ł (–Ĺ–į–Ņ—Ä–ł–ľ–Ķ—Ä, Advanced Positioning Sensor – APS –≤ –Ņ—Ä–ł–Ī–ĺ—Ä–į—Ö OMRON), –Ī–Ľ–ĺ–ļ–ł—Ä—É—é—Č–ł–ľ–ł –Ĺ–į—á–į–Ľ–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ī–ĺ «–Ņ—Ä–į–≤–ł–Ľ—Ć–Ĺ–ĺ–≥–ĺ» —Ä–į–∑–ľ–Ķ—Č–Ķ–Ĺ–ł—Ź –Ņ—Ä–ł–Ī–ĺ—Ä–į –ĺ—ā–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ —É—Ä–ĺ–≤–Ĺ—Ź —Ā–Ķ—Ä–ī—Ü–į, —á—ā–ĺ –Ņ–ĺ–≤—č—Ā–ł–Ľ–ĺ —ā–ĺ—á–Ĺ–ĺ—Ā—ā—Ć –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź. –ó–į–Ņ—Ź—Ā—ā–Ĺ—č–Ķ –Ņ—Ä–ł–Ī–ĺ—Ä—č –Ņ—Ä–ł —Ā–ĺ–Ī–Ľ—é–ī–Ķ–Ĺ–ł–ł –ł–Ĺ—Ā—ā—Ä—É–ļ—Ü–ł–ł –ł –ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ–ľ –ĺ–Ņ—č—ā–Ķ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł—Ź –ľ–ĺ–≥—É—ā –Ņ—Ä–ł–ľ–Ķ–Ĺ—Ź—ā—Ć—Ā—Ź –≤ —Ä—Ź–ī–Ķ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö —Ā–ł—ā—É–į—Ü–ł–Ļ, –ļ–ĺ–≥–ī–į –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ —Ā—Ä–ĺ—á–Ĺ–ĺ –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–ł—ā—Ć —É—Ä–ĺ–≤–Ķ–Ĺ—Ć –ź–Ē – –Ņ—Ä–ł –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–ľ –ļ—Ä–ł–∑–Ķ, –≤ —É—Ā–Ľ–ĺ–≤–ł—Ź—Ö —Ä–į–Ī–ĺ—á–Ķ–≥–ĺ –ī–Ĺ—Ź, –ļ–ĺ–ľ–į–Ĺ–ī–ł—Ä–ĺ–≤–ĺ–ļ –ł –ī—Ä—É–≥–ł—Ö –Ĺ–Ķ—Ā—ā–į—Ü–ł–ĺ–Ĺ–į—Ä–Ĺ—č—Ö —Ā–ł—ā—É–į—Ü–ł—Ź—Ö, –į —ā–į–ļ–∂–Ķ —É –Ľ–ł—Ü —Ā –Ī–ĺ–Ľ—Ć—ą–ĺ–Ļ –ĺ–ļ—Ä—É–∂–Ĺ–ĺ—Ā—ā—Ć—é –Ņ–Ľ–Ķ—á–į –ł –Ņ–Ľ–ĺ—Ö–ĺ–Ļ –Ņ–Ķ—Ä–Ķ–Ĺ–ĺ—Ā–ł–ľ–ĺ—Ā—ā—Ć—é –ļ–ĺ–ľ–Ņ—Ä–Ķ—Ā—Ā–ł–ł –Ņ–Ľ–Ķ—á–į.
–ü—Ä–ł –į–Ĺ–į–Ľ–ł–∑–Ķ –ī–į–Ĺ–Ĺ—č—Ö, –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ–Ĺ—č—Ö –ľ–Ķ—ā–ĺ–ī–ĺ–ľ –°–ö–ź–Ē, –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ —É—á–ł—ā—č–≤–į—ā—Ć —Ä—Ź–ī —Ą–į–ļ—ā–ĺ—Ä–ĺ–≤. –í —Ā–ĺ–Ī—Ā—ā–≤–Ķ–Ĺ–Ĺ—č—Ö –Ĺ–į–Ī–Ľ—é–ī–Ķ–Ĺ–ł—Ź—Ö –Ī—č–Ľ–ĺ –ĺ—ā–ľ–Ķ—á–Ķ–Ĺ–ĺ, —á—ā–ĺ –Ņ–Ķ—Ä–≤—č–Ķ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ł–∑ –ļ–į–∂–ī–ĺ–Ļ —Ā–Ķ—Ä–ł–ł –∑–į–ľ–Ķ—Ä–ĺ–≤ —É —á–į—Ā—ā–ł –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ź–ď –∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ņ—Ä–Ķ–≤—č—ą–į—é—ā –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–ł–Ķ – —ā–į–ļ –Ĺ–į–∑—č–≤–į–Ķ–ľ—č–Ļ —ć—Ą—Ą–Ķ–ļ—ā –Ņ–Ķ—Ä–≤–ĺ–≥–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź. –Ď–ĺ–Ľ–Ķ–Ķ –≤—č—Ä–į–∂–Ķ–Ĺ —Ą–Ķ–Ĺ–ĺ–ľ–Ķ–Ĺ –ī–Ľ—Ź –°–ź–Ē, —á–Ķ–ľ –ī–Ľ—Ź –Ē–ź–Ē. –ö—Ä–ĺ–ľ–Ķ —ā–ĺ–≥–ĺ, –į–Ĺ–į–Ľ–ł–∑ –ľ–Ĺ–ĺ–≥–ĺ–ī–Ĺ–Ķ–≤–Ĺ—č—Ö –ī–į–Ĺ–Ĺ—č—Ö (–≤ –Ĺ–į—ą–Ķ–Ļ —Ä–į–Ī–ĺ—ā–Ķ 12–14 –Ĺ–Ķ–ī.) –Ņ–ĺ–ļ–į–∑–į–Ľ —É—Ā—ā–ĺ–Ļ—á–ł–≤–ĺ—Ā—ā—Ć «—ć—Ą—Ą–Ķ–ļ—ā–į –Ņ–Ķ—Ä–≤–ĺ–≥–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź» —É —Ä—Ź–ī–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö (—Ä–ł—Ā. 1). –ź–Ĺ–į–Ľ–ł–∑ –≤–∑–į–ł–ľ–ĺ—Ā–≤—Ź–∑–ł –ī–į–Ĺ–Ĺ—č—Ö –°–ö–ź–Ē —Ā –ł–Ĺ–ī–Ķ–ļ—Ā–ĺ–ľ –ľ–į—Ā—Ā—č –ľ–ł–ĺ–ļ–į—Ä–ī–į –Ľ–Ķ–≤–ĺ–≥–ĺ –∂–Ķ–Ľ—É–ī–ĺ—á–ļ–į (–ė–ú–ú–õ–Ė) –≤—č—Ź–≤–ł–Ľ –Ķ–Ķ –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–Ķ –Ņ—Ä–ł –ĺ—Ä–ł–Ķ–Ĺ—ā–į—Ü–ł–ł –Ĺ–į –Ņ–Ķ—Ä–≤—č–Ķ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź, –≤ —ā–ĺ –≤—Ä–Ķ–ľ—Ź –ļ–į–ļ –Ņ—Ä–ł –ł—Ā–ļ–Ľ—é—á–Ķ–Ĺ–ł–ł –Ņ–Ķ—Ä–≤–ĺ–≥–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ł–∑ –į–Ĺ–į–Ľ–ł–∑–į –≤—č—Ź–≤–Ľ–Ķ–Ĺ–į –ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–į—Ź –Ņ–ĺ–Ľ–ĺ–∂–ł—ā–Ķ–Ľ—Ć–Ĺ–į—Ź –ļ–ĺ—Ä—Ä–Ķ–Ľ—Ź—Ü–ł–ĺ–Ĺ–Ĺ–į—Ź —Ā–≤—Ź–∑—Ć –°–ź–Ē.
–¶–Ķ–Ľ–Ķ—Ā–ĺ–ĺ–Ī—Ä–į–∑–Ĺ–ĺ –≤—č–Ņ–ĺ–Ľ–Ĺ–Ķ–Ĺ–ł–Ķ –Ĺ–Ķ –ľ–Ķ–Ĺ–Ķ–Ķ 2 –∑–į–ľ–Ķ—Ä–ĺ–≤ –Ņ—Ä–ł –ļ–į–∂–ī–ĺ–ľ —Ü–ł–ļ–Ľ–Ķ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ļ –ź–Ē, –į –Ņ—Ä–ł –≤—č—Ā–ĺ–ļ–ĺ–Ļ —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł —Ä–į—Ā—Ö–ĺ–∂–ī–Ķ–Ĺ–ł—Ź –ľ–Ķ–∂–ī—É –Ņ–ĺ—Ā–Ľ–Ķ–ī–ĺ–≤–į—ā–Ķ–Ľ—Ć–Ĺ—č–ľ–ł –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź–ľ–ł (–Ī–ĺ–Ľ–Ķ–Ķ 10 –ľ–ľ –ī–Ľ—Ź –°–ź–Ē –ł 5 –ľ–ľ –ī–Ľ—Ź –Ē–ź–Ē) – –ī–ĺ 3–4 –∑–į–ľ–Ķ—Ä–ĺ–≤ (–ī–ĺ –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ–ł—Ź —Ā–ĺ–≤–Ņ–į–ī–Ķ–Ĺ–ł—Ź –ľ–Ķ–∂–ī—É –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź–ľ–ł –≤ –Ņ—Ä–Ķ–ī–Ķ–Ľ–į—Ö 5 –ľ–ľ —Ä—ā.—Ā—ā., –Ĺ–ĺ –Ĺ–Ķ –Ī–ĺ–Ľ–Ķ–Ķ 4 —Ä–į–∑, –Ķ—Ā–Ľ–ł —Ā–ĺ–≤–Ņ–į–ī–į—é—Č–ł–Ķ –∑–Ĺ–į—á–Ķ–Ĺ–ł—Ź –ź–Ē –Ņ–ĺ–Ľ—É—á–ł—ā—Ć –Ĺ–Ķ —É–ī–į–Ķ—ā—Ā—Ź) —Ā –ł–Ĺ—ā–Ķ—Ä–≤–į–Ľ–ĺ–ľ –ľ–Ķ–∂–ī—É –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź–ľ–ł –Ĺ–Ķ –ľ–Ķ–Ĺ–Ķ–Ķ 1 –ľ–ł–Ĺ. –Ē–į–Ĺ–Ĺ—č–Ķ 1––≥–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī—É–Ķ—ā—Ā—Ź –ł—Ā–ļ–Ľ—é—á–į—ā—Ć –ł–∑ –į–Ĺ–į–Ľ–ł–∑–į (—Ä–ł—Ā. 1).
–£—Ā—ā–į–Ĺ–ĺ–≤–Ľ–Ķ–Ĺ–ĺ, —á—ā–ĺ –ī–Ľ—Ź –ľ–Ķ—ā–ĺ–ī–į –°–ö–ź–Ē —Ö–į—Ä–į–ļ—ā–Ķ—Ä–Ĺ–į –ľ–Ķ–Ĺ–Ķ–Ķ –≤—č—Ä–į–∂–Ķ–Ĺ–Ĺ–į—Ź –Ņ–ĺ–ī–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć —Ä–Ķ–į–ļ—Ü–ł—Ź–ľ —ā—Ä–Ķ–≤–ĺ–≥–ł, —á—ā–ĺ –Ī–Ķ—Ā—Ā–Ņ–ĺ—Ä–Ĺ–ĺ —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –ī–ĺ—Ā—ā–ĺ–ł–Ĺ—Ā—ā–≤–ĺ–ľ –ľ–Ķ—ā–ĺ–ī–į, –≤ —Ā–≤—Ź–∑–ł —Ā —á–Ķ–ľ –≤ –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–Ķ –≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł–≤–Ĺ—č—Ö —Ä–Ķ–į–ļ—Ü–ł–Ļ —É –≥–ł–Ņ–Ķ—Ä—Ä–Ķ–į–ļ—ā–ĺ—Ä–ĺ–≤, –≤ —á–į—Ā—ā–Ĺ–ĺ—Ā—ā–ł –Ņ—Ä–ł –Ņ–ĺ–ī–ĺ–∑—Ä–Ķ–Ĺ–ł–ł –Ĺ–į «–≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł—é –Ī–Ķ–Ľ–ĺ–≥–ĺ —Ö–į–Ľ–į—ā–į» –ł —Ä–Ķ–į–ļ—Ü–ł—é –Ĺ–į «–Ī–Ķ–Ľ—č–Ļ —Ö–į–Ľ–į—ā», –į —ā–į–ļ–∂–Ķ –Ņ—Ä–ł –ī–ł—Ą—Ą–Ķ—Ä–Ķ–Ĺ—Ü–ł–į–Ľ—Ć–Ĺ–ĺ–Ļ –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–Ķ –Ĺ–ĺ—Ä–ľ–ĺ—ā–Ķ–Ĺ–∑–ł–ł, –Ņ–ĺ–≥—Ä–į–Ĺ–ł—á–Ĺ–ĺ–Ļ –ź–ď –ł –ź–ď –Ľ–į–Ī–ł–Ľ—Ć–Ĺ–ĺ–≥–ĺ —ā–Ķ—á–Ķ–Ĺ–ł—Ź –ĺ–Ĺ –ľ–ĺ–∂–Ķ—ā –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į—ā—Ć—Ā—Ź –Ĺ–į—Ä–į–≤–Ĺ–Ķ —Ā –ľ–Ķ—ā–ĺ–ī–ĺ–ľ –°–ú–ź–Ē.
–Ě–į—ą–ł —Ā–ĺ–Ī—Ā—ā–≤–Ķ–Ĺ–Ĺ—č–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź –Ņ–ĺ–ļ–į–∑–į–Ľ–ł, —á—ā–ĺ —É –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ź–ď –Ĺ–į–Ī–Ľ—é–ī–į—é—ā—Ā—Ź —Ā–ĺ–Ņ–ĺ—Ā—ā–į–≤–ł–ľ—č–Ķ –≤–Ķ–Ľ–ł—á–ł–Ĺ—č –ź–Ē, –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ–Ĺ—č–Ķ –ľ–Ķ—ā–ĺ–ī–ĺ–ľ –°–ö–ź–Ē –ł –°–ú–ź–Ē, –∑–į –ł—Ā–ļ–Ľ—é—á–Ķ–Ĺ–ł–Ķ–ľ –Ľ–ł—Ü —Ā –į–ļ—ā–ł–≤–Ĺ—č–ľ —ā—Ä—É–ī–ĺ–≤—č–ľ –ī–Ĺ–Ķ–ľ, —É –ļ–ĺ—ā–ĺ—Ä—č—Ö –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł—Ź —Ä–į–Ī–ĺ—á–Ķ–≥–ĺ –ī–Ĺ—Ź –Ĺ–Ķ –ľ–ĺ–∂–Ķ—ā –Ī—č—ā—Ć –≤—č—Ź–≤–Ľ–Ķ–Ĺ–į —Ā –Ņ–ĺ–ľ–ĺ—Č—Ć—é –°–ö–ź–Ē.
–£ —á–į—Ā—ā–ł –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –Ĺ–į —Ą–ĺ–Ĺ–Ķ –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–ł—Ź —ā–Ķ—Ä–į–Ņ–ł–ł –Ĺ–į–Ī–Ľ—é–ī–į–Ľ–ł—Ā—Ć –≤—č—Ä–į–∂–Ķ–Ĺ–Ĺ—č–Ķ —Ā–Ņ–ĺ–Ĺ—ā–į–Ĺ–Ĺ—č–Ķ —Ä–ł—ā–ľ–ł—á–Ķ—Ā–ļ–ł–Ķ —ć–Ņ–ł–∑–ĺ–ī—č –Ņ–ĺ–ī—ä–Ķ–ľ–į –ł –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–Ķ–≥–ĺ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł—Ź –ź–Ē –Ņ—Ä–ĺ–ī–ĺ–Ľ–∂–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā—Ć—é –Ņ–ĺ 2–4 –Ĺ–Ķ–ī. (–≤—č—Ä–į–∂–Ķ–Ĺ–Ĺ–į—Ź «—Ä–ł—ā–ľ–ł–ļ–į» –ź–Ē) (—Ä–ł—Ā. 2). –ü—Ä–ł—á–Ķ–ľ —ć—ā–ł —ć–Ņ–ł–∑–ĺ–ī—č —á–Ķ—ā–ļ–ĺ –≤—č—Ź–≤–Ľ—Ź—é—ā—Ā—Ź –Ņ—Ä–ł 7––ī–Ĺ–Ķ–≤–Ĺ–ĺ–ľ —É—Ā—Ä–Ķ–ī–Ĺ–Ķ–Ĺ–ł–ł. –≠—ā–ĺ—ā —Ą–į–ļ—ā –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ —É—á–ł—ā—č–≤–į—ā—Ć –Ņ—Ä–ł –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–ł–ł –į–Ĺ—ā–ł–≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł–≤–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł.
–Ě–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ –ĺ–Ī—É—á–Ķ–Ĺ–ł–Ķ –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į –Ĺ–į–≤—č–ļ–į–ľ –ļ–ĺ—Ä—Ä–Ķ–ļ—ā–Ĺ–ĺ–≥–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ź–Ē. –Ē–Ľ—Ź –Ņ–ĺ–Ľ—É–į–≤—ā–ĺ–ľ–į—ā–ł—á–Ķ—Ā–ļ–ł—Ö –Ņ—Ä–ł–Ī–ĺ—Ä–ĺ–≤ —ć—ā–ĺ —Ā–≤–ĺ–ī–ł—ā—Ā—Ź –ļ —Ä–į–∑—ä—Ź—Ā–Ĺ–Ķ–Ĺ–ł—é –ł–Ĺ—Ā—ā—Ä—É–ļ—Ü–ł–ł, —É—ā–ĺ—á–Ĺ–Ķ–Ĺ–ł—é –ĺ–Ņ—ā–ł–ľ–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ —Ä–į–∑–ľ–Ķ—Ä–į –ľ–į–Ĺ–∂–Ķ—ā—č, –ł–Ĺ—Ā—ā—Ä—É–ļ—ā–į–∂—É –ĺ—ā–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ņ–ĺ–Ľ–ĺ–∂–Ķ–Ĺ–ł—Ź —ā–Ķ–Ľ–į –ł —Ä—É–ļ–ł –≤ –ľ–ĺ–ľ–Ķ–Ĺ—ā –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź, –ļ—Ä–į—ā–Ĺ–ĺ—Ā—ā–ł –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź, –Ņ—Ä–į–≤–ł–Ľ –∑–į–Ņ–ĺ–Ľ–Ĺ–Ķ–Ĺ–ł—Ź –ī–Ĺ–Ķ–≤–Ĺ–ł–ļ–į, –≤—Ä–Ķ–ľ–Ķ–Ĺ–ł –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź. –Ē–Ľ—Ź –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤, –ł—Ā–Ņ–ĺ–Ľ—Ć–∑—É—é—Č–ł—Ö —ā—Ä–į–ī–ł—Ü–ł–ĺ–Ĺ–Ĺ—č–Ķ –Ņ—Ä–ł–Ī–ĺ—Ä—č –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź –ź–Ē, –ī–ĺ–Ņ–ĺ–Ľ–Ĺ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ –ĺ–∑–Ĺ–į–ļ–ĺ–ľ–Ľ–Ķ–Ĺ–ł–Ķ —Ā –Ņ—Ä–į–≤–ł–Ľ–į–ľ–ł –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –Ņ–ĺ –ö–ĺ—Ä–ĺ—ā–ļ–ĺ–≤—É –ł —Ö–į—Ä–į–ļ—ā–Ķ—Ä–Ĺ—č–ľ–ł –ĺ—ą–ł–Ī–ļ–į–ľ–ł. –Ė–Ķ–Ľ–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ –ĺ–Ī–Ķ—Ā–Ņ–Ķ—á–ł–≤–į—ā—Ć –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤ —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤—É—é—Č–ł–ľ–ł –ľ–Ķ—ā–ĺ–ī–ł—á–Ķ—Ā–ļ–ł–ľ–ł —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł—Ź–ľ–ł –ł –Ņ—Ä–ĺ–≤–ĺ–ī–ł—ā—Ć –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ć–Ĺ—č–Ķ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ź–Ē –≤ –Ņ—Ä–ł—Ā—É—ā—Ā—ā–≤–ł–ł –≤—Ä–į—á–į/–ľ–Ķ–ī—Ā–Ķ—Ā—ā—Ä—č.
–°–Ľ–Ķ–ī—É–Ķ—ā –ĺ—ā–ī–į–≤–į—ā—Ć –Ņ—Ä–Ķ–ī–Ņ–ĺ—á—ā–Ķ–Ĺ–ł–Ķ –į–Ņ–Ņ–į—Ä–į—ā–į–ľ —Ā –į–≤—ā–ĺ–ľ–į—ā–ł—á–Ķ—Ā–ļ–ĺ–Ļ –ļ–ĺ–ľ–Ņ—Ä–Ķ—Ā—Ā–ł–Ķ–Ļ –ľ–į–Ĺ–∂–Ķ—ā—č. –†—É—á–Ĺ–ĺ–Ķ –Ĺ–į–≥–Ĺ–Ķ—ā–į–Ĺ–ł–Ķ –≤–ĺ–∑–ī—É—Ö–į —Ā–ĺ–Ņ—Ä–ĺ–≤–ĺ–∂–ī–į–Ķ—ā—Ā—Ź –≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ—č–ľ –Ņ–ĺ–ī—ä–Ķ–ľ–ĺ–ľ –ź–Ē. –£ –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–į –Ľ—é–ī–Ķ–Ļ —ć—ā–ĺ—ā –Ņ–ĺ–ī—ä–Ķ–ľ –Ĺ–Ķ–Ņ—Ä–ĺ–ī–ĺ–Ľ–∂–ł—ā–Ķ–Ľ–Ķ–Ĺ – –ĺ–ļ–ĺ–Ľ–ĺ 10 —Ā, –ĺ–ī–Ĺ–į–ļ–ĺ —É –Ņ–ĺ–∂–ł–Ľ—č—Ö –Ľ—é–ī–Ķ–Ļ –Ņ–ĺ–ī–ĺ–Ī–Ĺ–į—Ź –Ņ—Ä–Ķ—Ā—Ā–ĺ—Ä–Ĺ–į—Ź —Ä–Ķ–į–ļ—Ü–ł—Ź –ľ–ĺ–∂–Ķ—ā –Ī—č—ā—Ć –Ī–ĺ–Ľ–Ķ–Ķ –≤—č—Ä–į–∂–Ķ–Ĺ–Ĺ–ĺ–Ļ –ł –ī–Ľ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–Ļ. –Ď–Ľ–į–≥–ĺ–ī–į—Ä—Ź —ā–Ķ—Ö–Ĺ–ĺ–Ľ–ĺ–≥–ł–ł –ł–Ĺ—ā–Ķ–Ľ–Ľ–Ķ–ļ—ā—É–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź Intellisense –≤ —ā–ĺ–Ĺ–ĺ–ľ–Ķ—ā—Ä–į—Ö OMRON –ł—Ā–ļ–Ľ—é—á–į–Ķ—ā—Ā—Ź –ł–∑–Ī—č—ā–ĺ—á–Ĺ–į—Ź –ļ–ĺ–ľ–Ņ—Ä–Ķ—Ā—Ā–ł—Ź –ł –Ņ–ĺ–≤—ā–ĺ—Ä–Ĺ–ĺ–Ķ –Ĺ–į–≥–Ĺ–Ķ—ā–į–Ĺ–ł–Ķ –≤–ĺ–∑–ī—É—Ö–į, —á—ā–ĺ –ĺ–Ī–Ķ—Ā–Ņ–Ķ—á–ł–≤–į–Ķ—ā –ĺ–Ņ—ā–ł–ľ–į–Ľ—Ć–Ĺ–ĺ–Ķ –ī–į–≤–Ľ–Ķ–Ĺ–ł–Ķ –≤ –ľ–į–Ĺ–∂–Ķ—ā–Ķ –Ņ—Ä–ł –ļ–į–∂–ī–ĺ–ľ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–ł.
–ö –ĺ–≥—Ä–į–Ĺ–ł—á–Ķ–Ĺ–ł—Ź–ľ –ľ–Ķ—ā–ĺ–ī–į –°–ö–ź–Ē –ĺ—ā–Ĺ–ĺ—Ā—Ź—ā –Ĺ–Ķ–≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā—Ć –ĺ—Ü–Ķ–Ĺ–ļ–ł –Ĺ–ĺ—á–Ĺ—č—Ö –ł –Ņ—Ä–Ķ–ī—É—ā—Ä–Ķ–Ĺ–Ĺ–ł—Ö –∑–Ĺ–į—á–Ķ–Ĺ–ł–Ļ –ź–Ē, —Ā—É—ā–ĺ—á–Ĺ–ĺ–≥–ĺ —Ä–ł—ā–ľ–į –ź–Ē, –≤–į—Ä–ł–į–Ī–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā–ł –ź–Ē –≤ —ā–Ķ—á–Ķ–Ĺ–ł–Ķ —Ā—É—ā–ĺ–ļ. –ö—Ä–ĺ–ľ–Ķ —ā–ĺ–≥–ĺ, –Ņ–į—Ü–ł–Ķ–Ĺ—ā –ľ–ĺ–∂–Ķ—ā –Ĺ–Ķ–ļ–ĺ—Ä—Ä–Ķ–ļ—ā–Ĺ–ĺ –ł–∑–ľ–Ķ—Ä–ł—ā—Ć –ź–Ē, —á—ā–ĺ —ā—Ä–Ķ–Ī—É–Ķ—ā –Ņ—Ä–Ķ–ī–≤–į—Ä–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ĺ–Ī—É—á–Ķ–Ĺ–ł—Ź –Ņ—Ä–į–≤–ł–Ľ–į–ľ –ł —ā–Ķ—Ö–Ĺ–ł–ļ–Ķ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ź–Ē, –ł–Ľ–ł –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į—ā—Ć –Ņ—Ä–ł–Ī–ĺ—Ä—č, –Ĺ–Ķ –Ņ—Ä–ĺ—ą–Ķ–ī—ą–ł–Ķ «–Ņ—Ä–ĺ–≤–Ķ—Ä–ļ—É —ā–ĺ—á–Ĺ–ĺ—Ā—ā–ł»; –Ĺ–į–ļ–ĺ–Ĺ–Ķ—Ü, –Ķ—Ā—ā—Ć –Ņ–į—Ü–ł–Ķ–Ĺ—ā—č, —á—Ä–Ķ–∑–ľ–Ķ—Ä–Ĺ–ĺ «–ĺ–ī–Ķ—Ä–∂–ł–ľ—č–Ķ» –Ņ—Ä–ĺ—Ü–Ķ–ī—É—Ä–ĺ–Ļ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ź–Ē –ł –ľ–Ĺ–ł—ā–Ķ–Ľ—Ć–Ĺ—č–Ķ –≤ –ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł–ł —Ā–≤–ĺ–Ķ–≥–ĺ —É—Ä–ĺ–≤–Ĺ—Ź –ź–Ē. –ė–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ķ –ź–Ē –į–≤—ā–ĺ–ľ–į—ā–ł—á–Ķ—Ā–ļ–ł–ľ–ł –Ņ—Ä–ł–Ī–ĺ—Ä–į–ľ–ł —É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö —Ā –≤—č—Ä–į–∂–Ķ–Ĺ–Ĺ—č–ľ–ł –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—Ź–ľ–ł —Ä–ł—ā–ľ–į —Ā–Ķ—Ä–ī—Ü–į –ł–Ĺ–ĺ–≥–ī–į –∑–į—ā—Ä—É–ī–Ĺ–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –≤ —Ā–≤—Ź–∑–ł —Ā –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–Ķ–ľ –ł–Ľ–ł —É–ľ–Ķ–Ĺ—Ć—ą–Ķ–Ĺ–ł–Ķ–ľ —É –Ĺ–ł—Ö –Ņ—É–Ľ—Ć—Ā–ĺ–≤–ĺ–Ļ –≤–ĺ–Ľ–Ĺ—č –Ņ—Ä–ł —Ä–į–∑–Ľ–ł—á–Ĺ—č—Ö –≤–ł–ī–į—Ö –į—Ä–ł—ā–ľ–ł–Ļ, –Ņ—Ä–ł –ļ–ĺ—ā–ĺ—Ä—č—Ö –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–į –Ĺ–Ķ—Ā—ā–į–Ī–ł–Ľ—Ć–Ĺ–ĺ—Ā—ā—Ć –ł –Ĺ–Ķ–ī–ĺ—Ā—ā–ĺ–≤–Ķ—Ä–Ĺ–ĺ—Ā—ā—Ć —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ļ –ź–Ē. –Ď–ĺ–Ľ—Ć–Ĺ—č–Ķ —Ā –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—Ź–ľ–ł —Ä–ł—ā–ľ–į —Ā–Ķ—Ä–ī—Ü–į –ī–ĺ–Ľ–∂–Ĺ—č –Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į—ā—Ć—Ā—Ź —Ā–Ņ–Ķ—Ü–ł–į–Ľ—Ć–Ĺ–ĺ —Ā–ĺ–∑–ī–į–Ĺ–Ĺ—č–ľ–ł –≤ –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł–Ķ –≥–ĺ–ī—č «–ł–Ĺ—ā–Ķ–Ľ–Ľ–Ķ–ļ—ā—É–į–Ľ—Ć–Ĺ—č–ľ–ł» –Ņ—Ä–ł–Ī–ĺ—Ä–į–ľ–ł, —É–Ľ–į–≤–Ľ–ł–≤–į—é—Č–ł–ľ–ł —Ā–Ĺ–ł–∂–Ķ–Ĺ–Ĺ—É—é –Ņ—É–Ľ—Ć—Ā–ĺ–≤—É—é –≤–ĺ–Ľ–Ĺ—É. –Ę–ĺ–Ĺ–ĺ–ľ–Ķ—ā—Ä—č OMRON –≤—č—Ā–ĺ–ļ–ĺ–≥–ĺ –ļ–Ľ–į—Ā—Ā–į —ā–ĺ—á–Ĺ–ĺ—Ā—ā–ł –į–≤—ā–ĺ–ľ–į—ā–ł—á–Ķ—Ā–ļ–ł –ĺ–Ī–Ķ—Ā–Ņ–Ķ—á–ł–≤–į—é—ā –ĺ–Ņ—ā–ł–ľ–į–Ľ—Ć–Ĺ—č–Ķ —É—Ā–Ľ–ĺ–≤–ł—Ź –ī–Ľ—Ź –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ–ł—Ź —ā–ĺ—á–Ĺ–ĺ–≥–ĺ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–į: –ł–Ĺ–ī–ł–ļ–į—ā–ĺ—Ä—č –ļ–į—á–Ķ—Ā—ā–≤–į –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź (–ł–Ĺ–ī–ł–ļ–į—ā–ĺ—Ä –į—Ä–ł—ā–ľ–ł–ł, –ī–≤–ł–∂–Ķ–Ĺ–ł—Ź, –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ī–į–≤–Ľ–Ķ–Ĺ–ł—Ź, –Ņ—Ä–į–≤–ł–Ľ—Ć–Ĺ–ĺ–Ļ —Ą–ł–ļ—Ā–į—Ü–ł–ł –ľ–į–Ĺ–∂–Ķ—ā—č) —Ą–ł–ļ—Ā–ł—Ä—É—é—ā –ł –ĺ—ā–ĺ–Ī—Ä–į–∂–į—é—ā –≤—Ā–Ķ–≤–ĺ–∑–ľ–ĺ–∂–Ĺ—č–Ķ –Ņ–ĺ–ľ–Ķ—Ö–ł –≤–ĺ –≤—Ä–Ķ–ľ—Ź –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź, –Ī–Ľ–į–≥–ĺ–ī–į—Ä—Ź —á–Ķ–ľ—É –Ĺ–į –ī–ł—Ā–Ņ–Ľ–Ķ–Ļ –≤—č–≤–ĺ–ī—Ź—ā—Ā—Ź —ā–ĺ–Ľ—Ć–ļ–ĺ –ļ–ĺ—Ä—Ä–Ķ–ļ—ā–Ĺ—č–Ķ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č. –Ď–Ľ–į–≥–ĺ–ī–į—Ä—Ź —ā–Ķ—Ö–Ĺ–ĺ–Ľ–ĺ–≥–ł–ł –≤—č—Ā–ĺ–ļ–ĺ—Ā–ļ–ĺ—Ä–ĺ—Ā—ā–Ĺ–ĺ–≥–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź Intellisense –ł—Ā–ļ–Ľ—é—á–į–Ķ—ā—Ā—Ź –ł–∑–Ī—č—ā–ĺ—á–Ĺ–į—Ź –ļ–ĺ–ľ–Ņ—Ä–Ķ—Ā—Ā–ł—Ź –ł –Ņ–ĺ–≤—ā–ĺ—Ä–Ĺ–ĺ–Ķ –Ĺ–į–≥–Ĺ–Ķ—ā–į–Ĺ–ł–Ķ –≤ –ľ–į–Ĺ–∂–Ķ—ā–Ķ.
–Ě–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ —Ā –Ņ–ĺ–ľ–ĺ—Č—Ć—é –ĺ–Ī—É—á–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ľ–Ķ–ī–Ņ–Ķ—Ä—Ā–ĺ–Ĺ–į–Ľ–į –ĺ–ī–Ĺ–ĺ–ļ—Ä–į—ā–Ĺ–ĺ –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–ł—ā—Ć —Ä–į–∑–Ľ–ł—á–ł–Ķ –ľ–Ķ–∂–ī—É –ź–Ē, –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ—č–ľ —ā—Ä–į–ī–ł—Ü–ł–ĺ–Ĺ–Ĺ—č–ľ –į—É—Ā–ļ—É–Ľ—Ć—ā–į—ā–ł–≤–Ĺ—č–ľ –ľ–Ķ—ā–ĺ–ī–ĺ–ľ –ł –ī–į–Ĺ–Ĺ—č–ľ–ł —ā–ĺ–Ĺ–ĺ–ľ–Ķ—ā—Ä–į. –†–į–∑–Ľ–ł—á–ł–Ķ –ī–ĺ–Ľ–∂–Ĺ–ĺ –Ī—č—ā—Ć –Ĺ–Ķ –Ī–ĺ–Ľ–Ķ–Ķ 10 –ľ–ľ —Ä—ā.—Ā—ā. –ī–Ľ—Ź –°–ź–Ē –ł 5 –ľ–ľ —Ä—ā.—Ā—ā. –ī–Ľ—Ź –Ē–ź–Ē. –í –Ņ—Ä–ĺ—ā–ł–≤–Ĺ–ĺ–ľ —Ā–Ľ—É—á–į–Ķ —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī—É–Ķ—ā—Ā—Ź –Ņ–ĺ–ī–Ī–ĺ—Ä –į–Ľ—Ć—ā–Ķ—Ä–Ĺ–į—ā–ł–≤–Ĺ–ĺ–Ļ –ľ–ĺ–ī–Ķ–Ľ–ł —ā–ĺ–Ĺ–ĺ–ľ–Ķ—ā—Ä–į.
• –Ě–Ķ–∂–Ķ–Ľ–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ –ļ—É—Ä–ł—ā—Ć, –Ķ—Ā—ā—Ć –ł —É–Ņ–ĺ—ā—Ä–Ķ–Ī–Ľ—Ź—ā—Ć —ā–ĺ–Ĺ–ł–∑–ł—Ä—É—é—Č–ł–Ķ –Ĺ–į–Ņ–ł—ā–ļ–ł –ľ–ł–Ĺ–ł–ľ—É–ľ –∑–į 30 –ľ–ł–Ĺ. –ī–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ź–Ē.
• –ü–Ķ—Ä–Ķ–ī –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ķ–ľ –ź–Ē –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ –ĺ—ā–ī–ĺ—Ö–Ĺ—É—ā—Ć –≤ –Ņ–ĺ–Ľ–ĺ–∂–Ķ–Ĺ–ł–ł —Ā–ł–ī—Ź 1–2 –ľ–ł–Ĺ.
• –í–ĺ –≤—Ä–Ķ–ľ—Ź –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –Ĺ–Ķ–Ľ—Ć–∑—Ź –≥–ĺ–≤–ĺ—Ä–ł—ā—Ć –ł –ī–≤–ł–≥–į—ā—Ć—Ā—Ź.
• –°–ł–ī–Ķ—ā—Ć —Ā–Ľ–Ķ–ī—É–Ķ—ā –≤ —É–ī–ĺ–Ī–Ĺ–ĺ–Ļ –Ņ–ĺ–∑–Ķ, –ĺ—ā–ļ–ł–Ĺ—É–≤—ą–ł—Ā—Ć –Ĺ–į —Ā–Ņ–ł–Ĺ–ļ—É —Ā—ā—É–Ľ–į, —Ä—É–ļ–į –ī–ĺ–Ľ–∂–Ĺ–į –Ľ–Ķ–∂–į—ā—Ć –Ĺ–į —Ā—ā–ĺ–Ľ–Ķ –Ĺ–į —É—Ä–ĺ–≤–Ĺ–Ķ —Ā–Ķ—Ä–ī—Ü–į, –Ĺ–ĺ–≥–ł –ī–ĺ–Ľ–∂–Ĺ—č —Ā—ā–ĺ—Ź—ā—Ć –Ĺ–į –Ņ–ĺ–Ľ—É –ł –Ĺ–Ķ –Ī—č—ā—Ć –Ņ–Ķ—Ä–Ķ–ļ—Ä–Ķ—Č–Ķ–Ĺ–Ĺ—č–ľ–ł.
• –ź–Ē –ĺ–Ī—č—á–Ĺ–ĺ –ł–∑–ľ–Ķ—Ä—Ź–Ķ—ā—Ā—Ź –Ĺ–į –Ĺ–Ķ–ī–ĺ–ľ–ł–Ĺ–ł—Ä—É—é—Č–Ķ–Ļ —Ä—É–ļ–Ķ, –ĺ–ī–Ĺ–į–ļ–ĺ –Ņ—Ä–ł –Ĺ–į–Ľ–ł—á–ł–ł —Ä–į–∑–Ĺ–ł—Ü—č –ź–Ē –ľ–Ķ–∂–ī—É —Ä—É–ļ–į–ľ–ł –ĺ–Ĺ–ĺ –ī–ĺ–Ľ–∂–Ĺ–ĺ –Ņ–ĺ—Ā—ā–ĺ—Ź–Ĺ–Ĺ–ĺ –ł–∑–ľ–Ķ—Ä—Ź—ā—Ć—Ā—Ź –Ĺ–į —Ä—É–ļ–Ķ —Ā –Ī–ĺ–Ľ–Ķ–Ķ –≤—č—Ā–ĺ–ļ–ł–ľ –ź–Ē.
• –ė–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ķ –ź–Ē –≤—Ā–Ķ–≥–ī–į –Ņ—Ä–ĺ–≤–ĺ–ī–ł—ā—Ā—Ź –Ĺ–į –ĺ–ī–Ĺ–ĺ–Ļ –ł —ā–ĺ–Ļ –∂–Ķ —Ä—É–ļ–Ķ.
• –ú–į–Ĺ–∂–Ķ—ā–į –ī–ĺ–Ľ–∂–Ĺ–į —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤–ĺ–≤–į—ā—Ć –ĺ–ļ—Ä—É–∂–Ĺ–ĺ—Ā—ā–ł –Ņ–Ľ–Ķ—á–į.
• –ú–į–Ĺ–∂–Ķ—ā–į –Ĺ–į–ļ–Ľ–į–ī—č–≤–į–Ķ—ā—Ā—Ź –Ĺ–į –Ņ–Ľ–Ķ—á–ĺ, –Ĺ–ł–∂–Ĺ–ł–Ļ –ļ—Ä–į–Ļ –Ķ–Ķ –Ĺ–į—Ö–ĺ–ī–ł—ā—Ā—Ź –Ĺ–į 2 —Ā–ľ –≤—č—ą–Ķ –Ľ–ĺ–ļ—ā–Ķ–≤–ĺ–≥–ĺ —Ā–≥–ł–Ī–į.
• –ė–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ķ –ź–Ē —É—ā—Ä–ĺ–ľ –ĺ—Ā—É—Č–Ķ—Ā—ā–≤–Ľ—Ź–Ķ—ā—Ā—Ź –Ņ—Ä–į–ļ—ā–ł—á–Ķ—Ā–ļ–ł —Ā—Ä–į–∑—É –Ņ–ĺ—Ā–Ľ–Ķ –Ņ—Ä–ĺ–Ī—É–∂–ī–Ķ–Ĺ–ł—Ź, –ī–ĺ –Ņ—Ä–ł–Ķ–ľ–į –į–Ĺ—ā–ł–≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł–≤–Ĺ—č—Ö –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ĺ–≤, –į –≤–Ķ—á–Ķ—Ä–ĺ–ľ – –Ņ–Ķ—Ä–Ķ–ī —ā–Ķ–ľ –ļ–į–ļ –Ľ–ĺ–∂–ł—ā—Ć—Ā—Ź —Ā–Ņ–į—ā—Ć.
• –†–Ķ–∑—É–Ľ—Ć—ā–į—ā—č –≤—Ā–Ķ—Ö –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ļ –ī–ĺ–Ľ–∂–Ĺ—č –Ī—č—ā—Ć —ā–ĺ—á–Ĺ–ĺ –∑–į—Ä–Ķ–≥–ł—Ā—ā—Ä–ł—Ä–ĺ–≤–į–Ĺ—č, –≤–ļ–Ľ—é—á–į—Ź –ī–į—ā—É, –≤—Ä–Ķ–ľ—Ź –ł —á–į—Ā—ā–ĺ—ā—É –Ņ—É–Ľ—Ć—Ā–į; –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–Ķ —É—Ā—ā—Ä–ĺ–Ļ—Ā—ā–≤ —Ā –Ņ—Ä–ł–Ĺ—ā–Ķ—Ä–ĺ–ľ –ł–Ľ–ł –Ņ–į–ľ—Ź—ā—Ć—é –Ņ–ĺ–Ľ–Ķ–∑–Ĺ–ĺ, —ā.–ļ. –Ņ–ĺ–∑–≤–ĺ–Ľ—Ź–Ķ—ā —É–ľ–Ķ–Ĺ—Ć—ą–ł—ā—Ć –ł–Ľ–ł –ł–∑–Ī–Ķ–∂–į—ā—Ć –≤–Ľ–ł—Ź–Ĺ–ł—Ź –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į –Ĺ–į —Ä–Ķ–≥–ł—Ā—ā—Ä–į—Ü–ł—é —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź.
• –ě—Ü–Ķ–Ĺ–ļ–į —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ī–ĺ–ľ–į—ą–Ĺ–Ķ–≥–ĺ –ź–Ē –≤—Ā–Ķ–≥–ī–į –≤—č–Ņ–ĺ–Ľ–Ĺ—Ź–Ķ—ā—Ā—Ź –≤—Ä–į—á–ĺ–ľ, –Ņ–į—Ü–ł–Ķ–Ĺ—ā—č –Ĺ–Ķ –ī–ĺ–Ľ–∂–Ĺ—č –ł–∑–ľ–Ķ–Ĺ—Ź—ā—Ć –į–Ĺ—ā–ł–≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł–≤–Ĺ—É—é —ā–Ķ—Ä–į–Ņ–ł—é –Ī–Ķ–∑ —Ā–ĺ–≥–Ľ–į—Ā–ĺ–≤–į–Ĺ–ł—Ź —Ā –ī–ĺ–ļ—ā–ĺ—Ä–ĺ–ľ.
• –ü–į—Ü–ł–Ķ–Ĺ—ā –ī–ĺ–Ľ–∂–Ķ–Ĺ –≤—Ā–Ķ–≥–ī–į –Ņ—Ä–ł–Ĺ–ĺ—Ā–ł—ā—Ć —ā–ĺ–Ĺ–ĺ–ľ–Ķ—ā—Ä –ł/–ł–Ľ–ł –∑–į–Ņ–ł—Ā–ł —Ā —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–į–ľ–ł –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ļ –Ņ—Ä–ł –Ņ–ĺ—Ā–Ķ—Č–Ķ–Ĺ–ł–ł –≤—Ä–į—á–į.
• –ü–į—Ü–ł–Ķ–Ĺ—ā –ī–ĺ–Ľ–∂–Ķ–Ĺ –Ī—č—ā—Ć –ĺ–Ī—É—á–Ķ–Ĺ –Ņ—Ä–į–≤–ł–Ľ—Ć–Ĺ–ĺ –ł–∑–ľ–Ķ—Ä—Ź—ā—Ć –ź–Ē.
–†–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł–ł –Ĺ–Ķ —Ź–≤–Ľ—Ź—é—ā—Ā—Ź –Ī–Ķ–∑—É—Ā–Ľ–ĺ–≤–Ĺ–ĺ –ĺ–Ī—Ź–∑–į—ā–Ķ–Ľ—Ć–Ĺ—č–ľ–ł –ļ –≤—č–Ņ–ĺ–Ľ–Ĺ–Ķ–Ĺ–ł—é, –ĺ—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ –Ķ—Ā–Ľ–ł –ĺ–Ĺ–ł –ĺ–≥—Ä–į–Ĺ–ł—á–ł–≤–į—é—ā –ĺ–Ī—č—á–Ĺ—É—é –∂–ł–∑–Ĺ—Ć –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ĺ–≤. –Ě–į–Ņ—Ä–ł–ľ–Ķ—Ä, –∑–į–Ņ—Ä–Ķ—ā –Ĺ–į –Ķ–ī—É, —É–Ņ–ĺ—ā—Ä–Ķ–Ī–Ľ–Ķ–Ĺ–ł–Ķ –ļ–ĺ—Ą–Ķ–ł–Ĺ–į –ł –ļ—É—Ä–Ķ–Ĺ–ł–Ķ –ľ–ĺ–∂–Ķ—ā –Ĺ–Ķ –Ņ—Ä–ł–ľ–Ķ–Ĺ—Ź—ā—Ć—Ā—Ź, —ā.–ļ. —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ź–Ē, –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ–Ĺ—č–Ķ –Ņ–ĺ—Ā–Ľ–Ķ –ļ—É—Ä–Ķ–Ĺ–ł—Ź –ł –Ņ—Ä–ł–Ķ–ľ–į –ļ–ĺ—Ą–Ķ, –ĺ—ā—Ä–į–∂–į—é—ā –ĺ–Ī—Ä–į–∑ –∂–ł–∑–Ĺ–ł –Ī–ĺ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ł —ā.–ī.
–í—Ā–Ķ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ź–Ē –≤ –ī–ĺ–ľ–į—ą–Ĺ–ł—Ö —É—Ā–Ľ–ĺ–≤–ł—Ź—Ö –ī–ĺ–Ľ–∂–Ĺ—č –Ī—č—ā—Ć –∑–į—Ä–Ķ–≥–ł—Ā—ā—Ä–ł—Ä–ĺ–≤–į–Ĺ—č –ī–Ľ—Ź –ĺ–Ī–Ķ—Ā–Ņ–Ķ—á–Ķ–Ĺ–ł—Ź –į–ī–Ķ–ļ–≤–į—ā–Ĺ–ĺ–Ļ –ĺ—Ü–Ķ–Ĺ–ļ–ł –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ–Ĺ—č—Ö —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤. –Ē–ĺ–ļ—É–ľ–Ķ–Ĺ—ā–į—Ü–ł—Ź —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –≤ –Ņ–ł—Ā—Ć–ľ–Ķ–Ĺ–Ĺ–ĺ–ľ –≤–ł–ī–Ķ, –Ĺ–į–Ņ—Ä–ł–ľ–Ķ—Ä –≤ –ī–Ĺ–Ķ–≤–Ĺ–ł–ļ–į—Ö —Ā–į–ľ–ĺ–ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź, –ī–ĺ —Ā–ł—Ö –Ņ–ĺ—Ä –ĺ—Ā—ā–į–Ķ—ā—Ā—Ź —Ā–į–ľ—č–ľ –Ņ—Ä–ĺ—Ā—ā—č–ľ –ł –Ņ–ĺ–Ņ—É–Ľ—Ź—Ä–Ĺ—č–ľ –ľ–Ķ—ā–ĺ–ī–ĺ–ľ –∑–į–Ņ–ł—Ā–ł —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ź–Ē –≤ –ī–ĺ–ľ–į—ą–Ĺ–ł—Ö —É—Ā–Ľ–ĺ–≤–ł—Ź—Ö. –ü—Ä–ł –≤—č–Ī–ĺ—Ä–Ķ —ć—ā–ĺ–≥–ĺ –ľ–Ķ—ā–ĺ–ī–į –≤—Ā–Ķ–ľ –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į–ľ –ī–ĺ–Ľ–∂–Ĺ–į –Ī—č—ā—Ć –ĺ–Ī—ä—Ź—Ā–Ĺ–Ķ–Ĺ–į –≤–į–∂–Ĺ–ĺ—Ā—ā—Ć –ľ–į–ļ—Ā–ł–ľ–į–Ľ—Ć–Ĺ–ĺ –Ņ–ĺ–Ľ–Ĺ–ĺ–Ļ –∑–į–Ņ–ł—Ā–ł –Ņ–ĺ–Ľ—É—á–į–Ķ–ľ—č—Ö –ł–ľ–ł —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤. –Ď–ĺ–Ľ—Ć–Ĺ—č–Ķ –ī–ĺ–Ľ–∂–Ĺ—č —Ä–Ķ–≥–ł—Ā—ā—Ä–ł—Ä–ĺ–≤–į—ā—Ć —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č –í–°–ē–• –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ļ, –≤–ļ–Ľ—é—á–į—Ź —á–į—Ā—ā–ĺ—ā—É –Ņ—É–Ľ—Ć—Ā–į, –ī–į—ā—É –ł –≤—Ä–Ķ–ľ—Ź. –Ē–Ĺ–Ķ–≤–Ĺ–ł–ļ –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į –ī–ĺ–Ľ–∂–Ķ–Ĺ –≤–ļ–Ľ—é—á–į—ā—Ć –≤ —Ā–Ķ–Ī—Ź –≥–ĺ–ī, –ľ–Ķ—Ā—Ź—Ü –ł –ī–į—ā—É –∑–į–Ņ–ĺ–Ľ–Ĺ–Ķ–Ĺ–ł—Ź, –≥—Ä–į—Ą—č –ī–Ľ—Ź —Ä–Ķ–≥–ł—Ā—ā—Ä–į—Ü–ł–ł –ź–Ē –ł —á–į—Ā—ā–ĺ—ā—č –Ņ—É–Ľ—Ć—Ā–į –≤ —É—ā—Ä–Ķ–Ĺ–Ĺ–ł–Ķ –ł –≤–Ķ—á–Ķ—Ä–Ĺ–ł–Ķ —á–į—Ā—č, –≥—Ä–į—Ą—É –ī–Ľ—Ź –≤–Ĺ–Ķ–Ņ–Ľ–į–Ĺ–ĺ–≤–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ź–Ē, –≥—Ä–į—Ą—É –Ņ—Ä–ł–ľ–Ķ—á–į–Ĺ–ł—Ź, –į —ā–į–ļ–∂–Ķ –Ľ–ł—Ā—ā –ī–Ľ—Ź –∑–į–Ņ–ł—Ā–ł –Ņ—Ä–ĺ–≤–ĺ–ī–ł–ľ–ĺ–Ļ –į–Ĺ—ā–ł–≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł–≤–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł. –í –Ņ—Ä–ł–ľ–Ķ—á–į–Ĺ–ł—Ź—Ö —É–ļ–į–∑—č–≤–į—é—ā—Ā—Ź –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź –≤ —Ā–į–ľ–ĺ—á—É–≤—Ā—ā–≤–ł–ł, –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł—á–Ķ—Ā–ļ–ł–Ķ –ļ—Ä–ł–∑—č –ł –Ņ—Ä–ł—á–ł–Ĺ—č, –ł—Ö –≤—č–∑–≤–į–≤—ą–ł–Ķ, –į —ā–į–ļ–∂–Ķ –Ľ—é–Ī–į—Ź –ī—Ä—É–≥–į—Ź –≤–į–∂–Ĺ–į—Ź –ł–Ĺ—Ą–ĺ—Ä–ľ–į—Ü–ł—Ź. –°–Ľ–Ķ–ī—É–Ķ—ā —Ā–ļ–į–∑–į—ā—Ć, —á—ā–ĺ –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł–Ķ –ľ–ĺ–ī–Ķ–Ľ–ł –ĺ—Ā—Ü–ł–Ľ–Ľ–ĺ–ľ–Ķ—ā—Ä–ł—á–Ķ—Ā–ļ–ł—Ö –Ņ—Ä–ł–Ī–ĺ—Ä–ĺ–≤ —Ā—ā–į–Ľ–ł –ĺ—Ā–Ĺ–į—Č–į—ā—Ć—Ā—Ź —Ą—É–Ĺ–ļ—Ü–ł–Ķ–Ļ –∑–į–Ņ–ĺ–ľ–ł–Ĺ–į–Ĺ–ł—Ź —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź —Ā —Ä–Ķ–≥–ł—Ā—ā—Ä–į—Ü–ł–Ķ–Ļ –ī–į—ā—č –ł –≤—Ä–Ķ–ľ–Ķ–Ĺ–ł. –ü—Ä–ł–Ī–ĺ—Ä—č OMRON –ĺ—Ā–Ĺ–į—Č–į—é—ā—Ā—Ź —ć–Ĺ–Ķ—Ä–≥–ĺ–Ĺ–Ķ–∑–į–≤–ł—Ā–ł–ľ–ĺ–Ļ –Ņ–į–ľ—Ź—ā—Ć—é – –≤ —Ā–Ľ—É—á–į–Ķ —Ä–į–∑—Ä—Ź–ī–ļ–ł –ł–Ľ–ł –∑–į–ľ–Ķ–Ĺ—č —ć–Ľ–Ķ–ľ–Ķ–Ĺ—ā–ĺ–≤ –Ņ–ł—ā–į–Ĺ–ł—Ź –ī–į–Ĺ–Ĺ—č–Ķ –Ņ–į–ľ—Ź—ā–ł —ā–ĺ–Ĺ–ĺ–ľ–Ķ—ā—Ä–į –Ĺ–Ķ —Ā—ā–ł—Ä–į—é—ā—Ā—Ź.
–£—á–ł—ā—č–≤–į—Ź —ą–ł—Ä–ĺ–ļ—É—é –ī–ĺ—Ā—ā—É–Ņ–Ĺ–ĺ—Ā—ā—Ć, –Ņ—Ä–ĺ—Ā—ā–ĺ—ā—É —Ā–į–ľ–ĺ–ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź –ź–Ē –ł –ľ–Ķ–Ĺ—Ć—ą—É—é –Ņ–ĺ–ī–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć —Ä–Ķ–į–ļ—Ü–ł—Ź–ľ —ā—Ä–Ķ–≤–ĺ–≥–ł, –°–ö–ź–Ē —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –Ņ—Ä–ł–ĺ—Ä–ł—ā–Ķ—ā–Ĺ—č–ľ –ľ–Ķ—ā–ĺ–ī–ĺ–ľ –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–ł –ł–∑–ĺ–Ľ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –ł –≤ –ľ–Ķ–Ĺ—Ć—ą–Ķ–Ļ —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł –ł–∑–ĺ–Ľ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ –į–ľ–Ī—É–Ľ–į—ā–ĺ—Ä–Ĺ–ĺ–Ļ –ź–ď, —ā—Ä–Ķ–Ī—É—é—Č–ł–ľ –≤ –Ĺ–Ķ–ļ–ĺ—ā–ĺ—Ä—č—Ö —Ā–Ľ—É—á–į—Ź—Ö –Ņ–ĺ–ī—ā–≤–Ķ—Ä–∂–ī–Ķ–Ĺ–ł—Ź —Ā –Ņ–ĺ–ľ–ĺ—Č—Ć—é –°–ú–ź–Ē. –ě–ī–Ĺ–į–ļ–ĺ –ī–Ľ—Ź –≤—č—Ź–≤–Ľ–Ķ–Ĺ–ł—Ź «–≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł–ł —Ä–į–Ī–ĺ—á–Ķ–≥–ĺ» –ł –ĺ—Ü–Ķ–Ĺ–ļ–ł –Ķ–Ķ –ļ–ĺ—Ä—Ä–Ķ–ļ—Ü–ł–ł –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į—ā—Ć –Ņ—Ä–Ķ–ł–ľ—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –°–ú–ź–Ē.
–ü–ĺ–Ľ–Ĺ–ĺ—Ā—ā—Ć—é —É–ī–ĺ–≤–Ľ–Ķ—ā–≤–ĺ—Ä—Ź—é—Č–ł–ľ –ļ—Ä–ł—ā–Ķ—Ä–ł—Ź–ľ –ļ–į—á–Ķ—Ā—ā–≤–į, –Ņ—Ä–ĺ—ą–Ķ–ī—ą–ł–ľ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ—É—é –≤–Ķ—Ä–ł—Ą–ł–ļ–į—Ü–ł—é –ł –į–Ņ—Ä–ĺ–Ī–į—Ü–ł—é –≤ —ā–ĺ–ľ —á–ł—Ā–Ľ–Ķ –ł –≤ –†–ö–Ě–ü–ö, –ĺ—ā–Ĺ–ĺ—Ā—Ź—ā—Ā—Ź —ą–ł—Ä–ĺ–ļ–ĺ –Ņ—Ä–ł–ľ–Ķ–Ĺ—Ź–Ķ–ľ—č–Ķ –Ņ—Ä–ł–Ī–ĺ—Ä—č —Ą–ł—Ä–ľ—č OMRON (OMRON M10–I–Ę, OMRON M6, OMRON M3–Expert), –į —ā–į–ļ–∂–Ķ –ĺ—ā–ī–Ķ–Ľ—Ć–Ĺ—č–Ķ –ľ–ĺ–ī–Ķ–Ľ–ł –Ņ—Ä–ł–Ī–ĺ—Ä–ĺ–≤ –ī—Ä—É–≥–ł—Ö —Ą–ł—Ä–ľ––Ņ—Ä–ĺ–ł–∑–≤–ĺ–ī–ł—ā–Ķ–Ľ–Ķ–Ļ. –Ę–į–ļ–ł–ľ –ĺ–Ī—Ä–į–∑–ĺ–ľ, —Ā —ā–ĺ—á–ļ–ł –∑—Ä–Ķ–Ĺ–ł—Ź –Ņ—Ä–į–ļ—ā–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł—Ź –ł –Ĺ–į–ī–Ķ–∂–Ĺ–ĺ—Ā—ā–ł –Ņ–ĺ–Ľ—É—á–į–Ķ–ľ—č—Ö —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤ –Ĺ–į–ł–Ī–ĺ–Ľ–Ķ–Ķ –ĺ–Ņ—ā–ł–ľ–į–Ľ—Ć–Ĺ—č–ľ–ł –ī–Ľ—Ź —Ā–į–ľ–ĺ—Ā—ā–ĺ—Ź—ā–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł—Ź –ź–Ē —Ź–≤–Ľ—Ź—é—ā—Ā—Ź –ĺ—Ā—Ü–ł–Ľ–Ľ–ĺ–ľ–Ķ—ā—Ä–ł—á–Ķ—Ā–ļ–ł–Ķ –į–≤—ā–ĺ–ľ–į—ā–ł—á–Ķ—Ā–ļ–ł–Ķ –į–Ņ–Ņ–į—Ä–į—ā—č —Ā –Ņ–Ľ–Ķ—á–Ķ–≤–ĺ–Ļ –ľ–į–Ĺ–∂–Ķ—ā–ĺ–Ļ, —É—Ā–Ņ–Ķ—ą–Ĺ–ĺ –Ņ—Ä–ĺ—ą–Ķ–ī—ą–ł–Ķ –≤–Ķ—Ä–ł—Ą–ł–ļ–į—Ü–ł—é –Ĺ–į —ā–ĺ—á–Ĺ–ĺ—Ā—ā—Ć –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ļ. –Ē–Ľ—Ź –ł—Ā–ļ–Ľ—é—á–Ķ–Ĺ–ł—Ź —Ā—É–Ī—ä–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–≥–ĺ —Ą–į–ļ—ā–ĺ—Ä–į –Ņ—Ä–Ķ–ī–Ņ–ĺ—á—ā–ł—ā–Ķ–Ľ—Ć–Ĺ—č–ľ–ł —Ź–≤–Ľ—Ź—é—ā—Ā—Ź –Ņ—Ä–ł–Ī–ĺ—Ä—č —Ā —Ą—É–Ĺ–ļ—Ü–ł–Ķ–Ļ –∑–į–Ņ–ĺ–ľ–ł–Ĺ–į–Ĺ–ł—Ź –ł —Ö—Ä–į–Ĺ–Ķ–Ĺ–ł—Ź —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–ĺ–≤ –ł–∑–ľ–Ķ—Ä–Ķ–Ĺ–ł–Ļ –ź–Ē, –į –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā—Ć –ī–ł—Ā—ā–į–Ĺ—Ü–ł–ĺ–Ĺ–Ĺ–ĺ–Ļ –Ņ–Ķ—Ä–Ķ–ī–į—á–ł –ī–į–Ĺ–Ĺ—č—Ö –ī–į–Ķ—ā –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā—Ć –Ņ—Ä–ĺ–≤–Ķ–ī–Ķ–Ĺ–ł—Ź –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź –∑–į —É—Ä–ĺ–≤–Ĺ–Ķ–ľ –ź–Ē –Ĺ–į «—Ä–į—Ā—Ā—ā–ĺ—Ź–Ĺ–ł–ł».
–Ě–Ķ –Ņ—Ä–Ķ—ā–Ķ–Ĺ–ī—É—Ź –Ĺ–į –∑–į–ľ–Ķ—Č–Ķ–Ĺ–ł–Ķ —ā—Ä–į–ī–ł—Ü–ł–ĺ–Ĺ–Ĺ–ĺ–≥–ĺ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –ź–Ē –ł –ľ–Ķ—ā–ĺ–ī–į –°–ú–ź–Ē, –ľ–Ķ—ā–ĺ–ī –°–ö–ź–Ē —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –≤–į–∂–Ĺ—č–ľ –ī–ĺ–Ņ–ĺ–Ľ–Ĺ–ł—ā–Ķ–Ľ—Ć–Ĺ—č–ľ –ł–Ĺ—Ā—ā—Ä—É–ľ–Ķ–Ĺ—ā–ĺ–ľ –ĺ—Ü–Ķ–Ĺ–ļ–ł –ī–ł–Ĺ–į–ľ–ł–ļ–ł –ź–Ē –ł –ľ–ĺ–∂–Ķ—ā –Ī—č—ā—Ć —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–ĺ–≤–į–Ĺ –ī–Ľ—Ź –ľ–į–ļ—Ā–ł–ľ–į–Ľ—Ć–Ĺ–ĺ —ą–ł—Ä–ĺ–ļ–ĺ–≥–ĺ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł—Ź –Ī–ĺ–Ľ—Ć–Ĺ—č–ľ–ł —Ā –ź–ď.


–õ–ł—ā–Ķ—Ä–į—ā—É—Ä–į
1. Wilson M.D., Johnson K.A.: Hypertension management in managed care: the role of home blood pressure monitoring, Blood Pressure Monitoring 1997,2:201–206.
2. 2007 Guidelines for the Management of Arterial Hypertension. The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). Journal of Hypertension. 2007,25: 1105–1187.
3. –ß–į–∑–ĺ–≤ –ē.–ė., –ß–į–∑–ĺ–≤–į –ė.–ē.: –†—É–ļ–ĺ–≤–ĺ–ī—Ā—ā–≤–ĺ –Ņ–ĺ –į—Ä—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–ĺ–Ļ –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł–ł. –ú–Ķ–ī–ł–į––ú–Ķ–ī–ł–ļ–į, 2005. – 784—Ā.
4. –ß–į–∑–ĺ–≤–į –ė.–ē., –Ď–Ķ–Ľ–Ķ–Ĺ–ļ–ĺ–≤ –ģ.–Ě., –†–į—ā–ĺ–≤–į –õ.–ď. –ł –ī—Ä. –ě—ā –ł–ī–Ķ–ł –ļ –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ņ—Ä–į–ļ—ā–ł–ļ–Ķ. –ü–Ķ—Ä–≤—č–Ķ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā—č —Ä–ĺ—Ā—Ā–ł–Ļ—Ā–ļ–ĺ–≥–ĺ –Ĺ–į—Ü–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź –ĺ–Ņ—ā–ł–ľ–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł—Ź –į—Ä—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ī–į–≤–Ľ–Ķ–Ĺ–ł—Ź (–†–ě–°–ź). –°–ł—Ā—ā–Ķ–ľ.–≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑. 2004; 2: 18–23.
5. –†–ĺ–≥–ĺ–∑–į –ź.–Ě., –Ě–ł–ļ–ĺ–Ľ—Ć—Ā–ļ–ł–Ļ –í.–ü., –ě—Č–Ķ–Ņ–ļ–ĺ–≤–į –ē.–í. –ł –ī—Ä. –°—É—ā–ĺ—á–Ĺ–ĺ–Ķ –ľ–ĺ–Ĺ–ł—ā–ĺ—Ä–ł—Ä–ĺ–≤–į–Ĺ–ł–Ķ –į—Ä—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ī–į–≤–Ľ–Ķ–Ĺ–ł—Ź (–ú–Ķ—ā–ĺ–ī–ł—á–Ķ—Ā–ļ–ł–Ķ –≤–ĺ–Ņ—Ä–ĺ—Ā—č). –ü–ĺ–ī —Ä–Ķ–ī. –ď.–ď. –ź—Ä–į–Ī–ł–ī–∑–Ķ –ł –ě.–ģ. –ź—ā—Ć–ļ–ĺ–≤–į – –ú., 1997. – 152—Ā.
6. –ě—Č–Ķ–Ņ–ļ–ĺ–≤–į –ē.–í., –¶–į–≥–į—Ä–Ķ–ł—ą–≤–ł–Ľ–ł—Ź –ē.–í., –†–ĺ–≥–ĺ–∑–į –ź.–Ě. –ú–Ķ—ā–ĺ–ī —Ā–į–ľ–ĺ–ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ—Ź –į—Ä—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ī–į–≤–Ľ–Ķ–Ĺ–ł—Ź (–≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā–ł –ł –ĺ–≥—Ä–į–Ĺ–ł—á–Ķ–Ĺ–ł—Ź) Consilium medicum. – 2006. – T.8 – ‚ĄĖ11. – –°.52–55.
7. –®–į–Ľ—Ć–Ĺ–ĺ–≤–į –°.–ź., –ö—É–ļ—É—ą–ļ–ł–Ĺ –°.–ö., –ú–į–Ĺ–ĺ—ą–ļ–ł–Ĺ–į –ē.–ú., –Ę–ł–ľ–ĺ—Ą–Ķ–Ķ–≤–į –Ę.–Ě. –ź—Ä—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–į—Ź –≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł—Ź –ł –Ņ—Ä–ł–≤–Ķ—Ä–∂–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć —ā–Ķ—Ä–į–Ņ–ł–ł. –í—Ä–į—á. 2009; 12:39–42.
8. –°–Ķ–ļ—Ü–ł—Ź –į—Ä—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–ĺ–Ļ –≥–ł–Ņ–Ķ—Ä—ā–ĺ–Ĺ–ł–ł –í–Ě–ě–ö. –Ē–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–į –ł –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –į—Ä—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–ĺ–Ļ –≥–ł–Ņ–Ķ—Ä—ā–Ķ–Ĺ–∑–ł–ł. –†–ĺ—Ā—Ā–ł–Ļ—Ā–ļ–ł–Ķ —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł–ł (—á–Ķ—ā–≤–Ķ—Ä—ā—č–Ļ –Ņ–Ķ—Ä–Ķ—Ā–ľ–ĺ—ā—Ä). –ú. – 2010.












