–Я—А–Є–љ—Ж–Є–њ –њ—А–Њ–≤–µ–і–µ–љ–Є—П –њ–µ—А–≤–Є—З–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–є –±–Њ–ї–µ–Ј–љ–Є —Б–µ—А–і—Ж–∞ –Њ—Б–љ–Њ–≤–∞–љ –љ–∞ —А–∞—Б—З–µ—В–µ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–Њ–≥–Њ –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–≥–Њ —А–Є—Б–Ї–∞. –Ф–ї—П —А–∞—Б—З–µ—В–∞ —А–Є—Б–Ї–∞ –њ–Њ –љ–Њ–Љ–Њ–≥—А–∞–Љ–Љ–∞–Љ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Ј–љ–∞—В—М:
–∞) –Ї—Г—А–Є—В –ї–Є –њ–∞—Ж–Є–µ–љ—В;
–±) –њ–Њ–ї;
–≤) –≤–Њ–Ј—А–∞—Б—В (–≤–Њ–Ј—А–∞—Б—В–љ—Л–µ –≥—А—Г–њ–њ—Л —Б –Є–љ—В–µ—А–≤–∞–ї–Њ–Љ –≤ 10 –ї–µ—В. –Э–∞–њ—А–Є–Љ–µ—А, –њ–∞—Ж–Є–µ–љ—В—Л –≤ –≤–Њ–Ј—А–∞—Б—В–µ –Њ—В 40 –і–Њ 50 –≤–Ї–ї—О—З–∞—О—В—Б—П –≤ –Њ–і–љ—Г –≥—А—Г–њ–њ—Г);
–≥) —Г—А–Њ–≤–µ–љ—М –Р–Ф;
–і) —Г—А–Њ–≤–µ–љ—М —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ (–•–°) –≤ –Љ–Љ–Њ–ї—М/–ї –Є–ї–Є –Љ–≥/–і–ї.
–Я–Њ —Н—В–Є–Љ –Њ—А–Є–µ–љ—В–Є—А–∞–Љ –і–ї—П –Ї–∞–ґ–і–Њ–≥–Њ –њ–∞—Ж–Є–µ–љ—В–∞ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–Њ –њ–Њ–і–±–Є—А–∞–µ—В—Б—П –њ–µ—А—Б–Њ–љ–∞–ї—М–љ–∞—П –Ї–ї–µ—В–Ї–∞ –њ–∞—Ж–Є–µ–љ—В–∞ (—А–Є—Б. 1), —Ж–≤–µ—В –Ї–Њ—В–Њ—А–Њ–є –≥–Њ–≤–Њ—А–Є—В –Њ –њ—А–Њ–≥–љ–Њ–Ј–µ –љ–∞ –±–ї–Є–ґ–∞–є—И–Є–µ 10 –ї–µ—В. –Ъ–Њ—А–Њ–љ–∞—А–љ—Л–є —А–Є—Б–Ї –Љ–Њ–ґ–µ—В –±—Л—В—М –љ–Є–Ј–Ї–Є–Љ – –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М —А–∞–Ј–≤–Є—В–Є—П –Ш–С–° –Љ–µ–љ–µ–µ 5%, —Б—А–µ–і–љ–Є–Љ – –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М —А–∞–Ј–≤–Є—В–Є—П –Ш–С–° 5–10%, —Г–Љ–µ—А–µ–љ–љ—Л–Љ – –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М —А–∞–Ј–≤–Є—В–Є—П –Ш–С–° 10–20%, –≤—Л—Б–Њ–Ї–Є–Љ – –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М —А–∞–Ј–≤–Є—В–Є—П –Ш–С–° 20–40% –Є –Њ—З–µ–љ—М –≤—Л—Б–Њ–Ї–Є–Љ – –≤–µ—А–Њ—П—В–љ–Њ—Б—В—М —А–∞–Ј–≤–Є—В–Є—П –Ш–С–° –±–Њ–ї–µ–µ 40%.
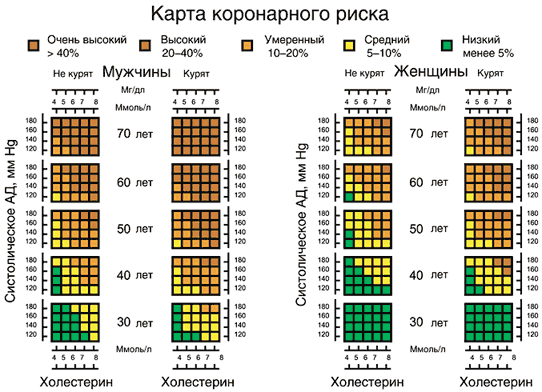
–†–Є—Б. 1. –Ъ–∞—А—В–∞ –Ї–Њ—А–Њ–љ–∞—А–љ–Њ–≥–Њ —А–Є—Б–Ї–∞
–Ю–њ—А–µ–і–µ–ї–Є–≤ –њ—А–Њ–≥–љ–Њ–Ј –≤ –љ–∞—Б—В–Њ—П—Й–Є–є –Љ–Њ–Љ–µ–љ—В, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Њ—Ж–µ–љ–Є—В—М –њ—А–Њ–≥–љ–Њ–Ј –њ–∞—Ж–Є–µ–љ—В–∞ –љ–∞ –≤–Њ–Ј—А–∞—Б—В 60 –ї–µ—В (—В–µ –ґ–µ —Б–∞–Љ—Л–µ –њ–∞—А–∞–Љ–µ—В—А—Л –њ–Њ–і—Б—В–∞–≤–ї—П—О—В—Б—П –≤ –љ–Њ–Љ–Њ–≥—А–∞–Љ–Љ—Г, —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й—Г—О 60 –≥–Њ–і–∞–Љ). –Х—Б–ї–Є –њ–Њ –Є—Б—Е–Њ–і–љ—Л–Љ –њ–∞—А–∞–Љ–µ—В—А–∞–Љ —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –Ш–С–° –≤ 60 –ї–µ—В –і–Њ—Б—В–Є–≥–љ–µ—В 20%, —В–Њ —Г–ґ–µ —Б–µ–≥–Њ–і–љ—П (–љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –≥—А—Г–њ–њ—Л) –њ–∞—Ж–Є–µ–љ—В —А–∞—Б—Ж–µ–љ–Є–≤–∞–µ—В—Б—П, –Ї–∞–Ї –±–Њ–ї—М–љ–Њ–є —Б –≤—Л—Б–Њ–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ, –∞ –Ј–љ–∞—З–Є—В, —В—А–µ–±—Г–µ—В—Б—П –љ–µ–Љ–µ–і–ї–µ–љ–љ–Њ–µ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–Њ.–°–ї–µ–і—Г–µ—В –њ–Њ–Љ–љ–Є—В—М, —З—В–Њ –њ—А–Є:
– —Б–µ–Љ–µ–є–љ–Њ–є –≥–Є–њ–µ—А—Е–Њ–ї–µ—Б—В–µ—А–Є–љ–µ–Љ–Є–Є,
– –њ—А–Њ—П–≤–ї–µ–љ–Є–Є –Ш–С–° –≤ –Љ–Њ–ї–Њ–і–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ —Г —А–Њ–і–Є—В–µ–ї–µ–є,
– –љ–Є–Ј–Ї–Њ–Љ (< 1 –Љ–Љ–Њ–ї—М/–ї) —Г—А–Њ–≤–љ–µ –Ы–Я–Э–Я,
– —Г—А–Њ–≤–љ–µ —В—А–Є–≥–ї–Є—Ж–µ—А–Є–і–Њ–≤ (–Ґ–У) > 2 –Љ–Љ–Њ–ї—М/–ї
—А–Є—Б–Ї —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞–µ—В—Б—П –њ–Њ –љ–Њ–Љ–Њ–≥—А–∞–Љ–Љ–∞–Љ –љ–∞ —Б–ї–µ–і—Г—О—Й–Є–µ 10 –ї–µ—В, —В.–µ. –Є—Б—Е–Њ–і–љ—Л–µ –і–∞–љ–љ—Л–µ 40––ї–µ—В–љ–µ–≥–Њ –њ–∞—Ж–Є–µ–љ—В–∞ –њ–Њ–і—Б—В–∞–≤–ї—П—О—В—Б—П –≤ –љ–Њ–Љ–Њ–≥—А–∞–Љ–Љ—Г 50––ї–µ—В–љ–µ–≥–Њ –Є —В.–і. –£ –±–Њ–ї—М–љ—Л—Е —Б —Б–∞—Е–∞—А–љ—Л–Љ –і–Є–∞–±–µ—В–Њ–Љ —А–∞—Б—Б—З–Є—В–∞–љ–љ—Л–є —А–Є—Б–Ї —Г–і–≤–∞–Є–≤–∞–µ—В—Б—П.
–Я–Њ—Б–ї–µ –Њ–њ—А–µ–і–µ–ї–µ–љ–Є—П –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–Њ–≥–Њ —А–Є—Б–Ї–∞ –∞–ї–≥–Њ—А–Є—В–Љ –і–µ–є—Б—В–≤–Є–є –≤—А–∞—З–∞ –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П —Г—А–Њ–≤–љ–µ–Љ –•–° –Є –Р–Ф (—Б—Е–µ–Љ–∞ 1, 2).

–°—Е–µ–Љ–∞ 1. –Я–µ—А–≤–Є—З–љ–∞—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ –Ш–С–°.–Ъ–Њ—А—А–µ–Ї—Ж–Є—П —Г—А–Њ–≤–љ—П –ї–Є–њ–Є–і–Њ–≤

–°—Е–µ–Љ–∞ 2. –Ь–µ—А–Њ–њ—А–Є—П—В–Є—П –њ–Њ –Ї–Њ—А—А–µ–Ї—Ж–Є–Є —Б—В–Є–ї—П –ґ–Є–Ј–љ–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –Ш–С–° –Є–ї–Є –і—А—Г–≥–Є–Љ–Є –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ—В–Є—З–µ—Б–Ї–Є–Љ–Є –њ—А–Њ—Ж–µ—Б—Б–∞–Љ–Є –Є –≤—Л—Б–Њ–Ї–Є–Љ —Г—А–Њ–≤–љ–µ–Љ —Д–∞–Ї—В–Њ—А–Њ–≤ —А–Є—Б–Ї–∞
–Э—Г–ґ–љ–∞ –ї–Є –њ–µ—А–≤–Є—З–љ–∞—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ –Ш–С–° —Г –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –Ј–і–Њ—А–Њ–≤—Л—Е –ї—О–і–µ–є? –Ю–±—А–∞—В–Є–Љ—Б—П –Ї –і–Њ–Ї–∞–Ј–∞—В–µ–ї—М–љ–Њ–є –Љ–µ–і–Є—Ж–Є–љ–µ.–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є HPS –±—Л–ї–Њ –Є–Ј—Г—З–µ–љ–Њ –≤–ї–Є—П–љ–Є–µ –∞–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В–љ—Л—Е –≤–Є—В–∞–Љ–Є–љ–Њ–≤ –љ–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В–Є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є. –†–∞–≤–љ—Л–Љ –≥—А—Г–њ–њ–∞–Љ –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —А–∞–љ–і–Њ–Љ–Є–Ј–Є—А–Њ–≤–∞–љ–љ–Њ –љ–∞–Ј–љ–∞—З–∞–ї–Є —Б–Є–Љ–≤–∞—Б—В–∞—В–Є–љ (40 –Љ–≥/—Б—Г—В), –Ї–Њ–Љ–њ–ї–µ–Ї—Б –∞–љ—В–Є–Њ–Ї—Б–Є–і–∞–љ—В–Њ–≤ —Б –≤–Є—В–∞–Љ–Є–љ–∞–Љ–Є (—В–Њ–Ї–Њ—Д–µ—А–Њ–ї 600 –Љ–≥/—Б—Г—В, –∞—Б–Ї–Њ—А–±–Є–љ–Њ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞ 250 –Љ–≥/—Б—Г—В –Є b––Ї–∞—А–Њ—В–Є–љ 20 –Љ–≥/—Б—Г—В) –Є –њ–ї–∞—Ж–µ–±–Њ. –°—А–µ–і–љ–Є–є —Б—А–Њ–Ї –љ–∞–±–ї—О–і–µ–љ–Є—П —Б–Њ—Б—В–∞–≤–Є–ї 5 –ї–µ—В. –Т —Е–Њ–і–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П —Б–Є–Љ–≤–∞—Б—В–∞—В–Є–љ –≤ –і–Њ–Ј–µ 40 –Љ–≥/—Б—Г—В –і–Њ—Б—В–Њ–≤–µ—А–љ–Њ —Б–љ–Є–Ј–Є–ї –Ї–∞–Ї —Г—А–Њ–≤–µ–љ—М –•–° –Ы–Э–Я –њ–ї–∞–Ј–Љ—Л, —В–∞–Ї –Є —А–Є—Б–Ї —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є – –≤ –Њ–±–Њ–Є—Е —Б–ї—Г—З–∞—П—Е –љ–µ–Ј–∞–≤–Є—Б–Є–Љ–Њ –Њ—В –Є—Б—Е–Њ–і–љ—Л—Е –Ј–љ–∞—З–µ–љ–Є–є –•–° –Ы–Э–Я. –Ю–±—Й–∞—П —Б–Љ–µ—А—В–љ–Њ—Б—В—М —Б—А–µ–і–Є –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е —Б–Є–Љ–≤–∞—Б—В–∞—В–Є–љ —Б–љ–Є–Ј–Є–ї–∞—Б—М –љ–∞ 12%, —Б–Љ–µ—А—В–љ–Њ—Б—В—М –Њ—В —Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є – –љ–∞ 17%, —А–Є—Б–Ї –Є–љ—Б—Г–ї—М—В–Њ–≤ – –љ–∞ 27%. –Ю–±—Й–Є–є —А–Є—Б–Ї —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є (–Є–љ—Д–∞—А–Ї—В –Љ–Є–Њ–Ї–∞—А–і–∞, –Є–љ—Б—Г–ї—М—В, –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В—М —А–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є–Њ–љ–љ—Л—Е –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤) —Б–љ–Є–Ј–Є–ї—Б—П —Б—А–µ–і–Є –њ—А–Є–љ–Є–Љ–∞–≤—И–Є—Е —Б–Є–Љ–≤–∞—Б—В–∞—В–Є–љ –љ–∞ 24%, –њ–Њ—В—А–µ–±–љ–Њ—Б—В—М –≤ –љ–µ–Ї–Њ—А–Њ–љ–∞—А–љ—Л—Е —А–µ–≤–∞—Б–Ї—Г–ї—П—А–Є–Ј–∞—Ж–Є—П—Е – –љ–∞ 16%. –Т —Е–Њ–і–µ –љ–∞–±–ї—О–і–µ–љ–Є—П –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ —Б–Є–Љ–≤–∞—Б—В–∞—В–Є–љ–∞ –љ–∞ –Є–Ј—Г—З–∞–µ–Љ—Л–µ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї–Є –љ–µ —В–Њ–ї—М–Ї–Њ –љ–µ –Є—Б—З–µ–Ј–∞–ї–Њ, –љ–Њ, –љ–∞–њ—А–Њ—В–Є–≤, –≤–Њ–Ј—А–∞—Б—В–∞–ї–Њ —Б —В–µ—З–µ–љ–Є–µ–Љ –≤—А–µ–Љ–µ–љ–Є. –Т–Њ–њ—А–µ–Ї–Є –Њ–ґ–Є–і–∞–љ–Є—П–Љ, –і–Њ—Б—В–Њ–≤–µ—А–љ—Л–є –њ—А–Њ—В–µ–Ї—В–Є–≤–љ—Л–є —Н—Д—Д–µ–Ї—В —Б–Є–Љ–≤–∞—Б—В–∞—В–Є–љ–∞ –±—Л–ї –Њ—В–Љ–µ—З–µ–љ –љ–µ —В–Њ–ї—М–Ї–Њ —Б—А–µ–і–Є –ї–Є—Ж —Б –Є—Б—Е–Њ–і–љ–Њ –њ–Њ–≤—Л—И–µ–љ–љ—Л–Љ —Г—А–Њ–≤–љ–µ–Љ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ –Ы–Я–Э–Я, –љ–Њ –Є —Б—А–µ–і–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –љ–Њ—А–Љ–∞–ї—М–љ—Л–Љ–Є –Є –і–∞–ґ–µ –љ–Є–Ј–Ї–Є–Љ–Є –Ј–љ–∞—З–µ–љ–Є—П–Љ–Є —Н—В–Њ–≥–Њ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П.
–Т –°–®–Р –±—Л–ї–Њ –≤—Л–њ–Њ–ї–љ–µ–љ–Њ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ AFCAPS/ TexCAPS. –Ю—Б–љ–Њ–≤–љ–∞—П –Є–і–µ—П –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Ј–∞–Ї–ї—О—З–∞–ї–∞—Б—М –≤ –њ—А–µ–і–њ–Њ–ї–Њ–ґ–µ–љ–Є–Є, —З—В–Њ –і–Њ–±–∞–≤–ї–µ–љ–Є–µ –ї–Њ–≤–∞—Б—В–∞—В–Є–љ–∞ –Ї –і–Є–µ—В–µ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –±–µ–Ј –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ–Ј–∞ —Б–Њ—Б—Г–і–Њ–≤ –Є «–љ–Њ—А–Љ–∞–ї—М–љ—Л–Љ» (—Г–Љ–µ—А–µ–љ–љ–Њ –њ–Њ–≤—Л—И–µ–љ–љ—Л–Љ) —Г—А–Њ–≤–љ–µ–Љ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ —Б–љ–Є–Ј–Є—В –Ї–Њ—А–Њ–љ–∞—А–љ—Г—О —Б–Љ–µ—А—В—М, —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞, —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –љ–µ—Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є. –С—Л–ї–Њ –≤–Ї–ї—О—З–µ–љ–Њ 6605 –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –±–µ–Ј –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –Ш–С–°. –°—А–µ–і–љ–Є–є —Г—А–Њ–≤–µ–љ—М —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ —Б–Њ—Б—В–∞–≤–Є–ї 4,65–6,83 –Љ–Љ–Њ–ї—М/–ї. –°—В—А–µ–Љ–Є–ї–Є—Б—М –Ї —Б–љ–Є–ґ–µ–љ–Є—О —Г—А–Њ–≤–љ—П –•–° –Ы–Я–Э–Я –Љ–µ–љ–µ–µ 110 –Љ–≥/–і–ї.
–Ґ–µ—А–∞–њ–Є—П –ї–Њ–≤–∞—Б—В–∞—В–Є–љ–Њ–Љ –њ—А–Є–≤–µ–ї–∞ –Ї —Б–љ–Є–ґ–µ–љ–Є—О –Њ–±—Й–µ–≥–Њ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ –љ–∞ 18,4%, –•–° –Ы–Я–Э–Я –љ–∞ 25%, —В—А–Є–≥–ї–Є—Ж–µ—А–Є–і–Њ–≤ –љ–∞ 15%, –њ–Њ–≤—Л—И–µ–љ–Є—О –•–° –Ы–Я–Т–Я –љ–∞ 6%. –Ъ—А–Њ–Љ–µ —В–Њ–≥–Њ, —А–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ —Б–љ–Є–Ј–Є–ї—Б—П –љ–∞ 35%, –њ–Њ—В—А–µ–±–љ–Њ—Б—В—М –≤ –Њ–њ–µ—А–∞—Ж–Є—П—Е –Р–Ъ–® —Б–љ–Є–Ј–Є–ї–∞—Б—М –љ–∞ 33%, —З–Є—Б–ї–Њ –≥–Њ—Б–њ–Є—В–∞–ї–Є–Ј–∞—Ж–Є–є –њ–Њ –њ—А–Є—З–Є–љ–µ –љ–µ—Б—В–∞–±–Є–ї—М–љ–Њ–є —Б—В–µ–љ–Њ–Ї–∞—А–і–Є–Є —Б–љ–Є–Ј–Є–ї–Њ—Б—М –љ–∞ 34%.
–Т –і—А—Г–≥–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –њ–Њ –њ–µ—А–≤–Є—З–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ, WOSCOPS, —В–µ—А–∞–њ–Є—П –њ—А–∞–≤–∞—Б—В–∞—В–Є–љ–Њ–Љ –≤ –і–Њ–Ј–µ 40 –Љ–≥ –≤ —Б—Г—В–Ї–Є —Г 6595 –Љ—Г–ґ—З–Є–љ –≤ –≤–Њ–Ј—А–∞—Б—В–µ –Њ—В 45 –і–Њ 64 –ї–µ—В –≤ —В–µ—З–µ–љ–Є–µ 5 –ї–µ—В –њ—А–Є–≤–µ–ї–∞ –Ї —Б–љ–Є–ґ–µ–љ–Є—О —Г—А–Њ–≤–љ—П –Њ–±—Й–µ–≥–Њ —Е–Њ–ї–µ—Б—В–µ—А–Є–љ–∞ –љ–∞ 20%, —Г—А–Њ–≤–љ—П –Ы–Я–Э–Я –љ–∞ 26%. –†–Є—Б–Ї —А–∞–Ј–≤–Є—В–Є—П –љ–µ—Д–∞—В–∞–ї—М–љ–Њ–≥–Њ –Є–љ—Д–∞—А–Ї—В–∞ –Љ–Є–Њ–Ї–∞—А–і–∞ —Б–љ–Є–Ј–Є–ї—Б—П –љ–∞ 31%, —Б–Љ–µ—А—В–Є –њ–Њ —Б–µ—А–і–µ—З–љ–Њ–—Б–Њ—Б—Г–і–Є—Б—В—Л–Љ –њ—А–Є—З–Є–љ–∞–Љ – –љ–∞ 33%.
–Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –≤—А–∞—З –Љ–Њ–ґ–µ—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М —Б—В–∞—В–Є–љ—Л —Б —Ж–µ–ї—М—О –њ–µ—А–≤–Є—З–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –і–∞–ґ–µ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —Б –љ–Њ—А–Љ–∞–ї—М–љ—Л–Љ —Г—А–Њ–≤–љ–µ–Љ –•–°.
–Т –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Э–Ю–†–Х –±—Л–ї–∞ –њ—А–Њ–і–µ–Љ–Њ–љ—Б—В—А–Є—А–Њ–≤–∞–љ–∞ —Б–њ–Њ—Б–Њ–±–љ–Њ—Б—В—М –Є–Р–Я–§ –≤–ї–Є—П—В—М –љ–∞ —Д–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ –Ш–С–°. –Ґ–µ—А–∞–њ–Є—П —А–∞–Љ–Є–њ—А–Є–ї–Њ–Љ –њ—А–Є–≤–µ–ї–∞ –Ї —Б–љ–Є–ґ–µ–љ–Є—О —А–Є—Б–Ї–∞ —Б–Љ–µ—А—В–Є, –Є–љ—Д–∞—А–Ї—В–∞ –Є –Є–љ—Б—Г–ї—М—В–∞. –Ґ–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ, –≤—А–∞—З –Љ–Њ–ґ–µ—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –Є–Р–Я–§ —Б —Ж–µ–ї—М—О –њ–µ—А–≤–Є—З–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є —Г –±–Њ–ї—М–љ—Л—Е —Б —Д–∞–Ї—В–Њ—А–∞–Љ–Є —А–Є—Б–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П –Ш–С–° (—А–Є—Б. 2).

–†–Є—Б. 2. –†–µ–Ј—Г–ї—М—В–∞—В—Л –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П HOPE
–Ы—О–±–Њ–µ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –њ—А–Њ—П–≤–ї–µ–љ–Є–µ –∞—В–µ—А–Њ—Б–Ї–ї–µ—А–Њ—В–Є—З–µ—Б–Ї–Њ–≥–Њ –њ–Њ—А–∞–ґ–µ–љ–Є—П —Б–Њ—Б—Г–і–Њ–≤ –њ–Њ–і—А–∞–Ј—Г–Љ–µ–≤–∞–µ—В –љ–µ–Љ–µ–і–ї–µ–љ–љ–Њ–µ –љ–∞—З–∞–ї–Њ –≤—В–Њ—А–Є—З–љ–Њ–є –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є. –Т—В–Њ—А–Є—З–љ–∞—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ —Б–Њ—Б—В–Њ–Є—В –Є–Ј –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е –±–ї–Њ–Ї–Њ–≤:1. –Ъ–Њ—А—А–µ–Ї—Ж–Є—П —Б—В–Є–ї—П –ґ–Є–Ј–љ–Є:
- –Њ—В–Ї–∞–Ј –Њ—В –Ї—Г—А–µ–љ–Є—П, –≤ —В–Њ–Љ —З–Є—Б–ї–µ –њ–∞—Б—Б–Є–≤–љ–Њ–≥–Њ;
- –і–Є–µ—В–∞ вДЦ 2;
- –і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Є–µ —Д–Є–Ј–Є—З–µ—Б–Ї–Є–µ –љ–∞–≥—А—Г–Ј–Ї–Є;
- —Б–љ–Є–ґ–µ–љ–Є–µ –Є–љ–і–µ–Ї—Б–∞ –Љ–∞—Б—Б—Л —В–µ–ї–∞ –і–Њ —Г—А–Њ–≤–љ—П 20–28.
2. –Ъ–Њ–љ—В—А–Њ–ї—М –Р–Ф (—Ж–µ–ї–µ–≤—Л–Љ –Р–Ф —П–≤–ї—П–µ—В—Б—П —Г—А–Њ–≤–µ–љ—М <140/90 –Љ–Љ —А—В.—Б—В.)
3. –Ъ–Њ–љ—В—А–Њ–ї—М —Г—А–Њ–≤–љ—П –•–° –і–Њ—Б—В–Є–≥–∞–µ—В—Б—П –ї–Є–њ–Є–і–Њ–љ–Њ—А–Љ–∞–ї–Є–Ј—Г—О—Й–µ–є —В–µ—А–∞–њ–Є–µ–є
– –Њ–±—Й–Є–є –•–° < 5 –Љ–Љ–Њ–ї—М/–ї (!);
– –Ы–Я–Э–Я < 115 –Љ–≥/–і–ї (—В—А–µ–±–Њ–≤–∞–љ–Є–µ –Х–Э–°, —В—А–µ–±–Њ–≤–∞–љ–Є–µ –Р–Э–Р – –Ы–Я–Э–Я < 100 –Љ–≥/–і–ї)
4. –Я–Њ–ґ–Є–Ј–љ–µ–љ–љ–∞—П —В–µ—А–∞–њ–Є—П:
– –∞—Ж–µ—В–Є–ї—Б–∞–ї–Є—Ж–Є–ї–Њ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞ 75 –Љ–≥/—Б—Г—В;
– b––±–ї–Њ–Ї–∞—В–Њ—А—Л (–ґ–Є—А–Њ—А–∞—Б—В–≤–Њ—А–Є–Љ—Л–є b1–—Б–µ–ї–µ–Ї—В–Є–≤–љ—Л–є);
– –Є–Р–Я–§ –њ—А–Є –§–Т < 40% –Є–ї–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є—Е –њ—А–Њ—П–≤–ї–µ–љ–Є—П—Е —Б–µ—А–і–µ—З–љ–Њ–є –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В–Є.
–Я—А–Є –Љ–∞–љ–Є—Д–µ—Б—В–∞—Ж–Є–Є –Ш–С–° —Г –ґ–µ–љ—Й–Є–љ –≤ –Љ–µ–љ–Њ–њ–∞—Г–Ј–µ, –∞ —В–∞–Ї–ґ–µ —Г –±–Њ–ї—М–љ—Л—Е –≤ –≤–Њ–Ј—А–∞—Б—В–µ =< 55 –ї–µ—В –≤ –њ—А–Њ–≥—А–∞–Љ–Љ—Г –љ–∞–±–ї—О–і–µ–љ–Є—П –Њ–±—П–Ј–∞—В–µ–ї—М–љ–Њ —Б–ї–µ–і—Г–µ—В –≤–Ї–ї—О—З–∞—В—М –Є—Е —А–Њ–і—Б—В–≤–µ–љ–љ–Є–Ї–Њ–≤.












