Венозный тромбоэмболизм, включающий тромбоз глубоких вен (ТГВ) и тромбоэмболию ветвей легочной артерии (ТЭЛА), является распространенным и опасным осложнением сердечной недостаточности. По данным многоцентровых регистров больных, госпитализированных с острой декомпенсацией хронической сердечной недостаточности (ОДХСН) – ATTEND, ADHERE и EHFSII, внутрибольничная летальность составила 4–8% [1–3]. В ретроспективном анализе National Discharge Survey риск развития ТГВ и ТЭЛА у пациентов с декомпенсацией недостаточности кровообращения возрастал в 1,2 и 2,1 раза соответственно по сравнению с пациентами без застойной ХСН [4].
У пациентов с ХСН имеется множество факторов, повышающих риск тромбоэмболий и инсультов. Само наличие ХСН из-за стаза в полостях сердца, наблюдаемого при дилатации левого желудочка, является фактором, способствующим развитию как периферического венозного, так и внутрисердечного тромбоза как источника будущих тромбоэмболий. Чем тяжелее ХСН и ниже фракция выброса, тем более вероятно появление тромбозов и эмболий. Дополнительными факторами являются дегидратационная терапия (чем обильнее диурез, тем хуже), пожилой возраст, активный рак, ожирение, варикозная болезнь нижних конечностей, тромбозы в анамнезе, инфекционные заболевания, постельный режим, наличие пареза или плегии нижних конечностей [5, 6].
Все эти факторы обусловливают необходимость антикоагулянтной профилактики ВТЭО, что полностью согласуется с национальными и международными руководствами, где подчеркивается, что пациенты, госпитализированные с ХCН, имеют высокий риск тромбоэмболических осложнений и, при отсутствии противопоказаний, должны получать антикоагулянтную терапию [5–9].
Рекомендации указывают, что профилактика ВТЭО должна длиться от 6 до 14 сут. У больных с сохраняющимися факторами риска ВТЭО (в частности, при длительном ограничении двигательного режима) следует рассмотреть вопрос о продлении использования антикоагулянтов на срок до 6 нед. Однако решение о продлении медикаментозной профилактики более 2 нед. необходимо принимать индивидуально с учетом оценки ожидаемой пользы и опасности кровотечений и их возможных последствий у конкретного больного [5].
Несмотря на значимость ВТЭО и наличие международных и национальных рекомендаций по их профилактике, частота использования профилактической антикоагулянтной терапии у больных с острой терапевтической патологией, в частности с ОДХСН, остается низкой. По данным базы данных US Healthcare Costand Utilization Project Nation wide Inpatient Sample, профилактика ВТЭО у больных, госпитализированных с ХСН, проводилась только в 40% случаев [10]. Согласно глобальному эпидемиологическому регистру ENDORSE по оценке факторов риска ВТЭО и их профилактики у пациентов, госпитализированных с острыми заболеваниями, антикоагулянтная терапия не назначается 52% больных терапевтического профиля во всем мире и около 80% – в России [11].
Эноксапарин у пациентов нехирургического профиля изучался во многих крупномасштабных клинических исследованиях, таких как MEDENOX, THE PRINCE, EXCLAIM, в которых была доказана эффективность антикоагулянтной профилактики, в т.ч. и пролонгированной, в подгруппах больных с СН III и IV ФК по NYHA и высоким риском ВТЭО [12–14]. Однако ни одного специально спланированного исследования по профилактике ВТЭО у пациентов с декомпенсацией ХСН ранее не проводилось, и вся доказательная база по данной проблеме получена при анализе эффективности профилактической антикоагулянтной терапии в отдельных подгруппах больных, в т.ч. у пациентов с ОДХСН.
С целью оценки реальной клинической практики использования профилактики венозного тромбоэмболизма у больных, госпитализированных с обострением ХСН, в Российской Федерации выполнено открытое неконтролируемое многоцентровое проспективное исследование-наблюдение IV фазы РЭТРО-СН (Регистр Эноксапарина по профилактике венозных ТРОмбоэмболических осложнений при Сердечной Недостаточности). Спонсор исследования – АО «Cанофи-авентис груп» (Франция). Исследование было проведено в соответствии с последней версией Хельсинкской декларации Всемирной медицинской ассоциации, Европейским руководством по правилам проведения клинических исследований, действующим российским законодательством.
В регистр включены 1933 пациента из 178 российских центров.
Материалы и методы
В регистр включали больных старше 18 лет, госпитализированных с декомпенсацией ХСН на уровне III или IV функционального класса (NYHA), находящихся на постельном режиме не более 3 дней на момент включения, которым был назначен эноксапарин (Клексан) и которые подписали информированное согласие. В исследование не включались пациенты с гиперчувствительностью к эноксапарину натрия, гепарину или его производным, включая другие низкомолекулярные гепарины, с высоким риском развития кровотечения (угрожающий аборт, аневризма сосудов головного мозга или расслаивающая аневризма аорты, геморрагический инсульт, недавно перенесенный ишемический инсульт, неконтролируемая тяжелая артериальная гипертония, неконтролируемое кровотечение, тяжелая эноксапарин- или гепарининдуцированная тромбоцитопения); больные с проведенной (<12 ч назад) или запланированной спинальной анестезией или пункцией, анемиями (гемоглобин <100 г/л) и тромбоцитопениями любой этиологии (тромбоциты <100х109/л), хронической почечной недостаточностью (клиренс креатинина <30 мл/мин), эрозивно-язвенными поражениями желудочно-кишечного тракта и беременные женщины с искусственными клапанами сердца.
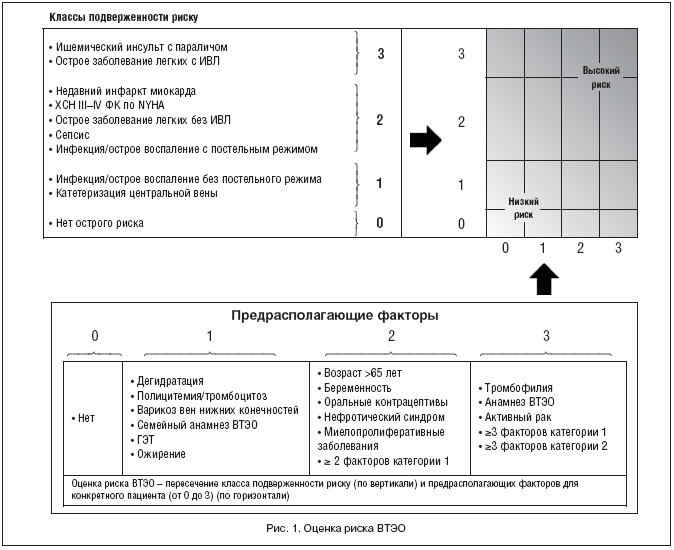
У больных оценивался риск ВТЭО в баллах с использованием модели учета класса подверженности риску и предрасполагающих факторов [15]. Профилактику ВТЭО Клексаном, согласно протоколу, рекомендовано было начинать при сумме баллов 2 и более и предположительной длительности постельного режима 3 и более дней (рис. 1)
Первичную конечную точку составил процент пациентов, госпитализированных с декомпенсацией сердечной недостаточности, находящихся на постельном режиме, получавших адекватную профилактику ВТЭО эноксапарином. Стандартная зарегистрированная профилактическая доза эноксапарина для данной группы пациентов составляет 40 мг 1 раз/сут. подкожно в течение 6–14 дней. Однако при сохраняющихся факторах риска развития ВТЭО следует продлить профилактику на срок более 14 дней, согласно настоящим Российским рекомендациям. Данный подход был принят при оценке адекватности профилактики ВТЭО, согласно протоколу исследования.
В качестве вторичных конечных точек изучались: профиль пациентов, которые получают в российских стационарах профилактику эноксапарином; дозы и продолжительность его применения; процент использования рекомендованной дозы эноксапарина 40 мг/сут., необходимость продления тромбопрофилактики в стационаре и амбулаторно, процент сочетания с другими антитромботическими препаратами и/или замена одного антикоагулянта на другой; безопасность назначения эноксапарина с учетом развившихся осложнений (серьезных и небольших кровотечений) и других нежелательных явлений. Также проведен анализ, на основании какого документа или протокола происходит решение вопроса о проведении профилактики ВТЭО в стационаре.
Собранные в индивидуальных регистрационных картах (ИРК) данные представлены описательной статистикой. Непрерывные данные представлены количеством наблюдений, средними значениями со стандартным отклонением, медианами, минимальными и максимальными значениями. Дискретные данные представлены абсолютными и относительными частотами. Популяцию для анализа параметров эффективности составили пациенты, для которых были соблюдены критерии включения/исключения, подписавшие информированное согласие и которым был назначен Клексан на визите 1 (n=1901). Анализ безопасности проводился у всех пациентов, включенных в регистр (n=1933).
Клинико-демографическая
характеристика пациентов,
включенных в регистр
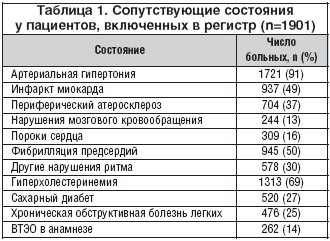
Регистр состоит из 1901 пациента, из них 883 (46,4%) женщины и 1014 (53,3%) мужчин, у 4 пациентов отсутствовали данные по полу. Средний возраст пациентов составил 67±11 лет (у женщин – 64±11 лет, у мужчин – 70±10 лет), индекс массы тела – 30,7±10,6 кг/м2. Четверть (26%) пациентов продолжали курить на момент включения в исследование. Большинство больных имели анамнез артериальной гипертонии (АГ), гиперхолестеринемии, 27% – сахарного диабета, половина больных – фибрилляции предсердий и инфаркта миокарда (табл. 1). У 14% пациентов, включенных в исследование, имелся анамнез перенесенных ВТЭО.
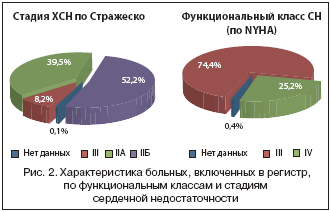
Большинство (n=1414, 74,4%) больных, госпитализированных с обострением сердечной недостаточности, имели III функциональный класс (по NYHA) ХСН, 992 (52,2%) пациента – IIБ стадию декомпенсации ХСН, 750 (39,5%) – IIА стадию и 156 (8,2%) пациентов – III стадию по Стражеско (рис. 2). 1201 (63,2%) пациент, включенный в исследование, госпитализировался в течение последнего года с декомпенсацией ХСН, а 199 (10,5%) – в течение последнего месяца. У 501 (26,4%) пациента отсутствовали данные относительно госпитализаций по поводу декомпенсации сердечной недостаточности за последний год или в течение 1 мес. до включения в исследование.
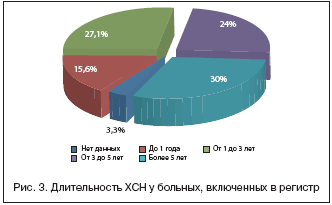
Этиологические факторы ХСН представлены ишемической болезнью сердца у 1586 (83,4%) пациентов, АГ – у 449 (23,6%), пороками сердца – у 160 (8,4%), кардиомиопатиями – у 142 (7,5%). Другие причины ХСН отмечены у 88 (4,6%) пациентов. Треть пациентов имели анамнез ХСН более 5 лет, четверть – в течение последних 3–5 лет. В течение года, предшествующего включению в регистр, ХСН была диагностирована у 15% больных (рис. 3).
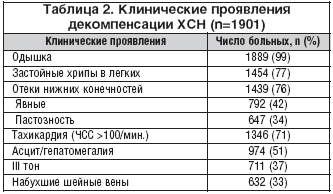
Изучена распространенность клинических симптомов сердечной недостаточности (табл. 2). У большинства больных выявлены одышка, отеки нижних конечностей, выслушивались влажные хрипы в нижних отделах легких.
До включения в исследование 733 (38,6%) пациентам ранее проводилась профилактика ВТЭО, однако причины и длительность проводимой профилактики на догоспитальном этапе в настоящем исследовании не анализировались.
Оценка риска ВТЭО и показаний
к их профилактике у пациентов,
включенных в регистр
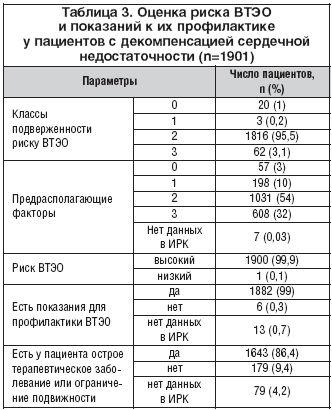
Большинство пациентов (n=1816, 95,5%), госпитализированных с декомпенсацией сердечной недостаточности и включенных в регистр, имели 2 класс подверженности риску ВТЭО. 3,1% больных отнесены к 3 классу подверженности риску ВТЭО. У 32% пациентов выявлены предрасполагающие факторы, которые оцениваются по 3 балла, у 54,2% – по 2 балла (табл. 3). Средняя общая сумма баллов риска развития ВТЭО составила 7,2±3,4. Профилактика ВТЭО была показана 99,0% пациентов. У 4 (0,2%) больных определены критерии исключения для профилактики ВТЭО.
Выбор режима
профилактики ВТЭО на Визите 1
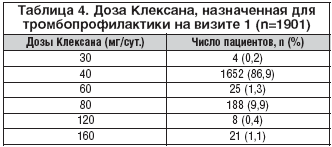
При включении пациентов в исследование (визит 1, согласно протоколу) медикаментозная профилактика ВТЭО планировалась для 1901 пациента, включенного в анализ эффективности терапии. Большинству (n=1651, 86,8%) больных назначена профилактическая доза Клексана 40 мг 1 раз/сут. (табл. 4). Дозы Клексана от 30 до 200 мг/сут. выбраны у 250 (13,2%) пациентов. Чаще всего в группе дозировок, отличных от 40 мг/сут., Клексан использовался в режиме 80 мг/сут.
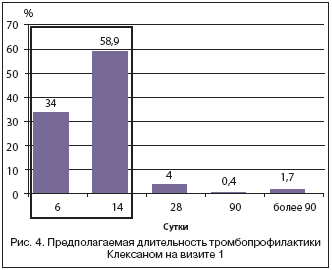
Профилактика длительностью до 14 дней предполагалась у 1119 (58,9%) пациентов, длительностью до 6 дней – у 646 (34%) больных (рис. 4).
Кроме этого, у 37% пациентов проводилась механическая профилактика в виде эластического бинтования (17%) и ношения эластического трикотажа (20%). Не использовалась прерывистая пневматическая компрессия.
Оценка проведенной
в стационаре профилактики ВТЭО
Первичная конечная точка. В стационаре только половина (n=887, 46,7%, 95% ДИ 44,0%−48,5%) больных получали адекватную профилактику ВТЭО.
Вторичные конечные точки. В среднем длительность профилактики ВТЭО в стационаре составила 9,8±4,5 дней (медиана 9,0 дней, минимально – 1 день, максимально – 54 дня). У большинства (n=1691, 89,0%) пациентов антикоагулянт не изменяли. У 1695 (89,2%) пациентов длительность тромбопрофилактики Клексаном составила 14 сут., у 105 (5,5%) больных предполагалось продление терапии от 14 до 30 сут., у 39 (2,1%) пациентов – от 30 до 90 сут., у 46 (2,4%) – более 90 сут.
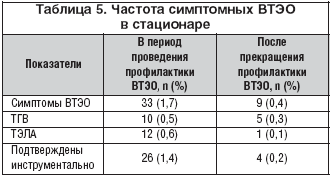
Симптомные ВТЭО. У большинства (n=1856, 97,6%) пациентов во время медикаментозной профилактики Клексаном не отмечено симптомных ВТЭО. Признаки симптомного венозного тромбоэмболизма зарегистрированы у 33 (1,7%) больных, подтверждены инструментально у 26 пациентов (табл. 5). После прекращения медикаментозной профилактики симптомы ВТЭО выявлены только у 0,4% больных, в т. ч. ТГВ – у 0,3%, ТЭЛА – у 0,1% пациентов (табл. 5). Для подтверждения и оценки ТГВ и ТЭЛА использовались имеющиеся в наличии клинические методы.
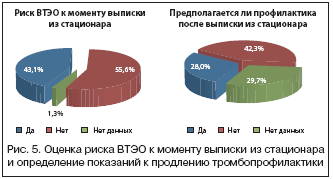
Оценка риска ВТЭО к моменту
выписки из стационара и показаний
к продлению тромбопрофилактики
К моменту выписки из стационара риск развития ВТЭО сохранялся у 820 (43,1%) пациентов. Для 533 (28%) больных предполагалось продление профилактики после выписки (рис. 5).
Сопутствующая терапия
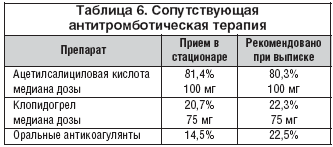
1548 (81,4%) пациентов на момент включения в исследование принимали ацетилсалициловую кислоту в дозе 107,6±39,8 мг (медиана 100,0 мг), 393 (20,7%) – клопидогрел в дозе 74,7±16,3 мг (медиана 75,0 мг) и 14,5% – пероральные антикоагулянты (табл. 6). При выписке так же часто, как и в стационаре, рекомендовался прием антитромбоцитарных препаратов, а прием оральных антикоагулянтов рекомендовался в 1,5 раза чаще, чем в стационаре (табл. 6).
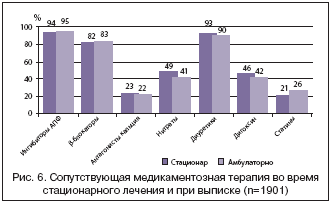
Другая сопутствующая медикаментозная терапия во время стационарного лечения и рекомендованная при выписке представлена на рисунке 6. Более 90% пациентов принимали ингибиторы АПФ и диуретики, более 80% – β-блокаторы. Почти половине больных потребовалось назначение сердечных гликозидов и нитратов. 21% пациентов получали терапию статинами. Каждый третий пациент с сахарным диабетом (n=155, 29,6%) находился на сахароснижающей терапии. 180 (9,5%) больным были назначены противомикробные препараты для системного применения, 7% – нестероидные противовоспалительные препараты.
Мониторирование лабораторных
параметров безопасности
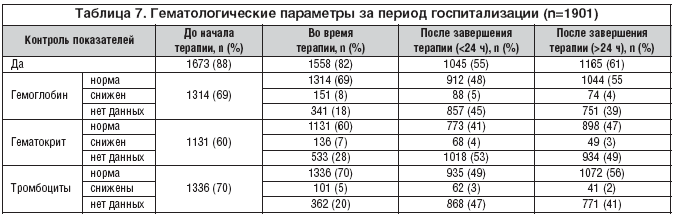
Исследование гематологических параметров безопасности профилактической антикоагулянтной терапии проводилось до начала терапии Клексаном у 88% пациентов, во время терапии – у 82%, после ее завершения (в пределах 24 ч) – у 55% больных (табл. 7). До начала медикаментозной профилактики ВТЭО Клексаном примерно у 70% пациентов показатели гемоглобина и тромбоцитов были в пределах нормальных величин. По окончании терапии (<24 ч) нормальные уровни гемоглобина и тромбоцитов отмечались у 48 и 50% больных соответственно.
В течение первых дней после начала терапии эноксапарином может развиваться незначительно выраженная преходящая бессимптомная тромбоцитопения [16]. По данным регистра РЭТРО-СН, за время проведения тромбопрофилактики в стационаре тромбоцитопения (число тромбоцитов <100000/мм3 в двух последовательных анализах) была зарегистрирована у 11 (0,6%) пациентов. Всего за весь период госпитализации тромбоцитопения наблюдалась у 12 (0,6%) пациентов, при этом один эпизод был расценен как серьезное нежелательное явление.
Оценка безопасности терапии.
Нежелательные явления
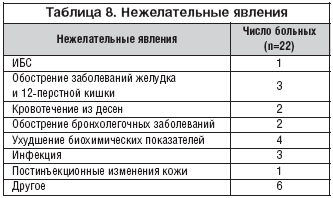
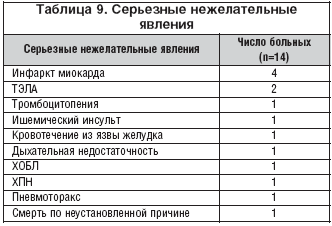
Всего было зарегистрировано 22 нежелательных явления (НЯ) и 14 серьезных НЯ у разных пациентов (табл. 8, 9). Регистрируемые НЯ имели различную тяжесть (от легкой до тяжелой). Некоторые явления исследователи связывали с принимаемыми препаратами (явления, связанные с ЖКТ, метаболизмом и дыханием), хотя в большинстве случаев врачи не указывали на связь НЯ с применяемой терапией. 9 из 14 серьезных НЯ закончились летальным исходом. Практически все НЯ, которые не относились к серьезным НЯ, разрешились выздоровлением пациентов.
Среди причин смерти наиболее часто отмечался инфаркт миокарда (3 случая смерти). Среди других причин указывались: сердечная недостаточность, ишемический инсульт, ТЭЛА, почечная недостаточность. У 2 больных причина смерти не указана.
Как и при применении других антикоагулянтов, при использовании эноксапарина возможно возникновение кровотечения, особенно при наличии сопутствующих факторов риска, при инвазивных процедурах или использовании препаратов, нарушающих гемостаз. Согласно инструкции по применению Клексана, частота тяжелых кровотечений, включая забрюшинные и внутричерепные кровоизлияния, составляет 0,01–0,1% [16]. За время тромбопрофилактики (и в течение 48 ч после ее прекращения) у 2/1933 человек (0,1%) были зарегистрированы угрожающие жизни кровотечения, не угрожающие жизни кровотечения зафиксированы у 6/1933 (0,3%) пациентов.
Документы, на основании которых
проводится профилактика ВТЭО у пациентов с острыми терапевтическими заболеваниями
в стационаре
При принятии решения о профилактике ВТЭО у больных с декомпенсацией сердечной недостаточности в стационаре врачи основываются преимущественно на Российских клинических рекомендациях по диагностике, лечению и профилактике тромбоэмболических осложнений (табл. 10).
Заключение
Причиной госпитализации каждого пятого пациента старше 65 лет является декомпенсация ХСН. Установлено, что ХСН является независимым фактором риска ВТЭО, удваивая риск ТГВ и легочной эмболии. С целью их эффективной профилактики необходима стратификация риска больных по риску ВТЭО не только в первые дни госпитализации, но и в отсроченный период. Решение о продолжительности медикаментозной профилактики необходимо принимать индивидуально с учетом оценки ожидаемой пользы, а также опасности кровотечений у конкретного больного.
РЭТРО-СН – первое национальное исследование, в котором в реальной клинической практике оценена адекватность профилактики ВТЭО эноксапарином у больных, госпитализированных с декомпенсацией ХСН. Большое число больных (n=1933), включенных в регистр, сопоставимость их клинико-демографических характеристик с характеристиками пациентов с ОДХСН в других регистрах, позволяют считать полученные результаты отражением реальной российской клинической практики и дают основание для их использования при планировании и осуществлении мер по профилактике венозного тромбоэмболизма в данной субпопуляции терапевтических больных. Пациенты, госпитализированные с ОДХСН и включенные в регистр (53,3% мужчин), имели средний возраст 67 лет, характеризовались преимущественно III ФК (NYHA) (74,4%) и IIб стадией (52,2%) ХСН. Большинство (92,8%) пациентов имели в анамнезе артериальную гипертонию, каждый второй (49%) больной перенес инфаркт миокарда. Сопутствующие состояния были представлены фибрилляцией предсердий (50%), гиперхолестеринемией (69%), сахарным диабетом (27%), хронической обструктивной болезнью легких (25%). Анамнез ВТЭО имели 14% пациентов, 38,6% амбулаторно получали профилактику ВТЭО. 95,5% были отнесены ко 2 классу подверженности риску ВТЭО и нуждались в проведении профилактики.
Адекватная профилактика венозного тромбоэмболизма (использование дозы Клексана 40 мг/сут., длительность его введения от 6 до 14 дней, а также продолжение профилактики более 14 дней в случае необходимости при сохраняющихся факторах риска развития ВТЭО) проводилась только у 46,7% больных. Проанализирован каждый из компонентов, характеризующих адекватность профилактики. Рекомендованная доза Клексана 40 мг/сут. была использована у 86,8% больных, профилактика длительностью 6–14 дней проводилась у 89,2% пациентов. У 89,0% больных антикоагулянт не изменяли. Риск ВТЭО к моменту выписки из стационара сохранялся у 820 (43,1%) больных, однако продолжение профилактики при сохраняющихся факторах риска планировалось лишь у 533 (28,1%) пациентов.
Профилактика венозного тромбоэмболизма Клексаном у больных, госпитализированных с декомпенсацией сердечной недостаточности, была эффективной, безопасной, хорошо переносимой. Во время проведения профилактики признаки симптомного венозного тромбоэмболизма зарегистрированы у 1,7% больных, после прекращения – у 0,4%. Всего было зарегистрировано 22 несерьезных НЯ, 14 серьезных НЯ. Практически все НЯ разрешились благополучно. За время тромбопрофилактики (и в течение 48 ч после ее прекращения) у 0,1% больных были зарегистрированы угрожающие жизни кровотечения, у 0,3% пациентов – другие кровотечения. Полученные в регистре РЭТРО-СН результаты по безопасности применения Клексана 40 мг для профилактики ВТЭО сопоставимы с данными исследования THE PRINCE у больных с острой терапевтической патологией, в т.ч. с декомпенсацией сердечной недостаточности [17]. Частота больших и малых кровотечений в исследовании THE PRINCE составила 0,3 и 1,2% соответственно, а НЯ были зарегистрированы у 46,8% больных.
В настоящее время не вызывает сомнения, что профилактику ВТЭО необходимо проводить всем пациентам c учетом имеющихся факторов риска [5]. Исследование РЭТРО-СН выявило расхождение между реальной клинической практикой профилактики венозного тромбоэмболизма у больных, госпитализированных с декомпенсацией ХСН, и национальными рекомендациями, прежде всего в отношении продления использования антикоагулянтов при сохраняющихся факторах риска ВТЭО. Так, в соответствии с клиническими рекомендациями Ассоциации флебологов России и Всероссийского общества хирургов, профилактика ВТЭО должна проводиться от 6 до 14 сут. У больных с сохраняющимися факторами риска ВТЭО (в частности, при длительном ограничении двигательного режима) следует рассмотреть вопрос о продлении использования антикоагулянтов на срок до 6 нед. В то же время эффективность и безопасность более длительной медикаментозной профилактики на данном этапе не изучены. Таким образом, решение о продлении медикаментозной профилактики более 2 нед. рекомендовано принимать индивидуально с учетом оценки ожидаемой пользы и риска венозного тромбоза, а также опасности кровотечений и их возможных последствий у конкретного больного [5]. С целью преодоления расхождений между реальной клинической практикой и рекомендациями у больных, госпитализирванных с декомпенсацией ХСН, целесообразно оценивать риск венозного тромбоэмболизма и кровотечений как при поступлении в стационар, так и при выписке для принятия решений о проведении профилактики ВТЭО антикоагулянтами и необходимости ее продления более 6–14 дней у каждого пациента. Проведение дальнейших исследований позволит выработать согласованный подход в отношении рекомендаций международных и национальных обществ по профилактике ВТЭО у пациентов с декомпенсацией ХСН.

Литература
1. Sato N., Kajimoto К., Asai K. et al.Acute decompensated heart failure syndromes (ATTEND) registry. A prospective observational multicenter cohort study: Rationale, design, and preliminary data. // Am. Heart J. 2010. Vol. 159(6). P. 949-955.
2. Adams K.F., Fonarow G.C., Emerman C.L. et al. For the ADHERE Scientific Advisory Committee and Investigators. Characteristics and outcomes of patients hospitalized for heart failure in the United States: rationale, design, and preliminary observations from the first 100,000 cases in the Acute Decompensated Heart Failure National Registry (ADHERE) // Am. Heart J. 2005. Vol. 149. P. 209–216.
3. Nieminen M.S. et.al .EuroHeart Failure Survey II (EHFS II): a survey on hospitalized acute heart failure patients: description of population // Eur. Heart J. 2006. Vol. 27(22). P. 2725–2736.
4. Beemath A.., Stein P.D., Skaf E. et al. Risk of venous thromboembolism in patients hospitalized with heart failure // Am. J. Cardiol. 2006. Vol. 98(6). P. 793–795.
5. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений // Флебология. 2010. № 4(2). С. 26–31.
6. Национальные рекомендации по диагностике и лечению хронической сердечной недостаточности (третий пересмотр) // Сердечная недостаточность. 2010. Т. 11, №1.(57). С. 92 .
7. Fang M.C., Go A.S., Chang Y. et al. A new risk scheme to predict warfarin-associated hemorrhage: The ATRIA (Anticoagulation and Risk Factors in Atrial Fibrillation) Stud // J. Amer. Coll. Cardiol. 2011. Vol. 58. P. 395–401.
8. Hunt S.A., Abraham W.T., Chin M.H. et al. 2009 Focused update incorporated into the ACC/AHA 2005 Guidelines for the Diagnosis and Management of Heart Failure in Adults: a report of the American College of Cardiology Foundation/ American Heart Association Task Force on Practice Guidelines: developed in collaboration with the International Society for Heart and Lung Transplantation // Circulation. 2009. Vol. 119(14). P. 391–479.
9. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure // Eur. Heart J. 2012. Vol. 33. P. 1787–1847.
10. Piazza G., Fanikos J., Zayaruzny M., Goldhaber S.Z. Venous thromboembolic events in hospitalised medical patients // ThrombHaemost. 2009. Vol. 102(3). P. 505–510.
11. Cohen A.T,. Tapson V.F., Bergmann J.F. et al. Venous thromboembolism risk and prophylaxis in the acute hospital care setting (ENDORSE study): a multinational cross-sectional study // Lancet. 2008. Vol. 371(9610). P. 387–394.
12. Turpie A.G. Thrombosis prophylaxis in the acutely ill medical patient: insights from the prophylaxis in MEDical patients with ENOXaparin (MEDENOX) trial // Am. J. Cardiol. 2000. Vol. 86(12B). P. 48M–52M.












